Перианальный абсцесс скопление гноя в результате инфекции
Обновлено: 22.04.2024
Показания, этапы, техника вскрытия перианального абсцесса
а) Показания для вскрытия перианального абсцесса. Абсолютное: при установлении диагноза
б) Предоперационная подготовка:
- Предоперационные обследования: пальцевое ректальное исследование, проктоскопия и ректоскопия, если возможно. Эндоректальное ультразвуковое исследование полезно в диагностике межсфинктерных абсцессов.
- Подготовка пациента: возможна клизма небольшого объема.
в) Специфические риски, информированное согласие пациента:
- Рецидив (5-10% случаев)
- Формирование свища (5-10% случаев)
- Повреждение анального сфинктера (менее 5% случаев)
- Дисфункция мочевого пузыря
г) Обезболивание. Общее обезболивание (интубация), спинальная или эпидуральная анестезия.
д) Положение пациента. Литотомическое положение.
е) Оперативный доступ при перианальном абсцессе. Радиальное эллиптическое вскрытие абсцесса непосредственно над местом максимального выбухания или максимальной болезненности с последующим иссечением.
ж) Этапы операции:
- Локализация абсцесса
- Иссечение кожи
- Широкая экспозиция полости абсцесса
- Кюретаж
- Тампонирование
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Во время операции пальпаторно и ректоскопически исключите наличие анального свища, который выявляется в 40-60% случаев.
- Создайте достаточно широкую экспозицию.
- Предупреждение: избегайте преждевременной адгезии краев раны с формированием повторного абсцесса.
и) Меры при специфических осложнениях. Возвратная лихорадка с лейкоцитозом или без него, либо возобновление симптомов в послеоперационном периоде являются подозрительными в отношении неполной декомпрессии: выполните срочную ревизию.
к) Послеоперационный уход после вскрытия перианального абсцесса:
- Медицинский уход: сидячие ванны в течение нескольких дней; нормализация активности кишечника; повторное диагностическое обследование в более благоприятных условиях, после того как разрешится острая стадия (например, исключите наличие болезни Крона).
- Возобновление питания: сразу же.
- Функция кишечника: возможен прием легких слабительных средств.
- Активизация: сразу же.
- Период нетрудоспособности: 1-2 недели.
л) Этапы и техника вскрытия перианального абсцесса:
1. Локализация абсцесса
2. Иссечение кожи
3. Широкая экспозиция полости абсцесса
4. Кюретаж
5. Тампонирование

1. Локализация абсцесса. Вскрытие абсцесса - главный принцип хирургического лечения инфекции: ubi pus, ibi evacua. Перианальная область - частое место возникновения перианального абсцесса, который располагается подкожно в области кожно-анальной линии, обычно снаружи от сфинктеров. Межсфинктерные абсцессы, иногда высоко распространяющиеся в анальном канале, трудно локализовать.
2. Иссечение кожи. В литотомическом положении пациента обнаруживается перианальное выбухание и над ним выполняется эллиптическое иссечение кожи скальпелем. Мышцы сфинктера следует тщательно сохранять.
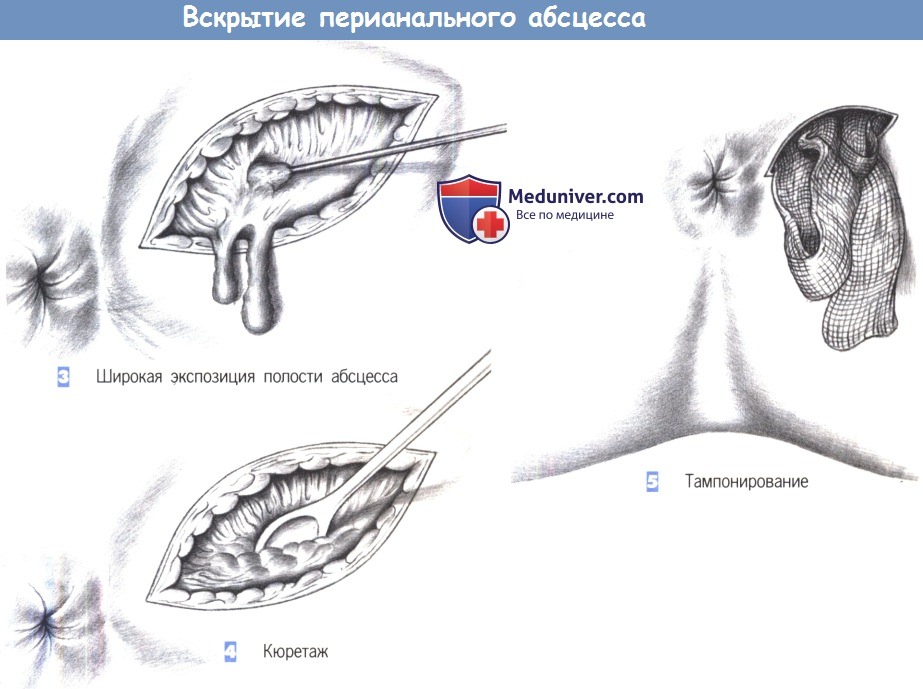
3. Широкая экспозиция полости абсцесса. После вскрытия полости абсцесса берется посев на аэробную и анаэробную флору. Полость абсцесса открывается достаточно широко, чтобы избежать задержки отделяемого. Все ходы, распространяющиеся в глубину, прослеживаются и иссекаются. Гной и некротические ткани удаляются.
4. Кюретаж. Дно абсцесса подвергается кюретажу ложкой Фолькмана. Необходим последующий гемостаз.
5. Тампонирование. Полость абсцесса рыхло тампонируется для гемостаза марлевыми турундами с йодином, которые удаляются на следующий день. Затем предписывается открытое ведение раны с сидячими ваннами и промыванием душем.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое парапроктит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьев Д. П., проктолога со стажем в 19 лет.
Над статьей доктора Соловьев Д. П. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
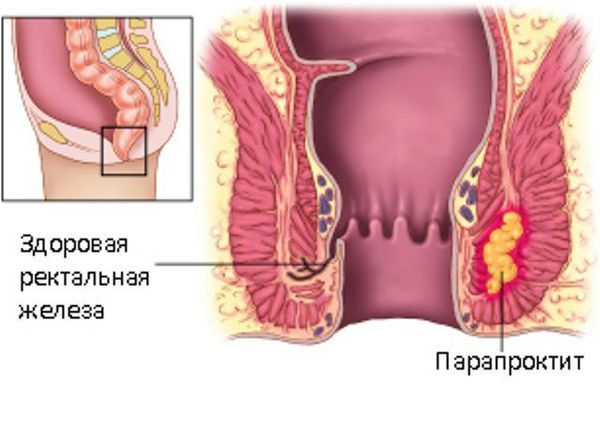
Острый парапроктит — острое воспаление околопрямокишечной клетчатки, обусловленное распространением воспалительного процесса из анальных крипт и анальных желез.
Острый парапроктит (в англоязычной литературе — аноректальный абсцесс) возникает из-за инфекции в криптогландулярном эпителии, выстилающем анальный канал.
Около 30% пациентов с аноректальными абсцессами сообщают о возникновении подобных абсцессов ранее, которые либо разрешались спонтанно, либо требовали хирургического вмешательства.
Частота образования абсцессов выше весной и летом. В разных странах и регионах мира нет четкой статистики.
Ранее высказывалось предположение, что существует прямая связь между образованием аноректальных абсцессов и привычками кишечника, частой диареей и плохой личной гигиеной, однако эта связь остается недоказанной.
Пиковая частота аноректальных абсцессов приходится на 30-40 лет. Мужчины страдают в 2-3 раза чаще, чем женщины.
К образованию абсцессов могут приводить аэробные и анаэробные бактерии. Наиболее часто встречающиеся анаэробы: Bacteroides fragilis, Peptostreptococcus, Prevotella, Fusobacterium, Porphyromonas и Clostridium. Наиболее часто встречающиеся аэробы: Staphylococcus aureus, Streptococcus и Escherichia coli.
В более поздних исследованиях был выявлен метициллин-устойчивый S. aureus (MRSA) как микроорганизм, приводящий к образованию абсцессов. [8] [9]
Приблизительно 10% аноректальных абсцессов могут быть вызваны причинами, не связанными с анальными железами, это:
- болезнь Крона;
- травмы;
- иммунодефицит, вызванный ВИЧ-инфекцией или злокачественными новообразованиями (гематологические, аноректальные);
- туберкулез;
- гнойный гидраденит;
- заболевания, передаваемые половым путем;
- лучевая терапия;
- инородные тела;
- перфорация дивертикула при дивертикулярной болезни;
- воспалительные заболевания кишечника или аппендицит (редкая причина тазово-прямокишечных абсцессов). [1]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого парапроктита
Классические положения аноректальных абсцессов следующие:
- перинальные (подкожные) (60%);
- ишиоректальные (20%);
- межсфинктерные (5%);
- супралеваторные (4%);
- подслизистые (1%).
Клиническая картина коррелирует с анатомическим расположением абсцесса (хотя следует иметь в виду, что подкожный абсцесс иногда не является изолированным поверхностным поражением, а представляет собой внешнее проявление более глубокого абсцесса).
Почти все параректальные абсцессы проявляются болью в области промежности и прямой кишки. Пациенты с подкожным абсцессом обычно жалуются на перианальный дискомфорт и зуд. Боль часто вызывается движением и повышением давления на промежность от сидения или дефекации. При ишиоректальных парапроктитах возникает лихорадка, озноб, выраженная боль в промежности, появление инфильтрата.
До 50% пациентов с парапроктитами могут иметь отек вокруг прямой кишки, а у 25% выделения: кровянистые, гнойные или слизистые. [2] [4] Эти пациенты могут также жаловаться на запор, скорее всего, из-за боли при дефекации, но отсутствие запора или даже диарея не исключают диагноза. Большинство пациентов не сообщают об истории лихорадки или озноба.
Патогенез острого парапроктита
В нормальной анатомии анального канала присутствуют 4-10 анальных желез, лежащих на уровне зубчатой линии, которая разделяет плоскоклеточный эпителий дистально и цилиндрический эпителий проксимально. Считается, что внутренний анальный сфинктер обычно служит барьером для инфекции, проходящей из просвета кишки до глубоких параректальных тканей. Этот барьер может быть прорван через крипты Морганьи, которые проникают через внутренний сфинктер в межсфинктерное пространство. Как только инфекция получает доступ к межсфинктерному пространству, дальше у неё есть доступ к смежным параректальным пространствам. Распространение инфекции может происходить в межсфинктерном, ишиоректальном или супралеваторном пространстве. В некоторых случаях абсцесс остается в пределах внутрисфинктерного пространства. Тяжесть и глубина абсцесса довольно разнообразны, а полость абсцесса часто связана с образованием свищевого тракта.
Аноректальный абсцесс — заболевание, возникающее преимущественно (~ 90% случаев) из-за обструкции анальных крипт, [4] возможно при повышении тонуса сфинктера. [6] Инфицирование секрета желез приводит к нагноению и образованию абсцесса в анальной железе. Как правило, абсцесс формируется изначально в межсфинктерном пространстве, а затем распространяется вдоль соседних клетчаточных пространств.
Классификация и стадии развития острого парапроктита
Разнообразие анатомических локализаций первичной инфекции выражается в разных клинических проявлениях. Относительно простой перианальный абсцесс следует отличать от более сложных периректальных абсцессов.
Аноректальные абсцессы классифицируются в соответствии с их анатомическим расположением:
- перианальный (подкожный);
- седалищно-прямокишечный (ишиоректальный);
- интерсфинктерный;
- супралеваторный (тазово-прямокишечный).
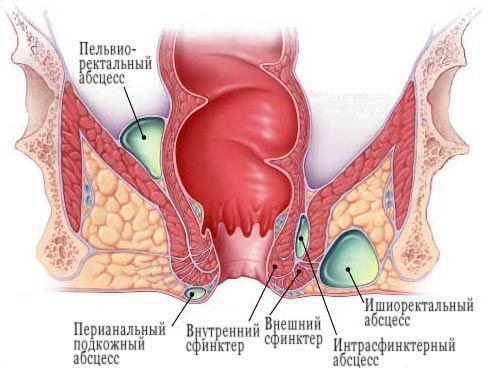
Это поверхностное скопление гноя расположено в подкожной клетчатке и не пересекает наружный сфинктер.
Ишиоректальные абсцессы образуются, когда гнойник через наружный сфинктер распространяется в ишиоректальное клетчаточное пространство. Ишиоректальный абсцесс может распространяться через позадианальное пространство в контралатеральную сторону, образуя так называемый подковообразный абсцесс.
Интерсфинктерные абсцессы, третий наиболее распространенный тип, являются результатом нагноения, возникающего между внутренним и внешним анальным сфинктером. Они могут локализоваться полностью в анальном канале, что приводит к сильной боли и может быть обнаружено только путем ректального обследования или аноскопии.
Супралеваторные (тазово-прямокишечные) абсцессы, наименее распространенные из четырех основных типов, могут образовываться из-за проксимального распространения межсфинктерного абсцесса над мышцей, поднимающей задний проход. Эти абсцессы могут быть диагностированы с помощью компьютерной томографии (КТ) и вызывают тазовые и ректальные боли.
Осложнения острого парапроктита
- формирование свища (фистулы), встречается у 30-60% пациентов с аноректальными абсцессами;
- бактериемия и сепсис, включая гематогенное распространение инфекции;
- недержание кала;
- злокачественные новообразования.
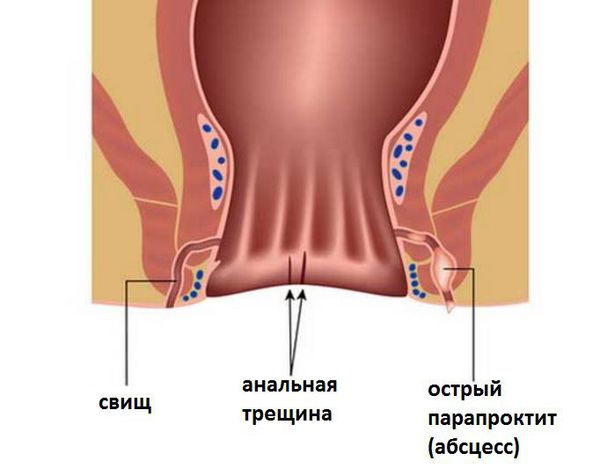
Диагностика острого парапроктита
При оценке жизненно важных систем отклонений, как правило, не находят.
При осмотре промежности отмечается четко выраженный болезненный инфильтрат и гиперемированная кожа, пальпаторно можно определить зону флюктуации (размягчения). [2]
Пациенты с интерсфинктерным абсцессом при пальцевом ректальном осмотре жалуются на локальную болезненность, но иногда осмотр не позволяет идентифицировать межсфинктерный абсцесс.
Редкие супралеваторные (тазово-прямокишечные) абсцессы представляют собой сложную диагностическую проблему. В результате клинического подозрения на интерсфинктерный или супралеваторный абсцесс может потребоваться подтверждение с помощью компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) или анальной ультрасонографии.
Пальцевой осмотр с анестезией может быть полезен в некоторых случаях, поскольку дискомфорт пациента может значительно ограничить оценку локального статуса.
Дифференциальный диагноз:
- боль в животе у пожилых людей (ишемический колит);
- анальные трещины;
- геморрой;
- воспалительные заболевания кишечника;
- ректальный пролапс.
Лабораторная диагностика
Лабораторная диагностика не является ведущей в постановке диагноза. В общем анализе крови может выявляться, иногда со сдвигом лейкоцитарной формулы влево. 23% пациентов с перианальными абсцессами имеют нормальную температуру и нормальное количество лейкоцитов. [2]
Несмотря на то, что назначение антибиотиков не требуется при вскрытии неосложненных перианальных абсцессов, [21] [22] посев раневого отделяемого, с выделением культуры микроорганизмов, должен проводиться у всех пациентов, с целью выявление новых штаммов бактерий (например, резистентный к метициллину S. aureus ). [1] [2] [8] [9]
Инструментальные методы (КТ, УЗИ и МРТ)
Вспомогательные инструментальные методы требуются при подозрении на абсцесс интерсфинктерный или супралеваторный. [23] [24]
Как правило, использование анальной ультрасонографии ограничивается подтверждением наличия межсфинктерного абсцесса, также может использоваться внутриоперационно, чтобы помочь определить сложный абсцесс или свищ.
КТ обычно используется для диагностики абсцессов супралеваторных. Чувствительность метода 77%. [25]
Трансперинеальная ультрасонография показала хорошие результаты для обнаружения свищей и сбора жидкости в предоперационном планировании с чувствительностью от 85% [26] [27] [28] до 100% [29] или обнаружения хирургически значимого заболевания.
Чувствительность МРТ составляет 91%, что делает его полезным при предоперационном планировании, [30] однако использование МРТ ограничено.
Эндоскопия
Использование эндоскопической визуализации (трансректальной и трансанальной) является отличным способом оценки сложных случаев перианального абсцесса и свища (фистулы). С помощью эндоскопической техники можно четко визуализировать степень и конфигурацию абсцесса и свищей. Эндоскопическая визуализация столь же эффективна, как и фистулография.
Лечение острого парапроктита
Наличие абсцесса является показанием для вскрытия и дренирования. Введение антибиотиков является недостаточным. Задержка хирургического вмешательства приводит к хроническому разрушению тканей, фиброзу и образованию стриктур и может ухудшить анальное удержание.
Адекватный дренаж абсцесса является самым важным фактором в борьбе с прогрессирующей перианальной инфекцией.
Фармакологическая терапия
Рутинное назначение антибиотиков у пациентов с аноректальными абсцессами не требуется, так как нет доказательств ускорения времени заживления или уменьшения частоты рецидивов. Назначение антибиотиков оправдано пациентам с: [1]
- системным воспалительным ответом или сепсисом;
- обширным целлюлитом;
- диабетом;
- иммунодепрессией;
- пороками сердца и протезированием клапанов сердца.
Хирургическое вмешательство
Подготовка к оперативному вмешательству не требуется. Оно проводится под спинномозговой анестезией или наркозом.
Хирургическое дренирование гнойной полости:
Разрез должен быть сделан как можно ближе к анусу. [1] Гной эвакуируется, а рана заполняется салфеткой с йодопироном. Дренаж устанавливают только для лечения сложных или двусторонних абсцессов. Через 24 часа салфетку удаляют, и пациенту дается указание принимать сидячие ванны три раза в день и после дефекации. Послеоперационные анальгетики и размягчители стула назначают для облегчения боли и предотвращения запора.
Дренирование межсфинктерного абсцесса: в анальном канале делается поперечный разрез ниже зубчатой линии сзади. Выделяется интерсфинктерное пространство и открывается плоскость между внутренним и внешним сфинктерами. Абсцесс вскрывается, оставляется небольшой дренаж, для преждевременного закрытия раны.
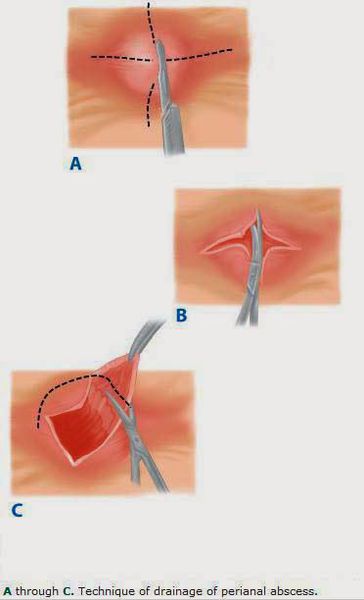
Техника дренирования супралеваторных абсцессов определяется положением и этиологией поражения. Оценка с помощью магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ) может исключать внутрибрюшную или тазовую патологию как возможные источники.
Если супралеваторный абсцесс развивается из ишиоректального абсцесса, то дренирование проводится через ишиоректальную ямку. Если абсцесс был вызван продолжением межсфинктерного парапроктита, то дренирование проводится через слизистую.
Если клиническое состояние пациента не улучшится в течение следующих 24-48 часов, необходима переоценка состояния с помощью КТ или повторной операции. Некоторым пациентам с рецидивирующими, тяжелыми абсцессами может потребоваться формирование колостомы.
Прогноз. Профилактика
Общая смертность от аноректальных абсцессов низкая. [2]
Ранние данные указывали на то, что образование абсцесса повторяется примерно у 10% пациентов, причем свищ формируется почти у 50% пациентов. [1] [2] [12]
Более позднее исследование показало, что у 37% пациентов сформировался свищ или возникал рецидив парапроктита (абсцесса). [6]
Парапроктит (перианальный, параректальный абсцесс) - причины, признаки, лечение
Параректальный абсцесс (острый гнойный парапроктит) это часто встречающееся, обычно нежизнеугрожающее, но приносящее большое беспокойство заболевание, связанное с болью, страхом и риском рецидива. Среди различных причин абсцесса в данной области преобладает криптогландулярное происхождение.
а) Эпидемиология парапроктита. Популяционные эпидемиологические данные отсутствуют.
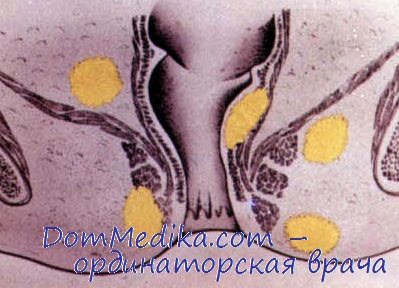
б) Симптомы парапроктита:
• Усиливающаяся перианальная/периректальная или глубокая ректальная боль: постоянная, несвязанная с функцией кишечника; усиливающееся местное давление, перианальный отек (может быть скрытым при ишиоректальном абсцессе); усиление при сидении, ходьбе.
• Связанные симптомы: возможна лихорадка, задержка мочеиспускания; редко сепсис (максимальное проявление - гангрена Фурнье). Симптомы могут быть стертыми у больных с иммунодефицитом (нейтропения, лейкемия) => только болевой синдром без формирования абсцесса.
в) Дифференциальный диагноз:
• Боль: анальная трещина, тромбированный геморрой, ущемленные выпадающие внутренние геморроидальные узлы, спазм леватора, анизм, ЗППП (сифилис, герпес и т.д.).
• Лихорадка: другие источники инфекции - тазовые, внетазовые.
• Система свищей: гидраденит, болезнь Крона, аноректальный туберкулез, актиномикоз, хронический венерический лимфогранулематоз.
г) Патоморфология парапроктита
По локализации в параректальных пространствах:
• Перианальный/подкожный абсцесс: 40-65%.
• Межсфинктерный/подслизистый: 15-25%.
• Ишиоректальный и глубокий постанальный: 20-35%.
• Высокий межмышечный: 5-10%.
• Супралеваторный: 5%.
д) Обследование при парапроктите
- Необходимый минимальный стандарт:
• Анамнез: постепенное начало, отсутствие выпадения как первичного симптома, характер стула, предшествующая инконтиненция, симптомы, соответствующие болезни Крона (боль в животе, диарея, кровотечение), ранее перенесенные абдоми-нальные/тазовые/аноректальные операции?
• Клиническое обследование:
а) Наружный осмотр: возможны эритема/уплотнение, наличие свищевого отверстия, отсутствие тромбированных наружных геморроидальных узлов или трещины.
б) Пальцевое исследование прямой кишки (только если диагноз не ясен): уплотнение/болезненность при пальпации периректальных пространств, включая ишиоректальное пространство и/или глубокое постанальное пространство? Внимание: флюктуация может отсутствовать даже при больших абсцессах!
- Дополнительные исследования (необязательные):
• Дальнейшие исследования не показаны в экстренной ситуации (если больной не под наркозом):
а) Аноскопия/проктоскопия: исключение опухоли, проктит, возможен поиск первичного отверстия, внутрипросветное выбухание стенки кишки (высокий межсфинктерный/подслизистый абсцесс).
б) Не показано (за исключением особых случаев): лабораторные анализы, лучевая визуализация, например КТ или ЭРУЗИ, посевы (за исключением нетипичной картины и обстоятельств).
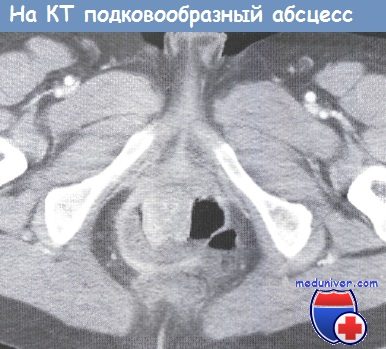
е) Классификация:
• Криптогландулярный абсцесс.
• Вторичный абсцесс (несостоятельность анастомоза и т.д.).
• Супралеваторный абсцесс.

ж) Лечение парапроктита без операции:
• Не показано.
• Антибиотики только в особых обстоятельствах: больные с иммуносупрессией, тяжелый флегмонозный компонент, заболевание клапанов сердца.
з) Операция при парапроктите
Показания:
• Любой параректальный абсцесс или подозреваемый абсцесс (внимание: не проводить поиск и выжидать появления флюктуации).
Хирургический подход:
• Амбулаторно: вскрытие и дренирование параректального абсцесса под местной анестезией без поиска свища.
• Операционная: большие абсцессы, местное вмешательство непереносимо:
- Вскрытие(-я) и возможное выполнение контраппертур с установкой дренажа(-ей), возможно, установка грибообразного катетера.
- Симультанное исследование и лечение свища (внимание: опасность формирования ятрогенного свища в измененных тканях!).
• Гангрена Фурнье: агрессивная некрэктомия, возможно, повторные операции, а также формирование стомы.
и) Результаты. Адекватное дренирование приводит к быстрому улучшению; вероятность формирования свища после вскрытия дренирования около 50%.
к) Наблюдение и дальнейшее лечение:
• Повторный осмотр через 1-2 недели (разрешение острого воспаления?) и через 4-6 недель (наличие свища?).
• Плановая операция по поводу свища.
• Полное/частичное обследование толстой кишки в соответствии с руководствами по скринингу.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
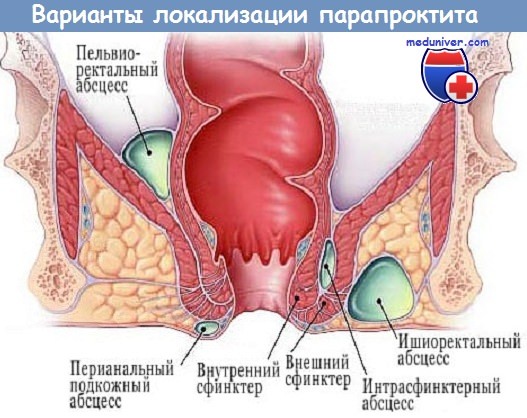
Абсцессы и свищи анальной области - диагностика
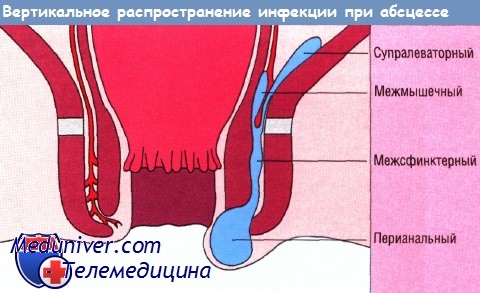
Абсцессы и свищи анальной области составляют разные фазы одного и того же патологического процесса: при отсутствии лечения из абсцесса образуется свищ. Большая их часть начинается в виде неспецифического воспаления анальных желез, которое может привести к абсцессу между двумя сфинктерами — так называемый межсфинктерный абсцесс.
Распространение этого процесса может привести к сепсису с чрезвычайно сложной структурой возникновения. Переход инфекции на анальный край приводит к возникновению перианального абсцесса. Распространение вверх дает начало межмышечному или супралеваторному абсцессу, в зависимости от места возникновения (между слоями мышц прямой кишки или вне прямой кишки в супралеваторном пространстве).
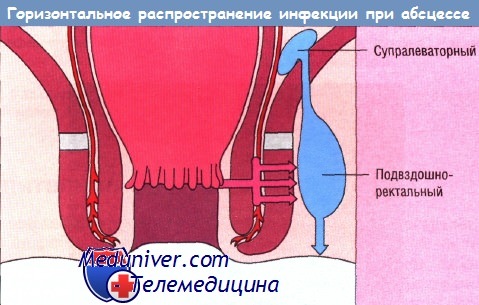
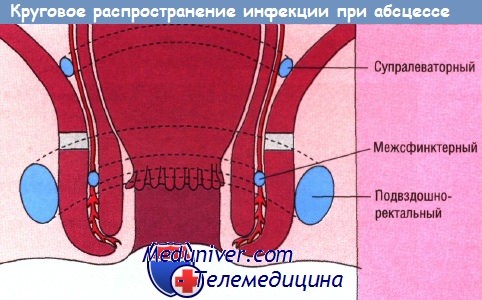
По горизонтали инфекция распространяется через внутренний сфинктер обратно в анальный канал или вдоль поперечно-полосатых мышечных волокон в ишиоректальную ямку с формированием ишиоректального абсцесса выше, ниже или на уровне зубчатой линии. Если первичный путь инфекции проходит через наружный сфинктер, такие абсцессы называют транссфинктерными, выше лобково-прямокишечной мышцы — супрасфинктерными. Круговое распространение инфекции вызывает поражение межсфинктерного и супралеваторного пространств или ишиоректальной ямки на противоположной стороне.
Перианальные и ишиоректальные абсцессы вызывают пульсирующую боль и образование красных горячих напряженных припухлостей. Перианальный абсцесс можно увидеть в области анального края, ишиоректальный абсцесс распознают по выраженному уплотнению ишиоректальной ямки. Не имеющие выраженных наружных признаков межсфинктерные, межмышечные и супралеваторные абсцессы наиболее трудны для диагностики. В постановке диагноза изредка помогает рентгенологическое исследование.
Эту проблему разрешают при помощи сканирующего магнитно-резонансного исследования, часто определяющего свищевой ход и оба свищевых отверстия. В основе классификации свищей лежит положение основного хода: межсфинктерные (между внутренним и наружным сфинктером), транссфинктерные (через наружный сфинктер), супрасфинктерные (выше лобково-прямокишечной мышцы). Перианальные свищи — основная особенность болезни Крона, возникают в перианальной области (обычно в сочетании с поражением прямой кишки).
При болезни Крона в более проксимальной части кишки распространение на перианальную область бывает крайне редко. К сожалению, процесс достаточно часто распространяется на влагалище.
а - Небольшой абсцесс анальных желез. На уровне зубчатой линии находится фокальное скопление бария в области расширенной анальной железы (показано большой стрелкой).
От анального канала до абсцесса идет дорожка бария (тонкая стрелка). Бариевая клизма, двойное контрастирование.
б - Перианальный абсцесс при болезни Крона.
Полость трубчатого периа-нального абсцесса (показана широкими стрелками) заполняется через свищевой ход (узкая стрелка), идущий от анального канала.
Бариевая клизма, двойное контрастирование.
в - Перианальный абсцесс.
г - Свищ анальной области. Наружное отверстие и направление уплотнения тканей обозначены синим цветом. а - Межсфинктерный свищ с подкожным ходом. В анальный канал введен операционный проктоскоп.
Открытый свищевой ход выстлан грануляционной тканью.
б - Болезнь Крона. Видны воспаленные отечные кожные бугорки с выраженным образованием язв и множественными свищевыми отверстиями.
в - Экстрасфинктерный свищ. От левой боковой стенки прямой кишки в периректальные мягкие ткани идет свищевой ход неправильной формы (показано стрелкой).
Бариевая клизма, двойное контрастирование.
г - Прямокишечно-влагалищный свищ при болезни Крона.
От дистальной части прямой кишки и проксимальной части анального канала в дистальную часть влагалища идет множество заполненных барием свищевых ходов (показано стрелкой).
Остальная часть влагалища (V) заполнена ретроградно. Прямая кишка обозначена буквой (R).
Бариевая клизма, двойное контрастирование.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

