Персистирующая генерализованная лимфаденопатия при вич инфекции
Обновлено: 24.04.2024
ВИЧ-инфекция вызывает в организме человека возникновение хронически, реже остро протекающего заболевания с преимущественным поражением клеток крови и органов иммуногенеза, заключительным этапом которого является тотальное угнетение иммунной системы и развитие синдрома приобретенного иммунодефицита (СПИДа).
Этиология, эпидемиология, патогенез
Этиология. Возбудителем является Т-лимфоцитарный (лимфотропный) вирус иммунодефицита человека - ВИЧ (НТLV-III или НIV). Несмотря на то, что у некоторых животных, в частности у отдельных видов обезьян, выявлено аналогичное заболевание, считается, что эти вирусы не вызывают заболевание у людей.
ВИЧ впервые выделили в 1983 г. независимо друг от друга Л.Монтанье (Франция) и Р.Галло (США). Вирус принадлежит к семейству Т-лимфотропных ретровирусов и назван в 1986 г. вирусом иммунодефицита человека или ВИЧ. В последнее время этот вирус стали обозначать ВИЧ-1, так как был выявлен другой вирус - ВИЧ-2 (вирус "африканского СПИДа"), который чаще обнаруживается у аборигенов Западной Африки. Кроме того, имеется ВИЧ -3, выявляемый в Японии. Обнаружено много различных штаммов вируса, благодаря его феноменальной склонности к мутациям. Диаметр вирусных частиц 100-150 мкм. Нуклеоид содержит две молекулы РНК (геном вируса) и обратную транскриптазу. Капсид содержит два гликопротеида - 41 и 120, причем последний обеспечивает специфическое связывание вируса с клетками, несущими на своей поверхности антиген СD4. Такими клетками являются:
- Т-CD4+-лимфоциты (хелперы) циркулирующие в крови и входящие в состав лимфоидных фолликулов;
- В-лимфоциты (те, которые имеют рецептор СD4+);
- моноциты и макрофаги;
- дендритические клетки;
- микроглия;
- эндотелиоциты.
ВИЧ нестоек во внешней среде и гибнет при температуре 56њС в течение 30 мин, при 70-80њ - в течение 10 мин, быстро инактивируется этиловым спиртом, ацетоном, эфиром, 1% раствором глютаральдегида и др., но относительно устойчив к действию ионизирующей радиации и ультрафиолетовому облучению.
Источником заражения является больной человек и вирусоноситель. Наибольшая концентрация вируса обнаруживается в крови, сперме, спинномозговой жидкости, в меньших количествах вирус выявляется в слезах, в слюне, цервикальном и вагинальном секретах больных. В настоящее время доказаны 3 пути инфицирования:
- половой (при гомо- и гетеросексуальных контактах);
- посредством парентерального введения вируса с препаратами крови или при использовании инфицированных инструментов;
- от матери ребенку - транспланцентарный или с молоком.
Риск заражения при гомосексуальных связях составляет 1:10, при гетеросексуальных - 1:100, 1:1000. Высокая вероятность инфицирования при гомосексуальных контактах объясняется большой травматизацией слизистой при анальном и орогенитальном сексе, а также доказанным фактом проникновения ВИЧ через неповрежденную слизистую прямой кишки, эпителиальные клетки которой имеют на своей поверхности немногочисленные CD4-рецепторы. Вероятность передачи при однократном половом контакте невелика от 1:100 (1%) до 1:1000 (0,01%). Вместе с тем, известны случаи, когда единственного полового акта было достаточно для заражения. Однако, описано много случаев, когда постоянный партнер (муж или жена) больного оставались без признаков инфекции, несмотря на длительные половые контакты с вирусоносителем.
Передача ВИЧ от матери ребенку (плоду) может происходить трансплацентарно, в родах и в постнатальном периоде. Вероятность заражения плода (новорожденного) от инфицированной матери составляет от 10 до 70% (в среднем 20-40%).
Искусственный механизм заражения осуществляется через зараженную кровь и ее компоненты, донорские органы, ткани, сперму. Инфицирование при этом может произойти:
- при переливании крови и ее компонентов, препаратов, изготовленных из крови инфицированного или больного,
- при использовании недостаточно обеззараженных игл или шприцев при парентеральном, чаще внутривенном, введении медикаментов (особенно при введении наркотиков),
- при случайном уколе иглой во время или после медицинских манипуляций или попадания крови инфицированного на микротравмы у медицинских работников,
- при использовании нестерильного медицинского инструментария. Вероятность заражения реципиента после однократного переливания инфицированной крови составляет более 90%. При однократном контакте через общие инструменты для инъекции, содержащих кровь инфицированного (шприцы, иглы) вероятность передачи ВИЧ выше, чем при однократном половом акте и составляет 1:100 (1%) до 1:200 (0,5%). Наиболее низкая вероятность инфицирования при случайных уколах иглой - около 0,3%, т.е. менее чем 1:300.
Патогенез. У взрослых индивидуумов ВИЧ попадает в кровь либо парентерально при инъекциях, либо при половом контакте через поврежденные слизистые оболочки половых путей. Обладая тропизмом к СD4+ рецепторам, вирус прикрепляется к эпитопам клеточной мембраны, чаще всего Т-лимфоцитов - хелперов. Затем он проникает внутрь, где встраивается в генетический аппарат клетки. С помощью обратной транскриптазы, используя хромосомную ДНК клетки-мишени, вирус кодирует продукцию себе подобных частиц до тех пор, пока клетка не погибнет. После гибели клетки, вирус заселяет новые клетки, имеющие СD4+ рецепторы. В СD4+ лимфоцитах-хелперах ВИЧ может находится в латентном состоянии неопределенно долго. Поведение ВИЧ в организме хозяина зависит от типа инфицированной клетки, уровня ее метаболизма, состояния иммунной системы.
Заболевание при ВИЧ инфицировании развивается длительное время. Среди периодов ВИЧ-инфекции различают:
- инкубационный (асимптомное носительство);
- лимфаденопатического синдрома (ЛАС) или персистирующей генерализованной лимфоаденопатии;
- синдрома, ассоциированного со СПИДом (пре-СПИД), или СПИД-ассоциированного комплекса (САС);
- синдрома приобретенного иммунодефицита (СПИД).
- лихорадка - 92%;
- миалгия - 83%;
- полиаденопатия - 75%;
- спленомегалия - 75%;
- уртикарии - 50%;
- пальмо-плантарное шелушение - 15%;
- синдром мононуклеоза и плазмоцитоза в формуле крови - 70%;
- печеночный цитолиз - 20%.
Период персистирующей генерализованной лимфоаденопатии характеризуется стойким, в течение нескольких месяцев, увеличением различных групп лимфатических узлов. В основе лимфоаденопатии лежит неспецифическая гиперреактивность В-клеток, проявляющаяся фолликулярной гиперплазией лимфатических узлов (увеличение лимфоидных фолликулов и их светлых центров). Длительность стадии - 3-5 лет.
СПИД-ассоциированный комплекс, или преСПИД развивается на фоне умеренного иммунодефицита и характеризуется снижением массы тела до 20%, развитием лихорадки, диарреи, прогрессирующей полилимфоаденопатии, повторных острых вирусных респираторных инфекций, например, опоясывающего лишая. Этот период длится несколько лет.
Период синдрома приобретенного иммунодефицита (СПИД) сопровождается резкой потерей массы тела, вплоть до кахексии, развитием деменции. В финале развивается резкое угнетение клеточного и гуморального звеньев иммунитета, что проявляется в клинике развитием оппортунистических инфекций (вирусных, бактериальных, грибковых) и злокачественных опухолей (злокачественных В-клеточных лимфом и саркомы Капоши).
Повреждения, наблюдаемые при инфицировании вирусом иммунодефицита человека (ВИЧ), очень полиморфны, имеют разнообразную локализацию и природу. Тем не менее, они могут быть классифицированы следующим образом:
- поражения лимфоузлов;
- повреждения, обусловленные оппортунистическими инфекциями;
- развитие злокачественных опухолей.
Изменения в лимфоузлах выражаются множественными, часто симметричными аденопатиями, наиболее часто локализующимися в шейной, подмышечной и подчелюстной областях. Особенно типичной является персистирующая генерализованная лимфаденопатия, причем существующая более трех месяцев. Среди структурных проявлений самого заболевания (ВИЧ-инфекции) наиболее характерны изменения, сходные с выявляемыми при других генерализованных РНК-вирусных инфекциях, однако с преимущественным поражением лимфоидной системы.
Гистологические изменения лимфоузлов схематично развиваются в три стадии:
- вначале возникает преимущественно фолликулярная гиперплазия в кортикальных и медуллярных зонах лимфатических узлов с многочисленными крупными фолликулами, которые содержат объемные светлые центры, состоящие, в основном, из крупных клеток с высокой пролиферативной активностью, с фигурами митоза, и макрофагов. Периферический лимфоцитарный венчик очень узкий или вообще отсутствует в большей части фолликулов, либо сохранен лишь в части ободка. Это сопровождается инфильтрацией герминативных центров малыми лимфоцитами и внутрифолликулярными геморрагиями. Характерно усиление фагоцитоза эритроцитов. Паракортикальные зоны у взрослых людей могут быть гиперплазированы, у детей чаще содержат обычное число клеток с преобладанием среди них малых лимфоцитов. Среди клеток выявляются диффузно расположенные иммунобласты со значительной митотической активностью. Медуллярные тяжи определяются с трудом. Краевые и промежуточные синусы увеличиваются в размерах, в них выявляются отдельные нейтрофильные полиморфноядерные лейкоциты и закономерно появляются крупные одноядерные клетки - макрофаги и слущенные клетки эндотелия. Эти клетки имеют округлое или изредка дольчатое ядро и широкую светлую цитоплазму. Появляются также многоядерные клетки, напоминающие аналогичные клетки при кори. Паракортикальные зоны представлены Т-лимфоцитами. В этих областях также часто обнаруживаются Т-иммунобласты и происходит гиперплазия ретикулярных клеток. При иммуноцитохимическом исследовании выявляется выраженная гиперплазия и гипертрофия ретикулярных клеток фолликулов и выраженная активация В-клеток. В периферической зоне, кроме них, присутствуют Т-лимфоциты. В дальнейшем наблюдается фрагментация фолликулов. Периферические зоны неровны и местами отсутствуют, из-за чего часть герминативных центров имеет зубчатые границы. Они содержат значительное число малых лимфоцитов, а также иммунобластов и макрофагов. Чаще всего фолликулярная гиперплазия сочетается с более или менее значительной гиперплазией межфолликулярных зон, с наличием в них многочисленных посткапиллярных венул. Типична пролиферация клеток эндотелия, особенно венул, в которых выявляются фигуры митоза. Кроме того, имеются расширенные синусы и многочисленные плазмоциты на границе медуллярной и периферической зон.
- диффузная гиперплазия типа ангиоиммунобластной лимфаденопатии является вторым этапом эволюции предыдущей формы. Для этой стадии типично стирание обычной структуры лимфоузла. Лимфоузел, который содержит либо очень мало фолликулов, либо лишен их вовсе, и представлен множеством сосудов, а его клеточный состав полиморфен за счет наличия малых круглых или неправильной формы лимфоцитов, плазмоцитов, иммунобластов, интердигитирующих клеток, эозинофилов и тканевых базофилов. Фолликулы мелкие, атрофичные. Нередко отмечается гиалиноз центров фолликулов. Пролиферативная активность клеток в сохранившихся герминативных центрах низкая, периферические зоны утрачены, типична деструкция дендритных клеток.
- стадия лимфоидного истощения развивается на поздних этапах развития. На последней стадии лимфоузел состоит из одной стромы; отмечается резкое расширение синусов, переполненных крупными одноядерными клетками, нередко с фагоцитированными эритроцитами. Лимфоузлы становятся маленькими, склерозированы, со значительным уменьшением числа лимфоидных элементов и сохранением лишь некоторых плазмоцитов и иммунобластов. Подобные лимфоузлы содержат большое количество макрофагов с явлениями фагоцитоза. По мере развития заболевания сходные изменения выявляются в селезенке и тимусе, а также в лимфоидном аппарате кишки, в том числе червеобразного отростка. Происходит постепенная атрофия лимфоидной ткани этих органов, отчетливо определяемая уже макроскопически.
Помимо описанных повреждений, в лимфоузлах могут выявляться изменения, соответствующие оппортунистическим инфекционным заболеваниям или опухолям, особенно типа саркомы Капоши или лимфомы.
Повреждения, связанные с оппортунистическими инфекциями, имеют самую различную локализацию и природу: бактериальную, грибковую, паразитарную или вирусную. Оппортунистическими называют инфекции, вызываемые условнопатогенными (маловирулентными) возбудителями, заражение которыми у здорового человека не сопровождается патологическими изменениями. Такими возбудителями инфекции являются:
- простейшие (пневмоцисты, токсоплазмы, криптоспоридии);
- грибы (рода Candida, криптококки);
- вирусы (цитомегаловирусы, герпетические вирусы, некоторые вирусы медленных инфекций);
- бактерии (Мусоbacterium avium intracellulare, легионелла, сальмонелла).
Для оппортунистических инфекций при СПИДе характерно тяжелое рецидивирующее течение, часто с генерализацией процесса и устойчивостью к проводимой терапии.
Легкие при ВИЧ ассоциированном СПИДе поражаются чаще всего (до 80% больных). В легких может быть обнаружена гиперплазия альвеолоцитов с последующим их слущиванием, что напоминает умеренно выраженную десквамативную пневмонию при других РНК-вирусных инфекциях. Легочные поражения, часто встречающиеся при СПИДе, могут быть его начальными клиническими проявлениями. При этом речь может идти о диффузных поражениях по типу интерстициальной пневмопатии, множественных или единичных легочных очагах. Наиболее часто пневмонии, вызванные Pneumocystis carinii, сопровождаются поражением обоих легких по типу интерстициальной пневмонии с наличием внутриальвеолярных паразитов, хорошо выявляемых импрегнацией серебром по Гроккоту. Диагноз in vivo основан на выявлении паразитов в содержимом альвеолярного лаважа. Легочная патология, обусловленная инфицировании цитомегаловирусом, часто сочетающаяся с инфицированием пневмоцистами, также проявляется в виде интерстициальной пневмопатии. Диагноз подтверждает выявление внутриклеточных цитомегаловирусных включений в содержимом альвеолярного лаважа. Другие легочные поражения наблюдаются реже, к ним относятся гистоплазмоз, криптококкоз, кандидоз, паразитарные поражения (токсоплазмоз), банальные бактериальные или микобактериальные инфекции.
Центральная нервная система при ВИЧ-инфекции стоит на втором месте по частоте поражения, которое выражается в виде самых разнообразных неврологических проявлений. Речь может идти об энцефалопатиях, причиной которых часто является цитомегаловирус, реже - вирус герпеса или микобактерии. Развивается ВИЧ-ассоциированный подострый энцефаломиелит. Изменения развиваются преимущественно в белом веществе и в подкорковых структурах, включая базальные ганглии и семиовальные центры. При микроскопическом исследовании находят микроглиальные узелки, многоядерные симпласты, в которых удается обнаружить частицы ВИЧ. Такие микроглиальные узелки могут быть найдены также в мозговом стволе, мозжечке, спинном мозге и реже в коре головного мозга. Считается патогномоничным образование многоядерных клеток типа симпластов, которые могут располагаться изолированно или в комбинации с микроглиальными узелками. Кроме того, может иметь место прогрессирующий мультифокальный лейкоэнцефалит, фокальные мозговые поражения, в особенности связанные с токсоплазмозом и проявляющиеся в виде множественных или единичных абсцессов. Часто также наблюдается повреждение мозговых оболочек в виде вялотекущего негнойного лептоменингита, возбудителем которого чаще всего является Cryptococcus neoformans. Диагноз подтверждается выявлением паразитов в спинномозговой жидкости. Характерна вакуолизация белого вещества (спонгиоз). Особенно часта, но неспецифична, вакуолярная миелопатия с поражением боковых и задних столбов спинного мозга. Белое вещество выглядит в этом случае дырчатым. Изменения ЦНС могут быть первым симптомом быстро прогрессирующей и закончившейся летально ВИЧ-инфекции.
Повреждения пищеварительного тракта представляют третью локализацию оппортунистических инфекций. Чаще всего встречается кандидозный эзофагит. На уровне тонкой и толстой кишок могут наблюдаться другие оппортунистические инфекции, проявляющиеся обычно диарреей. Здесь речь может идти о криптоспоридиозе или о вирусных поражениях типа герпеса и ЦМВ или сальмонеллезах. Диагноз криптоспоридиоза и вирусных поражений обычно основан на. выявлении паразитов при биопсиях. Значительно реже оппортунистические инфекции наблюдаются в печени и желчных путях.
Наконец, можно наблюдать поражения кожи и слизистых, обусловленные оппортунистическими инфекциями. Некоторые из них, особенно кожные, связаны с генерализованной септицемией, например, гистоплазмозом и криптококкозом. Другие встречаются реже, например, кандидоз, банальный гингивостоматит, или неизвестное раньше повреждение, именуемое языка, локализующееся по его краям и имеющее вид беловатых линейных образований. Гистологически значительный поверхностный паракератоз со светлыми клетками, содержащими многочисленные вирусные частицы типа Эпштейна-Барра, хорошо выявляемые при электронной микроскопии.
Возможно поражение яичек с частичным или полным прекращением дифференцировки сперматозоидов, тяжелой атрофией семенных канальцев, лимфоидной инфильтрацией и фиброзом, выраженными в различной степени.
В почках выявляется отложение иммунных комплексов в клубочках, дистрофические изменения нефротелия и гиперплазия отдельных его клеток, микрокистозная тубулоэктазия и расширение капсул почечных телец. Наряду с этим отмечается очаговый гломерулосклероз.
В надпочечниках возможны очаговые некрозы и обширные кровоизлияния.
Опухоли при СПИДе в основном двух типов:
- ангиосаркома Капоши, которая раньше наблюдалась редко и в основном у людей пожилого возраста. При СПИДе она является начальным проявлением, особенно у гомосексуалистов. Речь идет о ярко-красных кожных узелках различной локализации. Саркома Капоши сочетается с повреждением слизистой неба, лимфоузлов, в некоторых случаях - множественными висцеральными поражениями, развивается медленно. Микроскопически опухоль состоит из множества новообразованных, хаотично расположенных тонкостенных сосудов с хорошо определяемым эндотелием и пучков веретенообразных клеток. В рыхлой строме часто видны кровоизлияния и скопления гемосидерина. У больных СПИДом саркома Капоши имеет злокачественный характер и отличается от классического варианта генерализацией процесса с поражением лимфатических узлов, желудочно-кишечного тракта, легких и других внутренних органов.
- злокачественные неходжкинские лимфомы, наблюдаемые при СПИДе, - лимфомы типа В, часто располагающиеся вне лимфоузлов, поражающие центральную нервную систему, пищеварительный тракт, верхние дыхательные пути, костный мозг. Речь идет о высокозлокачественных лимфомах иммунобластического типа или типа Беркитта.
СПИД всегда заканчивается летально.
Автор: Шлопов В. Г.
опубликовано 11/12/2009 15:51
обновлено 13/05/2011
— Инфекционные болезни
Е. Л. Голохваcтова, кандидат медицинских наук Городской центр по профилактике и борьбе со СПИДом, Москва Синдром приобретенного иммунодефицита (СПИД) важнейшая мировая медицинская, социальная и политическая проблема ХХ века. В 1981 г.
Городской центр по профилактике и борьбе со СПИДом, Москва
В настоящее время известны два типа вируса — ВИЧ-1 и ВИЧ-2, различающиеся по своим структурным и антигенным характеристикам. Имеются достоверные различия в течении заболевания, вызываемого этими вирусами. Течение инфекции, вызываемой ВИЧ-2, считается более продолжительным. Среди ВИЧ-1 и ВИЧ-2 выделяют большое число генетически различных групп. Как и все ретровирусы, вирус ВИЧ характеризуется высокой изменчивостью. Считается, что в организме человека по мере прогрессирования инфекции, от бессимптомной до манифестной, происходит эволюция вируса от менее вирулентного к более вирулентному варианту. ВИЧ нестоек во внешней среде, чувствителен к внешним воздействиям, практически полностью инактивируется при нагревании выше 56°С в течение 30 мин, погибает при кипячении через 1-3 мин, а также под воздействием дезинфицирующих средств (3%-ный раствор перекиси водорода, 5%-ный раствор лизола, 70%-ный — этилового спирта). Возможно его сохранение во внешней среде в жидкостях, содержащих вирус в высоких концентрациях, таких как кровь и сперма. Губительны для ВИЧ солнечное и искусственное УФ-излучение, а также все виды ионизирующего излучения. В крови, предназначенной для переливания, вирус живет годы, в замороженной сперме несколько месяцев. Появились данные о том, что ВИЧ теряет активность под воздействием защитных ферментов, содержащихся в слюне и поте. Передачи ВИЧ при укусах кровососущих насекомых не происходит.
ВИЧ-инфекция распространена географически повсеместно. Инфекция ВИЧ-1 — антропоноз. Животные в естественных условиях не заражаются ВИЧ-1. Источником ВИЧ-инфекции является ВИЧ-инфицированный человек на всех стадиях заболевания, как в период бессимптомного вирусоносительства, так и во время развернутых клинических проявлений болезни. Восприимчивость к ВИЧ у людей всеобщая. Причиной невосприимчивости к заражению ВИЧ могут быть специфические иммуноглобулины класса А, обнаруживаемые на слизистых оболочках половых органов.
Пути передачи ВИЧ-инфекции: половой, парентеральный, вертикальный. Половой путь передачи реализуется при гетеросексуальных и гомосексуальных половых контактах. Вероятность заражения повышается при воспалительных заболеваниях половых органов. Парентеральный путь инфицирования встречается в основном среди инъекционных наркоманов. Факторами передачи ВИЧ при этом могут быть общие шприцы и иглы, наркотик, в который добавляется кровь. Инфицирование возможно при переливании зараженной крови, ее препаратов, использовании загрязненных кровью медицинских инструментов, не прошедших соответствующую обработку. Факторами передачи вируса могут быть органы и ткани доноров, используемых для трансплантации. Если женщина заражена ВИЧ, то вероятность инфицирования плода составляет около 50%. Ребенок может инфицироваться до, во время и после родов. Контактно-бытовой и воздушно-капельный пути передачи при ВИЧ-инфекции не встречаются.
ВИЧ-инфекция характеризуется многолетним течением, клинически связанным с прогрессирующим снижением иммунитета и приводящим к развитию тяжелых форм оппортунистических заболеваний. До настоящего времени считалось, что в большинстве случаев ВИЧ-инфекция имеет единственный исход — гибель зараженного ВИЧ организма. Однако теория инфекционного процесса допускает существование как маловирулентных или дефектных штаммов ВИЧ, так и устойчивых к инфекции больных. Среднюю продолжительность жизни инфицированного человека оценивают сейчас в 12 лет, однако продолжительность болезни может быть связана с путями заражения, принадлежностью к различным группам населения, возрастом, расовыми особенностями и доступностью медицинской помощи.
Клиника. После инкубационного периода, продолжительностью от 2 недель до 6 и более месяцев, в 50-70% случаев наступает длящийся от нескольких дней до 2 месяцев период первичных клинических проявлений в виде лихорадочного состояния, которое может сопровождаться увеличением лимфоузлов, стоматитом, пятнистой сыпью, фарингитом, диареей, увеличением селезенки, иногда явлениями энцефалита. Во многих случаях может наблюдаться стертое или малосимптомное начало заболевания, однако у большинства зараженных ВИЧ к 6 месяцам от момента инфицирования появляются антитела к ВИЧ.
Ранние клинические проявления ВИЧ-инфекции, за исключением увеличения лимфоузлов, проходят, и затем в течение нескольких лет у зараженных лиц другие клинические признаки ВИЧ-инфекции не обнаруживаются. В этот период сохраняется активность ВИЧ и происходит медленное снижение количества CD4-клеток. Когда защитные силы организма достаточно ослабевают, у пациента начинают возникать разнообразные оппортунистические заболевания, выраженность которых в дальнейшем нарастает по мере снижения количества CD4-клеток. При значительном снижении количества этих клеток развивающиеся оппортунистические поражения приобретают угрожающий для жизни характер. При отсутствии адекватной терапии больной погибает.
Кроме соматических поражений, у больных ВИЧ-инфекцией развиваются нейропсихические изменения, связанные с известием о заражении вирусом, возникает целая группа стрессов, из-за которых нарушаются или прекращаются социальные и межличностные связи заразившихся, снижается уровень их самооценки, угнетается эмоциональный фон, практически меняется жизнь пациентов. Ни одно инфекционное заболевание до настоящего времени не сопровождалось такой выраженной стигматизацией, как ВИЧ-инфекция. Неблагоприятный прогноз заболевания, особенности передачи возбудителя, молодой возраст заразившихся — все эти факторы усугубляют социально-психологическую ситуацию пациентов. При заражении ВИЧ-2 заболевание прогрессирует несколько медленнее. Своевременно и правильно начатое лечение может на несколько лет увеличить продолжительность жизни инфицированных лиц, а также улучшить качество их жизни.
Течение ВИЧ-инфекции многие исследователи пытались отобразить с помощью клинических классификаций. В нашей стране принята следующая классификация ВИЧ-инфекции (В. И. Покровский, 1989).
I. Стадия инкубации.
II. Стадия первичных проявлений:
А — острая лихорадочная фаза; Б — бессимптомная фаза; В — персистирующая генерализованная лимфоаденопатия.
III. Стадия вторичных заболеваний:
А — потеря массы тела менее 10%, поверхностные грибковые, бактериальные, вирусные поражения кожи и слизистых оболочек, опоясывающий лишай, повторные фарингиты, синуситы;
Б — прогрессирующая потеря массы тела более 10%, необъяснимая диарея или лихорадка более 1 месяца, волосатая лейкоплакия, туберкулез легких, повторные или стойкие бактериальные, грибковые, вирусные, протозойные поражения внутренних органов (без диссеминации) или глубокие поражения кожи и слизистых оболочек, повторный или диссеминированный опоясывающий лишай, локализованная саркома Капоши;
В — генерализованные бактериальные, вирусные, грибковые, протозойные и паразитарные заболевания, пневмоцистная пневмония, кандидоз пищевода, атипичный микобактериоз, внелегочный туберкулез, кахексия, диссеминированная саркома Капоши, поражения ЦНС различной этиологии.
IV. Терминальная стадия.
Выделяют также три иммунологические категории в зависимости от уровня СД4-лимфоцитов:
1) более 0,5 х 109/л СД4-клеток в 1 мм 3 крови; 2) от 0,2 до 0,5 х 109/л в 1 мм 3 ; 3) менее 0,2 х 109/л в 1 мм 3 .
Таким образом, каждый больной может быть отнесен к той или иной категории по клиническим и иммунологическим критериям.
В данной классификации учитываются все проявления болезни от момента заражения до гибели больного, включая и те, которые, возможно, еще неизвестны.
- Нуклеозидные ингибиторы обратной транскриптазы вируса (зидовудин, диданозин, зальцитабин, ставудин, ламивудин, абаковир).
- Ненуклеозидные ингибиторы обратной транскриптазы (ифавиренц, делавирдин, невирапин).
- Ингибиторы протеазы вируса (индинавир, саквинавир, ритонавир, нельфинавир).
Обратная транскриптаза и протеаза — это ферменты вируса, необходимые для его репликации. Соответственно подавление этих ферментов приводит к замедлению размножения ВИЧ. Наиболее эффективной считают комбинацию одного ингибитора протеазы (например, индинавира или ритонавира) и двух нуклеозидных ингибиторов обратной транскриптазы (зидовудина и диданозина, ставудина и диданозина, ставудина и ламивудина, диданозина и ламивудина, зидовудина и зальцитабина, зидовудина и ламивудина). Альтернативой ингибитору протеазы может быть новый ненуклеозидный ингибитор обратной транскриптазы — ифавиренц. Терапия двумя нуклеозидными ингибиторами обратной транскриптазы уступает по эффективности комбинации трех препаратов, а монотерапия любыми антиретровирусными средствами считается неэффективной (за исключением тех случаев, когда альтернативная терапия невозможна, или во время беременности с целью предупреждения перинатальной трансмиссии). Обсуждается возможность одновременного применения трех нуклеозидных ингибиторов обратной транскриптазы, например, абакавира, зидовудина и ламивудина. Однако, по мнению экспертов, в настоящее время все же предпочтительно использование препаратов разных классов. Все антиретровирусные средства следует назначать одновременно в максимальной дозе (исключение составляют ритонавир и невирапин, дозы которых могут быть увеличены). При клинических проявлениях ВИЧ-инфекции антиретровирусная терапия показана всем больным. Необходимо использовать наиболее мощную комбинацию препаратов, обеспечивающих максимальное подавление репликации вируса. Больным СПИД часто приходится назначать не только противовирусные средства, но и препараты для лечения оппортунистических инфекций. В таких случаях необходимо учитывать взаимодействие между ними, а также возможность возникновения сходных нежелательных эффектов. Например, рифампицин, который применяется при лечении активного туберкулеза, снижает уровень ингибиторов протеазы в крови. Последние, в свою очередь, нарушают метаболизм рифампицина. Мощная противовирусная терапия восстанавливает иммунную функцию больного. Усиление иммунологического и/или воспалительного ответа может привести к появлению новых симптомов у больных с субклиническими оппортунистическими инфекциями (например, ЦМВ). Целесообразно продолжить антиретровирусную терапию и провести адекватное лечение оппортунистической инфекции. Иногда по тем или иным причинам приходится прерывать антиретровирусную терапию. Достоверных сведений о том, на сколько дней, недель или месяцев можно без последствий отменить один препарат или всю комбинацию, нет. Если возникает необходимость в прерывании терапии на длительный срок, то теоретически лучше отменить все препараты, чем продолжать терапию одним или двумя антиретровирусными средствами. Такой подход позволяет свести к минимуму риск появления устойчивых штаммов вируса. Зачастую врачи сталкиваются с тем, что выбранная схема терапии не всегда дает достаточный вирусологический и иммунологический эффект, что вынуждает менять лечение. Наиболее важным критерием эффективности терапии является динамика вирусной нагрузки. Подтвержденное клинически значимое повышение концентрации РНК ВИЧ в плазме, которое нельзя объяснить интеркуррентной инфекцией или вакцинацией, указывает на неэффективность лечения (независимо от динамики числа CD4-клеток). При выборе новой схемы лечения необходимо учитывать причины ее изменения. Если терапия давала вирусологический эффект, но вызывала выраженные побочные реакции, то целесообразно отменить препарат, который был причиной нежелательных явлений, и назначить другое средство того же класса, но с иным профилем токсичности и переносимости. Если терапия привела к выраженному подавлению репликации вируса, но является неадекватной с современной точки зрения (например, два нуклеозидных ингибитора обратной транскриптазы или монотерапия), то возникает вопрос: продолжать проводимую терапию или добавить другие средства. Большинство экспертов полагают, что неадекватная терапия в конечном итоге окажется неэффективной, и считают вторую тактику целесообразной. При неэффективности первоначального лечения предпочтительно полностью заменить неадекватную схему. Особое беспокойство вызывает возможность перекрестной устойчивости к различным ингибиторам протеазы. Имеются свидетельства того, что штаммы вируса, которые приобрели резистентность к одному препарату группы, обладают пониженной чувствительностью или устойчивы к большинству или всем ингибиторам протеазы. В связи с этим многие эксперты считают целесообразным включать два ингибитора протеазы в новые схемы лечения. Антиретровирусная терапия у больных острой ВИЧ-инфекцией снижает вирусную нагрузку и благоприятно влияет на иммунную функцию, однако отдаленный клинический эффект подобной терапии изучен недостаточно. Многие эксперты считают целесообразным продолжать лечение неопределенно долгое время, т. к. после прекращения терапии виремия может появиться вновь или возрасти.
В настоящее время существует острая потребность в новых способах лечения, которые были бы эффективны для постоянно растущего числа ВИЧ-инфицированных пациентов, уже леченных вышеупомянутыми препаратами. Получены данные о новом классе противовирусных средств — это ингибитор фузии (препарат Т-20), который применялся в комбинации с традиционными препаратами. В отличие от других препаратов для лечения ВИЧ-инфекции, которые блокируют репликацию однажды попавшего в клетку человека вируса, Т-20 представляет собой пептид, препятствующий проникновению вируса в клетку.
Категории МКБ: Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде других состояний (B23), Болезнь, вызванная вирусом иммунодефицита человека [вич], неуточненная (B24), Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде других уточненных болезней (B22), Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде злокачественных новообразований (B21), Болезнь, вызванная вирусом иммунодефицита человека [вич], проявляющаяся в виде инфекционных и паразитарных болезней (B20), Острый ВИЧ-инфекционный синдром (B23.0)
Общая информация
Краткое описание
ВИЧ-инфекция - инфекционная болезнь, развивающаяся в результате многолетнего персистирования в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее - ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее - СПИД) [1].
B20 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде инфекционных и паразитарных болезней;
B21 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде злокачественных новообразований;
B22 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде других уточненных болезней;
Пользователи протокола: инфекционисты, терапевты, врачи общей практики, клинической лабораторной диагностики, фтизиатры.
Класс I - польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс III - имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
Классификация
• нейтропения (
• хронический герпес (оролабиальный, генитальный или аноректальный длительностью более месяца или висцеральный любой локализации);
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• число лимфоцитов CD4 (абсолютное и процентное содержание) - двукратное измерение с интервалом не менее 7 дней;
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Заболевание начинается постепенно.
• половые контакты (гетеро- или гомосексуальные; тип контактов: оральный, вагинальный, анальный) с ВИЧ-статус партнерами (если известно);
• патологическое увеличение лимфатических узлов, персистирующая генерализованная лимфоаденопатия.
Ротоглотка: стоматит, язвенно-некротические поражения, разрастание слизистой полости рта, преимущественно боковой поверхности языка.
Мочеполовая система и перианальная область: признаки следующих заболеваний: нефропатия, инфекция, вызванная вирусом папилломы человека (остроконечные кондиломы половых органов и заднего прохода, рак шейки матки).
Неврологический и психический статус: нарушение когнитивных функций (Приложение 1), парезы, симптомы нейропатии, нарушение сознания, менингеальные синдром.
Биохимический анализ крови: повышение уровня креатинина и мочевины в крови, гипонатриемия, гипокалиемия (при развитии ОПП).
• полимеразная цепная реакция РНК ВИЧ: определяемая вирусная нагрузка.
МРТ/КТ головного мозга: отек головного мозга, признаки менингоэнцефалита, дисциркуляторная энцефалопатия, объемные процессы;
• консультация невропатолога: при признаках/подозрении на криптококковый менингит, ВИЧ-энфефалопатию, токсоплазмоз ЦНС, ПМЛ, лимфомы головного мозга, периферической полинейропатии;
• консультация психиатра: при признаках/подозрении психического расстройства. ВИЧ-энцефалопатии/деменции;
Дифференциальный диагноз
Дифференциальный диагноз: проводится с оппортунистическими инфекциями и другими вторичными заболеваниями по результатам консультаций специалистов.
Лечение
Курс лечения АРТ – пожизненный, применяется тройная схема, кратность приема АРВ препаратов зависит от формы выпуска.
• эмтрицитабин (FTC) 200 мг, капсула; 200 мг 1 раз в сутки.
• рилпивирин* (RPV) 25 мг таблетка; 25 мг 1 раз в сутки.
• дарунавир (DRV) 400 мг, 600 мг, 800 мг таблетка; 600 мг 2 раза в сутки в комбинации с ритонавиром в дозе 100 мг 2 раза в сутки;
• типранавир* (TPV) 250 мг капсула; применяется усиленный ритонавиром, 2 раза в сутки 500 мг+200 мг ритонавира.
ИИ с целью: блокирования фермента ВИЧ, участвующий во встраивании провирусной ДНК в геном клетки-мишени.
• долутегравир (DTG) 50 мг таблетка; 50 мг 1 раз в сутки.
• элвитегравир 150 мг/кобицистат 150 мг /эмтрицитабин 200 мг /тенофовир 300 мг* 1 таблетка 1 раз в сутки;
* При регистрации в Республике Казахстан.
В приоритетном порядке АРТ назначается всем пациентам в 3-4 стадии ВИЧ-инфекции или пациентам с количеством CD4+ лимфоцитов ≤ 350 кл/мкл.
− ВИЧ-позитивным лицам в дискордантных парах (для снижения риска трансмиссии ВИЧ неинфицированным партнерам), при условии предварительного консультирования обоих партнеров;
− при подготовке ВИЧ-инфицированного пациента к применению вспомогательных репродуктивных технологий.
Схема АРТ состоит не менее, чем из трех антиретровирусных препаратов. Предпочтение отдается комбинированным препаратам в фиксированных дозировках.
b NVP использовать у лиц с низким числом лимфоцитов CD4 (у женщин с СД4 менее 250/мкл, у мужчин с СД4 менее 400/мкл)
с вместо AZT при умеренной анемии или гранулоцитопении (уровень гемоглобина> 90 г/л или количество нейтрофилов> 1000 клеток/мкл) рекомендуется назначать ABC, или TDF, а при более выраженной анемии или гранулоцитопении – АВС или TDF.
d использование комбинированного препарата фиксированной дозировки DRV/c (при регистрации)
При невозможности использования вышеперечисленных препаратов ddI может быть назначен в качестве НИОТ в комбинации 3TC/FTC +EFV.
• пациенты, получающие противотуберкулезные препараты.
− при количестве CD4+ лимфоцитов от 50 до 250 клеток/мкл и нормальном уровне АЛТ или АСТ – NVP в сочетании с АВС, или TDF, или AZT + 3ТС, или FTC;
− при любом количестве CD4+ лимфоцитов – LPV/r или DRV/r или ATV/r в сочетании с АВС, или TDF, или AZT + 3ТС, или FTC.
Рекомендуемые схемы АРТ: назначается схема из предпочтительных АРВП – 2 НИОТ + 1 ИП/r, или 2НИОТ + 1 ННИОТ, или 2 НИОТ + 1 ИИ.
LPV/r в сочетании с AZT/3TC. В качестве третьего компонента схемы АРТ являются LPV/r в таблетках (400/100 мг 2 раза в сутки).
При непереносимости LPV/r можно использовать (в порядке приоритетности) – DRV/r (600/100 мг 2 раза в сутки), NVP (при CD4 < 250 клеток/мкл и нормальном уровне АЛТ и АСТ). Частота назначения LPV/r и DRV/r – не реже 2 раз в сутки.
При непереносимости LPV/r и DRV/r, можно назначить ATV/r или другие ИП/р. В качестве нуклеозидной основы рекомендуется ZDV/3TC. Применение EFV не рекомендуется в I триместрe беременности.
Для лечения пациентов с низким уровнем CD4+-лимфоцитов рекомендуется применять схемы, включающие бустированный ИП.
В качестве нуклеозидной основы рекомендуется применять комбинацию ABC с 3TC или TDF с 3TC в стандартных дозах (или комбинированный препарат TDF/FTC). Однако у пациентов с ВН более 100 000 копий/мл препараты, содержащие ABC, применять не рекомендуется.
В качестве альтернативы третьим препаратом можно назначить FPV/r из-за минимального влияния на функцию почек либо LPV/r.
ТDF не рекомендуется больным с почечной недостаточностью.
более чем в 2,5 раза выше верхней границы нормы (ВГН) – EFV или RPV (при наличии противопоказаний к приему EFV и при уровне РНК ВИЧ < 100000 копий/мл) в сочетании с TDF+3TC или TDF/FTC;
• при уровне активности АЛТ или АСТ более чем в 2,5 раза выше ВГН – DTG, бустированный RTV ИП (DRV/r или LPV/r) в сочетании с TDF+3TC или TDF/FTC.
При снижении числа CD4+ лимфоцитов менее 500 клеток/мкл рекомендуют начать АРТ одновременно с терапией ХГС.
При количестве CD4+лимфоцитов менее 350 клеток/мкл начинают лечение ВИЧ-инфекции, а затем присоединяют терапию ХГС.
Не рекомендуется сочетание рибавирина с зидовудином (увеличивается частота развития анемии), диданозином (повышается вероятность декомпенсации заболевания печени).
Оптимальным сочетанием НИОТ является TDF + 3TC или FTC в стандартных дозировках. При невозможности применять TDF назначают АВС.
• при нормальном уровне активности АЛТ/АСТ или повышении его не более чем в 2,5 раза выше ВГН – EFV, RPV (при наличии противопоказаний к приему EFV и при уровне РНК ВИЧ < 100000 копий/мл) или DTG (при наличии противопоказаний к приему EFV и при уровне РНК ВИЧ >100000 копий/мл) в сочетании с АВС или TDF + 3TC или TDF/FTC.
• при уровне активности АЛТ/АСТ более чем в 2,5 раза выше ВГН – DTG или бустированный ИП (LPV/r или DRV/r) в сочетании с АВС или TDF + 3TC или TDF/FTC.
У больных при сочетании ВИЧ-инфекции и ХГС, не получающих лечения ХГС, в состав схемы АРТ может быть включено сочетание ZDV+3TC.
Все ЛЖВ с диагностированным туберкулезом нуждаются в лечении ТБ и ВИЧ-инфекции, независимо от числа лимфоцитов CD4.
Первым начинают противотуберкулезное лечение, а затем как можно быстрее (в первые 8 недель лечения) назначают АРТ.
Больным ВИЧ/ТБ, имеющим выраженный иммунодефицит (число лимфоцитов CD4 менее 50 клеток/мкл), необходимо начать АРТ немедленно – в течение первых 2 недель после начала лечения ТБ.
При наличии туберкулезного менингита начало АРТ следует отложить до завершения фазы интенсивной терапии ТБ.
В начале АРТ у больных, получающих противотуберкулезное лечение, предпочтительным ННИОТ является EFV, который назначают вместе с двумя НИОТ.
При отсутствии EFV рекомендована схема лечения - 3TC (или FTC) + ZDV + ABC (или TDF).
В таблице 3 представлены варианты замены антиретровирусных препаратов при развитии нежелательныхэффектов.
Неудача лечения определяется как постоянно выявляемая вирусная нагрузка более 1000 копий/мл по результатам двух последовательных измерений, проведенных с интервалом в 2-4 недели, но не ранее, чем через шесть месяцев после начала использования АРВ-препаратов.
Основные лекарственные средства, имеющие 100% вероятность применения: см пункт Медикаментозное лечение, оказываемое на амбулаторном уровне.
• эмтрицитабин (FTC) 200 мг, капсула;
• рилпивирин* (RPV) 25 мг таблетка;
• дарунавир (DRV) 400 мг, 600 мг, 800 мг таблетка; 600 мг в комбинации с ритонавиром в дозе 100 мг 2 раза в сутки;
• типранавир* (TPV) 250 мг капсула; применяется усиленный ритонавиром, 2 раза в сутки 500 мг+200 мг ритонавира.
• элвитегравир 150 мг/кобицистат 150 мг /эмтрицитабин 200 мг /тенофовир 300 мг* 1 таблетка 1 раз в сутки;
• элвитегравир 150 мг/кобицистат 150 мг* 1 таблетка 1 раз в сутки.
Хирургические вмешательства: нет.
• туберкулеза (при исключении у пациента активного туберкулеза) –однократно изониазид (5 мг/кг), но не более 0,3 г в сутки + пиридоксин (при наличии) в дозе 25 мг/сут не менее 6 месяцев;
• пневмоцистной пневмонии в случае CD4 < 200 клеток/мкл, токсоплазмоза, в случае CD4 < 100 клеток/мкл – котримоксазол (960 мг 3 раза/неделю). Отменить профилактику если у пациента более 3 месяцев количество CD4+ - лимфоцитов стабильно превышает 200 кл/мкл, возобновить при падении количества CD4+ - лимфоцитов
• Диспансерное наблюдение пациентов получающих АРТ осуществляется совместно ПМСП и территориальным центром СПИД с кратностью посещений не менее 1 раза в 3 месяца.
• Вирусная нагрузка определяется перед началом АРТ. В дальнейшем следует измерять ВН первый раз не позднее 3 месяцев, затем 1 раз в 6 месяцев, при достижении неопределяемого уровня ВН.
• В случае отсутствия снижения ВН через 6 месяцев от начала лечения на 1 lоg10 или последовательного двукратного повышения ВН после исходной супрессии, следует провести генотипический тест на определение резистентности ВИЧ к антиретровирусным препаратам.
• Число лимфоцитов CD4 нужно измерять через 3 месяца, затем каждые 6 месяцев, при необходимости чаще в течение 1-го года АРТ, далее не реже 1 раз в год (за исключением случаев неэффективности лечения).
• Лабораторные исследования необходимо проводить не менее одного раза в 6 месяцев.
Таблица 4. Сроки проведения лабораторных исследований
х - лабораторное исследование показано независимо от используемых АРВ-препаратов;
x (АРВ-препарат) - исследование показано пациентам, которые получают указанный в скобках препарат.
b Пациентам с хроническими гепатитами биохимические показатели определяют согласно клиническому протоколу диагностики и лечения хронического вирусного гепатита В и С у взрослых в РК.
Через 3 месяца после начала приема АРВ-препарата клинически проявляющиеся побочные эффекты должны отсутствовать (а также субклинические, которые со временем могут проявиться клинически )
b Вирусная нагрузка уменьшается постепенно: у большинства пациентов (за исключением имеющих изначально высокую вирусную нагрузку) через 24 недели АРТ она должна быть < 50 копий/мл либо демонстрировать выраженную тенденцию снижения до этого уровня.
При расхождении между вирусологическими и иммунологическими показателями, приоритет за вирусологическими.
Число лимфоцитов CD4 необходимо определять каждые 3 месяца, по стабилизации СД4 лимфоцитов на фоне АРТ - 1 раз в 6 месяцев.
Цель АРТ - снижение ВН до неопределяемого уровня (пороговый уровень
При показателях ВН от 200 до 400 коп/мл – развитие резистентности возможно, необходимо усилить работу по соблюдению приверженности к АРТ.
Госпитализация
III степень (тяжелая) - повседневная жизнь существенно нарушена, часто требуется дополнительная помощь близких, медицинская помощь и лечение, возможно в стационаре;
IV степень (крайне тяжелая, жизнеугрожающая) - нормальная повседневная жизнь невозможна, требуется постоянная помощь посторонних, серьезное лечение, чаще всего в стационаре.
Информация
Источники и литература
Информация
5) Трумова Жанна Зиапеденовна – доктор медицинских наук, профессор РГП на ПХВ «Казахский национальный медицинский университет имени С.Д.
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Оценку нарушений познавательной деятельности (когнитивных функций) целесообразно проводить у всех ВИЧ-инфицированных пациентов без отягощающих факторов(тяжелые психиатрические заболевания, злоупотребление психоактивными веществами, в том числе алкоголем, текущие оппортунистические инфекции центральной нервной системы, другие неврологические заболевания) в течение 6 мес. со времени постановки диагноза. Данный подход позволяет точно определить исходные показатели и, соответственно, более точно оценить дальнейшие изменения. Для раннего скрининга когнитивных функций необходимо задать пациенту 3 вопроса (S.Simionietal. AIDS 2009, EACS 2012):
1. Часто ли у Вас бывают случаи потери памяти (например, Вы забываете значительные события, даже самые недавние, назначенные встречи и т.д.)?
Нейропсихологическое обследование должно включать в себя тесты для изучения следующих характеристик познавательной деятельности: слухоречевая и зрительная память, счет, скорость восприятия информации, внимание, , двигательные навыки. (Antinorietal.Neurology, 2007). В случае выявления патологии требуется обследование пациента у невролога, проведение МРТ головного мозга и исследовании спинномозговой жидкости (СМЖ) на вирусную нагрузку и, если есть к тому показания, провести исследование генотипической резистентности к препаратам в двойной пробе СМЖ и плазмы крови. Если у пациента выявлена патология нейрокогнитивных функций на этапе скрининга или при дальнейшем нейропсихологическом обследовании, необходимо рассмотреть возможность включения в схему препаратов, потенциально воздействующих на центральную нервную систему. К ним относятся либо те препараты, проникновение которых в СМЖ было продемонстрировано в исследованиях, проведенных у здоровых ВИЧ-инфицированных пациентов(концентрация выше IC90 у более чем 90% обследуемых пациентов), либо те, для которых доказана краткосрочная (3–6 мес.) эффективность воздействия на когнитивные функции или на снижение ВН на СМЖ, при условии, что оценка проводится в отсутствие каких-либо других совместно принимаемых препаратов или в рамках контролируемых исследований, результаты которых рецензируются экспертами (EACS 2012).
Инкубационный период ВИЧ-инфекции может достигать до 6 недель и более.
Ретровирус (вирус иммунодефицита человека) медленно размножается в организме человека, не провоцируя клинической картины.
На этом этапе больной уже является инфекционно-опасным.
Но присутствие вирусных частиц обнаружить при помощи лабораторных анализов еще невозможно.
Практически всегда единственным признаком присутствия в организме патогенного агента является увеличение лимфатических узлов.

Для ретровируса характерно увеличение сразу нескольких групп.
Увеличение лимфоузлов происходит постепенно, на начальной стадии это можно заметить в ходе пальпации.
По мере прогрессирования вирусной инфекции к росту лимфатических узлов присоединяется боль, ухудшение общего состояния больного и другие симптомы иммунодефицита.
Что собой представляют узлы лимфатической системы?
Лимфатические узлы (периферические органы) расположены почти во всех частях тела.
Они имеют близкую анатомическую связь с локальными лимфатическими сосудами.
Узлы являются своего рода защитным барьером.
Они заполнены лейкоцитами, которые ведут борьбу с инфекционными микроорганизмами, проникающими в лимфатические сосуды.
Чаще всего воспаляются узлы в области шеи (за ушами, под нижней челюстью, около сонных артерий), подмышками, надключичными областями, в паху.
Почему при ВИЧ наблюдается увеличение узлов (лимфаденопатия)?
Инфекция является наиболее распространенной причиной увеличения лимфатических узлов.
Поражение вызвано пролиферацией лейкоцитов из-за контакта с патогенными агентами.
Отек узлов может наблюдаться через несколько недель после заражения.
Или позже, в зависимости от состояния иммунной системы пациента.
Лимфаденопатия может наблюдаться при наличии практически любых инфекционных, вирусных, бактериальных, грибковых и паразитарных патологиях.
По этой причине наличие подобного симптома не может говорить о заражении ретровирусом.
Но данное явление должно стать поводом для посещения врача и прохождения необходимых медицинских анализов.
Воспаление лимфоузлов при ВИЧ
Воспалительная реакция в узлах лимфатической системы наблюдается на всех этапах развития инфекционного процесса.
В некоторых случаях увеличение можно заметить только при пальпации.
В других наблюдается внушительный отек в виде шишки до 5 см и более.
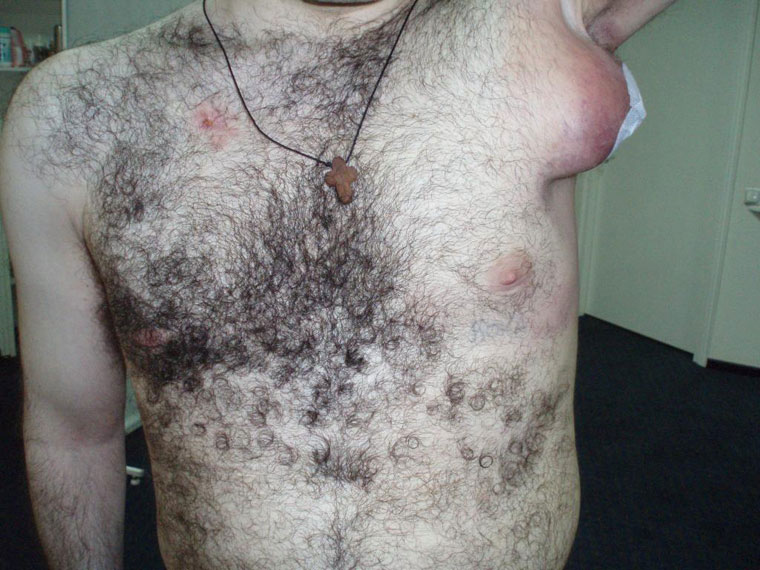
Как правило, появление шишек у больного отмечается сразу в нескольких местах, чаще на шее и в подмышечной области.
При протекающем отеке узлов более 8 недель, назначается лабораторное исследование крови на антитела к ВИЧ.
О наличии воспаления лимфоузлов следует говорить в случае присутствия болевого синдрома при ощупывании.
Вирус иммунодефицита человека подвергает организм значительной нагрузке.
Как следствие, кроме ВИЧ-инфекции присоединяются другие патологии бактериальной природы.
С чем и связано развитие у больного воспаления лимфоузлов.
Какие узлы лимфосистемы подвержены воспалению при ретровирусе?
Какие именно периферические органы будут подвержены воспалительному процессу, как быстро они будут увеличиваться и через сколько времени достигнут максимальных размеров?
Это зависит от состояния иммунной системы больного и ее способности сопротивляться инфекционным агентам.
При нарушении функционирования иммунитета, его ослаблении, лимфаденопатия может быть диагностирована на начальном этапе заболевания.
В ряде случаев наблюдается незначительная отечность, выявить которую возможно только при детальном осмотре с пальпацией.
В других вариантах, увеличение достигает внушительных размеров.
Сопровождается скоплением гнойного экссудата, который можно устранить путем оперативного вмешательства.
Отзывы больных относительно изменения узлов лимфосистемы неоднозначные.
Некоторые отмечают отсутствие подобного симптома на протяжении длительного времени.
Другие замечали увеличение лимфоузлов спустя несколько недель после предположительного заражения.
Как говорилось выше, ключевую роль играет состояние иммунитета и его способность реагировать на патогенные микроорганизмы.
Для ВИЧ-инфекции характерно воспаление узлов следующих групп:
- заушных, околоушных
- подчелюстных, шейных
- нижнечелюстных, затылочных
- надключичных, локтевых

При отсутствии патологического процесса узлы практически не будут прощупываться.
В случае воспаления наблюдается изменение их структуры, они становятся плотными, но эластичными.
При протекающем ВИЧ-заболевании чаще отмечается увеличение узлов до 2 см, их болезненность, присутствует гиперемия кожных покровов.
Лимфаденопатия, при которой наблюдается увеличение периферических органов до 4-5 и более см, характерна для инфекции на поздних этапах — асимптоматической и на стадии СПИДа.
У женщин в период беременности и после родов практически всегда наблюдается увеличение лимфоузлов всех групп.
Диагностируется генерализованная лимфоаденопатия.
В случае увеличения узлов только в паховой зоне, скорее всего, речь идет об ИППП.

О том какие анализы
сдавать на ВИЧ
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ВИЧ (антитела и антигены) | 1 д. | 450.00 руб. |
| ДНК ВИЧ (кровь) | 5 д. | 3450.00 руб. |
Туберкулез лимфоузлов при ВИЧ
Туберкулез — инфекционное заболевание, вызванное бактерией Mycobacterium tuberculosis.
Второе название — бацилла Коха (в честь ее первооткрывателя).
Для данного микроорганизма характерно медленное размножение и повышенная устойчивость к окрашиванию микробиологическими красителями.
Кроме того, Mycobacterium tuberculosis резистентна к иммунной системе, что является основной проблемой в терапии заболевания.
Бацилла Коха локализуется вне клеток.
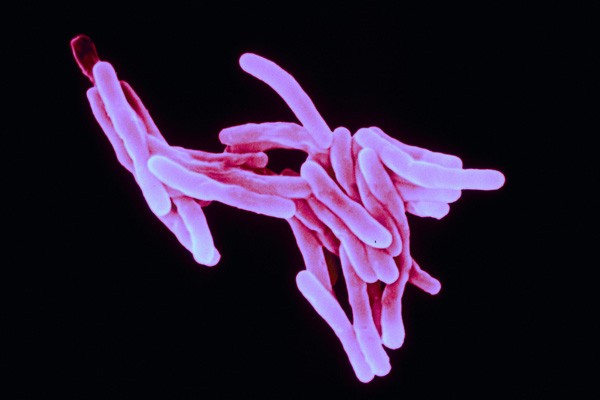
За счет чего ткани некоторое время не подвергаются патологическим изменениям.
Постепенно патоген tuberculosis попадает в регионарные узлы лимфатической системы, распространяясь по всему организму.
Так как ВИЧ сопровождается значительным ослаблением иммунной системы, пациенты данной категории особо подвержены туберкулезу.
На начальной стадии туберкулез лимфоузлов сложно дифференцировать от лимфоденопатии.
Поскольку увеличение узлов незначительное и при пальпации не отмечается болезненность.
Характерными симптомами патологии являются:
После появления вышеописанной клинической картины отмечается усиленный рост узлов лимфатической системы.
Вскоре они напоминают гроздья наростов.
При ощупывании пациент жалуется на выраженный болевой синдром.

Для постановки точного диагноза проводится исследование мокроты и биопсия патологически измененного узла.
Заразен или нет туберкулезный лимфаденит?
Заболевание является следствием проникновения в организм M. Tuberculosis.
Это патогенный микроорганизм, передающийся чаще воздушно-капельным путем.
Туберкулезный лимфаденит является заразным заболеваниям.
Следует избегать инфицированных пациентов и тесного с ними контакта.
Перспективы терапевтического воздействия
При диагностировании воспаления узлов на фоне туберкулезной инфекции, тактика терапии будет основываться с учетом стадийности патологии, сопутствующих заболеваний и состояния иммунной системы.
Назначаются противобактериальные средства широкого спектра действия, активные по отношению к микобактериям туберкулеза: Бенемецин, Рифадин, Изониазид.

Дополнительно назначаются препараты нестероидного ряда с противовоспалительным эффектом: Нимесил, Нимесулид.
Также НПВС могут использоваться в качестве средств, купирующих выраженный болевой синдром.
При туберкулезной лимфаденопатии длительность медикаментозного лечения не редко достигает 12 и более месяцев.
Требуется комплексное воздействие различными группами лекарственных средств.
Включая препараты, направленные на борьбу с ВИЧ.
На сегодняшний день современная терапия ВИЧ-инфекции делает определенные успехи.
Существует множество противовирусных препаратов, которые направлены на предотвращение распространения вируса.
Успешное лечение сопровождается уменьшением вирусных частиц с последующим увеличением CD4-Т-лимфоцитов.
В 2018 году в США одобрен медикамент под торговым названием Trogarzo или Ибализумаб (в России) для терапии больных с диагностированным мультирезистентным ВИЧ-1.
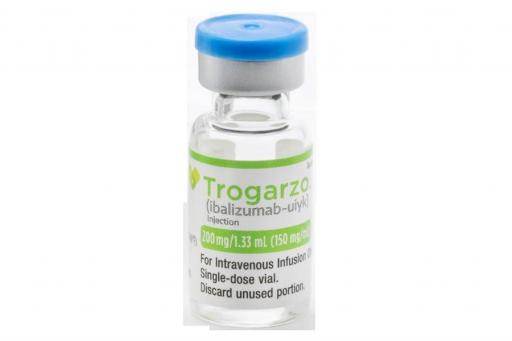
Согласно клиническим исследованиям, в течение 6 месяцев приема Ибализумаба, вирусная нагрузка у пациентов снизилась на 43%.
В исследовании участвовали пациенты, ранее прошедшие терапию 5 и более противовирусными медикаментами.
При достижении болезни терминальной стадии — СПИДа, и отсутствии адекватной реакции организма на противовирусную терапию, единственно возможное лечение заключается в контроле и своевременном подавлении рецидивирующих инфекций.
Кроме того, у пациентов с диагнозом СПИД высокий риск развития некоторых видов злокачественных образований.
В большинстве случаев, это ангиосаркома Капоши.
Саркома Капоши возникает из клеток лимфатических сосудов.

Причиной является заражение некоторыми подгруппами вирусов герпеса, что характерно для пациентов с сильным иммунодефицитом.
Вирусные частицы атакуют и повреждают клетки, вызывающие злокачественные изменения и развитие опухоли.
Тесная взаимосвязь между ВИЧ и присутствием герпеса проявляется в том, что оба вируса передаются половым путем.
Помимо СПИДа, саркома Капоши может развиваться у лиц, злоупотребляющих наркотиками.
Также у больных во время длительной иммуносупрессивной терапии.
Лечение женщин в период беременности подразумевает интенсивное использование противовирусных средств для минимизации рисков рождения ВИЧ-положительного ребенка.
Читайте также:

