Персистирующая инфекция верхних дыхательных путей что это такое
Обновлено: 24.04.2024
Причины персистирования инфекции в легких.
Врожденная особенность метаболических процессов у 10-20% людей приводит к тому, что изоэритроцитарные антигены системы АВО у этих лиц не проникают в секреты слизистых и не обеспечивают должной защиты от чужеродных антигенов.
Особое значение имеет генетически детерминированная слабая продукция иммуноглобулинов А (секреторные антитела), которые в обычных условиях охраняют от вируса поверхность слизистых оболочек за счет присоединения к своей молекуле "секреторной приставки"- эпителиального происхождения, содержащей цистеин.
В настоящее время доказано, что у каждого человека имеется генетически закодированнная способность к "сильному" или "слабому" ответу на тот или иной антиген. У лиц с генотипом HLA AIB8 CI3 наиболее часто регистрируется относительная слабость звена Т-супрессоров и, соответственно, "сильный" иммунный ответ на вирусные антигены, что нередко является причиной развития аллергических реакций.
Возможна недостаточность функций Т-клеток в связи с дефектом аденозиндезаминазы. И, наконец, изначальная дефектность и отсюда склонность к персистенции инфицирующих вирусных частиц. Иногда активность определенного вирусного фермента определяет характер инфекции. Так, дефектность тимидинкиназы у вируса герпеса способна отменить развитие латентной инфекции.
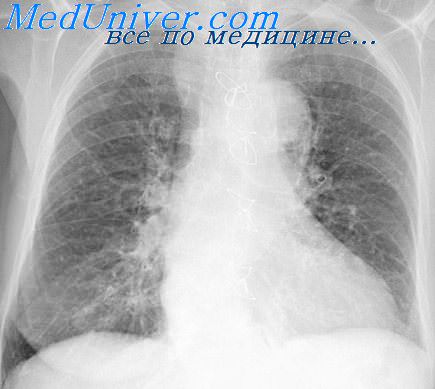
Иммунологические аномалии, несущие ответственность за вирусную персистенцию, могут иметь не только врожденный, но и приобретенный характер. Причиной подобных иммуннологических повреждений могут быть поражения центральной нервной системы самого различного генеза (новообразования, кровоизлияния, травмы механические и психические), а также острые вирусные инфекции, вызывающие выраженный иммунодефицит. К числу наиболее опасных в этом плане факторов следует отнести частые (до 5-6 раз в году) ОРЗ, вирусные, вирусно-микоплазменные и вирусно-бактериальные ассоциации, неоднократные повторы которых ведут к созданию порочного круга:
Основой иммунной недостаточности и, одновременно, вирусной персистенции могут быть нарушения общего обмена, метаболические изменения, возникшие на основе недостаточного (беспротеинового) или неправильно сбалансированного питания (избыток жиров, недостаток витаминов и т.д.), а также в результате воздействия различных токсических веществ.
Немалый вклад в широкое распространение вирусной персистенции вносит не всегда оправданное употребление массивных доз антибиотиков, снижающих и без того супрессированную вирусами клеточную защиту организма; злоупотребление сульфаниламидами и аналгетиками, ведущим к снижению функций паренхиматозных органов (печень, почки), агранулоцитозу, а также снижению температуры тела, в то время как ее повышение имеет защитную направленность и способствует дезактивации вирусных протеаз. Естественно, нужно использовать аспирин и аналгетики при высокой температуре, более 38°.
В научной литературе нередко используют термин "иммунное" воспаление, при котором регистрируется целая цепочка воспалительных реакций, но не всегда удается выявить этиологически значимый фактор. К разряду такого воспаления относят и бронхиальную астму, которая составляет центральную проблему современной пульмонологии. В ряде случаев триггером комплекса иммуннологических превращений при бронхиальной астме служат респираторные вирусы.
Именно здесь вирусы реализуют практически все известные аспекты воспаления: деструкция клеток и ресничек, нарушение активности мерцательного аппарата, снижение реологических свойств слизи, резкое уменьшение мукоцилиарного клиренса и транспортной функции дыхательных путей, что способствует прогрессивному проникновению вируса в глубокие отделы респираторного тракта. Процессы механического повреждения клеток тесно переплетаются с биохимическими, иммунологическими и неврологическими превращениями.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Экссудативный средний отит как следствие персистирующей вирусной инфекции верхних дыхательных путей
Журнал: Российская ринология. 2015;23(1): 40‑42
Экссудативный средний отит (ЭСО) в современных условиях становится одной из наиболее частых причин кондуктивной тугоухости у детей. Цель — оптимизация ранней диагностики и лечения ЭСО у детей с хронической персистирующей вирусной инфекцией верхних дыхательных путей. Выявлено влияние персистирующей вирусной инфекции на возникновение и течение ЭСО. Показано, что хроническая вирусная инфекция верхних дыхательных путей обнаруживается у большинства детей, страдающих ЭСО, составляя 89,4% случаев, и является одним из этиопатогенетических факторов его развития. Детям с ЭСО, протекающим на фоне персистирующей вирусной инфекции, необходимо длительное наблюдение оториноларинголога, и, помимо общепринятого лечения, показана курсовая противовирусная и иммуномодулирующая терапия под контролем аллерголога-иммунолога.
Среди причин тугоухости у детей ведущее место занимает экссудативный средний отит (ЭСО), в патогенезе которого важную роль играет состояние верхних дыхательных путей, в частности полости носа и носоглотки. Тугоухость является наиболее постоянным симптомом ЭСО и в 45—55% случаев приобретает смешанный характер [1, 2]. В последнее время в зарубежной и отечественной литературе этому заболеванию уделяется пристальное внимание [3—5]. Активное изучение данной патологии объясняется многообразием клинических проявлений заболевания, длительностью, особенностями течения, склонностью к рецидивированию. За последние 20 лет заболеваемость ЭСО выросла в 2,5 раза [6, 7]. Распространенность ЭСО чрезвычайно высока среди детей, особенно в возрасте менее 5 лет [8].
Цель исследования — оптимизация ранней диагностики и лечения ЭСО у детей с хронической персистирующей вирусной инфекцией верхних дыхательных путей.
Материал и методы
Под нашим наблюдением находились 76 детей с ЭСО в возрасте от 3 до 14 лет, госпитализированных в оториноларингологическое отделение по поводу ЭСО. Им проводили клиническое обследование со сбором жалоб и анамнеза заболевания, осмотр и эндоскопическое исследование ЛОР-органов, отомикроскопию и эндоскопическое исследование полости носа с использованием риноскопа 0° (Storz) и фотофиксацией данных, аудиологическое исследование, в том числе акуметрию, тональную пороговую аудиометрию (детям 4—5 лет), акустическую импедансометрию. Лечение состояло из медикаментозной терапии и, при необходимости, шунтирования барабанной полости. Аденотомию проводили по показаниям. Оценку данных аудиометрии осуществляли по Международной классификации тугоухости. Тимпанограммы оценивали согласно общепринятым критериям (по Jerger). Изучение порога акустического рефлекса позволяло объективно оценить состояние слуховой функции у детей. Антитела к возбудителям инфекций, в том числе вирусных, в сыворотке крови (вирус простого герпеса 1-го и 2-го типа, цитомегатовирус, вирус Эпштейна—Барр, микоплазма и хламидии) определяли методом иммуноферментного анализа (ИФА). ПЦР-диагностика отделяемого слизистой оболочки носоглотки и экссудата барабанной полости проведена 24 пациентам. Статистический анализ проводили при помощи программы Statistica 6.0. Эффективность лечения оценивали по клиническим проявлениям и данным аудиологического исследования.
Результаты исследования
Заключение
Хроническая вирусная инфекция верхних дыхательных путей выявляется у большинства детей, страдающих ЭСО, составляя 89,4% случаев, и является одним из этиопатогенетических факторов его развития. Детям с ЭСО, протекающим на фоне персистирующей вирусной инфекции, необходимо длительное наблюдение оториноларинголога и, помимо общепринятого лечения, показана курсовая противовирусная и иммуномодулирующая терапия под контролем аллерголога-иммунолога.
Конфликт интересов отсутствует.
Участие авторов:
Концепция и дизайн, сбор и обработка материала, написание текста: Т.З., А.М.
На основании собственных многолетних данных произведен ретроспективный анализ особенностей динамики активной репликации персистирующих инфекций у детей. В статье описано, как изменяются показатели активной репликации геномов облигатных внутриклеточных пар
Based on our own multi-year data, a retrospective analysis of the dynamics of active replication of persistent infections in children was made. The article describes how the indicators of active replication genomes of obligate intracellular parasites and herpesviruses vary with age and seasonal changes.
Персистирующие инфекции могут являться причиной целого ряда заболеваний. Некоторые из них характеризуются тяжелым клиническим течением, особенно в раннем возрасте. В России, к сожалению, сохраняется высокий уровень детской инфекционной заболеваемости [1]. Известно, что в основном передача инфекции осуществляется в первые годы жизни человека, иногда — внутриутробно. Так, заражение герпес-вирусами человека 1–2, а также 4–6 типов в большинстве случаев реализуется в возрасте до двух лет. Источником инфекции чаще всего является ближайшее окружение ребенка, которое в первые два года его жизни представлено членами семьи и/или обслуживающим персоналом (няни, воспитатели и пр.). За последние пять лет увеличилось число детей в возрасте до одного года, умерших от генерализованных вирусных инфекций [2]. При этом, по данным литературы, у детей маркеры активной персистирующей инфекции выявляют чаще, чем у взрослых [3]. Одним из факторов, обусловливающих высокий уровень репликации инфекционных агентов, является незрелость иммунной системы в раннем возрасте [4]. Несмотря на обилие научных работ, посвященных проблеме персистирующих инфекций, вопрос особенностей динамики их активности остается открытым.
Объект и материалы исследования
Предметом анализа явились данные, полученные при обследовании детей и подростков, находившихся на стационарном лечении в клинике Московского НИИ педиатрии и детской хирургии (в последние годы — Обособленное структурное подразделение Научно-исследовательский клинический институт педиатрии им. акад. Ю. Е. Вельтищева ФГБОУ ВО РНИМУ им. Н. И. Пирогова) Минздрава РФ, и их родителей.
Проанализированы результаты обследования 1079 пациентов, из которых 1064 (98,6%) составили дети и подростки в возрасте от 2 месяцев до 17 лет и 15 (1,4%) взрослых в возрасте от 23 до 52 лет.
У каждого пациента одновременно исследовали от одного до трех образцов различных биологических материалов, всего 2051 образец. Из них осадков мочи — 877 (42,8%); буккальных соскобов — 104 (5,1%); объединенного материала, включающего осадок мочи и буккальный соскоб, — 901 (43,9%); крови — 169 (8,2%) (табл. 1).
Методы исследования
Оценивали активность репликации следующих микроорганизмов: Chlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum, цитомегаловирус, вирус Эпштейна–Барр, вирус простого герпеса 1–2 типов.
Среди пациентов девочки и женщины составили 56,7% от числа обследованных, мальчики и мужчины — 43,3%.
Возрастная характеристика пациентов отражена в табл. 2: возраст большинства пациентов составил от двух до 16 лет.
При определении периодов активной репликации персистирующих инфекций в зависимости от возраста фрагмент исследования включал данные, полученные при обследовании 876 пациентов.
Основным критерием отбора явилось одновременное исследование в материале не менее 3 инфекций (герпес-вирусов 4–6 типов и/или облигатных внутриклеточных паразитов). У каждого больного, соответственно, исследовали 3 или 6 инфекций. Такой подход позволил снизить избирательность выборки по той или иной инфекции.
Результаты исследования и их обсуждение
Выявлены следующие закономерности (рис. 1):
Отчетливая закономерность показана для цитомегаловируса: частота выявления ДНК в образцах стабильно снижается до 0 у обследованных взрослых, что можно рассматривать как доказательство зависимости активной репликации цитомегаловируса именно от зрелости иммунной системы (рис. 2).
Аналогичные, хотя и не столь четко выраженные изменения частоты активной репликации в зависимости от возраста можно проследить и для вирусов Эпштейна–Барр и вируса простого герпеса 1–2 типов.
Для ответа на вопрос, существуют ли сезонные изменения активности персистирующих инфекций, мы проанализировали частоту положительных проб в течение двух полных лет; был обследован 871 пациент.
Диаграмма отражает закономерности изменения количества положительных проб Chlamydia trachomatis, Mycoplasma hominis и Ureaplasma urealyticum в течение года (рис. 3).
Вопреки ожиданиям, наибольшая активность Chlamydia trachomatis приходится на период с апреля по июнь. Отмечаются существенные колебания показателя в первом полугодии с максимумом в июне и минимумом в марте и стабильно низкие показатели во втором полугодии.
Частота выявления ДНК Ureaplasma urealyticum крайне нестабильна с декабря по июнь, а в июле резко уменьшается и сохраняется на относительно низком уровне до ноября. В декабре значение показателя возрастает, достигая максимума. Таким образом, общим для исследованных внутриклеточных паразитов является нестабильность и более высокие значения показателя в первом полугодии (для Ureaplasma urealyticum — с декабря по июнь) и, напротив, относительно низкое и стабильное число положительных проб во втором полугодии. Не исключено, что снижение и стабилизация показателя в период с июля по декабрь вызвана улучшением метаболизма, а значит, и адаптивного иммунитета во второй половине лета и осенью.
Для персистирующих герпес-вирусов какой-либо четкой сезонной закономерности не выявлено, однако частота выявления ДНК вируса простого герпеса 1–2 типов стабильно повышается, в мае достигая максимума, а затем снижается к концу года до минимального значения (рис. 4).
Выводы
Проведенное нами исследование позволило сделать следующие выводы:
При исследовании сезонной активности всех облигатных внутриклеточных паразитов выявлена ее существенная вариативность в первом полугодии с максимумом в июне и относительное снижение и стабилизация во втором полугодии.
Литература
- Мазанкова Л. Н., Захарова И. Н. // Рос. вест. перинат. и педиатрии. 2010. № 5. С. 8–11.
- Лобзин Ю. В. Проблемы детских инфекций на современном этапе // Инфекционные болезни. 2009. № 2. С. 7–12.
- Учайкин В. Ф., Нисевич Н. И., Шамшева О. В. Инфекционные болезни и вакцинопрофилактика у детей. М.: ГЭОТАР-медиа. 2006. 688 с.
- Щеплягина Л. А., Круглова И. В. Возрастные особенности иммунитета у детей // РМЖ. № 23, 2009, с. 1564.
Е. И. Шабельникова 1 , кандидат медицинских наук
В. С. Сухоруков, доктор медицинских наук, профессор
Е. А. Ружицкая, кандидат медицинских наук
А. В. Семенов, кандидат медицинских наук
М. В. Кушнарева, доктор медицинских наук, профессор
ФГБОУ ВО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
Персистирующая инфекция детей. Возбудители инфекций у детей
Своеобразной формой является персистирующая инфекция, характеризующаяся длительным пребыванием возбудителей (бактерий, вирусов, риккетский, микоплазм) в пораженном макроорганизме. Механизм развития персистирования инфекционного процесса еще не изучен. Однако получены убедительные данные о роли L-форм бактерий в этом процессе. В 1935 г. Е. Klieneberger открыла L-формы бактерий (названные так в честь Листсровского института, где работал автор). L-формы — результат изменчивости микробов, глубоких изменений их морфологических, биологических, вирулентных свойств, это варианты микробов, лишенных клеточной стенки. Выявлены L-формы стрептококков, стафилококков, некоторых сальмонелл, дифтерийной палочки и многих других. Роль их в патологии изучалась многими исследователями. Известно, что под влиянием лечения антибиотиками любые бактерии образуют резистентные L-формы.
При экзогенной инфекции возбудитель поступает в организм из внешней среды (от больного, носителя, животного, из воды, почвы и др.). Возникновение эндогенной, или аутоинфекции, происходит в результате нарушения защитных механизмов и снижения общей сопротивляемости организма.
С первого дня после рождения ребенок вступает в симбиоз с кишечной палочкой, стафилококком, молочнокислыми бактериями, вирусами, многие из которых обладают условной патогенностью, но при ослаблении организма ребенка приобретают патогенные свойства, вызывая аутоинфекцию. Последняя лежит в основе фурункулеза, ангины, аппендицита, холецистита, стоматита и др.

Инфекционные болезни могут быть вызваны двумя и более видами микроорганизмов. Такой вид инфекции называется смешанной, или сочетанной. Заражение может произойти одновременно двумя возбудителями, либо происходит присоединение к первоначальной, уже развившейся болезни. Возбудитель дополнительной инфекции может проникать в организм экзогенно или участвовать по механизму аутоинфекции. При присоединении одной инфекции к другой может произойти усиление заболевания (содружественное участие) либо снижение интенсивности и степени проявления (явление антагонизма). Очень часты, особенно в детском возрасте, смешанные вирусно-бактериальные инфекции, возможны также самые разнообразные ассоциации возбудителей.
Возбудителями инфекционных болезней являются бактерии, спирохеты, вирусы, риккетсии, микоплазмы, грибы. Болезни, вызываемые простейшими, гельминтами, насекомыми и клещами, относятся к инвазионным или паразитарным.
В процессе приспособления к условиям существования ряд микробов приобрел способность поражать только организм человека (антропонозы) пли определенные виды животных (зоонозы), от которых при ряде болезней может заразиться и человек (антропозоонозы).
Способность микроорганизмов размножаться в тканях организма и вызывать патологические изменения в них называется патогенностью. Последняя подвержена большим колебаниям в различных условиях. Степень патогенности микроба называется вирулентностью. Патогенность микроорганизмов связана с их инвазивностью, т. е. способностью проникать в естественных условиях заражения через кожные покровы и слизистые оболочки, а также внутрь органов и тканей, размножаться в них и противостоять защитным силам организма. Возбудители инфекционных заболеваний попадают в организм преимущественно через органы и ткани, граничащие с окружающей средой. Они обладают рядом механизмов, обеспечивающих преодоление естественных барьеров макроорганизма. К последним относятся: подвижность, агрессины, капсулярные факторы, выработка различных ферментов — гиалуронидазы, нейраминидазы, дезоксирибонуклеазы, муциназы, фибринолизина, коллагеназы и др.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

