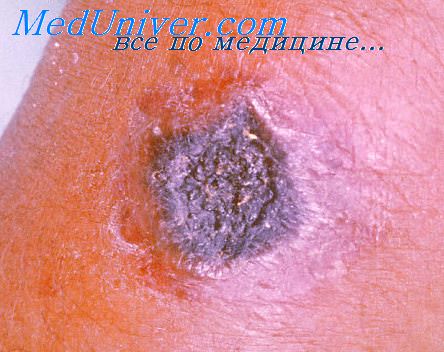
Первичный аффект при туляремии
Обновлено: 24.04.2024
Туляремия. Возбудитель и механизм развития туляремии
Чумоподобная болезнь, кроличья лихорадка, лихорадка оленьей мухи, мышиная болезнь, конъюнктивит Парино.
Туляремия - острое инфекционное природно-очаговое заболевание, протекающее с интоксикацией, лихорадкой различной локализации и поражением лимфатических узлов в виде специфических лимфаденитов со склонностью к затяжному течению. Регистрируется во многих странах мира (Европы и Америки, Азии и Африки).
Природные очаги туляремии в нашей стране распространены от западных границ бывшего СССР до восточных и от полярного круга до Средней Азии и Закавказья (регистрируются в 4 странах СНГ). Известно свыше 80 видов диких и домашних животных - источников инфекции.
Начало изучения туляремии было положено в 1911 г., когда при эпизоотии чумоподобного заболевания сусликов в 9 округах штата Калифорния Мак-Кой и Чэпин выделили возбудителя болезни Bacterium tulareuze, назвав его по названию округа Туляре. Впоследствии он получил название Francisella tularensis.
Возбудители туляремии Francisella tularensis - полиморфные, в виде коккобактерий, грамотрицательные микроорганизмы диаметром от 0,1 до 0,5 мкм; имеют капсулу и не образуют спор. Дают перекрестные серологические реакции с бруцеллами и иерсиниями. Относятся к семейству Brucellaceae. Они длительно (4-6 мес) сохраняются во внешней среде при низкой температуре. Кипячение убивает их моментально; лизол, хлорамин, хлорная известь - через 2-5 мин; этиловый спирт-через 1 мин.
Возбудитель чувствителен к стрептомицину, левомицетину, тетрациклинам. В нашей стране по отношению к эритромицину выделяют два варианта возбудителя - чувствительный и устойчивый. Кроме того, выделяют три подвида: неарктический (африканский), голарктический (европейско-азиатский) и среднеазиатский. На территории России распространен голарктический вариант с двумя биоварами. У возбудителя туляремии обнаружены О и Vi-антигены.
Возбудитель проникает в организм человека через кожу и слизистые, даже неповрежденные. На месте внедрения иногда развивается первичный аффект с регионарным лимфаденитом. Размножение возбудителя происходит в лимфатических узлах. Эндотоксин возбудителя вызывает аденит и частично периаденит. Проникая в кровь, возбудитель вызывает общую интоксикацию, повышение температуры и нарушение деятельности сердечно-сосудистой, нервной и других систем.
Происходит генерализация инфекции и развитие вторичных туляремийных бубонов, которые появляются в поздние сроки и, в отличие от первичных, не нагнаиваются. Первичные бубоны проходят все стадии воспаления со всеми местными его симптомами. В лимфоузлах появляются специфические гранулемы, которые определяются во всех внутренних органах. Гранулемы подвергаются некрозу и распаду. В части случаев наблюдается некроз всего лимфоузла с инфильтратом вокруг него и образованием на коже длительно незаживающей язвы.
Нерезко выраженные дегенеративные изменения выявляются в сердечной мышце по ходу кровеносных сосудов, в эпителии извитых канальцев почек. В легких поражаются паратрахеальные и перибронхиальные лимфатические узлы, бронхи, паренхима и плевра с вовлечением доли или всего легкого в виде образования гранулем и развития фибринозного, фибринозно-гнойного или геморрагического воспаления. Большое число гранулезно-некротических фокусов образуется в печени и селезенке, размеры которых увеличиваются. Поверхностные язвы и эрозии находят в желудке, тонкой и толстой кишке. Редко наблюдаются туляремийный энцефалит и менингит.
В зависимости от глубины поражения лимфоузлов бубоны рассасываются или склерозируются.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туляремия - острое инфекционное природно-очаговое заболевание с поражением лимфатических узлов, кожных покровов, иногда глаз, зева и лёгких и сопровождающееся выраженной интоксикацией.
Краткие исторические сведения
В 1910 г. в районе озера Туляре в Калифорнии Д. Мак-Кой обнаружил у сусликов заболевание, напоминающее по клинической картине бубонную чуму. Вскоре он же и Ч. Чапин выделили от больных животных возбудитель, который был назван Bacterium tularense (1912). Позже было выяснено, что к данной инфекции восприимчивы и люди, и по предложению Э. Френсиса (1921) она была названа туляремией. Позднее возбудитель был назван в честь Фрэнсиса, подробно его изучившего.
Возбудитель - неподвижные грамотрицательные аэробные капсулированные бактерии F. tularensis рода Francisella семейства Brucellaceae. Проявляют выраженный полиморфизм; наиболее часто имеют форму мелких коккобацилл.
У бактерий выделяют три подвида:
Резервуар и источник инфекции - многочисленные виды диких грызунов, зайцевидные, птицы, собаки и др. Бактерии выделены от 82 видов диких, а также от домашних животных (овцы, собаки, парнокопытные). Основная роль в поддержании инфекции в природе принадлежит грызунам (водяная крыса, обыкновенная полёвка, ондатра и др.). Больной человек не опасен для окружающих.
Естественная восприимчивость людей высокая (практически 100%).
Основные эпидемиологические признаки. Туляремия - распространённое природно-очаговое заболевание, встречающееся преимущественно в ландшафтах умеренного климатического пояса Северного полушария. Широкое распространение возбудителя в природе, вовлечение в его циркуляцию большого числа теплокровных животных и членистоногих, обсеменённость различных объектов окружающей среды (воды, пищевых продуктов) определяют и характеристику эпидемического процесса. Выделяют различные типы очагов (лесной, степной, лугово-полевой, поименно-болотный, в долине рек и др.). Каждому типу очагов соответствуют свои виды животных и кровососущих членистоногих, принимающих участие в передаче возбудителя. Среди заболевших преобладают взрослые; часто заболеваемость связана с профессией (охотники, рыбаки, сельскохозяйственные рабочие и др.). Мужчины болеют в 2-3 раза чаще, чем женщины. Антропургические очаги туляремии возникают при миграции заражённых грызунов из мест обитания в населённые пункты, где они контактируют с синантропными грызунами. Туляремия остаётся болезнью сельской местности, однако в настоящее время отмечают устойчивое нарастание заболеваемости городского населения. Туляремию регистрируют на протяжении всего года, но более 80% случаев приходится на лето и осень. В последние годы заболеваемость спорадическая. В отдельные годы отмечают локальные трансмиссивные, промысловые, сельскохозяйственные, водные вспышки, реже вспышки других типов. Трансмиссивные вспышки обусловлены передачей возбудителя инфекции кровососущими двукрылыми и возникают в очагах эпизоотии туляремии среди грызунов. Трансмиссивные вспышки обычно начинаются в июле или июне, достигают максимума в августе и прекращаются в сентябре-октябре; подъёму заболеваемости способствуют сенокос и уборочные работы.
Промысловый тип вспышек обычно связан с отловом водяной крысы и ондатры. Промысловые вспышки возникают весной или в начале лета в период половодья, и длительность их зависит от периода заготовки. Заражение происходит при контакте с животными или шкурами; возбудитель проникает через повреждения на коже, в связи с чем чаще возникают подмышечные бубоны, часто без язв в месте внедрения.
Водные вспышки определяет попадание возбудителей в открытые водоёмы. Основным загрязнителем воды являются водяные полёвки, обитающие по берегам. Заболевания обычно возникают летом с подъёмом в июле. Заболевания связаны с полевыми работами и использованием для питья воды из случайных водоёмов, колодцев и др. В 1989-1999 гг. доля изолятов возбудителя туляремии из образцов воды достигла 46% и более, что свидетельствует о важном эпидемиологическом значении водоёмов как длительных резервуаров инфекции.
Сельскохозяйственные вспышки возникают при вдыхании воздушно-пылевого аэрозоля при работе с соломой, сеном, зерном, кормами, контаминированными мочой больных грызунов. Преобладают лёгочная, реже абдоминальная и ангинозно-бубонная формы. Бытовой тип вспышек характеризует заражение в быту (дома, на усадьбе). Заражение также возможно во время подметания пола, переборке и сушке сельскохозяйственных продуктов, раздаче корма домашним животным, употреблении в пищу контаминированных продуктов.
Бактерии проникают в организм человека через кожу (даже неповреждённую), слизистые оболочки глаз, дыхательных путей и ЖКТ. В области входных ворот, локализация которых во многом определяет клиническую форму заболевания, нередко развивается первичный аффект в виде последовательно сменяющих друг друга пятна, папулы, везикулы, пустулы и язвы. В дальнейшем туляремийные палочки попадают в регионарные лимфатические узлы, где происходят их размножение и развитие воспалительного процесса с формированием так называемого первичного бубона (воспалённого лимфатического узла). При гибели франциселл высвобождается липополисахаридный комплекс (эндотоксин), усиливающий местный воспалительный процесс и при поступлении в кровь вызывающий развитие интоксикации. Бактериемия при заболевании возникает не всегда. В случае гематогенного диссеминирования развиваются генерализованные формы инфекции с токсико-аллергическими реакциями, появлением вторичных бубонов, поражением различных органов и систем (прежде всего лёгких, печени и селезёнки). В лимфатических узлах и поражённых внутренних органах образуются специфические гранулёмы с центральными участками некроза, скоплением гранулоцитов, эпителиальных и лимфоидных элементов. Формированию гранулём способствует незавершённость фагоцитоза, обусловленная свойствами возбудителя (наличием факторов, препятствующих внутриклеточному киллингу). Образование гранулём в первичных бубонах зачастую приводит к их нагноению и самопроизвольному вскрытию с последующим длительным заживлением язвы. Вторичные бубоны, как правило, не нагнаиваются. В случае замещения некротизированных участков в лимфатических узлах соединительной тканью нагноение не происходит, бубоны рассасываются или склерозируются.
В соответствии с клинической классификацией, выделяют следующие формы туляремии:
по локализации местного процесса: бубонная, язвенно-бубонная, глазо-бубонная, ангинозно-бубонная, лёгочная, абдоминальная, генерализованная;
Инкубационный период. Длится от 1 до 30 дней, чаще всего он равен 3-7 сут.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туляремия: причины появления, симптомы, диагностика и способы лечения.
Определение
Туляремия – это природно-очаговое острое инфекционное заболевание, поражающее лимфатические узлы, кожу, иногда слизистые оболочки глаз, зев, легкие и кишечник.
Причины появления туляремии
Заболевание вызывает бактерия Francisella tularensis. Основными источниками инфекции являются грызуны: полевки, водяные крысы и домовые мыши, а также некоторые млекопитающие и определенные виды птиц.
Механизмов передачи туляремии существует несколько:
- контактный — инфекция проникает через слизистые оболочки рта, глаз и через поврежденную кожу (при соприкосновении с зараженной водой, трупами грызунов и других зараженных животных или птиц);
- трансмиссивный — через укус животного (чаще грызуна) или мух, комаров, клещей, слепней, оленьих кровососок;
- фекально-оральный — бактерии попадают в организм с инфицированной пищей или водой;
- воздушно-пылевой или воздушно-капельный — при вдыхании пыли или воздуха, в которых содержатся бактерии.
От человека к человеку заболевание не передается, т. е. больной для окружающих опасности не представляет.
Классификация заболевания
В зависимости от локализации патологического процесса выделяют: бубонную, язвенно-бубонную, ангинозно-бубонную, абдоминальную, легочную и генерализованную туляремию.
По продолжительности: острая туляремия – до 3 месяцев, затяжная – до 6 месяцев, рецидивирующая.
По степени тяжести туляремия может иметь легкое, среднетяжелое и тяжелое течение.
Симптомы туляремии
Инкубационный период заболевания может продолжаться от трех дней до трех недель, но в среднем составляет около семи суток.
Начальные симптомы, которые продолжаются 2-3 дня, одинаковы для всех форм заболевания: туляремия манифестирует остро: температура тела повышается до 38–40°С, артериальное давление снижается, наблюдается относительная брадикардия. Пациенты жалуются на нарастающую слабость, головную боль, ломоту в теле, тошноту, отсутствие аппетита и нарушение сон. Появляются выраженные мышечные боли и сильная потливость.
В тяжелых случаях человек может испытывать эйфорию, редко наблюдаются бред и галлюцинации. У больного начинаются сильные головные боли и рвота.
Характерными признаками тяжелого течения туляремии считаются отечность и синюшно-багровый цвет лица (особенно мочек ушей, век и губ), покраснение белков глаз с возможным развитием конъюнктивита, носовые кровотечения.
Затем следует период разгара, во время которого сохраняются лихорадка, симптомы интоксикации и присоединяются типичные для каждой конкретной формы проявления болезни.
Если входными воротами инфекции стал кожный покров, развивается бубонная форма, представляющая собой регионарный лимфаденит. Поражаться могут подмышечные, паховые, бедренные лимфатические узлы, при дальнейшем распространении отмечаются вторичные бубоны. Пораженные лимфоузлы увеличены (иногда достигают размера куриного яйца), имеют отчетливые контуры, первоначально болезненны, затем боль уменьшается и стихает. Постепенно бубоны рассасываются (зачастую в течение нескольких месяцев), рубцуются либо нагнаиваются, формируя абсцессы, которые затем вскрываются с образованием свища.
Язвенно-бубонная форма обычно развивается при трансмиссивном заражении. На коже в месте внедрения микроорганизмов появляется сначала пятно, затем папула, превращающаяся в везикулу и пустулу, последняя вскрывается, обнажая небольшую (5-7 мм) малоболезненную язвочку, которую больные нередко вовсе не замечают. Язвочка имеет приподнятые края и покрытое темной корочкой дно, заживает крайне медленно. Параллельно развивается регионарный лимфаденит.
При проникновении возбудителя через конъюнктиву манифестирует язвенно-гнойный конъюнктивит с регионарным лимфаденитом.
Конъюнктивит проявляется покраснением, отеком, болезненностью, ощущением песка в глазах, затем формируются папулезные образования, прогрессирующие в эрозии и язвочки с гнойным отделяемым. Роговица обычно не поражается. Такая форма туляремии часто протекает весьма тяжело и длительно, осложняясь дакриоциститом – воспалением слезного мешка вплоть до флегмоны, но, к счастью, встречается достаточно редко.
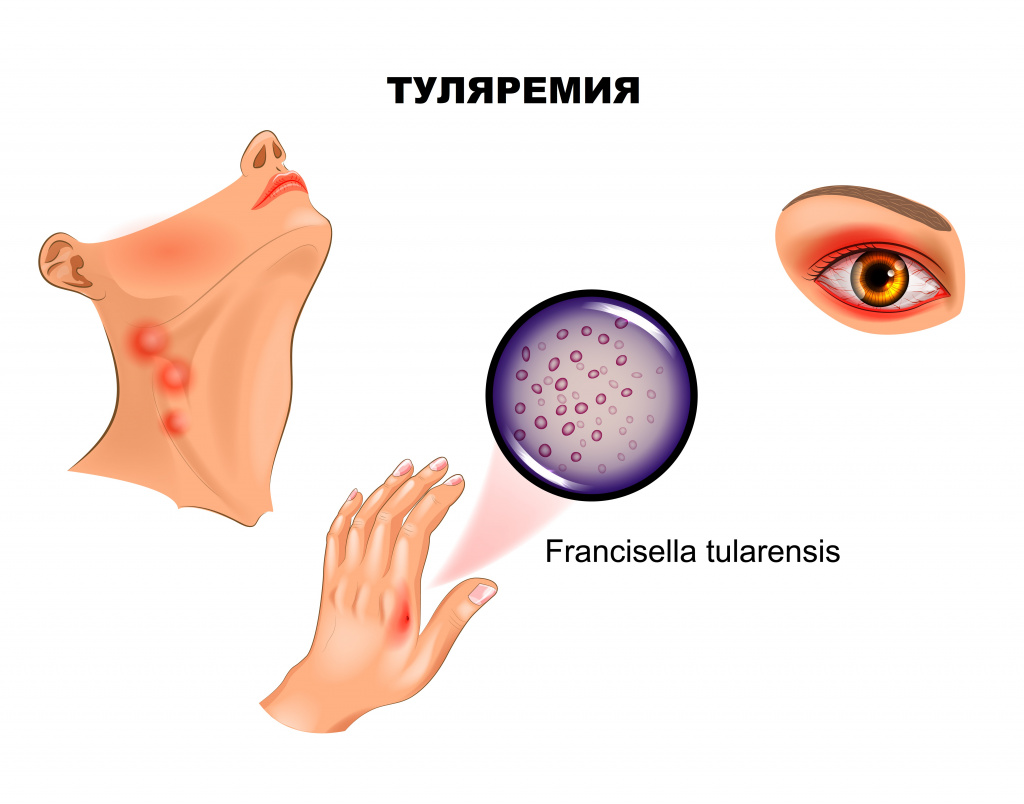
Ангинозно-бубонную форму регистрируют, если воротами инфекции служит слизистая глотки. Клинически проявляется болью в горле, дисфагией (затруднением глотания), при осмотре отмечают гиперемию и отечность миндалин. На поверхности увеличенных, спаянных с окружающей тканью миндалин зачастую виден сероватый, с трудом удаляемый некротический налет. С прогрессированием заболевания на миндалинах формируются язвы, а позднее – рубцы. Лимфаденит при этой форме туляремии развивается в околоушных, шейных и подчелюстных узлах.
При проникновении возбудителя с пищей или водой возникает абдоминальная форма. Для нее характерна боль в животе, тошнота (иногда рвота), отказ от пищи, диарея. Болезненность локализуется в области пупка, отмечается гепатоспленомегалия (увеличение печени и селезенки).
Легочная форма туляремии развивается при вдыхании пыли или аэрозоли, содержащих бактерии, и встречается в двух клинических вариантах: бронхитическом и пневмоническом. Бронхитический вариант (при поражении бронхиальных, паратрахеальных, средостенных лимфатических узлов) характеризуется сухим кашлем, умеренной болью за грудиной и общей интоксикацией, протекает довольно легко, выздоровление обычно наступает через 10-12 дней. Пневмоническая форма имеет длительное, изнуряющее течение и признаки очаговой пневмонии. Пневмоническая туляремия часто осложняется бронхоэктазами (стойким расширением просвета бронхов), плевритом, абсцессами, вплоть до легочной гангрены.
При любой форме туляремии лихорадка держится не более 2-3 недель, и лишь в отдельных случаях – до нескольких месяцев.
В период выздоровления температура тела редко превышает 38°С, но присутствует астенический синдром (отсутствие сил).
Диагностика туляремии
Диагностические мероприятия начинаются с осмотра пациента. Внимание обращают на воспаленные лимфоузлы, повышенную температуру тела, пятна или язвы на коже или слизистых. При обнаружении этих симптомов врач собирает эпидемиологический анамнез: возможный контакт с грызунами, укусы насекомых, купание в открытых водоемах, употребление из них сырой воды.
-
Общий анализ крови. В начале болезни обычно определяется лейкопения (снижение количества лейкоцитов), а затем лейкоцитоз (увеличение количества лейкоцитов). Также отмечается палочкоядерный нейтрофильный сдвиг формулы крови, значительная токсическая зернистость нейтрофилов, взрастает уровень моноцитов и лимфоцитов, снижается количество эозинофилов и повышается СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Клиника туляремии. Формы течения туляремии
Инкубационный период у большинства больных длится 3-7 дней, редко удлиняется до 10 дней и укорачивается до нескольких часов. Начало болезни острое с озноба и быстрого подъема температуры до 38,5-40°С. Выражена головная боль, головокружение, мышечные боли, у части больных рвота, носовые кровотечения, полная анорексия. Сознание чаще не нарушено. Более типична эйфория и повышенная активность на фоне лихорадки. Лицо гиперемировано, пастозно, склеры и конъюнктивы инъецированы, на слизистых- геморрагии.
Кожа влажная, иногда выражена потливость. Язык обложен. Патогномоничным признаком туляремии является увеличение лимфатических узлов размером от мелкой горошины до крупного грецкого ореха. В начале болезни - брадикардия, гипотония. Позднее появляется сухой кашель. Боль в животе наблюдается только при абдоминальной форме туляремии, когда увеличены мезентериальные лимфоузлы. Рано увеличивается печень, позднее селезенка (к 6-9-му дню). Продолжительность лихорадки ремиттирующего или интермиттирующего типа чаще от 6 до 30, реже от 2 до 70 дней.
Выделяют формы: бубонную (язвенно-бубонную, глазобубонную, ангинозно-бубонную), легочную, абдоминальную, генерализованную или септическую (Г.П. Руднев, 1934). Течение болезни может быть острым, затяжным, рецидивирующим; легким, среднетяжелым и тяжелым.
При бубонной форме туляремии через 2-3 дня от начала болезни появляется регионарный малоболезненный лимфаденит (бубон) с четкими контурами. Через 2-4 недели наблюдается размягчение, а затем и вскрытие бубона с выделением сливкообразного гноя; у отдельных больных - полное рассасывание или склерозирование ЛУ.
Первичный аффект на месте внедрения возбудителя трансформируется в течение 6-8 дней в пятно, папулу, везикулу и неглубокую язву с развитием регионарного лимфаденита, что определяет морфологический субстрат язвенно-бубонной формы туляремии, часто возникающий при укусах насекомых. В случаях заражения через глаз на конъюнктиве появляются желтого цвета фолликулярные разрастания величиной от булавочной головки до просяного зерна (конъюнктивит Парино), дакриоцистит, околоушный или подчелюстной лимфаденит, т.е. развивается глазобубонная форма.
Аэрогенное заражение приводит к поражению дыхательных путей в виде бронхитических и пневмонических вариантов. При генерализованной форме туляремии выражены интоксикация, сильная головная и мышечные боль, анорексия, волнообразная лихорадка, сыпь на коже, увеличены печень и селезенка. Увеличения периферических лимфоузлов при висцеральных формах не наблюдается.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

