Пневмоцистоз легких патологическая анатомия
Обновлено: 25.04.2024
Пневмоцистоз (pneumocystosis; син. плазмоклеточная пневмония) — заболевание, вызываемое пневмоцистами, встречающееся преимущественно у детей и характеризующееся интерстициальной, плазмоцеллюлярной пневмонией.
Содержание
История
Впервые возбудитель Пневмоцистоза — Pneumocystis carinii — описан в 1909 г. Шагасом (С. Chagas), который неправильно посчитал его стадией развития трипаносомы. В 1912 г. в Париже Деланоэ и Деланоэ (Р. Delanoe, М. Delanoe) обнаружили паразита в легких крыс и доказали его видовую самостоятельность. В последующем Pneumocystis carinii был найден в легких разных животных (крыс, мышей, собак, кошек, кроликов, свиней) и человека. В 1952 г. О. Йировец и Ванек (J. Vanek) доказали, что он является возбудителем интерстициальной пневмонии у недоношенных и ослабленных детей.
Этиология и патогенез
Возбудителя Пневмоцистоза — P. carinii — большинство исследователей относит к типу простейших (см.) — Protozoa, хотя систематическое положение и природа пневмоцист пока не выяснены. Многое сближает их с простейшими класса споровиков, но высказывалось мнение о их растительной природе и принадлежности к низшим грибкам рода Candida. Данные о протозойной природе Pneumocystis представляются все же более убедительными.
Паразиты имеют округлую форму, длиной 2—3 мкм, шириной от 1,5 до 2 мкм. Возбудитель хорошо окрашивается по Романовскому — Гимзе (см. Романовского — Гимзы метод). Ядро, заключенное в бесструктурную оболочку, состоящую из гликозаминогликанов, располагается в центре или эксцентрично.
Паразиты размножаются путем деления пополам под оболочкой, после чего и сам слизистый шар перешнуровывается на два шара.
После ряда делений наступает стадия спорогонии. Процесс ее состоит в том, что паразитарное тельце увеличивается, заполняя почти всю слизистую оболочку, и превращается в споробласт. Ядро также увеличивается и последовательно делится на 2, 4 и 8 ядер. Спорогония заканчивается образованием цисты, в к-рой находится 8 овальных или грушевидных спор размером 1—2 мкм каждая.

Схематическое изображение цикла развития Pneumocystis carinii, по данным Френкеля (J. К. Frenkel, 1976): а — зрелая форма цист с внутрицистными включениями, б — свободный трофозоит, покидающий цисту, e — малый трофозоит, г — большой трофозоит, д — стадия деления, e — трофозоит, покрывающийся оболочкой, ж — стадия предцисты.
На рисунке представлена схема цикла развития и морфология отдельных стадий Pneumocystis carinii, по данным Френкеля (J.К. Frenkel, 1976).
П. является одной из причин острого заболевания легких у детей раннего возраста, у недоношенных, ослабленных вследствие других заболеваний различной этиологии, у детей, принимавших кортикостероиды и иммунодепрессанты; иногда является причиной легочной патологии у взрослых, страдающих хроническими болезнями крови, онкологическими заболеваниями и леченных кортикостероидами и иммунодепрессантами, и у больных, перенесших трансплантацию органов. При выраженном снижении сопротивляемости к инфекции P. carinii вызывает генерализованное заболевание.
Воспалительная инфильтрация межальвеолярных перегородок приводит к нарушению газообмена, заполнению альвеол пенистой массой, уменьшает дыхательную поверхность легких, обусловливает кислородную недостаточность различной степени выраженности и тяжесть состояния.
Эпидемиология
Источником Пневмоцистоза могут быть люди и животные — больные и носители возбудителей. Основной путь передачи возбудителей — воздушно-капельный, однако возможен и трансплацентарный. Носители пневмоцист среди работников детских учреждений особенно опасны, от них могут заболеть ослабленные и недоношенные дети, восприимчивые к П. Ввиду того что П. обнаружен у многих домашних и диких животных, некоторые исследователи делают вывод о природной очаговости П.
Патологическая анатомия
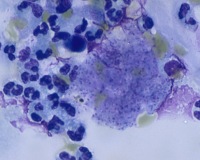
Макроскопически легкие выглядят воздушными, с очагами буллезной эмфиземы. Висцеральная плевра при этом несколько утолщена, нередко имеются пятнистые кровоизлияния. Вследствие разрыва эмфизематозных пузырей может развиться пневмомедиастинум (см.), пневмоторакс (см.). На разрезе ткань легких серовато-синюшная, отделяемое вязкое, скудное. Слизистая оболочка гортани, трахеи и крупных бронхов бледная, в просвете дыхательных путей пенистое содержимое. При гистологическом исследовании в просвете альвеол, а иногда в межальвеолярных перегородках обнаруживается большое количество пневмоцист и белковые массы, богатые иммуноглобулинами, в альвеолах, вокруг распадающихся конгломератов паразита — макрофаги, нейтрофильные лейкоциты, эритроциты, фибрин. Строма легких, стенки мелких бронхов и Межальвеолярные перегородки утолщены, инфильтрированы различными клеточными элементами с преобладанием плазматических и лимфоидных клеток. В цитоплазме клеток эпителия слизистой оболочки бронхов обнаруживаются макрофаги с пневмоцистами.
Клиническая картина
Инкубационный период, по данным большинства исследователей, в среднем 30—40 дней, самый короткий 7— 10 дней, самый продолжительный — до 26 нед. Заболевание развивается постепенно и проходит три стадии. Первая длится от нескольких дней до нескольких недель и характеризуется появлением учащенного дыхания, одышки, цианоза носогубного треугольника при сосании и крике. Ребенок отказывается от груди, не прибавляет в весе. Испражнения могут быть жидкими, чаще не меняются. Температура — нормальная или субфебрильная, при присоединении вторичной бактериальной инфекции повышенная.
Во второй стадии Пневмоцистоза клиническая картина характеризуется триадой симптомов: цианоз, одышка, тахипное. На 3—4-й неделе заболевания появляется сухой навязчивый кашель. Перкуторно определяется выраженный коробочный звук, увеличение нижних границ легких, значительно расширены межреберья. Дыхание не изменено, ослабленное или жестковатое, в паравертебральных областях определяются единичные мелкопузырчатые хрипы. Прогрессирует респираторный ацидоз (см.).
Возможен разрыв лобулярных вздутий и образование пневмоторакса. Тяжелые метаболические расстройства дополняет респираторный эксикоз (см. Обезвоживание организма). Массивное поражение легких ведет к развитию легочно-сердечной недостаточности (см. Легочное сердце), увеличиваются селезенка и печень.
В третьей стадии состояние улучшается. Уменьшается одышка, исчезает кашель. Коробочный звук, определяемый перкуторно, исчезает, более четко определяются границы сердца, прежде перекрытые эмфизематозно увеличенными легкими. Аускультативно хрипы не выслушиваются. У части больных встречаются явления рецидивирующего ларингита или упорного астматического синдрома. При всех стадиях П. в крови возможен лимфоцитоз и моноцитоз. В острой стадии иногда наблюдается нейтрофильный лейкоцитоз; в неосложненных случаях — РОЭ не изменена, при присоединении вторичной инфекции ускоренная.
Течение Пневмоцистоза может быть волнообразным: периоды улучшения сменяются усилением одышки, кашля и других симптомов. Длительность заболевания в неосложненных случаях 4—8 нед. Осложнение П. вторичной пневмонией приводит к изменению клинической и рентгенологической картины (см. Пневмония).
Диагноз
Диагноз базируется на данных анамнеза, эпидемиологической обстановки, клин, картине, обнаружении пневмоцист в слизи из верхних дыхательных путей, нарастании титра антител, характерных рентгенологических данных.
В слизи верхних дыхательных путей возбудитель обнаруживается к концу 2-й недели после начала заболевания. Из мокроты готовят мазки, фиксируют и окрашивают по Романовскому — Гимзе, Гомори, Массону и др.
Из иммунологических методов для диагностики П. используют реакцию связывания комплемента (см.). Специфичность и чувствительность реакции изучена недостаточно. Наиболее чувствительной является реакция иммунофлюоресценции (см.) с антигеном, очищенным от тканевых клеток. Данные о специфичности и чувствительности реакции иммунофлюоресценции противоречивы. Положительно реагирует большой процент здоровых лиц. Внутрикожная проба чаще дает неспецифические реакции.
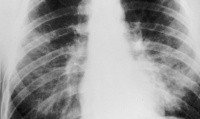
При П. наблюдается своеобразная рентгенол, картина, позволяющая с большой вероятностью заподозрить П. В начале развития респираторного синдрома обнаруживают уплотнение корня легких слабой интенсивности. Во второй стадии, по данным В. Ф. Баклановой (1980), появляется множество неоднородных по своей интенсивности очаговых теней, так наз. ватные легкие. Образовавшиеся ателектазы не всегда удается выявить. Возможно уплотнение реберной плевры и плевры меж-долевых поверхностей легкого. В третьей стадии заболевания по мере исчезновения уплотненных и эмфизематозных участков воздухо-носность легочной ткани восстанавливается и в рентгенол, картине на первом плане видно уплотнение интерстициальной ткани. Усиленный легочный рисунок может сохраняться в течение нескольких месяцев.
Лечение
Лечение разработано недостаточно. Из специфических средств наиболее эффективен пентамидин (антагонист фолиевой к-ты), в дозе 4 мг/кг в сутки в течение 8—14 дней (пневмоцисты исчезают из слизи на 6-й день). Однако применение пентамидина часто может вызвать осложнение, напр, подкожные кровоизлияния, гипотонию, азотемию, глюкозурию, олигурию, мегалобластную анемию. Для устранения побочных явлений используют фолиевую к-ту в дозе 6 мкг в сутки. Применяют также фуразолидон, трихопол (метронидазол) с аминохпнолом (курс 10—14 дней). При присоединении бактериальной инфекции назначают антибиотики. Проводят инфу-зионную терапию: вводят гамма-глобулин, гемодез, изотонический р-р, плазму, кровь; при анорексии показаны глюкоза, альбумин, альвезин и другие средства парентерального питания.
Прогноз и Профилактика
Прогноз у ослабленных детей с врожденными иммунодефицитным и состояниями (см. Иммунологическая недостаточность) неблагоприятный. Смерть наступает от асфиксии, иногда вследствие присоединения бактериальной инфекции, чаще стафилококковой, или генерализованной цитомегалии (см.).
Профилактика. Больных и подозрительных на Пневмоцистоз изолируют в боксы. Обслуживание детей и содержание такое же, как при других инфекционных болезнях легких. За больными проводится постоянное и длительное наблюдение. Медперсонал следует обследовать на носительство пневмоцист и при положительной реакции не допускать к работе с детьми. Больные и ослабленные дети не должны контактировать с животными, которые могут быть носителями пневмоцист.
Библиография: Андреев И. и др. Дифференциальная диагностика важнейших симптомов детских болезней, пер. с болг., с. 250 и др., Пловдив, 1977; Бакланова В. Ф. и Владыкина М. И. Руководство но рентгенодиагностике болезней органов дыхания у детей, Л., 1978; Керпель-Фрониус Э. Педиатрия, пер. с венгер., с. 413, Будапешт, 1977; Матвеев М. П. и др. Пневмоцистоз у детей, Педиатрия, № 2, с. 56, 1979; Рябцева В. А. и др. Пневмоцистоз (распространение, источники и пути передачи), там же, № 6, с. 30, 1974; Цинзерлинг А. В. и Неженцев М. В. О пневмоцистозе легких детей раннего возраста, Арх. патол., т. 32, № 11, с. 21, 1970; Delаnоe P. Sur les rapports des kystes de Carini du poumon des rats avec le Trypanosoma lewisi, C. R. Acad. Sci. (Paris), t. 155, p. 658, 1912; Frenkel J. K. Pneumocystis jiroveci n. sp. from man, Nat. Cancer Inst. Monograph., v. 43, p. 13, 1976; Geormaneanu М., Gherghina S. §i Cernatescu I. Pneumonia alveolo-interstitiala cu Pneumocystis carinii, Rev. Pediat. Obstet. Ginec. (Buc.), V. 25, p. 55, 1976; Jirovec O. u. Vanek J. Zur Morphologie der Pneumocystis carinii und zur Pathogenese der Pneumocystis-Pneumonie, Zbl. allg. Path. path. Anat., Bd 92, S. 424, 1954; Lipson A., Marshall W. C. a. Hayward A. R. Treatment ot pneu-mocystis carinii pneumonia in children, Arch. Dis. Childh., v. 52, p. 314, 1977; Pathology of tropical and extraordinary diseases, ed. by Ch. H. Binford a. D.H. Connor, V. 1, p. 303, Washington, 1976; Proceedings of the Symposium on pneumocystis carinii infection, Washington, 1976; Va Vra J. a. Kucera K. Pneumocystis carinii Delanoe, J. Protozool., V. 17, p. 463, 1970; Walzer P. D. a. o. Pneumocystis carinii pneumonia in the United States, Ann. intern. Med., v. 80, p. 83, 1974.
Пневмоцистоз – оппортунистическая инфекция дыхательных путей, чаще поражающая детей раннего возраста, а также лиц с ослабленным иммунитетом. Пневмоцистоз может протекать в форме ОРЗ, ларингита, обструктивного бронхита, обострения ХЗЛ, интерстициальной пневмонии. Диагностика пневмоцистоза основана на обнаружении пневмоцист в мокроте и бронхиальном секрете с помощью микроскопии и ПЦР; данных гистологического исследования биоптатов бронхов; рентгенографии и КТ легких, сцинтиграфии, спирографии. Для проведения противопневмоцистной терапии используются препараты сульфаметоксазол+триметоприм, пентамидин, комбинация триметоприма с дапсоном и другие схемы лечения.
МКБ-10
Общие сведения
Пневмоцистоз – легочная инвазия, вызываемая пневмоцистами и протекающая преимущественно в виде пневмоцистной пневмонии. Пневмоцистоз является иммунодефицит-ассоциированным инфекционным заболеванием, которым чаще всего болеют недоношенные дети, а также пациенты с первичными и вторичными иммунодефицитами. Смертельную опасность пневмоцистоз представляет для больных ВИЧ/СПИДом: при отсутствии лечения заболевание неизбежно заканчивается летальным исходом. Пневмоцистоз может возникать как спорадическая или внутрибольничная инфекция в отделениях педиатрии, гемобластозов, пульмонологии, противотуберкулезных инфекционных стационарах.

Причины пневмоцистоза
На сегодняшний день вопрос с видовой принадлежностью возбудителя пневмоцистоза окончательно не решен. В течение длительного времени микроорганизм Pneumocystis Carinii относили к простейшим класса споровиков. Однако в настоящее время доминирует точка зрения, что пневмоцисты занимают промежуточное положение между низшими и высшими грибами. В своем развитии пневмоцисты претерпевают 4 стадии: трофозоита, предцисты, цисты и спорозоита, протекающие на альвеоцитах. При разрыве оболочки созревшей цисты из нее выходят спорозоиты, которые проникают в легочные альвеолы, запуская очередной цикл стадийного развития пневмоцист новой генерации.
Источником эпидемиологической опасности выступает инвазированный человек (больной или носитель), выделяющий спорозоиты с частицами слизи во внешнюю среду при кашле или чихании. Передача возбудителей пневмоцистоза происходит по аспирационному механизму, воздушно-капельным, воздушно-пылевым, ингаляционным или аэрогенным путями. Считается, что среди клинически здоровых лиц до 10% являются носителями пневмоцист, однако у людей с нормально функционирующей иммунной системой инвазия протекает бессимптомно. Риску заболеваемости манифестными формами пневмоцистоза, главным образом, подвержены недоношенные новорожденные; дети с гипогаммаглобулинемией, гипотрофией, рахитом; больные ВИЧ/СПИДом и туберкулезом; пациенты, получающие иммуносупрессивную терапию по поводу коллагенозов, злокачественных новообразований, гематологических и лимфопролиферативных заболеваний, трансплантации органов и пр.
Пневмоцистоз развивается при снижении количества СД4+ клеток (Т-хелперов) в 4 и более раз по сравнению с нормой и достижении уровня менее 200 клеток в 1 мкл. При нарушении клеточного и гуморального иммунитета пневмоцисты начинают активно размножаться в альвеолах, вызывая развитие реактивного альвеолита, образование пенистого альвеолярного экссудата, содержащего пневмоцисты, лейкоциты, клеточный детрит и фибрин. При прогрессировании патологического процесса возникают участки ателектазов в легких, буллезное вздутии легочной ткани, что сопровождается нарушением вентиляции и газообмена, развитием дыхательной недостаточности.
Симптомы пневмоцистоза
В клиническом течении пневмоцистоза выделяют отечную (1-7 недель), ателектатическую (около 4-х недель) и эмфизематозную стадии. У части больных пневмоцистоз может протекать в виде ларингита, обструктивного или астматического бронхита, бронхиолита; в остальных случаях развивается пневмоцистная пневмония.
Инкубационный период пневмоцистоза занимает от 10 дней до 2-5 недель. Проявления отечной стадии развиваются постепенно и на ранних этапах включают в себя субфебрилитет, слабость, вялость. В конце первого периода присоединяется сухой кашель, тахипноэ, одышка. Признаками развивающегося пневмоцистоза у грудных детей может служить вялое сосание, отказ от кормления, плохая прибавка в массе тела, цианоз носогубного треугольника. Рентгенологические изменения в легких в отечной стадии пневмоцистоза отсутствуют; аускультативно определяется жестковатое дыхание, мелко- и среднепузырчатые хрипы; перкуторно - тимпанит в верхних отделах грудной клетки.
В ателектатической стадии пневмоцистоз может осложниться развитием пневмоторакса, экссудативного плеврита, легочного сердца, отека легких, а в случае присоединения бактериальной или грибковой инфекции – абсцессом легких. Летальные исходы в этот период обычно обусловлены дыхательной и сердечной недостаточностью. Третья, эмфизематозная стадия пневмоцистоза характеризуется уменьшением одышки и улучшением общего состояния больных. В исходе пневмоцистоза развивается эмфизема легких, сопровождающаяся значительным снижением показателей функции внешнего дыхания.
Диагностика
Клинические, физикальные и рентгенологические данные при пневмоцистозе не являются патогномоничными, что затрудняет своевременную диагностику заболевания. Между тем, пневмоцистную пневмонию всегда следует исключать у иммунокомпрометированных пациентов. С целью верификации пневмоцистоза проводится комплекс лабораторных и инструментальных исследований.
Для подтверждения диагноза пневмоцистоза выполняется бронхоскопия с забором бронхиального секрета, трансбронхиальная биопсия легкого, сцинтиграфия легких с галлием-67. Для лабораторной детекции P.carinii микроскопически исследуются окрашенные мазки мокроты, бронхиальный и трахеальный аспират; выполняется гистологическое исследование биоптатов, исследование мокроты методом ПЦР. Проводится иммунологическая диагностика: определение титра противопневмоцистных IgG и IgM в сыворотке крови с помощью РИФ и ИФА. Дифференциальную диагностику пневмоцистоза необходимо проводить с цитомегаловирусной, хламидийной, уреаплазменной, бактериальной пневмонией, туберкулезом легких, саркомой Капоши и др.
Лечение пневмоцистоза
Лечение пневмоцистоза проводится в стационаре. Лица с иммунодефицитом и недоношенные дети должны быть помещены в отдельные стерильные палаты с ламинарным воздушным потоком. В большинстве случаев для проведения специфической фармакотерапии пневмоцистоза используется комбинированные препараты (сульфаметоксазол+триметоприм, триметоприм+дапсон), пентамидин, эфлорнитин, атоваквон в течение 2-3 недель. Для устранения побочных эффектов терапии назначают фолиевую кислоту, глюкокортикоиды. Проводится инфузионная терапия (введение гамма-глобулина, солевых растворов, глюкозы, плазмы крови, альбумина и др.), кислородотерапия. У больных ВИЧ-инфекцией этиотропная терапия пневмоцистной пневмонии сочетается с высокоактивной антиретровирусной терапией.
Прогноз
Выживаемость при пневмоцистозе составляет 75-90%, а при повторном развитии пневмоцистной пневмонии – 60%. У 25-60% ВИЧ-инфицированных в течение года отмечаются рецидивы заболевания, поэтому больные нуждаются в проведении противорецидивного курса химиотерапии.
МКБ-10
Общие сведения
Интерстициальная (идиопатическая интерстициальная) пневмония – первичное острое или хроническое воспаление межуточной ткани легких неясной этиологии, характеризующееся ее фибропролиферативными изменениями и снижением дыхательной функции. Клинико-патологическая классификация выделяет идиопатические интерстициальные пневмонии как отдельную группу интерстициальных болезней легких (ИБЛ), точную распространенность которых сложно оценить из-за редкого установления правильного диагноза.
Среди множества проблем пульмонологии интерстициальная пневмония занимает особое место, т. к. характеризуется длительным тяжелым течением, нередко неблагоприятным исходом из-за неуклонно прогрессирующей фиброзной и склеротической трансформации легких. При интерстициальной пневмонии почти всегда отмечается снижение качества жизни и инвалидизация больных.

Причины
Этиология идиопатической интерстициальной пневмонии до конца не изучена. К заболеванию может быть причастно нарушение иммунологического гомеостаза, а пусковым фактором выступает некий антиген, к которому организм начинает вырабатывать антитела. Развитие данной патологии могут провоцировать инфекционные агенты (микоплазмы, хламидии, пневмоцисты, легионеллы, риккетсии, респираторные вирусы, CMV, вирус герпеса) и определенные виды пыли.
Склонны к интерстициальной пневмонии курящие или ранее курившие лица, ВИЧ-инфицированные и больные СПИДом (преимущественно дети). Лимфоидная форма может сочетаться с аутоиммунными заболеваниями (синдромом Шегрена), иммунопатиями (гипо- и гипергаммаглобулинемиями). Курение – одна из главных причин десквамативной пневмонии и респираторного бронхиолита. Криптогенная организующаяся пневмония имеет обычно идиопатический характер, но возможна связь с коллагенозами или медикаментозной терапией амиодароном, препаратами золота.
Патогенез
Воспаление при интерстициальной пневмонии протекает по типу пневмонита (альвеолита), носит чаще всего иммунный неинфекционный характер, затрагивая, главным образом, альвеолярные стенки и внеальвеолярную соединительную ткань легких, иногда с вторичной организацией экссудата внутри альвеол. Для интерстициальной пневмонии характерно первичное воспаление интерстициальной ткани с накоплением в ней иммунокомпетентных клеток, выделяющих различные повреждающие медиаторы (оксиданты, интерлейкин-1 и др.) на ранней стадии и фиброгенные факторы, вызывающие развитие фибропролиферативных реакций, на поздней стадии.
Классификация
Группа интерстициальных пневмоний включает в себя различные патоморфологические формы заболевания. К ним относятся:
- обычная интерстициальная пневмония (идиопатический легочный фиброз/фиброзирующий альвеолит)
- неспецифическая
- острая (синдром Хаммена–Рича)
- десквамативная (макрофагальная)
- лимфоидная (лимфоцитарная)
- криптогенная организующаяся
- респираторный бронхиолит, ассоциированный с ИБЛ.
Поражение при интерстициальной пневмонии может быть очаговым или диффузным, а по объему может охватывать целую долю или все легкое.
Все варианты интерстициальной пневмонии имеют некоторые патогенетические, морфологические и клинические отличия, особенности течения и прогноза:
Наиболее часто встречаются идиопатический легочный фиброз и неспецифическая форма интерстициальной пневмонии. ИЛФ более характерен для пожилых мужчин (средний возраст 65 лет), прочие формы ИИП чаще выявляются у пациенток женского пола (35-55 лет), а неспецифическая и десквамативная иногда возникают у детей.
Симптомы интерстициальной пневмонии
ИЛФ имеет незаметное начало с медленным нарастанием одышки и кашля, общей слабости, болей в мышцах и суставах, отсутствием лихорадки и кровохарканья. Прогрессирование этой формы сопровождается похуданием (вплоть до кахексии), развитием дыхательных нарушений, первичной легочной гипертензии. Тяжелая дыхательная недостаточность с проявлениями легочного сердца при ИЛФ может сформироваться за период от 2-х месяцев до 2-х лет.
Симптомы острой интерстициальной пневмонии (синдрома Хаммена–Рича) схожи с клиникой гриппа и острого респираторного дистресс-синдрома. Наблюдается молниеносное течение с быстро прогрессирующей дыхательной недостаточностью и высоким процентом летальных исходов.
Осложнения
Диагностика
Диагностика интерстициальной пневмонии затруднена, основана на результатах анамнеза, физикального осмотра, рентгенографии и КТ легких, исследования ФВД (спирометрии, бодиплетизмографии); торакоскопической или открытой биопсии легких.
Дифференциальная диагностика интерстициальной пневмонии проводится с бактериальной пневмонией, туберкулезом, другими ИБЛ. Лечебно-диагностические мероприятия при интерстициальной пневмонии подразумевают взаимодействие пульмонолога, торакального хирурга, врача-рентгенолога, патоморфолога.
Лечение интерстициальной пневмонии
Ранняя диагностика интерстициальной пневмонии положительно влияет на эффективность лечения и прогноз. В случае острой формы интерстициальной пневмонии поддержание дыхательной функции осуществляется с помощью оксигенотерапии и искусственной вентиляции легких. Лечение других форм базируется на применении глюкокортикостероидов (ГКС) и цитостатиков, способных оказывать выраженное противовоспалительное и иммуносупрессивное действие.
При НСИП, КОП, РБ-ИБЛ, ДИП и ЛИП показаны высокие или средние дозы преднизолона длительным курсом, при необходимости добавление цитостатических препаратов. Отказ от курения - обязательное условие разрешения десквамативной интерстициальной пневмонии и респираторного бронхиолита, ассоциированного с ИБЛ. При ИЛФ используют ГКС-монотерапию и более предпочтительные комбинации с азатиоприном или циклофосфамидом на протяжении как минимум 6 мес. с тщательным мониторингом состояния больного.
Прогноз
Исход интерстициальной пневмонии зависит от формы заболевания и выраженности фиброза легких. Выживаемость больных в среднем составляет 5-6 лет, при ИЛФ с развитием пневмосклероза и сердечно-легочной недостаточности продолжительность жизни не превышает 3 лет. Острая интерстициальная пневмония даже при своевременном лечении имеет очень высокие показатели смертности - до 50-70%.
Клиническое улучшение и стабилизация состояния пациента в результате лечения неспецифической интерстициальной пневмонии наступает примерно в 75% случаев; около 35% больных имеют 10-летнюю выживаемость. При десквамативной форме улучшение/стабилизация наблюдаются в 2/3 случаев, а 5- и 10-летняя выживаемость достигает 93 и 69%, возможна полная ремиссия.
Большинство случаев лимфоцитарной интерстициальной и криптогенной организующейся пневмонии имеют благоприятный прогноз. РБ-ИБЛ часто разрешается при прекращении курения, в некоторых случаях имеет место упорное прогрессирование с рецидивами. Больным ИЛФ регулярно проводится вакцинация против гриппа и пневмококковой инфекции.
1. Неспецифическая интерстициальная пневмония/ Авдеев С.Н., Авдеева О.Е.// Практическая пульмонология. – 2007.
2. Морфологические особенности и механизмы прогрессирования идиопатических хронических интерстициальных пневмоний: Автореферат диссертации/ Мануйлова Т.Ю. – 2005.
3. Компьютерная томография высокого разрешения в дифференциальной диагностике интерстициальных пневмоний: Автореферат диссертации/ Абович Ю.А. – 2003.
Пневмоцистная пневмония – это тяжелая форма интерстициального легочного воспаления, вызываемая пневмоцистами и развивающаяся на фоне выраженных иммунодефицитных состояний. Клиническое течение характеризуется нарастающей одышкой, непродуктивным кашлем, фебрильной лихорадкой, болями в груди, развитием сердечно-легочной недостаточности. Диагноз ставится на основании рентгенологических признаков, состояния иммунного статуса, лабораторной идентификации патогена в крови, БАЛ, мокроте, биоптате (ПЦР, серологические тесты, РНИФ). Для этиотропной терапии используются сульфаниламидные, противопротозойные, иммуномодулирующие средства.
МКБ-10


Общие сведения
Пневмоцистная пневмония (ПП) относится к оппортунистическим инфекциям, поражающим лиц с иммунодефицитом и иммуносупрессией. При этом большинство людей с нормальным уровнем иммунитета переносит пневмоцистную инфекцию в виде ОРВИ. Антитела к возбудителю имеют около 90% взрослого населения, около 10% являются бессимптомными носителями пневмоцист – именно они представляют наибольшую угрозу для иммунокомпрометированных пациентов. Пневмоцистная пневмония является самой тяжелой клинической формой пневмоцистоза.

Причины
Характеристика возбудителя
Pneumocystis jirovecii – микроорганизм, вызывающий пневмоцистную пневмонию и другие виды пневмоцистоза у человека. До недавнего времени пневмоцисты считались простейшими, однако в 1988 г. на основании ряда характерных генетических, морфологических и биохимических признаков были отнесены к грибам семейства актиномицетов. Пневмоцисты обладают тропизмом к легочной ткани, весь их жизненный цикл протекает внутри альвеол и проходит 4 стадии:
- Трофозоит. Представляет собой вегетативную стадию P. Jirovecii. Имеет амебоидную форму, диаметр 1-5 мкм, одно ядро и тонкую двухслойную мембрану. Прикрепляется к альвеолоцитам, где увеличивается в размерах и делится.
- Прециста. Имеет овальную форму, диаметр 5 мкм. В ранней стадии содержит одно ядро, окруженное митохондриями, на поздней – 2-6 ядер с мембранами.
- Циста. Зрелая циста округлой формы, с 3-слойной стенкой, диаметром 7-8 мкм. Внутри цисты содержится четное количество (обычно 8 шт.) внутрицистных телец ‒ спорозоитов.
- Спорозоит. При разрыве зрелых цист из них высвобождаются спорозоиты, часть которых обладает одинарным набором хромосом (являются гаплоидными). Сливаясь, они вновь образуют трофозоиты, и жизненный цикл патогена повторяется.
В описанном цикле различают две фазы: неполовую, или асексуальную (деление трофозоита), и половую, или сексуальную (спорозоит-трофозоит-прециста-циста).
Пути передачи
Источниками P. jirovecii являются носители (бессимптомные или больные ОРЗ) и больные пневмоцистной инфекцией. В 30% случаев выявляется вовлеченность в эпидемический процесс медицинских работников. При кашле и чихании носители выделяют мелкодисперсный аэрозоль, содержащий патогены. Заражение восприимчивого макроорганизма происходит при вдыхании контаминированного воздуха (воздушно-капельным, воздушно-пылевым путем). Воротами для входящей инфекции служат дыхательные пути. Редко реализуется трансплацентарный путь передачи.
Характерны внутрисемейные и внутрибольничные эпидемические вспышки пневмоцистной пневмонии. Последние чаще происходят в отделениях недоношенных, домах престарелых, инфекционных стационарах. Пик детской заболеваемости пневмоцистной пневмонией приходится на конец лета – начало осени, взрослые болеют круглогодично.
Группы риска
Пневмоцисты являются типичными оппортунистами, поскольку вызывают манифестную инфекцию только при выраженном дефиците клеточного и гуморального иммунитета у определенного контингента пациентов. К группам риска по заболеваемости пневмоцистной пневмонией относятся:
- ВИЧ-инфицированные и больные СПИДом;
- пациенты с ЦМВ-инфекцией;
- недоношенные дети и младенцы с ЗВУР;
- дети, страдающие гипотрофией, рахитом;
- больные, получающие иммуносупрессивную терапию (по поводу лейкозов, миеломной болезни, других видов рака, трансплантации органов, коллагенозов);
- пациенты с первичными иммунодефицитами, болезнями крови (анемией, полицитемией), туберкулезом, патологией почек.

Патогенез
Пневмоцисты присутствуют в дыхательных путях здоровых людей, но вызывают пневмоцистную пневмонию только у лиц с нарушением гуморального и клеточного звена иммунитета. Экспериментально доказано, что ведущую роль в механизме пневмоцистоза играет снижение Т-хелперов (критическим является снижение СД4+ лимфоцитов ˂300-200 клеток/мкл), увеличение количества цитотоксических лимфоцитов СД8+.
P. Jirovecii с помощью особых выростов – филоподий – прикрепляется к альвеолоцитам первого порядка и альвеолярным макрофагам. Клеточной адгезии также способствуют гликопротеины пневмоцистов, которые взаимодействуют с фосфолипидами, апопротеинами, мукополисахаридами, сурфактантом альвеолярного эпителия. В условиях иммунокомпрометации цисты размножаются, используя сурфактант-ассоциированные белки, выделяют токсические метаболиты.
Происходит разрушение альвеолоцитов, заполнение альвеол пенистым экссудатом, содержащим большое количество пневмоцист на разных стадиях развития, воспалительные клетки, детрит. Интерстициальная ткань инфильтрируется плазматическими клетками. Развивается интерстициальная плазмоклеточная пневмония. Межальвеолярные перегородки гипертрофируются, что приводит к резкому снижению диффузии газов (альвеолярно-капиллярный блок), формированию дыхательной недостаточности и тяжелой гипоксии.
Классификация
В соответствии с патоморфологическими критериями в современной пульмонологии выделяют три стадии пневмоцистной пневмонии:
- I стадия. Происходит прикрепление пневмоцист к альвеолярной стенке. Воспалительная реакция и клинические проявления отсутствуют.
- II стадия. Отмечается десквамация альвеолоцитов, увеличение числа возбудителей в форме цист в макрофагах. В эту стадию появляются начальные клинические проявления пневмоцистной пневмонии.
- III стадия. Развивается альвеолит, плазмоцитарная инфильтрация интерстиция, гигантские скопления пневмоцист в макрофагах и альвеолах. Соответствует разгару заболевания.
Этапы развития пневмоцистной пневмонии:
- отечная фаза ‒ длится 7-10 дней, характеризуется нарастанием симптоматики;
- ателектатическая фаза ‒ продолжается в течение 4-х недель, сопровождается выраженной легочной недостаточностью;
- эмфизематозная фаза – имеет различную длительность, знаменуется обратным развитием симптоматики.
Симптомы пневмоцистной пневмонии
Инкубационный период вариабелен – от 7-10 дней до 2-4 недель (у больных СПИДом – до 10 недель). В отечную стадию клинические признаки пневмоцистной пневмонии легко спутать с обычной респираторной инфекцией. Симптомы нарастают постепенно: вначале беспокоит слабость, недомогание, субфебрилитет. Затем появляется одышка при умеренной нагрузке, боли в грудной клетке, сухой кашель.
В ателектатической стадии лихорадка принимает фебрильный характер, усиливается интоксикационный синдром (отсутствие аппетита, снижение веса, потливость по ночам). Кашель становится коклюшеподобным, постоянным, особенно беспокоит в ночное время суток. Одышка до 30-50 дыхательных движений в минуту выражена в покое. Отмечаются бледность кожных покровов с носогубным цианозом, тахикардия. В этот период пациент может погибнуть от сердечно-легочной недостаточности (СЛН).
У выживших пациентов наступает эмфизематозная стадия. Температура тела снижается, дыхательные расстройства исчезают. В исходе пневмоцистной пневмонии формируется эмфизема легких, легочное сердце. Пневмоцистная пневмония часто протекает в ассоциации с туберкулезом легких.
Четкая стадийность при пневмоцистозе прослеживается в основном у детей раннего возраста. У ВИЧ-инфицированных болезнь имеет стертое затяжное течение, у ВИЧ-негативных лиц с иммунодефицитом – более активное, с быстрым нарастанием СЛН.
Осложнения
Типичными осложнениями, развивающимися в разгар болезни, являются пневмоторакс, подкожная эмфизема, пневмомедиастинум, возникающие вследствие разрыва мелких кистозных образований. Возможно развитие абсцедирующей пневмонии. Эти состояния еще более усугубляют дыхательную недостаточность, повышают летальность. При значительном подавлении иммунитета может произойти генерализация пневмоцистной инфекции с мультиорганным поражением печени, селезенки, ЖКТ, щитовидной железы, органов зрения и слуха, лимфоузлов, костного мозга.

Диагностика
Из-за неспецифичности и стертости симптоматики существенной проблемой является гиподиагностика пневмоцистной пневмонии. Иногда патология диагностируется только посмертно. Все больные с подозрением на ПП должны быть в срочном порядке проконсультированы врачом-пульмонологом, инфекционистом. При выставлении диагноза опираются на следующие данные:
Дифференциальная диагностика
Комплексное клинико-лабораторное, рентгенологическое и бронхологическое обследование позволяет отличить пневмоцистную пневмонию от других поражений легких:
- легочного кандидоза;
- криптококковой пневмонии;
- цитомегаловирусной пневмонии;
- микоплазменной пневмонии;
- хламидийной пневмонии;
- туберкулеза легких;
- респираторного криптоспоридиоза;
- саркомы Капоши;
- бактериальной пневмонии.
Лечение пневмоцистной пневмонии
Стандартные антибактериальные средства при ПП неэффективны. В настоящее время препаратами первой линии считаются комбинированные сульфаниламиды, оказывающие противомикробное, бактерицидное и противопротозойное действие. Могут назначаться как перорально, так и внутривенно. Курс лечения составляет 1-3 недели.
При выраженных токсических эффектах и резистентности подбираются другие антибиотики, активные в отношении пневмоцист (линкозамиды, противолепрозные, противомалярийные, антипротозойные препараты). Из-за массовой гибели патогенов в первые дни терапии состояние пациентов с пневмоцистной пневмонией может ухудшиться, в связи с чем целесообразно назначение кортикостероидов.
Прогноз и профилактика
Смертность от пневмоцистной пневмонии достигает 50% среди недоношенных детей, 25-40% ‒ среди больных СПИДом. У 10-30% иммунокомпрометированных пациентов через несколько месяцев после излечения возникают рецидивы ПП. При отсутствии лечения летальность 100%.
Профилактическая работа реализуется в двух направлениях: эпидемиологическом и медикаментозном. Первый аспект предполагает широкое тестирование на пневмоцистную инфекцию представителей групп риска: пациентов с ВИЧ, онкопатологией, иммунодефицитами, недоношенных детей, сотрудников роддомов и стационаров. Второе направление – это фармакопрофилактика пневмоцистной пневмонии у лиц с количеством СД4+ клеток ˂200. Она заключается в приеме сульфаниламидов в профилактических дозах длительными курсами.
1. Пневмоцистная пневмония. Этиология, патогенез, клиника, дифференциальная диагностика, лечение (лекция)/ Боровицкий В.С.// Проблемы медицинской микологии. – 2012.
2. Пневмоцистная пневмония: исторические, эпидемиологические, клинико-морфологические аспекты/ Марковский В. Д., Плитень О. Н., Мирошниченко М. С., Мирошниченко А. А.// Annals of Mechnikov Institute, - 2012. - №3.
3. Особенности пневмоцистной пневмонии у ВИЧ-инфицированных лиц/ Пузырёва Л.В., Сафонов А.Д., Мордык А.В.// Медицинский вестник Северного Кавказа. – 2016. – Т.11, №3.
4. Пневмоцистоз. Современное состояние проблемы/ Каражас Н.В.// Альманах клинической медицины. – 2010.
а) Терминология:
1. Аббревиатура:
• Пневмоцистная пневмония (ПЦП)
2. Синоним:
• Пневмония, вызванная Pneumocystis jirovecii
3. Определение:
• Жизнеугрожающая респираторная инфекция, развивающаяся у людей с иммунодефицитом:
о Например, у ВИЧ-инфицированных; у людей, получающих иммуносупрессивную терапию
• Этиология: Pneumocystis jirovecii, старое название - Pneumocystis carinii
б) Визуализация:
2. Рентгенография легких при пневмоцистной пневмонии:
• Норма (10-30%)
• Двухсторонние прикорневые или диффузные симметричные плохо отграниченные затемнения, или ретикулярные изменения
• Участки консолидации, занимающие несколько долей:
о В результате прогрессирования заболевания или развития острого респираторного дистресс-синдрома (ОРДС)
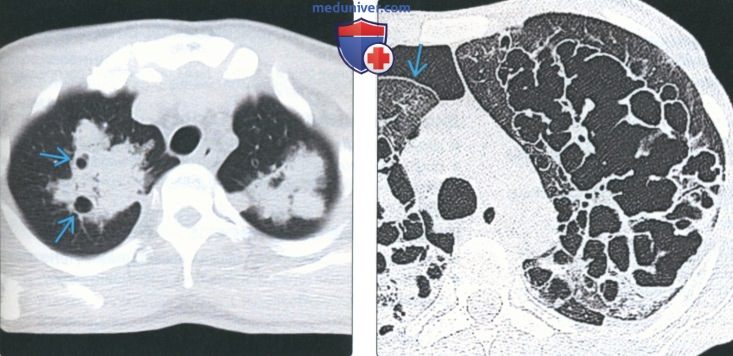
(Слева) На аксиальной КТ без КУ у пациента с пневмоцистной пневмонией в верхушечных отделах обоих легких визуализируются участки снижения пневматизации с кистозными включениями. Кисты (участки некроза и кавитации) возникают в 30% случаев пневмоцистной пневмонии.
(Справа) На аксиальной КТВР у мужчины 31 года с пневмоцистной пневмонией и СПИД определяются сливные участки пневматоцеле в верхних долях обоих легких в сочетании с правосторонним пневмотораксом, вероятным осложнением пневматоцеле.
3. КТ легких при пневмоцистной пневмонии:
• Хроническая ПЦП:
о Неправильные линейные затемнения
о Тракционные бронхоэктазы
о Нарушение архитектоники легкого
о Крупный очаг(и)
4. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТВР
в) Дифференциальная диагностика пневмоцистной пневмонии:
г) Патология:
1. Общая характеристика:
• Pneumocystis jirovecii: широко распространенный эукариотический микроорганизм
• Рибосомная РНК аналогична таковой у грибков, что позволяет классифицировать Pneumocystis jirovecii как грибковый организм
• Серологические исследования демонстрируют практически общую серопозитивную реакцию на пневмоцисты к двухлетнему возрасту
• Патофизиология неизвестна; возможна реактивация латентной детской инфекции, передача возбудителя между восприимчивыми хозяевами, или заражение из внешней среды
• У пациентов с ВИЧ/СПИД и ПЦП намного выше нагрузка пневмоцистами, ниже уровень нейтрофилов по сравнению с инфицированными, но ВИЧ(-) пациентами
2. Микроскопия:
• Менее типичные проявления:
о Интерстициальный фиброз
о Гранулемы
о Формирование гиалиновых мембран
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Прогрессирующее диспноэ
о Непродуктивный кашель
о Субфебрильная лихорадка
• Другие признаки/симптомы:
о Острая боль в грудной клетке:
- Может быть связана с пневмотораксом
о Тахипноэ
о Тахикардия
о Кровохарканье (3%)
о Отсутствие симптомов (3%)
о Отсутствие нарушений при аускультации
• Клинический профиль:
о СПИД-главный фактор риска ПЦП
о Другие факторы риска: химиотерапия при злокачественных опухолях, иммуносупрессивная терапия, врожденные нарушения иммунитета
о ВИЧ-инфицированные пациенты:
- Младшая возрастная группа
- Подострое клиническое течение
- Средний интервал между появлением симптомов и диагнозом: 28 дней
- CD4(+) клетки: о ВИЧ(-)пациенты:
- Старшая возрастная группа
- Внезапное развитие дыхательной недостаточности
- Средний интервал между появлением симптомов и диагнозом: 5 дней
о Диагностика:
- Индукция мокроты в гипертоническом солевом растворе: диагностическая ценность 50-90%
- Бронхоальвеолярный лаваж: идентификация возбудителя при помощи различных вариантов окраски:
Трофические формы: модифицированная окраска по Папаниколау, по Райту-Гимзе, по Граму-Вейгерту
Цисты: окраска по Гомори, толуидиновым синим
- Моноклональные антитела: выше чувствительность и специфичность по сравнению с традиционным окрашиванием образцов индуцированной мокроты
- ПЦР: выше чувствительность и специфичность по сравнению с бронхоальвеолярным лаважом и исследованием индуцированной мокроты
2. Демография:
• Мужчины и женщины заболевают одинаково часто
• Снижается заболеваемость у лиц, страдающих СПИД, в связи с появлением высокоактивной антиретровирусной терапии и всеобщей профилактики ПЦП
3. Течение и прогноз:
• ВИЧ(+) пациенты:
о Летальность в начальном стадии 10-20% о ↑ смертность у пациентов, которым требуется ИВЛ
о Меньшее количество воспалительных клеток соотносится с большей оксигенацией и лучшей выживаемостью
• ВИЧ(-) пациенты:
о Летальность 30-60%
о У пациентов, страдающих злокачественными опухолями, выше риск гибели
4. Лечение пневмоцистной пневмонии:
• Метод выбора: триметоприм-сульфаметоксазол и адъюнктивная терапия кортикостероидами (для подавления воспалительного процесса в легких у пациентов с тяжелыми инфекциями)
• Первичную профилактику ПЦП у ВИЧ-инфицированных взрослых людей необходимо начинать при уровне CD4 • Пожизненная профилактика у пациентов, ранее переносивших ПЦП
ж) Список использованной литературы:
1. Bienvenu AL et al: Pneumocystis pneumonia suspected cases in 604 non-HIV and HIV patients. Int J Infect Dis. 46:11-7, 2016
2. Lu PX et al: Correlation between imaging features of Pneumocystis Jiroveci pneumonitis (PCP), CD(4) (+) T lymphocyte count, and plasma HIV viral load: A study in 50 consecutive AIDS patients. Quant Imaging Med Surg. 2(2): 124-9, 2012
Читайте также:

