Пневмококковый конъюнктивит у новорожденного
Обновлено: 16.04.2024
Конъюнктивит у детей - заболевание переднего отрезка глаза, характеризующееся воспалительной реакцией конъюнктивы на инфекционные или аллергические раздражители. Конъюнктивит у детей протекает с гиперемией, отеком слизистой оболочки глаза, слезотечением, светобоязнью, жжением и дискомфортом в глазах, отделяемым из конъюнктивальной полости слизистого или гнойного характера. Диагностика конъюнктивита у детей проводится с помощью офтальмологического обследования (осмотра окулиста, биомикроскопии, микробиологического, цитологического, вирусологического, иммунологического исследования отделяемого с конъюнктивы). Для лечения конъюнктивита у детей используются местные лекарственные средства: глазные капли и мази.
Общие сведения
Конъюнктивиты у детей – инфекционно-воспалительные заболевания слизистой оболочки глаза различной этиологии. У детей первых 4-х лет жизни конъюнктивиты составляют до 30% всех случаев всей глазной патологии. С возрастом этот показатель прогрессивно снижается, и в структуре заболеваемости в детской офтальмологии начинают преобладать нарушения рефракции (астигматизм, близорукость, дальнозоркость). В детском возрасте конъюнктивит может приводить к развитию грозных осложнений – нарушения зрения, кератита, дакриоцистита, флегмоны слезного мешка. В связи с этим конъюнктивит у ребенка требует особого внимания со стороны детских специалистов – педиатра, детского офтальмолога.

Причины
Среди детей широко распространены вирусные, бактериальные и аллергические конъюнктивиты, имеющие свое специфическое течение.
Наиболее часто в педиатрии приходится сталкиваться с бактериальным конъюнктивитом у детей. По виду возбудителя выделяют стафилококковый, пневмококковый, стрептококковый, дифтерийный, острый эпидемический (бактерии Коха-Уикса) конъюнктивит у детей и др. Особую группу бактериальных инфекций глаз у детей составляют конъюнктивиты новорожденных – гонобленнорея и паратрахома. Они возникают вследствие инфицирования ребенка во время прохождения головки через родовые пути матери, страдающей венерическим заболеванием (гонореей, хламидиозом).
Бактериальный конъюнктивит у детей может возникать не только при инфицировании внешними агентами, но и вследствие увеличения патогенности собственной микрофлоры глаз либо наличия гнойно-септических заболеваний (отита, тонзиллита, синусита, омфалита, пиодермии и пр.). Слезная жидкость, содержащая иммуноглобулины, компоненты комплемента, лактоферрин, лизоцим, бета-лизин, обладает определенной антибактериальной активностью, но в условиях ослабления местного и общего иммунитета, механического повреждения глаза, обтурации носослезного канала у детей легко возникает конъюнктивит.
Вирусный конъюнктивит у детей обычно развивается на фоне гриппа, аденовирусной инфекции, простого герпеса, энтеровирусной инфекции, кори, ветряной оспы и пр. В этом случае, кроме явления конъюнктивита, у детей отмечаются клинические признаки ринита и фарингита. Конъюнктивит у детей может быть вызван не только отдельными возбудителями, но и их ассоциациями (бактериями и вирусами).
Аллергический конъюнктивит у детей сопутствует течению 90% всех аллергозов и нередко сочетается с аллергическим ринитом, поллинозом, атопическим дерматитом. Развитие аллергической реакции в конъюнктиве может быть связно с действием пищевых, лекарственных, пыльцевых, пылевых, бактериальных, вирусных, грибковых, паразитарных и иных аллергенов.
Высокая частота конъюнктивитов среди детей объясняется особенностями детской физиологии и спецификой социализации. Распространение глазной инфекции в детских коллективах происходит очень быстро контактным или воздушно-капельным путем. Как правило, на протяжении инкубационного периода ребенок-носитель инфекции продолжает активно общаться с другими детьми, являясь источником заражения большого числа контактных лиц. Развитию конъюнктивита у детей способствуют дефекты ухода за ребенком, сухость воздуха в помещении, яркий свет, погрешности диеты.
Симптомы конъюнктивита у детей
Конъюнктивит у ребенка может протекать изолированно; в некоторых случаях глазным симптомам предшествуют катаральные признаки. При конъюнктивите любой этиологии у детей развивается симптомокомплекс, включающий отек век, гиперемию конъюнктивы, повышенное слезотечение, боязнь света, ощущение инородного тела или боли в глазах, блефароспазм.
У малышей заподозрить глазную инфекцию можно еще до появления клинически значимых проявлений по беспокойному поведению, частому плачу, постоянным попыткам потереть глаза кулачками. При изолированном конъюнктивите у детей температура тела обычно нормальная или субфебрильная; в случае общей инфекции может подниматься до высоких значений.
Вследствие утолщения конъюнктивы и ее инъекция кровеносными сосудами во время заболевания незначительно снижается зрительная функция. Это ухудшение носит временный и обратимый характер: при адекватном лечении конъюнктивита зрение восстанавливается сразу после выздоровления детей.
Бактериальный конъюнктивит у детей
При конъюнктивите бактериальной этиологии поражение глаз двустороннее, чаще последовательное – сначала инфекция манифестирует на одном глазу, через 1–3 дня поражается другой глаз. Типичным признаком бактериального конъюнктивита у детей служит слизисто-гнойное или вязкое гнойное отделяемое из конъюнктивальной полости, слипание век, засыхание корочек на ресницах. Цвет конъюнктивального отделяемого может варьировать от светло-желтого до желто-зеленого.
Течение бактериального конъюнктивита у детей может осложняться блефаритом, кератоконъюнктивитом. Глубокие кератиты и язвы роговицы развиваются редко, главным образом, на фоне общего ослабления организма – гиповитаминозов, анемии, гипотрофии, бронхоаденита и др.
Гонобленнорея новорожденных развивается на 2-3 сутки после рождения. Симптоматика конъюнктивита гонорейной этиологии характеризуется плотным отеком век, синюшно-багровой окраской кожи, инфильтрацией и гиперемией конъюнктивы, серозно-геморрагическим, а затем - обильным гнойным отделяемым. Опасность гонококкового конъюнктивита у детей заключается в высокой вероятности развития гнойных инфильтратов и язв роговицы, склонных к прободению. Это может привести к формированию бельма, резкому снижению зрения или слепоте; при проникновении инфекции во внутренние отделы глаза – к возникновению эндофтальмита или панофтальмита.
Хламидийный конъюнктивит у детей развивается на 5-10 день после рождения. В более старшем возрасте заражение может происходить в закрытых водоемах, в связи с чем вспышки заболевания у детей нередко обозначаются как бассейновый конъюнктивит. Клиническая картина характеризуется гиперемией и инфильтрацией слизистой оболочки век, птозом век, наличием в конъюнктивальной полости обильного жидкого гнойного секрета, гипертрофией сосочков. У детей часто возможны внеглазные проявления инфекции: фарингиты, отиты, пневмонии, вульвовагиниты.
Дифтерийный конъюнктивит обычно развивается на фоне дифтерии зева, преимущественно у детей младше 4-х лет. Следует отметить, что в настоящее время, благодаря обязательной вакцинации детей против дифтерии, отмечаются единичные случаи инфекции. Поражение глаз характеризуется болезненным отеком и уплотнением век, при разведении которых выделяется мутный серозно-геморрагический секрет. На поверхности конъюнктивы определяются серые, с трудом снимаемые пленки; после их удаления обнажается кровоточащая поверхность. Осложнения дифтерийного конъюнктивита у детей могут включать в себя инфильтраты и изъязвления роговицы, помутнение роговицы, прободение язвы и гибель глаза.
Вирусный конъюнктивит у детей
Вирусные конъюнктивиты у детей обычно сопровождают течение ОРВИ, поэтому характеризуются температурной реакцией и катаральными явлениями. В этом случае вовлечение глаз в воспаление происходит последовательно. Для вирусного конъюнктивита у детей характерны обильные жидкие водянистые выделения из конъюнктивального мешка, создающие впечатление постоянного слезотечения.
При герпетическом конъюнктивите у детей на коже век и конъюнктивы могут обнаруживаться высыпания в виде пузырьков; при коревом конъюнктивите – кореподобная сыпь; при ветряной оспе - оспенные пустулы, которые после вскрытия превращаются в рубчики. Иногда вирусный конъюнктивит у детей осложняется присоединением вторичной бактериальной инфекции, что сопровождается появлением гнойных выделений из глаз.
Диагностика
Установление диагноза конъюнктивита у детей предполагает сбор анамнеза, консультацию ребенка детским офтальмологом (при необходимости – детским аллергологом-иммунологом), проведение специального офтальмологического и лабораторного обследования.
Непосредственное исследование органа зрения включает наружный осмотр глаз, осмотр с боковым освещением, биомикроскопию. Ориентировочную этиологическую диагностику конъюнктивита у детей позволяет осуществить цитологическое исследование мазка с конъюнктивы; окончательную - бактериологическое, вирусологическое, иммунологическое, серологическое (РИФ) исследования.
При аллергическом конъюнктивите у детей проводится определение уровня IgE и эозинофилов, кожные аллергопробы, обследование на дисбактериоз, глистную инвазию.
Лечение конъюнктивита у детей
Ребенок с бактериальным или вирусным конъюнктивитом должен быть изолирован от здоровых детей. Подходящая терапия должна назначаться офтальмологом или педиатром; самолечение конъюнктивита у детей недопустимо. Категорически нельзя завязывать и заклеивать глаза, накладывать компрессы, поскольку в этом случае создаются условия для размножения возбудителей и воспаления роговицы.
Рекомендуется проведение туалета глаз с использованием настоя ромашки, раствора фурацилина или борной кислоты. Обработку каждого глаза необходимо проводить 4-8 раз в день отдельными ватными тампонами в направлении от наружного угла к внутреннему. Основу терапии конъюнктивитов у детей составляет местное использование лекарственных средств – инстилляции глазных капель и мазевые аппликации.
При конъюнктивитах бактериальной этиологии назначаются антибактериальные препараты (капли с левомицетином, фузидиевой кислотой; тетрациклиновая, эритромициновая, офлоксациновая мазь и др.), которые следует запускать в оба глаза. При вирусных конъюнктивитах у детей показано применение противовирусных глазных препаратов на основе альфа интерферона, оксолиновой мази и т. п.
Профилактика
Большая распространенность и высокая контагиозность конъюнктивитов среди детей требует их своевременного распознавания, правильного лечения и предотвращения распространения. Ведущая роль в профилактике конъюнктивитов у детей отводится соблюдению детьми личной гигиены, тщательной обработке предметов ухода за новорожденными, изоляции больных детей, дезинфекции помещений и предметов обстановки, повышении общей сопротивляемости организма.
Предупреждение конъюнктивитов новорожденных заключается в выявлении и лечении урогенитальной инфекции у беременных; обработке родовых путей антисептиками, проведении профилактической обработки глаз детей сразу после рождения.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хламидийные конъюнктивиты
Хламидия trachomatis наиболее распространенный возбудитель конъюнктивита новорожденных на Западе. Заболевание возникает как односторонний процесс, но быстро распространяется на второй глаз. Характерен водянистый отек век с умеренным количеством слизистого или слизисто-гнойного отделяемого. Часто сочетается с пневмонией. Лечение включает курс эритромицина в виде сиропа при суточной дозе 40 мг/кг веса, в течение 14 дней. Одновременно проводят лечение родителей. Пероральный прием лекарственных препаратов более эффективен, чем их местное применение.

[1], [2], [3], [4], [5], [6], [7]
Гонококковый конъюнктивит
Возникает в первые дни жизни ребенка и быстро переходит в тяжелую гнойную форму. Часто поражается роговица. Лечение включает назначение препаратов пенициллинового ряда (бензил-пенициллин при суточной дозе 30 мг/кг веса 2-3 раза в день); при выделении пенициллиназо-продуцирующего Neisseria gonorrhoeae назначают цефалоспорины, например цефуроксин, в суточной дозе 100 мг/кг веса 3 раза в день, в течение 7 дней. Лечение дополняют местным применением таких антибиотиков, как 1% раствор эритромицина и 1% раствор гентамицина. Рекомендуют частые орошения глазного яблока теплым физиологическим раствором.
Прочие микроорганизмы, вызывающие конъюнктивит: Staphylococcus aureus, Staph. epidermidis, Streptococcus viridans, Strep. pneumoniae, Escherichia coli, Serratia spp., Pseudomonas spp., Haemophilus spp.
Вязкое отделяемое из конъюнктивальной полости у детей
Вирусный конъюнктивит
Вирусный конъюнктивит часто связан с вирусом простого герпеса. Иногда аденовирусная инфекция возникает в первые дни жизни ребенка, при этом назначают соответствующее лечение.
Первостепенную роль играет клиническое обследование. Оно необходимо для исключения непроходимости носослезного канала. Диагноз может быть установлен на основании анамнеза и выделения слизисто-гнойного отделяемого при надавливании на слезный мешок. Материалом для выделения грамотрицательного диплококка и другой бактериальной флоры являются соскобы с конъюнктивы. С помощью культуры клеток McCoy или ПЦР-реакции исключают хламидиоз. Окрашивание по Гимза (Giemsa) помогает обнаружить цитоплазматические включения хламидий. Для выделения других микроорганизмов проводят соответствующее серологическое и бактериологическое исследование.
1% раствор нитрата серебра с профилактической целью в настоящее время применяют редко. Общепринятой тактики не существует, но проводят следующие мероприятия:

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый катаральный конъюнктивит
- Конъюнктивальная инъекция.
- Слезотечение.
- Отделяемое.
- H. influenzae.
- Strep, pneumoniae.
- Z.Moraxella (конъюнктивит наружного угла глаза).
- Neisseria spp.
- Chlamydia у детей старшего возраста и подростков.

[1], [2], [3], [4], [5], [6], [7], [8]
Острый фолликулярный конъюнктивит
Эпидемический кератоконъюнктивит (ЭКК)
Эпидемический кератоконъюнктивит - высококонтагиозное заболевание, характеризующееся покраснением глазного яблока, слезотечением и частым сочетанием с кератитом. Сопутствующий кератит, как правило, отличается легким клиническим течением (нежные эпителиальные и субэпителиальные помутнения на периферии роговицы). В конъюнктивальных сводах появляются множественные фолликулы. Иногда заболевание сопровождается повышением температуры. Основным возбудителем процесса является аденовирус. Лечение не всегда приносит желаемый эффект, но назначение растворов стероидных препаратов способствует смягчению симптоматики. Больным требуется внимательное наблюдение. Для предупреждения развития вторичной бактериальной инфекции назначают антибиотики.
Фарингоконъюнктивальная лихорадка - одна из форм инфекционного конъюнктивита, обычно аденовирусного происхождения, сопровождающаяся повышением температуры, фарингитом и лимфаденитом.
Кератоконъюнктивит, обусловленный вирусом простого герпеса
Эта форма конъюнктивита обычно встречается у детей старшего возраста, но иногда возникает у новорожденных и маленьких детей.
Симптомы заболевания включают покраснение глаз, слезотечение, отделяемое, зуд, инъекцию капилляров, везикулезную сыпь на веках и лимфаденит предушных лимфатических узлов. Вовлечение в воспалительный процесс роговицы проявляется различными формами кератита - эпителиальной, древовидной, дисковидной и стромальной.
Лечение заключается в назначении мази идо-ксуридина и ацикловира. Желательно исследование состояния иммунной системы.

[9], [10], [11], [12], [13]
Геморрагический конъюнктивит
Острый конъюнктивит при общих заболеваниях
- Хламидиоз.
- Ветрянка.
- Боррелиоз Лайма (Lyme).
- Грипп. .
- Синдром Парино (Parinaud) - глазо-железистый синдром (конъюнктивит в сочетании с лимфаденитом).
- Синдром Свита (Sweet) - повышение температуры, артрит и псевдовезикулезные высыпания на коже.

[14], [15], [16], [17], [18], [19]
Мембранозный конъюнктивит
Диагноз мембранозного конъюнктивита ставят при наличии ложных пленок на поверхности конъюнктивы. Заболевании возникает при:
- синдроме Стивенса-Джонсона (Stevens-Johnson);
- токсическом эпидермальном некролизе;
- вирусе простого герпеса;
- herpes zoster,
- Corynebacterium diphtheriae;
- Strep. pyogenes;
- Staph. aureus;
- Neisseria spp;
- Shigella;
- Salmonella;
- E. coli.
Детский фолликулез
У многих здоровых детей наблюдаются фолликулы в сводах конъюнктивы. Это состояние называют фолликулезом (рис. 5.12).
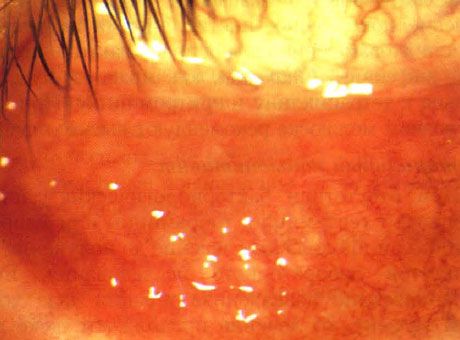
Острый фолликулярный конъюнктивиту ребенка с множественными поражениями контагиозным моллюском
Подострый и хронический фолликулярный конъюнктивит
- Конъюнктивит наружного угла глаза, вызванный Moraxella.
- Контагиозный моллюск.
- Туберозный конъюнктивит.
- Медикаментозный конъюнктивит: инсталляции лекарственных препаратов, особенно при наличии консервантов, способны вызвать конъюнктивит.
- Розовые угри (редко наблюдается у маленьких детей).
- Блефароконъюнктивит.
При необходимости производят соскобы с конъюнктивы для последующего окрашивания по Граму, посева и определения чувствительности выделенной флоры. Посев проводят с целью исключения грибковой и вирусной природы заболевания.

[20], [21], [22], [23]

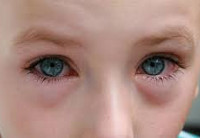
Конъюнктивит может принимать различные формы в зависимости от причины, основного возбудителя воспаления. Им может быть пневмококк — вид микробов, который приводит к развитию инфекции. Такие болезни очень заразны, протекают остро и требуют незамедлительного лечения. Рассмотрим особенности пневмококкового конъюнктивита.
Что такое пневмококковый конъюнктивит?

Конъюнктивит — это общее название для офтальмологических недугов, которые вызывают воспаление конъюнктивы, или соединительной оболочки глаза.
В этой статье
Есть несколько причин возникновения данного заболевания. Одна из них — инфицирование патогенными микроорганизмами. К ним относятся бактерии и грибки. Пневмококк — это вид микроба, который может стать фактором развития бактериальной инфекции, в том числе на глазах. При попадании этого микроорганизма на конъюнктиву развивается воспалительный процесс — пневмококковый конъюнктивит. Это основная причина офтальмопатологии. Существует и ряд факторов, которые увеличивают риск возникновения инфекции. К ним относятся:
Все бактериальные конъюнктивиты характеризуются высокой степенью контагиозности. Иными словами, они очень заразные. Заразиться пневмококковой инфекцией можно через предметы обихода или в результате непосредственного контакта с инфицированным человеком. Однако для зарождения воспалительного процесса возбудитель должен оказаться на соединительной оболочке.
Пневмококковый конъюнктивит: симптомы
Практически все воспаления бактериальной этиологии протекают остро. Инкубационный период у них очень короткий. Первые симптомы появляются уже через 1-2 дня после заражения. Многое в этом случае зависит от общего состояния здоровья человека и способности организма сопротивляться микробам. Самые ранние признаки заболевания — это зуд, жжение, ярко выраженная гиперемия конъюнктивы и век, отечность. Некоторые пациенты жалуются на режущие боли в глазах. Развивается светобоязнь. Она сопровождается слезотечением. Из конъюнктивального мешка выделяются слизь и гной. Все эти симптомы характерны почти для всех конъюнктивитов, особенно бактериальных. Однако при постановке диагноза важно установить точную причину, то есть конкретного возбудителя болезни. Соскобы, анализы и пробы позволяют это сделать в лабораторных условиях, но врач может примерно определить разновидность воспаления и по совокупности специфических признаков. При пневмококковом конъюнктивите на слизистой больного наблюдаются многочисленные красные точки. Это свидетельствует о геморрагиях — кровоизлияниях. Данный симптом конъюнктивита бывает, как правило, именно при пневмококковой инфекции. Также на соединительной оболочке могут образовываться пленки серовато-желтоватого цвета. Удалить их можно стерильным тампоном. Подобные образования очень тонкие и легко снимаются, не вызывая травмирования конъюнктивы.

Конъюнктивит пневмококковый возникает на одном глазу, но даже при попытке соблюдать все правила гигиены не всегда удается предотвратить развитие инфекции на конъюнктиве второго глазного яблока. Виновником его инфицирования становится сам человек, который случайно заносит бактерии в здоровый глаз рукой или носовым платком. Такое часто случается с детьми. У них данная форма воспаления чаще всего и выявляется.
Дети заражаются в детском садике или школе, которые после обнаружения инфекции закрывают на карантин. Лечение конъюнктивита проводится под наблюдением врача. Нельзя пытаться избавиться от болезни народными средствами в домашних условиях.
Диагностика конъюнктивита и лечение
первичного осмотра. Врач может назначить биомикроскопию с щелевой лампой, которая позволит оценить характер повреждений и проверить, не перешло ли воспаление с конъюнктивы на другие структуры глазного яблока. Также может потребоваться анализ выделений для подтверждения бактериальной инфекции и ее типа. Такие исследования могут дать окулисту информацию о восприимчивости к антибиотикам.
Очень важно соблюдать гигиену. Используйте только одноразовые полотенца и посуду. Чаще мойте руки с мылом. Пипетки и палочки для мазей после применения кипятите. Делайте дома влажную уборку. Несколько раз в день проветривайте помещение, в котором находится больной. Длится заболевание 2-3 недели. Пик развития симптомов приходится на первую. Далее лечение будет способствовать постепенному их ослаблению и исчезновению.
Лечение конъюнктивита народными средствами
Этот метод борьбы с заболеванием также должен быть одобрен окулистом. Ни в коем случае нельзя применять какие-либо рецепты без консультации с врачом, тем более когда лечится ребенок. Собственно, народными средствами пневмококковый конъюнктивит не вылечить. Примочки и компрессы из различных настоев и отваров не способны уничтожить бактерии. Они лишь помогают частично снять основные симптомы: жжение, зуд, покраснение. Обычно используются ромашка аптечная, очанка, чистотел, сок алоэ. Их можно приобрести в аптеке.

Пневмококковый конъюнктивит при своевременно начатом лечении проходит без осложнений. Очень часто люди пытаются устранить симптомы болезни самостоятельно. Сделать это с помощью народных средств не получается. Признаки патологии усиливаются. Воспаление начинает распространяться на роговицу, что приводит к ухудшению зрения. Существует риск перетекания бактериального конъюнктивита из острой формы в хроническую. Симптомы ее более умеренные, доставляют меньше дискомфорта, но лечится она долго. К тому же у хронического заболевания есть склонность к рецидиву. Старайтесь не запускать его и при первых же проявлениях обратитесь в больницу.

Бактериальный конъюнктивит — заболевание, возбудителем которого являются бактерии и микробы. Они попадают на слизистую оболочку глаза и вызывают воспалительный процесс. Чаще болеют дети, чем взрослые. Чем младше ребенок, тем тяжелее переносится им этот недуг. Особую опасность бактериальный конъюнктивит представляет для новорожденных.
В этой статье
Причины бактериального конъюнктивита у грудничков
У новорожденных конъюнктивит бактериальной формы развивается обычно в первые дни жизни. Причиной возникновения заболевания могут быть различные факторы. Основными патогенными бактериями являются золотистый стафилококк, стрептококк и гонококк. Большинство малышей заражается бактериальной формой конъюнктивита во время прохождения родовых путей. Часто это бывает связано с:
- врожденными заболеваниями ребенка;
- нарушением работы защитных механизмов глаз;
- использованием нестерильных медицинских инструментов;
- несоблюдением правил гигиены;
- слабым иммунитетом при рождении.

Причиной воспаления может стать наличие инфекций у матери грудничка, например, гонореи — воспалительного процесса, который поражает мочеполовую систему. Возбудителем этого заболевания являются гонококки — грамотрицательные бактерии. Симптомы бактериального конъюнктивита нередко проявляются у недоношенных детей. Причинами болезни могут стать такие патологии матери, как:
- сепсис;
- туберкулез;
- пневмония;
- стрептодермия;
- гломерулонефрит;
- лимфаденит;
- эндокардит;
- менингит;
- бронхит.
Некоторые из этих заболеваний, например, туберкулез или гломерулонефрит, могут иметь скрытое течение. Если будущая мать страдала этими болезнями, даже не зная о них, то они могут вызвать бактериальный конъюнктивит у новорожденного. При проведении комплексного обследования врачам обычно удается определить симптомы заболеваний, которые имеются у ребенка. Если лечение конъюнктивита бактериального вида было начато своевременно, то это позволяет избежать осложнений. Но самое главное для врачей — не допустить перехода воспаления в хроническую форму.
Как быстро проявляются симптомы конъюнктивита у младенцев?
Если причины бактериального конъюнктивита связаны с нарушениями во время родового процесса или инфицированностью матери, то первые симптомы могут проявиться спустя пару дней при заражении младенца гонококковой инфекцией. В том случае, когда причина заболевания кроется в хламидийной инфекции, то болезнь можно диагностировать через 5-10 дней после рождения малыша. Столько длятся инкубационные периоды этого офтальмологического заболевания.
Бактериальный конъюнктивит часто называют гнойным. Многие путают его с вирусной формой заболевания. Отличие заключается в том, что при бактериальном поражается только один глаз. При конъюнктивите вирусного типа — оба, но по очереди. Бактериальная форма протекает достаточно тяжело, чем и пугает родителей при постановке диагноза их малышу. При правильном лечении болезнь вскоре проходит. Риск осложнений минимален.
Сложно ли диагностировать конъюнктивит у грудничка?
Окулист легко распознает симптомы бактериального конъюнктивита у грудничка. В первую очередь врач проведет обследования, которые позволят установить этиологию происхождения заболевания. Обычно берется мазок слизистой оболочки глаза. Это помогает точно определить, почему возник конъюнктивит у новорожденного, и определить дальнейшую тактику лечения. При обнаружении бактерий гонококковой или хламидийной группы пролечиться потребуется не только малышу, но и его родителям.

Первыми симптомами заболевания являются:
- отек нижних век и покраснение;
- формирование пленки на поверхности конъюнктивы;
- появление кровянистых или гнойных выделений;
- уплотнение век и образование небольших шишек.
Обследование включает в себя проведение следующих процедур:
- микроскопического и бактериологического исследования биоматериала, который был взят из конъюнктивной области;
- биомикроскопии глаза — бесконтактного метода офтальмологического исследования, позволяющего рассмотреть структурные отделы глаза;
- инстилляционной пробы, которая выявляет нарушения целостности эпителия роговицы и разрывов слезной пленки;
- оценку структуры клеточных элементов с помощью взятия мазка.
Бактериальный конъюнктивит легко выявить методами Грама и Романовского-Гимзе. Первый подразумевает окрашивание микроорганизмов для исследования. Этот способ был предложен врачом из Дании Гансом Кристианом Грамом. Второй метод разработан двумя учеными одновременно. Ими стали российский врач-терапевт Дмитрий Леонидович Романовский и немецкий химик-бактериолог Густав Гимза. Эти методы позволяют идентифицировать бактерии и выявить присутствие хламидий в микрофлоре новорожденного.
Как лечат конъюнктивит у новорожденных офтальмологи?
Бактериальный конъюнктивит относится к категории контагиозных заболеваний. Это значит, что заражение происходит при контакте больного человека со здоровым. Также возможно заражение через загрязненные предметы. Конъюнктивит у грудничка должен быть диагностирован как можно быстрее. В противном случае заразиться могут родители малыша или другие дети, имеющие постоянный контакт с заболевшим ребенком, например, его братья или сестры.
Конъюнктивит у грудного ребенка обычно успешно лечится в течение 14 дней. Курс лечения включает в себя два этапа:
- первичную терапию, которая направлена на устранение причины бактериального конъюнктивита;
- непосредственное лечение воспаления слизистой оболочки глаза;
- проведение массажа носослезного канала при необходимости.
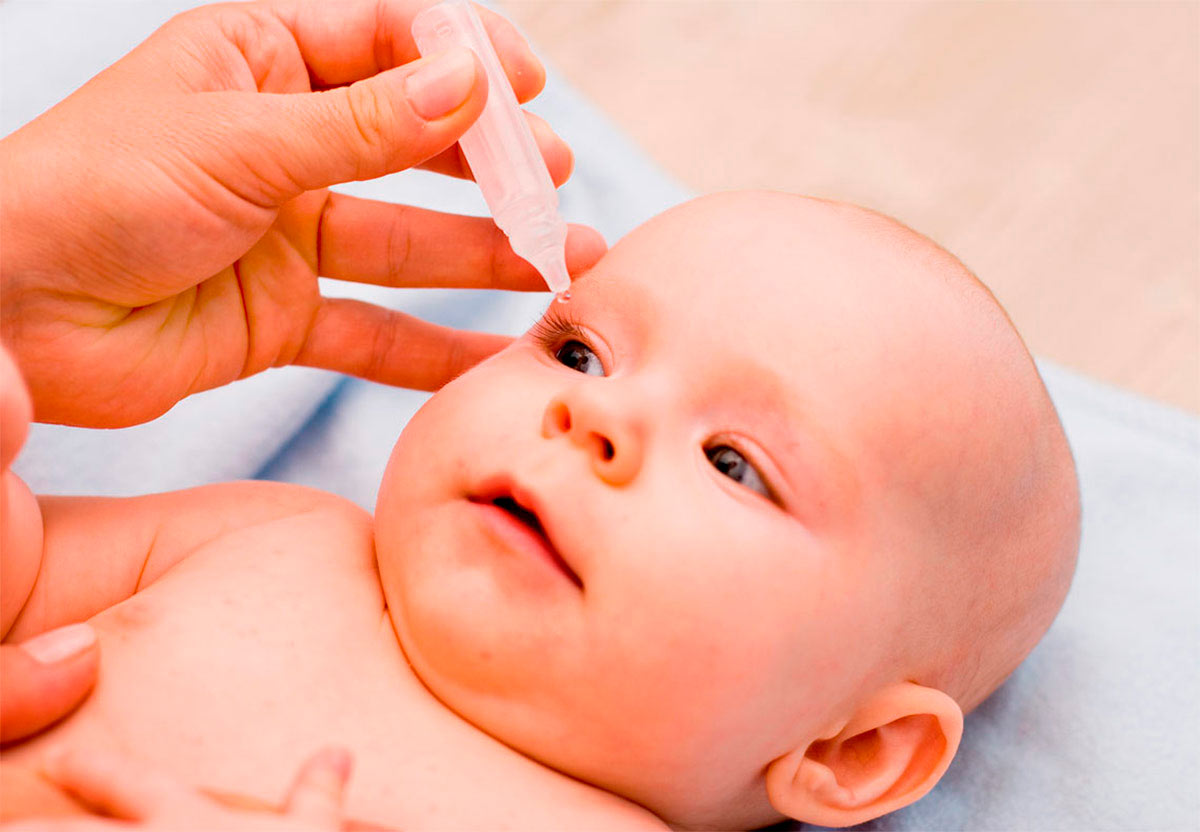
Конъюнктивит новорожденных хорошо поддается лечению при назначении врачом глазных капель. Обычно используются препараты, которые содержат левомицетин, — бактериостатический антибиотик широкого спектра действия и фузидовой кислоты — природный антибиотик.
Комплексное лечение конъюнктивита невозможно без применения тетрациклиновой и эритромициновой мазей. Они эффективно борются с бактериями, провоцирующими болезнь.
Тетрациклиновая мазь чаще назначается взрослым. Так указано в инструкции к препарату. Но при тяжелых формах заболевания может использоваться и для лечения детей, в том числе и новорожденных. Мази успешно применяются в домашних условиях. Их закладывают малышу на ночь в уголки глаз. Родителям следует учесть, что новорожденному, который болен бактериальным конъюнктивитом, нельзя перекрывать доступ свежего воздуха к органам зрения. Это может привести к активному размножению бактерий и осложнить процесс выздоровления.
Глазные капли обычно используются в течение 7-10 дней. Курс лечения должен четко соответствовать рекомендациям врача. Самовольное прерывание применения капель после появления первых симптомов выздоровления запрещено. Обычно капли используются каждые 2-3 часа.
В перерывах между закапываниями следует промывать глаза ребенка ромашковым настоем. Также может использовать кору дуба, листья алоэ и календулу. Растворы, которые приготовлены на их основе позволяют безопасно промывать глаза грудничка, снимать отеки и устранять покраснение.
Что нужно знать о лечении бактериального конъюнктивита у новорожденных?Заниматься самостоятельным лечением бактериального конъюнктивита у грудничка категорически запрещено. Этот процесс требует обязательного наблюдения офтальмолога из-за высокого риска возникновения язв роговицы или гнойных инфильтратов — скопления в тканях организма клеточных элементов с примесью крови и лимфы. Отсутствие лечения бактериального конъюнктивита часто приводит к образованию лейкомы — бельма на глазу и даже к слепоте.
Многие родители новорожденных при лечении своего малыша допускают немало ошибок. Очень часто после использования мази они накладывают на глаз бинтовую повязку. Делать этого категорически не следует. При конъюнктивите бактериальной формы важно, чтобы осуществлялся отток гнойной жидкости. Наложение повязки препятствует этому процессу. В таком случае бактерии начинают активно размножаться и течение болезни осложняется.

Читайте также:

