Почему герпетический кератит появляется два раза подряд
Обновлено: 19.04.2024
Симптомы глазного герпеса отличаются многообразием. В большинстве случаев происходит поражение только поверхностных отделов глаза – роговицы (кератит), а также век и конъюнктивы глаза (блефароконъюнктивит). Однако при неправильном лечении или отсутствии своевременного лечения – всего за 1-2 дня вирус герпеса может распространиться на радужку, сетчатку, сосудистую оболочку глаза, а также зрительный нерв. И это грозит уже не только ухудшением зрения, но и слепотой.
Современные исследования показывают, что ведущую роль в развитии герпеса глаз – играет состояние вашей иммунной системы. Ведь у большинства людей при попадании вируса герпеса на веки или роговицу глаза – развития воспаления просто не происходит. Но при патологии клеточного звена иммунитета, низком уровне антител к вирусу простого герпеса, низком уровне интерферонов (ИФН-α и ИФН-γ), низком содержании лизоцима в слезной жидкости – создаются условия для инфицирования и последующих рецидивов.
Герпес на веке глаза (блефарит) –
Существует много классификаций офтальмогерпеса (Кацнельсона, Каспарова, Майчука и т.д.). Кроме того, его разделяют на офтальмогерпес переднего и заднего отделов глаза. В этом обзоре мы разберем виды герпетических поражений передних отделов глаза – как наиболее часто встречающихся.
К офтальмогерпесу переднего отдела глаза относятся:
Герпес глаз: причины возникновения
Выше мы уже рассказали, что существует целое семейство герпевирусов, однако только 3 типа вируса вызывают герпес глаз. Чаще всего – это вирус простого герпеса 1-го типа (ВПГ-1), намного реже – вирус простого герпеса 2-го типа (ВПГ-2), либо вирус опоясывающего лишая (Varicella zoster). Если герпетическое поражение глаз у пациента связано с вирусы ВПГ-2 или Varicella zoster – рецидивы обычно возникают намного чаще, а лечение будет намного более сложным. Это связано с тем, что эти типы вирусов намного более патогенны, чем ВПГ-1.
Герпес может попасть в ткани глаза тремя путями, и первый из них – это экзогенный контактный путь. Например, вы прикасались к предметам, которые брал человек с активными проявлениями герпеса, а потом решили потереть глаз. Либо вы трогали свой собственный герпес пальцем, а потом также решили потереть глаз, не помыв перед этим руки. Либо вы воспользовались чужим полотенцем для лица, либо кто-то вытер лицо/ руки вашим полотенцем. Важный момент – вы можете заразиться даже от человека, у которого полностью отсутствуют симптомы герпеса, т.к. у 10% людей вирус герпеса постоянно находится в слюне – даже при полном отсутствии у них клинических проявлений герпеса.
Герпес может попасть в ткани глаза – нейрогенным путем. Дело в том, что после первичного заражения и последующего выздоровления (что происходит обычно еще в детстве) – вирус герпеса сохраняется на всю жизнь в сенсорных и вегетативных нервных ганглиях. Прежде всего в тройничном узле, из которого потом выходят 3 ветви тройничного нерва – глазной нерв, верхнечелюстной и нижнечелюстной нервы. Так вот, при снижении иммунитета спящий вирус активируется, и по нервным волокнам проникает из тройничного узла непосредственно к глазам.
Исследования показывают, что 95% рецидивов глазного герпеса (как правило, это герпетический кератит, протекающий с поражением роговицы глаза) – связаны именно с активацией вируса герпеса, находящегося в спящем состоянии в узле тройничного нерва. Кроме того, исследования показывают, что у 90% пациентов, которые хотя бы единожды перенесли герпес на глазу – вирус сохраняется в спящем состоянии не только в тройничном узле, но и в тканях самой роговицы глаза. Что значительно повышает риск развития рецидивов. Ну и последний путь проникновения вируса герпеса в ткани глаза – гематогенный (в случае когда имеет место быть вирусемия, т.е. вирус присутствует в крови).
У детей –
особенно часто герпетическое поражение глаз развивается у детей. Дети младшего возраста постоянно тянут руки в рот, облизывая их. И если у ребенка есть герпес на губе, коже вокруг рта или на слизистой оболочке полости рта – этот вирус обязательно окажется везде, включая глаза. Кроме того, большую роль в развитии глазного герпеса у детей (особенно у детей 6-12 лет) – играет дисбактериоз кишечника, т.к. это оказывает огромное негативное влияние на состояние иммунной системы ребенка.
Причины рецидивов офтальмогерпеса (повторных случаев) –
По статистике у пациентов перенесших однократное герпетическое поражение глаз – в 25% случаев обязательно будет хотя бы 1 рецидив в течение года. У пациентов сразу с несколькими рецидивами в анамнезе – риск развития последующих рецидивов повышается до 50-75%. Т.е. это серьезная проблема, справится с которой вам поможет только хороший врач-офтальмолог (и в большинстве случаев еще и врач-иммунолог), но никак не самолечение противовирусными препаратами.
Активация спящего вируса герпеса (в тройничном узле или тканях роговицы глаза) – происходит только при нарушении равновесия между вирусом герпеса и иммунной защитой организма. Наша иммунная система очень сложный механизм, который состоит из клеточного и гуморального звена. Тут и клетки, которые уничтожают патогенные вирусы, и бактерии, и неспецифические интерфероны, и специфические по отношению к каждому вирусу или бактерии антитела, и система комплемента, и лизоцим в слезной жидкости.
Вирус герпеса активируется, когда перечисленные выше показатели иммунной защиты снижаются до определенного критического уровня. Активация герпеса также может произойти и под воздействием различных неблагоприятных факторов – лазерная коррекция зрения, стресс, глазные капли от глаукомы, переохлаждение/ перегревание, падение иммунитета на фоне ОРВИ или приема определенных лекарственных препаратов, а также при беременности, употреблении высоких доз алкоголя и т.д. Ношение контактных линз также может вызывать обострения глазного герпеса.
Причины тяжелого рецидивирующего течения офтальмогерпеса –
- иммунодефицитные состояния (ослабленный иммунитет),
- длительное необоснованное интенсивное предшествующее лечение или самолечение – кортикостероидами, антибиотиками, противовирусными средствами,
- при наличии вторичной инфекции – бактериальной или грибковой,
- при вирусемии (наличии вируса простого герпеса в крови).
Герпетический конъюнктивит –
Эта форма офтальмогерпеса чаще всего встречается у детей и характеризуется длительным течением и высокой частотой рецидивов. Конъюнктива – это тонкая прозрачная ткань толщиной от 0,05 до 1,0 мм, состоящая из многослойного цилиндрического эпителия, которая расположена на поверхности глаза, а также со стороны внутренней поверхности век. Конъюнктива содержит большое количество кровеносных сосудов и поэтому при ее инфицировании – веточки сосудов становятся хорошо заметны, и глаз выглядит красным.
Герпетический конъюнктивит обычно начинается с одного глаза, но чуть позже происходит инфицирование и второго. Вы столкнетесь со следующими симптомами – сначала вы можете почувствовать резь в уголке глаза (возможно сухость и жжение), чуть позже происходит покраснение конъюнктивы – она выглядит отечной, воспаленной, имеет ярко-красный цвет. Также пациенты могут предъявлять жалобы – на светобоязнь, слезотечение, а также на отечность век и скопления слизистых выделений в уголках глаз.
Лечение герпетического конъюнктивита –
Выбор противовирусных средств –
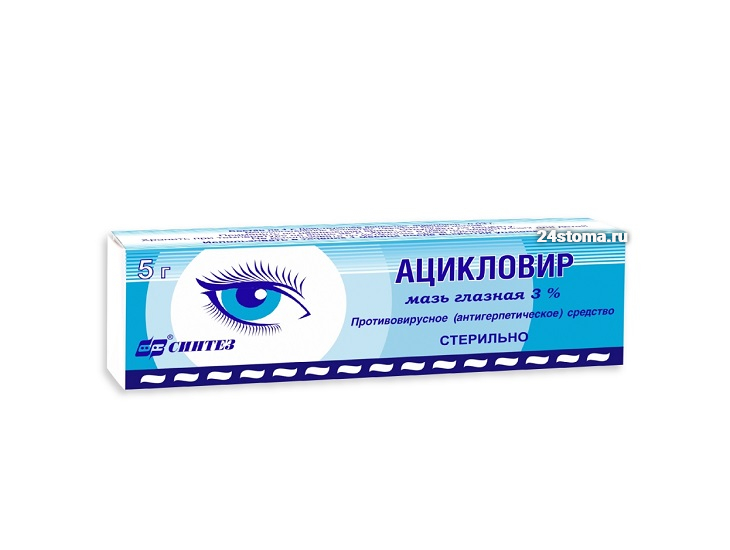
В некоторых случаях назначают комбинацию глазного геля или мази – с каплями Офтальмоферон, но в этом случае капли применяются уже только 3-4 раза в день (интервал между применением мази и капель должен быть не меньше 20-30 минут). При наличии незначительного количества высыпаний на веках – дополнительно используется крем с 5% Ацикловиром для наружного нанесения на кожу век, но если высыпания значительные – необходим прием таблетированных противовирусных препаратов. Оптимально принимать Валацикловир (лучше всего препараты Валтрекс или Валвир) – в таблетках по 500 мг 2 раза в день, 5 дней. Но учтите, что все таблетированные противовирусные препараты отпускаются уже только по рецепту и не должны приниматься без назначения врача .
Лечение герпетического блефарита –
Самостоятельный герпетический блефарит возникает достаточно редко (обычно он сочетается с конъюнктивитом), но если у пациента есть только высыпания на коже век – можно использовать следующую схему. При небольшом количестве герпетических высыпаний на веках – использовать для наружного нанесения на веки 5% крем с Ацикловиром + закапывать капли Офтальмоферон 4-6 раз в день. При большом количестве герпетических высыпаний на коже век – таблетки Валацикловир (по 500 мг 2 раза в день, 5 дней) + капли Офтальмоферон 4-6 раз в день.
Герпетический кератит (эпителиальный и стромальный):
Статья носит только ознакомительный характер, и мы просим вас не заниматься самолечением . Помните, что герпетический кератит (герпетическое поражение роговицы) – это действительно опасно, и поэтому любое самолечение может закончиться стойким ухудшением зрения. Вплоть до возможных случаев слепоты.
а) Эпителиальный герпетический кератит –
Герпес на глазу: фото эпителиального кератита
Лечение древовидной формы эпителиального герпетического кератита – достаточно простое. Как и в случае с герпетическим конъюнктивитом препаратами выбора будут – капли Офтальмоферон, глазная мазь Ацикловир, глазной гель Зирган (в среднем курс лечения составляет 14 дней, но при необходимости может быть продлен до 21 дня). Что касается географического кератита (его еще иногда называют термином – картообразный) – он всегда является рецидивом после неправильного лечения древовидной формы эпителиального кератита, и лечится он значительно дольше и сложнее.
Важный момент – если пациенту выписывались капли для глаз с глюкокортикоидами (от другого заболевания глаз), то их применение должно быть прекращено как минимум до момента полного восстановления эпителия роговицы. Географическая форма эпителиального кератита лечится значительно сложнее и дольше.
Важно : лечение рецидивов эпителиального кератита
Что делать с такими пациентами? При наличии в анамнезе герпетического кератита, если у пациента есть текущее поражение кожи герпесом, либо если вирус герпеса подтвержден ПЦР-тестом – на 1-м этапе сразу назначается противовирусная терапия. Причем этот этап лечения при рецидивирующих эрозиях герпетической природы – вы должны будете повторять каждые 3 месяца в течение года.
Итак, на 1-м этапе назначаются капли Офтальмоферон 4-5 раз в день 7 дней, глазной гель Зирган – сначала 5 раз в день 14 дней (потом еще 3 раза в день в течение 7 дней), а также Валтрекс 2 таблетки по 500 мг в день – до 1 месяца. Т.к. гель Зирган в России не доступен, то его придется заменить глазной мазью Ацикловир (4 раза в день), но после 14 дней применения нужно будет оценить степень его токсического влияния на роговицу. В дополнение к противовирусной терапии во время 1-го этапа используют антибиотик на 7 дней, а также назначается средство для регенерации эпителия роговицы (например, Корнерегель 4 раза в день, курсом от 10 до 30 дней).
Важно : через 3 месяца (даже если у вас нет никаких симптомов рецидива) – схему лечения 1-го этапа обязательно повторяют, и в этом и заключается залог успешности лечения рецидивирующих герпетических эрозий роговицы! Т.е. вы должны повторять курс противовирусных препаратов от герпеса – каждые 3 месяца в течение 1 года.
Важно : в общем, лечение первой вспышки эпителиального кератита – это обычно достаточно простое занятие. И если оно проводится правильно и под контролем врача-офтальмолога, то риск последующих рецидивов небольшой. Совсем другая ситуация – при рецидивирующем и осложненном течении кератита, и в этих случаях тактика лечения должна учитывать, что помимо вируса герпеса на течение заболевания могут также оказывать влияние – еще и аутоиммунный, и аллергический факторы. И тогда помимо противовирусных средств должны назначаться дополнительно – противовоспалительные, десенсибилизирующие средства, препараты иммунотропного действия. Могут применяться физиотерапевтические процедуры, а также и более радикальные методы – диатермокоагуляция, хирургическое удаление пораженного эпителия роговицы, а также лазерная коагуляция изъязвленных участков эпителия.
б) Стромальный герпетический кератит –
Несколько примеров стромального герпетического кератита –
Жалобы пациентов при стромальном кератите –
Кроме предъявляемых жалоб у пациента может отмечаться блефароспазм (спастическое сокращение круговой мышцы глаза, которое может приводить к стойкому смыканию век), также может появиться ощущение смещения глазного диска. Примерно у 50% пациентов повышается внутриглазное давление.
Глазной герпес: лечение и профилактика
Вы должны помнить, что самый обычный герпетический кератит – по статистике в мире является основной причиной необратимого снижения зрения, а также развития слепоты. Поэтому не стоит прибегать к самолечению, и для предупреждения необратимых изменений зрения – необходимо как можно раннее обращение к офтальмологу. Статистика показывает, что позднее обращение к офтальмологу или попытки самолечения даже относительно самых простых форм глазного герпеса (например, эпителиального кератита) – более чем в 25% случаев приводит к развитию стромального кератита с рубцеванием роговицы и необратимым ухудшением зрения.
Лечение стромального кератита –
Сначала хочется сказать несколько слов о применении средств для местного применения. В Европе и США для лечения герпетических кератитов и кератоконъюнктивита одобрены 2 препарата местного действия. Во-первых – это 0,15% гель Ганцикловир (по схеме – 5 раз в день, т.е. каждые 3 часа). Во-вторых – это 1% раствор Трифлуридин в виде капель (по схеме – 9 раз в день, т.е. каждые 2 ч пока вы бодрствуете).
1) Лечение стромального кератита БЕЗ изъязвления эпителия роговицы –
Прежде всего назначаются противовирусные средства + противовоспалительные средства (кортикостероиды). Из противовирусных средств оптимально использовать капли Офтальмоферон 8 раз в день, причем по мере улучшения состояния нужно уменьшать кратность применения сначала до 6 раз в день, а потом и до 4 раз в день. Кратность и сроки применения препаратов – могут быть установлены только офтальмологом, самолечением тут заниматься нельзя. Если используется все-таки Ацикловир глазная мазь (3-4 раза в день), то следует учитывать, что местное применение Ацикловира больше 14 дней – может приводить к интоксикации глазной поверхности. Препараты с ганцикловиром в этом отношении намного более безопасны (даже до 21 дня), но их нет в российских аптеках.
Исследования показали, что при герпетическом стромальном кератите без изъязвления – развитие патологического процесса в строме роговицы связано с аллергической реакцией IV типа (опосредованная Т-лимфоцитами гиперчувствительность замедленного типа). Поэтому противовоспалительная терапия проводится при помощи кортикостероидов. В первые 2 -3 дня проводят орошение роговицы 0,1% раствором дексаметазона 1 раз в сутки, и если целостность эпителия роговицы на фоне гормональной терапии не нарушается – количество инстилляций увеличивают от 2 до 5 раз в сутки.
2) Лечение стромального кератита с изъязвлением –
Противовирусная терапия проводится: оптимально либо капли Офтальмоферон 8 раз в день (но постепенно снижая кратность применения по мере улучшения состояния), либо таблетированный препарат Валацикловир по 500 мг 2 раза в день. При наличии вторичной бактериальной инфекции обязательно назначаются на 7 дней антибиотики местно, но при необходимости и системно (также нужно исключить и наличие вторичной грибковой инфекции). Параллельно назначаются противоаллергические и гипотензивные препараты, а также решается вопрос о назначение кортикостероидов в подострой стадии заболевании, а также после достижения полной эпителизации роговицы. Обязательно назначаются эпителизирующие средства, например, Корнерегель и другие, о которых мы рассказали выше.
Проведение иммунокоррекции у пациентов с офтальмогерпесом –
У пациентов с офтальмогерпесом можно выделить следующие показатели иммунной недостаточности:
- затяжное течение заболевания,
- частые рецидивы,
- снижение эффективности противовирусной терапии (при лечении рецидивов),
- наличие хронических сопутствующих заболеваний.
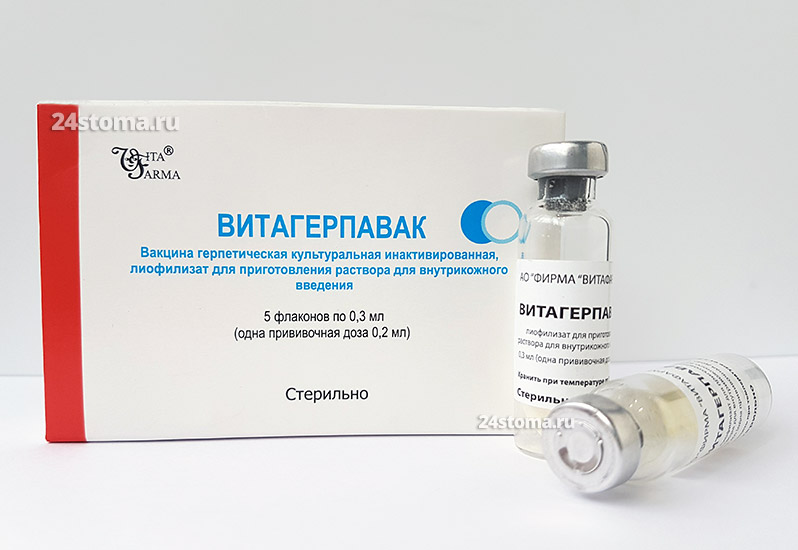
- При тяжелом течении – по 1 таб. (10 мг) 2 раза в сутки, в течение 3 дней. После этого 3 дня перерыв, а потом снова 3 дня лечения с указанными дозировками. Имейте в виду, что в случае крайне тяжелого течения через 10-14 дней после окончания этого курса – можно будет провести повторный курс лечения, но уже используя небольшие дозировки (см. схему ниже).
- При более легком течении – по 2 таб. (1 мг) 2-3 раза в день, в течение 10 дней.
Источники:
Диагноз герпетического конъюнктивита довольно сложно поставить только по симптоматике. Лечение в этом случае должно проводиться по схеме лечения конъюнктивита неясной этиологии, а эта схема включает в себя и противовирусную терапию интерферонами.
Древовидный кератит лечится довольно просто, но длительно. При этом, получив пусть и медленную, но положительную динамику от терапии, врачу важно не переусердствовать и не усиливать лечение, назначая дополнительные лекарства.
Картообразный кератит развивается, как правило, после нескольких герпетических атак. Подобный вид кератита говорит о неправильном или недостаточном лечении, что и приводит к рецидиву заболевания.
При поверхностном кератите эпителий обычно сохранен, помутнения носят субэпителиальный характер, а дифференциальная диагностика проходит между герпесом и дистрофическим поражением роговицы.
Дисковидный кератит очень плохо поддается лечению. Похожие инфильтраты бывают при токсико-аллергических процессах, при аденовирусном кератите (но в меньшем размере) и при аллергии на контактные линзы.
У детей до 6-12 лет поражение роговицы герпесвирусами, цитомегаловирусами или вирусами Эпштейна-Барр может возникать вследствие дисбактериоза кишечника. Дисбактериоз способствует развитию блефарита и бактериальной инфекции вплоть до язвы роговицы, а затем присоединяется и вирусная инфекция. При этом лечение должно быть комплексным, включая лечение век и консультацию гастроэнтеролога, иначе возможны рецидивы заболевания.
Каков же механизм действия герпесвирусов на клетки организма? Вирус герпеса фиксируется на стенке эпителиальной клетки, и вирусная ДНК высвобождается внутрь клетки. Далее вирусная ДНК мигрирует в клеточное ядро, а затем встраивается в ДНК клетки хозяина и использует механизм дупликации человеческой ДНК для своей репликации, то есть если в дальнейшем клетка делится, то она продуцирует еще большее количество вирусов.
Один из способов воздействия на герпесвирусы – это подавление ДНК-полимеразы и предотвращение репликации ДНК вируса при помощи препарата Зирган. Второй путь – воздействие на вирусы посредством интерферона.
Пораженная вирусом клетка выделяет эндогенный интерферон, а он затем оседает на поверхности других клеток, связываясь со специфическими рецепторами. Интерферон проникает внутрь этих клеток и активирует продукцию аденилатсинтетазы, которая вызывает синтез веществ, разрушающих вирусную РНК, и протеинкиназу, которая разрушает фактор инициации синтеза белка с матричной нуклеиновой кислоты. В результате вирус теряет способность к репликации. То есть за счет поражения и, возможно, гибели одних клеток, другие клетки оказываются предупреждены интерфероном об опасности и готовы к борьбе с вирусом.
При помощи препарата Офтальмоферон мы можем повысить местный иммунитет, доставив клеткам извне уже готовый интерферон. Терапия этим препаратом должна проводиться в острую фазу заболевания, а также для профилактики в опасный период или при болезни окружающих лиц.
Для производства рекомбинантного человеческого α-2 интерферона, входящего в состав Офтальмоферона, участок ДНК человека, ответственный за синтез интерферона, встраивается в ДНК живой бактерии. Полученный продукт очищается и стабилизируется полимерами. Димедрол, входящий в состав Офтальмоферона, вызывает легкий мидриаз, полезный при терапии воспалительных заболеваний.
Итак, лечение любых герпетических поражений глаз должно включать в себя следующие мероприятия.
Противовирусная терапия: местно назначаем Зирган 5 раз в день 14 дней, затем 3 раза в день 7 дней, и Офтальмоферон 6 раз в день 7 дней. Зирган не обладает той токсичностью, которой отличался ацикловир, и его можно назначать на срок в 21 день – то время лечения, которое требуется для профилактики рецидива. Этот препарат эффективен также и в отношении цитомегаловирусов и вирусов Эпштейна-Барр. Внутрь назначаем Валтрекс или Зовиракс 5 таблеток в день на 5 дней, при необходимости терапию можно пролонгировать до 1 месяца.
В первые 7-10 дней в качестве дополнительной терапии можно использовать НПВС – лучше Броксинак, так как его применяют 1 раз в день, репаративные препараты (Корнерегель), один из антибиотиков или антисептик 4 раза в день, мидриатики (Ирифрин 2 раза в день) и антигистаминные средства внутрь. Спустя 7-10 дней, даже если не произошла эпителизация, но есть пусть даже небольшая положительная динамика, назначаем кортикостероиды с осторожностью: 3 дня один раз в день, затем обязательно проводим осмотр. Если эпителизация не ухудшилась, увеличиваем дозу до 2 раз в день, затем выходим на плато 3-4 раза в день, а потом также постепенно отменяем препарат по убывающей схеме, доводя курс лечения до 4-6 недель. Для репаративной цели теперь можно перейти на более легкие препараты – Хилозар-Комод или Визмед-гель. Можно назначить таблетки Траумель С 3 раза в день до 1 месяца, а на кожу при необходимость мазь Герпферон или Гидрокортизон-Пос.
Острая атака герпеса лечится довольно успешно. Однако герпесвирусные инфекции склонны к рецидивированию, и предупредить новые обострения бывает очень сложно. К рецидивирующим эрозиям относятся собственно древовидный, географический кератит, и при наличии любых точечных эрозий также стоит искать герпетическую природу. Рецидива эрозии следует ожидать при рубцовых изменениях стромы роговицы или эпителиальных вакуолях. Даже при полной эпителизации после обострения кератита строма роговицы под эпителием значительно изменена, эпителий держится неплотно, и вероятность его срыва очень высокая.
Назначать противогерпетическую терапию пациентам с рецидивирующими эрозиями неясного генеза рекомендуется, если в анамнезе уже когда-то был герпетический кератит, если пациент упоминает о гепетическом поражении кожных покровов, если вирусы обнаруживаются с помощью ПЦР при соскобе с конъюнктивы или анализ крови на антитела к вирусам герпеса, цитомегаловирусам или вирусам Эпштейна-Барр условноположительный (рис. 2). Видя подобную картину, врач должен назначить полный курс лечения как с чистого листа. Пациенту необходимо первым этапом пройти противовирусную, антибактериальную и репаративную терапию, а вторым этапом, который и поможет предотвратить рецидивирование, иммуномодулирующую и слезозаместительную терапию.
Первый этап лечения при рецидивирующих эрозиях герпетической природы повторяется каждые 3 месяца в течение года. Против вирусов назначается Офтальмоферон 4-5 раз в день 7 дней, ганцикловир (Зирган) 5 раз в день 14 дней, затем 3 раза в день 7 дней, а также Валтрекс 2 таблетки в день до 1 месяца. В дополнение во время первого этапа используют антибиотик 7 дней и Корнерегель 4 раза в день 10-30 дней. Через три месяца, даже если у пациента нет никаких признаков герпеса, схему надо повторить – в этом заключается залог успеха лечения рецидивирующих герпетических эрозий.
После того как закончился прием Зиргана, начинается второй этап терапии. Проводится длительная иммуносупрессивная терапия разведением дексаметазона. Сначала в течение трех недель по убывающей схеме используется 0,02% дексаметазон (разведение препарата в 5 раз), а затем 3 недели по убывающей схеме 0,01% дексаметазон (разведение в 10 раз). В тяжелых случаях и при частых рецидивах можно назначить Рестазис, но только после полностью проведенного этапа противогерпетического лечения.
Слезозаместительную терапию назначают не менее чем на год. Лучше использовать препараты низкой вязкости (Искусственная слеза, Визмеды), на ночь назначить Визмед-гель или Вит-А-Пос, так как действия Корнерегеля на всю ночь не хватает. В случае развития лекарственной аллергии применяют левокабастин.
При эрозиях с бандажной целью можно применить контактные линзы (например, Johnson Acuvue Oasis с диаметром кривизны 8,8 или 8,4 мм). Смена линз производится раз в неделю, но их ношение обязательно нужно сочетать с инстилляциями Витабакта 4 раза в день непосредственно на линзу.
В качестве альтернативных методик лечения можно рассматривать кросс-линкинг, но его эффективность еще недостаточно изучена, или фототерапевтическую кератэктомию. Однако перед операцией опять-таки необходимо проведение полного курса противогерпетической терапии.
Более 50% случаев воспалений роговицы составляют герпесвирусные заболевания. Роговица — самая выпуклая часть глазной оболочки, которая преломляет свет, выполняя функцию линзы. Герпетическое поражение глаз или офтальмогерпес — одно из проявление герпесной инфекции. Вирус может поражать роговицу, вызывая герпетический кератит.
Носителями вируса герпеса считается почти 90% населения. По статистике, офтальмогерпесом в России в год заболевает 200 тысяч людей. Болезнь поражает как взрослых, так и детей. Разберемся, что это такое — герпес глаз, чем и как лечить инфекцию и ее последствия.
Причины

Возбудителями инфекции являются вирусы герпеса 1 и 2 типа, вирус ветрянки или опоясывающего лишая. Все они относятся к семейству герпесвируса. Заразиться вирусом герпеса 1 типа можно воздушно-капельным путем, при контакте с больным, при поцелуе. Заражение наблюдается еще в детском возрасте. Второй тип проникает в организм через половые пути или передается время родов от матери к ребенку.
После внедрения в организм или после первого эпизода герпетической инфекции, вирус сохраняется либо на роговице, либо в тройничном нерве в неактивном состоянии.
Повторная активация вируса происходит, если есть следующие факторы риска:
- Острые респираторные вирусные инфекции.
- Переохлаждение или перегревание.
- Воздействие ультрафиолетовых лучей.
- Снижение сопротивляемости организма.
- Лазерное воздействие на глаза.
- Использование некоторых глазных капель для лечения глаукомы.
- Прием антибиотиков, кортикостероидов и противовирусных средств.
- Микротравмы роговицы, особенно при ношении линз.
- Нервное напряжение или хронический стресс.
- Гормональный дисбаланс или беременность.
- Злоупотребление алкоголем.
После первого случая воспаления, герпесный кератит развивается повторно в течение года в 25% случаев. Если человек болел офтальмогерпесом уже два раза, вероятность повтора в течение года увеличивается до 50%, если более двух — до 75%.
Специфика заболевания
Вирус простого герпеса 1 типа поражает кожу, особенно по ходу нервов, и слизистые оболочки. Выраженность офтальмогерпеса зависит от свойств вируса и иммунного ответа. Герпес поражает глазные оболочки после того как преодолеет их защитный барьер, состоящий из веществ в составе слезной жидкости: естественного противовирусного вещества интерферона и защитных иммунных частиц — секреторных иммуноглобулинов слизи (IgA).
Герпесвирус попадает в ткани глаза из внешней среды, по нервным волокнам или с током крови. На роговице он активно размножается, вызывает повреждение клеток и запускает воспалительную реакцию. Роговичные клетки подвергаются дистрофии, разрушаются и слущиваются. Если поражен только поверхностный слой клеток, дефект тканей восстанавливается, а вирус переходит в спящий режим.
Если в процесс вовлекается соединительная ткань роговицы, что наблюдается при глубоком кератите, происходит прямое повреждение клеток самим вирусом и дополнительное повреждение иммунными клетками. Вирус способен имитировать структуру клеток роговицы, поэтому иммунная система атакует не только вирусные частицы, но и клетки роговицы.
Воспаление, вызванное вирусом простого герпеса 2 типа, развивается у 1 из 500 младенцев в возрасте до 6 месяцев, поскольку мать передает ребенку во время беременности антитела к вирусу.
Симптомы заболевания
Для кератита типичен так называемый роговичный синдром, то есть признаки раздражения роговичной оболочки. Симптомы герпетического кератита в начале болезни трудно отличить от признаков бактериального воспаления. У больного возникает:
- Слезотечение.
- Светобоязнь.
- Спазм века.
- Покраснение глазных оболочек.
- Ощущение инородного тела в глазу.
- Дискомфорт, резь или боль.
На этом этапе может наступить излечение без изменения структуры тканей. Если болезнь прогрессирует или часто повторяется, вирус проникает в глубокие слои. Кожа вокруг глаз и веки покрываются пузырьковыми высыпаниями. Поражается, как правило, один глаз. Пузырьки быстро вскрываются, а на их месте образуются изъязвления.
Часто герпесный кератит сочетается с острым конъюнктивитом — воспалением наружной оболочки глаза. При таком течении могут увеличиваться околоушные лимфатические узлы.
Формы герпетического кератита
Воспаление роговицы, вызванное вирусом герпеса, бывает первичным и повторным или послепервичным. Первичный офтальмогерпес возникает, когда в организме еще нет противовирусных антител. Как правило, впервые инфекция развивается у детей до 5 лет, реже первичная форма возникает в возрасте от 16 до 25 лет.
Особенность первичного офтальмогерпеса — тяжелое течение, склонность к общей интоксикации организма и сопутствующее поражение кожи или полости рта. Послепервичные герпетические кератиты протекают вяло.
Различают поверхностную и глубокую формы повторного воспаления роговицы, вызванного герпесом. Поверхностная включает везикулярный и древовидный кератиты. Глубокий или стромальный — метагерпетический и дисковидный.
Везикулярная форма
При везикулярном кератите образуются сероватые пузырьки. Из-за появления язв на месте вскрывшихся пузырьков отслаивается эпителий. При этом резко ухудшается питание тканей, процесс регенерации протекает медленно, в результате чего чувствительность роговицы уменьшается, она становится мутной. Поражение обычно одностороннее, но инфекция часто повторяется.
Древовидный кератит
Воспаление провоцирует отслоение поверхностного слоя, образуя изъязвление. Дреоводиное воспаление протекает длительно и в вялой форме, осложняясь воспалением других глазных оболочек, ухудшая зрение и вызывая значительное помутнение роговицы.
Метагерпетический кератит
Обычно развивается после древовидного поражения, особенно если болезнь не лечат вовремя или назначают неверные дозы гормональных препаратов. При этом глубоком варианте офтальмогерпеса участок, изъязвленный при древовидном воспалении, отторгается, а зона воспаления постепенно увеличивается и углубляется.
Роговица опухает, уплотняется, становится мутно-серой, а затем покрывается многочисленными эрозиями или язвами. Постепенно на месте эрозий образуются белые рубцы.
Дисковидный тип
Этот вариант протекает медленно, симптомы выражены умеренно. Но в роговице накапливается жидкость, которая инфицируется. Из-за этого центральная часть оболочки повреждается, что вызывает боль в глазном яблоке.
Постепенно отек уплотняется, а на его месте образуется серо-белые очаги с четкими контурами, состоящие из рубцовой ткани, язвочек не бывает. Чем плотнее становится роговица, тем меньше ее чувствительность и сильнее боль. Уплотненная ткань хуже преломляет свет, что приводит к нарушению зрения.
Кератоиридоциклит
Этот вариант характеризуется одновременным воспалением роговицы и радужной оболочки, от которой зависит цвет глаз. У больного появляются покалывания и внезапные приступы глазной боли. Боль связана с раздражением тройничного нерва, поэтому она может распространяться на лоб или виски.
Поражается мелкая сеть сосудов, а при прогрессировании из глаза может вытекать гнойная жидкость. Если процесс продолжается, повышается внутриглазное давление. Зрачок расширен, а при рассмотрении вокруг него виден ореол.
Диагностика
Диагностика герпетического кератита начинается с осмотра. Наличие характерных пузырьков предполагает поражение, вызванное герпесом. Поскольку болезнь может протекать вяло, без характерных проявлений, диагноз уточняют при помощи лабораторных и инструментальных исследований. Чтобы обнаружить возбудителя, берут соскоб с пораженных тканей или слезную жидкость.
Лабораторная диагностика офтальмогерпеса включает:
- Исследование соскоба с конъюнктивы методом флюоресцирующих антител.
- Иммуноферментный анализ.
- Анализ крови или слезной жидкости на противогерпетические антитела.
- Полимеразная цепная реакция (ПЦР) биологических жидкостей, выявляющая вирус.
Инструментальное исследование помогает оценить степень и глубину анатомических изменений. В инструментальную диагностику входит передняя оптическая когерентная томография, биомикроскопия и флюоресцеиновая проба.
Тест с флюоресцеином проводят, чтобы выявить язвы или пленки на роговице, оценить площадь и степень поражения. После нанесения раствора на глаз офтальмолог осматривает ткани с помощью щелевой лампы с синим фильтром.
Методы лечения
Способ терапии зависит от тяжести болезни, формы и времени обращения к врачу. На начальных стадиях эффективно можно устранить симптомы, предупредить повторы с помощью консервативного или неоперативного лечения.
В тяжелых случаях проводят хирургическую коррекцию последствий офтальмогерпеса. Главная цель терапии — остановить распространение дефекта роговицы и стимулировать заживление язв.
Консервативное лечение
Консервативная терапия включает медикаменты и физиотерапию. Подходит для ликвидации поверхностных форм болезни. При легких формах можно лечиться дома, при среднетяжелых и тяжелых формах лечение проводят в отделении офтальмологии.
При герпетическом кератите глаза лечат с помощью следующих медикаментов:
- Противовирусные препараты.
- Ранозаживляющие средства.
- Антиоксиданты.
- Антибиотики.
Антибиотики используют, если есть риск присоединения бактерий, на что указывают гнойные выделения из глаз. Поскольку герпес вызывает аутоиммунную реакцию, проводят противоаллергическую и противовоспалительную терапию, особенно при частых обострениях. Основа иммунологической коррекции — кортикостероиды или аналоги гормонов коры надпочечников.
К средствам против сухости глаз относят увлажняющий раствор Гилан Ультра комфорт. Он идентичен натуральной слезной жидкости, не оказывает токсического действия на ткани. Его можно закапывать до 6 раз в сутки.
Чтобы вернуть прозрачность роговицы, препараты вводят с помощью физиотерапии. При герпетических кератитах используют электрофорез с лекарственными растворами.
Хирургическое лечение
Операцию проводят, если медикаменты и физиотерапия не помогают, а роговичная язва не заживает, поражает глубокие слои или есть риск ее разрыва. При невыраженных изменениях врач удаляет поврежденные слои методом соскабливания. Но при тяжелых структурных изменениях проводят кератопластику.
Под местным или общим наркозом полностью или частично заменяют поврежденную роговицу на донорскую. После пришивания новой роговицы требуется правильных уход. Реабилитация длится около месяца, но процесс восстановления тканей можно ускорить с помощью местных средств. Чтобы инфекция не проникла в прооперированный глаз, необходимо поддерживать его влагу.
Осложнения
При герпетическом кератите инфекция осложняется врастанием сосудов в роговицу или ее помутнением. В тяжелых случаях пораженная ткань отслаивается. Глубокая язва может разорвать ткани, а помутнение — резко снизить остроту зрения.
При тяжелом течении за 1−2 дня глазные ткани могут сильно деформироваться, а человек лишиться зрения. Но в большинстве случаев процесс протекает подостро, постепенно разрушая ткани. Воспаление может привести к поражению переднего отдела сосудистой оболочки и отеку макулы — центральной части сетчатки.
После хирургического лечения новая роговица может не прижиться. Есть риск развития катаракты после операции. Но почти в 90% случаев кератопластика не вызывает осложнений.
Профилактические меры
Профилактика герпетического поражения глаз включает укрепление иммунитета и введение вакцин. Чтобы избежать повторных эпизодов воспаления, рекомендуют избегать переохлаждения, эмоционального или физического перенапряжения, в сезон острых вирусных инфекций принимать иммуностимуляторы и витамины.
При ношении контактных линз, важно правильно ухаживать за ними: снимать на ночь, очищать растворами и не ставить на глаза после истечения срока годности.
Самым эффективным методом профилактики, все же, остается вакцинация.
Заключение
Вирус герпеса присутствует в волокнах тройничного нерва у 90% населения. При ослаблении иммунных сил организма или дефиците защитных факторов слезной жидкости, вирус вызывает герпетический кератит. Болезнь склонна к хроническому течению, частым обострениям и иногда приводит к серьезным осложнениям, вплоть до потери зрения.
Лечение герпетического кератита включает противовирусные препараты, средства, стимулирующие заживление язв, и иммунокоррекцию. При неэффективности проводят операцию — заменяют изъязвленные ткани новой роговицей, взятой у донора.

11.11.2021 1123
Содержание статьи:

Кератит – общее название воспалительных процессов в роговице. Исход этого заболевания зависит от причины, адекватности лечения, локализации, глубины поражения и длительности процесса.
Причины кератита
В конъюнктивальной полости в норме постоянно присутствует микрофлора, не оказывающая патологического воздействия. Но, при малейшем повреждении поверхностного эпителия роговицы она, проникая в ранку, может вызывать воспалительный процесс, нарушающий прозрачность оптических сред.
Причины кератита:
вирусы. Вирусная этиология определяется в наибольшем числе случаев заболевания. Около 60-70% это – вирусы простого герпеса и герпеса Зостер (опоясывающего лишая). На втором месте – аденовирус, далее – коревой кератит, ветряная оспа и пр.;
бактерии. Эти возбудители образуют гнойные инфильтраты или язвы. По своей природе могут быть неспецифическими (стрепто-, стафило-, пневмококки, палочки – синегнойная, кишечная и т.п) и специфическими (на фоне туберкулеза, сифилиса, хламидиоза и пр.). Особняком стоит акантабемный кератит – тяжелая форма болезни глаз, вызванная патогенным простейшим. Чаще встречается при нарушении правил ношения контактных линз – плавании в мягких линзах, доливании нового раствора в старый, споласкивании мягких линз водой и т.п.;
грибки – аспергиллы, кандиды, фузариум;
аллергия на лекарственные препараты (в виде капель);
нарушение иннервации – нейротрофические кератиты;
общие заболевания – ревматоидный артрит, болезнь Шегрена и т.п.
Утяжеляют течение и осложняют лечение кератита общие болезни и состояния, снижающие защитные функции организма – сахарный диабет, гиповитаминоз, астения.
Классификация кератитов
Классифицируют заболевание по нескольким факторам: причине, остроте течения, глубины и локализации расположения патологических очагов.
Кератиты различают:
Поверхностные и глубокие. Поверхностными называют патологические очаги, расположенные под эпителием или захватывающими 1/3 стромы. Глубокими – распространяющиеся на всю толщу роговицы;
Центральные, парацентральные и периферические. Неблагоприятный прогноз по зрению при кератитах, расположенных центрально, в зоне зрачка;
Экзогенные и эндогенные. Экзогенная природа кератита предполагает поступление патологического фактора извне – бактерии, вирусы, грибки, травмы и т.п. Эндогенные – туберкулезные, сифилитические, нейротрофические и т.п.
Симптомы и диагностика кератита
При кератитах возникает так называема перикорнеальная инъекция – покраснение глаза, больше выраженное вокруг роговицы. Если патологическим процессом захвачена и конъюнктива, покраснение тотальное, глаз ярко-красный.
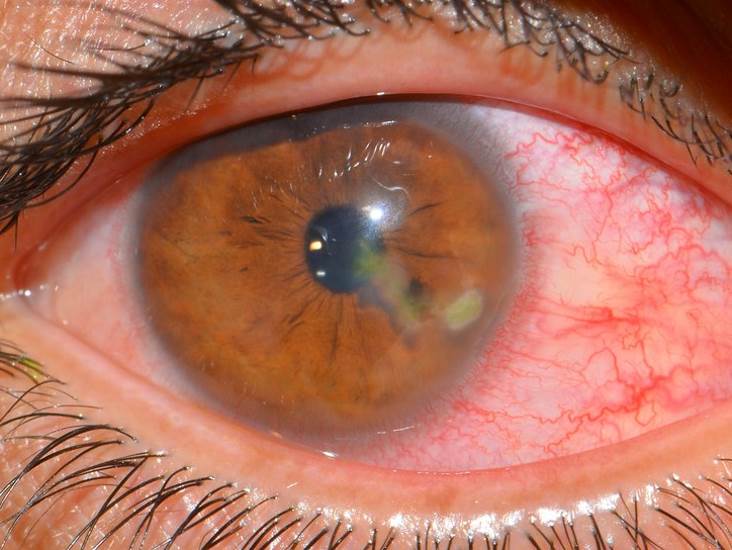
Это сопровождается корнеальным (или роговичным) синдромом, включающим в себя следующие симптомы:
рефлекторное сжимание век – блефароспазм;
чувство инородного тела;
боли, рези в глазу;
при локализации патологического процесса в центральных или парацентральных отделах – снижение остроты зрения.

Диагностика кератита на первом этапе включает в себя сбор анамнеза (уточнение связи с предшествующими общими заболеваниями, травмами), проверку остроты зрения, осмотр на щелевой лампе (биомикроскопию) - определяют степень снижения зрительных функций, глубина залегания, распространенность и локализация воспалительных очагов, предположительная причина заболевания. Проводят флюоресцеиновую пробу для уточнения целостности эпителия – поверхность роговицы окрашивается и осматривается в свете щелевой лампы с синим светофильтром. В ряде случаев (нейротрофический, герпетический кератиты) определяют поверхностную корнеальную чувствительность.
Дальнейшая диагностика кератита лабораторная, она заключается в бактериологическом и цитологическом исследовании мазка с поверхности роговицы и конъюнктивы. При необходимости проводят иммунологическое исследование, аллергопробы и пр. – в зависимости от предполагаемой причины.
Лечение кератита
В большинстве случаев лечение кератита проводят амбулаторно, при тяжелом течении – изъязвлении, глубоких массивных инфильтратах, кератоувеитах – в специализированнном отделении стационара. Длительность терапии зависит от многих факторов, от 7 дней до нескольких недель.

При первом обращении к врачу, до лабораторной диагностики кератита, назначают эмпирически – антибактериальные препараты широкого спектра действия, чаще на мазевой основе, и противовирусное средство (например, мазь Флоксал и инсилляция Офтальмоферона). До начала терапии берут мазки для лабораторного исследования. Если оба лекарственных препарата назначают в капельной форме, как правило, в схему дополнительно включают глазной гель для скорейшей регенерации – Корнерегель, Актовегин, Солкосерил и т.п. Если лечение кератита тяжелой формы проводят в стационаре, антибиотики могут назначаться также в виде инъекций – субконъюнктивальных, парабульбарных, внутримышечных и внутривенных. После лабораторной диагностики кератита, уточнении возбудителя и его чувствительности к антибиотикам лекарственный препарат могут сменить.
В ряде случаев по характерной клинической картине врач сразу определяет кератит как герпетический или аденовирусный. В этих случаях упор делают на противовирусные препараты в виде капель и мазей (например, мазь ацикловир и капли Офтальмоферон, Полудан). Даже при полной уверенности в вирусной этиологии кератита назначают антибактериальные капли как профилактику вторичной инфекции. Достаточно часто курс лечения кератитов включает таблетированные формы (ацикловир, валацикловир).
При специфических кератитах – туберкулезном, сифилитическом и т.п. – к лечению подключают профильного специалиста (фтизиатра, дерматовенеролога, инфекциониста).
При тяжелом течении процесса, изъязвлении роговицы применяют микрохирургические методики: края и дно язвы прижигают лазером, или проводят термокоагуляцию, или криоаппликацию жидким азотом.
Исходы воспаления роговицы
При легком течении кератита и поверхностном залегании очагов воспаления выздоровление полное, роговица восстанавливает прозрачность.
При тяжелом варианте развития событий образуются глубокие инфильтраты или изъязвления, которые в дальнейшем, рубцуясь, оставляют стойкие помутнения. При центральном расположении дефекта наступает стойкое снижение остроты зрения, что влечет за собой необходимость кератопластики.
Формирование язвы роговицы может закончиться ее рубцеванием или, в особо тяжелых случаях – прорывом в переднюю камеру – прободением. Проникновение воспалительной массы в полость глаза через дефект роговицы вызывает активное внутриглазное воспаление, которое может закончиться эндофтальмитом и необходимостью энуклеации - удаления глазного яблока.
Пингвекула глаза – доброкачественное образование, возникающее на конъюнктивальной оболочке глаза. Представляет собой безболезненный нарост.
Герпетический кератит – заболевание, развивающееся в том случае, если на роговицу глаза попадает вирус герпеса. Чаще всего заболевание поражает маленьких детей, чей возраст еще не перешел отметку в 5 лет, но может встречаться и у взрослых пациентов.
Акантамёбный кератит – угрожающая зрению инфекция роговицы, вызванная свободноживущей патогенной амебой. Инфекционный процесс обычно спровоцирован нарушением правил ухода за линзами

02.08.2018 1123
Содержание:
Герпетический кератит – заболевание, развивающееся в том случае, если на роговицу глаза попадает вирус герпеса. Чаще всего заболевание поражает маленьких детей, чей возраст еще не перешел отметку в 5 лет, но может встречаться и у взрослых пациентов. Лечение взрослых обычно затруднено тем, что у них развитие недуга связано с наличием других болезней.
Чтобы избежать осложнений, необходимо знать симптомы и причины патологии, а также представлять себе, как проходит лечение!
Виды болезни
Герпетический кератит глаза – недуг, у которого офтальмологи выделяют несколько разновидностей. В первую очередь разделение происходит на первичную и послепервичную патологию.
Первичное заболевание характерно для детей. Оно провоцируется незрелостью иммунитета, а поражает не только глаза, но и все тело в целом.

Помимо деления на первичную и послепервичную форму офтальмологи используют еще одну классификацию. В соответствии с ней выделяют:
- древовидную форму, поражающую поверхностные слои, характеризующуюся образованием мелких пузырьков, которые после разрывов оставляют структуру, напоминающую дерево;
- дисковидный вариант, для которого характерно поражение глубоких слоев роговицы, сопровождающееся резким снижением зрения;
- метагерпетическая форма также сопровождается глубокими повреждениями стромы глаза, язвочки структурой похожи на реку;
- диффузный вариант напоминает дисковидный, но очаг поражения не обладает четко очерченными границами;
- кератоиридоциклит – разновидность, провоцирующая появление сильных болей из-за вовлечения в патологический процесс тройничного нерва.
Причины возникновения болезни
Основной фактор развития болезни – это наличие в организме вируса простого герпеса первого типа (ВПГ-1). Примерно в 70% случаях патоген поражает поверхностные слои глаза, 20% поражения приходится на компоненты стромы. Еще около 10% - это смешанная форма.
У взрослых отклонение также диагностируется, но реже. Большую опасность для пациентов старшего возраста представляет вирус простого герпеса второго типа (ВПГ-2). Течение болезни в этом случае более продолжительное, строма поражается чаще с необратимыми изменениями.
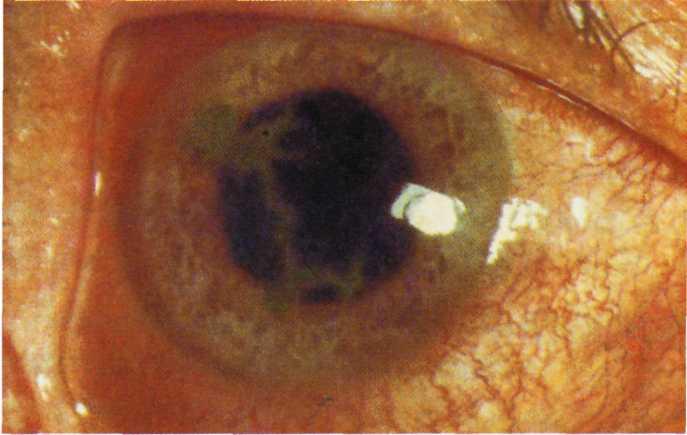
ВПГ присутствует в организме у значительного числа людей. Однако кератиты развиваются далеко не у всех. Способствуют активизации вируса в крови следующие факторы, снижающие иммунную защиту организма:
- частые стрессовые воздействия;
- переохлаждение или, напротив, перегрев организма;
- активное облучение ультрафиолетовым светом;
- заболевания эндокринной системы;
- инфекции иного происхождения, оттягивающие на себя силы иммунитета.
Установление причины активизации вируса – важный шаг в борьбе с герпетическим кератитом. Если понять, какой из факторов привел к снижению иммунитета, и устранить его, излечение произойдет быстрее.
Симптомы и развитие болезни
Кератит герпетического происхождения развивается постепенно. Сначала у пациента определяется бактериальная инфекция в легкой форме. Человек не обращается к врачу, так как может не обращать внимания на такие симптомы, как покраснение глаз без причины и слезотечение. По мере прогрессирования признаков появляются светочувствительность, отечность роговицы. Зрение снижается.
Первым признаком герпетического кератита является появление небольших пузырьков на роговицы. Со временем они лопаются, на их месте образуются язвочки. Зрение ухудшается. Если поражен один глаз, то только на нем. Если вовлечены оба органа, то с обеих сторон.
Люди нередко пытаются лечиться собственными силами, используя антибактериальные капли. Однако такое лечение не имеет эффекта, так как вирус не поддается воздействию антибактериальных средств. Симптомы быстро прогрессируют.
Первые эпизоды заболевания могут переноситься сравнительно легко. Связано это с тем, что болезнь не поражает глубокие слои роговой оболочки сразу. Однако при каждом следующем рецидиве состояние больного прогрессивно ухудшается.
Особенности диагностики
Герпетический кератит – заболевание, которое требует внимательной диагностики. Доктор может заподозрить недуг, ориентируясь на клиническую картину, однако перед началом лечения необходимо получить лабораторное подтверждение диагноза. Для этого:
- при подозрении на первичное заражение делают внутрикожную пробу с вакциной от ВПГ;
- выполняют соскоб и оценку клеток эпителия с роговой оболочки;
- делают анализ слезной жидкости;
- выполняют в кабинете офтальмолога измерение внутриглазного давления, используя для этого специальный прибор;
- при первичной форме проводят серологические тесты, показывающие титр антител к вирусным частицам;
- выполняют ПЦР – исследование, с помощью которого появляется возможность определить в биоматериале ДНК герпесного вируса, понять, какой штамм возбудителя спровоцировал заболевание.
Важным этапом диагностики считается определение того, насколько поражена роговица. Для этого пациенту в глаза закапывают специальное вещество, способное к безвредному временному окрашиванию элемента. В зависимости от степени прокрашивания разных участков делают выводы о том, насколько активна болезнь.
Консервативная терапия
Если развился герпетический кератит, лечение рекомендуется начинать как можно раньше. Терапия довольно сложная и долгая, так как вирус обладает способностью легко адаптироваться к противовирусным средствам. Задача осложняется еще и тем, что медикаменты часто имеют весомые противопоказания и ограничения для применения, что затрудняет их использование.
Лечение рекомендуется проводить в условиях стационара. Первый шаг – попытка использовать консервативные подходы, направленные на подавление инфекции.
Медикаменты

Лекарства, направленные на борьбу с вирусом герпеса, адаптированы под использование для обработки глаз. Правда, эти препараты не могут полностью уничтожить инфекцию в организме, а лишь значительно снижают ее выраженность, вводят вирус в спящее состояние.
Применяют медикаменты в виде капель или масел. Это могут быть, например, Валацикловир или Ацикловир. На этом патогенетическая терапия заканчивается. Остальное лечение имеет чисто симптоматический характер.
Для уменьшения боли рекомендуют проводить обработку глаз с помощью Лидокаина. Препарат блокирует передачу импульсов, облегчая выраженность неприятных симптомов.
В качестве дополнительного лечения может быть рекомендована иммуностимулирующая терапия. Используются препараты на основе интерферона, способствующие выработке антител, уничтожению вирусных частиц.
Может назначаться Изопринозин – препарат, обладающий двойным воздействием. Он не только стимулирует иммунную систему, но и оказывает противовирусное действие в отношении герпеса. Изопринозин, в отличие от прочих лекарственных средств, выпускается только в таблетированной форме, а потому при использовании системно воздействует на организм пациента.
Электрофорез
Применение электрофореза носит в терапии герпетического кератита вспомогательный характер. Суть процедуры проста. На пораженную роговицу накладывается специальный тампон, пропитанный интерфероном. Время наложения в среднем составляет 5 минут. Под воздействием электрофореза препарат активнее усваивается клетками тела, лучше воздействует на организм.
Процедуру рекомендуется повторять до тех пор, пока на очагах поражения не сформируется свежий эпителиальный слой. После курса процедур удается избавиться от чувства раздражения роговицы, которое доставляет множество неудобств.
После курса процедур на месте очага воспаления разовьется небольшое помутнение. Как показывает практика, оно никак не влияет на зрение пациента.
Врачи заостряют внимание пациентов на том, что лечить кератит, вызванный вирусом герпеса, используя народные средства, категорически запрещено.
Неправильное лечение приведет к прогрессированию болезни, а та, в свою очередь, может стать причиной значительного снижения или утраты зрения. Народные средства не оказывают влияния на патогенный микроорганизм, помогая справляться только с симптомами. Для того, чтобы победить недуг, этого катастрофически недостаточно!
Оперативные вмешательства
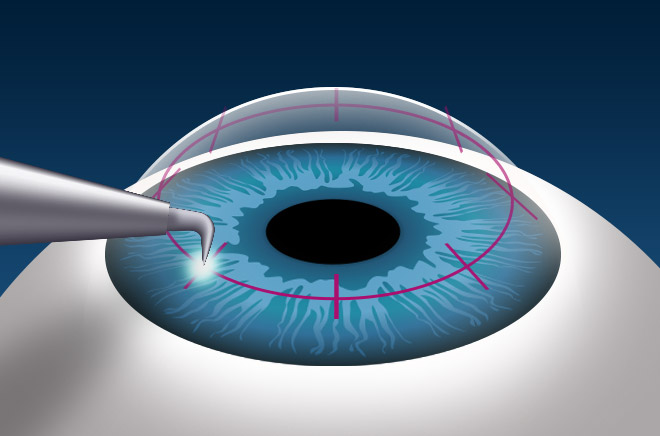
Консервативная терапия – основа лечения герпесного кератита, но эффективна она не всегда. В ряде случаев заболевание, несмотря на используемые лекарства, продолжает прогрессировать, зрение стремительно ухудшается. Тогда рекомендовано выполнение операции. Используют две методики.
Соскабливание
Методика самая простая и распространенная. С помощью специального приспособления доктор аккуратно счищает эпителий, пораженный болезнью. Очищенные зоны обрабатываются с помощью раствора антисептика. Затем наблюдают за их заживлением.
Кератопластика
Сложная операция, которая является крайней мерой. Выполняется, если консервативная терапия с соскабливанием не возымели должного эффекта. В ходе операции удаляется пораженный участок роговицы, а на его место аккуратно подшивается донорская часть органа.
Перед кератопластикой больному необходимо пройти обследования, как перед полноценной хирургической операцией. Манипуляция выполняется только после того, как прошло обострение герпесного кератита. В период обострения вмешательство не делается, так как возможно поражение донорских тканей, их отторжение.
Оперативное решение проблемы – крайний вариант.
Применяется оно в том случае, если пациент запустил свое заболевание, и надежды скорректировать ситуацию с помощью консервативных методик нет.
Методы профилактики
Прогноз недуга во многом зависит от того, как быстро он был диагностирован, и как тщательно больной соблюдает рекомендации по лечению, полученные от офтальмолога. Ранние стадии кератита излечиваются с хорошим эффектом, вероятность их рецидива минимальна. Тяжелые формы требуют постоянного врачебного контроля, оперативной коррекции для сохранения способности видеть.
Гораздо проще, как отмечают офтальмологи, не лечить уже сформировавшуюся патологию, а избежать ее. Для этого рекомендуется соблюдать простые профилактические меры, не позволяющие инфекции активизироваться или попасть в организм. Среди них:
- избегание ситуаций, в которых есть вероятность получить травму глаза;
- использование специальных защитных очков, если работа человека связана с ремонтом, строительством, сваркой;
- тщательное соблюдение правил гигиены при использовании контактных линз, отказ от ношения чужих линз, которые могут быть инфицированы вирусом герпеса;
- соблюдение мер предосторожности при работе с веществами, способными оставить на роговице ожог;
- закалка организма, способствующая повышению иммунитета, не допускающая активизации патогена в организме;
- защита себя от перегреваний, переохлаждений, инфекций и других неприятных патологий, которые могут спровоцировать обострение герпеса.
Существует также вакцина, помогающая бороться с возбудителем инфекции. Вводить ее рекомендуется в период ранней осени, перед началом сильных холодов. Именно период холодов часто вызывает обострения. Перед вакцинацией пациенту рекомендуется пропить курс противовирусных средств.
Герпетический кератит – недуг, развивающийся медленно, но неуклонно. Если игнорировать его в течение длительного времени, можно столкнуться с весомыми неудобствами, а иногда даже потерять зрение частично или полностью. Своевременное обращение к доктору при появлении первых подозрительных симптомов поможет защититься от осложнений. Главное – выполнять рекомендации офтальмолога по лечению после того, как инфекция будет точно диагностирована!
Стоимость приема врача-офтальмолога
С 1985 года блефароспазм относят к физическим нарушениям. Пациенты становятся функционально слепыми и неспособными вести нормальную социальную жизнь с множеством эмоциональных и поведенческих последствий.
Специалисты заметили, что постоянная работа на улице, под палящим солнцем, в условиях запыленного производства вызывает чрезмерную сухость слизистой, развитие воспалительных процессов и образование крыловидный плевы.
Акантамёбный кератит – угрожающая зрению инфекция роговицы, вызванная свободноживущей патогенной амебой. Инфекционный процесс обычно спровоцирован нарушением правил ухода за линзами
Читайте также:

