Почему при вич нельзя делать мезотерапию
Обновлено: 18.04.2024
Розацеа и купероз на лице – два заболевания, которые до сих пор многие не различают. Эти болезни кожи связаны с патологией сосудов, имеют общие симптомы и проявления, из-за чего происходит путаница. Чем отличается купероз от розацеа, следует знать, чтобы навсегда избавиться от сосудистых патологий кожи.
Отличие купероза от розацеа: ответы врача-косметолога
Розацеа и купероз – это разные болезни со множеством схожих признаков. Если купероз связан с патологическим изменением сосудов, то розацеа – болезнь, которая сопровождается специфическими уплотнениями.
Что такое купероз и розацеа?
Розацеа и купероз – разновидности сосудистых патологий, которые характеризуются появлением расширенных сосудов. В итоге кожа приобретает красноватый оттенок.
Розацеа – хроническое поражение кожи, протекающее с высыпаниями и покраснениями. Именно поэтому патология получила наименование, которое говорит само за себя, – розовые прыщи.
Сегодня пока не существует точных объяснений, почему возникает розацеа. Заболевание могут спровоцировать диеты, дисбаланс гормонов, предрасположенность. Способствуют возникновению розацеа употребление алкоголя, стрессы, переохлаждения, аллергии – любые факторы, которые провоцируют расширение сосудов.

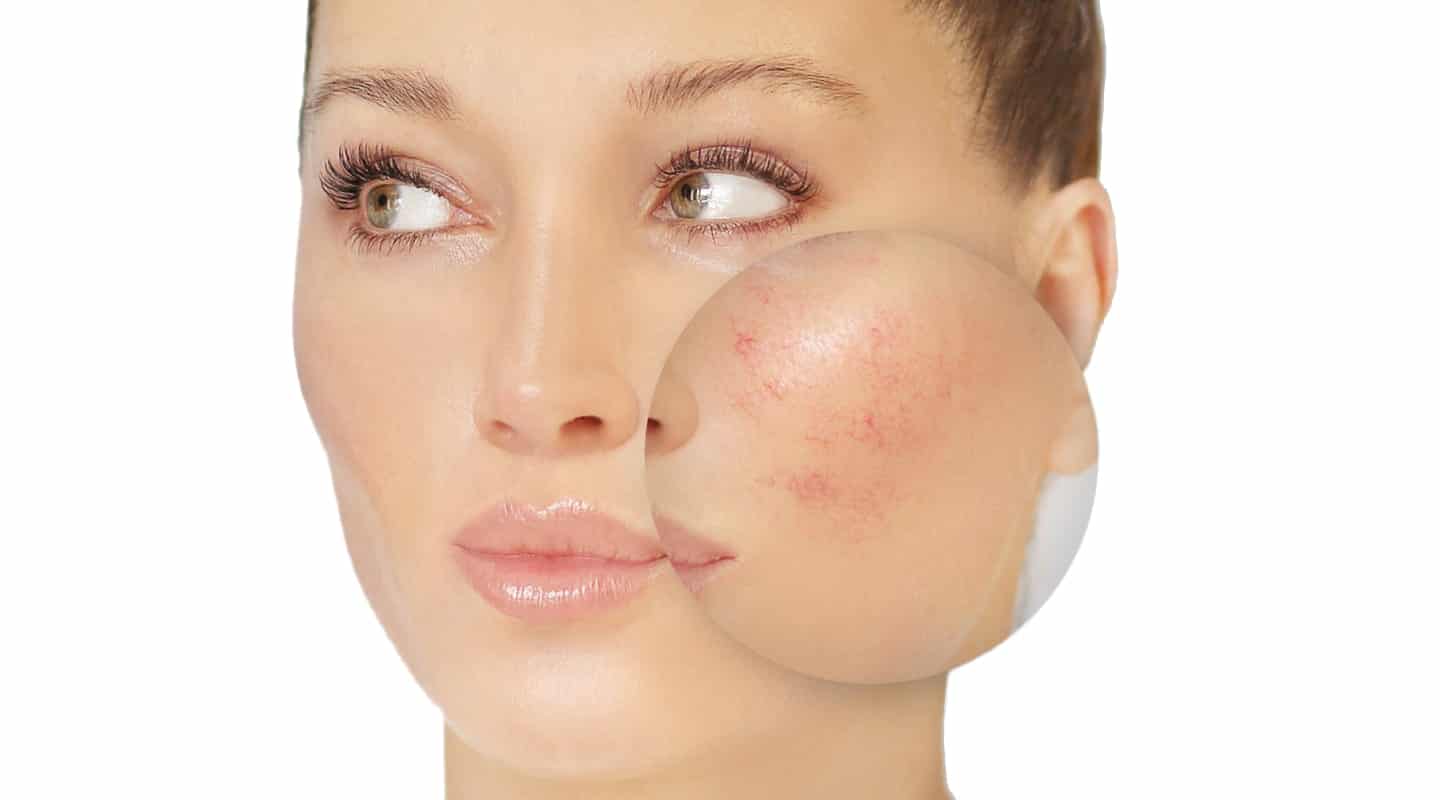
Купероз – расширение мелких капилляров, которое вызывает покраснения кожи. Из-за расширений стенки сосудов истончаются и утрачивают эластичность. Сосуды переполняются кровью, придавая коже красноватый оттенок. Если заболевание прогрессирует, на коже формируются устойчивые сеточки из сосудов, покрывающие значительные зоны лица.
Купероз можно отнести к физиологической особенности, которая требует лечения. Длительные проявления купероза приводят к недостатку в клетках кожи кислорода и питательных компонентов. Кожа теряет воду, становится сухой, ухудшается её цвет, преждевременно запускаются процессы увядания.
Как выглядят розацеа и купероз? На коже появляются сосудистые звездочки и сеточки. Зачастую они возникают в Т-зоне. Наиболее подвержены сосудистым патологиям обладательницы чувствительной светлой кожи.
Какие отличия купероза и розацеа?
Что такое купероз и розацеа понять легко. Но заболевания сложно отличить друг от друга без квалифицированной помощи. Купероз или розацеа определить можно по симптомам. Главное отличие – купероз никогда не сопровождается гнойными воспалениями, кожа гладкая, без уплотнений.
Купероз и розацеа на лице имеют отличия в симптоматике. При куперозе поражаются малые и большие кровеносные сосуды, из-за чего кожа приобретает красноватый оттенок. В редких случаях купероз сопровождается огненным цветом кожи – возникает чувство, что кожа горит, но на самом деле болезненных симптомов нет.
В отличие от купероза розацеа сопутствуют болезненные ощущения. Кроме покраснений образуются гнойные воспаления, неровный рельеф. Отличие розацеа от купероза на лице – зуд.
Разница между куперозом и розацеа – течение заболевания. Розацеа проходит в несколько стадий:
- Эритематозная. Возникает временное покраснение кожи. В последующем покраснение приобретает стойкий характер.
- Папуло-пустулезная. В зоне покраснения появляются высыпания, наполненные красноватой жидкостью. Они возникают из-за нарушений метаболизма в коже и расширения сосудов. Кровь просачивается в окружающие ткани, окрашивая их в характерный цвет.
- Фимозная. На коже формируются уплотненные узелки и бляшки.
- Риноформа. Сопровождается увеличением размеров носа. Эта стадия характерна только для мужчин.
Как понять, что у тебя розацеа?

Характерные признаки розацеа:
- Розовые высыпания. Со временем розовые бугорки наполняются гноем, под ними располагается покрасневшая кожа
- Покраснения лица в Т-зоне
- Возникновение сосудистой сеточки
Как ставят диагноз розацеа?
Независимо от характера болезни (купероз, демодекоз, розацеа), лечению предшествует диагностика. Врач-косметолог определит, розацеа или купероз у пациента. Потребуется осмотр, анализ крови, в отдельных случаях – соскобы пораженных зон кожи. При необходимости врач назначит УЗИ внутренних органов, чтобы исключить заболевания, которые могут провоцировать кожные реакции.
Задача врача-косметолога не только устранить внешние проявления розацеа на коже, но и установить причину заболевания. Для этого необходимо исследовать состояние ЖКТ и эндокринной системы – исключить гастриты, колиты, дисбаланс гормонов и т.д.
Что нельзя есть при розацеа?
Розацеа и купероз на лице – заболевания, к лечению которых нужно подходить комплексно. В первую очередь, это касается питания. Чтобы избавиться от розацеа, из рациона нужно исключить опасные и вредные продукты:
- Сладкое и мучное. Они содержат сахара, которые провоцируют воспаления
- Молочные продукты. Прогестерон, которым богаты молочные продукты, усиливает функции сальных желёз – гнойных воспалений на коже становится больше.
- Алкоголь. Научно доказано, что алкогольные напитки сами по себе не вызывают розацеа, но усугубляют течение болезни. Алкоголь расширяет сосуды и вызывает дополнительный румянец на лице.
- Продукты, содержащие кофеин (чай и кофе). Стимулируют выработку гормона кортизола, который запускает стресс. Стрессовые ситуации нередко приводят к появлению воспалений на коже.
- Консервированные, маринованные, соленые, жареные и острые продукты. Приводят к возникновению прыщей на коже, расширяют сосуды, ослабляют иммунитет.
- Цитрусовые и сладкие фрукты. Вызывают кожные воспаления.
Можно ли вылечить розацеа навсегда?
Независимо от того, телеангиэктазия, купероз или розацеа, лечение должно быть комплексным. Особенность розацеа в том, что несмотря на внешние признаки, причины скрываются глубоко в организме. И чтобы избавиться навсегда от розацеа, нужно установить и устранить причину заболевания.
Лечение розацеа и купероза проводят в нескольких направлениях. Как правило, эндокринолог и косметолог разрабатывают комплексный план терапии, который нацелен на быстрое устранение внешних проявлений заболевания и глубокое лечение причин розацеа.
Лечение розацеа и купероза состоит из следующих этапов:
- Правильный уход за кожей. Тщательная гигиена, подбор косметических средств, ежедневное использование крема с SPF защитой. Кислотные пилинги, средства, содержащие спирт, грубые скрабы противопоказаны при розацеа.
- Терапевтическое лечение. Основано на использовании антибактериальных и антисептических средств, которые устраняют причины и последствия акне.
- Медикаментозное лечение. В зависимости от показаний пациенту могут быть назначены медикаменты, гормональные препараты и т.д.
- Аппаратное лечение. Устранение сосудистых звездочек аппаратными методами.
Какие косметические процедуры можно делать при розацеа?
При лечении купероза и розацеа на лице не обойтись без косметологических процедур. Но далеко не все они разрешены при сосудистых патологиях.
Эффективно избавиться от купероза и розацеа помогают:
- Фотолечение. Импульсный свет воздействует на патологические ткани. Мишени лучей – микроорганизмы и измененные капилляры. Под влиянием фотовспышек разрушаются старые коллагеновые волокна, запускается выработка новых. Главная особенность фотолечения – способность к склеиванию сосудов. Лучи нагревают сосуд до 60 градусов, что провоцирует свертывание крови и сосуды становятся пустыми.
- Плазмотерапия. Процедура основана на использовании аутогенной плазмы. Плазмотерапия запускает процессы восстановления клеток кожи, нормализует метаболизм, насыщает кожу полезными веществами. В дерме усиливается синтез коллагена, уменьшаются процессы воспаления.
Можно ли вылечить розацеа лазером?
Устранить купероз и розацеа можно лазером. Сосудистые сетки прижигают лазерными лучами. Метод эффективен на разных стадиях заболевания – как на начальной, так и в запущенных случаях.
Лазерные лучи быстро и надолго устраняют покраснения и сосудистые звездочки с поверхности кожи. От стадии розацеа и купероза зависит количество сеансов.
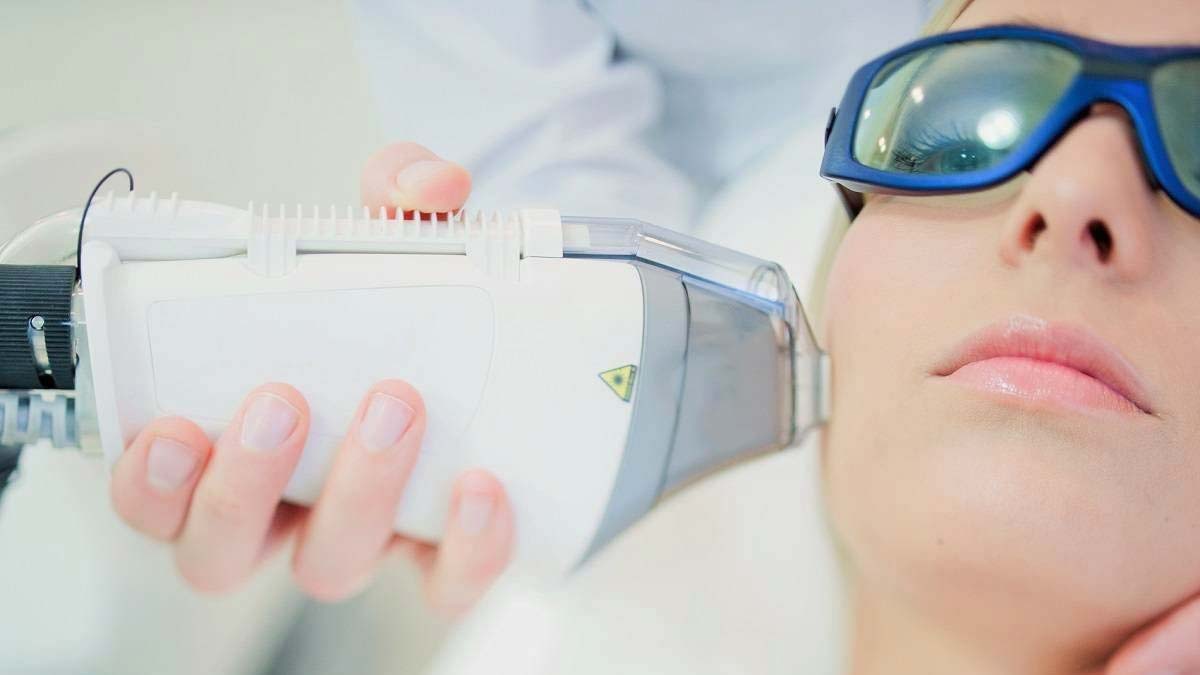
Удаление лазером купероза и розацеа – действенный метод от сосудистых звездочек. Процедура позволяет получить выраженный результат, не требует длительного периода восстановления. Эффект от процедуры длится несколько лет.
Сколько стоит лазерное лечение розацеа?
Прежде чем приступить к устранению купероза и розацеа лазером, врач-косметолог проведет диагностику – определит тяжесть заболевания и подберет эффективный комплекс процедур. Длительность корректировки кожных дефектов определяется запущенностью заболевания. От количества сеансов зависит стоимость лазерного лечения.
Можно ли делать химический пилинг при розацеа?
Купероз или розацеа на лице – заболевания, требующие бережного ухода за кожей. Агрессивные химические пилинги могут только усугубить течение заболевания. Непрофессионально проведенный кислотный пилинг провоцирует стойкие покраснения – кожа после процедуры долго заживает. Неквалифицированный подход к терапии и неграмотный подбор домашних средств усугубят течение заболевания. Как лечить розацеа и купероз на лице, знает врач-косметолог.
При розацеа и куперозе показаны только деликатные пилинги (например, с использованием миндальной или молочной кислоты). Антиоксидантные монопилинги назначают при эритематозной форме розацеа. Поверхностный миндальный пилинг не вызывает шелушений и жжения.
При пустулезной форме можно использовать комбинации азелаиновой и молочной кислоты. Они угнетают выработку активных форм кислорода, регулируют образование секрета кожных желёз. Кислотный состав для пилинга врач подбирает индивидуально в зависимости от характера и течения заболевания.
Что такое купероз и как от него избавиться?
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
- Быстрое покраснение без явных причин. Через время краснота пропадает без последствий – сосуды еще эластичны, чтобы восстановить свое первоначальное состояние.
- На коже появляется характерный узор из сосудов. Это признак того, что сосуды не могут вернуться к нормальному состоянию.
- Хронические нарушения циркуляции крови и недостаток питания клеток кожи.
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Почему появляется купероз?
Купероз на лице и розацеа отличаются причинами возникновения. Купероз вызывают следующие факторы:
- аутоиммунные заболевания
- резкие температурные перепады – бани, ледяные компрессы
- злоупотребление веществами, которые сужают сосуды – алкоголь, никотин
- продолжительное воздействие ультрафиолета
- постоянные стрессы
- хронические патологии ЖКТ и сердечно-сосудистой системы
Что нельзя делать при куперозе?
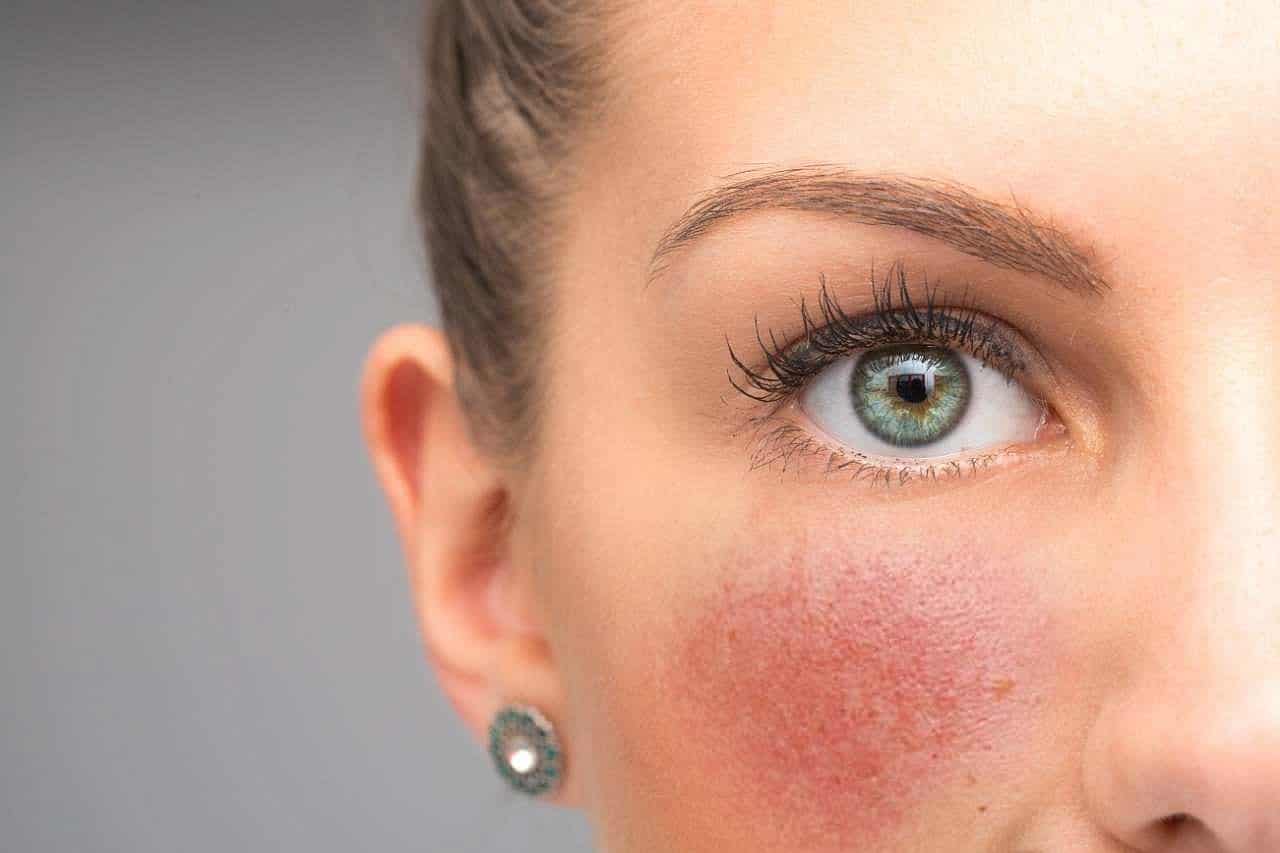
Розацеа и купероз хотя и не одно и то же, но имеют сходные ограничения. При куперозе стоит отказаться от следующего:
- бани и сауны
- искусственный загар в солярии
- травматические чистки лица
- лазерные шлифовки
- косметические средства с кислотами и спиртом
- скрабы и пилинги с жесткими частичками
- термальные маски
- контрастные умывания
Акне, купероз и розацеа следует лечить, исключив из рациона вредные продукты:
- алкоголь и газированные напитки
- хлебобулочные изделия, конфеты и пирожные
- все виды красного мяса
- консервированные, острые и соленые продукты
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
- Диета. Из рациона исключают продукты, которые провоцируют ломкость сосудов (алкогольные напитки, кофе, сладкое, острые и горячие блюда).
- Ежедневный уход. При куперозе используют щадящие средства ухода, не содержащие спирт и агрессивные компоненты.
- Очищение. Для купероза характерно обезвоживание кожи. Если использовать для умывания мыльные средства, они будут провоцировать разрушение защитной липидной пленки на поверхности кожи – чувствительная кожа будет терять воду. Чтобы исключить обезвоживание, при куперозе применяют деликатные очищающие средства. Для умывания нельзя применять горячую или холодную воду.
- Увлажнение и питание. Косметолог подберет средства, содержащие витамины и аминокислоты, которые укрепляют стенки сосудов. Чтобы уберечь кожу от ультрафиолета, следует применять дневные крема с SPF защитой.
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
- Мезотерапия. Микроинъекции укрепляют стенки капилляров и нормализуют движение крови. Процедура показана в качестве профилактики и лечения сосудистых патологий.
- Лазеротерапия. Лазерные лучи прижигают стенки сосудов, позволяют быстро избавиться от сосудистых сеток.
- Фототерапия. Вспышки света помогут устранить обширные сосудистые сеточки, пигментные пятна, акне и морщины.
Автор статьи: Чем отличается купероз от розацеа

Охремчук Елизавета Дмитриевна
Озон широко используется в различных областях медицины и косметологии. При лечении ряда заболеваний он позволяет подавить патогенную флору, отказавшись от медицинских препаратов с большим количеством осложнений или снизив дозу лекарств. Озон востребован в урологии, гинекологии, дерматологии, инфекционной терапии, хирургии, стоматологии, гастроэнтерологии. Не менее популярен и в косметологии, потому что позволяет устранить или профилактировать множество проблем. Применяется внутривенно, подкожно и наружно.
Содержание статьи:
Свойства озона
Озон - газ, обладающий специфическим запахом. Основная масса озона расположена в атмосфере в виде озоносферы на высоте от 10 до 50 км с максимум концентрации на высоте 20 км. Озон образуется под действием ультрафиолетовых лучей с длиной волны до 185 нм. Располагаясь в верхних слоях атмосферы, он задерживает вредное для всего живого ультрафиолетовое излучение Солнца и поглощает инфракрасное излучение Земли, препятствуя ее охлаждению.
Озон является аллотропической модификацией кислорода и подобно кислороду обладает окислительными свойствами. Различие заключается в том, что озон как вещество с большим запасом внутренней энергии легко распадается и становится более сильным окислителем. Озон относительно устойчив в кислых и нейтральных растворах, в высоких концентрациях токсичен.
Озон оказывает разностороннее влияние на различные органы и системы организма. В природных концентрациях озон обладает стимулирующим действием на организм человека: повышает устойчивость к холоду, действию токсических веществ, гипоксии, вызывает увеличение содержания гемоглобина и эритроцитов в крови, повышает фагоцитарную активность лейкоцитов, титр комплемента сыворотки крови, иммунобиологический потенциал организма i Исхакова Р.Р. Озонотерапия в офтальмологии / Р.Р. Исхакова, Ф.Р. Сайфуллина // Казанский медицинский журнал. - 2013. - Т. 94. - № 4. - С. 510-516. .
Низкие концентрации озона положительно действуют на дыхательную функцию, вызывают снижение или нормализацию артериального давления, стимулируют репаративные процессы в тканях, повышают активность ферментов дыхательной цепи и окислительного фосфорилирования i Исхакова Р.Р. Озонотерапия в офтальмологии / Р.Р. Исхакова, Ф.Р. Сайфуллина // Казанский медицинский журнал. - 2013. - Т. 94. - № 4. - С. 510-516. .
Озонотерапия позволяет решить широкий спектр проблем, основываясь на полезных свойствах озона:
- Детоксикация – вывод токсинов из организма.
- Антимикробное воздействие – озон способен уничтожить множество разновидностей микробов.
- Противовирусные свойства – газ разрушающе действует на вирусы, даже на те, которые устойчивы к противовирусным препаратам.
- Устранение воспалений, что делает его востребованным в лечении угрей.
- Липолиз – частичное расщепление жировых клеток, ускорение обменных процессов в подкожно-жировой клетчатке.
- Усиление восстановительно-окислительных реакций в организме.
- Сильное окислительное действие, вступление в реакцию с множеством образований и их последующее разрушение. Уничтожает бактерии, устойчивые к антибиотикам.
- У вредоносных микроорганизмов не возникает устойчивости к озону.
- Обезболивающий эффект, так как О3 связывается с веществами, которые отвечают за передачу болевых импульсов.
- Эффективность в лечении сосудистых патологий за счет снижения вязкости крови и тромбообразования.
- Антигипоксическое воздействие, благодаря насыщению крови кислородом и быстрой доставке ее в ткани.
- Стимуляция образования антиоксидантов, что положительно действует на иммунитет.
- Стимуляция синтеза АТФ, быстрое снятие усталости.
Озонотерапия: что это за процедура?
Эффект озонотерапии основан на биовоздействии озона. Этот газ имеет сильные окислительные свойства, что проявляется целым рядом эффектов:
- бактерицидным;
- верицидным;
- асептическим;
- фунгицидным;
- антиаллергенным.
Озон также стимулирует микроциркуляцию жидкостей в тканях тела.
Показания к озонотерапии
Озонотерапию широко применяют в различных областях медицины: косметологии, неврологии, хирургии, травматологии, акушерстве, гинекологии, онкологии, урологии, кардиологии, пульмонологии, гастрэнтерологии, дерматовенерологии, стоматологии, инфектологии, оториноларингологии.
Борьба с проявлениями целлюлита.
Проявления старения кожи.
Локальные жировые отложения.
Ускорение восстановления после липосакции.
Грибок волосистой части головы.
Необходимость стимулирования роста волос.
Общее оздоровление волос и улучшение их свойств – блеска, эластичности, яркости цвета.
Хронические формы цереброваскулярной недостаточности (дисциркуляторной энцефалопатии).
Компрессионно-ишемические поражения, моно- и полиневропатии.
Органические заболевания нервной системы.
Ишемический инсульт (за исключением острого периода).
Последствия нарушений мозгового кровообращения.
Заболевания периферической нервной системы.
Синдром хронической усталости.
Бессонница (восстановление фаз нормального сна).
Возрастная макулярная дегенерация сетчатки.
Вирусный конъюнктивит и кератит.
Гнойная язва роговицы.
Пигментная дегенерация сетчатки. Атрофия и неврит зрительного нерва.
Дистрофические изменения сосудистой оболочки.
Миопия высокой степени.
Регматогенная отслойка сетчатки.
Острые и хронические наружные отиты, вызванных бактериальной, вирусной и грибковой инфекцией.
Хронические воспалительные заболевания среднего уха (в т.ч. отоартрит, туботимпанальный отит, гнойно-воспалительные процессы трепанационной полости среднего уха).
За последние годы процент возникновения аутоиммунных заболеваний у населения существенно вырос. И в связи с этим участились вопросы пациентов к врачам-косметологам: можно ли проводить инъекционные процедуры при сахарном диабете или гипо- или гипертиреозе, не опасно ли это для здоровья?
Вопросы действительно серьезные и совершенно правильные! Определенные риски тут есть. Какие? Предлагаем вам прочитать статью врача-косметолога, к.м.н. Чамурлиевой Марии Нугзаревны. В ней вы найдете ответы на все интересующие вас вопросы.

Аутоиммунные заболевания − это те болезни, при которых иммунная система вырабатывает антитела против собственных тканей, что вызывает системные или специфические повреждения органов, характеризуются периодами обострения и ремиссии. Аутоиммунные заболевания затрагивают 3-8% населения мира, их распространенность составляет 3225 на 100 000 населения. Пик заболеваемости приходится на период полового созревания и пенсионный возраст. Генетические факторы и факторы окружающей среды являются основными, участвующими в патогенезе аутоиммунных заболеваний. Инфекции и воздействие патогенных микроорганизмов или условно-патогенных организмов входят в число факторов окружающей среды и могут вызывать начало заболевания или обострение.
Достижения в лечении аутоиммунных болезней в последние годы значительно улучшили качество и продолжительность жизни этих пациентов. И все чаще у пациентов с аутоиммунными заболеваниями возникают вопросы, какие же косметологические процедуры им можно делать?
Мы не говорим о пациентах, которые находятся в стадии обострения, для них первостепенным является лечение основного заболевания. Так вот, четких клинических рекомендаций, к сожалению, для пациентов с аутоиммунными заболеваниями нет. И нельзя, чаще всего не потому что действительно нельзя, а потому что неизвестно.
Когда аутоиммунные заболевания находятся в активной фазе, выполнение любых медицинских эстетических процедур абсолютно противопоказано. На этой стадии заболевания иммунная система пациента находится в состоянии постоянного возбуждения, поэтому следует избегать действий, связанных со стимуляцией физиологических факторов, попаданием инородного тела в ткани (пигмент, активное вещество, имплантат) или травм. Рекомендуются только увлажняющие и восстанавливающие процедуры.

Итак, на сегодняшний день нет научных доказательств того, что косметические процедуры достаточно эффективны у таких пациентов. Например, филлеры используются уже много лет для устранения заломов и других дефектов кожи, но их использование у пациентов с системной волчанкой или другим аутоиммунным заболеванием, спорно.
Препараты гиалуроновой кислоты также могут временно улучшить состояние кожи. Но стоит помнить, что у этих пациентов повышен риск возникновения аллергических реакций и местных инфекционных осложнений.
Существует ряд требований, которые должны быть обязательно соблюдены перед началом любого лечения. Среди них: болезнь должна находиться в состоянии полной клинико-лабораторной ремиссии , лечащий врач должен быть обязательно уведомлен о планируемых процедурах, а также необходимо тщательно проанализировать лечение, которое получает пациент.
Но даже самая тщательная подготовка не может полностью исключить возможность возникновения побочных эффектов.
Разберем детально инъекционные косметологические процедуры:
Одними из самых распространенных заболеваний щитовидной железы являются гипо- и гипертиреоз .
При гипотиреозе - клиническом синдроме, обусловленном стойким снижением действия тиреоидных гормонов на ткани-мишени, - наблюдается отечность и гипертрофия мышц с замедлением их возбудимости и снижением амплитуды сокращения. У пациентов с гипотиреозом введенный ботулинотоксин (БТА) будет медленно захватываться рецепторами, а его диффузия будет увеличена. Необходимо помнить, что вероятность развития стойких отеков лица после введения БТА повышена. Поэтому при наличии гипотиреоза стоит либо отказаться от инъекций БТА, либо уменьшить дозировку вводимого препарата , чтобы избежать нежелательных явлений, а именно птоза средней и нижней трети лица или диффузии препарата в близлежащие мышцы.
Гипертиреоз (тиреотоксикоз) - патология, связанная с избытком гормонов щитовидной железы в организме, - на начальных стадиях сопровождается повышенной возбудимостью мышц, их гиперактивностью. Такое состояние пациента можно даже облегчить введением препарата БТА: ботулинотоксин будет активно захватываться рецепторами концевых пластинок нервных окончаний, а его диффузия будет ограничена. Однако в присутствии повышенной концентрации гормонов щитовидной железы регенерация нервных окончаний идет быстрее, и, следовательно, период эффективного действия БТА будет укорочен. Этот факт нужно учитывать при проведении БТА пациентам с тиреотоксикозом. Таким образом, БТА можно вводить пациентам с гипертиреозом, не дожидаясь компенсации заболевания .
Гормоны щитовидной железы играют очень важную роль в управлении работой клеток кожи - фибробластов и кератиноцитов. При их недостатке замедляется темп обменных процессов в межклеточном веществе, а оно по большей части состоит из гиалуроновой кислоты. И если в норме гиалуроновая кислота очень активно синтезируется и распадается в коже (весь цикл занимает примерно сутки), то при гипотиреозе она начинает накапливаться в тканях, вызывая отечность , ведь главное ее свойство - удерживать воду.

У пациентов с гипотиреозом замедлен и процесс деградации введенной ГК, в частности филлеров - срок ее присутствия в тканях удлиняется. С одной стороны, это положительное явление - время сохранения эффекта процедуры увеличивается. Но с другой - повышаются и риск отечности после контурной пластики, и вероятность гиперкоррекции зоны введения геля. Соответственно, при введении таким пациентам препаратов на основе гиалуроновой кислоты нужно пользоваться простым правилом: лучше меньше. В этой ситуации процедуру нужно провести в два этапа, первый - основная часть инъекции, второй - возможная дополнительная коррекция через 2 недели; но зачастую по истечении 2 недель в дополнительной коррекции нет необходимости. Мероприятия, которые обычно рекомендуют для устранения отеков, в этом случае малоэффективны, так как отечность у таких пациентов является звеном симптомокомплекса основного заболевания.
Поэтому традиционные мероприятия, принятые в косметологии, не принесут ожидаемого и стойкого результата.
От гормонов щитовидной железы зависит активность иммунной системы, поэтому при их дефиците возможно снижение заживляющей способности и удлинение времени реабилитации, следует это учитывать и предупреждать пациентов.
Для того чтобы решить, вводить конкретному пациенту с гипотиреозом филлер или нет, необходимо связаться с эндокринологом и получить его разрешение . И лучше все-таки ограничиться филлерами на основе гиалуроновой кислоты, т.к. поведение такого препарата наиболее предсказуемо. И к тому же есть фермент, при ведении которого можно полностью устранить нежелательный эффект.
В противоположность гипотиреозу при гипертиреозе вырабатывается слишком много гормонов щитовидной железы. В этом случае потребность клеток в кислороде и энергии значительно возрастает. При этом состоянии введение гиалуроновой кислоты даст эффект, но довольно недолгий - около месяца , так как все процессы обмена идут в ускоренном режиме и, соответственно, все эффекты от процедур, в частности, от инъецирования филлеров, будут недолгими. В случае, если в лечении тиреотоксикоза достигнута стойкая компенсация (в течение нескольких лет), пациент чувствует себя хорошо и его анализы в норме, можно проводить любые инъекционные процедуры (на основе ГК, гидроксиапатита кальция, полимолочной кислоты и тд) и применять аппаратные методики фактически в полном объеме. Однако, с пациентом должны быть обсуждены все риски и достигнуто полное взаимопонимание.

Ботулинотерапия при сахарном диабете (СД) считается одной из самых безопасных косметологических процедур для аутоиммунных пациентов, т.к. инъекции неглубокие и травма кожи минимальна. Но, внимания требует тот факт, что с распространением БТА за пределы инъекции у пациентов с СД возможно развитие гематом - это происходит из-за повышенной ломкости сосудов. Поэтому нужно либо снизить дозировку токсина и проводить процедуру с докоррекцией не позднее, чем через 14 дней, либо уменьшить объем растворителя, тем самым прогнозируемо снизив диффузию токсина. Повышенная ломкость сосудов может вызвать возникновение долгосрочных гематом, неадекватную диффузию токсина в близлежащие мышцы и другие нежелательные явления. Эти эффекты, естественно, являются транзиторными, и через пару месяцев все войдет в норму. Однако пациенту они принесут дискомфорт.
Ботулинотерапия применяется у пациентов с сахарным диабетом не только для устранения мимических морщин, но и для лечения гипергидроза, улучшения состояния мягких тканей, устранения болевого синдрома, улучшения трофики нижних конечностей. Применение инъекционной контурной пластики при сахарном диабете имеет серьезное ограничение из-за поражения сосудов самого разного калибра, значительного ухудшения трофики тканей. Введение филлера возможно только при следующем условии: стойкой и длительной компенсации СД любого типа применением корригирующей терапии и диеты, сроке заболевания менее 5-7 лет и отсутствии осложнений. В случае декомпенсированного СД возможны серьезные осложнения, как минимум - ухудшение состояния пациента. Если же пациент болеет недавно и СД компенсирован, то можно проводить как инъекции ГК, так и БТА.
Пациенты должны быть предупреждены о таких рисках.

На данный момент, наполнители на основе гиалуроновой кислоты являются препаратами выбора для аутоиммунных пациентов при условии всех вышеперечисленных условий . Они имеют лучшие показатели безопасности. Филлеры на основе гидроксиапатита кальция и полимолочной кислоты имеют более высокую частоту возникновения воспалительных реакций, особенно при ревматоидном артрите или системной волчанке.
Также недавно был опубликован консенсус, где 200 экспертов с разных стран пришли к единому мнению по поводу применения небиодеградируемых наполнителей. Для пациентов с аутоиммунными заболеваниями они категорически запрещены.
Следует отметить, что прежде чем пойти на прием к косметологу на инвазивную процедуру аутоиммунный пациент должен проконсультироваться у своего ревматолога, иммунолога или эндокринолога . Например, ботулинотерапию следует использовать с крайней осторожностью и под постоянным контролем у пациентов с субклиническими или клиническими признаками нарушения нервно-мышечной передачи, при миастении или синдроме Ламберта-Итона; у этой группы больных повышена чувствительность к данному препарату, что может приводить к развитию выраженной мышечной слабости. Пациенты с нервно-мышечными заболеваниями могут составлять группу риска возникновения клинически выраженных системных эффектов, включая тяжелую дисфагию и нарушения дыхания.
Таким образом, безусловно, побочные эффекты возникают у аутоиммунных пациентов чаще, чем у здоровых людей, но мы не должны абсолютно всем отказывать в косметологических процедурах. Мы должны стремиться минимизировать риск возникновения побочных эффектов. Для этого пациент должен пройти полное обследование не только для подтверждения ремиссии болезни, но и для выявления иных причин, которые могут быть препятствием для проведения процедур.
Изменяя в лучшую сторону внешность пациента, косметолог повышает его уверенность в себе, тем самым улучшает качество его жизни. А это положительно влияет на течение основного аутоиммунного заболевания. При детальном сборе анамнеза и тщательной оценке всех рисков можно добиться блестящих эстетических результатов и полной удовлетворенности пациента.
Мезотерапия - что это и когда необходимо ее сделать 31.10.2018 15:17

Существует шесть техник инъекционной мезотерапииСодержание
- Мезотерапия - что это, показания.
- Методы аппаратной мезотерапии.
- Фракционная мезотерапия.
- Техники мезотерапии.
- Эффект от мезотерапии.
- Выбор мезококтейля.
- Подготовка к процедуре.
- Этапы процедуры.
- Как часто нужно делать мезотерапию?
- Побочные эффекты.
- Противопоказания.
Мезотерапия - метод косметической медицины, направленный на устранение определенных дерматологических проблем, путем введения под кожу препаратов, содержащих витамины, гиалуроновую кислоту, фосфолипиды и т.д.
Мезотерапия показана при следующих проблемах:
- Мимические морщины.
- Возрастные морщины.
- Расширенные поры.
- Вялая, тонкая кожа.
- Гравитационный птоз.
- Купероз.
- Рубцы.
- Растяжки.
- Пигментные пятна.
- Угревая сыпь.
- Целлюлит.
- Выпадение волос и алопеция.

Существует два вида мезотерапии:
- аппаратная - метод при котором лекарственные вещества вводятся под кожу при помощи специальных приборов.
- инъекционная, препараты вводятся под кожу при помощи шприца, через проколы.
Методы аппаратной мезотерапии
На данный момент различают два направления аппаратной мезотерапии:
- Фракционная мезотерапия - мезококтейли вводятся в глубокие слои кожи через микропроколы. Это высокоэффективный метод, обеспечивающий транспортировку препарата в глубокие слои дермы.
- Безинъекционная мезотерапия - проникновение препаратов в кожу обеспечивается благодаря воздействию микротоков. Это щадящий неинвазивный метод, значительно уступающий в эффективности традиционным.
Фракционная мезотерапия - ее особенности и преимущества

Суть этого вида аппаратной косметологии заключается в множественном воздействии на определенный проблемный участок, при помощи манипулы, оснащенной сменным картриджем с иглами различной длины. Их количество от 12 до 20 штук. Картридж подбирается в зависимости от проблемы, места ее локализации и индивидуальных особенностей пациента.
Иглы совершают несколько тысяч колебательных движений в минуту за счет чего увеличивается площадь воздействия, а болезненность процедуры и ее продолжительность сокращаются.
Эффективность метода основана на двойном действии:
- Нанесенные микротравмы активизируют обмен веществ и процессы регенерации. Стволовые клетки мобилизуются для строительства новых тканей, взамен поврежденных. Происходит стимуляция выработки коллагена и эластина. Кожа заметно обновляется уже в течение первых суток после процедуры мезотерапии.
- В процессе воздействия препарат проникает в глубокие слои кожи. Его компоненты участвуют в биохимических процессах, происходящих в дерме, оказывая пролонгированное, лечебное действие. Поэтому эффект от комплекса процедур держится от полугода до полутора лет, в зависимости от индивидуальных особенностей кожи.
Техники мезотерапии

Инъекционная мезотерапия, благодаря своей эффективности, стала самым популярным методом. Она позволяет специалисту глубоко проработать каждый участок эпидермиса пациента, индивидуально подбирая количество и глубину проколов и используя различные техники введения препарата.
Существует шесть техник инъекционной мезотерапии:
- Папульная. Игла вводится под кожу под углом. При инъецировании формируется небольшая папула, которая обеспечивает длительное воздействие препарата. Внешне эта техника напоминает всем известную пробу манту и применяется в основном на лице.
Различают два варианта применения этой техники:
Эффект от мезотерапии

Эффективность процедуры мезотерапии обусловлена не только возможностью транспортировать активные вещества непосредственно в проблемную зону, но и активизацией восстановительных процессов, пробуждающихся вследствие нарушения целостности кожного покрова.
Результатом процедуры мезотерапии является:
- Усиление выработки коллагена и эластина. Микроповреждения кожи являются причиной стимуляции процессов регенерации, которые в сочетании с воздействием гиалуроновой кислоты и биологически активных веществ, дают потрясающий эффект омоложения. Мелкие морщины разглаживаются, а глубокие уменьшаются.
- Усиливается кровообращение. Улучшается цвет лица. Уходят застойные пигментные пятна, выравнивается тон и рельеф кожи.
- Уменьшаются или исчезают проявления акне.
- Растяжки и рубцы исчезают или становятся менее заметными.
- Активно расщепляется жировая ткань.
Выбор мезококтейля
Подбор состава препарата происходит по показаниям, в зависимости от характера проблем, возраста и индивидуальных особенностей пациента.
Список основных компонентов мезококтейлей:
- Гиалуроновая кислота - один из самых популярных ингредиентов для мезотерапии. Ее действие направлено на устранение признаков старения. Увлажняет кожу. Стимулирует синтез белков кожи.
- Экстракт алоэ. Способствует регенерации тканей и нормализует водный баланс.
- Экстракт гинкго билоба. Используется для антивозрастной терапии. Улучшает кровообращение, укрепляет стенки сосудов.
- Гентамицина сульфат - антибиотический препарат, используемый для лечения тяжелых форм акне.
- Гликолевая кислота - используется для профилактики возрастных изменений, лечения акне и себореи. Устраняет гиперпигментацию, атрофические рубцы и растяжки.
- Аминофиллин. Способствует расщеплению жира. Используется для лечения и профилактики целлюлита и жировых отложений.
- Экстракт артишока. Снимает отечность. Используется в том числе и вокруг глаз. Используется в терапии целлюлита, особенно его отечной формы. Уменьшает посттравматические отеки после пластических операций, глубоких пилингов и инъекций. Устраняет последствия передозировки ботокса.
- Гиалуронидаза. Увлажняет кожу. Устраняет морщины. Выводит токсины. Применяется для терапии фиброзного целлюлита и лечения рубцов.
- Витаминные препараты:
- Аскорбиновая кислота. Используется при повышенной пигментации. Улучшает цвет кожи и ее тонус. Устраняет начальные признаки старения и увядания, мимические морщины и сосудистые звездочки. Восстанавливает упругость кожи и предотвращает появление птоза.
- Афлутоп. Способствует сохранению эластичности тканей. Участвует в естественном синтезе гиалуроновой кислоты и коллагена, стимулирует восстановительный процесс.
- Витамин А (ретиноевая кислота). Мощный антиоксидант. Замедляет процесс старения. Стимулирует выработку коллагена и обновление кожи, делает ее более плотной. Обладает заживляющим действием.
- Витамин В1. Эффективно устраняет признаки старения. Используется для лечения волос, способствует их восстановлению и стимулирует рост.
- Витамин В2. Стимулирует процессы регенерации, используется в лечении угревой сыпи, дерматитов и экземы.
- Витамин В3. Активно используется для профилактики возрастных изменений кожи, омолаживает и увлажняет ее. Применяется в терапии целлюлита, атрофических рубцов и растяжек.
- Витамин В5. Активизирует процесс регенерации тканей. Способствует обновлению кожи. Повышает прочность коллагеновых волокон.
- Витамин В6. Устраняет сухость и снимает воспаления кожи. Используется для лечения волос.
- Витамин В8. Используется при себорейном дерматите, очаговом облысении, выпадении волос, а также для лечения угревая сыпи и стрий.
- Витамин В12. Выравнивает тон кожи. Мощное средство в борьбе с гиперпигментацией.
Подготовка к процедуре мезотерапии

Чтобы процедура мезотерапии была наиболее эффективна, во время прохождения курса нужно придерживаться нескольких правил:
- Минимизировать воздействие ультрафиолета на кожу и использовать солнцезащитный крем с уровнем SPF не менее 40 единиц.
- Отказаться от использования препаратов, разжижающих кровь.
- Не посещать сауну и баню.
- Снизить физическую нагрузку. Перед сеансом и после него лучше отказаться от фитнеса.
- Не употреблять алкоголь.
Этапы процедуры мезотерапии
Сеанс мезотерапии, независимо от ее вида, состоит из нескольких этапов. Перед началом врач проводит консультацию во время которой определяет метод лечения и состав мезококтейля. Затем переходит непосредственно к процедуре:
- Кожа пациента очищается и обезжиривается.
- Наносится антисептический состав.
- Шприц наполняется препаратом или его наносят прямо на кожу пациента, если процедура проводится с использованием манипулы.
- Специалист переходит к воздействию на кожу пациента, в зависимости от выбранной методики: делает инъекции или совершает множественные проколы поверхности кожи.
- По окончанию процедуры на кожу наносится антисептический крем и успокаивающая маска.
В течение суток, после сеанса мезотерапии, нужно поддерживать щадящий режим и избегать воздействия ультрафиолета. Пользоваться косметикой можно только после того, как исчезнут следы воспалений.
Как часто нужно делать мезотерапию
Чтобы получить максимальный эффект от мезотерапии, лучше провести серию процедур. Длительность и количество рассчитывается индивидуально, с учетом имеющихся проблем, возраста и применяемого препарата.
Обычно, это пять - десять сеансов, периодичностью не более двух раз в месяц. Повторять такие курсы желательно ежегодно в периоды невысокой солнечной активности.
Побочные эффекты мезотерапии
Несмотря на то, что мезотерапия является малотравматичной процедурой, как в процессе, так и в течение нескольких дней после нее, могут наблюдаться некоторые осложнения:
- Болевые ощущения разной степени выраженности. Зависят от глубины воздействия и болевого порога пациента. Во время сеанса устраняются нанесением специального анестезирующего крема. Стоит при этом учитывать, что применение дополнительных средств может снизить эффективность процедуры мезотерапии.
- Эритема и отечность. Могут наблюдаться в период от нескольких часов, до нескольких суток после воздействия, в зависимости от индивидуальных особенностей пациента и используемого препарата.
- Гематомы. Возникают чаще всего на теле, т.к. препарат в этом случае вводится достаточно глубоко. На лице такие проявления возможны, если наблюдается слабость сосудистых стенок.
- Аллергические реакции. Проявляются в виде отечности, зуда и высыпаний. Чаще всего являются реакцией на компоненты препарата для мезотерапии. По этой причине людям со склонностью к аллергии нужно предупреждать врача об этой особенности и внимательней подходить к выбору ингредиентов мезококтейля. В редких случаях возможно возникновение механической крапивницы, как реакции на микротравмы.
Обычно, все эти явления проходят в течение нескольких дней без дополнительной терапии. Если же наблюдается ухудшение состояния, нужно немедленно обратиться к врачу.
Мезотерапия – настоящее чудо современной косметологии. Процедуру используют для лечения и профилактики возрастных изменений и нормализации роста волос. Мезотерапия способна вернуть коже молодость, избавить от неэстетичных дефектов, раскрыть потенциал кожи, заложенный природой. Но чтобы полноценно насладиться результатами процедуры и не вызвать осложнений, необходимо знать, что нельзя делать после мезотерапии.
Мезотерапия предусматривает коррекцию возрастных изменений путем введения под кожу коктейли из активных веществ – гиалуроновая кислота, витамины, минералы, кислоты, фосфолипиды. Почти все они присутствуют в кремах и сыворотках, но не способны настолько глубоко проникнуть в кожу, как при мезотерапии. Процедура позволяет доставить питательные компоненты во все зоны кожи, где их не хватает. В среднем курс мезотерапии составляет от 5 до 10 инъекции. Мезотерапия:
- убирает шрамы и рубцы
- устраняет сосудистые сеточки
- борется с акне и постакне
- возвращает коже упругость и тонус
- разглаживает морщины
- выравнивает рельеф и цвет лица и т.д.
И хотя мезотерапия – безопасная процедура, инъекционные манипуляции всё-таки – стороннее вмешательство в естественные процессы организма. Чтобы избежать негативных последствий, стоит знать, что нельзя после мезотерапии и сколько дней.
Как долго длится эффект от мезотерапии?
Мезотерапия – процедура с накопительным эффектом. Но результаты инъекции видны практически сразу. К примеру, если утром выполнена процедура, то к вечеру видны изменения – кожа становится более свежей и отдохнувшей, упругой и сияющей. Полный курс мезотерапии поможет избавиться от существенных дефектов кожи. Базовый курс зачастую состоит из 5 процедур, которые проводят раз в неделю. Повторять процедуру необходимо регулярно. И если придерживаться правильного образа жизни и использовать средства домашнего ухода, подобранные косметологом, эффект мезотерапии продлится до 1,5 лет.

Как мезотерапия влияет на волосы?
Мезотерапия – эффективный способ остановить выпадение волос. Инъекции питательных веществ помогут избавиться от чрезмерной сухости или жирности кожи головы. Коктейль из витаминов и аминокислот напрямую воздействует на волосяной фолликул. Именно поэтому мезотерапия – мощнейший инструмент воздействия на рост волос. Мезотерапия для волос способна:
- устранить выпадение волос
- активизировать рост волос, пробудить новые фолликулы
- улучшить тонус сосудов головы
- укрепить фолликулы
- нормализовать питание кожи головы
- устранить ломкость и тусклость волос
- убрать признаки себореи
- улучшить структуру волос по всей длине
- предотвратить появление ранних седин
- увеличить густоту волос
Что нельзя делать после мезотерапии волос?
Мезотерапия эффективна и в отношении заболеваний волос. Коктейль из витаминов и аминокислот имеет направленное действие – стимулирует рост волос, улучшает их структуру, устраняет выпадение и т.д.
Но чтобы процедура оказалась действительно результативной, необходимо тщательно к ней подготовиться. За несколько дней рекомендовано отказаться от лекарственных препаратов, которые влияют на свертываемость крови. За 2-3 дня до процедуры нельзя употреблять спиртные напитки. Подготовка включает отказ от активных занятий спортом, посещения бани и сауны за пару дней до процедуры.

Что нельзя делать после мезотерапии волос:
- в течение недели проводить окрашивание – нужно дождаться, пока все места инъекций заживут.
- в день процедуры нельзя мыть голову
- несколько дней пребывать под прямым солнцем
- посещать бассейн и баню
- употреблять алкогольные напитки
Что нельзя делать до мезотерапии?
Мезотерапия – процедура, не требующая специфической подготовки. Но, как и для любой инъекционной манипуляции, существуют ограничения, что нельзя делать до и после мезотерапии:
- Пить алкогольные напитки (за 2-3 дня)
- Находиться под прямыми солнечными лучами (за 3-5 дней)
- Принимать препараты, разжижающие кровь (за 2 дня)
- Пить кофе и энергетики (за 2-3 часа)
Чем опасна мезотерапия?
Мезотерапия – безопасная процедура. Для инъекций используют только сертифицированные препараты, одобренные Минздравом. Но, как и любая инъекционная процедура, мезотерапия вызывает кожные реакции, которые быстро проходят. Небольшие синяки и отечность после процедуры – нормальная реакция организма на инъекции. Введение препаратов может вызвать незначительные болевые ощущения и покраснения в местах уколов.
В течение нескольких дней после мезотерапии возможны следующие эффекты:
- Эритема. Локальные покраснения кожи, которые проходят через 14 дней после процедуры. Это состояние не опасно для здоровья, и представляет собой исключительно косметический дефект.
- Микротравмы. В местах уколов могут возникать незначительные отёки, которые не стоит маскировать декоративной косметикой.
Чтобы избежать негативных последствий, следует знать, что после мезотерапии лица нельзя:
- Использовать декоративную косметику. Она забивает поры, провоцирует воспаления и аллергии. После мезотерапии в первые дни стоит отказаться от использования новой косметики, чтобы не спровоцировать аллергические реакции.
- Прикасаться к коже лица руками сразу после процедуры. Кожа после процедуры чувствительна и уязвима. Через пальцы в поры кожи могут проникнуть бактерии, которые станут причиной серьезных дерматологических проблем.
- Умываться в первые 6-7 часов. Умывание может вызвать воспалительные процессы и раздражения. Вечернее умывание лучше проводить с использованием фильтрованной воды без гелей и пенок.
- Принимать кроворазжижающие препараты. Они могут усилить отечность.
Не стоит забывать и о противопоказаниях к мезотерапии:
- сосудистые заболевания
- болезни кожи
- хронические воспаления
- онкология
- нарушение свертываемости крови
Об имеющихся патологиях стоит заранее сообщить врачу-косметологу.
Можно ли делать чистку лица после мезотерапии?

Но важно грамотно соблюдать интервалы между мезотерапией и чисткой, и последовательность процедур. Интервал зависит от глубины пилинга и индивидуальных особенностей пациента.
По правилам сначала проводят чистку лица (за 1-2 недели), и только потом – процедуры по омоложению. После чистки и пилинга в коже нормализуются обменные процессы и способность к регенерации. Такая подготовленная кожа лучше всего подходит для проведения мезотерапии. Но стоит помнить – строжайше запрещено проводить чистку и пилинги в период, пока не зажили места введения инъекций.
Сколько дней нельзя пить алкоголь после мезотерапии?
Алкоголь – нежелательный компонент любого рациона питания. Но в частности он запрещён после мезотерапии. Почему нельзя пить после мезотерапии?
В глубокие слои кожи путем инъекций вводят различные витамины и гиалуроновую кислоту. Все эти вещества плохо сочетаются с сосудорасширяющие напитками. И особенно неблагоприятно воздействие алкоголя на кожу при регулярном употреблении:
- Алкоголь вызывает обезвоживание организма. И в первую очередь влагу теряет подкожная клетчатка – кожа становится сухой и безжизненной.
- Алкоголь разрушает витамины C и E, которые отвечают за синтез коллагена и эластичность кожи.
- Алкоголь провоцирует отечность, снижает тонус кожи, приводит к провисанию контура.
Не только после мезотерапии нельзя пить алкоголь, но и до неё. Готовясь к процедуре, необходимо знать не только, сколько нельзя пить после мезотерапии, но и за сколько дней отказаться от алкоголя до процедуры. До мезотерапии лучше неделю, а то и месяц не пить алкоголь.
Злоупотребление алкоголем до процедуры может вызвать:
- Травматический эффект. После процедуры алкоголь вызовет отеки, покраснения в местах инъекций, которые будут держаться около 3 дней. Под влиянием алкогольных напитков кожные реакции становятся более глубокими.
- Расширенные сосуды. Мезококтейль не будет концентрироваться в определенной зоне, его концентрация будет снижаться.
После мезотерапии нельзя употреблять алкоголь ещё несколько недель. Если мезотерапию проводят курсом, воздержаться от спиртных напитков рекомендуют на весь период лечения. Только в таком случае можно рассчитывать на видимое омоложение кожи.
Можно ли курить после мезотерапии?
После мезотерапии нельзя не только употреблять алкоголь, но и курить. Почему? Ответ на поверхности. Восстановление кожи не проходит автономно, а зависит от общего состояния человека. Организму нужно время, чтобы восстановиться после мезотерапии. Курение, наоборот, замедляет процессы регенерации кожного покрова.
Можно ли в баню после мезотерапии?
После процедуры противопоказан любой нагрев кожи. Поэтому после мезотерапии нельзя в сауну, баню и даже принимать горячий душ. Стоит воздержаться от приема горячей и острой пищи.
Почему нельзя в баню после мезотерапии? При нагреве кожи из нее выводится гиалуроновая кислота, микроэлементы и витамины. Процедура теряет свою эффективность. Все разогревающие процедуры сделают мезотерапию бесполезной – компоненты инъекций не успеют подействовать и быстро выводятся из организма. Интенсивное потоотделение, от которого невозможно застраховаться в бане, провоцирует развитие воспалительных очагов.
Сколько дней после мезотерапии нельзя ходить в баню? Минимум на 2-3 дня.

Можно делать массаж после мезотерапии?
Нельзя после мезотерапии массажи, трения, контакт с другими поверхностями – они мешают усвоению питательных компонентов мезококтейля. После процедуры не рекомендовано спать лицом в подушку, сильно растирать лицо полотенцем или руками. Даже лёгкие прикосновения могут спровоцировать воспалительные реакции.
От массажа следует отказаться до полного восстановления кожи. Массаж рекомендуют делать как минимум через 3 дня после мезо, когда все компоненты успеют проникнуть в клетки кожи.
Можно ли загорать после мезотерапии?
После фракционной мезотерапии нельзя загорать или посещать солярий. Любое повышение температуры стимулирует образование меланина, что негативно сказывается на состоянии эпидермиса после мезотерапии – возникает сухость, в глубоких слоях дермы запускаются воспалительные процессы, образуются пигментные пятна, усиливается покраснение.
Можно ли заниматься спортом после мезотерапии?
После мезотерапии нельзя заниматься спортом. И на это есть три причины:
- Сильное образование пота. Стимулирует появление воспалительных очагов.
- Повышение температуры тела. Нарушает регенерацию, усиливает выделение мезококтейля через поры.
- Интенсивное кровообращение. Замедляет отток жидкости, что провоцирует отеки и покраснения. Как результат – компоненты коктейля всасываются хуже.
Сколько времени после мезотерапии нельзя заниматься спортом, рассчитывается индивидуально. Но, как правило, ограничение длится около недели.
Автор статьи: Что нельзя делать после мезотерапии

Охремчук Елизавета Дмитриевна
Читайте также:

