Почему при вич увеличивается селезенка
Обновлено: 16.04.2024
Изучение морфологических изменений органов гемиммунопоэза при воздействии ВИЧ-инфекции имеет первостепенное значение поскольку именно они являются основными органами-мишенями при данной патологии.
Цель исследования - изучение морфологии центральных (костный мозг, тимус) и периферических (селезёнка, лимфатические узлы) органов гемиммунопоэза у больных, погибших на терминальной стадии ВИЧ-инфицирования.
Изучены гистологические препараты секционного материала, окрашенные гематоксилином и эозином, по ван Гизону. ВИЧ-инфекция была подтверждена с помощью иммуноблоттинга, а туберкулёз - бактериоскопическим и бактериологическим методами. Проанализированы результаты 261 вскрытия умерших от туберкулёза. Статистическая обработка данных проводилась с применением критерия Стьюдента.
В результате исследования выявлены следующие изменения в исследуемых органов. В красном костном мозге выявляется миелодисплазия. Отмечается нормальное и несколько увеличенное число ядерных клеток при нормальном соотношении миелоидных и эритроцитарных клеток, умеренный плазмоцитоз и некоторое увеличение ретикулина. Количество лимфоцитов снижено. В пунктате костного мозга находятся гистиоциты, многие из которых поглощены ядерными эритроидными клетками или гранулоцитами. Наблюдается увеличение объёма жировой ткани костного мозга. Эти данные свидетельствуют о том, что при ВИЧ-инфекции структурные изменения костного мозга затрагивают как гемопоэтическую ткань, так и стромальные элементы костного мозга.
Изменения тимуса при СПИДе и врождённом иммунодефиците связаны с поражением Т-системы. В вилочковой железе у умерших при злокачественном течении СПИД отсутствует деление на корковое и мозговое вещество, не выявляются тельца Гассаля и скопления эпителиальных клеток. Ткань тимуса инфильтрирована плазматическими и тучными клетками. Пролиферативная активность лимфоцитов при стимуляции их растворимыми антигенами снижена. При этом уровни иммуноглобулинов (IgM, IgG, IgA) повышены. Происходят изменения периферической картины крови: нейтропения, анемия, тромбоцитопения.
Выявляются очаговые поражения паренхимы селезёнки. Они представлены мелкими и крупными гипоэхогенными очагами, зонами некроза, кальцинатами, кистами, гематомами, метастазами и инфарктом селезёнки. У большей части больных селезёнка увеличена в размерах.
Изменения в лимфоузлах выражаются множественными, часто симметричными аденопатиями, наиболее часто локализующимися в шейной, подмышечной и подчелюстной областях. Особенно типичной является персистирующая генерализованная лимфаденопатия.
Для больных ВИЧ-инфекцией, имеющих глубокие иммунологические нарушения, характерно развитие различных вторичных и оппортунистических заболеваний, которые протекают в генерализованной форме, не имеют в подавляющем большинстве случаев патогномоничных симптомов и нередко сочетаются между собой. Дополнительные методы диагностики, в том числе ультразвуковое исследование (УЗИ), часто являются необходимыми для своевременного установления диагноза заболевания. Проведение УЗИ особенно важно при патологии тех внутренних органов, поражение которых проявляется стертой клинической симптоматикой. При заболеваниях селезенки УЗИ относится к первоочередным методам исследования [1].
Увеличение селезенки без изменения структуры и эхогенности ее паренхимы встречается довольно часто при различных инфекциях, системных заболеваниях, интоксикациях, портальной гипертензии, гемобластозах и не является определяющим симптомом [2, 3]. Напротив, наличие очагов в паренхиме селезенки, определяемое при проведении УЗИ, имеет важное диагностическое значение. Характер очаговых изменений играет большую роль в дифференциальной диагностике инфекционных и онкологических заболеваний.
Цель работы состояла в определении частоты патологических изменений в селезенке, выявленных при сонографическом исследовании, их ультразвуковой характеристики, установлении связи между ними и вторичными заболеваниями у больных
Материалы и методы
Результаты и обсуждение
При проведении ультразвуковых исследований у 731 больного (43% случаев) определяли увеличение селезенки в длину до 12 20 см, ширину 6 10 см, толщину 4 8 см. Корреляции между увеличением размеров органа и стадией а также наличием оппортунистических заболеваний установлено не было.
Помимо увеличения селезенки у большинства больных определяли структурные изменения паренхимы в виде диффузных и очаговых поражений. Диффузные изменения были выявлены у 1190 больных (70% случаев), среди которых 254 человека имели диагноз 3В СПИД (21.3%). Диффузное поражение паренхимы селезенки диагностировали как при увеличении селезенки, так и при ее нормальных размерах. Подобно спленомегалии, данные изменения у ВИЧ-инфицированных пациентов не были специфичны для какой-либо вторичной патологии.
Очаговые поражения паренхимы селезенки были выявлены у 122 больных (7.2% случаев). Пациенты находились в возрасте 15 79 лет (средний возраст составил 32.6 + 4.5 года). Среди больных с очаговыми изменениями в селезенке у 64 человек (52.5% случаев) был поставлен диагноз СПИДа. Очаговые изменения были представлены мелкими и крупными гипоэхогенными очагами, зонами некроза, кальцинатами, кистами, гематомами, метастазами и инфарктом селезенки.
Мелкие гипоэхогенные очаги в паренхиме селезенки были выявлены в 58 случаях, что составило 47.5% от всех очаговых изменений. Подавляющее большинство пациентов (82.8%) находились на стадии СПИДа. Очаги были как единичными, так и множественными. Их контур в большинстве случаев был нечеткий, размеры составляли от 3 до 12 мм. У большей части больных селезенка была увеличена в размерах.
Из 58 больных с мелкими гипоэхогеными очагами в паренхиме селезенки в 37 случаях (63.8%) был диагностирован генерализованный туберкулез (рис. 1). При патоморфолигическом исследовании селезенки данные изменения представляли собой туберкулезные бугорки, очаги казеозного некроза [4]. Выявление патологии селезенки у больного с микобактериальным поражением легких свидетельствовало о генерализации процесса. У подавляющего большинства больных с генерализованным туберкулезом, помимо поражения селезенки, выявляли и увеличение мезентериальных лимфатических узлов, часто со структурными изменениями в виде мелких очагов или гнойно-некротических процессов. Исчезновение соответствующих изменений в селезенке, лимфатических узлах при проведении противотуберкулезной терапии служило свидетельством правильного выбора и эффективности этиотропного лечения.
Вторую группу с мелкоочаговыми изменениями селезенки составили 7 (12.1%) пациентов со злокачествеными лимфомами: лимфогранулематозом (4 человека) и лимфосаркомой (3) (рис.2). Во всех случаях диагноз был подтвержден посмертно. В данной группе больных, как и при туберкулезе, патология селезенки сочеталась с поражением лимфатических узлов. При этом патология касалась, прежде всего, забрюшинных лимфоузлов (чаще парааортальных и подвздошных), которые имели вид крупных конгломератов с измененной структурой, свойственной опухолевому поражению. При дифференциальном диагнозе с микобактериальной инфекцией и проведении противотуберкулезной терапии ex juvantibus данные изменения обратному развитию не подвергались.
В дифференциальном диагностическом ряду больных с мелкоочаговым поражением селезенки существенное место занимает группа пациентов с генерализованной бактериальной инфекцией. Данную группу составили 4 (6.9%) больных с сепсисом, развитие которого было связано с применением внутривенных наркотических препаратов. Все больные страдали в стадии первичных проявлений (2Б 2В). В отличие от предыдущих двух групп существенные изменения со стороны внутрибрюшных лимфоузлов отсутствовали. При эхокардиографии выявляли признаки септического эндокардита.
Последние два года характеризуются существенным увеличением частоты токсоплазмоза у больных в г. Москве [4]. По данным секционных исследований токсоплазмоз входит в тройку (наряду с туберкулезом и цитомегаловирусной инфекцией) наиболее частых вторичных заболеваний, приводящих к летальному исходу у больных Особенностью токсоплазмоза пациентов является генерализованный характер заболевания с поражением не только головного мозга, но и внутренних органов, вовлечение которых в патологический процесс выявляется при инструментальных методах диагностики, прежде всего при проведении УЗИ. В 5 случаях (8.6%) очаговые изменения в селезенки оказались связанными с токсоплазмозом. У четырех больных данной группы заболевание закончилось летальным исходом, и этиология поражения органа была подтверждена патоморфологическими исследованиями. При токсоплазменном поражении селезенки в начале заболевания патологические изменения определяли как единичные мелкие (2 3 мм) гипоэхогенные очаги по периферии селезенки, а в дальнейшем как крупные зоны пониженной эхогенности без четких контуров с мелколинейной эхогенной исчерченностью. На фоне этиотропной терапии изменения в паренхиме органа постепенно исчезали.
В единичных случаях причинами формирования мелких очагов в селезенке больных служили цитомегаловирусная инфекция, саркома Капоши, сифилис, саркоидоз, пневмоцистоз.
Сравнительный анализ размеров, количества, степени эхогенности очагов при различных оппортунистических и вторичных заболеваниях существенных отличий не выявил, но обращало на себя внимание более мелкие размеры очагов и их низкая эхогенность (вплоть до анэхогенных) при поражении селезенки у больных сепсисом. При лимфопролиферативных заболеваниях очаги отличались более крупными размерами.
Среди 122 больных с очагами в селезенки отдельную группу составили 10 случаев (8.2%) крупноочаговых изменений паренхимы селезенки. Данные структурные изменения были выявлены у 7 больных сепсисом и представляли собой участки разрежения структуры пониженной эхогенности с размытыми контурами. При динамическом наблюдении они трансформировались в зоны некроза (размерами 1.5 3.5 см) в виде участков неоднородной структуры с чередованием анэхогеных зон с более эхогенной периферией. В дальнейшем эти участки подверглись обратному развитию и на их месте формировались зоны уплотнения или кальцинаты. Зоны локального некроза в виде крупных очагов неоднородной структуры размерами 2 4 см были выявлены в двух случаях генерализованного туберкулеза. У одного пациента они сочетались с некрозами паренхимы печени и на фоне противотуберкулезной терапии подверглись обратному развитию с формированием мелких кальцинатов. Во втором случае сформировался крупный абсцесс селезенки, что послужило причиной спленэктомии. В одном случае очаг некроза был выявлен у больного сифилисом.
Значительная группа очаговых изменений селезенки была представлена кальцинатами, которые были выявлены у 45 из 122 больных (36.9%). Кальцинаты визуализировались в виде единичных или множественных мелких (3 5 мм) гиперэхогенных образований, иногда с акустической тенью (рис.3). Лишь 7 пациентов этой группы находились на стадии СПИДа (четверо страдали два туберкулезом, один висцеральным кандидозом), остальные больные имели более ранние стадии Корреляции между наличием кальцинатов в селезенке вторичным заболеванием установлено не было.
Кроме выше перечисленного, в группу очаговых изменений в паренхиме селезенки вошли кистозные образования 5 случаев (4.1%). У 3 больных это были типичные кисты и определялись как образование округлой или овальной формы с тонким ободком и анэхогенным содержимым. У двух больных кисты имели приобретенный постравматический генез и характеризовались утолщенными гиперэхогенными стенками, наличием большого количества кальцинатов. Гематомы (2 пациента, 1.6% случаев) были связаны с предшествуюшей травмой и выглядели как эхонегативное образование в самой ткани селезенки и субкапсульно. В 1 случае (0.8%) определяли рубец в зоне инфаркта селезенки, как очаг повышения эхогенности треугольной формы с втяжением в этом месте контура селезенки, в 1 случае (0.8%) метастаз рака желудка в виде гипоэхогенного образования округлой формы с четким контуром.
Выводы
1. По данным ультразвукового исследования изменения селезенки в подавляющем большинстве случаев были представлены увеличением размеров органа и диффузными изменениями паренхимы, имеющими место в 70% случаев среди обследованных больных на разных стадиях
2. Очаговые изменения в паренхиме селезенки были выявлены значительно реже (7.2% случаев), но половина больных имела стадию 3В (СПИД). В подавляющем большинстве случаев (82.8%) структурные изменения в селезенке у больных СПИДом были представлены мелкими гипоэхогенными очагами.
3. Основную группу больных с мелкоочаговыми изменениями в паренхиме селезенки составили пациенты с генерализованным туберкулезом (63.8% случаев). Данная патология также была диагностирована у больных лимфопролиферативными заболеваниями и сепсисом, соответственно, в 12.1% и 6.9% случаев.
4. У ВИЧ-инфицированных больных, страдающих токсоплазмозом, имело место поражение не только головного мозга, но и внутренних органов, в том числе селезенки. При этом ультразвуковая картина была представлена мелкими гипоэхогенными очагами с тенденцией к слиянию по мере развития заболевания.
5. Большую группу очаговых изменений селезенки составили кальцинаты, встречающиеся у больных на разных стадиях Среди больных на стадии СПИДа кальцинаты были выявлены преимущественно у больных манифестной цитомегаловирусной инфекцией и туберкулезом.
Литература
1. Борсуков А. В. // SonoAce International -2001.- №9.
2. Руководство по медицине. Диагностика и терапия / Т. 1.: Пер. с англ./Под ред. Р. Беркоу, Э. Флетчера М.: Мир, 1997. 1045 с.
3. Стручкова Т. Я., Соколов А. И. // Клиническое руководство по ультразвуковой диагностике / Под ред. В. В. Митькова. М.: Видар. 1996. Т.1,
4. Пархоменко Ю. Г., Тишкевич О. А., Шахгильдян В. И. // Архив патологии 2003. №3.
Резюме
Дополнительные методы диагностики, в том числе ультразвуковое исследование, часто являются необходимыми для своевременного установления диагноза заболевания. При патологии селезенки УЗИ относится к первоочередным методам исследования. Цель работы состояла в определении при сонографическом исследовании частоты патологических изменений в селезенке, их ультразвуковой характеристики, установлении связи между ними и вторичными заболеваниями у больных
С 1989 по 2003 гг. были проведены 3320 ультразвуковых исследования органов брюшной полости у 1700 больных, 318 из которых имели стадию 3В (СПИД). Увеличение селезенки было диагностировано у 731 больного (43% случаев). Диффузные изменения в паренхиме имели место у 1190 больных (70% случаев). Корреляции между спленомегалией, диффузными изменениями в селезенке и стадией а также наличием оппортунистических заболеваний установлено не было. Очаговые изменения в паренхиме селезенки были выявлены у 7.2% обследованных больных, половина из них имела стадию 3В (СПИД). В подавляющем большинстве случаев (82.8%) структурные изменения в селезенке у больных СПИДом были представлены мелкими и средними гипоэхогенными очагами. У 63.8% больных с мелкими очагами в паренхиме селезенки был диагностирован генерализованный туберкулез, 12.1% злокачественые лимфомы, 6.9% бактериальный сепсис. В 5 случаях (8.6%) очаговые изменения в селезенке были связанны с токсоплазмозом, что свидетельствовало о генерализованном характере заболевания. Отдельную группу составили 10 случаев крупноочаговых изменений паренхимы органа в виде участков некрозов. Данные структурные изменения были выявлены у 7 больных сепсисом, 2 туберкулезом, 1 сифилисом. Очаговые изменения селезенки в 36.9% случаев были представлены кальцинатами. Среди больных на стадии СПИДа кальцинаты были выявлены преимущественно у больных манифестной цитомегаловирусной инфекцией и туберкулезом. В группу очаговых изменений в паренхиме селезенки также вошли кистозные образования 4.1% случаев, гематомы 1.6%, инфаркт селезенки (0.8%) и метастаз рака желудка 0.8% случаев.
ВИЧ (VIH), или вирус иммунодефицита человека, поражает различные органы организма человека (пищеварительной, нервной и других систем), но преимущественно воздействует на иммунную систему. В результате развития ВИЧ-инфекции иммунная система теряет способность реагировать даже на самые безобидные инфекции, с которыми легко справляется здоровый организм. Формируется синдром приобретенного иммунодефицита, или СПИД (AIDS). По сути, СПИД является терминальной (завершающей) стадией развития ВИЧ-инфекции, как правило, с летальным исходом. При этом смертельно опасным является не сам СПИД или начальное звено в развитии СПИДа, то есть ВИЧ-инфекция, а заболевания, которые развиваются на фоне измененного иммунного статуса, — так называемые оппортунистические заболевания. К ним относятся различные инфекционные, онкологические или аутоиммунные заболевания (заболевания, при которых иммунная система человека воспринимает собственные клетки организма как чужеродные и повреждает их).
Симптомы ВИЧ-инфекции/СПИДа
Первые симптомы ВИЧ-инфекции могут появиться в конце инкубационного периода (через 2 недели — 6 месяцев после заражения) или чуть позже.
У многих людей данный период протекает бессимптомно, или симптомы могут пройти самостоятельно, даже при отсутствии терапии; заболевание в дальнейшем может никак не проявлять себя в течение нескольких лет.
Для острой фазы заболевания характерны:
- повышенная температура тела;
- увеличенные лимфатические узлы (различных групп: паховые, шейные, подмышечные и др.);
- эритрематозная сыпь (покраснение, вызванное расширением капилляров) и макулопаппулезная сыпь (сыпь в виде плотных выпуклых элементов размером до 10 мм — от телесного до фиолетового оттенков) на лице, туловище, конечностях;
- боли в мышцах и суставах;
- возможны диарея (понос), тошнота, рвота;
- возможно увеличение печени и селезенки.
Далее развивается бессимптомная стадия.
Бессимптомная стадия может протекать как при отсутствии клинических симптомов, так и с развитием персистирующей лимфаденопатии (множественного увеличения лимфатических узлов).В исключительных случаях болезнь минует бессимптомную фазу, прогрессирует вплоть до развития терминальной стадии, СПИДа. Бессимптомный период может длиться до нескольких лет.
Для персистирующей лимфаденопатии характерно:
- увеличение, как минимум, двух групп лимфатических узлов (от 1 см ) в течение 3-х месяцев;
- наиболее часто увеличены шейные, затылочные, подмышечные лимфатические узлы;
- увеличение печени, селезенки.
За бессимптомным периодом следует симптоматическая хроническая фаза ВИЧ-инфекции, характеризующаяся развитием различных вирусных, бактериальных, грибковых заболеваний.
Данная фаза является переходной между бессимптомным периодом развития заболевания и СПИДом, в среднем ее длительность составляет 3-7 лет и более.
- повышенная температура тела;
- повышенное потоотделение в ночное время;
- диарея (понос);
- потеря веса.
Как правило, заболевание на данном этапе сопровождается частыми заболеваниями верхних дыхательных путей и ЛОР-инфекциями:
- отитами (воспаление среднего уха);
- синуситами (воспалением носовых пазух);
- трахеитами (воспалением трахеи);
- тонзиллитами (ангинами).
О переходе ВИЧ-инфекции в терминальную (завершающую) стадию, то есть СПИД (синдром приобретенного иммунодефицита), указывает появление заболеваний у больного человека, которые в норме у здоровых людей встречаются достаточно редко. К ним относятся следующие заболевания.
Грибковые поражения легких:
- воспаление легких, вызванное вирусами герпеса или грибками, чаще рода Сandida;
- пневмоцистная пневмония (вызываемая возбудителем Pneumocystis jirovecii). Заболевание часто наблюдается у ВИЧ-инфицированных и остается одним из первых признаков, по которым ставится подозрение на СПИД (наличие ВИЧ-инфекции).
Поверхностные поражения кожи и слизистых.
- Частые эпизоды опоясывающего лишая.
- Различные грибковые заболевания кожи (в основном вызванные грибами рода Candida – отсюда название кандидоз).
Сопровождается образованием белого налета на видимых частях тела и слизистых оболочках, зудом.
На фоне ВИЧ-инфекции грибок часто поражает внутренние органы (пищевод, легкие и даже головной мозг).
Снаружи грибковое поражение имеет нетипичную локализацию (глаза, сфинктер прямой кишки).
Опухолевые процессы, редко встречающиеся у здоровых людей.
Поражения нервной системы.
- Токсоплазменное поражение головного мозга (вызывается одноклеточным паразитом Toxoplasma gondii, который может инфицировать головной мозг, стать причиной развития энцефалита (воспалительного процесса в веществе головного мозга)).
- Криптококковый менингит — инфекционное заболевание, поражающее мозговые оболочки, вызываемое грибом Cryptococcus neoformans. Сопровождается высокой температурой тела, головной болью, усталостью, тошнотой, рвотой, припадками.
- Прогрессивная мультифокальная лейкоэнцефалопатия — заболевание, при котором постепенно разрушается миелиновый слой, покрывающий длинные отростки нервных клеток (аксоны), в результате нарушается проведение нервных импульсов, что может стать причиной развития параличей, нарушения функции слуха, зрения и других тяжелых неврологических нарушений.
Причиной болезни является полиомавирус. Вирус присутствует в организме большинства абсолютно здоровых людей и никак не проявляет себя. Активация вируса происходит на фоне сниженного иммунитета. Человек умирает в течение нескольких месяцев после появления первых симптомов.
Диагностика
Ранняя диагностика ВИЧ-инфекции осложняется тем, что первоначальные симптомы встречаются и при других различных заболеваниях и не являются характерными непосредственно для ВИЧ-инфекции. Тем не менее подозрение на ВИЧ ставится при следующей симптоматике:
Подозрение на ВИЧ-инфекцию возникает при следующих состояниях:
- пневмоцистная пневмония (воспаление легких грибкового характера), грибковое поражение нервной системы и внутренних органов;
- подтвержденная саркома Капоши у лиц моложе 60 лет;
- токсоплазмоз мозга (инфекция мозга, вызванная токсоплазмой);
- опоясывающий герпес у лиц моложе 50 лет.
Лабораторная диагностика.
На начальных этапах болезни антитела к ВИЧ, как правило, не обнаруживаются, потому основным диагностическим методом является ПЦР (полимеразно-цепная реакция) — метод обнаружения РНК вируса.
ИФА (иммуноферментный анализ) на определение антител к ВИЧ. Антитела, как правило, определяются через 3 месяца с момента заражения.
Иммуноблоттинг (метод применяется после положительного результата ИФА). Суть заключается в определении специфических антител к 3-м основным антигенам оболочки вируса.
Осложнения и последствия
По сути, осложнения и последствия ВИЧ-инфекции являются ничем иным, как признаками развития СПИДа.
а) Терминология:
1. Аббревиатуры:
• Синдром приобретенного иммунного дефицита (СПИД)
• Вирус иммунодефицита человека (ВИЧ)
2. Определения:
• Внутрибрюшные оппортунистические инфекции и опухоли, возникающие на фоне ВИЧ-обусловленного иммунодефицита
б) Визуализация брюшной полости при ВИЧ/СПИД:
1. Общая характеристика:
• Локализация:
о Могут поражаться висцеральные органы, желудочно-кишечный тракт, мочевыделительная система, лимфатические узлы
• Размеры:
о Могут быть различными: от микроабсцесса (
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с внутривенным контрастным усилением
(Слева) На изображении в коро-нальной плоскости при КТ с контрастным усилением определяется диффузное опухолевидное утолщение стенки и расширение тонкого кишечника в левом нижнем квадранте, видно также контрастное вещество в просвете кишки. Чуть выше обратите внимание на выраженную лим фаденопатию. Эти изменения обусловлены подтвержденной биопсией СПИД-детерминированной неходжкинской лимфомой.
(Справа) На аксиальном срезе при КТ с контрастом определяется выраженная мезентериальная лимфаденопатия, обусловленная СПИД-детерминированной неходжкинской лимфомой.
3. КТ брюшной полости при ВИЧ/СПИД:
• Печень:
о В печени могут быть выявлены узловые образования и цирротические изменения, т. к. ВИЧ часто сопровождается хроническими вирусными гепатитами
о Маленькие гиподенсные диффузные очаги в паренхиме печени могут быть обусловлены микроабсцессами (часто при авиум-микобактериальной инфекции, туберкулезе, гистоплазмозе, поражении кандидами, пневмоцистами и др.)
о Могут наблюдаться диффузно-инфильтративные изменения печени, вызванные инфекциями, например авиум-туберкулезом
о Пневмоцисты (реже, чем при авиум-туберкулезе или цитомегаловирусной инфекции) могут приводить к появлению множественных диффузных кальцинатов
- Появление кальцинатов не означает снижение активности заболевания
о у 1/4 пациентов со СПИД-ассоциированной лимфомой печени выявляются гиподенсные узлы различного размера
• Билиарный тракт:
о Холангит, обусловленный оппортунистическими инфекциями:
- Экстра- и интрапеченочные билиарные стриктуры и сосочковый стеноз: желчные протоки могут выглядеть утолщенными и расширенными
- Внешний вид желчных протоков симулирует изменения при первичном склерозирующем холангите
о Акалькулезный холецистит в результате оппортунистических инфекций (цитомегаловирус, криптоспоридии):
- Утолщение и деформация желчного пузыря с наличием жидкости в окружающих тканях
• Селезенка:
о Спленомегалия выявляется у 3/4 пациентов со СПИДом, даже без наличия инфекции или опухоли
о Множественные мелкие гиподенсные очаги (микроабсцессы) обычно обусловлены диссеминированной инфекцией (например, грибками Candida, авиум-микобактериальной инфекцией, кокцидиоидомикозом, пневмоцистами и др.)
о Распространенные гиподенсные поражения могут возникать в результате инфильтративных инфекций, однако нельзя исключать и СПИД-ассоциированную лимфому
о Мелкие кальцинаты, похожие на таковые в печени, при пневмоцистной инфекции
• Желудок, тонкий и толстый кишечник:
о Утолщение стенки кишки, полнокровие слизистой и изменения жировой клетчатки вокруг кишечника всегда подозрительны в плане инфекций (включая оппортунистические)
- Язвообразование в кишечнике на фоне цитамегаловирусной инфекции может привести к перфорации (одна из наиболее частых причин экстренных оперативных вмешательств в брюшной полости у пациентов со СПИДом)
о Многие оппортунистические инфекции могут поражать любой отдел ЖКТ (криптоспоридии, ЦМВ, микобактериальная авиум-инфекция, туберкулез, микромпоридии, Clostridium difficile, амебиаз и др.):
- Предугадать вид возбудителя на основе только его локализации - очень сложная задача, однако некоторые возбудители имеют склонность к определенным отделам ЖКТ:
ЦМВ и туберкулез поражают преимущественно подвздошную кишку
Кандиды, микроспоридии - преимущественно начальные отделы тонкого кишечника
Инфекционные заболевания толстого кишечника чаще всего обусловлены ЦМВ, С. difficle, Campylobacter, амебной инфекцией, сальмонеллами и шигеллами
о Утолщение стенки пищевода говорит об эзофагите, чаще всего обусловленном кандидами, ЦМВ или вирусом простого герпеса
о Проктит у гомосексуалистов, связанный с сексуальной активностью, может быть вызван гонококками Нейссера, хламидиями или вирусом простого герпеса
о Местное утолщение стенки кишки, похожее на объемное образование, подозрительно на злокачественную опухоль (лимфома, саркома Капоши):
- Лимфома, связанная с инвагинацией
• Лимфатические узлы:
о Умеренно выраженная генерализованная лимфаденопатия (размер узла обычно менее 1,5 см) может быть реактивной и означать первую стадию ВИЧ-инфекции:
- Может сохраняться годами при отсутствии каких-либо симптомов (персистирующая генерализованная лимфаденопатия)
о Более выраженная лимфаденопатия (более 1,5 см) характерна для оппортунистических инфекций (авиум-микобактериальная инфекция, туберкулез) или СПИД-ассоциированной лимфомы/саркомы Капоши:
- Некроз мезентериальных лимфоузлов вследствие авиум-микобактериальной инфекции или туберкулеза
- Значительное увеличение лимфоузлов при саркоме Капоши о СПИД-ассоциированная лимфома может быть связана с дискретными очагами поражения в печени/селезенке или с фокальными объемными образованиями ЖКТ:
- ЖКТ, особенно толстая кишка, подвздошная кишка и желудок - наиболее частая экстранодальная локализация поражений при лимфоме (75%)
• Почки:
о Двухстороннее увеличение почек с утолщением уротелия может быть следствием ВИЧ-нефропатии
о Фокальные гиподенсные очаги поражения могут быть проявлением инфекции (туберкулез, авиум-микобактериоз, грибковые) или СПИД-ассоциированной лимфомы
о Кальцинаты могут обнаруживаться при пневмоцистной инфекции (сходные изменения в печени и в селезенке) или реже при МАИ/ЦМВ
• Поджелудочная железа:
о Оппортунистические инфекции могут стать причиной острого панкреатита и стриктур панкреатического протока (например, ЦМВ, Cryptococcus и др.)
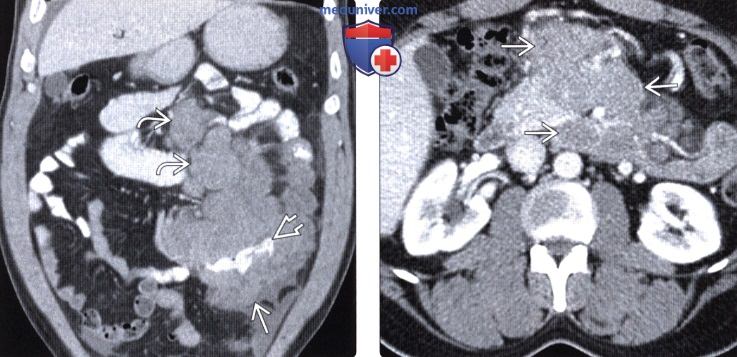
(Слева) На аксиальном срезе при КТ с контрастом визуализируются множественные объемные образования в печени, в т. ч. с кровоизлияниями,, у пациента со СПИДом. Данные очаги обусловлены неходжкинской лимфомой. Не совсем типичной находкой в этом случае является легкая обструкция внутрипеченочных желчных протоков.
(Справа) При УЗИ в продольной плоскости выявлено большое гипоэхогенное объемное образование у пациента со СПИДом. При биопсии была подтверждена СПИД-ассоциированная В-клеточная неходжкинекая лимфома. (Слева) При УЗИ в продольной плоскости визуализируется правая почка обычных размеров с выраженной гиперэхогенностью у пациента с ВИЧ-нефропатией в анамнезе. В отличие от остальных хронических заболеваний, почки при ВИЧ-нефропатии часто имеют нормальные размеры или несколько увеличены.
(Справа) При УЗИ в поперечной плоскости выявлены множественные небольшие кальцинаты в селезенке у ВИЧ-инфицированного пациента. Это проявления первичной пневмоцистной инфекции.
4. УЗИ брюшной полости при ВИЧ/СПИД:
• Желчный пузырь:
о Утолщение стенки желчного пузыря может быть реактивным при гепатите или вторичным при остром акалькулезном холецистите, обусловленном оппортунистической флорой
о Утолщение стенки и расширение внепеченочных и/или внутрипеченочных желчных протоков обусловлено холангиопатией на фоне СПИД
• Печень:
о Оппортунистические инфекции проявляются небольшими гипоэхогенными узелками (микроабсцессы) с диффузным распределением в печени
о Пневмоцистная инфекция дает картину небольших гипоэхогенных узлов/мелких очагов с неизмененной эхогенностью
• Лимфатические узлы:
о Некроз лимфоузлов чаще всего возникает в результате авиум-микобактериальной инфекции или туберкулеза
в) Дифференциальная диагностика поражений брюшной полости при ВИЧ/СПИД:
1. Лимфома, не обусловленная ВИЧ/СПИД:
• Более выраженное поражение лимфоузлов, в отличие от СПИД, при котором преобладают экстранодальные поражения
• СПИД-обусловленная лимфома протекает агрессивно, имеет склонность к метастазированию, в то время как лимфома, не обусловленная СПИД, на ранних стадиях ограничивается поражением лимфоузлов
2. Билиарные гамартомы:
• Множественные мелкие кистозные поражения с диффузным распределением в печени
• Могут симулировать микроабсцессы печени, но у пациентов нет каких-либо симптомов инфекции
3. Саркоидоз:
• Может проявляться множественными мелкими гиподенсными поражениями в печени и селезенке (похожими на микроабсцессы)
• Характерна верхняя внутрибрюшная лимфаденопатия, которая ошибочно может быть принята за лимфаденопатию при ВИЧ
• Медиастинальная и воротная лимфаденопатия, характерное поражение легких и отсутствие симптоматики поможет в дифференциальной диагностике
г) Патология. Общая характеристика:
• Этиология:
о При инфицировании ВИЧ приводит к разрушению CD4(+) Т-лимфоцитов и иммунному дефициту о У ВИЧ-инфицированных пациентов повышается риск развития новообразований, особенно при одновременном инфицировании вирусом Эпштейна-Барр, герпеса или папилломавирусом:
- Частота СПИД-ассоциированных опухолей (неходжкинская лимфома, саркома Капоши) существенно снижается при ВААРТ
- Риск других опухолей, протекающих более агрессивно и появляющихся в нетипично молодом возрасте, намного выше у ВИЧ-инфицированных
- Неходжкинская лимфома:
СПИД-ассоциированное новообразование (обычно при CD4 ниже 100), объединяющее несколько типов лимфом, в т.ч. диффузную В-клеточную лимфому и лимфому Беркитта
Выраженная тенденция к экстранодальному распространению (особенно в ЖКТ), поражению нетипичных мест и появлению при прогрессировании основного заболевания
- Саркома Капоши:
Низкодифференцированная саркома мягких тканей сосудистой природы, ассоциированная с ВПГ-8
о Инфекционные осложнения чаще возникают у ВИЧ-инфицированных пациентов с CD4> 200, в то же время, риск значительно возрастает при снижении уровня CD4:
- Множество различных СПИД-детерминированных инфекций, включая распространенную авиум-микобактериальную инфекцию, туберкулез, пневмоцистную инфекцию, рецидивирующие бактериальные пневмонии, персистирующую криптоспоридиальную инфекцию, хроническую герпес-вирусную инфекцию (ВПГ):
Большая часть инфекций возникают при CD4
д) Клинические особенности:
1. Проявления поражений брюшной полости при ВИЧ/СПИД:
• Самые частые признаки/симптомы:
о Острая ВИЧ-инфекция может напоминать мононукпеоз, проявляясь лихорадкой, головными болями и болями во всем теле
о У пациентов с хронической ВИЧ-инфекцией нет клинической симптоматики на фоне эффективной ВААРТ:
- Кожные проявления и легкая общая симптоматика возможны даже без иммуносупрессии
о Пациенты с выраженным СПИДом на фоне ВИЧ и с иммуносупрессией могут иметь симптоматику, обусловленную оппортунистическими инфекционными агентами (диарея, кашель/одышка, боли в животе и др.):
- У некоторых пациентов может возникать синдром кахексии со значительной потерей веса и постоянной диареей
• Другие признаки/симптомы:
о Для пациентов с низким уровнем CD4 характерна панцитопения (анемия, тромбоцитопения, лимфопения)
о Генерализованная лимфаденопатия и спленомегалия могут быть даже при отсутствии активной инфекции
• Клинический профиль:
о Клинический профиль варьирует в зависимости от страны проживания:
- ВИЧ в развивающихся странах распространяется преимущественно при вагинальных половых контактах (другие пути-при введении наркотиков и перинатальный-распространены значительно меньше)
- ВИЧ в США передается преимущественно при внутривенном применении наркотиков и при гомосексуальных половых контактах
2. Демография:
• Возраст:
о Преимущественно взрослое население, однако возможен и перинатальный путь заражения
• Пол:
о По мировой статистике большинство случаев у гетеросексуальных пар, Ж>М
• Эпидемиология:
о Больше 35 млн инфицированных по всему миру
3. Течение и прогноз:
• Разнообразные оппортунистические инфекции и СПИД-обусловленные опухоли без ВААРТ с целью подавления ВИЧ
• СПИД определяется при CD4
4. Лечение поражений брюшной полости при ВИЧ/СПИД:
• Антиретровирусные препараты для поддержания иммунного статуса
• Антибиотики при бактериальных инфекциях и антивирусные препараты при ЦМВ-инфекции
е) Список использованной литературы:
1. Tonolini М et al: Mesenterial, omental, and peritoneal disorders in antiretroviral-treated HIV/AIDS patients: spectrum of cross-sectional imaging findings. Clin Imaging. 37(3):427-39, 2013
Лучевая диагностика спленомегалии
а) Терминология:
1. Сокращения:
• Спленомегалия (splenomegaly-SMG), гиперспленизм (hypersplenism-HS)
2. Определения:
• Спленомегалия: увеличение размеров селезенки, у взрослых длина >13 см, вес >250 г
• Гиперспленизм: клинический синдром, включающий в себя спленомегалию и панцитопению
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Увеличение размеров селезенки
• Локализация:
о Селезенка локализуется в верхнем левом квадранте живота, ее нижний полюс лежит ниже 12 ребра
• Размеры:
о Из-за вариабельности нормальных размеров селезенки общепринятые критерии спленомегалии отсутствуют:
- Как правило, нормальными размерами селезенки у взрослых считаются 12 см в длину (наибольший размер в продольной плоскости), 4 см в толщину (поперечный размер на уровне ворот органа) и 7 см в ширину (наибольший размер в поперечной плоскости)
о Спленомегалия диагностируется при длине селезенки > 13 см; также учитываются и другие размеры: толщина > 5 см и длина >8 см
о Селезеночный индекс (произведение длины, толщины и ширины): в норме он составляет 1 20-480 см 3 ; при спленомегалии селезеночный индекс превышает 500 см 3
о Размеры селезенки коррелируют с ростом пациента, и у высоких здоровых людей они могут превышать нормальные значения
о Спленомегалия субъективно характеризуется как легкая, умеренная или выраженная:
- Легкая: мононуклеоз, фебрильные/бактериальные инфекции, хроническая сердечная недостаточность
- Умеренная: портальная гипертензия, острый лейкоз, талассемия, туберкулез, амилоидоз, саркоидоз
- Выраженная: хронические лейкозы, хронические миелопролиферативные заболевания, лимфома, малярия, болезнь Гоше
• Морфология:
о Увеличенная селезенка обычно имеет выпуклую форму и закругленные полюса
2. УЗИ при спленомегалии:
• УЗИ в черно-белом режиме:
о В норме паренхима селезенки гомогенна, гиперэхогенна по сравнению с печенью и почками
о Спленомегалия при измененной эхогенности паренхимы может сопутствовать различным патологическим состояниям (некоторые из которых частично совпадают)
о Спленомегалия при нормальной эхогенности:
- Инфекции (мононуклеоз, Salmonella typhi), застойная (портальная гипертензия), начальные стадии серповидноклеточной анемии
- Наследственный сфероцитоз, гемолиз, синдром Фелти
- Болезнь Wilson, полицитемия, миелофиброз, лейкоз
о Спленомегалия с гиперэхогенными изменениями:
- Лейкоз, лимфома, саркоидоз, метастазы
- Инфекции (малярия, туберкулез, бруцеллез), гематома
- Наследственный сфероцитоз, полицитемия, миелофиброз
о Спленомегалия с гипоэхогенными изменениями:
- Лейкоз, лимфома, метастазы, миеломная болезнь
- Застой (портальная гипертензия), неказеозная гранулематозная инфекция
- Секвестрационный криз при серповидноклеточной анемии: гипоэхогенные зоны на периферии
- Болезнь Гоше: множественные отдельные четко отграниченные гипоэхогенные очаги; фиброз или инфаркт
о Спленомегалия с изменениями смешанной эхогенности:
- Абсцессы, метастазы, инфаркт, кровоизлияние/гематома на различных стадиях эволюции
• Цветовая допплерография:
о Портальная гипертензия: расширение селезеночной вены; может наблюдаться обратный кровоток; тромб селезеночной вены, коллатеральные сосуды в воротах селезенки, спленоренальный шунт, реканализация пупочной вены
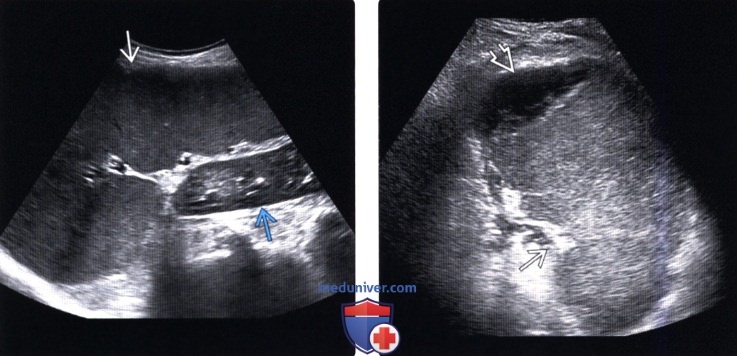
(Левый) Ультразвуковое исследование пациента 92 лет с клиническим синдромом гиперспленизма (панцитопения и спленомегалия). Размеры селезенки составляют 20x8x21 см (ширинах толщинах длина). Для сравнения обратите внимание на размеры левой почки..
(Правый) УЗИ пациента 81 года со спленомегалией вследствие хронического миеломоноцитарного лейкоза. Длина селезенки составляет 16,7 см, толщина — 9,7 см. Обратите внимание на географическую гипоэхогенную зону у полюса селезенки и линейные эхогенные тяжи, соответствующие картине инфаркта.
3. Рентгенография при спленомегалии:
• Рентгенография:
о Неинформативна при диагностике спленомегалии
о Нижний полюс селезенки лежит ниже 12-го ребра
о Выраженная спленомегалия может вызывать смещение желудка и селезеночного изгиба ободочной кишки
5. МРТ при спленомегалии:
• Застойная спленомегалия:
о Портальная гипертензия: множественные мелкие (3-8 мм) очаги ослабленного сигнала, отложения гемосидерина (сидерозные узелки, они же тельца Гамна-Ганди)
о Секвестрационный криз при серповидноклеточной анемии: при Т1-ВИ МРТ-зоны аномальной интенсивности сигнала, гиперинтенсивные, с темным пояском (подострое кровоизлияние)
• Инфаркт: периферическая гипоинтенсивная клиновидная зона, возникающая вследствие отложения железа
• Вторичный гемохроматоз (гемосидероз): ↓ интенсивности сигнала при МРТ в режимах Т1- и Т2-ВИ, градиентного эха
6. Сцинтиграфия при спленомегалии:
• Меченные хромом-51 эритроциты или тромбоциты:
о Гиперспленизм: наблюдается уменьшение периода полужизни введенных эритроцитов (в среднем 25-35 дней)
• Сканирование с коллоидным раствором Тс-99m сульфата: исследование функции селезенки
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Ультразвуковое исследование-быстрый, безопасный и надежный метод диагностики, позволяющий подтвердить спленомегалию, выявить очаговые поражения, оценить направление кровотока и наполнение селезеночной вены
о КТ-наиболее точный метод оценки размеров/объема селезенки, он позволяет охарактеризовать некоторые поражения; МРТ предпочтительнее при сидерозе
• Рекомендации по методике проведения исследования:
о Лучше всего селезенка видна в положении пациента на правом боку при глубоком вдохе
о Селезеночная вена оценивается в воротах печени или по средней линии, позади тела поджелудочной железы
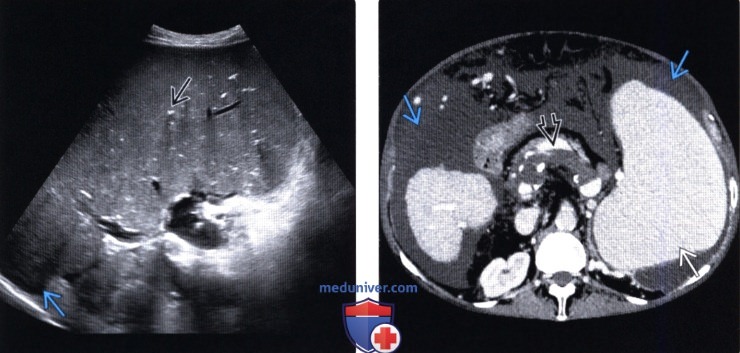
(Левый) У пациента 64 лет с алкогольным циррозом при УЗИ определяется выраженная спленомегалия (длина селезенки 22,8 см). Множественные мелкие эхогенные очаги, отбрасывающие нежную тень, являются последствием застарелого гранулематозного заболевания. Обратите внимание на околоселезеночный асцит.
(Правый) На соответствующей компьютерной томограмме определяются выраженная спленомегалия, асцит и хронический (частично кальцинированный) тромб в месте слияния селезеночной и воротной вен.
в) Дифференциальная диагностика спленомегалии:
1. Спленомегалия без фокального объемного образования:
• Портальная гипертензия (цирроз)
• Инфекция (мононуклеоз, Salmonella typhi)
• Лимфома
• Лейкоз и миелопролиферативные болезни
г) Патология. Общая характеристика:
• Этиология:
о Застойная спленомегалия: цирроз с портальной гипертензией, сердечная недостаточность, тромбоз селезеночной вены, секвестрация при серповидноклеточной анемии
о Опухоли: лейкоз, лимфома, метастазы, первичные опухоли, саркома Калоши
о Болезни накопления: болезнь Гоше, болезнь Ниманна-Пика, амилоидоз, гемосидероз, гистиоцитоз
о Инфекция: ВИЧ, мононуклеоз (вирус Эпштейна-Барр), цитомегаловирус, гепатит, малярия, туберкулез, тиф, кала-азар, шистосомоз, бруцеллез
о Гематологическая патология: гемоглобинопатия, наследственный сфероцитоз, тромбоцитопеническая пурпура, полицитемия
о Экстрамедуллярный гемопоэз: остеопетроз, миелофиброз
о Сосудистые коллагенозы: системная красная волчанка, ревматоидный артрит (синдром Фелти)
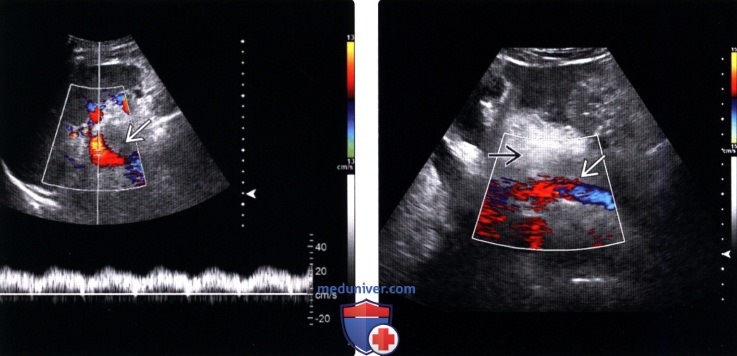
(Левый) У пациента 52 лет с алкогольным циррозом и спленомегалией (длина селезенки 14,9 см) отмечается обратное направление кровотока в селезеночной вене как в режиме цветовой, так и в режиме спектральной УЗ-допплерографии (аномальный кровоток направлен в сторону селезенки), что соответствует картине тяжелой портальной гипертензии.
(Правый) Тот же пациент. При исследовании селезеночной вены по срединной линии (позади тела поджелудочной железы) определяется обратное патологическое направление кровотока.
д) Клинические особенности:
1. Проявления спленомегалии:
• Наиболее часто встречающиеся жалобы/симптомы:
о Увеличение селезенки при физикальном исследовании; недостоверно по сравнению с результатами лучевых исследований
о Симптоматика заболевания, вызвавшего спленомегалию
о Вариабельные проявления: бессимптомное течение, увеличение живота и дискомфорт, тянущие боли
• Результаты лабораторных исследований: изменения анализа крови, показателей функции печени, титров антител, положительные результаты бактериологического исследования или исследования биоптата костного мозга
2. Течение и прогноз:
• Осложнения:
о Разрыв селезенки может случиться спонтанно или после незначительной травмы (как у спортсменов)
• Гиперспленизм: обычно развивается в результате спленомегалии:
о Усиление функции селезенки приводит к исчезновению из кровообращения нормальных эритроцитов, лейкоцитов и тромбоцитов
• Прогноз:
о Зависит от основного заболевания
3. Лечение спленомегалии:
• Лечение основного заболевания
• Спленэктомия при развитии симптоматики или осложнений
е) Диагностическая памятка:
1. Следует учесть:
• Спленомегалия - наиболее частая причина появления объемного образования в левом верхнем квадранте живота
• Обычно является проявлением системного заболевания, а не первичной патологии селезенки
2. Советы по интерпретации изображений:
• Спленомегалия диагностирована при измерении размеров селезенки?
• Спленомегалия диффузная или вызвана объемным образованием?
• Другая симптоматика основного заболевания?
• УЗИ-прекрасный метод измерения размеров селезенки; оно помогает дифференцировать диффузную спленомегалию от очаговой патологии, оценить наполнение селезеночной вены и направление кровотока
• КТ и МРТ позволяют детализировать выявленные изменения
Читайте также:

