Покалывает в глазу после кератита что делать
Обновлено: 17.04.2024
Кератиты – это группа воспалительных заболеваний роговичной оболочки глаза, обусловленных различными причинами и имеющих отличительные особенности в развитии, течении и прогнозе. Независимо от этих различий, отсутствие своевременного адекватного лечения при воспалении роговицы может привести к самым серьезным проблемам для зрительной системы в целом.
Общие сведения
Роговичная оболочка представляет собой относительно плотный прозрачный слой, защищающий переднюю, открытую поверхность глазного яблока. Ключевое значение имеют как форма роговицы (она должна быть максимально ровной, гладкой, сферичной), так и ее прозрачность, поскольку любые оптические помехи, – мутность, неоднородные включения, рубцы и т.д., – искажающие нормальное преломление света и/или снижающие его интенсивность на пути к сетчатке, неизбежно сказываются на качестве конечного зрительного образа. В отличие от некоторых других воспалительных процессов глаза (блефариты, конъюнктивиты), которые могут и не повлиять существенно на остроту зрения, при кератитах практически всегда отмечается снижение зрительных функций. Именно поэтому крайне важно начать лечение по возможности скорее, до образования необратимых рубцовых изменений на главной оптической оси глаза.

Типы и виды кератитов
В публикациях часто можно встретить разделение кератитов на экзогенные (вызванные внешним воздействием) и эндогенные (обусловленные внутренними, присутствующими в организме факторами). Однако, такая классификация представляется слишком общей и не вполне удачной; неясно, например, к какому классу отнести аллергический кератит, связанный с ношением контактных линз: с одной стороны, аллергическая реакция обусловлена внутренними иммунными нарушениями, с другой – внешним, искусственным объектом.
По динамике развития и типу течения различают острые и хронические кератиты; как вариант второго типа, иногда отдельно рассматривается рецидивирующий кератит.
Существенное значение имеет глубина распространения воспалительного процесса: поверхностный кератит гораздо менее опасен глубокого, при котором рубцуются внутренние роговичные слои.
По степени тяжести принято делить кератиты на легкие, умеренные и тяжелые; по локализации воспаления – на центральные и периферические.
Однако наиболее удобной и интуитивно понятной является этиологическая классификация, где кератиты группируются по непосредственным причинам воспалительного процесса.
Причины заболевания
К основным факторам воспаления роговицы относятся:
- травмы глаза, вкл. химические, физические, механические повреждения (инородное тело, ультрафиолетовый ожог слепящим светом электросварочной дуги, интенсивным солнечным излучением и др.);
- инфекции (вирусные, бактериальные, грибковые);
- аллергические реакции, вкл. тяжелые сезонные, лекарственные, онхоцеркозные аллергии.
Собственно, онхоцеркозный кератит, хотя его чаще относят к аллергическим, по сути является паразитарным, поскольку аллергенный токсин вырабатывается гельминтами из семейства филярия. Аналогично, весьма распространенный инфекционно-аллергический кератит при ношении контактных линз чаще всего обусловлен не линзами как таковыми, а несоблюдением правил гигиены и ухода за ними, вследствие чего инфицируется роговица.
Более редкими формами являются нейрогенные кератиты, кератиты на фоне гипо- или авитаминоза, а также идиопатические кератиты (например, т.н. нитчатый), причины которых пока достоверно не установлены.
Симптомы и признаки
Практически всем видам и типам кератита присущ т.н. роговичный синдром, включающий усиленное слезотечение, обостренную чувствительность к свету и неконтролируемое смыкание век (блефароспазм). Как правило, выражено покраснение, становится заметна сосудистая сетка, в тяжелых случаях имеет место неоваскуляризация (сосудистые новообразования). Достаточно интенсивными могут быть болевые ощущения. Роговичный слой отекает, поверхность утрачивает гладкость и зачастую изъязвляется (иногда с тенденцией к отшелушиванию), появляются инфильтраты. Помутнение роговицы становится одним из главных симптомов и жалоб при кератите, поскольку непрозрачность или полупрозрачность роговичной оболочки крайне негативно отражается на остроте и ясности зрения.
Нередко кератиты сопровождаются сопутствующей симптоматикой, выраженность которой варьирует от легкого и умеренного дискомфорта (сухость слизистых носа и полости рта, головная боль, затрудненный акт глотания) до тяжелых осложнений со стороны пародонта, ЖКТ и пр.
Различные варианты кератита характеризуются собственными специфическими особенностями.

Вирусные кератиты
Кератиту, вызванному вирусами, часто сопутствуют пузырьковая сыпь. Патогенным возбудителем может оказаться практически любой агрессивный вирус (корь, ветрянка, аденовирусы), однако чаще всего это вирус герпеса. Как известно, герпетической инфекцией заражено свыше 95% населения, причем в большинстве случаев герпес протекает латентно, в бессимптомной форме, и активизируется лишь при ослаблении иммунных ресурсов, общем истощении организма и других неблагоприятных условиях. В этом случае воспалению роговицы, как правило, предшествует типичная герпетическая симптоматика – высыпания на губах или других слизистых оболочках. При герпетическом кератите, как правило, преобладает отечность и появление нечетких, расплывчатых инфильтратов.
Бактериальные кератиты
Кератиты могут вызываться множеством патогенных микроорганизмов, прежде всего кокками (золотистый стафилококк, стрептококк, гонококк) и синегнойной палочкой. Редкой и очень опасной, – вплоть до слепоты в исходе, – является акантамебная инфекция (по названию возбудителя Acanthamoeba), способная существовать, в частности, в зазоре между контактной линзой и поверхностью роговицы. При развитии т.н. ползучей роговичной язвы, вызванной гонококковой, туберкулезной, сифилитической и другими бактериальными инфекциями, риск быстрой и необратимой утраты зрения также весьма высок.
Грибковые кератиты
Данной группе кератитов присуще относительно медленное развитие и более вялая симптоматика. Вместе с тем, микозные кератиты резистентны к лечению (отсутствие реакции на антибиотики служит одним из дифференциальных признаков); при затяжном течении могут результировать сухими язвами и перфорацией роговицы.
Аллергические кератиты
Эта группа обычно характеризуется выраженным роговичным синдромом, зудом, жжением, болью. Типичным является начало в соседних структурах с последующим вовлечением роговицы (кератоконъюнктивит) или, наоборот, распространение воспалительного процесса на соседние ткани при отсутствии лечения.

Лечение заболевания
Так, вирусные инфекции требуют стимуляции иммунного отклика препаратами интерферона (или медикаментами, способствующими его выработке в организме) или противовирусными средствами. К ним относятся: Офтальмоферон, Полудан, Ацикловир и т.д.
При бактериальных инфекциях необходимо лечение антибиотиками, причем их выбор, дозировка, длительность лечения должны максимально точно соответствовать виду и чувствительности возбудителя. Обычно офтальмологи назначают лекарственные средства в виде глазных капель Витабакт, Левомицетин, Ципромед или мазей (Тетрациклиновая, Флоксал, Тобрекс, Эритромициновая глазная мазь).
Грибковые поражения роговицы обычно требуют гораздо более продолжительного лечения, по сравнению с другими формами, и включают специфические антимикозные препараты на основе флуконазола, натамицина, амфотерицина и пр.
Основным методом купирования аллергических реакций являются препараты, подавляющие секрецию гистамина и снижающие реактивность H1-рецепторов. Наиболее известным и широко применяемым противоаллергическим средством с середины 90-х годов остается лоратадин (и многочисленные медикаменты-дженерики на его основе). Основные противоаллергические капли: Опатанол, Лекролин, Аллергодил.
В качестве дополнительной терапии, направленной на купирование общевоспалительной симптоматики, могут назначаться сосудосуживающие, увлажняющие, гормональные и нестероидные противовоспалительные средства.
Активно применяются физиотерапевтические методы (лазерное облучение роговицы, электрофорез лекарственных средств).
Однако главными факторами терапевтического успеха при лечении кератитов, позволяющими сохранить зрение и не допустить хронификации процесса, развития тяжелых осложнений, вовлечения глубоких слоев роговицы – являются:
- своевременное обращение за помощью, отказ от попыток самолечения;
- достоверная дифференциальная диагностика с целью установления причин воспаления, вида возбудителя, выраженности и локализации процесса;
- адекватная этиопатогенетическая терапия, направленная на устранение патогенного фактора.
Обращаясь в наш офтальмологический центр Вы гарантированно получаете качественную диагностику и эффективное лечение заболеваний признанными специалистами на высокотехнологичном оборудовании! Помните: кератит – серьезное заболевание, которое может привести к самым тяжелым последствиям, вплоть до безвозвратной потери зрения.
Осложнения кератитов
Основным осложнением воспаления роговицы является её помутнение (бельмо), которое может существенно снижать зрение и в ряде случаев требовать серьезного хирургического вмешательства – сквозной кератопластики (пересадки роговицы).
В ряде случаев кератит переходит в язву роговицы, которая грозит расплавлением роговой оболочки с образованием десцеметоцеле и её перфорацией.
Боль в глазах может быть обусловлена самыми разными причинами, а ее характер тесно связан с местом локализации. Так, боли могут ощущаться в мышцах глаз, слизистых, веках и даже в глазном яблоке. Как правило, боль является признаком воспаления. Собственно, о воспалении глазного яблока и пойдет речь ниже. Почему оно сопровождается болью, с чем связано и какие необходимые действия стоит предпринять для его устранения?

Причины боли в глазах
Мышечная боль
Такая боль обычно ощущается в время движения глазным яблоком, но может стать и реакцией на некий раздражитель, к примеру, фотовспышку. Мышечная боль тянущая и очень похожа на усталость, проявлением которой, в большинстве случаев, она и является.
Мышечная слабость, вкупе с болевыми ощущениями, как правило, появляются после длительных высоких нагрузок на глаза. В качестве примера можно взять долгую работу за компьютером с текстами либо программами, которые требуют большой точности и длительного напряжения зрения или продолжительное вождение автомобиля (мышечные боли, в частности, постоянно наблюдаются у дальнобойщиков, когда человек долго пребывает в неослабевающей концентрации за рулем).
Устранить мышечную боль достаточно легко. Для этого существуют несложные упражнения, основанные на намеренном сильном напряжении глазных мышц, за которым следует полное их расслабление. Упражнения для глаз – лучший способ дать отдых перегруженным мышцам глаз вследствие продолжительного перенапряжения зрения. Существуют также специальные капли, снимающие боль и воспаление. Они свободно продаются в аптечной сети, но перед их использованием необходима консультация специалиста-офтальмолога.
Инфекции и воспаление глаз
Второй по распространенности причиной болей в глазах, принято считать инфекционные воспаления. Инфекцию глазного яблока вызывают самые разные возбудители, которые могут проникнуть извне или через внутреннюю систему организма. Воспаления ими вызываемые принято подразделять по месту локализации процесса – конъюнктивит (конъюнктива), кератит (роговица), увеит (сосудистая оболочка), ирит (радужка). Очень часто инфекционные воспаления глазного яблока вызывает вирус герпеса, а также хронические формы тонзиллита и синусита.
Кроме того, глазное яблоко способно воспалиться вследствие другого системного заболевания, став его следствием или осложнением. К примеру, воспаление тройничного нерва может сопровождаться воспалением глазного яблока и сильными болями в нем.
Внутриглазное давление
Не стоит путать с артериальным, хотя подъем артериального давления тоже может вызывать болевые ощущения в области глаз. Высокое глазное давление принято называть глаукомой и она достаточно часто проявляется приступами сильных болей в глазном блоке и зоне вокруг глаз. Помимо болей, к признакам глаукомы относят:
- Ухудшение зрения, появление его затуманенности.
- Головные боли, сосредоточенные в тыльной и височной областях приступообразного характера.
- Общая слабость, ощущение тошноты, рвота.
- Расширение зрачка, с отсутствием реакции на свет (эти симптомы способен определить только врач, поэтому очень важно вовремя обратиться к специалисту).
- Глазное яблоко уплотнено и при легком на него надавливании возникают резкие острые боли.
Синдром сухого глаза
Этот синдром, определяет состояние слизистых оболочек глаза и глазного яблока в целом. Причин возникновения синдрома сухого глаза несколько, но симптомокомплекс при этом, всегда одинаков. Обязательно присутствует нерезкая боль в глазах, при движении глазами возникает дискомфорт, присутствует постоянное ощущение сухости.

В этом случае для снятия симптомов воспаления лучше использовать специальные глазные капли, которые смазывают и обволакивают глаз раствором приближенным по составу к естественной человеческой слезе. Раствор способствует поддержанию внутриглазной микрофлоры, увлажняет слизистую. Такие капли продаются в аптеке без рецепта и по рекомендации офтальмолога их придется подбирать самостоятельно.
Сосуды
Глазное яблоко насквозь пронизано мельчайшими сосудами, которые выполняют роль транспортных магистралей для непрерывного питания глаза кислородом и необходимыми для жизнедеятельности веществами. При возникновении проблем с глазными сосудами, возникают неприятные боли. Зачастую, такие боли носят ноющий характер и продолжаются длительно. Подобное состояние хорошо знакомо людям, страдающим сахарным диабетом и тем, кто имеет хронические заболевания сосудов. Для избавления от недуга необходимо провести комплекс мероприятий, который должен назначить врач после полного медицинского осмотра и проведения диагностических процедур по исследованию сосудистой системы глаз.
Механические воздействия
Воспаление глазного яблока очень часто вызывает его механическое повреждение – травма. Вообще, глаза являются одним из самых мало защищенных и чувствительных органов. Любые повреждения их, в результате попадания инородных предметов или механического воздействия, очень опасны. Они способны вызывать серьезные нарушения функции глаз, вплоть до ухудшения и полной утери зрения. Поэтому, при получении травмы глаза или проникновении внутрь инородных предметов, необходимо срочно обратиться за квалифицированной помощью.
Совсем нередко, травму глаза вызывают химические ожоги. Когда из-за неправильного применения бытовой химии, может быть повреждено глазное яблоко. При попадании в глаз химических веществ, в качестве первой неотложной помощи необходимо промывание глаза большим количеством холодной проточной воды. После этого нужно незамедлительно ехать к врачу-офтальмологу. В свою очередь, чтобы предотвратить бытовые химические ожоги, лучше при работе с химическими средствами использовать специальные очки.
Лечение боли в глазах
Для грамотного лечения воспаления глазного яблока, необходимо выяснить причину боли. Это можно сделать только одним способом – посетить офтальмолога и пройти диагностическое обследование.
Как правило, при инфекционных заболеваниях глаз, специалисты назначают растворы антибиотиков (Левомицетин, Альбуцид, Пенициллин).
При глаукоме обязательно применяют миотики, симпатомиметики, простагландины (Пилокарпин, Эпинефрин, Ксалатан и пр.) Приступ закрытоугольной глаукомы требует экстренной госпитализации больного в профильный стационар.

Механические травмы глаза требуют применения антибактериальных и противовоспалительных средств в каплях и мазях.
Для снятия симптомов воспаления глазного яблока нередко используют и народные средства - травяные настойки и отвары. Наиболее эффективным в этом плане, является промывание глаз отваром листьев алоэ. Для этого, листья растения измельчают и заливаются одним стаканом крутого кипятка. После этого отвар должен остыть и настояться в течение получаса.
К достаточно эффективным народным средствам, также можно отнести примочки с отваром чистотела и медом. Для этого столовую ложку травы чистотела заливают стаканом горячей воды, ставится на плиту и проваривают на медленном огне примерно 5 минут. Затем отвар оставляют остывать и настаиваться на 20-30 минут. После, в него добавляют чайную ложку меда и раствор для примочек готов.
Самое важное – при появлении боли в области глазного яблока - своевременно обратиться к врачу. Специалист точно установит причину появления болей, поставит диагноз и проведёт рациональный и эффективный курс лечения.
Болят глаза после того как поставили положительный тест на коронавирус. В больницу не сходишь как лечить?
Кератит – это воспалительное заболевание, которое локализовано в роговице глаза. Эта болезнь характеризуется неприятными симптомами, но благодаря достижениям современной медицины хорошо поддается лечению, главное – вовремя обратиться за квалифицированной врачебной помощью.

- Первичная консультация - 3 900
- Повторная консультация - 2000
Факторы риска
Известны причины возникновения кератита, также существуют факторы риска, которые значительно увеличивают вероятность развития болезни.
К непосредственным причинам относят:
- Инфекции, паразитарные инвазии.
- Механические травмы, химические, термические повреждения.
- Аллергия.
Эти причины приводят к возникновению соответственно инфекционного (например, герпетического), травматического или аллергического кератитов.

Среди факторов риска развития заболевания наибольшее значение имеют следующие:
- Наличие аутоиммунных заболеваний.
- Длительное ношение контактных линз.
- Синдром сухого глаза.
- Недостаток витаминов.
- Различные нарушения метаболизма.
- Наличие некоторых системных заболеваний: сахарный диабет, подагра, ревматизм.
По списку факторов риска понятно, что кератит – достаточно распространенная патология.
Осложнения и последствия кератита
Воспаление роговицы глаз приводит к ее помутнению – это тот симптом, на который сразу обратит внимание офтальмолог при первичном осмотре. Помутнение происходит из-за того, что в тканях роговицы скапливаются лейкоциты, лимфоциты и другие компоненты иммунной системы. Это естественный ответ на воспаление. Скопление клеточных элементов носит специальное название – инфильтрат. Он может быть один или их может быть много. Он может быть расположен ближе к поверхности или в глубине (строме) роговицы – тогда он называется стромальным.
В зависимости от расположения и размера инфильтрата, кератит может либо пройти самостоятельно, либо развиться в осложнения. Поверхностный инфильтрат вполне может рассосаться бесследно или с минимальными последствиями. А вот глубинное поражение обернется рубцами на роговице. Они в свою очередь приводят к стойким нарушениям зрения.
Клиническая картина этого заболевания характеризуется и другим неприятным проявлением – васкуляризацией роговицы. Этим термином обозначают врастание сосудов в какую-либо ткань. Сосуды нужны для улучшенного питания и ускорения рассасывания инфильтрата. Это защитная реакция на воспаление. Но и у нее могут быть неблагоприятные последствия – снижается прозрачность роговицы, которая в норме совсем лишена сосудов. В дальнейшей перспективе – проблемы со зрением.
Клиническая картина
Клиническая картина кератита – это ряд специфичных для данного заболевания проявлений, которые удостоились специального названия – роговичный синдром.
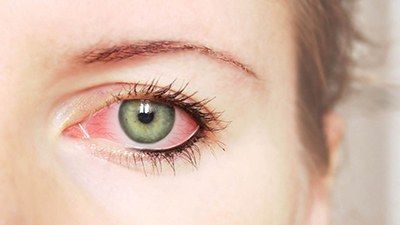
В него входят симптомы:
- повышенное слезотечение;
- светобоязнь;
- сужение глазной щели, невозможно открыть глаз полностью;
- боль в глазу;
- ощущение постороннего предмета в глазу;
- покраснение глаза.
В тяжелых случаях воспалительный процесс распространяется на другие части глаза и поражает склеру, радужную оболочку. Еще одно возможное осложнение – изъязвление на месте воспаления. Оно может привести к перфорации, при которой инфекция попадает глубокие структуры глаза.
Классификация кератита
В зависимости от тех или иных параметров заболевания, существует ряд его классификаций. Так, исходя из слоя роговицы, который поражает патология, принято выделять:
- Поверхностный кератит ― поражает верхний слой, развивается в виде осложнения после конъюнктивита или дакриоцистита, не сопровождается рубцами на роговице;
- Глубокий кератит ― поражает внутренние слои, сопровождается рубцами на роговице, негативно влияющими на остроту зрения.
В таблице, представленной ниже, приведена классификация кератита в зависимости от его этиологии.
- Заболеванию больше подвержены мальчики;
- Зуд в глазах;
- Светобоязнь;
- Дискомфорт в глазах, связанный с ощущением инородного тела
- Острыми болями в глазу;
- Отёчностью;
- Слизисто-гнойными выделениями;
- Помутнением роговицы;
- Изъязвлениями
- Сильными болевыми ощущениями;
- Кольцевыми язвами (в запущенных формах);
- Помутнением и воспалением роговицы глаза
- Болевая симптоматика;
- Гиперемия поражённого глаза;
- Корнеальный синдром;
- Перфорация роговицы;
- Появление бельма;
- Серьёзное ухудшение зрения
- Появление мелких пузырьков;
- Точечные помутнения при поверхностной форме;
- Обширные язвы и формирование бельма при глубокой форме
- Наличие гноя;
- Быстрое развитие патологии, которая за три ‒ пять дней охватывает всю роговицу;
- Высокий риск перфорации и проникновения в более глубокие слои
- Длительное развитие заболевания;
- Отсутствие болевых ощущений
- Зуд;
- Отёчность конъюнктивы;
- Блефароспазм;
- Гиперемия;
- Слезотечение;
- Боязнь света;
- Серьёзное снижение зрения
- Резкие боли в глазу;
- Ощущение инородного тела;
- Сильное покраснение;
- Обильное слезотечение
- Тяжёлое течение;
- Прободение роговицы при отсутствии лечения;
- Гнойные воспалительные процессы слёзного мешка
- Отёчность эпителия при отсутствии изъязвления глазной роговицы
Кератит: диагностика
Эффективность лечения кератита напрямую зависит от того, насколько правильно поставлен диагноз, поскольку нередко это заболевание принимают за аллергический конъюнктивит. Методы диагностики предусматривают следующее:
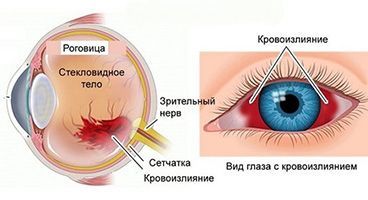
До 90% информации об окружающем мире человек получает с помощью органа зрения. Глаз – это очень чувствительный орган, глаза нужно беречь и с вниманием относиться к травмам и повреждениям. Кровоизлияние в глаз может произойти в любом возрасте и по самым разным причинам. Когда это признак патологии, а когда можно обойтись без врача? Почему развиваются осложнения, и можно ли этого избежать?
В первую очередь, кровоизлияние – это не отдельное заболевание, а симптом, иногда свидетельствующий о наличии болезни сосудов или зрительного анализатора. Если патология возникает на фоне травмы или физической нагрузки и не сопровождается сильной болью или нарушением зрения, то такая ситуация, как правило, не опасна. Если наблюдаются дополнительные симптомы и кровоизлияние не проходит – без помощи врача-офтальмолога не обойтись. Лечение зависит исключительно от причины возникновения проблемы и назначается только после обследования.
Виды кровоизлияния в глаз
Кровоизлияние – это повреждение кровеносных сосудов, чаще всего самых мелких – капилляров. Оно приводит к покраснению, интенсивность которого зависит не от степени повреждения, а от локализации разрыва сосудов.
По тому, в каком отделе глаза произошло кровоизлияние, выделяют четыре типа:
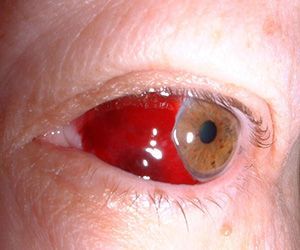
- Гифема. Так называется скопление крови между роговицей и радужкой – это пространство называется камерой глаза. Чаще всего возникает вследствие механической травмы тупым предметом. Эта разновидность кровоизлияния сопровождается выраженной болью, а также нарушением зрения. При развитии гифемы требуется срочная помощь офтальмолога, иначе возможны осложнения.
- Гемофтальм. Так называется кровоизлияние, локализованное в стекловидном теле. Основной симптом – туманная дымка перед глазами, не пропадающая при моргании. Если крови скапливается много, то возможна полная потеря зрения. Эта разновидность кровоизлияния считается наиболее тяжелой и опасной. Потеря зрения может быть необратимой, вероятность излечения зависит от скорости оказания медицинской помощи.
- Субконъюнктивальное кровоизлияние вызывается повреждением сосудистой сети слизистой оболочки. Эти кровоизлияния часто случаются без видимой причины, могут развиваться на фоне хронических болезней глаза или сосудов.
- Скопление крови в области сетчатки возникает из-за повреждения сосудов сетчатки. Эта область глаза наиболее чувствительная и подверженная повреждениям. Достаточно небольшого кровоизлияния, чтобы развилось стойкое нарушение зрения.
Определить, к какой категории относится кровоизлияние, может только специалист. Поэтому при появлении типичных симптомов правильнее всего в тот же день обратиться к офтальмологу.
- Первичная консультация - 3 900
- Повторная консультация - 2000
Симптомы
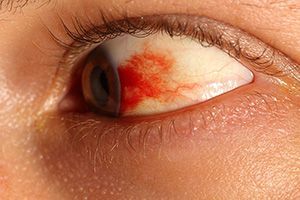
Симптомы кровоизлияния также различаются в зависимости от локализации повреждений.
При возникновении гифемы развивается такая характерная клиническая картина:
- В глазу появляется красное пятно с ровными краями, оно равномерно окрашено.
- Степень окраски пятна меняется в зависимости от положения тела – лежа или стоя. Это связано с тем, что кровь может перетекать внутри передней камеры глаза.
- Потери зрения нет.
- При отсутствии помощи кровоизлияние проходит самостоятельно в течение нескольких дней.
Симптомы гемофтальма сильно отличаются:
- Внешне кровоизлияние проявляется наличием бурого пятна с однородной окраской.
- Наблюдается нарушение зрения. Степень тяжести зависит от того, насколько сильно повреждена слизистая. При тотальном гемофтальме может развиться полная потеря зрения.
- Перед глазами появляются вспышки, возникают темные пятна, часто меняющие форму и размер.
Гемофтальм требует врачебной помощи, потому что среди возможных осложнений числятся отслойка сетчатки и атрофия глаза. А при оперативном лечении можно сохранить зрение.
Симптомы кровоизлияния в сетчатку:
- Перед глазами появляется сетка, возникают движущиеся точки – мушки.
- Предметы выглядят расплывчато.
- Снижается острота зрения. Редко зрение пропадает полностью.
Возникает на фоне контузии орбиты (что часто является следствием тяжелых травм в области глаз), а также на фоне васкулита и некоторых системных заболеваний.
Если при кровоизлиянии накапливается много крови, развивается такое состояние как экзофтальм. Глазные яблоки начинают выступать вперед, пациент ощущает ограничение в движении глаза. Если кровь находит выход, то она может выступать под веком и в конъюнктивальный мешок.
Существуют симптомы, указывающие на специфические повреждения и использующиеся в диагностике. Например, если кровоизлияние распространяется и на кожу и напоминает оправу очков, это говорит о переломе основания черепа.
Причины
Причины бывают разные:
- Травмы глаза, глазницы или черепа. Особенно опасны тупые сильные удары по голове. После получения такой травмы (даже при отсутствии симптомов) необходимо пройти осмотр у офтальмолога.
- Инфекционные вирусные заболевания. Кровоизлияние происходит из-за воспаленной слизистой.
- Развитие гипертонического криза. Быстрое повышение артериального давления может привести к нарушению целостности сосудов. Особенно часто такое происходит к пожилых людей или у пациентов, страдающих от сахарного диабета или аутоиммунных заболеваний.
- Рвота и сильный кашель (физическое перенапряжение) могут привести к появлению небольшого кровоизлияния. Несмотря на то, что покраснение глаза бывает сильным, состояние не относится к категории опасных.
- Прием лекарственных препаратов, снижающих вязкость крови. К ним относится популярное обезболивающее и жаропонижающее — аспирин, который часто принимают в больших дозах и без назначения врача.
- Дефицит витамина К. Это редкая патология. Витамин К вырабатывает микробиота кишечника, и чаще всего дефицит развивается после массивной антибиотикотерапии или при хронических заболеваниях иммунной системы или органов ЖКТ.
- Наследственное нарушение свертываемости крови – гемофилия.
Риск значительно возрастает при наличии любых хронических патологий сердца, сосудов и внутренних органов, а также в первые несколько недель после операций на глазах.
Кровоизлияния могут происходить и у детей любого возраста: от новорожденных до подростков. Причины в основном те же, что и у взрослых.
Рекомендации пациентам
Когда стоит немедленно обратиться к врачу:
- Покраснение возникло одновременно в обоих глазах. Это может быть признаком серьезного нарушения кровообращения.
- Потеря или снижение зрения в одном глазу или в обоих на фоне покраснения.
- Кровоизлияние сопровождается туманом перед глазами, который не проходит в течение нескольких минут или после моргания.
- Покраснение сопровождается сильной болью и нарушением зрительной функции.
- Кровоизлияние произошло в результате травмы. Часто из-за шока сложно определить реальную тяжесть полученных повреждений.
- Покраснение появилось на фоне приема антикоагулянтов.
Если кровоизлияние не сопровождается перечисленными симптомами, оно субконъюнктивальное, и пациенту известна причина, то обращаться к врачу необязательно. Офтальмолога стоит посетить, если покраснение не пройдет в течение нескольких дней.
Что нельзя делать при кровоизлиянии:
- Не рекомендуется тереть глаза – это приведет к раздражению, которое может скрыть симптомы, а в отдельных случаях это может усилить кровотечение.
- Закапывать сосудосуживающие средства до консультации со специалистом.
- Носить контактные линзы.
- Нельзя самостоятельно прекращать прием антикоагулянтов. Необходимо сообщить о кровоизлиянии лечащему врачу.
При появлении кровоизлияния в глаз в любом случае необходимо дать глазам отдых, не напрягаться, избегать физических нагрузок до видимого улучшения.
Что касается профилактики, то не существует специальных мер, которые могут защитить от кровоизлияния. Пациентам, страдающим от системных заболеваний, необходимо принимать прописанные препараты, соблюдать рекомендации по образу жизни. Больным сахарным диабетом и гипертонической болезнью нужно наблюдаться у офтальмолога, посещать профилактические осмотры.
Читайте также:

