Покажет ли ифа на вич при симптомах
Обновлено: 18.04.2024
У большинства больных антитела к ВИЧ выявляются через 6–12 недель после заражения с использованием тест-систем первых поколений и через 3–4 недели с использованием тест-систем третьего поколения, работающих по принципу сэндвич-ИФА с двумя антигенами. Однако ВИЧ-инфекция выявляется уже спустя 2 недели после заражения путем анализа на антиген p24 и уже через 1 неделю - путем анализа на вирусную РНК. Другими словами, период окна можно сократить до 2 недель и более с помощью комплексного диагностического подхода. Капсидный антиген p24 появляется в крови при бурной репликации вируса в острой лихорадочной фазе ВИЧ-инфекции и в этот период легко обнаруживается с помощью простого и сравнительно дешевого ИФА.
Если стоит задача выявить всех ВИЧ-инфицированных, в том числе лиц с ранними стадиями инфекции, то необходимо использовать весь арсенал анализов: на антитела, на антигены и на РНК. Однако тестирование на вирусную РНК дорого стоит, требует больших трудозатрат и недоступно для большинства лабораторий. И все же те лаборатории, в которых есть оборудование для ИФА, способны выявлять большинство случаев ВИЧ-инфекции при условии тестирования проб как на антитела к ВИЧ, так и на антиген p24.
В конце 1990-х гг. появились тест-системы для параллельного ИФА на антитела к ВИЧ и антиген p24, снявшие необходимость проведения раздельных анализов. Разработано и внедряется новое поколение комбинированных тест-систем для одновременного выявления антител к ВИЧ и антигенов ВИЧ.
Преимущество комбинированных анализов заключается в том, что они занимают меньше времени, требуют меньших трудозатрат и экономически более выгодны, чем раздельные анализы. Комбинированные тест-системы обладают высокой аналитической чувствительностью как за счет применения сэндвич-ИФА с двумя антигенами для выявления антител к ВИЧ, так и за счет одновременного выявления антигена p24.
В настоящее время на рынке имеется 8 комбинированных тест-систем четвертого поколения, прошедших клинические испытания: VIDAS HIV DUO Ultra (bioMérieux; Марси-л’Этуаль, Франция); Enzymun-Test-HIV-Combi (Boehringer; Мангейм, Германия); Vironostika HIV Uni-Form II Ag/AB (Organon Teknika; Бокстел, Нидерланды); AxSYM-HIV Ag/AB (Abbott Laboratories; Эбботт-Парк, Иллинойс, США); Enzygnost HIV Integral (Dade Behring; Марбург, Германия); Genescreen Plus HIV Ag-AB (Bio-Rad), and COBAS Core HIV Combi (Roche Diagnostics; Мангейм, Германия); Elecsys-HIV Combi (Boehringer; Мангейм, Германия). В последней тест-системе применен электрохемилюминесцентный сэндвич-метод с двумя антигенами; анализ занимает 18 минут; специфичность по данным испытаний на госпитализированных больных составляет 99,8%. Эта тест-система позволяет диагностировать ВИЧ-инфекцию на 5 дней раньше, чем самые чувствительные тест-системы на антитела к ВИЧ. Существует еще одна комбинированная тест-система без торговой марки для ИФА на антитела и антиген p24 с чувствительностью всего 99,5% и специфичностью 94,8%.
Комбинированный анализ на антитела и антиген для выявления недавней и длительно существующей ВИЧ-инфекции оправдан не только при тестировании доноров крови, но и во многих клинических ситуациях. Ранний диагноз ВИЧ-инфекции путем выявления антигена p24 позволяет безотлагательно начать лечение, провести консультирование больного и принять меры для снижения риска передачи инфекции. Благодаря способности выявлять антиген p24 тест-системы четвертого поколения позволяют диагностировать ВИЧ-инфекцию на ранних стадиях. Эти тест-системы весьма полезны для диагностики недавней и длительно существующей ВИЧ-инфекции в больничных и независимых клинических лабораториях и диагностических центрах (как бюджетных, так и коммерческих). В подобные учреждения нередко обращаются пациенты, риск ВИЧ-инфекции у которых значительно выше, чем у доноров крови. Для раннего выявления ВИЧ-инфекции у таких пациентов требуются тест-системы с высокой аналитической чувствительностью.
Важно отметить, что высокая аналитическая и эпидемиологическая чувствительность большинства тест-систем четвертого поколения, доказанная в испытаниях на больных из разных популяций, больных с сероконверсией и больных с разными подтипами ВИЧ, делает эти тест-системы незаменимыми для диагноза как недавней, так и длительно существующей ВИЧ-инфекции в самых разных ситуациях. Так, например, в клинических лабораториях бюджетных учреждений здравоохранения тестирование крови на антигены ВИЧ обычно не проводится (это прерогатива станций переливания крови), и поэтому при стандартном тестировании на антитела к ВИЧ случаи недавней инфекции могут быть пропущены. Было показано, что выявление инфекции на ранних стадиях дает основание вовремя начать антиретровирусную терапию, что повышает ее эффективность. Кроме того, появляется возможность своевременно проконсультировать пациента, правильно организовать его ведение и предотвратить передачу ВИЧ-инфекции.
Экспресс-тесты: Это класс тест-систем, дающих результат быстрее, чем через 30 минут. Экспресс-тесты для выявления специфических антител к ВИЧ появились в конце 1980-х гг., а в начале 1990-х гг. приобрели популярность. Благодаря усовершенствованию технологии производства экспресс-тесты стали не менее точными, чем ИФА (при условии, что анализ проводится аккуратно, квалифицированным сотрудником). Однако из-за мнимой простоты экспресс-тестов персонал часто допускает ошибки. Например, при внесении реагентов пипетки не всегда держат вертикально (как указано в инструкции), что нарушает соотношение объемов реагентов. Еще один источник ошибок - стремление многих лаборантов одновременно провести анализ нескольких проб. Из-за этого не выдерживается время этапов анализа.
При правильном выполнении экспресс-тесты на антитела к ВИЧ дают надежные результаты и могут использоваться в самых разных медицинских учреждениях и клинических ситуациях. В частности, их применяют в приемных отделениях, кабинетах врачей, амбулаториях, патологоанатомических отделениях, моргах, пунктах переливания крови, а также везде, где требуется срочное тестирование на ВИЧ (например, после контакта медицинского работника с возможным источником инфекции).
Экспресс-тесты на ВИЧ незаменимы для тестирования рожениц, за которыми не проводилось дородовое наблюдение (т. е. рожениц с невыясненным ВИЧ-статусом). Показано, что антиретровирусная терапия (в частности, зидовудином) эффективно снижает риск вертикальной передачи ВИЧ и что такое лечение в максимально ранние сроки необходимо матери, а затем и новорожденному. Экспресс-тестирование беременной на ВИЧ в предродовом периоде позволяет в случае выявления антител начать лечение до родов.
ВИЧ-инфекция — опасное заболевание, у которого долгое время может не быть симптомов. Из-за этого часть людей, зараженных вирусом иммунодефицита человека, не знают об этом. Они не получают поддерживающее лечение и могут заражать других. Единственный способ узнать о болезни — провести тест на ВИЧ. Сделать это можно в любой больнице, в СПИД-центре или самостоятельно, дома, купив экспресс-тест в аптеке.
Кому следует сдать тест на ВИЧ
Вирус иммунодефицита человека. Фото: PHIL CDC
Заразиться ВИЧ может любой человек. Вирус передается с кровью, спермой, выделениями из половых органов, грудным молоком. Он содержится в слюне, но в очень небольшой концентрации — такой, что заразиться при поцелуях или через общую посуду невозможно. Передача вируса может происходить:
- при незащищенном проникающем сексе,
- при использовании нестерильных игл, шприцев,
- при переливании крови или ее компонентов,
- ребенку от матери во время беременности или при грудном вскармливании.
Долгое время после заражения у ВИЧ нет никаких симптомов, поэтому важно проходить тестирование, даже если признаки болезни отсутствуют. Инфекция угнетает работу иммунной системы, и ее симптомы появляются при развитии синдрома приобретенного иммунного дефицита (СПИД). Среди признаков:
- быстрая и большая потеря веса,
- ощущение бессилия, усталости,
- повышенная температура,
- потливость по ночам,
- диарея,
- увеличение лимфатических узлов,
- появление сухого кашля, не связанного с бронхитом, пневмонией или курением.
Для некоторых людей риск заразиться ВИЧ является более высоким. В группе риска:
- те, у кого был незащищенный половой контакт,
- те, кто часто меняет половых партнеров,
- люди, употребляющие наркотики с использованием шприцев и игл,
- имеющие гомосексуальные контакты мужчины,
- люди некоторых профессий: медики, спасатели, полицейские, тюремные служащие и другие работники, для которых высока вероятность контакта с зараженной кровью и другими потенциально опасными биологическими жидкостями.
Важно! Есть ситуации, когда тестирование на ВИЧ следует сделать, даже если потенциальный риск заражения отсутствует: перед хирургическими вмешательствами, сдачей донорской крови, при планировании беременности.
Какие есть тесты на ВИЧ?
В России на конец 2019 года было выявлено больше 1 млн. 420 тыс. носителей ВИЧ. Это самое большое количество среди европейских стран, и инфекция продолжает распространяться. Тестирование — один из способов остановить ее. Ведь если результат теста окажется положительным, человек сможет начать лечение, а антиретровирусная терапия поможет сохранить здоровье и исключит риск передачи вируса другим людям.
В России по разным оценкам от 20 до 30% инфицированных ВИЧ не знают о своем статусе. Одна из глобальных целей ВОЗ на мировом уровне — уменьшить этот показатель, чтобы замедлить распространение инфекции. Для этого важно, чтобы как можно больше людей регулярно проходило тестирование даже при отсутствии признаков болезни или факторов риска.
Сделать тест на ВИЧ можно несколькими способами (рис. 1).
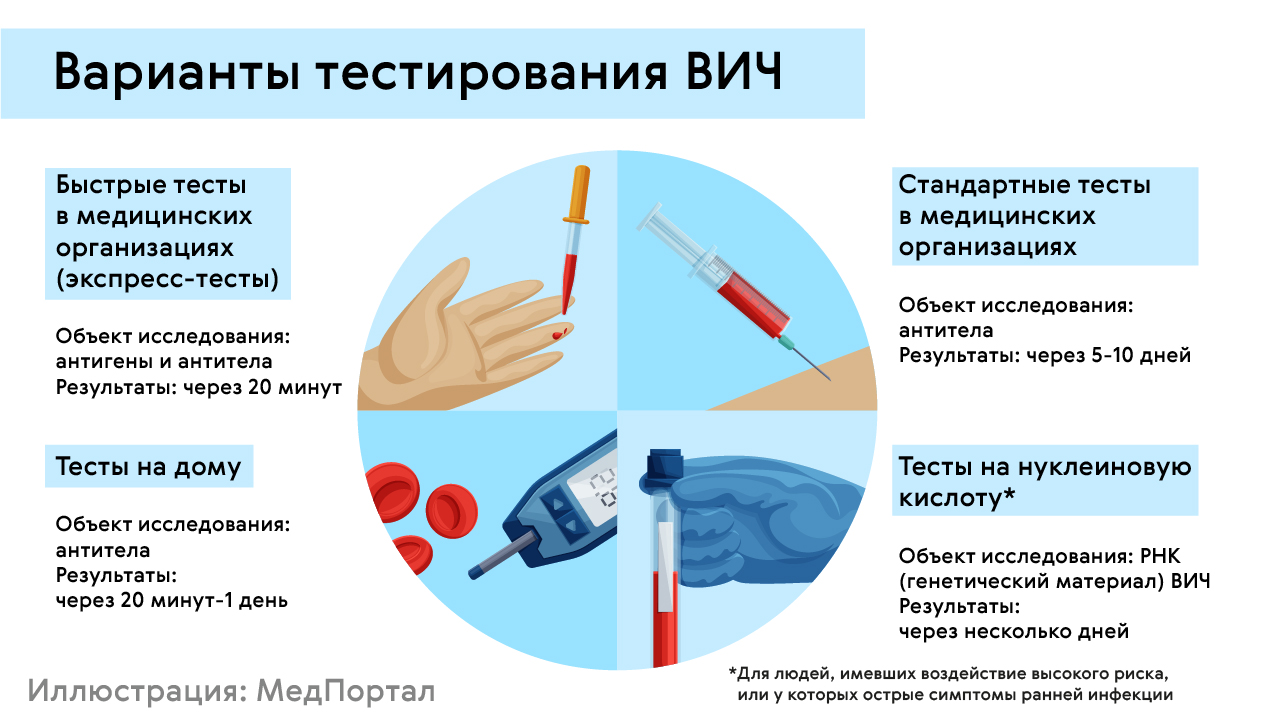
Рисунок 1. Виды тестов на ВИЧ. Источник: МедПортал
Для анализа на ВИЧ могут использоваться образцы крови, слюны или мочи. Образец может проверяться на наличие в нем антител к вирусу или антигенов (белок, входящий в оболочку вируса, вирусная РНК). Разные виды тестов различаются по точности, скорости получения результата и эффективности в зависимости от того, как давно произошло заражение. Самыми быстрыми являются экспресс-тесты: узнать результат можно уже через 20-40 минут. Лабораторные тесты могут выполняться до нескольких дней. При этом лабораторный анализ выявляет вирус уже через 30 дней после заражения. Экспресс-тесты рекомендуют проводить через 4-6 недель после вероятного заражения, а затем контрольно через 3 и 6 месяцев.
Где можно пройти тест на ВИЧ?
В России пройти тест бесплатно можно в государственной поликлинике, в этом случае понадобится консультация врача и направление от него. Можно обратиться в любую частную клинику, но тогда анализ будет платным. Периодически в крупных городах проводятся акции, во время которых экспресс-тестирование делают бесплатно в мобильных пунктах. Также можно сделать экспресс-тест в СПИД-центре или купить тест в аптеке и провести его самостоятельно (рис. 2). Проще всего использовать экспресс-тесты для анализа слюны (OraQuick, США). Также в аптеках продаются тесты по крови: Ретрочек ВИЧ (Индия), ИммуноХром-антиВИЧ 1/2-Экспресс (Россия), ISCREEN-HIV (Китай) и другие.
Разбираемся в видах тестов
Диагностировать ВИЧ можно несколькими разными способами. Самый распространенный — определение антител к вирусу. Этот способ используется при выполнении ИФА-тестов и при экспресс-тестировании. Если результат ИФА-теста положительный, сразу проводят тест методом вестерн-блоттинга. Вестерн-блоттинг используют как подтверждающий ВИЧ анализ, который выявляет антитела к белкам в составе оболочки вируса. В качестве подтверждающего теста также может использоваться ПЦР-анализ. Он выявляет РНК вируса в плазме крови.
Иммуноферментные анализы: смена поколений
Основным способом диагностики ВИЧ является ИФА-тест — иммуноферментный анализ. Его выполняют в лаборатории, проверяя образец крови на наличие антител к вирусу. ИФА считается предварительным анализом, его применяют при массовом тестировании. Он достаточно достоверен, имеет низкую стоимость, технология хорошо отработана. Она развивалась постепенно, и есть четыре поколения ИФА-тестов:
- Первое. Чтобы выявить антитела, проверяют иммунохимическую реакцию на обработанный ультразвуком вирус. ИФА первого поколения имеют невысокую точность и давно не используются.
- Второе. Для теста применяются синтезированные белки, имитирующие антигены ВИЧ. Этот анализ точнее, но в настоящее время также не используется.
- Третье. Имеет высокую точность, если заражение ВИЧ произошло несколько недель назад, и антитела уже вырабатываются в достаточном для анализа количестве. Этот же метод используется при экспресс-тестировании.
- Четвертое. Это двойной, комбинированный анализ: на антитела и на антиген. Для лабораторных анализов сейчас используются ИФА-тесты именно четвертого поколения.
В тестах четвертого поколения антиген (вирусный белок р24) в образце ищут в дополнение к антителам. Его можно выявить спустя две недели после заражения и до появления антител. Когда антитела начинают вырабатываться, тест перестает выявлять белок. Если используется комбинированный метод, диагностировать ВИЧ можно с еще более высокой точностью (достигает 99,8%). Одновременный анализ на антитела и антиген позволяет выявлять вирус быстрее, сокращать серологическое окно, исключать вероятность ложноотрицательного результата.
Экспресс-тесты
Экспресс-тесты используют метод ИФА третьего поколения. Для тестирования не нужно лабораторное оборудование. Тест проводится за 20-40 минут с помощью готовых комплектов материалов. Его результаты позволяют либо исключить заражение ВИЧ, либо получить основание для лабораторного исследования. Если результат экспресс-теста положительный, его обязательно перепроверяют с помощью анализа в лаборатории.
При выполнении экспресс-теста для анализа может использоваться моча, слюна или кровь:
- Тесты по образцу слюны выполняют, проводя пластиной тестирующего устройства по верхней и нижней десне. Пластину помещают в активирующий раствор и считывают результат в течение 20-40 минут после этого (рис. 3).
- Для теста по образцу мочи ее собирают в стерильную емкость, опускают в нее тест-полоску и ждут около 10 минут до оценки результата.
- Экспресс-тестирование по образцу крови выполняется с помощью одноразового устройства. Каплю крови из пальца помещают в специальное окошко на нем. Выполнять тест нужно сразу же после забора крови (в течение 2-3 минут). Для прокола пальца нужно использовать стерильный скарификатор (обычно поставляется в комплекте с тестом). Проводить такой тест лучше в условиях клиники, чтобы исключить риск заражения при проколе кожи и заборе крови.
Показания к проведению экспресс-теста на ВИЧ и где его сделать
Хотя бы один раз сдать анализ на ВИЧ рекомендуется вообще всем людям. В некоторых случаях провести экспресс-тест особенно важно:
- после незащищенного секса;
- после небезопасного использования инъекционных игл, шприцев, небезопасных инъекций или случайных травм, проколов, разрезов в нестерильных условиях;
- если у человека выявлены любые другие передаваемые половым путем инфекции, включая хламидиоз, гонорею, сифилис.
Чтобы пройти экспресс-тест на ВИЧ, нужно обратиться в клинику по месту жительства. Пройти анонимную диагностику также можно в центрах профилактики и борьбы со СПИДом. Такие центры работают во всех крупных городах России. Тестирование в них выполняется бесплатно. Экспресс-тест на ВИЧ можно купить в аптеке и использовать самостоятельно, но лучше обратиться центр СПИД или к врачам по месту жительства, чтобы дополнительно получить консультацию.
Можно ли верить экспресс-тестам на ВИЧ?
Экспресс-тесты на ВИЧ достаточно достоверны. По разным оценкам, их точность может составлять до 99%. Вместе с тем, точность теста зависит от правильности его проведения и от того, сколько времени прошло после заражения. Результат экспресс-тестирования не является основой для постановки диагноза. Даже если он положительный, это потребует дополнительного обследования и консультации врача.
Польза таких тестов в том, что они позволяют быстро и точно обследовать большое количество людей. Это особенно важно в условиях пандемии коронавирусной инфекции, когда плановый и профилактический прием у профильных врачей ограничен. Регулярное экспресс-тестирование позволяет надежно исключать заражение ВИЧ, своевременно выявлять его, принимать взвешенные и безопасные решения относительно своего здоровья.
Экспресс-тесты на ВИЧ. Фото: francofox / Depositphotos
Что делать, если тест положительный?
Если результат теста оказался положительным, нужно сдать подтверждающие анализы, чтобы исключить ошибку. Также нужно проконсультироваться со специалистом в центре профилактики и борьбы со СПИДом. Он расскажет, как встать на учет, как получать лечение, что именно нужно делать. Если человек будет принимать терапию и соблюдать рекомендации врачей, он сможет жить полноценной жизнью, сохранив здоровье и не заражая других людей.
Заключение
Тестирование на ВИЧ — важная часть борьбы с инфекцией. Своевременно выявляя вирус и используя специальную терапию, можно останавливать распространение болезни. Для этого важно, чтобы люди регулярно проходили тесты, даже если признаков ВИЧ у них нет. Экспресс-диагностика позволяет делать это быстро, безопасно и с высокой точностью. Ее можно выполнять самостоятельно, с помощью аптечных тестов, или обращаясь в центры СПИД.
В настоящее время ВИЧ-инфекция у детей является одной из актуальнейших проблем во всем мире.
В настоящее время ВИЧ-инфекция у детей является одной из актуальнейших проблем во всем мире. Первоначально в нашей стране она была обусловлена внутрибольничной заболеваемостью, а в последние годы — рождением детей ВИЧ-инфицированными женщинами. Более 90% детской ВИЧ-инфекции является результатом именно перинатальной трансмиссии вируса.
По данным МГЦ СПИД за последние 10 лет произошло уменьшение числа детей с врожденной ВИЧ-инфекцией. Так, если в 2001 году, когда химиопрофилактика вертикальной трансмиссии ВИЧ-инфекции только начинала проводиться, число ВИЧ-инфицированных детей составляло 8%, то в 2006 году — всего 1,5%. Таких результатов удалось добиться благодаря введению в практику схемы профилактики согласно протоколу от 1996 г. PACTG 076 (Pediatric AIDS Clinical Trial Group), который основан на назначении беременной женщине Азидотимидина — антиретровирусного препарата из группы нуклеозидных ингибиторов обратной транскриптазы.
Однако даже своевременное проведение химиопрофилактики не исключает полностью возможность перинатальной передачи ВИЧ-инфекции от матери плоду.
К факторам, повышающим риск передачи ВИЧ от матери к ребенку, относятся:
родоразрешение через естественные родовые пути (при вирусной нагрузке более 1000 копий/мл перед родами);
При отсутствии профилактики перинатальной передачи ВИЧ, риск заражения составляет 30–40% [3].
Причинами отсутствия химиопрофилактики во время беременности и родов могут быть: диагностика ВИЧ-инфекции только во время родов, употребление наркотических веществ во время беременности, добровольный отказ от профилактики, в т. ч. по религиозным убеждениям, беременность до внедрения в практику профилактики вертикальной передачи ВИЧ и домашние роды.
Особенности клинических проявлений ВИЧ-инфекции у детей определяются стадией онтогенеза, на которой произошло инфицирование плода ВИЧ в организм (внутриутробно или интранатально) и от возраста ребенка в случае постнатального заражения.
При заражении плода в позднем перинатальном периоде или ребенка после рождения течение ВИЧ-инфекции почти не отличается от взрослых.
Целью данной работы является оценка эффективности общей и высокоактивной антиретровирусной терапии (ВААРТ) у детей с врожденной ВИЧ-инфекцией.
Задачи
Нами проанализированы 60 случаев врожденной ВИЧ-инфекции у детей в возрасте от 1 месяца до 7 лет, в т. ч.: 30 амбулаторных карт детей, состоящих на диспансерном учете в московском городском центре СПИД (МГЦ СПИД); 30 историй болезни детей, находящихся на стационарном лечении в МГЦ СПИД.
По результатам анализа амбулаторных карт и историй болезни нами были выявлены следующие наиболее часто встречающиеся клинические проявления врожденной ВИЧ-инфекции у детей: поражение ЦНС, лимфаденопатия, гепатолиенальный синдром, интерстициальные изменения в легких, анемия, гипотрофия, недоношенность.
Поражение ЦНС в нашем исследовании наблюдалось у 75% детей. Установлено, что ВИЧ является не только иммунотропным, но и нейротропным вирусом и проникает через гематоэнцефалический барьер на ранних этапах инфекционного процесса в организме, поражая олигодендроциты и астроциты, нейроциты, микроглию, макрофаги, клетки эндотелия кровеносных сосудов, фибробластоподобные клетки мозга. Указанные клетки имеют рецептор CD4 и считаются прямыми клетками-мишенями для ВИЧ. Патоморфологические изменения головного мозга при ВИЧ-инфекции могут быть охарактеризованы как альтернативно-дистрофические, с периваскулярным отеком, дистрофией нейронов, очаговой демиелинизацией и циркуляторными нарушениями.
У обследованных нами ВИЧ-инфицированных детей наблюдался полиморфизм клинических неврологических проявлений.
В начале заболевания отмечались астеноневротический и цереброастенический синдромы. Для этой стадии СПИДа характерной была ВИЧ-энцефалопатия. Также было установлено, что тяжесть поражения нервной системы более выражена у детей первого года жизни.
ВИЧ-энцефалопатия — тяжелое заболевание, затрагивающее все функции ЦНС. При подострой прогрессирующей энцефалопатии утрачиваются ранее приобретенные умения и навыки. Вялотекущая прогрессирующая энцефалопатия замедляет или прекращает формирование новых навыков, не затрагивая при этом старых. Обе формы прогрессирующей энцефалопатии резко замедляют психомоторное развитие. Дети с непрогрессирующей энцефалопатией продолжают приобретать новые навыки, но медленнее, чем здоровые сверстники.
Одновременно поражение ЦНС проявлялось грубой задержкой психомоторного развития, синдромом гипервозбудимости и гидроцефальным синдромом.
Клиническая манифестация ВИЧ-инфекции у детей разнообразна и зачастую неспецифична. Нами установлено, что лимфаденопатия, ассоциированная с гепатоспленомегалией, является одним из наиболее ранних признаков врожденной ВИЧ-инфекции. Так, персистирующая генерализованная лимфаденопатия выявлена в 64% случаев, а гепатолиенальный синдром — в 38% случаев. Сочетание обоих синдромов наблюдалось у 36% детей.
Интерстициальные изменения в легких были у 25% детей, они развивались в результате многократно перенесенных ранее пневмоний различной этиологии.
Гипотрофия (от I до III степени) была выявлена у 18% больных, недоношенность отмечалась в 14% случаев.
Из сопутствующих заболеваний чаще встречались хронический вирусный гепатит С и туберкулез, а из оппортунистических заболеваний — грибковые поражения кожи и слизистых, пневмоцистная пневмония, герпетическая инфекция, цитомегаловирусная инфекция.
Грибковые поражения кожи и слизистых отмечались у 38% детей.
Наиболее частая этиология — грибы рода Candida.
Чаще всего наблюдался оральный кандидоз, которому сопутствовал ангулярный хейлит, когда в углах рта возникали мацерации, эрозии, трещины. По краям трещин иногда отмечался гиперкератоз. Для детей, больных ВИЧ/СПИДом, характерно рецидивирующее течение орофарингеального кандидоза. В зависимости от степени иммунодефицита (определяется по количеству CD4-лимфоциов), было отмечено возникновение рецидивов через несколько месяцев, недель, а иногда и дней после отмены антимикотической терапии. Продолжительность периодов ремиссии была индивидуальна у каждого больного.
Наиболее опасная оппортунистическая инфекция, пневмоцистная пневмония, наблюдалась у 26% детей. Пневмоцистная пневмония может развиться в любом возрасте, но у наблюдавшихся нами больных почти в половине случаев приходилась на первые 6 месяцев жизни.
Обычно она развивалась остро, проявляясь одышкой и кашлем. Однако в некоторых случаях сначала появлялся кашель, и в течение нескольких дней к нему присоединялось постепенно нарастающее тахипноэ. Вначале появлялось навязчивое покашливание, затем кашель становился коклюшеподобным, особенно в ночное время. У ребенка отмечалась прогрессирующая слабость, снижение аппетита, бледность кожного покрова, цианоз носогубного треугольника. Температура тела в начале заболевания была нормальной или субфебрильной [1, 5].
При физикальном исследовании выявлялись тахипноэ, одышка, влажные и сухие хрипы. При прогрессировании пневмонии, возможно, возникала легочно-сердечная недостаточность.
Диагноз пневмоцистной пневмонии был основан на обнаружении возбудителя в мокроте, в материале, полученном при бронхоальвеолярном лаваже или биопсии легкого. У большинства детей пневмоцистная пневмония сочеталась с другими оппортунистическими заболеваниями.
У ВИЧ-инфицированных детей могут наблюдаться различные поражения кожи.
В 8% случаев была выявлена инфекция кожного покрова, обусловленная вирусом Varicella-Zoster. На фоне иммунодефицита наблюдалось тяжелое генерализованное течение инфекции с полиорганными поражениями.
Цитомегаловирусная инфекция отмечалась у 7% детей. Клинически манифестация заболевания сопровождалась разнообразной симптоматикой — от сиалоаденита и лимфаденита до тяжелых диссеминированных форм.
Хронический вирусный гепатит С был выявлен у 16% детей и обусловлен вертикальной трансмиссией вируса от матери плоду.
Туберкулез отмечался в 5% случаев. Случаи заболевания были обусловлены трансплацентарным путем инфицирования.
Диагностика врожденной ВИЧ-инфекции
Диагноз ВИЧ-инфекции у ребенка может быть установлен при получении двух положительных результатов ПЦР в двух образцах крови, взятых в разные дни. ПЦР-диагностика проводится: в первые 48 часов жизни, в 14 дней жизни, в 1–2 месяца, в 3–6 месяцев [5].
ВИЧ-инфекцию можно исключить: при 2 и более отрицательных результатах ПЦР на ВИЧ (один в возрасте до 1 месяца, один — старше 4 месяцев); при 2 и более отрицательных серологических тестах на антитела к ВИЧ в возрасте старше 6 месяцев при отсутствии грудного вскармливания.
На основании приказа Минздрава РФ № 606 от 19.12.2003 г., ребенок может быть снят с диспансерного учета по ВИЧ-инфекции в возрасте 18 месяцев при отрицательном результате исследования на антитела к ВИЧ методом ИФА, отсутствии гипогаммаглобулинемии, отсутствии клинических проявлений ВИЧ-инфекции.
Лечение
Основным компонентом лечения больных ВИЧ-инфекцией является антиретровирусная терапия, с помощью которой можно добиться контролируемого течения заболевания, то есть состояния, при котором удается остановить прогрессирование болезни. Антиретровирусная терапия должна проводиться пожизненно, непрерывно. В процессе лечения проводятся обследования, цель которых — контроль его эффективности и безопасности. В плановом порядке эти обследования проводятся через 4 и 12 недель после начала лечения, впоследствии — каждые 12 недель.
Лекарственная терапия ВИЧ-инфекции включает в себя базисную терапию (которая определяется стадией заболевания и уровнем CD4-лимфоцитов), а также терапию вторичных и сопутствующих заболеваний [2].
В настоящее время придерживаются рекомендаций, разработанных Рабочей группой по антиретровирусной терапии и лечению ВИЧ-инфекции у детей (создана Национальным центром ресурсов Центра Франсуа-Ксавье Банью, Медицинским и стоматологическим университетом Нью-Джерси (UMDNJ), Управлением ресурсов и служб здравоохранения (HRSA) и Национальным институтом здравоохранения (NIH) США), согласно которым всех ВИЧ-инфицированных детей разделяют на 3 возрастных группы (до 12 месяцев, от 1 года до 5 лет и 5 лет и старше) [5].
Детям до 12 месяцев рекомендуется начинать антиретровирусную терапию, независимо от клинических проявлений, количества CD4-лимфоцитов и уровня вирусной нагрузки.
Детям от 1 года до 5 лет и старше 5 лет проведение антиретровирусной терапии рекомендуется:
при наличии СПИДа или наличии симптомов, соответствующих стадии С и большей части симптомов стадии B (по классификации CDC, 1994 г.), независимо от количества CD4-лимфоцитов и уровня вирусной нагрузки;
детям в возрасте 1 год и старше, которые находятся на стадиях N, A или имеют следующие симптомы стадии В: единственный эпизод тяжелой бактериальной инфекции или лимфоидную интерстициальную пневмонию при уровне CD4-лимфоцитов ≥ 25% у детей от 1 года до 5 лет или уровне CD4-лимфоцитов ≥ 350 клеток/мм3 у детей > 5 лет и уровне вирусной нагрузки ≥ 100 000 копий/мл.
Антиретровирусную терапию можно временно не назначать детям, у которых нет клинических проявлений ВИЧ-инфекции или они слабо выражены, при уровне CD4-лимфоцитов ≥ 25% у детей от 1 года до 5 лет или уровне CD4-лимфоцитов ≥ 350 клеток/мм3 у детей > 5 лет и уровне вирусной нагрузки < 100 000 копий/мл.
ВААРТ назначается ребенку пожизненно.
Терапия проводится не менее чем тремя препаратами с режимом приема 2–3 раза в день.
Применяются следующие группы антиретровирусных препаратов:
Препараты, блокирующие процесс обратной транскрипции (синтез вирусной ДНК на матрице вирусной РНК), — ингибиторы обратной транскриптазы. Среди них выделяют две группы препаратов:
нуклеозидные ингибиторы обратной транскриптазы (НИОТ) (измененные молекулы нуклеозидов), встраивающиеся в синтезируемую цепочку ДНК и прекращающие ее дальнейшую сборку: зидовудин (Азидотимидин)**, фосфазид*, ставудин*, диданозин**, зальцитабин*, ламивудин**, абакавир*, Комбивир (ламивудин + зидовудин);
ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ), блокирующие необходимый для осуществления обратной транскрипции вирусный фермент — обратную транскриптазу: эфавиренз*, невирапин**.
Препараты, блокирующие процесс формирования полноценных протеинов ВИЧ и, в конечном итоге, сборку новых вирусов — ингибиторы протеазы (ИП) ВИЧ: саквинавир, индинавир, нелфинавир**, ритонавир*, лопинавир/ритонавир**.
Препараты, воздействующие на рецепторы, используемые вирусом для проникновения ВИЧ в клетку хозяина, — ингибиторы слияния.
При выборе оптимальной схемы терапии для конкретного больного принимается во внимание: эффективность и токсичность препаратов, возможность их сочетания между собой, переносимость препаратов пациентом, удобство приема препаратов — кратность приема, сочетание антиретровирусных препаратов с препаратами, которые применяются (или, возможно, будут применяться) для лечения имеющихся у пациента вторичных и сопутствующих заболеваний.
Комбинация из двух препаратов НИОТ является основой различных схем антиретровирусной терапии.
Для детей рекомендуются схемы терапии, включающие 2 НИОТ и 1 ИП или 2 НИОТ и 1 ННИОТ.
В дальнейшем, при эффективной ВААРТ, уровень вирусной нагрузки должен быть ниже уровня определения, но возможны подъемы, не превышающие 1000 копий/мл (рис. 1).
В результате проведенного анализа амбулаторных карт и историй болезни детей с врожденной ВИЧ-инфекцией, получающих антиретровирусную терапию, было установлено, что в среднем уже через 3 месяца от начала лечения наблюдалось снижение уровня вирусной нагрузки ниже уровня определения (ниже 400 копий в мл), а количество CD4-лимфоцитов повышалось (рис. 2).
Эффективность специфической терапии определялась:
Если ВААРТ является неэффективной и это не связано с нарушением режима приема препарата, приемом лекарств антагонистов и т. п., рекомендуется проведение теста на резистентность вируса к лекарственным препаратам и назначение новой схемы терапии с учетом результатов этого теста.
На 2007 г. из 169 детей, состоящих на учете в МГЦ СПИД, 100 детей получают ВААРТ. Отсутствие приверженности, т. е. неготовность семьи к проведению ВААРТ, несоблюдение режима приема препаратов было в 1-м случае, что привело к летальному исходу.
Положительный тест на резистентность к ВААРТ был у 5 детей (13%). Схема лечения была пересмотрена.
Клинический пример. М. А., 2 года 11 месяцев. Дата рождения: 18.03.05 г. Находилась в детском отделении с 31.03.05 г. по 3.03.06 г. с диагнозом: ВИЧ-инфекция, стадия вторичных заболеваний IIIВ: генерализованная цитомегаловирусная инфекция, рецидивирующая пневмония, распространенная грибковая инфекция, анемия, энцефалопатия смешанного генеза, грубая задержка психомоторного и физического развития, истощение IV ст., гидроцефальный синдром, глубокая недоношенность, лимфаденопатия, гепатолиенальный синдром.
Ребенок от ВИЧ-инфицированной матери 25 лет, 7 беременностей (5 медицинских абортов), 2 преждевременных родов в домашних условиях, в женской консультации не наблюдалась. Профилактику во время беременности не получала. Вес при рождении 1280 г, рост 42 см. Состояние при поступлении тяжелое за счет острой дыхательной недостаточности, обусловленной пневмонией с ателектазами.
За время нахождения в стационаре многократно болела ОРЗ и пневмониями с обструктивным синдромом. С сентября 2005 г. полисегметарная пневмония рецидивирующего течения, плевропневмония, в ноябре 2005 г. деструктивная правосторонняя пневмония. С января 2006 г. интерстициальные изменения в легких, плевральные спайки.
Иммунный статус на 18.06.05 г.: CD4 – 920 (19%), вирусная нагрузка 6 000 000 копий/мл. С мая 2005 г. проводилась специфическая терапия: Вирасепт + Эпивир ТриТиСи + Калетра. Иммунный статус на 3.03.06 г.: CD4 – 1480 (20%), вирусная нагрузка 7300 копий/мл. На фоне лечения состояние стабилизировалось, ребенок выписан в удовлетворительном состоянии под амбулаторное наблюдение.
Выводы:
Чаще всего врожденная ВИЧ-инфекция проявляется симптомами поражения ЦНС, лимфаденопатией, гепатоспленомегалией.
Из оппортунистических инфекций ведущими являются грибковые поражения кожи и слизистых, пневмоцистная пневмония, а из сопутствующих заболеваний — хронический вирусный гепатит С.
На фоне приема ВААРТ отмечалась положительная клиническая динамика и улучшение специфических лабораторных показателей: на 12–24 неделе лечения количество CD4-лимфоцитов повысилось в среднем на 5% от исходного уровня, в то время как уровень вирусной нагрузки снизился до неопределяемого (< 400 копий/мл).
Отмечался постепенный регресс вторичных заболеваний в результате проводимой специфической терапии в сочетании с ВААРТ.
— отсутствие приверженности;
— развитие резистентности к проводимой терапии (отмечалось в 13% случаев).
Литература
Покровский В. В., Ермак Т. Н., Беляева В. В., Юрин О. Г. ВИЧ-инфекция: клиника, диагностика и лечение. 2000.
Покровский В. В., Ладная Н. Н., Соколова Е. В., Буравцова Е. В., Кравченко А. В. ВИЧ-инфекция. Информационный бюллетень № 30. 2007.
Peter Havens, Russell Van Dyke, Geoffrey Weinberg. Guidelines for the Use of Antiretroviral Agents inPediatric HIV Infection. 2008.
Н. О. Голохвастова, студентка 6 курса МГМСУ, Москва
Статья посвящена исследованию современных эпидемиологических и клинических особенностей острой ВИЧ-инфекции, анализу эффективности лабораторной диагностики. Представлен обзор литературы в сопоставлении с данными собственных наблюдений за 200 пациентами с
Clinical manifestations and challenges of diagnostics of acute HIV infection in adults Yа. S. Ulyanova, E. I. Krasnova, V. V. Provorova, N. I. Khokhlova, O. V. Melnikova, I. Ya. Izvekova
The article covers the study of modern epidemiological and clinical features of acute HIV-infection, as well as analysis of efficiency of laboratory diagnostics. The literature review was presented, in comparison with the data of our own observations of 200 patients who were diagnosed with acute HIV-infection in hospital in 2017–2018. ?
Острая ВИЧ-инфекция (острый ретровирусный синдром, стадия первичных проявлений ВИЧ-инфекции) развивается после инкубационного периода, который продолжается от 3 недель до 3 месяцев после заражения. При диагностике инфекции в эти сроки предоставляется уникальная возможность для раннего начала антиретровирусной терапии (АРВТ) с целью уменьшения вирусной нагрузки, предотвращения развития прогрессирующего иммунодефицита и ограничения дальнейшего распространения инфекции в популяции. Однако диагностика острой ВИЧ-инфекции представляет определенные сложности ввиду отсутствия у нее патогномоничных симптомов, возможных отрицательных результатов иммуноблота в первые недели болезни, и часто инфекция остается нераспознанной врачами.
ВИЧ-инфекция — медленно, неуклонно прогрессирующая антропонозная болезнь, вызываемая вирусом иммунодефицита человека, с контактным механизмом передачи, характеризующаяся прогрессирующим поражением иммунной системы с развитием синдрома приобретенного иммунодефицита.
С начала пандемии ВИЧ-инфекции, т. е. в течение 40 лет, почти 78 млн человек были инфицированы, из них около 39 млн человек умерли [1]. Эпидемиологическая ситуация по ВИЧ-инфекции в Российской Федерации (РФ) в последние годы продолжает оставаться напряженной. В течение последнего десятилетия показатели заболеваемости в РФ росли: если в 2008 г. показатель заболеваемости составил 31,8 на 100 тыс. населения [14], то в 2017 г. — 61,16, в 2018 г. — 59,74 [2]. Показатель пораженности ВИЧ-инфекцией в 2018 г. составил 686,2 на 100 тыс. населения России. Регистрируется рост числа регионов РФ с высокой пораженностью населения ВИЧ-инфекцией (более 0,5% от численности населения): с 22 регионов в 2014 г. до 35 в 2018 г., при этом в них проживает более половины всего населения страны — 59,0%. К наиболее пораженным ВИЧ-инфекцией регионам относится и Новосибирская область. В 2018 г. она заняла 3-е место по уровню заболеваемости в России (135,4 на 100 тыс. населения). В 2017 г., по данным Росстата, ВИЧ-инфекция была причиной более половины всех смертей от инфекционных болезней (57,2%), умирают ВИЧ-инфицированные в молодом возрасте (в среднем — в 38 лет). Ведущей причиной летальных исходов у ВИЧ-инфицированных остается туберкулез [2].
Раннее назначение АРВТ позволяет не допустить развития оппортунистических инфекций, существенно продлить жизнь ВИЧ-инфицированного, улучшить качество жизни больного и профилактировать дальнейшую передачу инфекции [4, 6, 7, 19, 20].
Диагностика ОВИ представляет определенные сложности. Спектр типичных симптомов болезни известен, но патогномоничных среди них нет. Кроме того, в ряде случаев клинические проявления ОВИ могут значительно отличаться от типичного течения как по спектру симптомов, так и по тяжести клинических проявлений [5].
Стадия первичных проявлений ВИЧ следует непосредственно за инкубационным периодом. В это время репликация ВИЧ продолжается, и уже может быть обнаружен первичный ответ на внедрение возбудителя в виде клинических проявлений и/или выработки антител. У большинства пациентов эта стадия ограничивается лишь выработкой специфических антител без клинических признаков инфекции (бессимптомная сероконверсия), но при исследовании крови можно выявить снижение числа CD4-лимфоцитов (Т-хелперов), лейкопению, гипергаммаглобулинемию [7, 9].
Реже первичная инфекция проявляется острым ретровирусным синдромом, напоминающим симптомы гриппа, другой острой респираторной вирусной инфекции (ОРВИ) или инфекционного мононуклеоза [7]. Так, П. Г. Филиппов и соавт. (2017) отметили, что пациенты с ОВИ направлялись и поступали в инфекционный стационар со следующими клиническими диагнозами: острая кишечная инфекция, геморрагическая лихорадка с почечным синдромом, лептоспироз, корь, ОРВИ, ветряная оспа, инфекционный мононуклеоз, токсикодермия. Ни у одного из пациентов на догоспитальном этапе и в приемном отделении стационара не была заподозрена ОВИ [5].
По данным D. L. Braun и соавт. (2015) пациентам с ОВИ при первичном обращении к врачу острый ретровирусный синдром был диагностирован лишь в 38% случаев, остальным больным выставлялись диагнозы: вирусная инфекция, отличная от ВИЧ (например, инфекционный мононуклеоз, ОРВИ), — в 17%, бактериальная инфекция (например, стрептококковый фарингит) — в 6%, гастроэнтерит — в 4%, инфекция, передаваемая половым путем (например, сифилис), — в 3%, другие диагнозы — в 19% [29]. В странах Африки пациенты с ОВИ составляют 1–3% от числа пациентов, поступивших с подозрением на малярию [22].
Материал и методы исследования
В исследование было включено 200 пациентов в возрасте от 18 до 52 лет, поступивших в Государственное бюджетное учреждение здравоохранения городскую инфекционную клиническую больницу № 1 (ГБУЗ ГИКБ № 1) г. Новосибирск в 2017–2018 гг. Обследованы 104 мужчины (52%) и 96 женщин (49%). Диагноз ОВИ верифицировали на основании положительных результатов иммуноферментного анализа (ИФА) на антитела к ВИЧ при отрицательном или сомнительном результате иммуноблота, а также определения в крови количественного содержания РНК ВИЧ методом полимеразной цепной реакции (ПЦР) (вирусной нагрузки, ВН). При постановке диагноза ВИЧ-инфекции учитывалась совокупность клинико-эпидемиологических и лабораторных данных.
Результаты и их обсуждение
В результате проведенного исследования было установлено, что на догоспитальном этапе больным выставлялись различные диагнозы: псевдотуберкулез (35,0%), инфекционный мононуклеоз (14,8%), аллергический дерматит (17,0%), острая кишечная инфекция (12,6%), ОРВИ или грипп (20,6%). В инфекционном стационаре трети этих больных диагноз ОВИ был выставлен лишь по результатам лабораторного обследования, так как проявления и продолжительность имеющихся у них лихорадочного, катарального и диарейного синдромов не выходили за рамки типичных для острых кишечных инфекций или ОРВИ и лишь введенное с 2017 г. обязательное обследование на ВИЧ-инфекцию всех поступающих в ГИКБ № 1 пациентов после присоединения к ней Центра СПИДа позволило диагностировать у них ОВИ.
Манифестное течение ОВИ — неблагоприятный признак быстрого прогрессирования заболевания. В сравнительных когортных исследованиях, оценивающих течение заболевания у пациентов с бессимптомным острым периодом ВИЧ-инфекции и у пациентов с клиническими признаками острого ретровирусного синдрома или неврологическими нарушениями, развитие СПИДа наблюдалось в 4,6 раза чаще при наличии клинической картины инфекционного заболевания [10].
Исследователи отмечают разную частоту симптомов при ОВИ. D. L. Braun и соавт. (2015) выделили 17 типичных для ОВИ симптомов и признаков [29]. По их данным, лихорадка регистрировалась у 88% больных, недомогание/усталость — у 60%, фарингит — у 51%, сыпь — у 47%, лимфаденопатия — у 45%, потеря веса — у 39%, головная боль — у 37%, диарея — у 35%, ночные поты — у 34%, миалгия — у 28%, тошнота — у 26%, артралгия — у 22%, кашель — у 16%, рвота — у 12%, афтозный стоматит — у 12%, неврологические симптомы — у 11%, генитальные язвы — у 3%, повышение сывороточных трансаминаз — у 61%, тромбоцитопения — у 37%. C. S. Wong и совт. (2011) выявляли лихорадку в 91% случаев, сыпь — в 56%, диарею — в 53%, лимфаденопатию — в 41%, головную боль — в 24%, миалгию — в 44%, артралгию — в 29%, потерю веса — в 26%, анорексию — в 21%, фарингит — в 26%, кашель — в 24%, рвоту — в 18%, тонзиллит — в 12%, менингизм — в 6% случаев [23]. По нашим данным, частыми симптомами у госпитализированных в ГИКБ № 1 взрослых 200 больных с ОВИ в 2017–2018 гг. были: лихорадка (99%), экзантема (65,5%), полилимфаденопатия (54,0%). Реже регистрировались диарея (36,0%), фаринготонзиллит (23,0%), афтозный стоматит (6,5%), гепатомегалия или гепатоспленомегалия (8,5%). У 26,5% больных были выявлены вторичные заболевания: у 2 больных — сепсис, у 2 — серозный менингит, у 3 — реактивация цитомегаловирусной инфекции, у 5 — реактивация Эпштейна–Барр-вирусной инфекции, у 2 — проявления Herpes Zoster, у 12 — внебольничная пневмония стрептококковой и стафилококковой этиологии, у 5 — различные формы туберкулеза легких, у 22 — орофарингеальный кандидоз.
Таким образом, по мнению всех авторов, наиболее частым клиническим симптомом у больных ОВИ является лихорадка (88–99%), сопровождающаяся у большинства больных интоксикационным синдромом. Ее продолжительность, по нашим данным, варьировала от 2 до 32 дней (в среднем — 8,6 ± 2,93 суток). Высокая лихорадка регистрировалась у 65,0%, умеренная — у 31,0%, у незначительной доли больных она была субфебрильная (4,0%).
Почти у половины больных ОВИ отмечалась генерализованная лимфаденопатия. По нашим наблюдениям, у больных ОВИ лимфоузлы были увеличены умеренно, не спаяны с окружающими тканями, плотноэластической консистенции, кожа над ними не изменена. Более чем у трети больных отмечалась диарея, она была чаще водянистая, реже кашицеобразный стул, без патологических примесей, от 3 до 15 раз в день.
Редкими проявлениями ОВИ являются разнообразные неврологические проявления. E. Fortin и соавт. описывают двусторонний неврит зрительного нерва при ОВИ [21]. M. A. Ferrada и соавт. — лимбический энцефалит и рабдомиолиз [24]. D. L. Braun и соавт. отмечали тяжелый энцефалит, герпетический менингит, парезы (например, парез лицевого нерва, парез плечевого сплетения), длительное головокружение, острое психическое расстройство, дистальные парестезии, афазию [29], Г. А. Прянишникова — асептический менингит, менингоэнцефалит, острую воспалительную демиелинизирующую полирадикулонейропатию или синдром Гийена–Барре, дистальную сенсорную полинейропатию, нейропатию лицевого нерва [7]. Это единичные случаи при ОВИ, описанные в литературе.
Заключение
Литература
Я. С. Ульянова*
Е. И. Краснова* , 1 , доктор медицинских наук
В. В. Проворова*
Н. И. Хохлова*
О. В. Мельникова**
И. Я. Извекова*, доктор медицинских наук
* ФГБОУ ВО НГМУ Минздрава России, Новосибирск
** ГБУЗ НСО ГИКБ № 1, Новосибирск
Клинико-лабораторные проявления и сложности диагностики острой ВИЧ-инфекции у взрослых/ Я. С. Ульянова, Е И. Краснова, В. В. Проворова, Н. И. Хохлова, О. В. Мельникова, И. Я. Извекова
Для цитирования: Лечащий врач № 9/2019; Номера страниц в выпуске: 70-73
Теги: острый ретровирусный синдром, приобретенный иммунодефицит, диагностика

Как узнать, есть ли у человека ВИЧ? Самый распространенный метод диагностики ВИЧ-инфекции - иммуноферментный анализ (ИФА). Иммуноферментные тест-системы используются для выявления в сыворотке крови антител к ВИЧ.
ВИЧ-инфекция подтверждается двумя разными тестами - скрининговым тестом и подтверждающим тестом. Из-за высокой чувствительности скрининговые тесты могут давать ложноположительные результаты. Поэтому, обычно при получении первичного положительного результата берется тот же образец крови и скрининговый тест дублируется второй раз, и если он опять положительный, только тогда проводится подтверждающий тест другого типа. Подтверждающие тесты проводятся только для образцов крови, которые неоднократно дают положительные результаты (являются "реактивными").
Наиболее распространенный скрининговый тест - иммуноферментный анализ (ИФА). Обычно для него используют в качестве подтверждающего теста иммунный блотинг. Комбинация из двух разных типов тестов гарантирует, что полученные результаты обладают "высокой точностью".
Скрининговые тест-системы используют искусственно созданные белки ВИЧ, которые "ловят" специфические антитела, выработанные организмом в ответ на белки вируса. Как только антитела пойманы, они "могут быть определены реагентами, которые применяются вместе с индикатором, например, ферментом, который приводит к изменению цвета". Изменения цвета считываются машиной, которая и определяет результат. Иммунный блотинг действует по похожей схеме, но для него используется электрическое поле, которое различает различные компоненты на основе их молекулярной массы. Это позволяет определить антитела к специфическим вирусным антигенам, которые затем изображаются на бумаге как различимые "полоски". Современные тест-системы могут определить ВИЧ-инфекцию через 3-5 недель у большинства людей.
Вопросы-ответы:
Если был риск заражения ВИЧ, когда можно сделать тест?
Иммуноферментный анализ (ИФА), который используется для диагностики ВИЧ, может показать результат только через несколько недель после инфицирования. Этот тип анализа определяет не сам вирус, а антитела к нему. У некоторых людей антитела присутствуют в крови в достаточном количестве уже через 2 недели. Тем не менее, у большинства людей образование антител (сероконверсия) занимает больше времени. Чтобы результат теста был достаточно достоверен, необходимо, чтобы прошло около 3 месяцев после рискованной ситуации. Иногда образование антител занимает больше времени - от 3 до 6 месяцев.
Если результат теста отрицательный через 3 месяца, обязательно ли делать повторный тест через 6 месяцев?
У подавляющего большинства людей тест вполне достоверен через 3 месяца (у большинства антитела появляются еще раньше). Можно полностью исключить возможность заражения, сдав анализ через 6 месяцев.
Как долго нужно ждать результатов теста?
Это зависит от особенностей лаборатории, в которой проводиться тестирование. Тест ИФА можно сделать в течение этого же дня, но в большинстве лабораторий этот срок может составлять от 1-2 дней до 2 недель. Учитывая, что ожидание результатов может быть весьма неприятным периодом, лучше всего уточнить этот вопрос заранее, до сдачи анализа. Также можно узнать, не повлияют ли на сроки теста выходные дни и праздничные дни.
Насколько достоверен положительный результат теста?
Иногда у ИФА бывают ложноположительные результаты (примерно в 1% случаев), причиной подобного результата может быть беременность, различные вирусные инфекции, а также простая случайность. После получения положительного результата необходим более точный тест - иммуноблот, по результатам которого и ставится диагноз. Положительный результат иммуноблота после положительного ИФА достоверен на 99,9% - это максимальная точность для любого медицинского теста. Если иммуноблот отрицательный, значит, первый тест был ложноположительным, и на самом деле ВИЧ у человека нет.
Что такое неопределенный (сомнительный) результат?
Если ИФА бывает положительным или отрицательным, то иммуноблот может быть положительным, отрицательным или неопределенным. Неопределенный результат иммуноблота, т.е. наличие в иммуноблоте хотя бы одного белка к вирусу, может наблюдаться, если заражение произошло недавно и в крови еще мало антител к ВИЧ, в этом случае иммуноблот станет положительным через некоторое время. Также неопределенный результат может появиться при отсутствии ВИЧ-инфекции при гепатите, некоторых хронических заболеваниях обменного характера, или при беременности. В этом случае, либо иммуноблот станет отрицательным, либо будет обнаружена причина неопределенного результата.
Нужно ли при поступлении на работу сдавать тест на ВИЧ?
По законодательству РФ обязательным освидетельствование на ВИЧ может быть только для доноров крови, иностранных граждан и лиц без гражданства, желающих въехать на территорию РФ сроком свыше трех месяцев, а так же медицинский персонал, работающий непосредственно с кровью; лица, находящиеся в местах лишения свободы. Все остальные граждане сдают тест на ВИЧ добровольно.
Читайте также:

