Полинейропатия при отравлении угарным газом
Обновлено: 18.04.2024
Энцефалопатия при отравлении, утоплении у ребенка
а) Экзогенная токсическая энцефалопатия. Большая группа экзогенных токсических энцефалопатий вызывается введением извне веществ, включающих все яды в составе медицинских препаратов, легкие наркотики, передозировку с целью суицида, преднамеренное отравление, укусы животных и насекомых, отравление токсинами, содержащимися во внешней среде, такими как афлатоксины, тяжелые металлы и инсектициды, а также токсинами бактерий.
Источник экзогенных ядов не всегда легко выявить, например, в случае купания новорожденных в антисептике гексахлорофене, при применении несбалансированных смесей аминокислот с высоким содержанием глицина, попадании в организм сульфида водорода при сжигании руды (шлаков) или алюминия, содержащегося в воде для диализа, проводимого детям с хронической почечной недостаточностью (Moreno et al., 1991).
Возможно селективное повреждение определенных групп клеток центральной нервной системы. Тяжелые металлы, такие как медь, марганец, железо и таллий, наряду с сероводородом поражают базальные ганглии. Определенные метаболические заболевания (интермиттирующая болезнь кленового сиропа, болезнь Хартнупа, аргинино-сукцинатная аминоацидемия, энцефалопатия Ли) преимущественно поражают мозжечок. Поражение коры может развиваться при воздействии пентазоцина, гиосцина или налидиксовой кислоты или при порфирии. Отравление свинцом и порфирия также могут селективно поражать клетки передних рогов спинного мозга.
б) Энцефалопатия при отравлении свинцом. Отравление свинцом остается значимой проблемой детского возраста. Во многих странах в различные периоды времени предпринимались меры по предотвращению отравлений свинцом. Шпатлевка и красители представляют основную опасность, другими источниками являются вода, транспортируемая по свинцовым трубам, керамические сосуды, покрытые свинцовой глазурью, аккумуляторы в случае сгорания (Dolcourt et al., 1981), загрязнение атмосферы автомобильными выхлопами или соседство плавильных заводов или фабрик по производству аккумуляторов (Rutter, 1980). Тени для век, содержащие сульфит свинца, применялись детьми в некоторых странах третьего мира и являлись причиной отравлений среди иммигрантов в Великобритании.
Отравления свинцом встречаются преимущественно у детей ясельного возраста, проживающих в неблагоприятных социо-экономических условиях, или в случаях извращенного аппетита, когда свинец попадает в организм в виде соскобленной краски. Большая часть абсорбированного свинца связывается с растущими костями, некоторое количество накапливается в волосах и ногтях. Только небольшое количество свинца попадает в головной мозг, где он откладывается преимущественно в коре и центральном сером веществе. Считается, что свинец оказывает токсическое воздействие на глутматэргические синапсы, в частности моторные рецепторы М-метил-В-аспартатного типа являются мишенью прямого воздействия Pb ++ на головной мозг (Toscano и Guil-arte, 2005).
Практически весь абсорбированный свинец в итоге экскретируется с мочой, а уровень свинца в крови и моче является показателем концентрации токсина. Допустимый уровень остается предметом дискуссии. В 1960-х и 70-х годах допускался уровень 30-60 мкг/дл, но в 1985 г. показатель был снижен до 25 мкг/дл, а в настоящее время Комитетом американской академии педиатрии по воздействию окружающей среды на здоровье (1993) рекомендован уровень менее 10 мкг/дл. Даже низкий уровень свинца (ниже 10-25 мкг/дл) частично ингибирует синтез гема и может стать причиной когнитивных и поведенческих нарушений (Rutter, 1980). При уровне, превышающем 70 мкг/дл, рекомендовано немедленное проведение хелатной терапии (Американская педиатрическая академия, 1993).
Свинец ингибирует множество сульфгидрильных ферментов и воздействует на синтез гема, что приводит к ингибированию дегидратации дельта-аминолевуленовой кислоты в эритроцитах (чувствительного показателя субклинических отравлений свинцом). Ингибирование копропорфириноксидазы приводит к повышению экскреции копропорфирина III.
Патологические изменения при отравлении свинцом характеризуются распространенным повреждением капилляров с последующим интерстициальным отеком головного мозга. Повреждение аксонов преобладает в периферических нервах, миелин которых остается непораженным.
Ранние симптомы отравления свинцом часто имеют неопределенный и неспецифичный характер. В течение нескольких недель ребенок становится раздражительным или апатичным и бледным, может быть нарушена координация, утрачены недавно приобретенные навыки. Отмечаются запоры и плохой аппетит. Практически всегда присутствует железодефицитная анемия.
Острая энцефалопатия чаще всего встречается в возрасте от 12 до 36 месяцев. Внезапно возникающие повторяющиеся генерализованные судороги и нарушение сознания сменяют неопределенные симптомы продромального периода. Выявляются признаки повышения внутричерепного давления в виде выбухающего родничка и расхождения швов, которые встречаются чаще, чем отек диска зрительного нерва. Часто отмечается ригидность затылочных мышц. В некоторых случаях развивается мозжечковая атаксия, возможен неврит зрительного нерва с внезапной утратой зрения. Часто рассматривается диагноз острого менингоэнцефалита.
Отравление свинцом может проявляться не только острой энцефалопатией и периферической нейропатией. Снижение общего коэффициента IQ, нарушение мелкой моторики и зрительно-моторной реакции, а также изменения поведения отмечались у детей, с концентрацией в крови свинца 10-30 мкг/дл, у детей с повышением содержания свинца в волосах или молочных зубах и у детей с повышением свободного протопорфирина эритроцитов.
в) Энцефалопатия при ожогах жидкостью. При такой энцефалопатии ребенок может перенести ошпаривание жидкостью, но спустя несколько часов у него развивается тремор рук, судороги (часто ошибочно диагностируемые как фебрильные судороги), потеря сознания, гиперпирексия и гипертензия, что может привести к смерти или тяжелой инвалидности в случае выживания. Задержка жидкости у детей при минимальном обваривании (не ожоге) чрезвычайно выражена, и пептиды в содержимом ожогового пузыря могут оказывать вазоактивное действие в дополнение к высвобождению пептидов стресса и антидиуретического гормона, что приводит к отеку мозга, который практически необратим.
Ожоговое вздутие возникает одновременно с энцефалопатией и уменьшается при применении маннитола одновременно с выздоровлением ребенка. Вероятной причиной заболевания является использование осмотически несбалансированных растворов для внутривенного введения в присутствии антидиуретического гормона. При современном подходе к поддержанию жидкостного баланса такое состояние развивается редко.
г) Энцефалопатия при ожогах. Неврологические проявления возникают у 5% (Mohnot et al., 1982) — 14% (Antoon et al. 1972) детей с ожогами. Такая энцефалопатия может возникать через 48 часов или через несколько недель после ожога. Только тяжелые ожоги (более 30% поверхности тела) сопровождаются неврологическими симптомами. К неврологическим проявлениям относятся сонливость или кома, генерализованные или парциальные припадки, в некоторых случаях галлюцинации и изменения личности. У 3 из 13 детей отмечалось рецидивирующее течение, у одного ребенка на КТ было выявлено временное расширение желудочков мозга (Mohnot et al., 1982).
д) Энцефалопатия после утопления. Утопление является одной из наиболее частых причин гипоксии и причиной приблизительно 10% случайных смертей в детском возрасте (Orlowski, 1987, Shaw и Briede, 1989). Кроме острой асфиксии утопление сопровождается вдыханием воды. При утоплении в пресной воде жидкость проникает в систему циркуляции и приводит к развитию гемолиза, гипонатриемии и гипопротеинемии. Терминальным состоянием часто является фибрилляция желудочков. При утоплении в соленой воде отмечаются другие последствия. Соленая вода является чрезвычайно сильным раздражителем альвеолярной мембраны в связи с ее гипертонической концентрацией и приводит кмассивному отеку легких. В связи с утечкой из сосудистого русла большого количества жидкости могут развиваться гиповолемический шок и гипотензия.
Установлено, что 32% пациентов с остановкой сердца и дыхания после утопления могли быть спасены при оказании помощи на догоспитальном этапе (Quan et al., 1990). Пациенты, у которых утопление длилось более 9 минут или потребовалась реанимация в течение более чем 25 минут, умирают или становятся тяжелыми инвалидами.
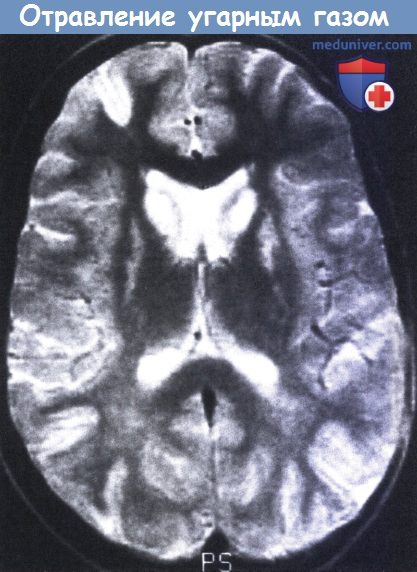
Отравление угарным газом 11 -летней девочки, вызванное поломкой системы отопления.
Отмечалось типичное двухфазное течение с вторичным ухудшением и восстановлением сознания в итоге.
У девочки сохранилась двусторонняя ригидность и значимое ухудшение интеллекта.
На МРТ в Т2-режиме выявляется двусторонний интенсивный сигнал в области головки хвостатого ядра.
Отмечены также два небольших участка с аномальным сигналом в правой лобной и обеих теменно-затылочных областях.
е) Энцефалопатия при отравлении угарным газом. Отравление угарным газом приводит к гипоксии за счет соединения СО с гемоглобином с образованием карбоксигемоглобина, который хуже диссоциирует, препятствуя таким образом доставке кислорода в ткани и оказывая воздействие на работу цитохрома (Crocker и Walker, 1985). В связи с использованием в современном домашнем хозяйстве пены отравление цианидом водорода может сочетаться с отравлением угарным газом, что усиливает гипоксию. Цианид водорода присутствовал в 26 из 64 посмертно взятых образцов крови. Уровень цианида водорода варьировал от 0,8 до 39,2 мкг/л, а карбоксигемоглобина — от 16% до 85% (Wardaszka et al., 2005).
Легкая интоксикация приводит к головным болям, рвоте, потливости и одышке. Тяжелая интоксикация приводит к коме, кровоизлияниям в сетчатку, судорогам и нарушениям сердечного ритма. Отравление обычно происходит в связи с поломкой отопительного оборудования или при воздействии выхлопных газов. В некоторых тяжелых случаях отмечается отсроченная энцефалопатия (Zagami et al., 1993). Отсроченная энцефалопатия развивается через 14-45 дней после выхода из острой стадии отравления. Клинические проявления включают когнитивные нарушения, акинетический мутизм, несостоятельность сфинктеров, атаксическую походку и экстрапирамидные синдромы, к которым относятся хорея, дистония и паркинсонизм (Hsiao et al., 2004).
По результатам одного из исследований описано 14 пациентов, средний возраст которых составил 8,2 года, а пик частоты заболевания приходился на зимние месяцы (Fleta Zaragozano et al., 2005). Все отравления возникали при нахождении в помещении с плохой вентиляцией, причиной их являлось вдыхание газа, образовавшегося при неполном сгорании органического топлива (угля, пропана или бутана). Отмечались желудочно-кишечные (тошнота, рвота, боли в животе) и неврологические симптомы (головокружение, головная боль и нарушение уровня сознания). Выявлялось повышение уровня карбоксигемоглобина в крови (от 4,8% до 27,6%). У всех пациентов отмечался благоприятный исход.
На КТ часто выявляется диффузная лейкоэнцефалопатия с распространенной демиелинизацией и/или двусторонними деструктивными повреждениями бледного шара в виде областей пониженной плотности, которая вначале может усиливаться после введения контраста (Vieregge et al., 1989). Наиболее частой находкой на МРТ является двустороннее симметричное повышение плотности белого вещества, которое более явно в области полуовального центра, с относительно интактными височными долями и передними частями лобных долей; изменения выявляются у всех пациентов в Т2-режиме и FLAIR-режиме. Может развиваться атрофия коры мозга, легкая атрофия полушарий мозжечка и червя.
Повреждения базальных ганглиев встречаются не у всех пациентов, имеют двусторонний характер, чаще всего затрагивают бледный шар, реже — скорлупу и хвостатое ядро. повреждения выглядят как снижение плотности в Т1-режиме и повышение плотности в Т2- и FLAIR-режимах (Durak et al., 2005).
Остаточные нарушения часто развиваются после острого отравления угарным газом и включают экстрапирамидные проявления, такие как хореоатетоз, брадикинезия и тремор, когнитивные нарушения, дисфазия и диспраксия, судороги и периферическая нейропатия (Snyder, 1970; Davous et al., 1986).
Лечение состоит в выводе пациента из места с повышенным содержанием угарного газа, поддерживающей терапии и гипербарической оксигенации (Cregler и Mark, 1986).
Периферическая полиневропатия при отравлении - признаки, причины
Аксонопатия проявляется в дегенерации аксонов, миелиновых оболочек, неполном выздоровлении и "сухоточной" невропатии.
Примеры веществ, которые могут ее вызывать: акриламид (сенсорная, двигательная), углеводороды (n-гексан, метил-n-бутил [сенсорно-двигательная и вегетативная с локализацией по типу "носков и перчаток"]), сероуглерод (сенсорно-двигательная), трио-крезилфосфат (двигательный паралич), металлы (таллий, мышьяк, ртуть и платина [двигательная]), колхицин, подофиллин, винкристин, таксол, этанол, вакор, дисульфирам, изониазид, закись азота, метронидазол и дапсон.
При миелопатии аксон остается целым, но миелин разрушается. Нарушаются проприоцепция, осязание и восприятие вибраций (крупные волокна). Болевые, температурные и вегетативные реакции интактны, наблюдаются арефлексия и быстрое выздоровление.
К вызывающим такую патологию агентам относятся свинец (двигательная невропатия, слабость в запястьях), жостер (восходящий паралич), дифтерийные токсины, гексахлорофен, амиодарон и трихлорэтилен.
Нейронопатия может вызываться доксорубицином (ганглии задних корешков, вегетативные ганглии) и пиридоксином (потеря чувствительности, атаксия).
К токсинам, нарушающим функцию нервов без их повреждения, относятся ботулинотоксин, столбнячный токсин, стрихнин, яды аспидов и паука "черная вдова". Некроз базальных ганглиев вызывается метанолом, дисульфирамом, угарным газом и 1-метил-4-фенил-1,2,3,6-тетрагидропиридином (МРТР) (сконструированные психоактивные препараты).

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Токсикология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Полинейропатия (ПНП) (информация для пациента)
Полинейропатия - одна из самых распространенных болезней периферической нервной системы.
Что такое полинейропатия?
Полинейропатии - это группа заболеваний, характеризующаяся множественным и диффузным поражением корешков, сплетений и периферических нервов.
- чувствительные симптомы: пациента беспокоят онемение, покалывание, жжение, "ползанье мурашек" в кистях и/или стопах; неустойчивость при ходьбе, усиливающаяся в темноте и при закрывании глаз;
- двигательные симптомы: развивается неловкость, слабость в кистях и/или стопах; похудание мышц рук и ног; нарушение мелкой моторики (сложности при застегивании пуговиц и молнии, завязывании шнурков и т.д.); затруднения при ходьбе ("шлепанье" стоп, трудности при подъеме и спуске с лестницы и т.д.);
- вегетативные симптомы: колебание цифр артериального давления, "перебои" в работе сердца, запоры или диарея, сухость кожи или повышенная потливость, снижение либидо, нарушение эрекции.
При полинейропатии может происходить как изолированное поражение определенного типа нервных волокон, так и их сочетание, что приводит к появлению разнообразной клинической картины.
- острые полинейропатии (развитие в течение < 4-х недель): наиболее частой причиной является синдром Гийена-Барре;
- подострые полинейропатии (развитие в течение 4-8 недель);
- хронические полинейропатии (развитие в течение > 8 недель): частыми причинами является сахарный диабет, злоупотребление алкоголем, недосток витаминов группы В, хроническая воспалительная демиелинизирующая полинейропатия, наследственные причины и др.
- соблюдение диеты, неправильное питание, вегетарианство, приводящие к развитию дефицита витаминов группы B12;
- проведение химиотерапии, использование нейротоксичных препаратов, реже - интоксикация тяжелыми металлами и др.;
- аутоиммунное поражение периферических нервов с развитием дизиммунных нейропатий (синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические полинейропатии, мультифокальная моторная нейропатия и др.);
- хронические соматические заболевания: системные аутоиммунные заболевания соединительной ткани (системная красная волчанка, ревматоидный артрит, болезнь Шегрена и др.), хроническая почечная или печеночная недостаточность, патология щитовидной железы и др.;
- инфекционные заболевания (Лайм-боррелиоз, ВИЧ-инфекция, нейросифилис);
- онкологические заболевания с развитием паранеопластического процесса;
- наследственные нейропатии (наследственные моторно-сенсорные нейропатии, наследственная нейропатия со склонностью к параличам от сдавления, транстиретиновая семейная амилоидная полинейропатия, порфирийная полинейропатия и др.).
Важно как можно раньше уточнить причину полинейропатии, т.к. от этого зависит прогноз и тактика лечения.
- электронейромиография (ЭНМГ) - основной инструментальный метод диагностики болезней периферических нервов, который не только подтверждает факт поражения нервов, но и определяет характер их повреждения (демиелинизирующий, аксональный, с блоками проведения).
В сложных диагностических случаях врач может рекомендовать проведение УЗИ периферических нервов, МРТ сплетений с контрастированием, диагностическую люмбальную пункцию, морфологическое исследование нерва (биопсия).
- комплексное лабораторное исследование крови: минимальный объем - развернутый общий и биохимический анализ крови, RW, анти-ВИЧ, HBsAg и анти-HCV, уровень витаминов В1, В6, В9, В12, гомоцистеин (при необходимости, в каждом случае индивидуально, спектр лабораторного обследования расширяется)
- при подозрении на наследственную нейропатию - молекулярно-генетический анализ (поиск мутаций в гене PMP22, панель "нервно-мышечные заболевания" или полное геномное секвенирование) и т.д.;
- электрофорез белков сыворотки и мочи с иммунофиксацией + freelite;
- люмбальная пункция с общим анализом ликвора;
- инструментальное общесоматическое обследование, в том числе онкоскрининг (КТ легких, УЗИ молочных желез, маммография, УЗИ простаты и мошонки, ЭГДС, колоноскопия, УЗИ органов брюшной полости и малого таза, ПЭТ-КТ и т.д.).
План обследования составляется индивидуально!
Важно помнить, что в каждом третьем случае после тщательного обследования уточнить причину полинейропатии не удается – в этом случае диагностируется идиопатическая полинейропатия.
Какие методы лечения разработаны при полинейропатии?
С позиций доказательной медицины не для всех полинейропатий разработано патогенетическое лечение.
Так, при диабетической полинейропатии, прежде всего, необходим тщательный контроль уровня глюкозы крови и соблюдение всех рекомендаций лечащего эндокринолога.
При токсической, например, алкогольной полинейропатии, лечение начинается с полного отказа от вредной привычки.
При обнаружении дефицитарной полинейропатии проводят витаминотерапию, а также устраняют причины, вызывающие развитие заболевания.
Патогенетическая терапия (т.е. терапия, направленная на коррекцию механизмов развития заболевания) является основной в лечении дизиммунных полинейропатии (синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические полинейропатии, мультифокальная моторная нейропатия и др.). В зависимости от типа дизиммунной нейропатии, в индивидуальном порядке, учитывая все нюансы заболевания, подбирается оптимальный метод лечения или их сочетание. Разработаны следующие методы патогенетической терапии дизиммунных нейропатий: гормонотерапия (применение высоких доз глюкокортикостероидных препаратов), высокообъемный плазмаферез, высокодозная внутривенная иммунотерапия, а также применение цитостатиков и препаратов моноклональных антител.
- Транстиретиновая семейная амилоидная полинейропатия (ТТР-САП) – трансплантация печени, стабилизация молекулы транстиретина;
- Болезнь Фабри – фермент-заместительная терапия;
- Порфирийная полинейропатия – аргинат гема.
- Болезнь Рефсума – диетотерапия, плазмаферез.
Симптоматическая терапия используется для устранения неприятных чувствительных ощущений (онемения, жжения, жгучей боли) при полинейропатии. Рекомендованы местные анестетики, антиконвульсанты, антидепрессанты, опиоидные анальгетики, а также психотерапия.
Восстановительно-реабилитационные методы лечения (чрескожная электронейростимуляция, акупунктура, биологическая обратная связь, интервенционные методы, массаж, физиотерапия, баланстерапия, роботизированная терапия) занимает важное место в коррекции неврологических нарушений при полинейропатии.
Если у вас есть симптомы полинейропатии или вам поставлен диагноз "Полинейропатия", вы можете пройти комплексное обследование в центре заболеваний периферической нервной системы ФГБНУ НЦН, где вам помогут уточнить диагноз, выявить причины поражения периферических нервов и назначат терапию с позиций доказательной медицины.
Для ФГБНУ НЦН данное направление издавна является одним из приоритетных. Здесь было создано первое в стране отделение нейрореанимации, которое славилось уникальной методологией ухода за пациентами с тяжелыми формами полинейропатий, нуждающимися в длительной искусственной вентиляцией легких. Несколько десятилетий назад были проведены уникальные работы по диагностике и лечению отдельных форм нейропатий: наследственных, дифтерийной, дизиммунных и др. Здесь впервые в СССР был внедрён плазмаферез как метод лечения аутоиммунных заболеваний нервной системы. Накоплен уникальный отечественный опыт лечения и реабилитации больных с синдромом Гийена-Барре, тяжелыми формами ХВДП и нейропатий другого генеза.
В состав центра заболеваний периферической нервной системы входит 13 специалистов, из них 10 неврологов и 3 эндокринолога. Все неврологи владеют методиками ЭНМГ-исследования.
Сотрудники центра заболеваний периферической нервной системы консультируют пациентов амбулаторно в рамках ОМС и на коммерческой основе.

Что такое "Алкогольная полинейропатия"?
"Алкогольная полинейропатия " – следствие прямого токсического воздействия этанола и его метаболитов на периферические нервы с преимущественным поражением тонких слабо миелинизированных и немиелинизированных волокон, проводящих болевую, температурную чувствительность и обеспечивающие вегетативно-трофические функции.
Как часто встречается это заболевание среди населения России?
В России, согласно официальным данным, злоупотребляет алкоголем около 5% населения в возрасте старше 18 лет, что составляет порядка 7,5 миллионов человек. Согласно отчету ВОЗ, в 2017 г. наша страна находилась на четвертом месте по количеству потребляемого алкоголя на душу населения (13,9 л чистого алкоголя в год), уступая Литве, Белоруссии и Молдове. При этом в России чаще употребляют крепкие спиртные напитки, тогда как в других европейских странах предпочтение отдается пиву и вину. По отношению к полинейропатиям другого генеза, доля алкогольного поражения периферических нервов составляет около 40%. У 76% пациентов, страдающих алкогольной зависимостью более 5 лет, согласно литературным данным, присутствуют явные клинические признаки алкогольной полинейропатии; при этом субклиническое ("стёртое", "скрытое") поражение нервов по данным электронейромиографии (ЭНМГ) выявляются у 97–100% больных, хронически употребляющих алкоголь, то есть у подавляющего большинства.
- возникало ли у Вас ощущение того, что Вам следует сократить употребление спиртных напитков?
- вызывало ли у Вас чувство раздражения, если кто-то из окружающих (друзей, родственников) говорил Вам о необходимости сократить употребление спиртных напитков?
- испытывали ли Вы чувство вины, связанное с употреблением спиртных напитков?
- возникало ли у Вас желание принять спиртное как только Вы просыпались после имевшего место употребления алкогольных напитков?
Интерпретация результатов: за каждый ответ "ДА" - 1 балл.
Сумма 2 и более баллов соответствует ЗНАЧИМОМУ ЗЛОУПОТРЕБЛЕНИЮ АЛКОГОЛЕМ. Вам необходимо пересмотреть свой образ жизни и исключить пагубные последствия токсического воздействия алкоголя на организм, в частности - полинейропатию.
Да, я набрал(а) больше 2х баллов, но какие симптомы беспокоят пациентов с алкогольной полинейропатией?
Первые признаки болезни могут быть замечены пациентами не сразу, так как именно для этого вида полинейропатий характерно замедленное прогрессирование симптомов в течение нескольких лет. Реже клиника может развиться остро, во время или после запоя.
- чувствительные симптомы: онемение, покалывание, "жжение", "горение", боль, "ползанье мурашек" в стопах, голенях, а в дальнейшем и в кистях; снижение чувствительности в стопах - "не чувствую как надеваю обувь, не чувствую пол"; неустойчивость при ходьбе, усиливающуюся в темноте и при закрытых глазах;
- двигательные симптомы: развивается слабость в мышцах стоп, голеней, далее может присоединиться слабость в мышцах кистей (нарушение мелкой моторики); затруднение при ходьбе, "шлепанье" стоп;
- вегетативная симптоматика: колебание цифр артериального давления; "перебои" в работе сердца; запоры, диарея; сухость кожных покровов или потливость; нарушение эрекции и снижение либидо;
- симптомы сопутствующего поражения центральной нервной системы: ухудшение памяти; спутанность сознания; снижение интеллекта; дезориентация; равнодушие к близким и окружающим; невнимательность; сонливость.
Клиническая картина и "набор" симптомов могут варьировать. У 42% с установленным диагнозом "Алкогольная полинейропатия" выявляется нейропатический болевой синдром.
Есть ли факторы риска развития данного заболевания?
Определенно есть!
Самым главным фактором является частота употребления алкоголем. Выделяют 3 когорты пациентов злоупотребляющих алкоголем: эпизодически пьющие (период трезвости более 5 дней, без запойных состояний), часто пьющие (употребление алкоголя более 3 раз в неделю с похмельем более 1 раза в неделю) и постоянно пьющие (ежедневное употребление алкоголя, без трезвости). Было установлено, что пациенты из групп "часто пьющие" и "постоянно пьющие" имеют более высокие показатели по выявлению полинейропатии (29,6% и 29,9% соответственно), чем группа пациентов "эпизодически пьющих" (11,3%). Субъективные полиневритические симптомы развивались после относительно короткой продолжительности злоупотребления (1-5 лет), а признаки тяжелой полинейропатии развивались после злоупотреблением алкоголя более 10 лет.
Женский пол повышает риск развития более тяжелой полинейропатии. Такие гендерные различия обусловлены более высокой скоростью всасывания алкоголя и, как следствие, более высоким уровнем его в крови у женщин, чем у мужчин. Женское привыкание и полноценная зависимость от спиртного развиваются намного быстрее, чем у мужчин. Если у мужчин хронический алкоголизм (первая-вторая стадия) формируется через 6-12 месяцев ежедневного пьянства, то для женщин достаточно 3-6 месяцев.
Генетический фактор риска проявляется, прежде всего, в наследственной тяге к алкоголю, которая может из поколение в поколение приводить к развитию алкогольной полинейропатии и поражению других органов и систем.
Неполноценность питания и дефицит витаминов группы В часто сопутствуют злоупотреблению алкоголем. Доказано, этанол уменьшает всасывание витаминов в тонком кишечнике, уменьшает "печеночные" их запасы, нарушает процессы фосфорилирования и образования активных форм витаминов. Дефицит витаминов группы В - дополнительная причина поражения периферических нервов, которая совместно с токсическим воздействием алкоголя усугубляет течение полинейропатии.
Нарушение функции печени обусловлено долгим периодом приема алкоголя или присоединением других сопутствующих заболеваний. Вследствие этого возникает жировой гепатоз, который со временем может трансформироваться в алкогольный гепатит и цирроз печени. Печеночная недостаточность является отдельной причиной поражения периферических нервов, а при алкогольном её генезе приводит к грубой полинейропатии.
Какой вид алкоголя повышает риск развития полинейропатии?
Любой вид алкоголя содержит этанол и его метаболиты, преимущественно ацетальдегид, который обладает прямым токсическим воздействием на периферические нервы. Ученые из медицинского центра детоксикации Маугери провели сравнительный анализ употребляемых спиртных напитков у своих пациентов. Было выяснено, что употребление вина, по сравнению с употреблением пива, вызывает больший риск развития полинейропатии. Возможно, это связано с наличием примесей, которые добавляют производители вин в свой продукт. Других сравнительных исследований на данную тематику не производилось.
Каков механизм поражения нервов при употреблении алкоголя?
Алкоголь поступает в кровь уже через 5 минут после приема внутрь и достигает пика после 30–90 минут. Этанол и его токсичные метаболиты влияют на жизнедеятельность нейронов. Свободные кислородные радикалы нарушают функцию клеточных структур, в первую очередь эндотелия сосудов, вызывая эндоневральную гипоксию и приводя к поражению аксонов нервов. Кроме того, этанол снижает синтез и нарушает нормальную конфигурацию белков цитоскелета нервного волокна, замедляет аксональный транспорт.
- электронейромиографию, которая позволяет оценить функциональное состояние двигательных и чувствительных волокон периферических нервов, определить характер их повреждения;
- общий анализ крови;
- развернутый биохимический анализ крови;
- гликированный гемоглобин и глюкозотолерантный тест;
- анализ крови на ВИЧ, RW, гепатит В и С;
- анализ крови на уровни витаминов В1, В6, В9, В12, гомоцистеин;
- ревмо-пробы (ревмо-фактор, антинейрональные антитела ANCA, антинуклеарный фактор, антитела к ядерным антигенам АNA, антитела к циклическому цитруллинированному пептиду, антинуклеарные антитела и т.д.);
- антинейрональные антитела (анти-Нu, анти –CV2/ CRMP-5).
- электрофорез белков сыворотки и мочи с иммунофиксацией + freelite.
- кардиоваскулярные тесты, оценка вариабельности ритма сердца, тилт-тест;
- вегетативные вызванные потенциалы;
- конфокальная микроскопия роговицы;
- количественное сенсорное тестирование;
- панч биопсия кожи с оценкой состояния интраэпидермальных тонких нервных волокон.

Какое лечение может назначить невролог?
Основным и главным этапом лечения является полный отказ от употребления алкогольной продукции. Полезным будет наблюдение у нарколога.
Патогенетическая терапия алкогольной полинейропатии на данный момент не разработана. Полноценное сбалансированное питание с достаточным количеством витаминов и белка и другие изменения образа жизни (отказ от курения, нормализация массы тела) сами по себе способствуют значительному улучшению состояния пациентов с алкогольной болезнью.
В случаях сопутствующего дефицита витаминов группы В назначаются витамины В1 (тиамин), В6 (пиридоксин), В9 (фолиевая кислота), В12 (цианокобаламин).
При наличии нейропатического болевого синдрома назначаются препараты по симптоматикой его коррекции: антидепрессанты (амитриптилин, дулоксетин, венлафаксин) и антиконвульсанты (габапентин, прегабалин).
Восстановительно-реабилитационные методы лечения (чрескожная электронейростимуляция, миостимуляция, акупунктура, биологическая обратная связь, массаж, физиотерапия, баланстерапия, роботизированная терапия) занимает важное место в коррекции полиневритических нарушений.
Если у вас есть симптомы полинейропатии и по опроснику GAGE вы набрали 2 и более балла, то вам крайне необходимо обратиться за специализированной медицинской помощью в Центр заболеваний периферической нервной системы ФГБНУ НЦН!
Лекарственно-индуцированная и индуцированная химиотерапией полинейропатии
Что означают эти термины?
Лекарственно-индуцированная полинейропатия – множественное, диффузное, равномерное и симметричное поражение периферических нервов, развивающееся на фоне приема лекарственного препарата с высокой и умеренной степенью нейротоксичности.
Отдельно рассматривается индуцированная химиотерапией полинейропатия развивающаяся на фоне или после химиотерапии.
Как часто встречается это заболевание?
Распространенность всех лекарственно-индуцированных полинейропатий достоверно не определена. При этом распространенность полинейропатии среди больных онкологического профиля, получающих химиотерапию, составляет 77,2%. Примерно у 1/3 пациентов симптоматика сохраняется не менее 6 месяцев после окончания курса химиотерапии. Кроме того, тяжесть полинейропатии может ограничивать дальнейшее применение адекватной дозы препаратов, что потенциально увеличивает заболеваемость и риск смерти от онкологического заболевания.
Какие препараты могут способствовать развитию данного заболевания?
Ниже представлен неполный список препаратов с высокой и умеренной нейротоксичностью:
Витамины:
• пиридоксин (В6)
• ниацин (В3)
Иммуносупрессоры:
• хлорохин
• препараты на основе солей золота
• лефлуномид
• циклоспорин
Сердечно-сосудистые препараты:
• амиодарон
• прокаинамид
• каптоприл
• гидралазин
Противомикробные препараты:
• метронидазол
• нитрофураны
• хлорамфеникол
• фторхинолоны
• стрептомицин
Статины:
• аторвастатин
• ловастатин
• правастатин
Психотропные препараты:
• амитриптилин
• соли лития
• амфетамины
Антигистаминные препараты:
• циметидин
НПВП:
• индометацин
Противоподагрические препараты:
• колхицин
• аллопуринол
Химиотерапевтические препараты:
• препараты на основе платины:
цисплатин, карбоплатин, оксалиплатин
• таксан-содержащие препараты: паклитаксел, абраксан, доцетаксел
• талидомид и его аналоги: леналидомид, ревлимид, метибластан
• алкалоиды барвинка: винкристин, винбластин, винорельбин, виндезин
Анестетики:
• закись азота
Антиалкогольные препараты:
• дисульфирам
ВАЖНО !
Связь между приемом препарата из данного списка и развитием полинейропатии может установить только ВРАЧ!
Самостоятельная отмена препарата НЕ ДОПУСТИМА!
Ваша цель - предупредить своего лечащего врача-невролога о приеме препаратов из данного списка при наличии характерных полиневритических жалоб!
Какие симптомы беспокоят пациентов при этих видах полинейропатий?
Симптомы при лекарственно-индуцированной и химиотерапия-индуцированной полинейропатии абсолютно такие же как при алкогольной полинейропатии (см выше).
При этом симптоматика полинейропатии может быть крайне вариабельна, что связано с индивидуальным ответом нервных волокон на повреждающее действие лекарственных препаратов и химиотерапии.
Как быстро развивается полинейропатия при приеме нейротоксичного препарата?
Если говорить про препараты, которые не относятся к группе – химиотерапии, то первые симптомы неврологических нарушений могут появиться через длительное время от начала его приема. Пациенты чаще не видят связи и списывают свои жалобы на другие возможные причины и изменение образа жизни.
Другую картину мы видим после курса химиотерапии, когда симптоматика может нарастать достаточно быстро уже после 1 курса лечения. Но возможно развитие симптомов и отсрочено, через 3-6 месяцев после окончания всего курса химиотерапии.
На основании чего мне установили такой диагноз?
Ключевым в постановке диагноза являются наличие полиневритических жалоб и симптоматики, выявляемой при осмотре, а также наличие в анамнезе факта постоянного или систематического приема препарата из группы риска или проведение химиотерапии с включением препаратов с умеренной и высокой нейротоксичностью. Важно отсутствие анамнестических и клинико-лабораторных признаков других вероятных причин полинейропатии, в том числе отрицательный семейный анамнез.
К одним из критериев правильности установленного диагноза относится улучшение состояния, либо приостановление прогрессирования заболевания на фоне отмены "токсической" терапии.
Для подтверждения диагноза и исключения альтернативных причин полинейропатии врач может назначить исследования указанные выше, в том числе электронейромиографию, которая позволяет оценить функциональное состояние двигательных и чувствительных волокон периферических нервов, определить характер их повреждения.
Какие варианты лечения существуют?
После постановки диагноза совместно с профильными специалистами производится пересмотр медикаментозной терапии: замена "нейротоксического" препарата на иной. При необходимости, назначается симптоматическая терапия нейропатического болевого синдрома (антидепрессанты, антиконвульсанты). Назначение "нейрометаболических" препаратов не целесообразно, в связи с отсутствием доказательной базы.
Важное значение в коррекции неврологических нарушений при полинейропатии имеет восстановительно-реабилитационное лечение: чрескожная электронейростимуляция, акупунктура, биологическая обратная связь, интервенционные методы, массаж, физиотерапия, балансотерапия, роботизированная терапия. Но надо помнить, что некоторые методы противопоказаны при наличии сопутствующего онкологического анамнеза.
Каковы прогнозы при данном заболевании?
Продолжительность жизни не отличается от таковой у людей, не имеющих данное заболевание. Восстановление зависит от течения основного заболевания, при котором назначен "нейротоксический" препарат. Крайне важным для прогноза является своевременное постановка правильного диагноза, отмена "причинного" препарата и тщательное наблюдение за пациентом.
Если у вас есть симптомы полинейропатии и вы принимаете "нейротоксичные" препараты, то вам крайне необходимо обратиться за специализированной медицинской помощью в Центр заболеваний периферической нервной системы ФГБНУ НЦН.
Сотрудники центра заболеваний периферической нервной системы консультируют пациентов амбулаторно в рамках ОМС и на коммерческой основе.
Читайте также:

