Половая инфекция которая приводит к воспалению простаты
Обновлено: 19.04.2024

Воспаление предстательной железы (простаты) встречается у каждого десятого молодого мужчины, а после 45 лет болезнь обнаруживается у 80% урологических пациентов. Последствия простатита неприятны и опасны: бесплодие, импотенция, воспалительные заболевания мочевого пузыря и почек и даже рак.
Прием уролога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Прием по результатам УЗИ или анализов — 500 руб (по желанию)
Что такое предстательная железа и ее роль в жизни мужчины
Простата — исключительно мужской орган, расположенный книзу от мочевого пузыря. Через простату проходит мочеиспускательный канал, а сама предстательная железа вырабатывает секрет, входящий в состав спермы. Секрет во время эякуляции выбрасывается через выводные протоки в мочеиспускательный канал.

В простатическом секрете содержатся ферменты, иммуноглобулины, витамины, лимонная кислота, микроэлементы, необходимые для сохранения жизнеспособности спермотазоидов и разжижения эякулята. Ещё одна функция предстательной железы — блокировка выходов из мочевого пузыря при эрекции. Качество функций простаты зависит от концентрации гормонов, вырабатываемых гипофизом — андрогенов, эстрогенов, стероидных гормонов.
При воспалении органа наблюдаются проблемы с мочеиспусканием и половой функцией. Если болезнь не лечить, воспаление становится хроническим, после чего мужчину атакуют осложнения, среди которых наиболее опасны пиелонефрит , орхоэпидидимит и везикулит , приводящие к бесплодию, а также аденома предстательной железы и рак простаты . Вряд ли обрадует мужчину и потеря эрекции, связанная с поражением нервов, проходящих через простату.
Почему воспаляется предстательная железа
Причин для начала заболевания так много, что избежать воспаления простаты с возрастом практически невозможно:
- Бактериальные инфекции — половые (ИППП) и занесенные другими способами. Простатит вызывает гонококк, хламидии , трихомонады , уреаплазма , грибок молочницы — кандида , кишечная палочка. Болезнь может быть осложнением хронического уретрита и цистита — воспаления уретры и мочевого пузыря.
- Раздражение простаты мочой из-за застоя при мочекаменной болезни , сужении уретры и слабости мочевого пузыря.
- Несоблюдение гигиены, переохлаждение, злоупотребление пивом.
- Стрессы, неврозы;
- Застой в органах малого таза, вызванный сидячей работой, ленью, отсутствием интимных отношений или негативным воздействием вибрации. Простатит часто возникает у заядлых водителей.
Ученые обнаружили и наследственную предрасположенность, которая способствует раннему простатиту при наличии вышеперечисленных негативных факторов.
Признаки воспаления предстательной железы
Острая форма воспаления простаты протекает с повышением температуры, болью в паховой области. Больного беспокоят слабость, недомогание, озноб. Отхождение мочи затруднено и болезненно.
При стертой форме симптомы слабые — возникает небольшая боль в паху, но также присутствуют резь при мочеиспускании, выделения из уретры. Если пациент в этот период не обращается к урологу , болезнь становится хронической.
При хроническом простатите мужчина годами почти не ощущает выраженных симптомов. Со временем появляются тянущие боли в промежности , области лобка и внутренней поверхности бедер. Моча приобретает плохой запах . Заболевание протекает с обострениями, возникающими, как правило, весной и осенью.
При всех видах воспаления простаты наблюдаются проблемы с мочеиспусканием: мужчина чаще, чем обычно, ходит в туалет, просыпаясь даже ночью.
Не бойтесь уролога — бойтесь простатита!
Частая беда мужчин — не только сам простатит, но и боязнь обратиться к врачу. Многие попадают к урологу уже с запущенным заболеванием, за что расплачиваются длительным лечением и осложнениями
Если вы стесняетесь врача и боитесь записаться к урологу , ознакомьтесь ещё раз с осложнениями простатита:
- Без лечения воспаленная предстательная железа постепенно сужает просвет мочеиспускательного канала, вызывая застой мочи.
- Дегенеративные (разрушительные) процессы распространяются на мочевой пузырь, его стенки утолщаются и теряют эластичность. У больного возникает хронический цистит (воспаление мочевого пузыря), недержание или нарушение оттока мочи.
- Отеки в железе и ее разрушение приводят к нарушению эрекции, затруднению эякуляции и импотенции .
- Простатит — частая причина мужского бесплодия .
- Присоединение бактериального поражения приводит к загноению (абсцессу) простаты. Резко повышается температура, появляется сильная боль в паху и острая задержка мочи. Состояние угрожает жизни и требует экстренной госпитализации.
А теперь решите: что же страшнее: прием уролога или запущенное воспаление в половых органах?
Диагностика причин при воспалении предстательной железы
Чтобы лечение было эффективным, нужно выяснить причину заболевания. При подозрении на патологию исследуется моча, берутся мазки из простаты и проводятся анализы крови на скрытые половые инфекции ( ПЦР , ИФА, ПИФ). Только после этого доктор составляет индивидуальный план лечения, который включает целый перечень мероприятий — от приема лекарств до массажа, а порой и операции.
Минимальный набор анализов при воспалении предстательной железы. Больной должен:
-
; ; ;
- пройти ректальное обследование простаты; и УЗИ малого таза — исследование покажет масштабы патологии.
Возможно, потребуется и другая диагностика.
Почему воспаление простаты не вылечить народными средствами
Простатит возникает по разным причинам — половые и инфекционные заболевания, простуда, неправильный образ жизни, ослабленный иммунитет. Вызвать простатит могут даже запоры и половое воздержание. Простатит имеет несколько форм. Получается, что название у болезни одно, а причины и течение — разные. Вот почему единой схемы лечения этой патологии не существует!
Правильное лечение воспаления предстательной железы
Выяснив причину, назначают лечение. Оно может включать антибиотикотерапию, массаж простаты , воздействие приборами, например, очень эффективна физиотерапия с помощью Алмаг-1 , и даже оперативное вмешательство.
Операции в современных клиниках малотравматичны, ведь доктор не пользуется классическим скальпелем и ничего не режет. На практике применяются специальные катетеры, лазерные и радиоволновые методики, лапароскопия. Малотравматичные методики практически не дают осложнений, позволяя вернутся к привычной жизни уже через пару дней после операции.
Лечение острого воспаления
При остром воспалении мужчина испытывает сильные боли в области промежности, лобка и паха, затруднение и резь при мочеиспускании. У него возникают озноб, слабость, разбитость, поднимается температура. Острую стадию лечат антибиотиками, противовоспалительными и обезболивающими препаратами. После стихания симптомов показаны физиотерапия и массаж простаты.
Лечение хронического инфекционного воспаления
Это заболевание — осложнение ЗППП — хламидиоза, микоплазмоза, уреаплазмоза, гонореи и бактериальных циститов и уретритов, вызванных стафилококком, стрептококком, протеем, кишечной и синегнойной палочкой.
Вылечить воспаление можно только узнав, какой микроорганизм его спровоцировал. После обнаружения возбудителя уролог выписывает антимикробные препараты. Параллельно назначаются общеукрепляющие и иммуностимулирующие препараты. После курса лекарств больного повторно обследуют.
Лечение хронического неинфекционного воспаления
При хронической форме простатита в железе возникает застой венозной крови и секрета. С помощью массажа и физиотерапии улучшают кровообращение в тканях, вызывая опорожнение железы.Процедуры усиливают кровоток в тканях и снимают воспаление.
Сопутствующее воспаление устраняют антибиотиками и противовоспалительными средствами. Назначаются препараты, улучшающие кровоснабжение, общеукрепляющие средства, иммуностимуляторы, витамины.
Перед назначением физиопроцедур и массажа больного обследуют для исключения злокачественных опухолей и гнойных очагов в мочеполовых путях.
При всех формах воспаления простаты
Часто назначаются альфа-адреноблокаторы, усиливающие тонус мочевого пузыря и улучшающие отток мочи. Препараты снимают воспаление, уменьшая патологическое увеличение железы. Эта группа лекарств токсична, поэтому принимать таблетки самостоятельно нельзя.
Операции на предстательной железе
Запущенное воспаление может закончиться операцией. Вмешательство необходимо при сложных и неотложных состояниях, угрожающих жизни:
- анурия — мочевой проток сужен настолько, что моча не проходит;
- подозрение на онкологию;
- паропроктит — загноение тканей, окружающих кишечник;
- загноение простаты и др.
В современных клиниках операции проводят малотравматичными методами.
- Простатэктомия — удаление предстательной железы. Это эндоскопический метод, при котором уролог проводит операцию через проколы, не вскрывая брюшную стенку. Преимущества простатэктомии — минимум травматизации, отсутствие осложнений, восстановление за сутки. Операция не требует наложения швов. Ранее такая операция проводилась методом полостной простаэктомии, когда хирург добирался до простаты путем рассечения живота или промежности. После операции доктор накладывал с десяток швов, которые снимали только через 10 дней.
- Трансуретральная резекция — микроинструменты вводятся через мочеиспускательный канал. Удаляется часть железы. Уйти домой после процедуры можно уже через 6 часов.
- Резекция простаты — частичное удаление железы. О перация проводится лапароскопическим методом. Восстановление после вмешательства длится всего 3-е суток. Ранее эта методика проводилась через надлобковую резекцию, при которой доступ к органу осуществлялся через разрез над лобком. Восстановление после такой операции занимало до 10 дней.
Как избежать рецидивов, профилактика
Если простату не удалили, болезнь может повторяться, поэтому следует исключить все факторы, провоцирующие обострение. Уролог расскажет, как поддерживать здоровье, и его рекомендации нужно соблюдать всю жизнь.
После лечения воспаления половой железы, мужчинам назначают диету с ограничением соли, исключением острых, жареных, жирных блюд и алкоголя.
Избежать застоя в половых органах поможет лечебная физкультура. Переболевшим простатитом необходимо избегать переохлаждения тазовой области, запоров. Ложиться спать нужно после опорожнения мочевого пузыря.
Где лечат воспаление простаты в СПБ
Это заболевание лечится быстро и эффективно, если пациент обратился к урологу при первых признаках простатита . Выявить болезнь на ранней стадии можно на обычном профилактическом осмотре. Урологи из уролог-гинекологической клиники Диана в Санкт-Петербурге приглашают на обследование всех мужчин.
Что такое простатит? Это самое распространенное урологическое заболевание у мужчин на фоне воспаления предстательной железы, вызванное патогенной (безусловно вызывающая заболевание) и условно патогенной инфекцией.

В большинстве случаев, у молодых, сексуально активных мужчин, является осложнением малосимптомных или бессимптомных ИППП. Причиной развития простатита могут быть: трихомонады, гонококки(вызывающие гонорею), хламидии, уреаплазмы, микоплазмы. Среди организмов, не относящихся к ИППП, большое значение имеет кишечная палочка, фекальный энтерококк и т.п.
По современной классификации различают:
- Острый простатит.
- Хронический бактериальный простатит.
- Хронический простатит (синдром хронической тазовой боли) с признаками воспаления.
- Хронический простатит (синдром хронической тазовой боли) без признаков воспаления.
- Асимптоматический простатит (бессимптомный) хронический простатит.
В настоящее время, в большинстве случаев, приходится иметь дело с последней категорией простатита у мужчин, так как в последние годы в структуре ИППП приобрели ведущую роль трихомоноз, хламидиоз, уреаплазмоз и микоплазмозы, которые изначально, в подавляющем количестве случаев, не имеют никаких проявлений, т.е. никак не беспокят человека. И только по прошествии длительного времени проявляют себя уже осложнением — простатитом.
Следует сказать, что асимптомный простатит выявляется у большинства пациентов, обратившихся просто для обследования на ИППП, у половых партнеров женщин, больных ИППП, а также у пациентов с бесплодием.
Причины простатита
Как правило, простатит диагностируется при:
- снижении физической активности (сидячий образ жизни),
- дизритмии половой жизни (длительное половое воздержание, сменяющееся нередко гиперактивной половой жизнью),
- злоупотреблении алкоголем,
- хронических запорах,
- в следствии заражения ИППП — уретрогенный простатит, т.е. возникающий при попадании инфекций в простату из мочеиспускательного канала,
- в следствии проникновения возбудителей из очагов хронической инфекции (хронический тонзиллит, гайморит, болезни почек и т.п.),
- при заболеваниях прямой кишки (геморрой, трещина ануса, парапроктит) – эндогенный простатит. Этим объясняется обнаружение кишечной палочки в большинстве случаев при хроническом простатите.
Симптомы простатита у мужчин
Начинается с подъема t° до 39-40 °С с жаром и ознобом, затрудненным мочеиспусканием, болями и жжением при мочеиспускании, в тяжелых случаях, из-за отека тканей железы возникает острая задержка мочи — состояние, требующее уже хирургического вмешательства.
Протекает без проявлений. Выявляется преимущественно у пациентов, обращающихся для обследования на ИППП после случайных половых связей. Также выявляется у пациентов, явившихся на обследование в качестве половых партнеров женщин с ИППП или у пациентов с патологией спермы.
- Дискомфортом и болями в нижней части живота, промежности, иногда больные отмечают, что боль отдаётся в головку полового члена или в мочеиспускательный канал.
- Нарушениями мочеиспускания. Частые, болезненные мочеиспускания, чувство незаконченного мочеиспускания (часто при переохлаждении), мочеиспускание по ночам от одного до нескольких раз, затруднение мочеиспускания и ослабление струи мочи.
- Расстройством половой функции. Боли и дискомфорт при эякуляции, боли в мочеиспускательном канале и прямой кишке, ослабление или утрата чувства оргазма и т.п.
Осложнения простатита
При отсутствии или неадекватном лечении простатита могут возникать следующие осложнения:
- Переход острого простатита в хронический.
- Острая задержка мочи (больной не может помочиться длительное время),— может потребовать хирургического вмешательства.
- Развитие мужского бесплодия.
- Образование рубцов и спаек в мочеиспускательном канале с последующим его сужением.
- Развитие воспаления мочевого пузыря (цистит).
- Воспалительные заболевания почек (пиелонефрит и т.п.).
- Возникновение гнойного воспаления простаты у мужчин (абсцесс простаты), требующее хирургического вмешательства.
- Сепсис (проникновение инфекции в кровеносное русло с последующим поражением органов и систем всего организма) — грозное, опасное для жизни осложнение . Чаще развивается у пациентов со снижением функций иммунной системы, у больных сахарным диабетом, пациентов с хронической почечной недостаточностью, у больных СПИДом и т.д..
Диагностика простатита
Диагностика простатита проводится у пациентов с характерными жалобами, а также у больных с выявленными ИППП и с выявленным бесплодием.
Диагностика включает в себя:
- Пальцевое исследование простаты (через прямую кишку) с забором и исследованием секрета (сока) простаты, когда выявляется наличие воспаления в железе. : общий анализ, 2-х или 4-х стаканное исследование мочи, бактериологическое исследование (выявление возбудителей простатита), цитологическое исследование (выявление онкологических заболеваний).
- Урофлоуметрия: оценка характеристик струи мочи, ее количество, скорость потока, продолжительность мочеиспускания. с целью выявления остаточной мочи, органических поражений простаты, формальных признаков простатита.
Иногда с целью диагностики простатита и исключения онкологических заболеваний дополнительно назначают:
- Исследования спермы.
- Биопсию простаты. (для выявления онкологических заболеваний).
- Компьютерную томографию органов малого таза.
- Ядерно-магнитно-резонансное обследование органов малого таза и т.д..
Лечение простатита
Лечение бактериального простатита, вызванного ИППП, непростая задача. Адекватная и своевременная терапия приводит к полному излечению данной категории простатитов после полной элиминации (исчезновения) возбудителей ИППП у большинства пациентов. Стоит сказать, что полное излечение простатитов, вызванных вульгарной инфекцией (не ИППП), происходит лишь в 30 % случаев, несмотря на достижения современной медицины. В этих случаях преследуется цель достижения устойчивой ремиссии заболевания.
Что такое эпидидимит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахимова А. И., уролога со стажем в 6 лет.
Над статьей доктора Рахимова А. И. работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эпидидимит (epididymitis) — это воспаление придатка яичка, которое сопровождается болью, припухлостью и покраснением мошонки. Различают острую и хроническую формы, которые отличаются скоростью протекания и факторами возникновения. Эпидидимитом болеют мужчины всех возрастов.
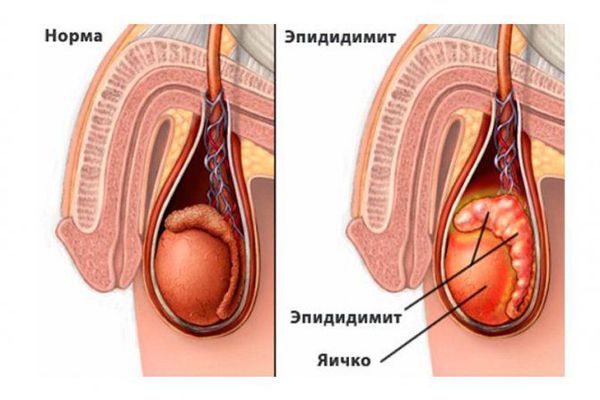
Придаток яичка (эпидидимис) представляет собой парный орган мужской половой системы, находящийся в мошонке. Его основная функция — накапливать сперматозоиды. В придатке сперматозоиды дозревают, приобретают способность двигаться и оплодотворять яйцеклетку.
Распространённость
В возрасте от 18 до 39 лет примерно 10 мужчин из 1000 страдают от заболеваний органов репродукции (мошонки, простаты, уретры) [1] . Из-за близкого расположения придатка и яичка эти органы часто поражаются вместе — развивается орхоэпидидимит.
Как правило, у острого эпидидимита и орхоэпидидимита общая статистика. Среди острых урологических болезней доля этих патологий колеблется от 4,6 до 10,2 % [2] . Как показывает практика, от 20 до 35 % всех обращений в приёмный покой урологического стационара приходится на эпидидимит и орхоэпидидимит.
Причины эпидидимита
Причиной заболевания является попадание или разрастание патологической флоры (бактериальной, грибковой, вирусной).
Предрасполагающие факторы:
- Бактериальный фактор — попадание воспалительного агента непосредственно в придаток.
- Инфекции, передающиеся половым путём (ИППП): гонорея, хламидиоз и др.
- Осложнённые формы простатита, уретрита, острого цистита и других воспалительных болезней органов малого таза и мошонки.
- Затруднение мочеиспускания, обусловленное механическими причинами: аденомой простаты, сужением или закупоркой мочевых путей ниже мочевого пузыря.
- Системные заболевания: сосудистые, неврологические, эндокринологические (сахарный диабет, болезнь Альцгеймера, различные виды параличей и парезов) [2][3] . , сыпной тиф, эпидемический паротит (острое инфекционное негнойное поражение железистых органов: слюнных желёз, поджелудочной железы, яичек) [4] .
- Травматический фактор: сдавленность органов мошонки неудобной одеждой, работа в горячем цехе, постоянное сидячее положение у водителей, удары в пах.
- Абактериальные факторы, которые нарушают кровообращение в органах мошонки: половые излишества, мастурбация, геморрой и др. [9]
- Ослабленный иммунитет из-за хронических заболеваний или постоянного стресса. .
- Альтернативные виды секса, особенно незащищённый анальный секс.
- Туберкулёзная инфекция.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эпидидимита
Сначала пациент всегда сталкивается с острым или подострым эпидидимитом. Если процесс острый, то симптомы классические и яркие. Если эпидидимит начался с подострой фазы, то клиника может быть размытой, вплоть до того, что воспаление можно определить только лабораторно и инструментально.
Симптомы острого эпидидимита
- Резкая боль при пальпации поражённой мошонки.
- Покраснение и отёчность мошонки или её воспалённой половины.
- Повышение температуры тела, вплоть да 40 °C .
- Болезненное мочеиспускание [6] .
Сначала возникает один или два симптома, но с усилением процесса воспаления присоединяются и другие.
Симптомы хронического эпидидимита
- Ощущения "тяжести" в мошонке.
- Возможно увеличение и/или уплотнение придатков яичек, что можно обнаружить при самообследовании.
- Проблемы в интимной сфере: эректильная дисфункция, преждевременное семяизвержение, снижение либидо, импотенция неясного генеза [5][9] .
- Болезненное семяизвержение, примесь крови и гноя в сперме.
- Редкая острая или затяжная ноющая боль в мошонке.
- Повышение температуры тела до 37,1–38,0 °C.
Патогенез эпидидимита
Придаток яичка представляет собой длинный витиеватый проток, который охватывает яичко сверху и сзади своеобразным обручем. Он продолжает яичко и переходит в семявыносящие протоки. С яичками придаток сообщается канальцами, по которым сперматозоиды продвигаются дальше [5] .
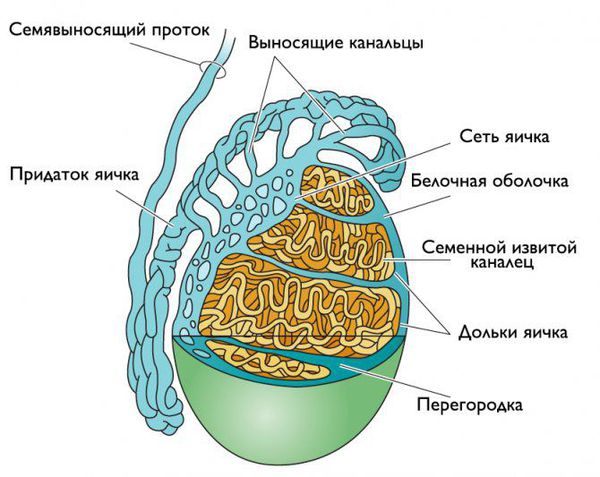
Инфекция может проникнуть в придаток яичка разными путями:
- Каналикулярный путь — из уретры по семявыносящему протоку. Встречается чаще всего.
- Гематогенный путь — через кровь на фоне сепсиса.
- Лимфогенный путь — по лимфатическим протокам.
- Секреторный путь — из яичка при вирусном паротите.
После проникновения патогенные микроорганизмы прикрепляются к слизистым оболочкам придатка, размножаются и повреждают клетки. На ранних стадиях эпидидимит представляет собой клеточное воспаление, которое начинается в семявыносящем протоке и спускается к нижнему полюсу придатка яичка [8] .
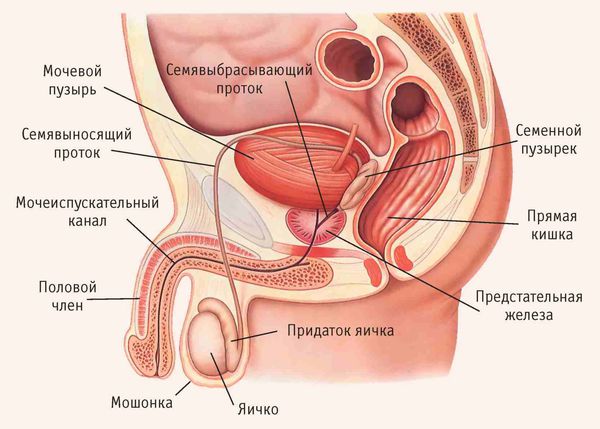
Ткани придатка и яичка отличаются высокой чувствительностью. Поэтому при инфицировании в них них образуются рубцы и микроабсцессы, что может привести к бесплодию.
Острое воспаление органов мошонки, особенно в молодом возрасте — одна из основных причин секреторного бесплодия. Яички перестают вырабатывать нужное количество сперматозоидов, способных оплодотворить яйцеклетку. Такая форма бесплодия развивается у 70–85 % мужчин после перенесённого эпидидимита [6] [9] .
Классификация и стадии развития эпидидимита
По характеру протекания выделяют:
- Острый эпидидимит — длится 1 – 4 недели.
- Хронический — более четырёх недель.
Острый эпидидимит бывает двух видов:
- Серозный — характеризуется выделением светлой, мутноватой воспалительной жидкости, в которой мало клеток. При благоприятном исходе жидкость рассасывается, при неблагоприятном — процесс затягивается и переходит в гнойный.
- Гнойный — протекает с выделением мутной, зелёной, жёлтой или белой воспалительной жидкости (гноя), который расплавляет ткани. Гной состоит из нейтрофилов, элементов погибшей ткани, микробов и гнойных телец (погибших лейкоцитов). Точно определить вид острого эпидидимита можно только при операции.
По локализации поражения:
- Односторонний: право- или левосторонний.
- Двусторонний [7] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) эпидидимит кодируется как N45 Орхит и эпидидимит. Чтобы обозначить инфекцию, которая вызвала воспаление, используют дополнительный код (B95-B98) . В зависимости от наличия абсцесса выделяют:
- N45.0 Орхит, эпидидимит и эпидидимо-орхит с абсцессом, абсцесс придатка яичка или яичка.
- N45.9 Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе.
Степени тяжести острого эпидидимита:
- Лёгкая — продолжается до трёх суток.
- Средняя — длится до шести дней и имеет выраженные симптомы, среди которых повышение температуры тела до 39 °C и боль.
- Тяжёлая — продолжается более семи дней и сопровождается тяжёлыми симптомами. В анализе крови повышено количество лейкоцитов, что свидетельствует о сильном воспалительном процессе.
Осложнения эпидидимита
Осложнения чаще всего развиваются из-за несвоевременного лечения. Нельзя сказать точно, через какое время после появления первых симптомов они возникнут. Всё зависит от реактивности процесса, состояния организма и его иммунного статуса.
Например, при туберкулёзе иммунитет человека ослаблен. В этом случае эпидидимит сам будет осложнением основного заболевания. Без лечения он быстро приведёт к развитию других осложнений: абсцессу, свищу мошонки, инфаркту яичка, бесплодию, орхиту.
Абсцесс — появление в придатке гнойного очага. Без лечения абсцесс может перейти в свищ мошонки (патологический ход), через который будет вытекать гной. Если гной не выходит через свищ, есть риск инфаркта яичка — кислородного голодания органа.
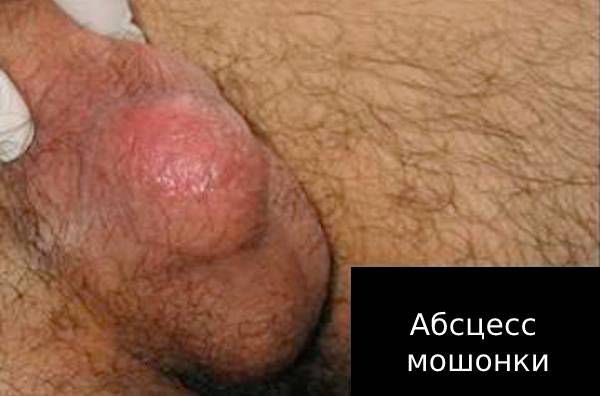
При любой стадии воспаления и при всех осложнениях сохраняется риск наступления бесплодия: из-за рубцевания ухудшается качество спермы, а в некоторых случаях нарушается продвижение спермы (обтурационное бесплодие) [8] [9] .
Диагностика эпидидимита
Сбор анамнеза
Любая диагностика начинается со сбора анамнеза, в ходе которого врач беседует с пациентом и задаёт ему вопросы:
- что беспокоит;
- когда появились симптомы;
- есть ли острые боли или повышенная температура;
- болел ли пациент инфекционными заболеваниями незадолго до появления симптомов;
- в каких условиях проживает пациент;
- есть ли семья;
- имеются ли отягощающие факторы: курение, алкоголизм, хронические заболевания, лекарственная непереносимость;
- ведёт ли пациент половую жизнь, бывают ли незащищённые половые контакты и как часто.
При сборе анамнеза врач будет задавать вопросы на деликатные темы. Они могут смутить пациента, но нужно понимать, что врач готов к любой информации, для него это обычная процедура. На вопросы нужно ответить честно и подробно, это поможет быстро и точно поставить диагноз и назначить правильное лечение. Чем раньше начнётся терапия, тем меньше риск осложнений и удаления органа.
Урологический осмотр
Врач попросит пациента лечь на кушетку, чтобы осмотреть и пальпировать (прощупать) живот. Сначала доктор выполняет стандартную поверхностную пальпацию. Если в исследуемых органах нет воспаления, то пациент почувствует небольшой дискомфорт, боли не возникнет.
После этого врач осматривает половые органы, пальпирует мошонку и определяет, есть ли признаки воспаления, насколько процесс запущен и требует ли каких-то экстренных мер.
Следующий этап — пальцевое ректальное исследование. Оно позволяет определить, воспалена ли простата, так как предстательная железа может быть источников воспаления.
Лабораторная диагностика
- Общий анализ мочи.
- Б актериологический посев средней порции мочи, чтобы выявить возбудителя инфекции.
- Анализ первой порции мочи на ИППП методом ПЦР.
- При подозрении на гонорею — мазок из уретры с окраской по Граму.
- При подозрении на туберкулёзный эпидидимит — посев трёх последовательных утренних порций мочи на кислотоустойчивые бациллы и анализ ПЦР на микобактерии туберкулёза (Mycobacterium tuberculosis).
При необходимости оперативного лечения:
- Общий и биохимический анализы крови.
- Анализ на свёртываемость (коагулограмма).
- Анализ на сифилис, гепатит Б и C, ВИЧ.
- Определение группы крови и резус-фактора.
Инструментальная диагностика
- Ультразвуковое исследование (УЗИ) органов мошонки — может показать воспаление яичка и придатка, наличие гнойных очагов, реактивного гидроцеле, а также поможет исключить перекрута яичка.
Дифференциальная диагностика
Острый эпидидимит нужно отличать от травмы мошонки, перекрута яичка, острого орхита, инфицированного гидроцеле и гидатиды Морганьи (рудиментарных образований яичка и его придатка). Некоторые патологии могут симулировать острые заболевания органов мошонки: острый простатит, почечная колика, ущемлённая паховая грыжа [9] . Дифференциальная диагностика при хронической эпидидимите: хронический простатит, хронический орхит, гидроцеле.
Для дифференциальной диагностики могут применяться следующие методы обследования:
- Микроскопическое исследование осадка секрета простаты [7] . Помогает определить, является ли простата источником инфекции.
- Внутривенная урография — рентгенологическое изучение строения и функций мочевыделительной системы. Проводится для дифференциальной диагностики с мочекаменной болезнью, в особенности с камнями нижней трети мочеточника, которые могут давать аналогичную симптоматику.
- Трансректальное ультразвуковое исследование (ТрУЗИ) простаты с определением остаточной мочи.
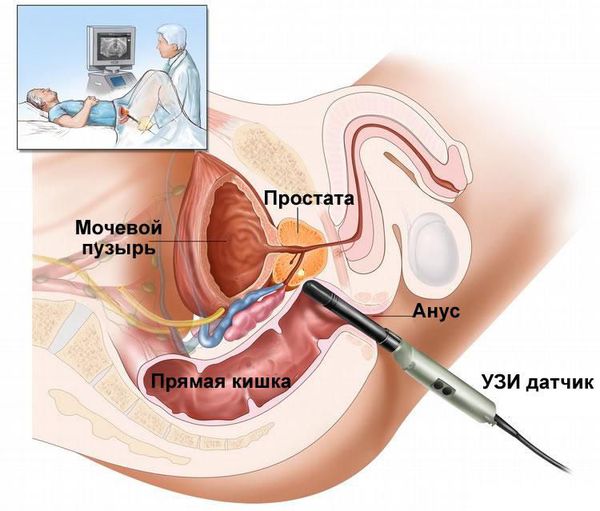
Лечение эпидидимита
Большинство пациентов с острым эпидидимитом можно лечить в амбулаторных условиях. Пациента госпитализируют, если у него сильная боль или лихорадка, которые могут указывать на другие диагнозы (например, абсцесс, перекрут или инфаркт яичка).
Чаще всего пациент попадает в стационар с острым процессом, и дежурный врач-уролог должен решить, как лечить пациента: консервативными или хирургическими методами. В первые часы обычно проводится консервативная терапия под наблюдением медсестры или врача.
Консервативное лечение
Группы препаратов, применяемых при эпидидимите: антибиотики (цефалоспорины, фторхинолоны, производные имидазола), альфа-адреноблокаторы, нестероидные противовоспалительные препараты (НПВП).
При остром процессе терапию начинают до выявления возбудителя, т. е. до того, как будут готовы результаты лабораторной диагностики. Такая тактика помогает снизить риск осложнений и предотвратить передачу инфекции другим людям.
Антибактериальную терапию выбирают с учётом наиболее вероятных возбудителей. Также учитывается, может ли препарат накапливаться в придатке яичка в достаточной концентрации.
Обычно сначала пациенту назначают антибиотики, активные против хламидий и энтеробактерий. Когда получают результаты посева с указанием точного возбудителя и активных против него антибиотиков, терапию корректируют по необходимости:
- При подозрении на хламидии и м икоплазму гениталиум , как правило, назначают Доксициклин и препараты фторхинолонового ряда.
- Фторхинолоны эффективны для лечения энтеробактерий .
- При гонорее однократно вводят высокую дозу цефалоспорина третьего поколения. Выбор препарата зависит от того, насколько микроорганизмы устойчивы к антибиотикам.
У мужчин с тяжёлым эпидидимитом эффективность лечения нужно оценивать через три дня, у пациентов с возможными или подтверждёнными ИППП — через 14 дней. Кроме того, необходимо пролечить полового партнёра пациента.
При подозрении на вирусную этиологию назначаются противовирусные средства, препараты группы интерферонов и иммуностимуляторы.
НПВП используются, чтобы уменьшить боль и снизить температуру, если она поднялась выше 38,5 °C .
Когда нет должного эффекта от терапии и есть противопоказания к операции, в качестве симптоматического лечения иногда назначают блокаду семенного канатика по Лорин-Эпштейну. Процедура подразумевает введение анестетика (Лидокаина) в семенной канатик, чаще совместно с антибиотиком [8] . Однако этот метод применяется редко, так как нет доказательств его преимущества перед стандартными протоколами лечения, а отмечается только симптоматический эффект.
В зависимости от тяжести процесса и состояния организма могут использоваться и другие лекарственные препараты из разных групп.
Хирургическое лечение
Показания к операции:
- Отсутствие эффекта от терапии.
- Развитие осложнений (например, абсцесса).
- Риск развития орхита.
- Риск сепсиса.
Противопоказанием к хирургическому лечению может быть сахарный диабет в стадии декомпенсации, хронические заболевания сердца и нарушения свёртываемости крови.
Есть несколько видов операций, которые можно провести при эпидидимите: вскрытие и дренирование гнойных очагов, удаление придатка яичка (э пидидимэктомия ) и удаление придатка с яичком (о рхоэпидидимэктомия ) [7] . Объём оперативного вмешательства, как правило, определяется во время операции.
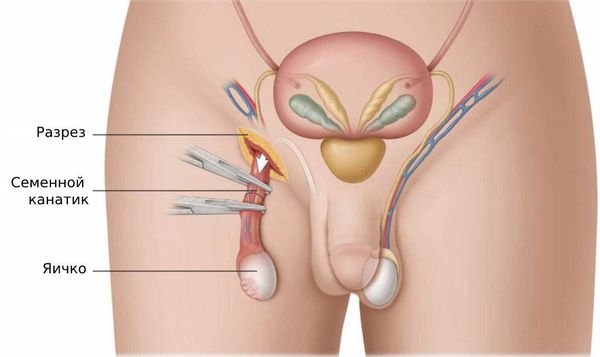
После операции несколько дней необходимо принимать обезболивающие и антибактериальные препараты. Выписывают пациента через 7 – 10 дней, швы снимают на 10 – 14 день. В дальнейшем пациент наблюдается амбулаторно и по показаниям сдаёт анализы и проводит ультразвуковую диагностику.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. При осложнённом эпидидимите может потребоваться удаление яичка и придатка, однако прогноз касательно здоровья и качества жизни остаётся также благоприятным. Прогноз репродуктивной функции неоднозначный и зависит от своевременных лечебных мер.
Без лечения придаток и яичко теряют свои функции, также состояние грозит удалением органа. Как и при других инфекционных процессах, при эпидидимите может развиться сепсис. В этом случае прогноз становится неблагоприятным: в 50 % случаев возможен летальный исход [10] .
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
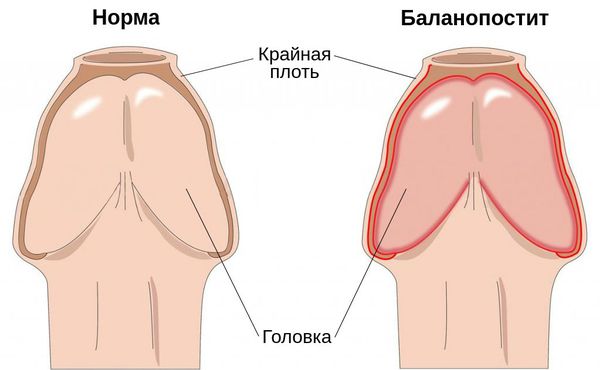
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
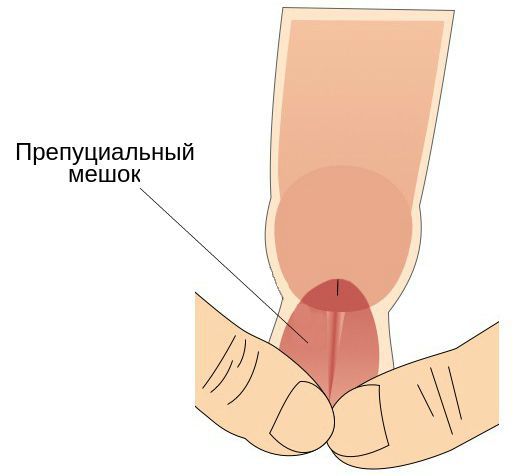
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
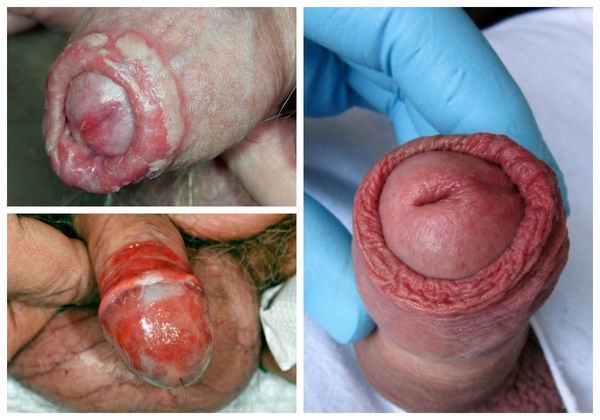
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
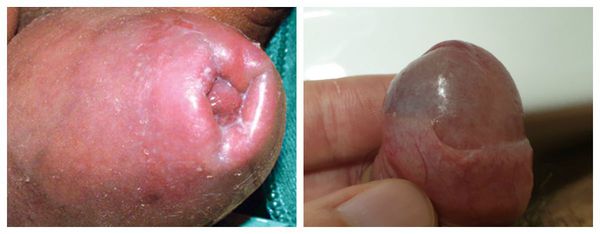
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
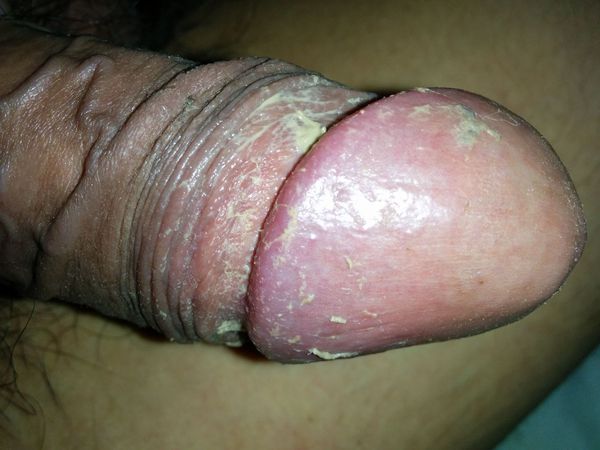
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
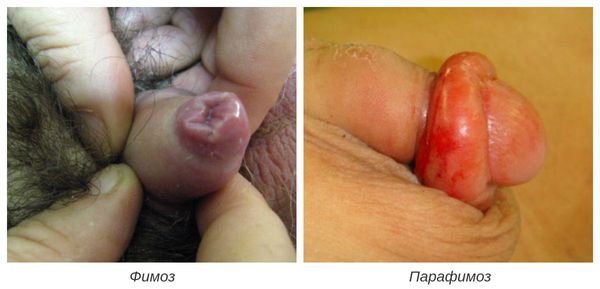
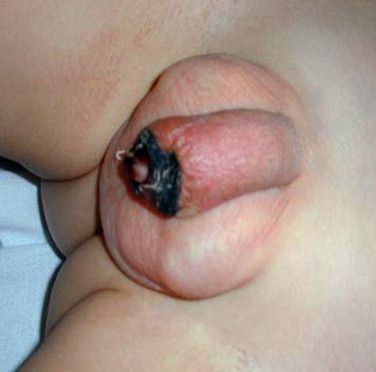
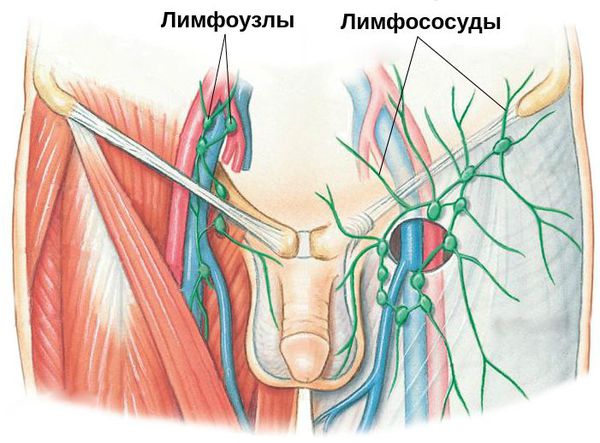
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
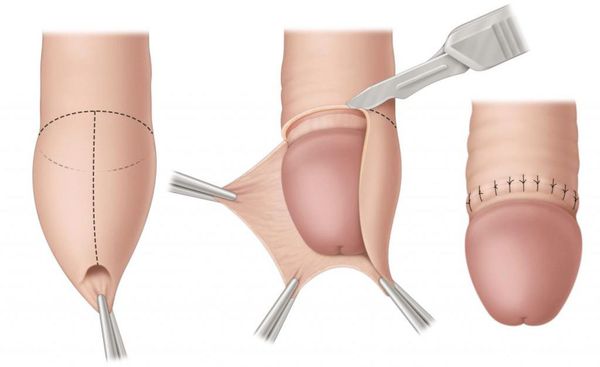
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Читайте также:

