Половые инфекции и гормоны
Обновлено: 25.04.2024
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Второе мнение
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Берсенева Вероника Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Каранашев Артур Адамович
Кибец Сергей Анатольевич
Врач уролог-андролог, врач высшей категории
Максимов Максим Олегович
Заместитель главного врача по лечебной работе
Редько Роман Валерьевич
Кандидат медицинских наук, доцент
Мы в Telegram и "Одноклассниках"
"Вести. Дежурная часть", ТВ-программа, телеканал "Россия-24" (май 2018г.)
"Men's Health", медицинский блог (июнь 2015г.)
"Men's Health", медицинский блог (сентябрь 2014г.)
"Men's Health", медицинский блог (август 2014г.)
"Антенна", журнал (июль 2014г.)
Инфекции, передающиеся половым путем (или половые инфекции) - это не только венерические болезни (такие, как гонорея, сифилис, трихомониаз и т.д.), но и инфекции мочеполовых органов (хламидиоз, микоплазмоз, уреаплазмоз, гарднереллез, генитальный герпес, кандидоз, вирус папилломы человека и проч.). Кроме того, в группу инфекций, передающихся половым путем (ИППП) входят СПИД, а также некоторые дерматологические заболевания (педикулез, контагиозный моллюск, чесотка).
Инфекции, передающиеся половым путем, провоцируются различными микроорганизмами: вирусами, бактериями, паразитами, грибками.

Диагностика заболеваний, передающихся половым путем

Диагностика заболеваний, передающихся половым путем

Диагностика заболеваний, передающихся половым путем
Основные пути передачи половой инфекции:
- при половом контакте (при вагинальном, оральном или анальном сексе);
- через кровь;
- от матери к плоду в период внутриутробного развития или ребенку - во время родов, а также через молоко при грудном вскармливании;
- при очень близком контакте с зараженным человеком в быту.
Половые инфекции достаточно заразны, причем иммунитет к ним не вырабатывается. А значит инфекциями, передающимися половым путем, можно заразиться повторно. При инфицировании поражаются половые органы, но если не было проведено своевременное и эффективное лечение, то могут пострадать и другие органы.
Иногда половые инфекции протекают без ярко выраженных клинических симптомов, это так называемые скрытые половые инфекции.
Симптомы половых инфекций
Можно выделить следующие признаки половых инфекций:
- необычные выделения и запах из половых органов;
- появление разрастаний на слизистой оболочке наружных половых органов;
- возникновение зуда, боли и жжения в половых органах;
- частые позывы к мочеиспусканию;
- боль и дискомфорт при половом контакте;
- появление сыпи, ранок и язвочек на коже или слизистых;
- увеличение лимфоузлов;
- в отдельных случаях повышение температуры тела.
Причины половых инфекций
Статистика по половым инфекциям сильно отстает от реальной картины заболеваемости. Одна из основных причин заключается в том, что люди не знают о своей болезни. Если симптомы таких половых инфекций, как гонорея и сифилис давно известны и ярко выражены (поэтому заболевшие сразу же обращаются за медицинской помощью), то хламидиоз, трихомониаз, гарднереллез, микоплазмоз т.д. – относительно новые половые инфекции, о существовании которых многие просто не подозревают. Плюс ко всему они часто протекают бессимптомно (особенно у женщин) и проявляются серьёзными осложнениями спустя значительный период времени после заражения. При этом новые половые инфекции очень коварны – передаются не только половым партнерам, но и внутриутробно плоду, и ребенку - через молоко матери. Возможна передача этих половых инфекций и при переливании крови. Инфекции, передающиеся половым путем, распространяются через кровь, лимфу, сперму и т.д. При инфицировании поражаются не только органы мочеполовой системы, но и любые другие органы и системы.
Половые инфекции у мужчин и женщин
Достаточно трудно разделить ИППП на мужские и женские половые инфекции, так как сильный и слабый пол болеет одними и теми же заболеваниями, полученными одними и теми же способами. При любой инфекции, передающейся половым путем, имеется возбудитель, который попадает на слизистую оболочку органов половой системы и вызывает воспаление. Нередко половые инфекции поражают одновременно несколько органов.
В зависимости от того, какие органы поражаются, можно условно разделить инфекции, передающиеся половым путем, на мужские и женские.
Половые инфекции у мужчин
Инфекция после полового акта может поражать у сильного пола:
- половой член (баланопостит);
- предстательную железу (простатит).
Половые инфекции у женщин
Женскими половые инфекции считаются, когда поражаются следующие органы:
- воспаление яичников;
- воспаление матки;
- воспаление шейки матки;
- воспаление маточных труб;
- воспаление влагалища.
Более подробную информацию об этих заболеваниях можно найти здесь.
Некоторые заболевания являются универсальными - и мужскими, и женскими. Например, уретрит (воспаление мочеиспускательного канала), цистит (воспаление мочевого пузыря), воспаление почек и мочеточников.
Методом ИФА исследовали уровень половых гормонов – эстрадиола и прогестерона, а также антител к Ig G и IgM в периферической крови больных женщин, в возрасте от 27 до 43 лет c воспалительными и пролиферативными процессами, сочетанными с хламидийной инфекцией. Показано изменение уровня половых гормонов при сочетании воспалительных и пролиферативных процессов с хламидийной инфекцией в сторону абсолютной или относительной гиперэстрогении и прогестероновой недостаточности. Отмечено, что воспалительные процессы протекают, как правило, на фоне острой хламидийной инфекции, а пролиферативные – на фоне хронической. Полученные результаты свидетельствуют о несомненной роли инфекционного агента в усугублении гормонального дисбаланса и нарушении овуляторного цикла, что может послужить пусковым механизмом для возникновения усиленной пролиферации, в том числе и злокачественного типа в органах-мишенях для половых гормонов.

2. Хохлов А.В. Восстановление воспроизводительной функции у коров с персистентным желтым телом на фоне хламидиоза генитальной формы бионормализатором из плаценты: автореф. дис. . канд. биол. наук. – Белгород, 2004. – 20 с.
3. Davis C. H., Raulston J. E. & Wyrick P. B. Protein disulfide isomerase, a component of the estrogen receptor complex, is associated with Chlamydia trachomatis serovar E attached to human endometrial epithelial cells // Infection and Immunity. – 2002. – № 70.– Р. 3413–3418.
4. Keay S.D., Barlow R., Eley A., Masson G.M., Antony F.M., Jenkins J.M. The relation between immunoglobulin G antibodies to Chlamydia trachomatis and poor ovarian respons to gonadotropin stimulation before in vitro bertilization // Fertil Steril. – 1998. – № 70 (2). – Р. 214:8.
5. Koskela P., Anttila T. Bjorge T. Brunsvig A., Dillner J. Hakama M. Hakulinen T. Jellum E. Lehtinen M., Lenner P., Luostarinen T., Pukkala E. Saikku P. Chlamydia trachomatis infection as a risk factor for invasive cervical cancer // Int. J. Cancer. – 2000. – № 85. – Р. 35–39.
6. Plummer F.A. et al. Co-factor in male-female sexual transmission of human immunodeficiency virus type 1. // J. Infect. Dis. – 1991. – № 163. – Р. 233–239.
Chlamydia trachomatis обладают способностью вызывать длительную и часто субклиническую инфекцию, на фоне и при содействии которой могут развиваться различные воспалительные и пролиферативные процессы репродуктивной системы женщины. Хламидийная инфекция слизистой может с течением времени расшириться с шейки матки до эндометрия, фаллопиевых труб и яичников, вызывая нарушения овариального цикла. Заболевания, вызванные восходящей инфекцией Chlamydia trachomatis, включают воспаление тазовых органов, внематочную беременность и трубное бесплодие всё как результат хронического воспаления, которое вызывает фиброз и рубцевание, характеризующие хламидийную инфекцию. Хламидийная инфекция обладает тропизмом к клеткам цилиндрического эпителия слизистых оболочек [2]. У женщин Chlamydia trachomatis поражает апикальную поверхность поляризованных поверхностных клеток цилиндрического эпителия, тропизм которых усилен в эстроген-доминантных эпителиальных клетках эндометрия [3]. Ранее было показано, что женщины в большей степени подвержены хламидийной инфекции в пролиферативную фазу менструального цикла, которая вследствие гормонального эффекта является основным фактором риска для роста инфекций. Также было обнаружено, что эстрогены усиливают взаимодействие хламидий с клетками и внутриклеточное развитие их включений. Повышенные уровни эстрогенов могут способствовать персистенции хламидий напрямую, облегчая их внутриклеточное развитие, или опосредованно, модулируя профиль секреции цитокинов или клеток иммунной системы. По мнению ряда исследователей, хламидиоз протекает на фоне значительных изменений овариальной функции яичников. Авторами отмечалось снижение уровня прогестерона в крови инфицированных хламидиозом женщин [4]. В то же время имеются данные о снижении уровня прогестерона в крови у млекопитающих, зараженных хламидийной инфекцией [2].
Цель. Изучить влияние хламидийной инфекции на уровень прогестерона и эстрадиола в крови у женщин с воспалительными и пролиферативными процессами репродуктивных органов.
Материалы и методы исследования
В исследование включены женщины в возрасте от 27 до 43 лет без признаков патологии периферических эндокринных желез. Обследованы 30 женщин с воспалительными процессами, 50 с доброкачественными опухолевыми процессами половых органов, и 10 ‒ со злокачественным процессом в шейке матки, сочетанными с хламидийной инфекцией. Контролем служили женщины с аналогичными процессами без хламидиоза (30 и 50 чел. соответственно), а также здоровые женщины – 30 человек. В группе с воспалительными процессами значились: эндоцервицит, бартолинит; с доброкачественными процессами – эндоцервикоз с полипами цервикального канала, эндоцервицит с фолликулярно-мышечной гипертрофией шейки матки, гиперплазия слизистой цервикального канала и полипы шейки матки, хронический сальпингоофорит, кистозные изменения яичников. Исследования проводились в лютеиновую фазу цикла в период продукции прогестерона желтым телом.
Определение возбудителя хламидиоза осуществляли обнаружением антигена и ДНК хламидий методами ПИФ и ПЦР в мазках из цервикального канала и исследованием в крови IgG и IgM – антител к Chlamydia trachomatis. Концентрацию эстрадиола и прогестерона в крови определяли ИФА методом (наборы Хема, Россия). Статистическую обработку полученных данных проводили с использованием пакета компьютерных программ Statistica 6.0. Достоверность различий между количественными показателями вычисляли с помощью t- критерия Стъюдента.
Результаты исследованияи их обсуждение
Результаты исследований суммированы в табл. 1. При первичном инфицировании сначала появляются антитела класса IgМ, затем IgG, и только потом IgА. По мере угасания иммунного ответа снижение концентрации (титра) антител каждого из классов происходит в той же последовательности. Иммунный ответ при повторном проникновении возбудителя характеризуется быстрым нарастанием титра анитител IgG и IgА и практически полным отсутствием антител класса IgМ. Таким образом, обнаружение высокого титра антител класса Ig M свидетельствует об острой инфекции, а установление конверсии IgG-антител при увеличении их титра в 2 и более раз – о хронической. Пограничными значениями для титров антител IgM являются 1:50, а для антител IgG – 1:100, показатели выше этих значений рассматриваются как диагностические [1].
В группе женщин с воспалительными процессами на фоне хламидиоза были обнаружены антитела к Ig M с титром > 1:300-400,при этом титр Ig G не превышал 1:100 (табл. 1). Полученные результаты свидетельствуют о наличии острой стадии заболевания хламидийной инфекцией.
Показатели титра антител (IgG и IgM) к Chlamydia trachomatis в разных группах женщин (М ± m)
Женщины воспалительный процесс + хламидиоз
Женщины доброкачественные новообразования + хламидиоз
Больные раком шейки матки с хламидиозом
Для женщин с доброкачественными пролиферативными процессами характерно изменение соотношения исследуемых хламидийных антител в пользу IgG-антител 1:300–400. При этом среднестатистический титр IgM-антител составил 1:75, что свидетельствует о хронической инфекции или реактивации инфекции. Аналогичная картина была обнаружена при обследовании пациенток со злокачественными пролиферативными процессами на фоне хламидиоза. Предполагается, что хламидийная инфекция может вызывать один из трёх эффектов: во-первых, она может обострять течение имеющегося заболевания, приводя к его большей тяжести и длительности, во-вторых, она может вызвать рецидив, в-третьих, она может привести к хронизации заболевания. Кроме того, есть данные о влиянии хламидийной инфекции на возрастание риска развития рака шейки матки [5] и повышении чувствительности передачи ВИЧ у женщин [6].
У всех обследованных женщин провели анализ уровня овариальных гормонов в периферической крови. Результаты исследования показали (табл. 2), что у женщин с хроническими воспалительными процессами уровень периферического эстрадиола и прогестерона не отличался от физиологической нормы.
Уровень эстрадиола и прогестерона в периферической крови у больных
Воспалительные процессы, n = 30
Воспалительные процессы + хламидиоз, n = 30
Доброкачественная пролиферация, n = 50
Доброкачественная пролиферация + хламидиоз, n = 54
РШМ + хламидиоз, n = 55
1 – достоверность различий с группой здоровых женщин (р < 0,05–0,001);
2 – достоверность различий с группой женщин с воспалительными процессами (р < 0,05–0,001);
3 – достоверность различий с группой женщин с доброкачественными процессами (р < 0,05–0,001);;
4 – достоверность различий с группой женщин с доброкачественными процессами, с хламидиозом (р < 0,05–0,001).
Соответственно и коэффициент соотношения эстрадиола к прогестерону не претерпел изменений. Совершенно иными были показатели у пациенток, когда к хроническим воспалительным процессам добавилась хламидийная инфекция. В этом случае уровень эстрадиола возрос в 1,5 раза по сравнению с нормой и в 1,4 раза по сравнению с группой пациенток с одиночными воспалительными процессами. Концентрация прогестерона в периферической крови снизилась в 4 раза по сравнению с нормой и по сравнению с показателями у женщин с хроническим инфекционным процессом. В результате происшедших изменений гормонального статуса коэффициент соотношения эстрадиола к прогестерону возрос в 4,4 раза по сравнению с нормой и в 5,5 раз по сравнению с показателями у женщин с самостоятельными воспалительными процессами. Таким образом, в лютеиновую фазу цикла пациентки с сочетанием хламидийной инфекции и воспалительного процесса имели системную гиперэстрогению и прогестиновую недостаточность. Данный факт является достаточно настораживающим, так как подобный дисбаланс нередко обнаруживается у больных со злокачественными образованиями репродуктивной системы.
Следующим этапом исследовали уровень эстрадиола и прогестерона у больных с доброкачественным опухолевым процессом, развивающимся либо одиночно, либо синхронно с хламидийной инфекцией. У больных с доброкачественным пролиферативным процессом концентрация эстрадиола в крови оказалась повышенной в 1,5 раза, а прогестерона – снижена в 2,6 раза по сравнению с нормой. При этом уровень эстрадиола был сопоставим по своим значениям с группой больных хроническими воспалениями, сочетанными с хламидиозом.
Коэффициент соотношения эстрадиола к прогестерону повысился в 2,7 раз по сравнению с нормой, демонстрируя явный дисбаланс в эстроген-прогестиновом равновесии. Сочетание хламидийной инфекции с доброкачественным пролиферативным процессом привело к повышению в периферической крови уровня эстрадиола в 1,8 раза и снижению прогестерона в 31 раз по сравнению с физиологической нормой. При этом достоверного отличия в концентрации эстрадиола между больными самостоятельным доброкачественным пролиферативным процессом и сочетанным с хламидиями не отмечено. Существенное влияние хламидийная инфекция оказала на уровень прогестерона, его снижение было в 7,6 раз интенсивнее при сочетании хронического хламидиоза и доброкачественной пролиферации. В результате коэффициент соотношения эстрогенов к прогестинам повысился в 40 раз по сравнению с нормой и в 14,7 раз по сравнению с одиночным пролиферативным процессом. Так как доброкачественная пролиферация в сочетании с хламидийной инфекцией оказала такое существенное влияние на уровень половых гормонов в крови, особенно прогестерона в лютеиновую фазу, возник интерес изучить уровень этих же гормонов в случае сочетанного развития рака шейки матки с хламидийной инфекцией. Результаты исследования показали снижение содержания эстрадиола в периферической крови в 7,3 раза по сравнению с нормой и в 13 раз по сравнению с доброкачественным процессом, сочетанным с хламидиозом. Изменение концентрации прогестерона в крови однако имело ту же направленность, что и при доброкачественных пролиферативных процессах. Уровень гормона снизился в 42 раза по сравнению с нормой и был даже статистически достоверно в 1,3 раза ниже, чем при доброкачественном пролиферативном процессе, сочетанном с инфекционным агентом. В результате чего, несмотря на снижение абсолютных величин эстрогенов, коэффициент соотношения Е2/Р4 демонстрировал гиперэстрогению за счет прогестеронового дефицита – был в 3,9 раз выше физиологически нормального соотношения, не имел отличий от показателей при воспалительных процессах, сочетанных с инфекционным агентом, и был в 10 раз ниже, чем при доброкачественном пролиферативном процессе, сочетанном с инфекцией.
Таким образом, результаты исследования показали, что в большем проценте случаев воспалительный процесс репродуктивной сферы у женщин, сочетанный с хламидийной инфекцией, протекает на фоне острой фазы инфицирования, что подтверждается высоким титром антител IgM. Для пациенток с пролиферативными процессами репродуктивных органов, как доброкачественными, так и злокачественными, напротив, характерно наличие хронического инфицирования Chlamydia trachomatis, что подтверждалось высоким титром антител IgG. Результаты данного исследования показали, что самостоятельный воспалительный процесс не оказывает выраженного влияния на системный уровень эстрадиола и прогестерона, сочетание же его с хламидийной инфекцией приводит к росту уровня эстрадиола и падению прогестерона. Пролиферативные процессы в самостоятельном варианте оказывают влияние на уровень эстрадиола и прогестерона, но сочетание их с хронической хламидийной инфекцией усугубляет дисбаланс за счет еще большего снижения прогестерона в лютеиновую (прогестероновую) фазу цикла. В результате таких нарушений в организме женщины происходит изменение гормонального фона в сторону гиперэстрогении с выраженной прогестероновой недостаточностью. Столь выраженное влияние хламидийной инфекции как при хроническом воспалении, так и при доброкачественной пролиферации указывает на системный характер поражения, а также на нарушение овуляторного цикла. Ряд исследователей поднимает вопрос о существенной, если не ведущей роли нарушения процессов системной регуляции в злокачественном перерождении клеток, особенно отмечая такие зоны риска, как хронические воспалительные и доброкачественные пролиферативные процессы. Данное исследование выявило несомненную роль инфекционного агента в усугублении гормонального дисбаланса и нарушении овуляторного цикла, что может послужить пусковым механизмом для возникновения усиленной пролиферации, в том числе и злокачественного типа в органах-мишенях для половых гормонов.
Рецензенты:
Шихлярова А.И., д.б.н., профессор, главный научный сотрудник отделения биотерапии онкологических заболеваний Института аридных зон ЮНЦ РАН, г. Ростов-на-Дону;
Николаева Н.В., д.м.н., ассистент кафедры онкологии Ростовского государственного медицинского университета, г. Ростов-на-Дону.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
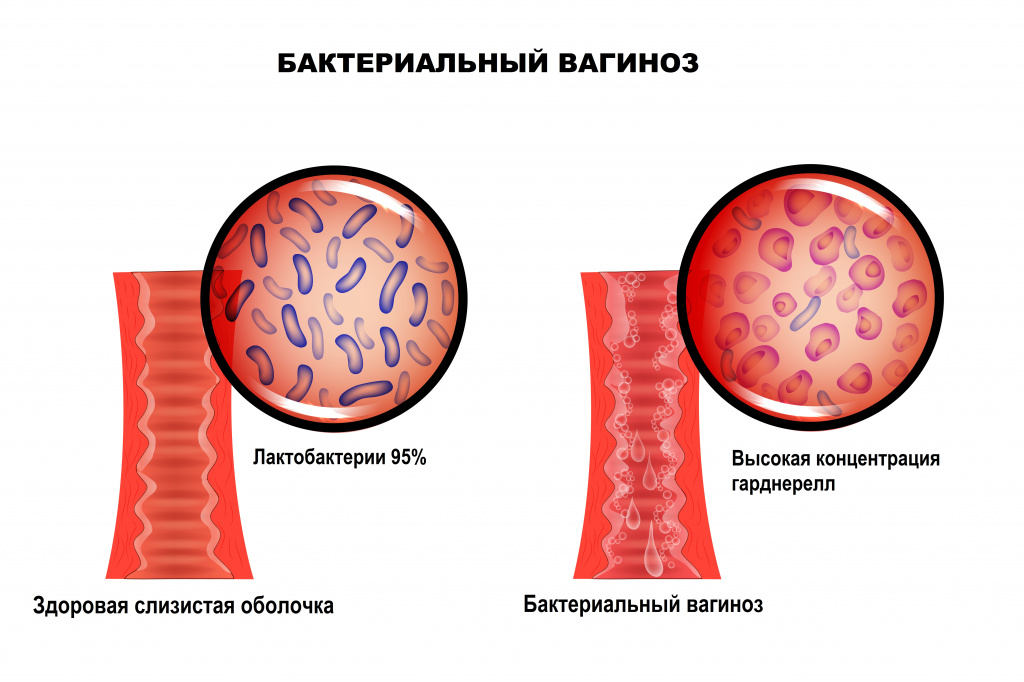
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).

Инфекции, передающиеся половым путём (ИППП), несмотря на все меры, по данным ВОЗ занимают 2-е место среди причин утраты здоровья у женщин после последствий аборта и сложных родов. Более того, ИППП во всём мире входят в тройку наиболее распространённых причин заболеваемости. Это связано с высокой стойкостью инфекционных возбудителей к лекарствам.

Данные ВОЗ об осложнениях после ИППП для женщин
Статистика, приводимая Всемирной организацией здравоохранения, ужасает:
Какие последствия и осложнения оставляют после себя ИППП
Если не обратить внимания на симптомы и упустить момент, заболевание разовьётся и начнёт поражать внутренние органы. Ситуация усложняется тем, что подверженность представительниц прекрасного пола инфекциям, передающимся половым путём, в несколько раз выше, чем у мужчин. Даже при меньшем количестве партнёров и более упорядоченной половой жизни женщины чаще страдают от осложнений ИППП.
Это связано с анатомическими особенностями организма, ведь длина мочеиспускательного канала, через который инфекция проникает в организм, в 3-4 раза больше, чем у мужчин, а ширина женской уретры шире мужской на 50%. Это приводит к тому, что инфицирование происходит гораздо чаще.
Особенно последствия сказываются на состоянии органов детородной системы. Вирусы подрывают иммунитет, обостряются имеющиеся ранее хронические заболевания.
Вторая опасность ИППП заключается в том, что она протекает практически бессимптомно до того момента, пока по каким-либо причинам не ослабнет иммунитет. Такое происходит у женщин в период беременности, когда организм наиболее уязвим, либо при обострении хронического заболевания. Т.о. согласно сфере, которую затрагивают осложнения, последствия ИППП бывают:
- Урогенитальные. У женщины больше всего страдают придатки, матка и яичники. Инфекции попадают на слизистую поверхность внутренних детородных органов и вызывают воспаление, последствием которого являются спайки (разрастание соединительной ткани, соединяющие стенки и близлежащие органы между собой), рубцы (ороговение слизистой поверхности). Изменяется месячный цикл, матка теряет способность к имплантации эмбриона, и наступает бесплодие.
- Экстрагенитальные. Инфекция поражает хрящевую и костную ткань, слизистую поверхность глаз, носоглотки, лёгких, желудка, печени. Воспаление мозга чревато летальным исходом.
- Патологии беременности. Скрытые инфекции на ранних сроках приводят к замершей беременности или выкидышу, на поздних сроках — к преждевременным родам или рождению малыша с патологиями развития.
Осложнения после перенесённой ИППП в зависимости от заболевания
Инфекции, передающиеся половым путём, делятся в зависимости от типа возбудителя на виды, каждый из которых имеет различные негативные последствия на организм.
Бактериальные ИППП
По распространённости они занимают первое место, ежегодно ими заражаются 500 тысяч человек.
Сифилис
Сифилис наносит удар прежде всего по слизистым тканям организма. Женщина наблюдает на половых губах ярко-розовые пятна, которые при осмотре врач обнаруживает во влагалище и на шейке матки. Если на этой стадии не остановить развитие заболевания, проявятся более серьёзные осложнения. Бактерия разрушает мелкие капилляры, затем переходит на кровеносные сосуды и лимфоузлы.
Наибольшую опасность инфекция представляет для будущего ребёнка. В 25% случаев у беременной случаются естественные выкидыши, а рождённый ребёнок будет страдать различными патологиями. Даже при лечении инфекции в 20% случаев малыши имеют врождённые аномалии развития, а у нелеченных женщин эта цифра достигает 89%.
У новорождённого спустя несколько дней появляется сифилитический насморк — кровянисто-гнойные выделения, затрудняющие дыхание. На ладонях и подошвах, а также на тельце появляются пузырьки с серозной жидкостью внутри. кожу поражает диффузная клеточная инфильтрация — утолщение кожи.
У новорождённого лицо неподвижное, как в маске, подошвы и ладони теряют свою эластичность. На внутренней поверхности щёк и нёбе наблюдаются язвочки. Сифилис поражает кости ребёнка. Кости черепа деформируются, нос заостряется. У новорождённого часто диагностируют цирроз печени, почки не могут нормально функционировать. Заболеванию сопутствует слепота и глухота малыша. В большинстве случаев такие дети умирают в возрасте до 1 года.
По степени развития сифилис бывает первичным, вторичным и третичным. Осложнениями первичного периода, который длится 1-3 года, является присоединение дополнительной инфекции — трихомониаза, кандидоза.
Осложнениями второй стадии сифилиса (он длится 5 лет) являются:
- появление язв внутри полости рта, на дёснах;
- алопеция — очаговое выпадение волос на голове и лице;
- печень увеличивается и уплотняется, развивается желтуха;
- паренхима почек разрушается, в моче выпадает белок и эритроциты;
- снижается кислотность желудка, пища плохо переваривается;
- страдают суставы, мучают ночные боли в конечностях.
Третичный период в наши дни встречается крайне редко, в основном среди лиц, ведущих аморальный образ жизни. Изменения этой стадии являются необратимыми. К ним относятся:
- наступает глухота, атрофируется зрительный нерв;
- расширение бронхов затрудняет дыхание;
- СОЭ увеличивается, а свёртываемость крови замедляется;
- из-за поражения костей нос становится седловидным, а затем хрящи полностью разрушаются;
- поражается миокард, имеются проблемы с сердцем;
- из-за поражения слизистой ткани поражается ЖКТ, пациентка значительно теряет в весе.
Осложнения со стороны ЦНМ наблюдаются на всех стадиях заболевания, потому что с момента проникновения в организм трепонема добирается до нервной системы за несколько дней. Всё начинается с головных болей, бессонницы, снижения мыслительной активности. Затем наблюдается неспособность контролировать физиологические потребности. В худшем случае диагностируется менингит, миненгомиелит, поражение черепных нервов.
Гонорея
Гонорея или триппер — второе по распространённости заболевание ИППП после хламидиоза. В 98% случаев инфекция передаётся половым путём, причём как генитальным, так и оральным или анальным.
Если вовремя начать лечение, то осложнения не возникнут. Возбудителями инфекции являются бактерии гонококки, которые при хронической форме заболевания распространяются на соседние органы. У женщин гонококки попадают в организм через влагалище, а затем инфекция переходит по восходящей на матку, придатки и яичники.
Осложнения гонореи у представительниц прекрасного пола начинаются с гонорейного вульвита. Обычно такие последствия выявляются у девушек моложе 20 лет, потому что преддверие влагалища у них не имеет плотного ороговевшего поверхностного слоя эпителиальных клеток. Вульва молодых девушек имеет рыхлый эпителиальный покров, наиболее благоприятный для жизнедеятельности гонококков. Однако главная неприятность состоит в том, что источник инфекции находится на шейке матки или в уретре.
У 20% женщин, больных гонореей, диагностируют поражение бартолиниевых желез, отвечающих за производство смазки, защищающей влагалище от микроорганизмов во время полового акта. Женщину мучают гнойные выделения с высоким содержанием лейкоцитов, указывающих на воспаление. Эти выделения провоцируют гонорейный вульвит, который может перерасти в вагинит или цервицит — гнойное поражение цервикального канала. Самое безобидное последствие этого заболевания — эрозия шейки матки.
Опасность гонореи заключается в том, что, в отличие от других возбудителей, гонококковая инфекция развивается вяло, без каких-либо острых проявлений (повышенной температуры, сильных болей и т.п.). Инфекция провоцирует развитие цистита — воспаления мочевого пузыря, а также переходит вверх на детородные органы (матку, придатки).
Если инфекция переходит на слизистые поверхности фаллопиевых труб, у женщины развивается сальпингоофорит. Этот воспалительный процесс завершается рубцеванием тканей придатков и яичников. Инфекция не проявляет себя слишком выражено, по симптомам неприятные ощущения схожи с лёгким сальпингитом (воспалением придатков), а выделения напоминают обычную молочницу. Однако гонорейный сальпингоофорит имеет гораздо более печальные последствия: в результате спаечного процесса в маточных трубах происходит полное перекрытие просвета трубы или образование гидросальпинкса — капсулы из слизистой ткани придатка, наполненной серозной жидкостью. Рубцы на внутренней поверхности фаллопиевой трубы ведут к потере перистальтики. Всё в совокупности делает невозможным оплодотворённой яйцеклетке достигнуть матки.
Структурные изменения в тканях яичника вызывают гормональную дисфункцию, яйцеклетка полноценно не развивается. Как итог — нормальной овуляции не происходит, а имеющаяся яйцеклетка недоразвита и не способна к оплодотворению.
Гонококковая инфекция чаще всего приводит к осложнениям в детородной сфере и является причиной бесплодия у женщин.
Трихомониаз
Это бактериальная инфекция, передающаяся половым путём, возбудителем которой является вагинальная трихомонада.
Женщины страдают недугом в 10 раз чаще мужчин из-за короткого мочеиспускательного канала, через который трихомонада проникает в организм. Трихомониаз поражает в первую очередь слизистые стенки влагалища, поэтому они теряют защитные функции, увеличивая возможность другим инфекциям проникать в организм. Заболевание наносит серьёзный удар по фертильной способности женщины. К осложнениям трихомониаза относятся:
- воспаление фаллопиевых труб с последующим рубцеванием слизистых тканей и спаечными процессами;
- воспаление матки, приводящее в ранним выкидышам;
- преждевременные роды;
- замедленное развитие плода, рождение недоношенного ребёнка;
- подверженность другим инфекциям и вирусам (хламидиоз, ВПЧ);
- развивается рак шейки матки.
Трихомониаз относится к скрытым инфекциям. Часто заболевание провоцируется снижением иммунитета во время беременности. Вот почему при планировании беременности скрининг на трихомонады является обязательным. Сам по себе возбудитель не может преодолеть барьер плацентарной оболочки, но в совокупности с другими инфекциями способен вызвать хориоамнионит — воспаление околоплодной оболочки.
Повреждение приводит к рождению малыша раньше положенного срока с маленьким весом. При прохождении новорожденного по родовым путям инфекция попадает на слизистые оболочки ребёнка, поражая глаза, слуховые каналы и пр. После родов заражённые трихомонадами женщины страдают эндометритом — воспалением слизистой поверхности матки.
Вирусные половые инфекции
Вирусные ИПППП лечатся гораздо сложнее бактериальных инфекций и имеют более серьёзные последствия и осложнения. Вирус проникает внутрь клетки, изменяя её ДНК. На сегодняшний день полностью устранить вирус невозможно, но при грамотном лечении удаётся купировать вызванное вирусом заболевание.
Вирус папилломы человека. Опасность заключается в том, что некоторые штаммы вируса являются онкогенными. В 99,9% случаев причиной рака шейки матки является ВПЧ. Не все разновидности вируса онкогенны. У 75% пациенток он исчезает самостоятельно безо всяких последствий. Среди остальных 25% женщин, у которых обнаруживается ВПЧ, 5% страдает выраженными изменениями на шейке матки (дисплазия), а у 20% развивается рак шейки матки.
Большую опасность представляют генитальные кондиломы, которые поражают не только наружные половые органы. Они покрывают слизистую поверхность уретры, влагалища, матки, придатков. Их необходимо удалять, но после удаления устаревшими методами — скальпелем или прижиганием — образуются рубцы, а также возможны рецидивы. Удаление иногда вызывает кровотечения, а через ранку легко проникает любая инфекция.
Наибольшую опасность для женщин представляют штаммы 16, 18, 31, 33, 35, 39, 45, 52, 58, 59 и 67. Такие папилломы склонны перерождаться в онкологические новообразования. Помимо детородных органов, в 10% случаев ВПЧ вызывает рак печени, гортани, носоглотки, лёгких, желудка.
Цитомегаловирус
Это вирус, относящийся к семейству герпеса. Передаётся не только во время незащищённого полового акта, но и при обычном поцелуе. В большинстве своём вирус совершенно никак себя не проявляет на протяжении всей жизни. Пусковым механизмом для его развития служит снижение иммунитета.
Такое случается во время беременности, поэтому для женщины цитомегаловирус особенно опасен. Он подавляет иммунитет, снижает защитные силы организма, провоцируя обострение хронических заболеваний, зависимых от состояния флоры (гастрит, тонзиллит, молочница). В возрасте после 40 лет инфекция значительно повышает риск развития рака груди у женщин.
Особую опасность вирус представляет на ранних сроках беременности, когда плод не защищён плацентой. Вирус беспрепятственно передаётся будущему ребёнка, провоцируя различные пороки развития. Чаще всего цитомегаловирус на ранних сроках приводит к самопроизвольному выкидышу либо замиранию беременности.
Генитальный герпес
Это заболевание является усложнённой разновидностью простого герпеса, вирус которого присутствует у 90% жителей планеты. Проявления локализуются в области гениталий, но часто заболевание никак себя не проявляет. Опасность состоит в том, что женщины подвержены вирусу в 2 раза сильнее мужчин. Около 25% беременных заражены генитальным герпесом. По этой причине у женщин случаются выкидыши, замершие беременности, тяжёлые патологии плода. В 90% случаев только скрининг выявляет этот опасный вирус, потому что болезнь протекает бессимптомно.
Генитальный герпес пагубно сказывается на плоде. у малышей, матери которых были инфицированы, поражается кожа, глаза и рот. Некоторые малыши рождаются с энцефалитом (воспалением головного мозга), у 30% он проявляется в течение первых 2-3 недель после рождения. Половина новорождённых умирает до года, у 7% малышей наблюдаются нарушения со стороны ЦНС (детский церебральный паралич).
У небеременных женщин при снижении иммунитета генитальный герпес приводит к следующему:
- Высыхает слизистая поверхность влагалища, что делает половой акт без искусственной смазки невозможным;
- На иссушенных половых губах появляются микротрещинки, через которые в организм легко проникает инфекция;
- Герпес появляется на губе, коже вокруг анального отверстия, внутренней поверхности бёдер;
- Поражаются периферические нервы и развивается невралгия, для которой характерны сильные боли в разных частях тела;
- В запущенной форме герпес поражает матку, придатки, мочевой пузырь, на поверхности которых появляются некротические язвы, склонные перерождаться в злокачественную форму;
Грибковые инфекции
В организме, помимо полезной микрофлоры, присутствует условно-патогенная, которая при нормальном состоянии иммунитета никак себя не проявляет. В случае переохлаждения, стрессов, различных заболеваний иммунитет даёт сбой, и тогда грибки начинают активно размножаться.
Кандидоз (молочница)
Это инфекция, вызванная грибком кандида. Заболевание очень распространено среди женщин, каждая из которых хотя бы раз в жизни имела рецидив молочницы.
Не столько страшна молочница, как её запущенная форма. спутником острой формы кандидоза является эрозия шейки матки. Сама о себе она не склонна перерождаться в дисплазию, но является питательной средой для других инфекций.
Запущенная инфекция переходит по влагалищу в мочевой пузырь, провоцируя острый цистит. Сочетание эрозии и цистита несовместимы с беременностью, которая на этом фоне не наступает у вполне здоровой пары.
Острая форма молочницы создают агрессивную среду во влагалище, и сперматозоиды погибают, не доходя до цервикального канала. У беременных, которые не лечат кандидоз, возможны проблемы с развитием плода на поздних сроках.
Читайте также:

