Помогает ли чистотел при кандидозном моллюске
Обновлено: 16.04.2024
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения, Москва
ГБУЗ "Клинический кожно-венерологический диспансер" Министерства здравоохранения Краснодарского края, Краснодар
Контагиозный моллюск: старая проблема — новые решения
Журнал: Клиническая дерматология и венерология. 2017;16(3): 76‑81
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения, Москва
В работе освещены основные особенности эпидемиологии и иммунологии, современного течения контагиозного моллюска; представлен сравнительный анализ эффективности и безопасности существующих методов лечения данного заболевания в разные возрастные периоды. Авторами сделан вывод об эффективности и хорошей переносимости 5% раствора гидроксида калия (Молютрекс) при лечении контагиозного моллюска у детей, в том числе у пациентов с атопическим дерматитом.
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения, Москва
ГБУЗ "Клинический кожно-венерологический диспансер" Министерства здравоохранения Краснодарского края, Краснодар
Вирусные инфекции кожи — распространенные заболевания в практике дерматолога. Инфекции наиболее часто вызваны герпесвирусами, вирусами папилломы человека и контагиозного моллюска (ВКМ). Среди вирусных инфекций особое место занимает заболеваемость контагиозным моллюском (КМ) в связи с высокой распространенностью в детском возрасте. Так, по данным S. Seo [1, 2], инфицированность детей школьного возраста ВКМ составляет 2—8%. По данным K. Kyriakis [3], общая относительная заболеваемость среди 162 детей амбулаторного приема составляет 3,2%, при этом основную часть составляют дети в возрасте от 3 до 5 лет.
Дерматотропный поксвирус представляет собой крупный (200—300 нм), прямоугольный, двуспиральный ДНК-вирус, который размножается в цитоплазме инфицированных эпителиальных клеток. По меньшей мере, насчитывают четыре генотипа (MCV 1—4), самым распространенным из которых во всем мире является 1-й тип. Причем у детей КМ, как правило, провоцируется ортопоксвирусом 1-го типа (MCV-1), а у взрослых — вирусом 2-го типа (MCV-2). Подобная ситуация обусловлена тем, что вирус 1-го типа передается в основном контактным и опосредованным путем, через общие предметы, а вирус 2-го типа — через половые контакты. Однако все типы вируса вызывают одинаковые клинические проявления [4—6]. Есть несколько заслуживающих особого внимания характеристик ВКМ, которые делают его уникальным по сравнению с хорошо изученными представителями рода ортопоксвирусов. Во-первых, ВКМ вызывает хроническую инфекцию с минимальными проявлениями или без признаков воспаления. В отличие от него вирус оспы обезьян и вирус ветряной оспы вызывают острые заболевания, которые имеют значительно более высокие показатели заболеваемости и смертности по сравнению с КМ. Во-вторых, ВКМ поражает и персистирует только в кератиноцитах, в то время как вирусы различных типов оспы поражают другие виды клеток и тканей. В-третьих, молекулы, кодируемые ВКМ, отличны от тех, которые кодируются членами рода ортопоксвирусов. Эта разница в продуцируемых ими молекулах, вероятно, отражает различие тропизма к тканям этих вирусов и фенотипическую разновидность болезней, которые они вызывают. ВКМ — единственный вирус в отличие от вирусов различных видов оспы, который является патогенным исключительно для человека. В связи с победой над вирусом натуральной оспы, прививка от этого заболевания была ликвидирована из прививочного календаря вакцинации; таким образом, ВКМ остается единственным циркулирующим поксвирусом, заражающим людей по всему миру. Вместе с тем ВКМ имеет присущие поксвирусам свойства, проявляющиеся в высокой контагиозности и патогенности [7].
Так, A. Kawahar и M. Yoshida [8] обнаружили ДНК ВКМ с помощью полимеразной цепной реакции (ПЦР) в образцах кожи без высыпаний у 17 из 20 исследуемых пациентов, что говорит о передаче вируса с инфицированных очагов видимо непораженной кожи. Также возможно инфицирование через одежду, полотенца, игрушки, которых касается пациент. У 10 пациентов была обнаружена ДНК вируса в коже пальцев обеих кистей. Также результаты исследований подтвердили непрямой путь передачи через другие предметы: вирусная ДНК была обнаружена на письменном столе, шкафу, ящике с игрушками и кране, который находился в общем пользовании у детей в школе.
Общеизвестно, что ВКМ адаптировался с точки зрения роста и устойчивости к местным иммунным системам в коже человека. Он поражает только кожу и реже слизистые оболочки [9].
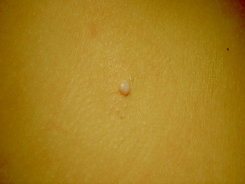
Клиническая картина данного заболевания описана почти 200 лет назад, проведено множество клинических и фундаментальных исследований, оценено негативное влияние на качество жизни пациента. КМ — это вирусная инфекция с доброкачественным течением, характеризующаяся образованием восковидных папул телесного цвета, куполообразной формы, в среднем 3—5 мм в диаметре [10].
Папулы содержат воскообразный материал, который состоит из клеточного детрита и многочисленных частиц вируса. Элементы К.М. обычно располагаются группами в одном или двух кожных регионах, но также они встречаются и в рассеянном виде, редко поражаются ладони и подошвы, слизистые оболочки, например, губ, щек, конъюнктивы. Заболевание может развиться в любом возрасте, но в большинстве случаев у детей и молодых взрослых. У большинства иммунокомпетентных пациентов обычно обнаруживают меньше 20 папул, но у некоторых их может быть до нескольких сотен. Поражения, как правило, бессимптомны, но иногда они вызывают зуд, вокруг них может развиться воспалительная реакция [11].
Нарушение кожного барьера может объяснить рост распространенности и большого количества высыпаний у больных с атопическим дерматитом [12, 13]. У пациентов с атопическим дерматитом, в связи сухостью кожи и нарушением эпидермального барьера, часто встречаются диссеминированные формы заболевания [14]. Применение топических кортикостероидов и ингибиторов кальциневрина в связи с их иммуносупрессивным действием является одним из провоцирующих факторов в развитии заболевания у больных атопическим дерматитом [15].
Явление воспаления вокруг очагов поражения служит результатом реакции хозяина в ответ на вирус. Однако связанный с ними зуд может также способствовать распространению и внедрению вирусов через поврежденную кожу. Ограниченный дерматит вокруг папул, как правило, регрессирует спонтанно.
Постановка диагноза при данном заболевании обычно не вызывает трудностей, устанавливается клинически и не требует специальных методов диагностики. При гистологическом исследовании определяется вирусная акантома, а в цитоплазме кератиноцитов — эозинофильные тельца-включения (тельца Гендерсона—Патерсона) [14]. Заболевание характеризуется доброкачественным течением, высокой контагиозностью и ограниченной продолжительностью течения [16—18]. У некоторых пациентов происходит спонтанная инволюция в течение 6—9 мес, однако зачастую поражения могут сохраняться годами [16]. Пораженные участки имеют неэстетичный вид, вызывают обостренное восприятие высыпаний окружающими и родителями ребенка [18].
Заживление происходит, как правило, без возникновения рубцов. В подавляющем большинстве случаев заболевание поражает детей школьного возраста до 12 лет [17]. Особенно это относится к южным регионам, в которых до 10% школьников страдают КМ, причем в качестве факторов, способствующих заболеванию, могут рассматриваться тесный физический контакт, плотно прилегающая одежда и плохая гигиена [18].
Несмотря на многочисленные возможности лечения, специфическая противовирусная терапия КМ до сих пор отсутствует. Один из самых распространенных методов лечения — удаление моллюсков с помощью кюретки или пинцета [19], но при значительной диссеминации моллюсков и их неблагоприятной локализации (например, на лице, шее или генитальной области), а также в случае малого возраста ребенка, возникают большие трудности в применении этого метода. Благодаря чрезкожной анестезии с помощью лидокаин-прилокаиновой мази [19], нанесенной за 30—60 мин до операции, безболезненное удаление моллюсков иногда возможно, однако во многих случаях, а особенно если ребенок неспокоен, обойтись без седации или общего наркоза не удается. Предварительное ожиривание кожного покрова мазью перед удалением моллюсков также значительно затрудняет механические манипуляции, поскольку бранши пинцета соскальзывают с элементов моллюска, что затрудняет техническое выполнение задачи.
Криотерапия жидким азотом хотя и менее болезненный метод, но требует больше времени, чем удаление моллюсков с помощью кюретки или пинцета, и редко позволяет достичь эффекта за одну аппликацию — необходимо проведение нескольких процедур [20].
Применяемые иногда импульсные углекислотные лазеры [21], а также электрокоагуляторы не обладают явными преимуществами с точки зрения практичности и переносимости. При наличии рекомендованных консервативных методов терапии имеются многочисленные альтернативные методы, из которых каждый по себе требует высокой степени лояльности, а также терпения со стороны родителей лечащегося ребенка.
Последний обзор Cochrane по лечению КМ опубликован в 2009 г. В нем рассмотрены 11 рандомизированных контролируемых исследований с 495 участниками [22]. В обзор не вошли пациенты с ИППП и ВИЧ. Мало доказательств эффективности следующих препаратов: нитрит натрия в сочетании с салициловой кислотой по сравнению с салициловой кислотой, масло австралийского лимонного мирта по сравнению с оливковым маслом, и крем бензоила пероксида по сравнению с кремом третиноин [22]. Большинство из широко используемых процедур (например, кюретаж) были исключены из обзора Cochrane. Из него было исключено проспективное рандомизированное исследование Hanna, поскольку его результаты показывали крайне небольшую частоту улучшения после нескольких посещений и не давали информацию о том, когда произошло посещение [23]. В обзоре Cochrane были опубликованы три рандомизированных исследования, а одно все еще продолжается [24]. Результаты испытаний показали отсутствие существенной разницы между аблационной и иммуномодулирующей терапией, а также химическими методами.
Салициловая кислота в виде пластыря [25] или ретиноевая кислота (третиноин) [26] иногда успешно применяются, однако могут привести к значительной ирритации участков кожи, расположенных по периферии очага поражения. Кроме того, эти средства недоступны в России.
Эффективность топической аппликации иммунного модулятора имиквимода недостаточно изучена, препарат не разрешен к применению у детей, недостаточно изучен вопрос о необходимой длительности лечения, а стоимость терапии является крайне высокой [27].
N. Al-Mutairi и соавт. [28] в 16-недельном исследовании с участием 37 пациентов показали, что нет существенных отличий между криотерапией и аппликациями 5% крема имиквимод (34 из 37, или 92%). S. Seo и соавт. [29] сравнили эффект 10% раствора гидроксида калия с таковым у 5% крема имиквимода; обе процедуры были эффективны (57 и 77% соответственно), однако авторы наблюдали высокую частоту местных побочных эффектов, связанных с раздражающим действием 10% раствора гидроксида калия.
Дальнейшие консервативные методы терапии, применяемые с разным успехом, включают топическую аппликацию подофиллотоксина [30], применение кантаридина [31], трихлоруксусной кислоты, фенола, нитрата серебра [31] или йода [25]. Следует предположить, что некоторые из применяемых химических веществ путем поражения эпидермиса и обусловленной этим индукции иммунного ответа вызывают уничтожение вируса [32].
В настоящий момент имеется множество доказательств того, что для лечения КМ в детском возрасте пригоден гидроксид калия. Так, R. Romiti и соавт. [34] описывали топическую аппликацию 10% раствора гидроксида калия, который используют для изготовления микологических нативных препаратов, для лечения у детей инфекции КМ. В то же время та же самая рабочая группа показала, что благодаря применению 5% раствора гидроксида калия, также наносимого 2 раза в день, у 20 детей с КМ были достигнуты сравнимые показатели эффективности лечения (в среднем в течение 6 нед) при значительно уменьшенном профиле побочных явлений [32, 35].
B. Mahajan и соавт. [36] сообщают о применении 20% раствора гидроксида калия при лечении 27 детей в возрасте от 8 мес до 14 лет.
D. Hinostroza-Da-Conceicao и соавт. [37] изучали эффект воздействия 15% раствора гидроксида калия, наносимого каждый вечер, на 46 пациентов различного возраста.
В Англии K. Short и соавт. недавно представили первое двойное слепое плацебо-контролируемое исследование по применению 10% раствора гидроксида калия у детей в возрасте от 2 до 12 лет [32].
Однако во всех выше описанных исследованиях наблюдали довольно высокую частоту побочных эффектов в виде жжения, изъязвления элементов, появления пигментаций и рубцов.
F. Neri и соавт. [38] попытались снизить частоту побочных эффектов и провели испытание 5% раствора гидроксида калия. Во время лечения чувство жжения отсутствовало или было минимальным, ни в одном случае не наблюдалось нарушений пигментации в конце данного исследования. Главный вывод, который был сделан в результате данного исследования, что 5% водный раствор гидроксида калия оказался таким же эффективным, как и 10% раствор гидроксида калия, но вызывал меньшее раздражение. Данное исследование также подчеркивает эффективность применения 5% гидроксида калия в лечении КМ, защищая детей от более агрессивных физических методов лечения [32].
В исследовании эффективности и безопасности 5% гидроксида калия T. Jansen и соавт. [39] принял участие 21 ребенок, при этом у 14 пациентов отмечался атопический дерматит, а у 3 пациентов была атопическая экзема. Наиболее распространенным побочным эффектом, наблюдаемым у 76,2% пациентов, было временное небольшое жжение непосредственно после наружного применения. У 2 пациентов развилась поствоспалительная гиперпигментация, разрешившаяся через 1—3 мес [32].
В настоящий момент существует множество различных методов терапии КМ, такие как кюретаж, механическое удаление, электрокоагуляция или криотерапия, аппликации салициловой кислоты и третиноина, которые часто бывают болезненными и вызывают достаточно большое количество побочных эффектов в виде воспалительной реакции, образования рубцов и гиперпигментации.
Применение стабилизированного 5% раствора гидроксида калия хорошо изучено в многочисленных исследованиях, его эффективность не уступает гидроксиду калия в более высоких концентрациях, но при этом 5% раствор не вызывает побочные эффекты при правильном применении.
Данный 5% раствор гидроксида калия следует аккуратно наносить c помощью кисточки или тонкого аппликатора (входит в комплект) утром и вечером только на элементы КМ, избегая при этом попадания на здоровую кожу. Средство не следует смывать — оно должно высохнуть. Рекомендовано наносить 5% раствор гидроксида калия до возникновения покраснения (воспаления) папул КМ, после чего применение раствора следует прекратить (обычно покраснение возникает в период от 2 до 10 дней использования). Покрасневшие элементы свидетельствуют о том, что образования КМ в ближайшем будущем исчезнут приблизительно в течение 2—6 нед после покраснения. Нельзя применять 5% раствор гидроксида калия более 14 дней, наносить на воспаленные элементы КМ и на другие образования кожи (бородавки, папилломы и т. д.).
Выводы
Таким образом, данные многочисленных клинических исследований подтверждают высокую эффективность и хорошую переносимость стабилизированного 5% раствора гидроксида калия (Молютрекс) при лечении детей, страдающих КМ, в том числе у пациентов с атопическим дерматитом. Легкость применения, безопасность, а также фармакоэкономические характеристики позволяют использовать его в домашних условиях как средство первой линии терапии контагиозного моллюска.
В последнее время заболевание контагиозный моллюск встречается часто у детей самых разных возрастов. В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
Контагиозный моллюск является заболеванием вирусной природы. Передается болезнь контактным путем, т.е. при прямом контакте кожи больного ребенка и кожи здорового, а также при контакте с игрушками и другими предметами общего пользования. Если раньше это заболевание встречалось у детей, начиная с 3-ех лет, т.е. у тех, которые ведут активный контактный образ жизни, посещают детский сад, то сейчас контагиозный моллюск часто встречается у детей первого года жизни, которые в большинстве своем не контактируют с другими детьми. Таким образом, нашими личными предположениями относительно путей передачи вирусной инфекции у детей первого года жизни являются следующие: заражение может происходить при проведении массажа, посещении бассейна, поликлиники.
Контагиозный моллюск – это заболевание, которое не является опасным для здоровья ребенка. В подавляющем большинстве случаев оно не является свидетельством сниженного иммунитета ребенка, а появляется именно у детей потому, что детский иммунитет более уязвимый и незрелый и, в связи с этим, вирус контагиозного моллюска легко размножается в детском организме.
Высыпания при контагиозном моллюске могут располагаться на любом участке тела, но излюбленной локализацией являются туловище, особенно его боковые поверхности, подмышечные области, а также соприкасающиеся с туловищем поверхности рук. Но также мы часто встречаем высыпания на коже лица, в том числе около глаз, носа, на шее и на других частях тела.
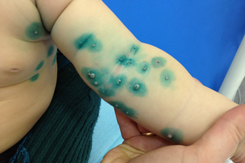
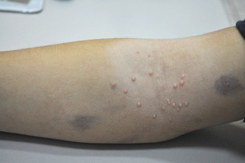
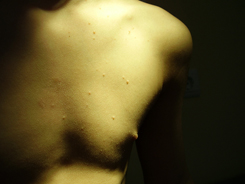
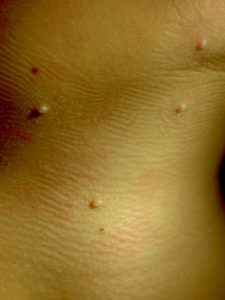
Вот мы и подошли к наиболее тревожащему родителей вопросу: каким способом будет проводиться лечение?
По нашему опыту и опыту зарубежных коллег, назначение противовирусных, иммуномодулирующих препаратов при контагиозном моллюске является нецелесообразным, т.к. еще раз повторюсь, наличие контагиозного моллюска не означает снижение иммунитета у ребенка. А вот вмешательства в здоровый иммунитет путем назначения различных препаратов внутрь, может вызвать куда более серьезные осложнения, чем наличие контагиозного моллюска. Из личных наблюдений можем отметить, что в подавляющем большинстве случаев применение различных комбинаций противовирусных препаратов, назначаемых другими врачами, не приносят желаемого освобождения от этого заболевания.
В редких случаях наблюдается самопроизвольное исчезновение элементов, в то время как чаще всего высыпания распространяются, и тогда из 1-2 элементов появляется 10, далее из 10 появляется 20-30 и так далее. Думаю, что никому из родителей не хочется, чтобы их здоровый малыш общался с ребенком, у которого есть подобные высыпания. Кроме того, наличие таких высыпаний является противопоказанием для посещения детского сада!
Лечение контагиозного моллюска в нашем Центре заключается в удалении элементов механическим способом, т.е. пинцетом. К примеру, в большинстве европейских стран удаление проводят тоже пинцетом или ложечкой Фолькмана, а в США, ОАЭ вообще не лечат, но о скорости распространения высыпаний я уже сказала выше.
Процедура удаления состоит из нескольких этапов:
В 90% случаев сама процедура удаления проходит безболезненно и спокойно, занимая приблизительно около 10-20 минут. Но встречаются индивидуальные редкие случаи, когда крем не полностью обезболил кожный покров, и ребенок может получать неприятные, но не болезненные ощущения.
Также течение и продолжительность процедуры зависят от возраста ребенка. Например, совсем маленькие дети до года и взрослые сознательные дети после 7 лет спокойно реагируют на процедуру, а вот малыши в период с 2 до 5 лет могут капризничать из-за страха перед любыми медицинскими процедурами.
И последнее: удаление высыпаний контагиозного моллюска не является гарантией того, что высыпания не появятся вновь. Чаще всего это заболевание рецидивирует, т.е. элементы появляются вновь еще 2-3 раза, но потом бесследно пропадает.

Далеко не каждый человек знает, что собой представляет контагиозный моллюск. Под этим странным названием скрывается довольно распространенная среди детей вирусная инфекция. До сих пор не до конца ясно, почему заболевание именуется моллюском, но некоторые врачи предполагают, что все дело в сыпи, точнее в ее внешнем виде. Кожные высыпания представляют собой мелкие узелки белого или розового цвета, которые могут быть перламутровыми и иметь вдавление в центре. Сыпь, в зависимости от стадии прогрессирования болезни, может локализироваться по всему телу. Что касается второго слова в названии, то оно означает заразность заболевания.
Причина заболевания
Появление контагиозного моллюска связано с поражением детского организма вирусом, который входит в группу Покс. Его передача от человека к человеку осуществляется через предметы домашнего обихода, воду, либо при тактильном и половом контакте. Существенно повышаются риски инфицирования людей, у которых на кожных покровах есть любые повреждения. Несмотря на то, что заболевание поражает преимущественно детей, заразиться могут и взрослые, особенно если имеется иммунодефицит.
Симптомы
Первые проявления вирусной инфекции можно обнаружить спустя 2-7 недель после заражения, так как в течение этого времени истекает инкубационный период (в некоторых случаях он может достигать полугода). Местом локализации сыпи могут стать любые части тела.
У пациентов не наблюдается ухудшения общего самочувствия, но в местах расположения очагов воспаления может возникать зуд. Количество узелков варьирует от 1-3 штук до нескольких десятков.
Полость узелков наполнена субстанцией, имеющей творожистую структуру, содержащую частички вируса. Именно поэтому детские дерматологи настоятельно не рекомендуют расчесывать, выдавливать, вскрывать любым способом высыпания, так как содержимое, попавшее на здоровую дерму, спровоцирует самозаражение. Если произошло случайное травмирование очага, его необходимо обработать любым антисептическим раствором. Для этих целей подойдет йод, зеленка, Хлоргексидин и другие средства. Довольно часто сыпь вскрывается самостоятельно, после чего заживает и не оставляет на коже никакого следа.
Методы лечения моллюска
В современной медицине отсутствует специфическое лечение моллюска. Заболевание самостоятельно проходит после того, как организм активизирует внутренние резервы и уничтожит вирус. Процесс полного излечения может продолжаться от нескольких месяцев до года. В течение этого времени пациенту либо придется ожидать естественного вскрытия узелков, либо обратиться к специалистам для их удаления.
К последнему варианту часто прибегают ответственные родители, которые стремятся минимизировать риск распространения инфекции среди других детей. Удаление высыпаний показано юным пациентам, у которых наблюдаются другие дерматологические заболевания, в частности атопический дерматит. У этих больных кожные покровы очень уязвимы к любого рода инфекциям по причине нарушенных барьерных функций.
Правила удаления моллюсков
Существует большое количество методик удаления моллюсков:
1. Врач механическим способом убирает высыпания с кожи, используя пинцет либо кюретку.
2. В крайне редких ситуациях допустимо удаление моллюсков посредством воздействия лазерного луча либо жидкого азота. После таких процедур на месте локализации узелков могут оставаться шрамы.
3. Очистить эпидермис от сыпи можно при помощи химических средств. Для этих целей применяется калия гидроксид, готовый раствор кислот, кантаридин.
При лечении контагиозного моллюска у детей, не имеющих сопутствующих патологий, не применяются противовирусные лекарства, иммуностимуляторы, интерфероны. Процесс удаления узелков не уничтожает сам вирус, но позволяет ограничить его распространение.
Главные факты
Что нужно знать о контагиозном моллюске:
-
инфекционное заболевание вирусной этиологии, не несет вреда для здоровья;
Если человек заразился, ему необходимо действовать следующим образом:
-
с врачом обсуждается целесообразность удаления;
Зная все о контагиозном моллюске, можно легко сориентироваться в здоровье ребенка и своевременно предпринять меры профилактики и лечения. Пусть ваш малыш всегда будет здоров!

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Читайте также:

