Помощь при отравлении в адреноблокаторами
Обновлено: 22.04.2024
· Угарный газ (СО) - это газ, который не пахнет, не имеет вкуса и цвета.
· Возникает в результате неполного сгорания углеводородов. Газ быстро и эффективно всасывается через легкие.
· СО связывается с гемоглобином, но имеет гораздо более высокое сродство, чем кислород, и образует обратимый комплекс, монооксид углерода, гемоглобин CO-Hb.
· Уменьшает способность крови переносить кислород и вызывает общую гипоксию.
· Угарный газ оказывает прямое пагубное влияние на клеточный уровень. Количество свободного CO в плазме вызывает широкий спектр симптомов, наблюдаемых при отравлении, и не всегда коррелируются изменением уровня CO-Hb.
Этиология и патогенез
Первая помощь должна быть оказана максимально оперативно, так как угарный газ быстро диффундирует через легочную капиллярную мембрану и связывается с железной частью гемма. Это происходит с примерно в 240 раз большей аффинностью, чем с кислородом.
Степень гемоглобинемии окиси углерода (CO-Hb) является функцией относительного количества СО и кислорода в воздухе, продолжительности воздействия и объема дыхания в минуту.
Некурящие могут иметь до 3% СО в крови, в то время как курильщики имеют уровни 10-15%.
Когда СО связывается с гемом, способность выделять кислород непосредственно в периферическую ткань организма снижается. Таким образом, дефицит кислорода происходит в тканях. CO влияет на периферическое потребление кислорода несколькими способами.
Концентрация СО в атмосфере обычно ниже 0,001%, но она выше в городских районах и в закрытых помещениях.
Большинство смертельных отравлений угарным газом происходит из-за пожаров, утечек в печах, портативных источников питания, работающих на бензине, гриля в помещении, выхлопных газов автомобилей. Угарный газ быстро всасывается в легкие. Выделение зависит от степени оксигенации и, в меньшей степени, минутного объема.
· Период полувыведения СО, когда человек дышит обычным воздухом, составляет около 300 минут.
· Если вы дышите богатым кислородом воздухом через маску, которая фильтрует выдыхаемый воздух, период полураспада составляет около 90 минут.
· При 100% гипербарическом кислороде это около 30 минут.
Вероятность смертельного исхода отравления возрастает при отсутствии своевременной помощи.
Повреждение органов
Повреждение органов вызывается как минимум двумя механизмами:
- Угарный газ оказывает наибольшее влияние на органы с самыми высокими потребностями в кислороде - мозг и сердце. Отравление угарным газом вызывает активацию тромбоцитов, образование свободных радикалов и перекисное окисление липидов в мозге и других тканях, с помощью иммунологического механизма. Это провоцирует острое повреждение тканей мозга, сердца и других органов.
- У пациентов с отравлением угарным газом происходит острая травма миокарда, приводящая к повышенной смертности. CO связывается с сердечным миоглобином с большей аффинностью, чем гемоглобин, увеличивая риск депрессии и гипотонии миокарда, что, в свою очередь, усугубляет гипоксию тканей.
Причина последствий отравления угарным газом до конца не выяснена, однако частота неврологических осложнений составляет 12-68%. Эта цифра напрямую зависит от скорости и квалифицированности оказания первой помощи.
Признаки отравления и диагностические критерии
Острое отравление угарным газом подозревается из истории болезни. Диагноз подтверждается обнаружением повышенного уровня CO-Hb.
Это приводит к дифференцированным проявлениям в виде следующих признаков:
· Инфекция верхних дыхательных путей.
История болезни
Отравление угарным газом имеет очень разнообразные и неспецифические симптомы:
· Пациенты с отравлением угарным газом от легкой до умеренной степени могут иметь головную боль, летаргию, тошноту и головокружение.
· Они также чувствуют одышку и боль в груди.
· Постепенно может возникнуть растерянность и потеря сознания.
· Хроническое отравление угарным газом дает неопределенные симптомы, которые могут быть истолкованы как вирусное заболевание.
Клинические данные
Клинические проявления отравления угарным газом обычно ограничиваются изменениями психического статуса при отсутствии других травм или ожогов:
· Пациент может находиться в состоянии от легкого замешательства до комы.
· Тяжелое отравление угарным газом вызывает неврологические симптомы, такие как судороги, обмороки или кому.
· Сердечно-сосудистые и метаболические проявления, такие как ишемия миокарда, желудочковые аритмии, отек легких и выраженный лактат-ацидоз.
Важно знать о возможности острого повреждения миокарда и отсроченных неврологических последствиях.
Примерно у 40% пациентов со значительным воздействием СО наблюдается состояние с задержкой нервно-психического синдрома. Они могут возникать через 3–240 дней после выздоровления пациента.
· Различной степенью когнитивной недостаточности.
· Очаговыми неврологическими последствиями.
Синдром обычно возникает в течение 20 дней после отравления угарным газом, и результаты могут наблюдаться в течение года. Развитие синдрома плохо коррелирует с уровнями CO-Hb, хотя большинство случаев связано с этим.
Дополнительные исследования
Считается, что летальная концентрация CO-Hb находится в диапазоне > 40%. Младенцы, беременные и пожилые люди имеют более низкую толерантность к CO и могут иметь опасные для жизни отравления при более низких уровнях CO-Hb. Для хронических курильщиков это значение до 10%.
- Газы артериальной крови. PO2 в крови часто будет нормальным, потому что PO2 отражает O2, растворенный в крови, и CO не влияет на этот процесс.
- Кислотное состояние. Метаболический ацидоз возникает вторично по отношению к лактоацидозу в результате ишемии.
- ЭКГ показывает ишемические признаки и аритмии. Маркеры инфаркта берутся при подозрении на повреждение миокарда.
- Состояние крови, тропонин, креатинкиназа МБ, миоглобин, электролиты, глюкоза, печеночные пробы, уровень цианидов.
Помимо вышеперечисленного проводятся и другие исследования:
- Рентгенограмма грудной клетки. В случае неясной картины болезни исследование обычно нормальное.
- КТ головного мозга. Может иметь отношение к исключению дифференциальных диагнозов.
- Нейропсихиатрический тест.
Куда направляют пациента
Пациенты с CO-Hb > 40%, с сердечно-сосудистыми или неврологическими расстройствами должны проходить обследование в учреждении с гипербарической кислородной терапией. Если через 4 часа после лечения нормобарическим кислородом у пациента возникают стойкие нарушения, его следует перевести в гипербарический центр.
Цели терапии
Терапия направлена на ускорение выброса угарного газа из крови и профилактику церебральных и сердечных осложнений.
· CO удаляется почти исключительно благодаря циркуляции легких через конкурентное связывание гемоглобина с кислородом.
· Основным действием при отравлении угарным газом является немедленное удаление пациента от его источника и начало подачи кислорода через лицевую маску.
· Коматозный пациент с тяжелым нарушенным психическим состоянием должен быть интубирован как можно скорее, и механически вентилирован 100% кислородом.
· Для пациентов с отравлением угарным газом после вдыхания дыма важно оценить, есть ли сопутствующее отравление цианидом, которое может еще больше усугубить оксигенацию тканей и степень клеточной гипоксии.
Пациент должен быть госпитализирован в случаях, когда симптомы не уменьшают оксигенацию, когда ЭКГ или лабораторные анализы указывают на тяжелое отравление или когда у пациента есть другие медицинские или социальные причины.
Неотложная помощь при отравлении угарным газом
Чтобы помочь пациенту, который надышался угарным газом, следует предпринять следующие меры.
- Удалить человека от источника воздействия.
- Немедленно начать лечение кислородом, желательно с маской, которая отфильтровывает выдыхаемый воздух.
- Коматозного пациента интубировать.
- Установить мониторинг сердца.
- Уведомить больницу о пациенте, чтобы там могли подготовить перевод в центр, который обеспечит гипербарическую кислородную терапию.
- Взять образец крови для последующего измерения СО. Тем не менее, это не рекомендуется, если задерживает начало кислородной обработки и транспортировки.
- Если возможно, рассчитайте оценку времени воздействия.
- Избегайте усилий, которые потребляют дополнительное количество кислорода.
Лечен ие
Гипербарическая кислородная терапия включает лечение пациента со 100% кислородом в условиях супер-атмосферы. Чем раньше начинается лечение, тем лучше.
Обоснование
При вдыхании обычного воздуха период полураспада СО составляет ок. 300 минут. Если дыхание происходит с воздухом, богатым кислородом, через маску, которая отфильтровывает выдыхаемый воздух, период полураспада составляет ок. 90 минут. При 100% гипербарическом кислороде это всего лишь 30 минут. Лечение также восстанавливает оксигенацию тканей, улучшает функцию митохондрий и изменяет воспалительные реакции, вызванные СО.
Показания к применению
Время обработки
Оно обычно составляет 90-120 мин. Продолжайте лечение до тех пор, пока содержание CO-Hb не станет
Заявленное лечение предотвращает отсроченные нейрокогнитивные реакции, но результаты исследований различаются. Позаботьтесь о лечении ацидоза при рН> 7,15, поскольку ацидоз вызывает правильное смещение кривой диссоциации оксигемоглобина и увеличивает выделение кислорода в ткани. Ацидоз улучшается в связи с кислородным лечением.
Дальнейшие действия
· Пациенту следует воздержаться от тяжелой физической нагрузки следующие 2-4 недели.
· Провести повторные измерения CO-Hb и мониторинг сердца. Внезапная смерть может наступить в результате аритмии.
· Повторная ЭКГ и измерение тропонина по неопределенности в отношении повреждения миокарда.
· Особенно, если пациент страдает с сердечно-сосудистыми заболеваниями и исходные значения CO-Hb превышают 15% .
· Неврологический мониторинг, так как может возникнуть отек мозга.
· Повторные неврологические осмотры, КТ или МРТ.
Прогресс, осложнения и прогноз
При отсутствии первой помощи и квалифицированного медицинского лечения состояния пациента быстро ухудшается.
Осложнения
· Аритмия может быть вторичной по отношению к гипоксии, ишемии или инфаркту.
· Осложнения гипербарической оксигенотерапии.
· Симптомы декомпрессии, баротравмы против пазух и среднего уха, судороги, пневмоторакс, возможно, усугубляется пневмотораксом клапана, газовая эмболия, обратимые изменения зрительной рефракции.
Прогноз
Критическое отравление угарным газом смертельно. Почти 40% пациентов, которые выживают при отравлении угарным газом, получают повреждения миокарда, и подвержены высокой смертности. Снижение когнитивной функции происходит через 10-30% после тяжелого отравления угарным газом.
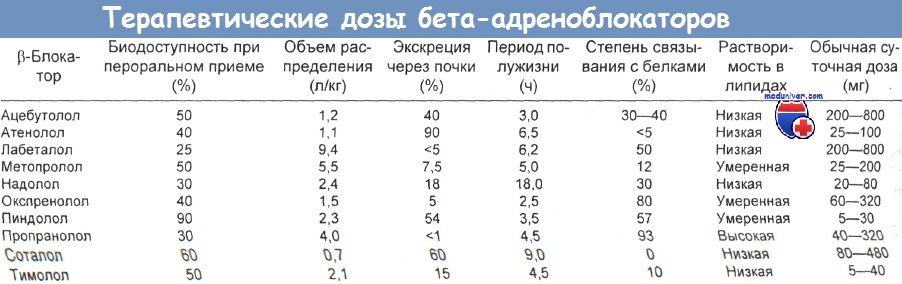
Отравление бета-адреноблокаторами и их побочные эффекты
В таблице ниже приводятся фармакокинетические характеристики и обычные терапевтические дозы ряда b-блокаторов.
а) Клиническая картина. Острое отравление бета-блокаторами характеризуется подавлением проводимости и сократимости сердца, угнетением дыхания, комой, припадками и у некоторых пациентов — гипогликемией. Симптомы появляются в течение первых 1—2 ч после приема препаратов.
Лечебные мероприятия включают обеспечение вспомогательной искусственной вентиляции легких, лечение гипогликемии, применение конкурентных агонистов b-адренорецепторов, вазопрессоров и глюкагона, а также электрокардиостимуляции. Необходимо помнить, что применение бета-блокаторов сопряжено с большим риском возникновения анафилактических реакций.
Инфузия рентгеноконтрастного вещества — наиболее распространенная причина анафилактоидных реакций (не IgE-опосредованная анафилаксия). Внутривенное вливание традиционных контрастных веществ может стимулировать системное выделение гистамина, субклинический бронхоспазм и десатурацию кислорода. На этом фоне применение бета-блокаторов сопряжено с большим риском возникновения анафилактоидных реакций — от умеренных до тяжелых.
- Алпренолол. Проглатывание 12,8 г препарата с целью суицида в одном случае привело к смерти.
- Атенолол. Прием доз 1 г и 1,2 г взрослыми пациентами вызвал незначительный клинический эффект, за исключением не сильной брадикардии и гипотензии. Проглатывание взрослым пациентом 4—6,5 г препарата привело к асистолии желудочков; благотворное действие на состояние больного оказали массаж сердца и временный водитель ритма.
Проглатывание пациентом в возрасте 61 года 3 г атенолола привело к коллапсу и к такому сильному падению кровяного давления, что его нельзя было измерить. Электрокардиограмма выявила узловой ритм — 20 ударов в минуту. После применения глюкагона, атропина и дофамина, активированного угля после промывания желудка, изопротеренола и внутривенного введения кристаллоидов пациенту помог гемодиализ.
- Бисопролол. У взрослого пациента, проглотившего 140 мг бисопро-лола (нормальная доза — 20 мг/сут), развилась синусовая брадикардия; пациент выжил. Бисопролол обладает более высокой кардиоселективностью, чем атенолол. При пероральном приеме у него высокая биодоступность (90 %) и длительный период полужизни (11 ч).
Максимальные концентрации, составляющие примерно 50 нг/мл, достигаются приблизительно через 3 ч после приема терапевтической дозы. Степень связывания с белками плазмы — 30 %, а кажущийся объем распределения — 3,3 л/кг. Около 50 % дозы экскретиру-ется в неизмененном виде.
- Лабеталол. У 43-летней пациентки, проглотившей 5,6—7 г лабеталола, развилась сильная гипотензия. Пациентке помогло многократное введение ударных доз адреналина по 5 мг с последующим введением 20 мг. За 24 ч пребывания в отделении интенсивной терапии она получила всего 174 мг адреналина и выздоровела.
У взрослого человека, проглотившего 6 г препарата, развилась тяжелая почечная недостаточность. После гемодиализа пациента лечили изопреналином и глюкагоном, он выздоровел.
- Эсмолол. Когда пациенту с трепетаний предсердий вместо рекомендованной ударной дозы 500 мкг/кг/мин в течение 1 мин ввели 5000 мкг/кг/мин эсмолола, произошло немедленное развитие брадикардии, гипотензии и сонливости. Скорость вливания была снижена до 5 мкг/кг/мин, и в течение 15 мин брадикардия, гипотензия и сонливость исчезли. Внутривенное введение 1,3 г препарата привело к асистолии, стандартные мероприятия по длительному поддержанию сердечной деятельности и поддерживающая терапия привели к быстрому выздоровлению.
- Тимолол. Закапывание 2—9 капель тимолола (0,25 %) в каждый глаз может вызвать у пациентов в возрасте старше 70 лет слабость, головокружение, потерю равновесия, спотыкание при ходьбе, тошноту, обморочное состояние.
б) Беременность и лактация. В-Блокаторы, часто кардиоселективные, широко применяются для лечения гипертензии, индуцированной беременностью. Полагают, что неблагоприятные реакции редки, и считают, что воздействие на плод и на грудного ребенка минимально. У пациентки, которой в связи с гипертензией, индуцированной беременностью, вводили лабеталол, родился недоношенный ребенок.
У младенца, извлеченного на 33-й неделе беременности посредством кесарева сечения, были отмечены брадикардия, пониженный пульс на бедренной артерии, цианоз и нарушение дыхания.
Соталол экскретируется в грудное молоко; с ним младенец получал до 23 % материнской дозы препарата. В грудном молоке обнаруживается ряд бета-блокаторов, в том числе ацебутолол, атенолол, лабеталол, пиндолол, метопролол, надолол, окспренолол, пропранолол и тимолол.
в) Синдром отмены. Резкая отмена бета-блокаторов, не обладающих собственной симпатомиметической активностью (например, надолола, пропранолола), может привести к острому развитию стенокардии и инфаркта миокарда у пациентовгипертоников, в анамнезе которых не было ишемической болезни сердца.
По-видимому, бета-блокаторы с симпатомиметической активностью (окспренолол и пиндолол, а также блокаторы кальциевых каналов) в меньшей степени способствуют развитию синдрома отмены, чем препараты, не обладающие симпатомиметической активностью, хотя при проведении исследования в контролируемых условиях у здоровых добровольцев после резкой отмены пропранолола не наблюдалось признаков синдрома отмены, затрагивающих центральную нервную систему.
Резкое прекращение курса лечения пропранололом, с помощью которого контролировались психотические симптомы пациента, привело к повторному появлению психотических симптомов.
После резкой отмены атенолола наблюдался некоторый период сверхчувствительности к изопротеренолу, а также небольшой всплеск частоты сердечных сокращений при нагрузке и изменении положения. Бопиндолол индуцировал длительное состояние пониженной чувствительности к изопротеренолу.
г) Лабораторные данные отравления бета-адреноблокаторами:
- Ацебутолол. В случаях летального исхода после приема ацебуталола не выявлено корреляции между количеством проглоченного препарата и его концентрацией в крови. Аналогичным образом не выявлено корреляции между принятой дозой и токсическими эффектами.
- Атенолол. После приема 4—6,5 г атенолола концентрации атенолола в сыворотке составляли 849 пг/л (через 36 ч) и 564 пг/л (через 96 ч). Концентрации атенолола после приема 50 мг составляли примерно 20 пг/л через 36 ч и 10 пг/л через 96 ч.
- Метопролол. Посмертная концентрация метопролола у пациента, которого нашли в постели с гипотензией и без реакции на внешние раздражители, через 10 ч после реанимации была примерно в 50 раз выше терапевтического уровня (4,7 мкг/мл). Гиперкалиемия и гипогликемия встречаются редко.
- Пропранолол. Концентрации пропранолола в крови подтверждают факт интоксикации, но не могут быть использованы для выбора метода экстренной терапии. Терапевтические концентрации в плазме варьируют от 30 до 200 нг/мл. При смертельных передозировках пропранолола концентрации в плазме варьируют от 4000 до 28 000 нг/мл; пациенты выживали также при концентрациях 2300 и 2800 нг/мл.
Видео фармакологические, побочные эффекты бета-адреноблокаторов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление бета-блокаторами для снижения давления
Блокаторы бета-адренергических рецепторов занимают прочное место в ряду средств, применяемых для лечения гипертензии и коронарной болезни. В настоящее время в продаже имеется более 30 различных бета-антагонистов (бета-блокаторов). Неселективные бета-блокаторы I поколения, такие как пропранолол, солатол и лабеталол, являются антагонистами сердечных b1- и b2-адренорецепторов.
Эти лекарственные средства блокируют b2-адренорецепторы гладких мышц бронхов, обусловливая предрасположенность к бронхостенозу, они также блокируют b2-адренорецепторы в мускулатуре печени, ингибируя метаболизм углеводов и липидов; большая часть бета-блокаторов увеличивает общее периферическое сопротивление сосудов, ингибируя b2-опосредованную артериолярную вазодилатацию. Бета-блокаторы первого поколения противопоказаны пациентам с астмой, обструкцией дыхательных путей, сахарным диабетом и/или болезнью периферических артерий.
Бета-блокаторы второго поколения, такие как атенолол, ацебутолол и метопролол, сравнительно избирательны в отношении b1-адренорецепторов, не ослабляют индуцированную катехоламином вазодилатацию и, по-видимому, в меньшей степени индуцируют бронхостеноз. Недавно были получены b1-селективные бета-блокаторы третьего поколения, которые обладают повышенной способностью индуцировать расширение артериальных сосудов, не вызывая бронхостеноза.
Все бета-блокаторы после приема в сверхвысоких дозах способны вызывать тяжелую гипотензию. Обстоятельно описан конкретный случай, когда произошла передозировка антигипертензивного бета-блокатора бетаксолола.
а) Токсикокинетика бета-блокаторов. Бета-блокаторы описаны также в отдельной статье на сайте. В таблице ниже представлены обобщенные данные по токсикокинетике некоторых антигипертензивных бета-блокаторов.
б) Клиническая картина. Симптомы интоксикации бета-блокаторами обычно проявляются в пределах первых 2 ч после проглатывания.
22-летняя женщина приняла сверхвысокие дозы бетаксолола и дизопирамида. У нее развились кардиогенный шок, внутрижелудочковая блокада и диффузная внутрисосудистая коагуляция, было проведено поддерживающее лечение с применением изопреналина, глюкагона и вазопрессорных аминов. Был введен временный водитель ритма.
Регулярное применение:
- Бетаксолол. В некоторых случаях наблюдались брадикардия, вазомоторные заболевания конечностей, сердечная недостаточность, дурнота, незначительные желудочно-кишечные расстройства, одышка и импотенция.
- Бопиндолол. При длительном применении наблюдались утомляемость, бессонница, галлюцинации, депрессия, головокружение, желудочно-кишечные расстройства, учащенное сердцебиение и головная боль.
- Целипролол. В некоторых случаях отмечаются головокружение, утомляемость, усталость.
- Дилевалол. Менее чем у 10 % пациентов, постоянно принимающих этот препарат, отмечаются головокружение, головная боль и диарея. Изредка наблюдаются охлаждение конечностей, одышка, брадикардия и сердечная блокада. Иногда отмечаются повышение уровня трансаминазы и положительный титр антинуклеарных антител, как и при применении других бета-блокаторов.
- Лабеталол. Для лечения гипотензии, вызванной передозировкой лабеталола, могут потребоваться большие дозы эпинефрина (>5 мг). Один пациент принял 175 мг адреналина за 24 ч.
в) Лабораторные данные. Не выявлено четкой корреляции между терапевтической или токсической активностью большинства бета-блокаторов и их концентрациями в крови.

г) Лечение отравления антигипертензивными лекарствами:
- Стабилизация состояния. Необходимо восстановить дыхание, а затем обеспечить вспомогательную вентиляцию легких с помощью эндотрахеальной интубации. У пациента могут развиться внезапная брадикардия, тяжелая гипотензия или сердечная недостаточность.
Пациентов следует наблюдать в отделении интенсивной терапии, где будут обеспечены кислород, внутривенные вливания и контроль за сердечной деятельностью.
- Очистка пищеварительного тракта. Нет данных контролируемых клинических исследований, которые свидетельствовали бы о том, что сироп ипекакуаны, промывание желудка, активированный уголь или слабительные средства эффективны при лечении пациентов после передозировок лекарств рассматриваемой группы. Пик концентраций в сыворотке может быть достигнут (в течение < 1 ч) до попыток ослабить абсорбцию. Лекарства этой группы хорошо абсорбируются при пероральном приеме.
- Усиление выведения. Нет данных, которые свидетельствовали бы о целесообразности экстракорпоральных вспомогательных средств (например, гемодиализа, гемоперфузии). Кроме того, значительные объемы распределения и высокий уровень связывания белков, по-видимому, исключают эффективность таких методов лечения.
- Антидоты бета-блокаторов. Как отмечалось ранее, глюкагон является эффективным антидотом при передозировках бета-блокаторов. Глюкагон повышает сократимость сердца и устраняет отрицательные инотропный и хромотропный эффекты.
- Поддерживающая терапия. Поддерживающая терапия является основой в комплексе лечебных мер, применяемых при передозировках антигипертензивных бета-блокаторов. При гипотензии поддержанию нормального кровяного давления могут способствовать изменение положения, внутривенные вливания и вазопрессорные амины.
Необходимо обеспечить мониторинг электрокардиограмм, пульса, кровяного давления, нейроповеденческого статуса и обмена жидкостей для поддержания водного баланса. Необходимо принять меры по предотвращению жидкостной перегрузки пациента.
Видео фармакологические, побочные эффекты бета-адреноблокаторов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Также: Отравление бензодиазепинами, отравление нейролептиками, отравление ацетилсалициловой кислотой, отравление парацетамолом, отравление блокаторами кальциевых каналов, отравление бета-адреноблокаторами
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Категории МКБ: Отравление противосудорожными, седативными, снотворными и противопаркинсоническими средствами. Бензодиазепинами (T42.4)
Общая информация
Краткое описание
Отравление – патологическое состояние, возникшее вследствие взаимодействия организма и ядовитого вещества, поступившего извне.
Период протекания
Длительность лечения составляет 2-7 дней, в зависимости от токсических свойств поступившего в организм химического вещества, его дозы, от степени тяжести отравления, развития осложнений.
Классификация
Факторы и группы риска
Психические и наркологические заболевания, психо-эмоциональная неустойчивость, нарушение техники при обращении с химическими веществами и продуктами.
Диагностика
Отравление бензодиазепинами
Жалобы: слабость, сонливость, головная боль, шаткость походки. Данные токсикологического анамнеза.
Клинические проявления: смазанная замедленная речь, атаксия, миоз в раннем периоде отравления, оглушение, потеря сознания, угнетение рефлексов. В тяжелых случаях: угнетение дыхания, брадикардия, гипотензия с развитием шока, гипотермия, мидриаз в результате гипоксического поражения мозга.
Отравление нейролептиками (производные фенотиазина; производные тиоксантена; производные бутирофенона)
Жалобы: слабость, сонливость, головокружение, вялость, тошнота, рвота, чувство тяжести в эпигастрии.
Клинические проявления: в клинике отравления выделяют 2 типа течения интоксикации:
- отравление с преобладанием угнетения дыхательного центра;
- отравления с преобладанием сосудистого коллапса и развитием экзотоксического шока.
Возможен переход первого типа во второй. Клинические проявления характеризуются вялостью, адинамией, сонливостью, нарушениями походки. Тонус мускулатуры снижен. В дальнейшем наступает длительный сон. Зрачки расширены, но может быть и миоз. Кожа и слизистые сухие.
При отравлениях средней степени тяжести – угнетение нервной системы на фоне которого проявляются признаки антихолинергического синдрома. Возможны дистонии мышц, ригидность мышц затылка с тризмом, вынужденными гримасами, спастичностью конечностей, кривошеей. Могут быть судороги типа атетоза.
Со стороны сердечно-сосудистой системы: на ЭКГ инверсия зубца Т, смещение ST, появление дополнительных зубцов, иногда возникает экстрасистолия, АВ блокада. Тахикардия до 120 уд. в 1 минуту, АД снижено, дыхание ослаблено, может быть одышка.
Отравления тяжелой степени характеризуются комой, нарушениями дыхания. Кожа бледная, цианотичная; холодный липкий пот; реакция зрачков на свет исчезает, сердечная деятельность ослабевает, АД падает; пульс учащен, слабого наполнения. Часто возникают судороги клонического и тонического характера. Смерть в результате паралича дыхательного центра и острой сердечной недостаточности. При тяжелых отравлениях характерно развитие отека легких и реже отека мозга. Среди осложнений отмечают нефропатию, паралич мускулатуры мочевого пузыря, динамическую кишечную непроходимость, рабдомиолиз, токсическую гепатопатию, вторичную инфекцию со стороны легких.
Отравление ацетилсалициловой кислотой
Жалобы: рвота, иногда кофейной гущей, одышка, потливость, шум в ушах, беспокойство, вялость.
Клинические проявления: нарушение кислотно-основного состояния (КОС) организма: в начале компенсаторный дыхательный алкалоз, по мере истощения компенсаторных возможностей – метаболический ацидоз.
Клиническая картина отравления протекает в две фазы:
- 1-я фаза: не менее 6 часов после приема – головная боль, шум в ушах, тахикардия, одышка (более 50 в мин.), тошнота, рвота, психомоторное возбуждение. - -2-я фаза: спустя 12 часов - сопор, кома, выраженная одышка, гипертермия, гиповолемия, судороги, нарушение функции кишечника, нарушение гемокоагуляции, возможны желудочно-кишечные кровотечения, некардиогенный отек легких, коллапс.
Отравление парацетамолом
Жалобы: боль в животе, тошнота, рвота, отсутствие аппетита, слабость, сонливость.
Клинические проявления: в клинике отравления парацетамолом встречаются три последовательные стадии:
- В I стадии: неспецифические симптомы могут наблюдаться в течение 14 часов после приема и продолжаться до суток и более. Как правило, преобладают желудочно-кишечные расстройства, отсутствуют выраженные признаки угнетения центральной нервной системы (ЦНС). Признаков поражения печени нет, уровень аминотрансфераз находится в пределах нормы.
- Во II стадии: уровень аминотрансфераз повышается, кроме этого может выявляться повышение билирубина и удлинение протромбинового времени. Если через 2 суток показатели функции печени находятся в пределах нормы, как правило, не следует ожидать значительного повреждения печени.
- В III стадии: максимально проявляется на 3-и - 5-е сутки, характерно повышение уровня ЛДГ, АЛТ, билирубина. Протромбиновое время удлиняется, что может сопровождаться кровотечениями; возможно повреждение миокарда и почек, однако их выраженность значительно меньше, чем печени. В тяжелых случаях развиваются симптомы некротического поражения печени: желтушность, гипогликемия, нарушение свертываемости крови, энцефалопатия.
Отравление блокаторами кальциевых каналов
Жалобы: тошнота, рвота, головокружение, замедление сердцебиения, общая слабость.
Клинические проявления:
- Легкая степень: сознание сохранено, на ЭКГ - умеренная брадикардия (60-50 в минуту), замедление АВ проводимости до 0,20-0,22 сек, неполная блокада ножек пучка Гиса (0,09-0,11 сек), слабость, АД в пределах нормы.
- Средняя степень: общая слабость, на ЭКГ- АВ- или синоатриальная блокада 1-2 степени, в 30% возможно развитие полной блокады ножек пучка Гиса. Бледность кожных покровов, АД 110/60 мм рт.ст. Ритм 55-40 в мин.
- Тяжелая степень отравления: резко выраженная брадикардия (менее 40 в 1 минуту), бледность, мраморность кожных покровов; АД 90/60-70/40 м.рт.ст., пульс слабого наполнения, редкий, тоны сердца глухие. На ЭКГ- АВ- или синоатриальная блокада 2-3 степени с резким расширением комплекса QRS до 0,16-0,18 сек. Эта степень в 38% дает острую контрактильную недостаточность сердца и его внезапную остановку в первые 3-12 часов с момента приема препарата.
Отравление β-адреноблокаторами (бета-АБ)
Клинические проявления: после приема токсичной дозы следует ожидать нарушения частоты и ритма сердечных сокращений (брадикардический тип, иногда вплоть до тотального блока), проявления недостаточности миокарда, а также, в зависимости от дозы и исходного состояния организма, снижение (или подъем) АД, что приводит к кардиогенному шоку или отеку легких. Возникает бронхоспазм, проявляющийся диспноэ, цианозом; развивается ацидоз, гипогликемия. Возможны усталость, головная боль, тошнота, понос, сухость во рту, в исключительных случаях - депрессия, галлюцинации, возбуждение, судороги, расстройства зрения. Степень тяжести клинического течения отравлений бета-АБ преимущественно связана со степенью выраженности первичного специфического кардиотоксического эффекта (ПКЭ).
Легкая степень отравления. Сознание полностью сохранено. В отдельных случаях отмечается тошнота, реже рвота, умеренная брадикардия 50 - 55 в минуту. АД в пределах нормы. На ЭКГ: синусовая брадикардия; в отдельных случаях АВ-блокада 1-ой степени с уширением сегмента PQ до 0,22 - 0,26 сек.
Отравления средней тяжести. Отмечается более выраженная брадикардия (пульс до 40 минуту), сопровождающаяся умеренными признаками клинического синдрома малого выброса сердца; редкий мягкий пульс, бледность кожных покровов, некоторая заторможенность. АД умеренно снижено до 100/60 - 90/60 мм рт.ст. На ЭКГ: синусовая брадикардия (45 - 55 сокращений в минуту), нарушение проводимости в синоатриальной зоне сердца, возможно замедление внутрижелудочковой проводимости в виде неполной или полной блокады ножек пучка Гиса (QRS до 0,12 сек), небольшие метаболические изменения миокарда по типу гипокалиемии, что соответствует умеренному снижению концентрации калия в крови. Изменения центральной гемодинамики: нормальный или несколько сниженный ударный объем крови (УОК), снижение минутного объема кровообращения (МОК) за счет брадикардии, компенсаторное повышение общего периферического сопротивления сосудов (ОПСС). Сократительная функция сердца (СФС) снижена на 20-30%.
Тяжелая степень отравления. Тяжесть клинического течения обусловлена развитием острой контрактильной недостаточности сердца и кардиогенного шока. На ЭКГ: выраженный первичный специфический кардиотоксический эффект (ПКЭ) угрожающей формы: полная блокада одной из ножек пучка Гиса с уширением комплекса QRS свыше 0,12 сек и его деформацией. Синусовая брадикардия менее 40 сокращений сердца в минуту. Возможно также развитие СА - и АВ - блокады 2-ой степени 2-ого типа с длительными периодами асистолии (1:3 - 1:4) с переходом в редкий узловой ритм. Указанные формы нарушений могут вызвать внезапную асистолию. Клинически наблюдаются выраженные симптомы кардиогенного шока: редкий пульс слабого наполнения, бледность (мраморность) кожных покровов, мидриаз, периодичная спутанность сознания, низкое АД. Показатели центральной гемодинамики при этом свидетельствуют о снижении сердечного выброса и повышении ОПСС в 2,5-3,5 раза от должного, СФС снижена на 50-70% . Нарушения гомеостаза соответствуют шоковой реакции - гипокалиемия, ацидоз, снижение показателей кислородного градиента в крови.
Читайте также:

