Понятие о менингизме менингите энцефалите
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Менингит: причины появления, симптомы, диагностика и способы лечения.
Определение
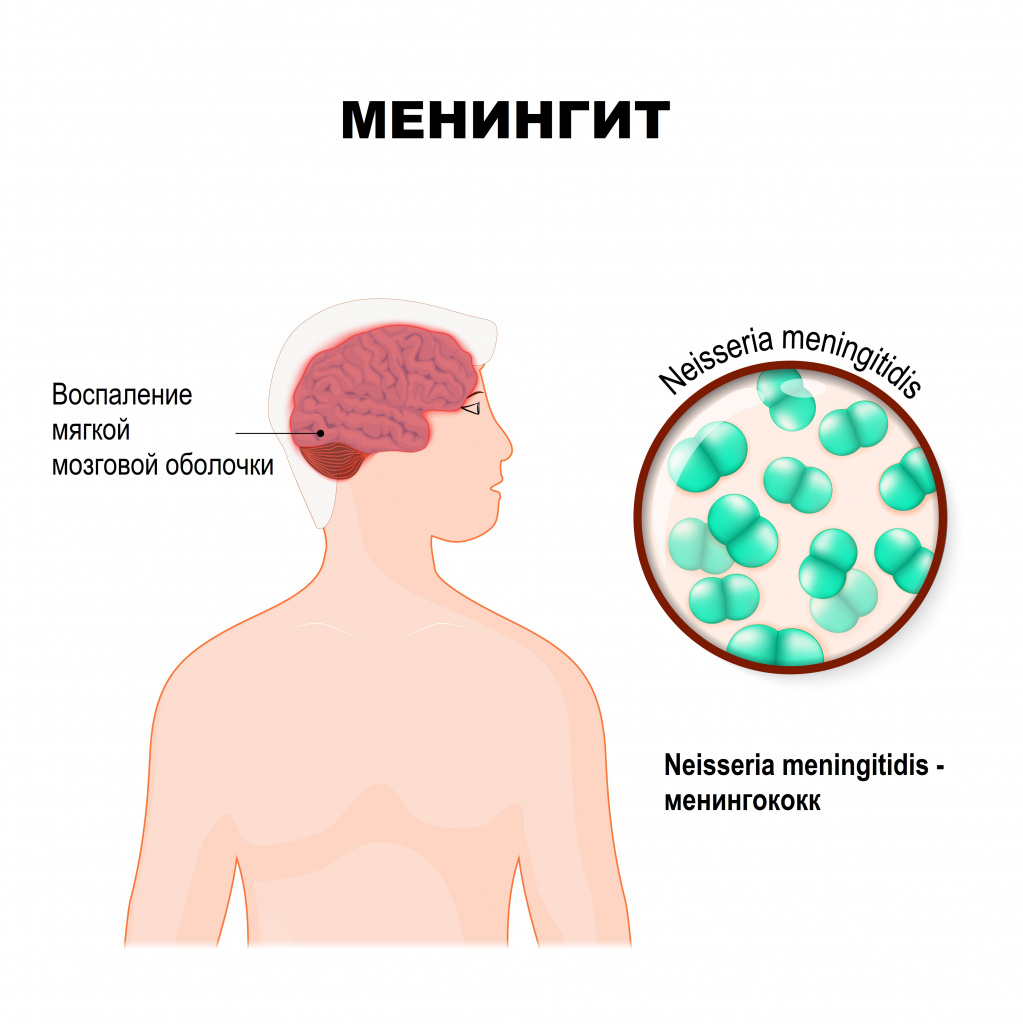
Менингит – это инфекционное воспаление мозговых оболочек головного и спинного мозга, сопровождающееся интоксикацией, лихорадкой, синдромом повышенного внутричерепного давления, менингеальным синдромом, а также воспалительными изменениями ликвора (спинномозговой жидкости).
Мозговые оболочки - это соединительнотканные пленчатые образования, покрывающие головной и спинной мозг. Различают твердую мозговую оболочку, паутинную и мягкую.
Твердая оболочка головного мозга имеет плотную консистенцию и толщину 0,2-1 мм, местами она срастается с костями черепа. Паутинная оболочка — тонкая, полупрозрачная, не имеющая сосудов соединительнотканная пластинка, которая окружает головной и спинной мозг. Мягкая оболочка — тонкая соединительнотканная пластинка, непосредственно прилежащая к головному мозгу, соответствует его рельефу и проникает во все его углубления. В ее толще располагается сосудистая сеть головного мозга.
Причины появления менингита
Мозговые оболочки могут вовлекаться в воспалительный процесс первично и вторично. Менингит, возникший без предшествующей общей инфекции или заболевания какого-то другого органа, называется первичным. Вторичный менингит развивается как осложнение уже имеющегося инфекционного процесса. К вторичным относятся туберкулезный, стафилококковый, пневмококковый менингит. К первичным – менингококковый, первичный паротитный, энтеровирусные менингиты и другие.
Гнойное воспаление мозговых оболочек может быть вызвано различной бактериальной флорой (менингококками, пневмококками, реже - другими возбудителями). Причина серозных менингитов - вирусы, бактерии, грибы.
По прогнозу наиболее опасен туберкулезный менингит, который возникает при условии наличия в организме туберкулезного поражения. Развитие заболевания проходит в два этапа. На первом этапе возбудитель с током крови поражает сосудистые сплетения желудочков мозга с образованием в них специфической гранулемы. На втором – наблюдается воспаление паутинной и мягкой оболочек (как правило, поражаются оболочки основания головного мозга), которое вызывает острый менингиальный синдром.
Процесс развития менингококкового менингита также состоит из нескольких этапов:
- попадание возбудителя на слизистую оболочку носоглотки;
- попадание менингококка в кровь;
- проникновение возбудителя через гематоликворный барьер, раздражение рецепторов мягкой мозговой оболочки токсичными факторами и воспаление.
Течение инфекционного процесса зависит от патогенных свойств возбудителя (способности вызывать заболевание) и состояния иммунной системы человека.
Предшествующие вирусные заболевания, резкая смена климата, переохлаждение, стресс, сопутствующие заболевания, терапия, подавляющая иммунитет, - могут иметь существенное значение для возникновения и течения менингита.
Классификация заболевания
По типу возбудителя:
- Вирусный менингит (гриппозный, парагриппозный, аденовирусный, герпетический, арбовирусный (клещевой), паротитный, энтеровирусные ЕСНО и Коксаки).
- Бактериальный менингит (менингококковый, туберкулезный, пневмококковый, стафилококковый, стрептококковый, сифилитический, бруцеллезный, лептоспирозный).
- Грибковый (криптококковый, кандидозный и др.).
- Протозойный (токсоплазмозный, малярийный).
- Смешанный.
- Первичный.
- Вторичный.
- Острый.
- Подострый.
- Молниеносный.
- Хронический.
- Легкая.
- Среднетяжелая.
- Тяжелая.
- Генерализованный.
- Ограниченный.
- Осложненный.
- Неосложненный.
- менингеальный синдром – проявляется ригидностью (повышенным тонусом) затылочных мышц и длинных мышц спины, гиперстезией (повышенной чувствительностью) органов чувств, головной болью, рвотой, изменениями со стороны спинномозговой жидкости;
- общемозговой синдром – проявляется сонливостью, нарушением сознания, тошнотой, рвотой, головокружением, психомоторным возбуждением, галлюцинациями;
- астеновегетативный синдром – проявляется слабостью, снижением трудоспособности;
- судорожный синдром;
- общеинфекционный синдром - проявляется ознобом, повышением температуры.
Пневмококковый менингит, как правило, наблюдается у детей раннего возраста на фоне имеющегося пневмококкового процесса (пневмонии, синусита).
При стрептококковом менингите на первый план выступает гепатолиенальный синдром (увеличение печени и селезенки), почечная недостаточность, надпочечниковая недостаточность, петехиальная сыпь (кровоизлияния, вследствие повреждения капилляров, в результате чего, кровь, растекаясь под кожей, образует округлые пятна, размер которых не превышает 2 мм).
Гнойные менингиты, вызванные синегнойной палочкой, грибами встречаются редко. Диагноз устанавливается только после дополнительных лабораторных исследований.
Для серозного туберкулезного менингита характерно постепенное начало, хотя в редких случаях он может манифестировать остро. В дебюте заболевания больные жалуются на утомляемость, слабость, раздражительность, нарушение сна. Температура обычно не выше 38℃, отмечается непостоянная умеренная головная боль. На 5-6-й день болезни температура становится выше 38℃, усиливается головная боль, появляется тошнота, рвота, сонливость. Быстро развивается бессознательное состояние. Могут наблюдаться расходящееся косоглазие, низкое положение верхнего века по отношению к глазному яблоку, расширение зрачка.
Клинические проявления поражения мозговых оболочек могут развиваться еще до увеличения слюнных желез.
Для энтеровирусного менингита характерна двух- и трехволновая лихорадка с интервалами между волнами 1-2 и более дней. Почти всегда наблюдаются и другие проявления энтеровирусной инфекции (мышечные боли, кожная сыпь, герпангина).
Для диагностики коревого и краснушного менингитов большое значение имеет указание на контакт с больным этими заболеваниями, а также типичные клинические симптомы кори или краснухи.
Диагностика менингита
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Менингит — воспаление оболочек головного мозга и спинного мозга.
Менингизм или псевдоменингит — состояние раздражения головного или спинного мозга, при котором имеются симптомы менингита (например, ригидность шейных мышц), но реальное воспаление отсутствует. В то время как менингит представляет собой воспаление мозговых оболочек , менингизм вызван неменингитическим раздражением мозговых оболочек, обычно ассоциируемым с острым лихорадочным заболеванием, особенно у детей и подростков.
Развивается при механическом или токсическом раздражении оболочек мозга. Например, при внутричерепной гипертензии, гидроцефалии, отёке головного мозга и его оболочек при внутричерепных опухолях, резком обезвоживании и.т.д.
Энцефалит — группа заболеваний, характеризующихся воспалением головного мозга. Заболевание может иметь инфекционную, инфекционно‐аллергическую и аллергическую природу.
Т.е при энцефалите воспаляется вещество головного мозга, а не оболочка как при менингите.
По характеру воспалительного процесса:
Гнойные (менингококковые, пневмококковые, стрептококковые, стафилококковые);
Серозные (лимфоцитарный хориоменингит, вирусы ECHO и Коксаки).
По течению: острые, подострые, хронические.
Первичные (гнойные, серозные);
Вторичные (как осложнения при гнойном отите, абсцессе лёгкого и эмпиеме плевры, открытой ЧМТ, при туберкулёзе, сифилисе, эпидемическом паротите и тд).
26. Понятие об оппортунистических и спид-ассоциированных инфекциях. Примеры.
Оппортунистические инфекции – это инфекции, манифестно проявляющие себя в особых, благоприятных для своего развития условиях, например, в условиях Т-клеточного иммунодефицита, развивающегося при ВИЧ-инфекции и при других иммунодефицитных состояниях. Большинство возбудителей оппортунистических инфекций являются условно-патогенными.
Особенности возбудителей оппортунистических инфекций:
персистируют в организме с рождения или раннего детства, вызывая латентно протекающие эндогенные инфекции, которые реактивируются и генерализуются на фоне иммунодефицита;
паразитируют внутриклеточно, чаще в макрофагах;
элиминируются в норме Т-клетками или макрофагами во взаимодействии с Т-клетками;
часто способны к аутореинфекции в организме хозяина.
Клинические особенности оппортунистических инфекций:
протекают с опасной для жизни пациента остротой;
имеют тенденцию к диссеминации возбудителя с обнаружением его в эктопических очагах;
слабо поддаются специфической терапии, имеют тенденцию к множественным рецидивам;
к этим инфекциям развивается слабый специфический иммунный ответ.
СПИД-ассоциируемые, или СПИД-индикаторные, инфекции – это те оппортунистические инфекции, которые сопровождают стадию СПИДа у ВИЧ-инфицированных пациентов.
СПИД-ассоциируемые оппортунистические инфекции
возможные СПИД-ассоциируемые оппортунистические инфекции
характерные для ВИЧ-инфекции опухоли с вирусной этиологией
Зависимость развития оппортунистических инфекций от уровня CD4
Характерна корреляция возникновения определенных оппортунистических инфекций с уровнем клеточного иммунодефицита у ВИЧ-инфицированных пациентов (по Mills G, 1990, с изменениями).
уровень CD4+
оппортунистические инфекции
бактериальные инфекции кожи
Как видно, по мере усугубления иммуносупресии могут себя проявить все новые патогены. От уровня 200 CD4+ клеток/мл и менее (то есть иммунологическая категория 3, или СПИД, по классификации CDC) начинают работать СПИД-ассоциируемые оппортунисты. Но и при менее глубоком иммунодефиците появляются инфекционные поражения – обычно неспецифические бактериальные, вирусные и грибковые инфекции, которые однако, имеют более тяжелое течение, часто диссеминированы и склонны к рецидивированию, плохо отвечают на стандартную терапию.
Спектр встречаемых СПИД-ассоциируемых оппортунистов, а также временная последовательность их манифестации у ВИЧ-инфицированных пациентов имеют выраженные географические различия.
Воспаление головного мозга (энцефалит) может быть первичным и вторичным заболеванием. Как и при всяком воспалении, анатомические изменения состоят в гиперемии, отёке тканей и инфильтрации определённых участков мозга. Причиной заболевания могут быть различные инфекционные факторы (вирусы, микроорганизмы). В последующем может наступить обратное развитие процесса или организация воспалительного очага глиозного рубца при наличии дефекта мозгового вещества.
Экономо-эпидемический летаргический энцефалит.
Заболевание получило название эпидемического, так как в 1917 - 1928 года эпидемия охватила все страны мира. Летаргическим - в связи с патологической сонливостью. Поражаются преимущественно мозговой ствол, центральные узлы полушарий большого мозга.
Этиология: по-видимому, фильтрирующий вирус (пока не выделен), контагиозность его не велика. Передача осуществляется воздушно-капельным путём.
Патогенез: при этом диффузном энцефалите воспалительные изменения чаще расположены в стенка III желудочка, что объясняет расстройство секреторно - вазомоторных функций. Значительные изменения протекают в ретикулярной формации в подбугорной области и в области сильвиевого водопровода - патологическая сонливость и поражение глазодвигательных нервов (птоз и диплопия). Наконец, большие изменения протекают в полосатых телах - насильственные движения; и в чёрной субстанции (где от клеток ничего не остаётся кроме пигмента) - мышечная заторможенность.
Клиника: В остром периоде заболевания повышается температура тела до 38є С и держится в среднем 15 - 20 дней (редко она остаётся в норме). В это же время (первая стадия болезни) выявляется резкая сонливость - больные спят сутками (разбуженный почти тут же засыпает). В дальнейшем наступает либо бессонница, либо извращение формулы сна: бессонница ночью, сонливость днём.
В этом периоде выявляются расстройства функций ряда черепных нервов (чаще глазодвигательного и отводящего: птоз и двоение в глазах). Различные размеры зрачков, иногда головокружение, тахипное, Могут возникнуть психические расстройства: галлюцинаторные переживания, изменение сознания, возбуждение.
Иногда температура остаётся субфебрильной и её рассматривают как затянувшийся признак гриппа или другого инфекционного заболевания.
Спустя несколько месяцев или даже лет наступает вторая стадию болезни - стадия паркинсонизма. Появляются медлительность, малоподвижность с постепенным нарастанием мышечного тонуса. Мимика становится маловыразительной, лицо маскообразным. Кожа лица сальная. Нарастает бедность движений. Поза больного имеет характерный вид: голова свисает, туловище согнуто и наклонено вперёд, руки приведены, согнуты в локтях.
При движении почти отсутствует содружественное движение рук. Походка медленная, мелкими шажками. Больной говорит через полузакрытый рот, сквозь зубы. Речь замедленная, тихая, голос монотонен, без эмоциональной окраски. Это так называемая анкетико-регидная форма паркинсонизма. Часто отмечается насильственное мелкое дрожание пальцев рук, кистей, ног, головы. Нередко выявляется гиперсаливация.
Для этой стадии характерны психические расстройства: вялость, безынициативность, ослабление памяти. Больные назойливы, обращаются с вопросами, просьбами. У детей замедляется психического развития, неуравновешенность, импульсивность, появляется склонность к бродяжничеству, жестокость. Эти изменения стойкие.
Известны случаи, когда больной настолько скован, что не ходит, не ест, но, как только заиграет музыка или появится другой раздражитель (различный у каждого больного), он растормаживается, и его движения становятся свободными (на некоторое время). Это явление называется парадоксальной подвижностью (kinesia paradoxa).
Общие сведения
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного происхождения — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
По этиологии:
- бактериальные (пневмококковый, туберкулезный, менингококковый и др.)
- вирусные (вызванный энтеровирусами Коксаки и ЕСНО, острый лимфоцитарый хориоменингит и др.)
- грибковые (криптококкозный, кандидозный и др.)
- протозойные (при малярии, при токсоплазмозе и др.)
По характеру воспалительного процесса:
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
По патогенезу:
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
По распространенности процесса:
По темпу течения заболевания:
- молниеносные
- острые
- подострые
- хронические
По степени тяжести:
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и диффдиагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано.
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
Прогноз
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
Профилактика
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.).
Менингеальный синдром – симптомокомплекс, характерный для поражения церебральных оболочек. Может иметь инфекционную, токсическую, ликворно-гипертензионную, сосудистую, травматическую, карциноматозную этиологию. Проявляется головной болью, мышечной ригидностью, рвотой, гиперестезией, алгическими феноменами. Диагностический базис составляют клинические данные, результаты исследования спинномозговой жидкости. Лечение осуществляется соответственно этиологии антибактериальными, противовирусными, противогрибковыми, антипротозойными средствами, включает симптоматическую терапию, снижение внутричерепного давления.
Общие сведения

Причины менингеального синдрома
Этиофакторами выступают многие внутричерепные и полисистемные патологические процессы. Наиболее часто менингеальный синдром провоцирует воспаление мозговых оболочек (менингит), субарахноидальное кровоизлияние, черепно-мозговая травма. В соответствии с воздействием на церебральные оболочки этиологические причины разделяют на две основные группы – воспалительные и невоспалительные поражения.
- Бактериальные. Неспецифические – обусловленные менингококковой инфекцией, гемофильной палочкой, стрептококками, пневмококками, у новорожденных – сальмонеллами, кишечной палочкой. Специфические – возникающие при проникновении в оболочки возбудителей туберкулеза, сифилиса.
- Вирусные. В 75% случаев провоцируются энтеровирусами, реже – вирусом Эпштейна-Барр, аренавирусом, герпетической инфекцией, вирусом клещевого энцефалита.
- Грибковые. Основные возбудители – криптококки, кандиды, аспергиллы, гистоплазма. Вызывают серозное воспаление оболочек с петехиальными кровоизлияниями.
- Протозойные. Наблюдаются при токсоплазмозе, малярии.
- Кровоизлияния в оболочки мозга. Могут возникать вследствие острого нарушения мозгового кровообращения, выраженной артериальной гипертензии, ЧМТ, церебрального васкулита.
- Внутричерепная гипертензия. Развивается вследствие гидроцефалии, объёмных образований (опухоли головного мозга, интракраниальной кисты, абсцесса, внутримозговой гематомы).
- Интоксикации. Экзогенные – лакокрасочное производство, токсикомания, алкоголизм. Эндогенные – уремия, гипопаратиреоз.
- Нейротоксикоз при общих инфекционных заболеваниях (гриппе, сыпном тифе, дизентерии, ОРВИ).
- Карциноматоз – инфильтрация церебральных оболочек опухолевыми клетками при различных онкопроцессах, в том числе лейкоцитарная инфильтрация при нейролейкозе.
Патогенез
Менингеальный синдром имеет два механизма развития. Первый – воспалительный процесс – реализуется в ответ на проникновение инфекционных агентов. Инфицирование церебральных оболочек происходит контактным (при открытой ЧМТ, остеомиелите костей черепа), лимфогенным, периневральным, гематогенным путём. Занос возбудителей с током крови чаще наблюдается при наличии очагов гнойной инфекции (синусита, гнойного отита, мастоидита). При энцефалите воспаление в веществе головного мозга распространяется на ткани оболочек с развитием менингоэнцефалита. Второй патогенетический механизм – раздражение мозговых оболочек. Раздражающее действие оказывают скопления крови при субарахноидальном кровоизлиянии, повышение интракраниального давления, токсические вещества, поступающие в организм извне или образующиеся в результате дисметаболических процессов, жизнедеятельности болезнетворных микроорганизмов, тканевого распада при онкологических заболеваниях.
Симптомы менингеального синдрома
Оболочечный симптомокомплекс формируют общемозговые проявления и собственно менингеальная симптоматика. Типична интенсивная диффузная цефалгия (головная боль), рвота без предшествующей тошноты. Рвота не сопровождается облегчением общего состояния больного. В тяжёлых случаях наблюдается возбуждение, сменяющееся апатией, возможны эпилептические приступы, галлюцинации, угнетение сознания до сопора, комы. Характеризующая менингеальный синдром патогномоничная симптоматика включает три группы симптомов: признаки гиперестезии, мышечно-тонические проявления, болевые феномены.
Диагностика
Менингеальный синдром диагностируется специалистами в области инфектологии, педиатрии, неврологии, терапии. При осмотре обращают внимание на наличие менингеальной позы, гиперестезии, болевых и тонических феноменов. Гипертонус менингеального генеза дифференцируют от мышечного напряжения, сопровождающего миозит, радикулит. В неврологическом статусе определяют характерные изменения рефлекторной сферы: оживление рефлексов, сменяющееся их неравномерным снижением. Если менингеальный синдром связан с поражением вещества мозга, то обнаруживается соответствующий очаговый неврологический дефицит (пирамидная недостаточность, афазия, мозжечковая атаксия, парез лицевого нерва). Существует более 30 клинических симптомов, помогающих диагностировать оболочечный синдром. Наиболее широко среди неврологов и врачей общей практики применяются следующие:
- Симптом Кернига – в положении больного лёжа на спине пассивно сгибают нижнюю конечность в тазобедренном и коленном суставе. Последующие попытки врача разогнуть ногу в колене оказываются невозможными вследствие тонического сокращения сгибающих голень мышц.
- Симптомы Брудзинского – в положении на спине отмечается непроизвольное подтягивание нижних конечностей к животу при сгибании головы пациента (верхний), надавливании на лобок (средний), проверке симптома Кернига (нижний).
- Симптом Эдельмана – разгибание большого пальца на стопе при исследовании по методу Кернига.
- Симптом Неттера – в положении сидя с вытянутыми в постели ногами нажатие на колено одной ноги вызывает сгибание другой.
- Симптом Холоденко – сгибание коленей при попытке врача приподнять пациента за плечи.
- Симптом Гийена – в положении пациента на спине с выпрямленными ногами сжатие мышц передней поверхности одного бедра приводит к сгибанию второй ноги.
- Симптом Лессажа – при удержании ребёнка в воздухе в вертикальном положении за подмышки происходит подтягивание ножек к животу. Характерен для детей раннего возраста.
Важнейшую роль в диагностике оболочечного синдрома играет люмбальная пункция. Она противопоказана при выраженной интракраниальной гипертензии, опасности масс-эффекта, проводится после исключения этих состояний по данным офтальмоскопии и эхоэнцефалографии. Исследование цереброспинальной жидкости помогает установить этиологию синдрома. Мутный ликвор с преобладанием нейтрофилов свидетельствует о гнойном, опалесцирующий с повышенным содержанием лимфоцитов – о серозном характере воспаления. Примесь крови наблюдается при субарахноидальном кровоизлиянии, раковые клетки – при онкологическом поражении.
Менингеальный синдром дифференцируют по этиологии. Верификация окончательного диагноза достигается при помощи бактериологического и вирусологического исследования ликвора, бакпосева крови, ПЦР-исследований, электроэнцефалографии, МРТ головного мозга.
Лечение менингеального синдрома
Развёрнутый менингеальный симптомокомплекс требует лечения в условиях стационара. Терапия осуществляется дифференцировано с учетом этиологии и клинических проявлений, включает следующие направления:
- Этиотропное лечение. При бактериальной этиологии назначают антибиотикотерапию препаратами широкого спектра, вирусной – противовирусными средствами, грибковой – антимикотиками. Производится дезинтоксикация, лечение основного заболевания. До установления возбудителя этиотропная терапия осуществляется эмпирически, после уточнения диагноза – в соответствии с этиологией.
- Противоотёчная терапия. Необходима для предупреждения отёка головного мозга, направлена на снижение интракраниального давления. Проводится мочегонными, глюкокортикостероидами.
- Симптоматическая терапия. Направлена на купирование возникающей симптоматики. Гипертермия является показанием к применению антипиретиков, артериальная гипертензия – гипотензивных средств, многократная рвота – противорвотных. Психомоторное возбуждение купируют психотропные препараты, эпилептический пароксизм – антиконвульсанты.
Прогноз и профилактика
В большинстве случаев своевременно начатое корректное лечение приводит к выздоровлению пациента. Несколько месяцев могут наблюдаться остаточные явления: астения, эмоциональная лабильность, цефалгии, интракраниальная гипертензия. Неблагоприятный исход имеет менингеальный синдром, сопровождающий тяжёлое заболевание ЦНС, молниеносное течение инфекционного процесса, онкопатологию. Профилактика оболочечного синдрома включает повышение иммунитета, предупреждение инфекционных заболеваний, травм, интоксикаций, своевременную терапию цереброваскулярной и сердечно-сосудистой патологии. Специфическая профилактика возможна в отношении менингококковой, пневмококковой инфекции.
Читайте также:

