Попала инфекция в ноготь на пальце
Обновлено: 18.04.2024
Гной и боль в пальце возле ногтя. Как лечить нарыв около ногтя?
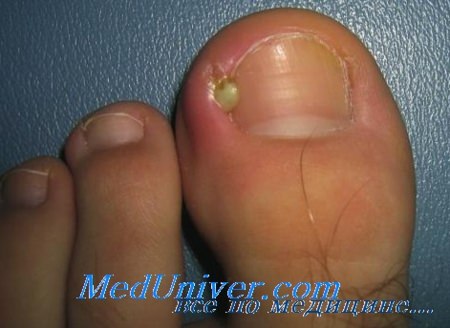
Если у вас появился гной возле ногтя пальца ног или рук, то вы хорошо представляете, как чувствует себя человек, который не может спокойно работать и спать из-за постоянной пульсирующей боли в пальце. Покраснение, припухлость и скопление гноя возле ногтя может возникнуть как у взрослых, так и у детей, но чаще всего воспаление кожных валиков по бокам ногтевой пластины развивается после срывания заусенцев, некачественного маникюра или педикюра, а также из-за врастания ногтя в кожу и при грибковых заболеваниях.
По-научному нарывы на пальцах возле ногтя называют панариций (паронихия). Развивается обычно панариция следующим образом: на пальце ног или рук, сбоку от ногтя образуется нарыв. Сначала кожный валик пальца на месте воспаления становится красным и немного болит. Подобные симптомы панариции многие люди стараются игнорировать, надеясь на то, что через 1-2 дня нарыв на пальце прорвется, очистится от гноя и боль пройдет само по себе без специального лечения.
Однако зачастую инфекция распространяется вглубь и охватывает жировую клетчатку пальца, в результате чего боль становится дергающей и сильной, а на месте воспаления образовывается гной, видимый как белая полоска или пузырь. Какой бы несущественной проблемой казалось панариция, лечить ее надо в любом случае, так как если гной не сможет самостоятельно вырваться наружу, то воспаление может распространиться на мышцы и кости пальца и привести к плачевным последствиям, вплоть до потери двигательной функции пальца.
Самое опасное состояние, к которому может привести неадекватное лечение нарыва на пальце - это сепсис, заражение крови, которое нередко приводит к летальному исходу. Поэтому если нарыв на пальце уже достиг больших размеров и любое прикосновение на этот палец вызывает сильную боль, надеяться на то, что скоро нарыв вскроется и самостоятельно очиститься от инфекции не следует. Нужно обратиться к врачу-хирургу, который сделает небольшой разрез кожи пальца под местным обезболиванием и введет антибактериальные средства, чтобы рана быстрее зажила.
Обязательно надо обратиться к врачу для лечения панариции людям, страдающим сахарным диабетом, нарушением кровообращения в конечностях и другими заболеваниями, вызванными иммунодефицитом. У них даже начальные стадии воспалений кожи возле ногтя могут привести к быстрому распространению инфекции по тканям и развитию гангрены, поэтому им ни коем случае нельзя заниматься самолечением нарывов на пальцах.
Для профилактики панариции необходимо любую рану, порез и ссадину на пальце сразу же обработать спиртом, зеленкой или йодом. Если вы сорвали заусенец с бока ногтевой пластины, самостоятельно сделали маникюр или педикюр по окончании процедуры обязательно тщательно вымойте руки с антибактериальным мылом или продезинфицируйте ногти и кожу вокруг них антисептическим средством.
Далее ранку следуют заклеить бактерицидным пластырем. Важно, чтобы избежать развития панариции, никогда не срывать заусенцы, не грызть ногти, регулярно обрабатывать маникюрные инструменты спиртом. Проследите за тем, чтобы после нанесения случайной травмы кожи вокруг ногтевой пластины ноги или руки не контактировали с грязью и водой. Для этого все домашние работы выполняйте в резиновых перчатках, особенно это актуально при выполнении работ на даче и огороде.
Учитывая то, что развитие воспаления на пальцах возле ногтя чаще всего провоцируют микробы типа стафилокка и стрептококка, лечение нарывов лучше всего проводить при помощи мазей, содержащих антибиотики и компоненты, вытягивающие гной. Такими лекарственными средствами являются мазь Вишневского, крем Левомеколь и Диоксидиновая мазь.
Чтобы усилить эффект действия препаратов, перед их нанесением полезно сделать теплую ванночку с раствором соды и соли. На литр теплой воды нужно добавить две столовые ложки пищевой соды и соли, перемешать воду и опустить туда больной палец на 10-15 минут. После лечебной ванночки на палец следует наложить компресс с мазью, фиксировав его повязкой или лейкопластырем так, чтобы он плотно прилегал к очагу воспаления. Носить компресс нужно до того времени, пока не пришла пора принимать следующую ванночку из соды и соли.
В редких случаях для предотвращения осложнений врач назначает прием антибиотиков типа Клиндамицина, Аугментина и Метронидазола. Если причиной развития панариция явился грибок ногтей, то для его лечения применяются противогрибковые препараты. В начальных стадиях развития нарывы на пальцах около ногтя можно лечить и с помощью народных средств. Например, наложить на воспаленный участок кожи листья подорожника или алоэ, предварительно размяв их до состояния кашицы. Они обладают противовоспалительным и антибактериальным действием, поэтому также как и лекарственные препараты способны снять воспаление и боль.
- Хронические формы и методы профилактики появления паронихии обсуждаются в отдельной статье на сайте.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Панариций: причины появления, симптомы, диагностика и способы лечения.
Определение
Панариций — острое гнойное воспаление тканей пальцев верхних и, реже, нижних конечностей. Заболевание считается одним из самых частых в гнойной хирургии и составляет до 46% случаев от всех обращений, потребовавших хирургического лечения в условиях поликлиники.
Причины возникновения панариция
Панариций может образоваться в результате видимой или незаметной микротравмы. В 33% случаев за развитие воспаления ответственны мелкие колотые раны и занозы, в 25% – ссадины и мелкие царапины. Причиной панариция могут стать травмы, полученные во время выполнения маникюра или инъекции, заусенцы, вросший ноготь (из-за особенностей его анатомического строения или неправильного подстригания).
Некоторые химические вещества, попадая на кожу пальцев, оказывают на нее токсическое воздействие, создавая условия для проникновения возбудителей инфекции. Через поврежденную кожу пальца проникают бактерии, которые и вызывают гнойно-воспалительный процесс, – чаще всего речь идет о золотистом стафилококке, реже – о стрептококке, кишечной палочке, протее. Микрофлора в гнойном очаге может быть представлена микробными ассоциациями из трех и более микроорганизмов.

К возникновению панариция предрасполагают сахарный диабет 2 типа, авитаминозы, нарушения кровообращения.
Классификация заболевания
Выделяют поверхностные и глубокие формы панариция.
- костный панариций (острый и хронический),
- сухожильный панариций,
- суставной панариций,
- костно-суставной панариций,
- пандактилит.
Симптомы панариция
Основным симптомом заболевания всегда является интенсивная пульсирующая боль. Иногда боль усиливается в ночные часы и лишает пациента сна, служит признаком необходимости срочного обращения за медицинской помощью и, возможно, проведения операции.
Гнойник может самопроизвольно вскрыться, в этом случае болевой синдром стихает, что создает ложное впечатление улучшения состояния.
Боль сопровождается отеком мягких тканей и покраснением, но при глубоких панарициях покраснение может отсутствовать или быть незначительным. По мере развития воспалительного процесса ограничивается движение в пальце, особенно при глубоких формах с поражением суставов или сухожилий. У пациента могут наблюдаться повышением температуры тела, слабость, недомогание.
Самой легкой формой заболевания считается кожный панариций. Гнойный очаг формируется в толще кожи, под эпидермисом, в то время как остальные ткани не поражены. Образующийся серозный, серозно-геморрагический или гнойный экссудат приводит к отслойке эпидермиса и формированию пузыря. Около 80% случаев кожного панариция регистрируются на ладонной поверхности пальцев.
Одна из самых частых форм заболевания – подкожный панариций, проявляющийся воспалительным процессом в подкожной жировой клетчатке. В 80-90% случаев процесс локализуется на ладонной поверхности дистальной фаланги, чаще I, II и III пальцев руки. Воспаление клетчатки вызывает отек, который сдавливает сосуды и вызывает сильные пульсирующие боли.
Пораженная фаланга становится красной, отечной, горячей. При этой форме температура может повышаться до 38оС.
При подногтевом панариции воспаление развивается под ногтевой пластиной в результате травмы или попадания занозы под ноготь. Пациент испытывает постоянную распирающую боль, усиливающуюся при надавливании на ноготь, палец отекает, становится горячим. Накапливающийся гнойный экссудат может отслоить ноготь. Возможно повышение температуры тела.
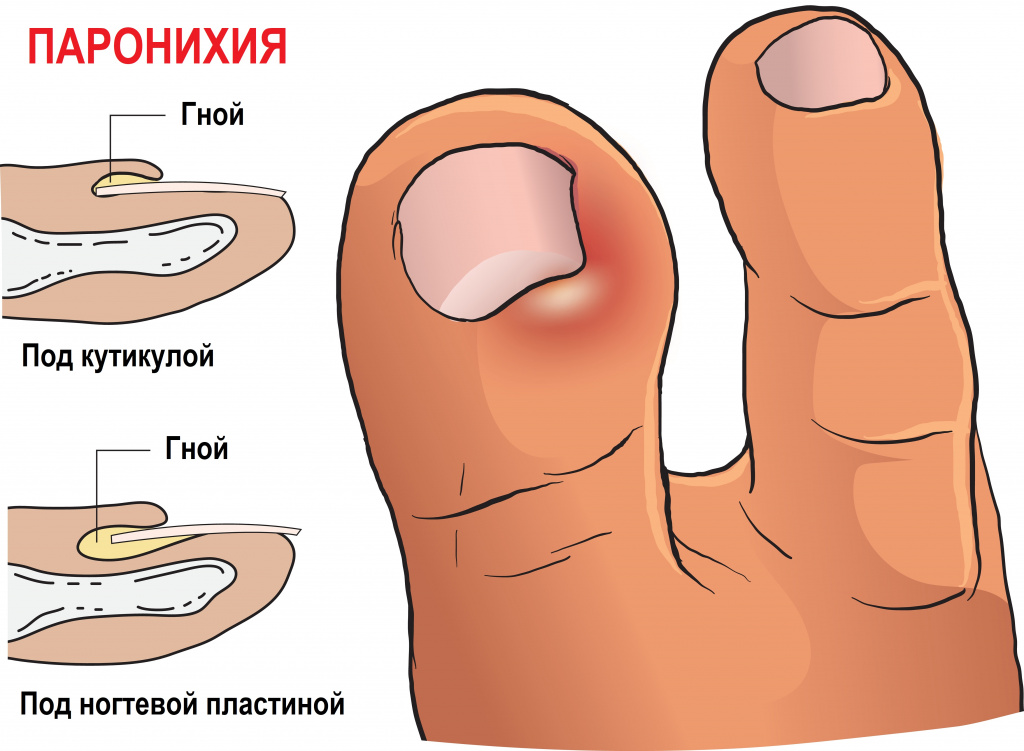
Паронихия – это воспаление околоногтевого валика, которое возникает при его повреждении. Валик становится отечным, гиперемированным, гной скапливается под ногтевым валиком и может просвечивать через кожу.
Сухожильный панариций (гнойный тендовагинит) представляет собой глубокую, тяжелую форму воспалительного процесса, который чаще всего развивается в результате позднего или неэффективного лечения подкожного панариция или как следствие травмы. При сухожильном панариции пациенты отмечают интенсивную дергающую и распирающую боль вдоль всего сухожилия, усиливающуюся при сгибании и разгибании пальца, пассивные движения сильно ограничены. Палец может находиться в вынужденном полусогнутом положении и отекать на всем протяжении, иногда воспаление переходит на кисть и предплечье.
Суставной панариций возникает как следствие прогрессирования подкожного и сухожильного панариция, а также в результате травмы тыльной стороны пальца с первичным повреждением капсулы межфалангового сустава. При суставном панариции воспаляются межфаланговые или пястно-фаланговые суставы, в которых накапливается воспалительный экссудат. В результате палец приобретает колбообразный или веретенообразный вид с максимальным объемом в области сустава. Кожа над суставом становится гладкой, блестящей и гиперемированной. Боль усиливается при попытке совершить любое движение. Длительное течение заболевания чревато разрушением суставных хрящей и распространением процесса на костную ткань.
Костный панариций – это воспалительный процесс, протекающий в костях пальцев. Он возникает в результате перехода инфекции с окружающих тканей на кость или как следствие обширной травмы. Для костного панариция характерна распирающая, пульсирующая боль. При локализации процесса на ногтевой фаланге возникает отек, а фаланга становится похожа на колбу. Кожа сильно гиперемирована, горячая. Появляются признаки общей интоксикации: повышение температуры, озноб, головная боль, слабость. Формирование гнойного свища свидетельствует о развитии хронического панариция.
Наиболее тяжелая гнойная патология пальца – пандактилит. Он характеризуется поражением всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов) и распространяется минимум на две фаланги.
Пандактилит чаще всего рассматривается как следствие запоздалого/недостаточного лечения других форм панариция или как результат обширной травмы пальца. На всем протяжении воспаления наблюдается отек, палец резко утолщен, имеет багрово-синий цвет, очень болезненный, активные и пассивные движения невозможны. Часто образуются множественные свищи, из которых сочится гнойное отделяемое. Палец принимает вынужденное полусогнутое положение. Наблюдается общая интоксикация, регионарные лимфоузлы увеличены и болезненны. При этой форме очень высок риск потери фаланги или всего пальца.
Диагностика панариция
Диагноз панариция врач может установить на основании клинического осмотра. Рекомендованные обследования:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вросший ноготь: причины появления, симптомы, диагностика и способы лечения.
Вросший ноготь (онихокриптоз) — это врастание ногтевой пластинки в боковой край ногтевого валика.
Вросший ноготь встречается у пациентов как мужского, так и женского пола всех возрастов. Чаще наблюдается на большом пальце стопы с внутренней стороны, а пик обращений за помощью приходится на весенне-летний период, что может быть связано с сезонным ношением модельной обуви.
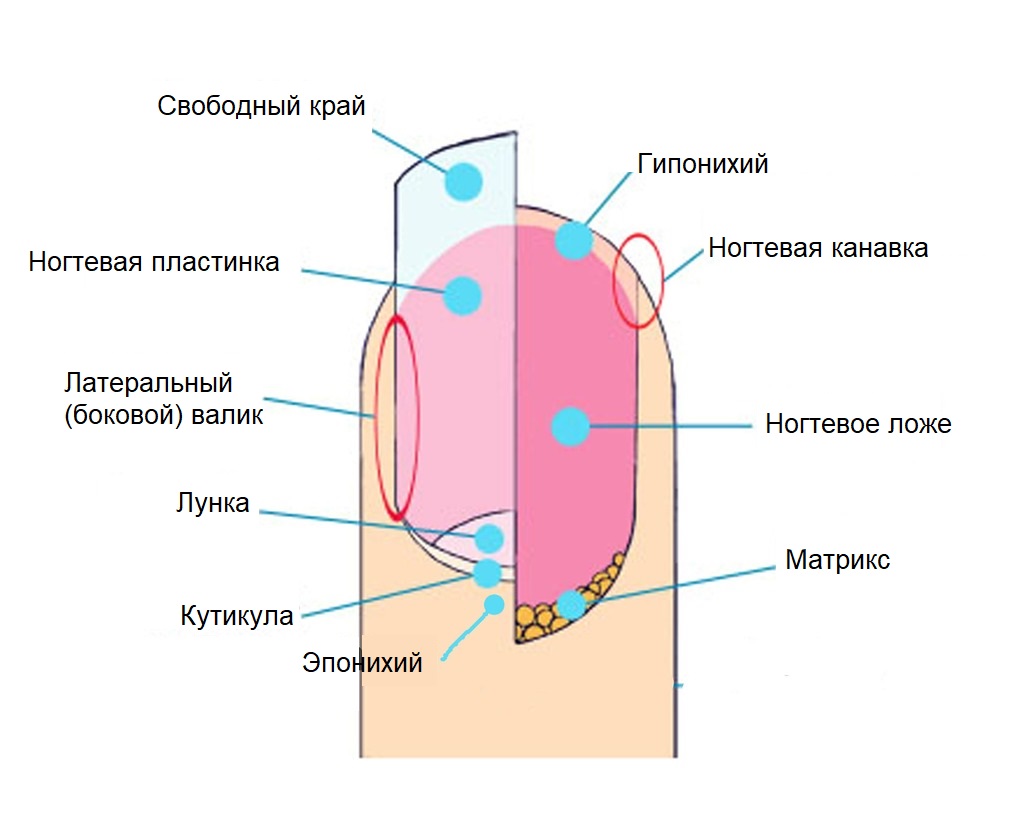
В среднем ноготь растет по 0,1 мм в сутки (или 3 мм в месяц) и полностью меняется за 105 дней. У женщин ногтевая пластинка растет чуть медленнее, чем у мужчин, а у детей в два раза быстрее, чем у взрослых.
Выпуклая форма ногтевой пластины обеспечивает защитную функцию: частично гасит механическое воздействие и частично передает его на мягкие ткани бокового валика.
Боковые валики выполняют функцию так называемых амортизирующих подушек, поэтому их повреждение приводит к нарушению защитных структур.
- Неправильный уход за ногтями, когда углы ногтя выстригаются слишком глубоко, что приводит к неправильному росту ногтевой пластинки и врастанию в мягкие ткани околоногтевого валика.
Широкая ростковая зона ведет к формированию широкой ногтевой пластинки, в результате она давит на ногтевой валик, постоянно травмируя его.
Онихокриптоз может проходить три стадии развития:
- легкую, когда изменения пластинки еще не видны, но присутствует отек и воспаление околоногтевых валиков большого пальца;
- умеренную, когда ткани концевой фаланги гиперемированы, отечны, инфильтрированы. Ногтевая пластинка тусклая и уплотнена;
- тяжелую, когда пластина истончается и становится ломкой. Околоногтевые валики отечные, покрыты гипергрануляциями. При поражении ногтевых валиков с обеих сторон объем фаланги увеличивается.
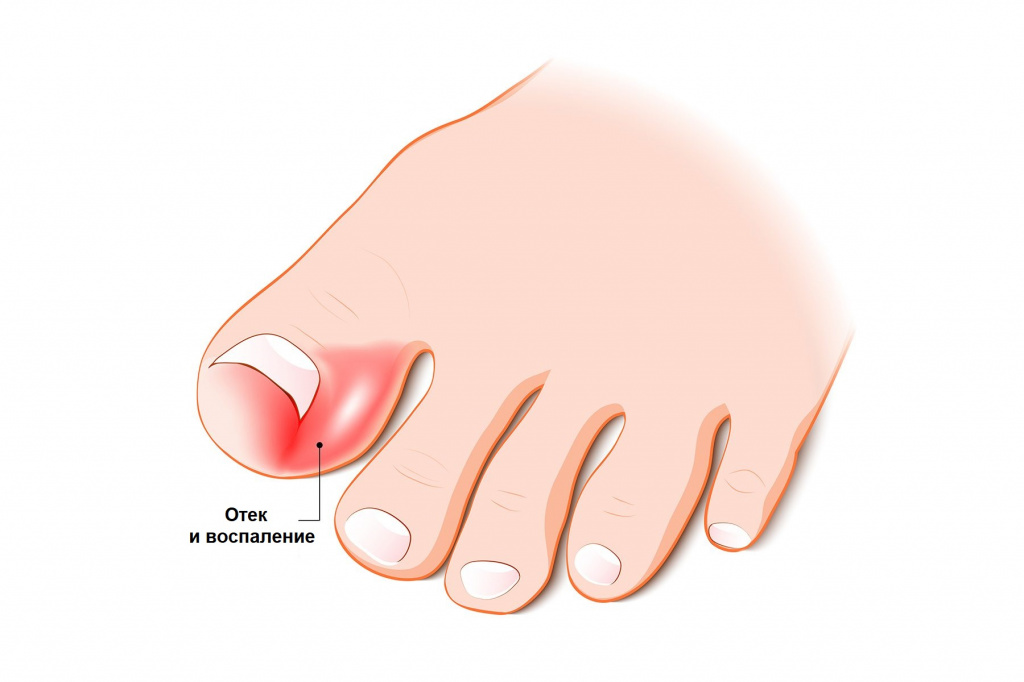
Симптомы онихокриптоза
При онихокриптозе можно наблюдать искривление вросшего ногтя, пациенты жалуются на чувство распирания, боль возникает даже при минимальном воздействии на кожу ногтевого валика. По мере развития процесса к болевым ощущениям присоединяется отек, покраснение, а в сложных случаях выделяется гной, что может свидетельствовать о хроническом течении онихокриптоза. Ногтевая пластинка истончается, становится ломкой и подвижной.
Диагностика онихокриптоза
С целью выяснения причины врастания ногтя врач может назначить комплекс лабораторно-инструментальных методов диагностики.
- Для исключения признаков общего воспалительного процесса:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Обнаружение анаэробной флоры при гнойно-воспалительных процессах. Анаэробные микроорганизмы составляют абсолютное большинство нормальной микрофлоры человеческого тела. Но при определенных условиях они становятся причиной тяжёлых гнойно-воспалительных заболеваний. Вне зависимости от лока.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
Грибковые инфекции кожи, волос и ногтей относят к группе поверхностных микозов. Онихомикозы - это антропонозная инфекция. Заболевание может передаваться при тесном контакте с больным или опосредовано - через предметы, которыми он пользовался. Инфицирование мо.
Грибковые инфекции кожи, волос и ногтей относят к группе поверхностных микозов. Онихомикозы - это антропонозная инфекция. Заболевание может передаваться при тесном контакте с больным или опосредовано - через предметы, которыми он пользовался. Инфицирование мо.
- Для исключения распространения гнойно-воспалительного процесса на костную ткань пальца:
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
К каким врачам обращаться при вросшем ногте
Коррекцией вросшего ногтя занимаются хирурги и врачи-подологи.
Для исключения заболеваний, провоцирующих развитие онихокриптоза, может понадобиться консультация врача-терапевта , эндокринолога или дерматолога.
Лечение вросшего ногтя
Консервативные методы терапии позволяют устранить проблему только на начальных стадиях заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви, гигиена стоп, компрессы с антисептическими растворами.
С целью обеспечения свободного роста ногтя нависающий ногтевой валик отодвигают с помощью марлевых полосок, пропитанных ранозаживляющими препаратами (вместо марли можно использовать специальные пластиковые шины).
Пациентам с легкой и умеренной стадией онихокриптоза показано ортопедическое лечение, включающее наложение на ногтевую пластину скоб, полускоб или пластин, - эти приспособления позволяют постепенно вывести края ногтя наружу и выровнять ногтевую пластинку.
В случае малой эффективности консервативной и ортопедической терапии или наличия рецидивов показано хирургическое вмешательство - краевая резекция ногтевой пластинки без резекции околоногтевого валика или краевая резекция ногтевой пластинки с резекцией околоногтевого валика, или полное удаление ногтевой пластинки (с учетом скорости роста ногтей, после полного удаления ногтевой пластинки рецидив может наступить примерно через три месяца).
Оперативное вмешательство выполняют в амбулаторных условиях в поликлинике под местной анестезией. После операции на раневую поверхность накладывают асептическую повязку с антисептиком. Перевязки в послеоперационном периоде проводятся под контролем врача. Швы снимают на 7-14 сутки, в зависимости от объема операции и способности организма к восстановлению.
При выраженных гнойно-воспалительных изменениях назначают антибактериальную терапию.
Лечение грибковых заболеваний, сопровождающих онихокриптоз, требует применения противогрибковых средств местного и (или) системного действия.
Осложнения
Осложнения онихокриптоза возникают при длительном течении и дальнейшем развитии воспалительного процесса. К таким осложнениям относят:
- абсцесс пальца стопы — отек, покраснение всей ногтевой фаланги и формирование полости с гнойным содержимым;
- гангрена пальца стопы – необратимое омертвение мягких тканей стопы, сопровождающееся почернением кожи;
- остеомиелит ногтевой фаланги пальца - инфекционный воспалительный процесс, поражающий всю кость фаланги;
- лимфангит и/или лимфаденит – воспаление лимфатических сосудов и лимфатических узлов, развивающиеся в результате распространения воспалительного процесса из очага инфекции.
Следующий шаг - подбор удобной обуви, которая не препятствует свободному росту ногтя. При плоскостопии важно носить ортопедическую обувь или специальные стельки, а при вальгусной деформации пальцев стопы (при отклонении первого пальца ноги относительно других вовнутрь) - силиконовые вкладыши.
- Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю.С. Бутова, Ю.К. Скрипкина, О.Л. Иванова. — М. : ГЭОТАР-Медиа, 2013. 896 с.
- Гаин Ю.М. Хирургия вросшего ногтя / Минск: Изд. Змицер Колас. 2007. 224 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Все причины нагноения пальца возле ногтя (паронихии)
В зависимости от роли этиологических факторов причины хронической паронихии можно разделить на несколько типов.
Контактную аллергию может вызвать топическое лечение, контакты с резиной и т.д..
Пищевая аллергия может вызывать контактный дерматит немедленного типа в результате употребления фруктов, овощей, специй, животных белков, злаков, ферментов (альфа-амилаза в муке) или микробов.
Когда руки часто находятся во влажной среде, паронихия может проявляться в виде красного полукруглого валика вокруг основания ногтя, который отделяется от дистальной части заднего ногтевого валика, что сопровождается исчезновением кутикулы. Позже может происходить вторичная ретракция тканей паронихии. Время от времени постоянное умеренное воспаление может переходить в подострую болезненную форму. Вследствие вышеописанных повреждений поражается ногтевая пластинка, изменяется ее цвет, появляется исчерченность латеральных краев, что также указывает на колонизацию Candida. Следовательно, истинная кандидозная паронихия встречается очень редко, за исключением больных с хроническим кандидозом кожи и слизистых, а также ВИЧ-инфицированных пациентов.

а - Псориатическая паронихия, поражающая несколько пальцев.
б - Хроническая псориатическая паронихия с тотальной дистрофией ногтей.
Гиперчувствительность к Candida вызывает реакцию, сходную с таковой у некоторых пациентов с рецидивирующим вагинитом. В отличие от поражения Candida, недерматофитные грибы, такие, как Fusarium, Aspergillus, Scytalidium spp. и Scopulariopsis brevicaulis, могут вызвать подострую паронихию в сочетании с проксимальным белым онихомикозом.
Кроме того, реакции на раздражители бывают обусловлены вторичной гиперчувствительностью.
Паронихия может вызываться стафилококками, грамотрицательными кокками, бактериями туберкулеза, атипичной инфекцией Mycobacterium marinum, лепрой, первичным сифилисом, вторичным сифилисом, эризипелоидом, паразитами (Tungapenetrans), вирусами герпеса или бородавками на вентральной поверхности заднего ногтевого валика.
Некоторые лекарственные препараты, например ретиноиды, демонстрируют тропность к паронихиуму. Они могут вызывать паронихии и/или пиогенные гранулемы, которые чаще поражают ногти пальцев ног, чем рук. Фактически эти медикаменты создают клиническую картину, неотличимую от таковой при псориатической хронической паронихии. При паронихии, вызванной применением таких препаратов, тоже формируются чешуйки, которые сохраняются под нижней поверхностью заднего ногтевого валика, играя роль инородных тел и индуцируя воспаление.
Таким образом, псориатическая и ретиноидная паронихия имеют сходный патогенез и ретиноидный десквамативный дерматит, который развивается у больных псориазом, идентичен так называемому псориазоподобному дерматиту, индуцированному приемом этретината® у пациентов, не страдающих псориазом. Весьма частые случаи хронической па-ронихии в группе больных псориазом, получающих лечение этретинатом®, по сравнению с пациентами, страдающими болезнью Дарье, можно объяснить усилением воспалительного ответа при псориазе (изоморфный феномен). Кроме того, псориатические очаги, перерастающие в паронихию, повторно выявлялись у больных псориазом, получающих системный этретинат.

а - Аллергический контактный дерматит у домохозяйки.
б - Пищевая аллергия у домохозяйки.
В отличие от обычного проявления паронихии, когда грануляционная ткань редко наблюдается на ногтях пальцев рук, при паронихии, индуцированной приемом этретината, на ногтях пальцев рук может наблюдаться пиогенная гранулема. Обычно это свидетельствует о ятрогенном происхождении заболевания.
Некоторые люди предрасположены к образованию грануляционной ткани вокруг ногтей. Так, у пациента с псориазом наблюдалась пиогенная гранулема после лечения этретинатом, которая рецидивировала в тех же участках при лечении циклоспорином.
Патогенез паронихии и пиогенной гранулемы не известен. Однако показано, что ингибиторы протеаз могут оказывать похожий на ретиноиды эффект вследствие гомологичности аминокислотных последовательностей CRABP1 и каталитической части ВИЧ-1-протеазы. Ингибирование эндогенных протеаз объясняет исходную гипертрофию ногтевых валиков и последующее развитие поражений, похожих на пиогенную гранулему. Механизм действия ингибиторов эпидермального фактора роста может быть идентичным.
Описан случай, когда у новорожденного с тяжелой паронихией, индуцированной приемом зидовудина, воспаление ногтевого валика проявлялось необычной реакцией на грибы и бактерии.
Острая паронихия была описана при лечении цефалексином и цитотоксичными лекарствами — метотрексатом и доцетакселом. Недавно лекарства, которые направлены на рецепторы эпидермального фактора роста (РЭФР), открыли новую ятрогенную эру, связанную с паронихиальным воспалением. Цетуксимаб (С225) (анти-РЭФР-антитело) и гефитиниб, (ингибитор тирозинкиназы РЭФР) используют в настоящее время как химиотерапевтические препараты. Изменения ногтей возникают через 3 мес. Сиролимус, который используют при трансплантации почки, действует как эпидермальный фактор роста, провоцирующий пиогенную гранулему у 10% пациентов, получающих его в терапевтических целях.
Дерматологические заболевания, обусловленные паронихией, включают красный плоский лишай, болезнь Дарье, врожденную пахионихию, вульгарную пузырчатку и самонаносимую паронихию.
Паронихия, не поддающаяся медикаментозной терапии (предположительно профессиональная), развивается в результате воздействия инородных тел, например волос, щетины животных, древесных щепок. Группу риска составляют доярки, ветеринары, шеф-повара, торговцы продуктами питания и парикмахеры.
Системные заболевания, связанные с паронихией, включают синдром желтых ногтей, гистиоцитоз, синдром Свита (Sweet-синдром), дефицит цинка и подагру.
Опухоли ногтей и соседних тканей (первичные или вторичные) также могут стать причиной паронихии.
а - Колонизация Candida при хронической паронихии, вызванной пищевой аллергией.
б - Подострая кандидозная паронихия при ВИЧ-инфекции. а - Стафилококковая инфекция.
б - Псевдомонадная инфекция. а - Подострая паронихия, вызванная Fusarium (лейконихия).
б - Хроническая паронихия, вызванная Scytalidium (белый онихомикоз). а - Ангиоматоз ногтевого валика, вызванный кокками.
б - Трупная паронихия (туберкулезная инфекция).
в - Паронихия при лепре. а - Первичный сифилис, поражающий задний ногтевой валик.
б - Вторичный сифилис, поражающий задний ногтевой валик. Хроническая паронихия (красный плоский лишай). Эризипелоид, поражающий дистальную часть пальца. Блоха песчаная — поражение ногтевого валика. Паронихия при вульгарной пузырчатке. а - Паронихия при инфицировании вирусом герпеса.
б - Бородавки, поражающие задний ногтевой валик. а - Подострая паронихия, связанная с дистрофией ногтей после терапии этретинатом.
б - Паронихия, которая связана с пиогенной гранулемой, обусловленной приемом этретината (препарат аннулирован).
в - Пиогенная гранулема, вызванная приемом этретината (препарат аннулирован). а - Пиогенная гранулема, вызванная приемом циклоспорина.
б - Острая паронихия, вызванная приемом цефалексина.
в - Подострая паронихия, связанная с онихолизисом после приема доцетаксела. Самонанесенная паронихия (вызванная привычкой отодвигать кутикулу). Хроническая паронихия у парикмахера
(волосы оказываются в роли инородных тел). Синдром желтых ногтей, связанный с паронихией. Подострая паронихия при Sweet-синдроме. Подострая паронихия, обусловленная дефицитом цинка.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

