Поражение цнс при кори
Обновлено: 19.04.2024
Корь - острое вирусное антропонозное заболевание с интоксикацией, катаральным поражением верхних дыхательных путей и пятнисто-папулёзной экзантемой.
Быстрый переход:
Краткие исторические сведения
Заболевание известно со времён глубокой древности. Его подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960).
Этиология
Возбудитель - РНК-геномный вирус рода Morbillivirus семейства Paramyxoviridae. Все известные штаммы вируса принадлежат к одному серовару; антигенная структура сходна с возбудителями парагриппа и эпидемического паротита. Наиболее важные антигены - гемагглютинин, гемолизин, нуклеокапсид и мембранный белок. Вирус малоустойчив во внешней среде: быстро инактивируется под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50 "С. При комнатной температуре сохраняет активность около 1-2 сут, при низкой температуре - в течение нескольких недель. Оптимальная температура для сохранения вируса - (-15)-(-20) °С.
Эпидемиология
Механизм передачи - аэрозольный, путь передачи - воздушно-капельный. В составе носоглоточной слизи вирус выделяется из организма при кашле, чихании, разговоре и даже при дыхании. С потоком воздуха может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. Вследствие низкой устойчивости во внешней среде передача вируса контактно-бытовым путём невозможна. При заболевании беременной корью возможна реализация вертикального пути передачи инфекции.
Естественная восприимчивость людей очень высокая, постинфекционный иммунитет, как правило, пожизненный. Повторные заболевания корью крайне редки.
Основные эпидемиологические признаки. Развитие эпидемического процесса кори определяют следующие основные факторы:
- абсолютная восприимчивость людей;
- пожизненная невосприимчивость у переболевших;
- аэрозольный механизм передачи;
- слабая устойчивость вируса во внешней среде;
- интенсивность и характер общения людей.
Несмотря на то что вакцинопрофилактику кори у нас в стране проводят с 1967 г., в последнее время на многих территориях страны отмечен рост заболеваемости.
Патогенез
Воротами инфекции служат слизистые оболочки верхних дыхательных путей и, возможно, конъюнктивы. После первичной репликации в эпителиальных клетках и регионарных лимфатических узлах возбудитель проникает в кровь, первичная вирусемия развивается уже в инкубационном периоде. В результате вирус диссеминирует, фиксируется в различных органах и вторично накапливается в клетках макрофагальной системы. В органах (лимфатических узлах, миндалинах, лёгких, кишечнике, печени и селезёнке, миелоидной ткани костного мозга) развиваются небольшие воспалительные инфильтраты с пролиферацией ретикулоэндотелия и образованием многоядерных гигантских клеток. В инкубационном периоде количество вирусов в организме ещё сравнительно невелико и может быть нейтрализовано введением противокоревого иммуноглобулина лицам, контактировавшим с больным корью, не позднее 5-го дня после контакта.
С появлением катаральных симптомов заболевания совпадает возникновение второй волны вирусемии. Максимальная концентрация вируса в крови сохраняется в течение всего катарального периода и первого дня высыпаний, затем резко падает. К 5-му дню высыпаний в крови появляются вируснейтрализующие антитела, a вирус уже не обнаруживают.
Обладая тропностью к эпителиальным клеткам слизистых оболочек и ЦНС, вирус в основном поражает верхние отделы дыхательных путей (иногда также бронхи и лёгкие), конъюнктиву, в незначительной степени ЖКТ. Развивается воспаление с появлением гигантских клеток в лимфоидных образованиях кишечника, а также в ЦНС, вследствие чего появляется возможность развития осложнений в виде менингитов и менингоэнцефалитов. Белковые компоненты вируса и биологически активные вещества, высвобождающиеся в ответ на циркуляцию вируса, придают катаральному воспалению в поражённых органах инфекционно-аллергический характер. Специфический воспалительный очаговый процесс с аллергической реакцией, дистрофией эпителия, увеличением проницаемости сосудов, периваскулярной инфильтрацией и отёком лежит в основе формирования коревой энантемы, пятен Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, а позже и экзантемы.
Системное поражение лимфоидной ткани, макрофагальных элементов, отделов ЦНС (ретикулярной формации, подбугровои области и др.) приводит к транзиторному подавлению гуморальных и клеточных иммунных реакций. Ослабление активности неспецифических и специфических факторов защиты, свойственное кори, обширные поражения слизистых оболочек респираторного тракта и ЖКТ, а также снижение витаминного обмена с дефицитом витаминов С и А составляют группу факторов, способствующих возникновению разнообразных бактериальных осложнений.
После выздоровления формируется иммунитет с пожизненным сохранением противокоревых антител в крови. Вместе с тем считают, что вирус может длительно оставаться в организме человека и быть виновником развития медленной инфекции в форме рассеянного склероза, подострого склерозирующего панэнцефалита, а также, возможно, некоторых системных заболеваний - системной красной волчанки, системной склеродермии, ревматоидного артрита.
Клиническая картина (симптомы кори)
Инкубационный период составляет в среднем 1-2 нед, при пассивной иммунизации иммуноглобулином он может удлиняться до 3-4 нед. Существующие клинические классификации выделяют типичную форму кори различных степеней тяжести и атипичную форму. Цикличность течения заболевания в типичной форме позволяет выделить три последовательных периода клинических проявлений кори:
- катаральный период;
- период высыпания;
- период реконвалесценции.
Катаральный период начинается остро. Появляются общее недомогание, головная боль, снижение аппетита, нарушения сна. Повышается температура тела, при тяжёлых формах она достигает 39-40 °С. Признаки интоксикации у взрослых больных выражены значительно больше, чем у детей. С первых дней болезни отмечают насморк с обильными слизистыми, иногда слизисто-гнойными выделениями.
В это же время при нарастании симптомов интоксикации иногда можно наблюдать диспептические явления. В целом катаральный период продолжается 3-5 дней, у взрослых иногда затягивается до 6-8 сут.
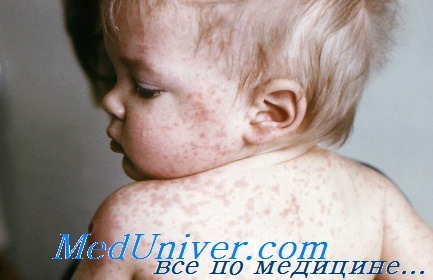
Период высыпания сменяет катаральный период. Характерно появление яркой пятнисто-папулёзной экзантемы, имеющей тенденцию к слиянию и образованию фигур с участками здоровой кожи между ними.
- В первый день элементы сыпи появляются за ушами, на волосистой части головы, затем в тот же день возникают на лице и шее, верхней части груди.
- На 2-й день высыпания сыпь покрывает туловище и верхнюю часть рук.
- На 3-е сутки элементы экзантемы выступают на нижних конечностях и дистальных отделах рук, а на лице бледнеют.
Нисходящая последовательность высыпаний характерна для кори и служит очень важным дифференциально-диагностическим признаком. У взрослых сыпь бывает обильнее, чем у детей, она крупнопятнисто-папулёзная, часто сливная, при более тяжёлом течении заболевания возможно появление геморрагических элементов.
Период высыпания сопровождает усиление катаральных явлений - насморка, кашля, слезотечения, светобоязни - и максимальная выраженность лихорадки и других признаков токсикоза. При обследовании больных часто выявляют признаки трахеобронхита, умеренно выраженные тахикардию и артериальную гипотензию.
Период реконвалесценции (период пигментации) проявляется улучшением общего состояния больных: их самочувствие становится удовлетворительным, нормализуется температура тела, постепенно исчезают катаральные симптомы. Элементы сыпи бледнеют и угасают в том же порядке, в каком они появлялись, постепенно превращаясь в светло-коричневые пятна. В последующем пигментация исчезает за 5-7 дней. После её исчезновения можно наблюдать отрубевидное шелушение кожи, в основном на лице. Пигментация и шелушение также служат диагностически важными, хотя и ретроспективными признаками кори.
В этот период отмечают снижение активности неспецифических и специфических факторов защиты (коревая анергия). Реактивность организма восстанавливается медленно, в течение нескольких последующих недель и даже месяцев сохраняется пониженная сопротивляемость к различным патогенным агентам.
Митигированная корь. Атипичная форма, развивающаяся у лиц, получивших пассивную или активную иммунизацию против кори или ранее переболевших ею. Отличается более длительным инкубационным периодом, лёгким течением с мало выраженной или совсем не выраженной интоксикацией, сокращённым катаральным периодом. Пятна Филатова-Коплика-Вельского чаще всего отсутствуют. Сыпь типична, но высыпание может возникнуть одновременно по всей поверхности туловища и конечностей или иметь восходящую последовательность.
Абортивная корь также относится к атипичным формам заболевания. Начинается как типичная форма, но прерывается через 1-2 дня от начала болезни. Сыпь появляется только на лице и туловище, повышение температуры тела наблюдают обычно только в первый день высыпаний.
Также встречают субклинические варианты кори, выявляемые только при серологическом исследовании парных сывороток крови.
Диагностика заболевания
Дифференциальная диагностика
Корь следует дифференцировать от краснухи, скарлатины, псевдотуберкулёза, аллергических (лекарственных и др.) дерматитов, энтеровирусных инфекций, сывороточной болезни и других заболеваний, сопровождающихся появлением кожных высыпаний.
Лабораторная диагностика
В гемограмме при неосложнённой кори отмечают лейкопению или нормоцитоз, сдвиг лейкоцитарной формулы влево, лимфоцитоз, появление плазматических клеток, увеличение СОЭ. У взрослых возможны нейтрофилия, лимфопения и анэозинофилия. Выделение вируса из носоглоточных смывов и постановку серологических реакций (РТГА, РСК и РН в парных сыворотках) в клинической практике применяют редко, поскольку их результаты носят ретроспективный характер.
Осложнения
Наиболее частое осложнение кори - пневмония. Ларингиты и ларинготрахеобронхиты у детей младшего возраста могут вести к развитию ложного крупа. Встречают стоматиты. Менингиты, менингоэнцефалиты и полиневриты чаще наблюдают у взрослых, эти состояния обычно развиваются в периоде пигментации. Наиболее грозным, но, к счастью, редким осложнением (чаще у взрослых) бывает коревой энцефалит.
Лечение кори
Эпидемиологический надзор
В условиях спорадической заболеваемости важны активный и систематический сбор, анализ и оценка необходимой информации, постоянный обмен ею между всеми заинтересованными службами и ведомствами. Прежде всего эпидемиологический надзор включает отслеживание широты охвата прививками, иммунологический контроль привитости и защищённости детей. Ретроспективный и оперативный анализы заболеваемости направлены на выявление факторов риска заболеваемости населения. Один из принципов эпидемиологического надзора за корью - использование классификации случаев этой инфекции.
Профилактические мероприятия
Пассивную иммунопрофилактику проводят введением противокоревого иммуноглобулина.
Мероприятия в эпидемическом очаге
Корь у детей: диагностика, лечение
Со времени разработки эффективной вакцины в 1968 г. частота кори в Великобритании и Уэльсе значительно снизилась — с 800 000 случаев в год в начале 1960-х до 3000 — в 1990-х гг. Вслед за широко распространённым в обществе неоправданным предубеждением, связывающим прививку против кори, краснухи, паротита с развитием аутизма и воспалительного заболевания кишечника, уровень иммунизации снизился в конце 1990-х и частота заболевания вновь возросла, охватывая неиммунизированные группы. При этом у детей старшего возраста заболевание протекает тяжелее, чем у маленьких детей.
При эпидемиологическом расследовании пути передачи инфекции подтверждение диагноза кори следует проводить с помощью серологического анализа крови или слюны.
Клинические проявления кори у детей:
1. Сыпь. Распространяется от заушной области вниз по всему телу. Пятнисто-папулёзные элементы сначала отдельные, затем сливаются. Может шелушиться на 2-й неделе.
2. Пятна Коплика-Филатова. На слизистой щеки белые пятна на ярко красном фоне. Патогномоничный признак, но трудно выявляемый.
3. Конъюнктивит и острый ринит
4. Кашель
Диагностика основана только на клинической картине, подтверждённой высоким уровнем антикоревых антител в крови и СМЖ, и по характерным изменениям ЭЭГ. С внедрением вакцины против кори это заболевание стало встречаться крайне редко.
В развивающихся странах, где неполноценное питание и дефицит витамина А приводят к снижению клеточного иммунитета, корь часто протекает более длительно и сопровождается тяжёлыми осложнениями. Сыпь может прогрессировать до тёмно-красного / фиолетового цвета с десквамацией эпителия и депигментацией и сохраняется в течение недель или месяцев. Плохое питание усугубляет тяжесть заболевания присоединением кишечных инфекций и диареи.
Недостаточность эффективного Т-клеточного иммунитета превращает корь в опасную инфекцию. Коревой интерстициальный пневмонит, известный как гигантоклеточная пневмония, у детей с злокачественными опухолями даже в период ремиссии может быть смертельным. Такие дети склонны также к развитию коревой энцефалопатии.
Лечение кори у детей
Лечение кори симптоматическое. Дети, поступившие в стационар, должны быть изолированы. Контактировавшим детям назначают противовирусный препарат рибавирин. В развивающихся странах следует назначить витамин А, который усиливает иммунный ответ.
Профилактика кори у детей
Профилактика путём иммунизации является самой успешной стратегией снижения заболеваемости и смертности от кори. В 10% случаев формирование иммунитета после первой прививки против кори, краснухи, паротита в возрасте 12-18 мес отсутствует, но число иммунизированных школьников Великобритании было увеличено благодаря введению дошкольной иммунизации этой вакциной.
Корь остаётся главной причиной детской смертности в развивающихся странах.
Корь:
• Распространённость значительно снизилась с внедрением иммунизации; последнее небольшое повышение заболеваемости вызвано снижением количества прививок.
• Клинические проявления — лихорадка, кашель, ринит, конъюнктивит, сильное недомогание, пятна Филатова-Коплика, пятнисто-папулёзная сыпь.
• Частые осложнения при отсутствии лечения или иммунизации — основная причина детской смертности в развивающихся странах.
Более подробно медицинские работники о кори и его возбудителе могут узнать в нашей статье Корь и ее возбудитель.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Поражения нервной системы при кори. Ветряная оспа
К специфическим изменениям при кори относятся поражения ЦНС. Могут развиться две формы поражения головного мозга: 1) коревая энцефалопатия — нсвоспалительный процесс, выражающийся нарушениями мозгового кровообращения с последующими дистрофическими изменениями нервных клеток; 2) менингиты и энцефалиты, которые по времени возникновения делятся на ранние и поздние.
Ранний менингит — это типичный серозный менингит с гиперемией, резким отеком мягких мозговых оболочек, умеренной инфильтрацией их лимфоидными клетками, пролиферирующим эндотелием и в незначительной степени лейкоцитами [Скворцов М. А., 1960]. Ранний энцефалит характеризуется очаговой глиальной и мезенхимальной клеточной пролиферацией вдоль сосудов и альтеративными изменениями нервной ткани.
Очаги располагаются преимущественно в белом веществе головного мозга (с демиелинизаций прилежащих волокон) и в базальных ганглиях [Авцын Л. П., 1942], часто под эпендимой боковых желудочков. Нередко энцефалит сочетается с менингитом и миелитом. Генез ранних энцефалитов и менингитов связан с коревым вирусом, а поздних, по мнению М. А. Скворцова, — с вторичной инфекцией.
В настоящее время совершенно исчезло наблюдавшееся раньше характерное осложнение кори — нома. Это быстро прогрессирующая влажная гангрена мягких тканей, которая наблюдалась у истощенных, ослабленных детей в поздний период болезни.
Смерть больных корью наступает от легочных осложнений и асфиксии при ложном крупе.
Вирус кори может проникнуть трансплацентарно в плод на любом этапе беременности, при этом ребенок рождается с типичной кожной сыпью, или она появляется в первые дни жизни ребенка. У беременных при заболевании корью отмечаются выкидыши, рождение недоношенных детей и мертворожденных.
Ветряная оспа
К семейству Herpesvirudae, кроме цитомегаловируса, относится ДНК-содержащий вирус варицеллы-зостера (ZVZ) — возбудителя ветряной оспы и опоясывающего лишая. Электронно-микроскопически этот вирус представляет собой сферическое тело размером 200 нм с двумя или тремя наружными мембранами.
Некоторые авторы считают, что ветряная оспа и опоясывающий лишай являются двумя фазами одного и того же заболевания [Зорин П. М., 1970; Gold E., 1966; Balg G., 1977]. Первая фаза — ветрянка, а при массивной реинфекции и реактивации латентной ZVZ-инфекции, покоящейся в ганглиозных клетках задних рогов спинного мозга, возникает вторая фаза заболевания — опоясывающий лишай (Herpes zoster).
Описание Э. Э. Калныш (1976) заболевания девочки 9 лет ветряной оспой через 14 сут после появления герпетических высыпаний у бабушки 75 лет, с которой она была в контакте, свидетельствует о тесной связи этих двух заболеваний.
Ветряная оспа — острое инфекционное заболевание преимущественно детского возраста, очень контагиозное. Заражение происходит воздушно-капельным путем от больных или вирусовыделителей. Заболевание характеризуется появлением кожной сыпи, сначала пятнистой, а затем приобретающей за 6—8 ч везикулярный характер. Высыпание имеет типичное распределение с наибольшей концентрацией поражения на туловище, но захватывает также череп, лицо, конечности.
В некоторых случаях высыпание наблюдается также на языке, слизистых оболочках полости рта, зева и половых органов. Внутренние органы в большинстве случаев не поражаются.
В большинстве случаев заболевание протекает легко. Летальность при ветряной оспе невысока — от 0,01 до 0,04%. Смертельные исходы обусловливаются присоединяющимися осложнениями, чаще всего септикопиемией, источником которой являются кожные экскориации.
Д. М. Айзенштейн (1936), О. С. Перевозкина (1971), Е. Smith и соавт. (1976) описали относительно редкое осложнение при ветряной оспе — гангренозную рожу кожи нижней части живота и половых органов, а В. П. Афанасьев (1979)—флегмону левого плеча и предплечья у девочки 2 лет 4 мес.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Коревой энцефалит - одно из наиболее тяжелых осложнений кори. По своей природе относится к инфекционно-аллергическим энцефалитам.
Что провоцирует / Причины Коревого энцефалита:
Причиной развития неврологических осложнений являются вирус, вызывающий это заболевание, и аллергизация организма с изменением его иммунобиологической реактивности.
Патогенез (что происходит?) во время Коревого энцефалита:
Большинство исследователей придерживаются инфекционно-аллергического генеза коревого и других экзантематозных энцефалитов, протекающих с преимущественным поражением белого вещества головного мозга. Присутствие специфических антител в ранние сроки болезни не предотвращает развитие ветряночного энцефалита и генерализации инфекции, что свидетельствует об инфекционно-аллергическом процессе. Развитие энцефалита не всегда совпадает с клиническим проявлением кори.
Субклинические поражения мозга (изменения на ЭЭГ, плеоцитоз спинномозговой жидкости) отмечаются почти у половины больных корью. Не исключается вероятность непосредственного действия вируса кори на ЦНС, о чем свидетельствует выделение его из мозга у отдельных больных. Следует иметь в виду и подострый склерозирующий панэнцефалит, также вызываемый кореподобным вирусом, поэтому коревая инфекция ЦНС может протекать как в острой, так и в хронической форме по типу медленной вирусной инфекции.
Патоморфология
Патологические изменения в головном мозге при коревом энцефалите локализуются главным образом в белом веществе и характеризуются наличием периваскулярных инфильтратов и очаговой демиелинизацией нервных волокон. Деструктивный процесс может распространяться на осевые цилиндры и ганглиозные клетки. У маленьких детей при коревой пневмонии может развиться картина коревой энцефалопатии - нёвоспалительного поражения нервной системы, с нарушениями мозгового кровообращения, с развитием дегенеративных явлении в веществе головного мозга.
Симптомы Коревого энцефалита:
Коревой энцефалит развивается остро, чаще на 3-5-й день после появления сыпи. Температура к началу энцефалита может уже нормализоваться, и нередко отмечается новый резкий подъем ее до высокого уровня. Появляются сонливость, адинамия, иногда психомоторное возбуждение, затем сопор или кома. В тяжелых случаях наблюдаются выраженные расстройства сознания, психомоторное возбуждение, галлюцинации, коматозное состояние. Иногда возникают генерализованные судороги. Выявляются менингеальные симптомы, поражение II, III и VII пар черепных нервов, парезы конечностей, координаторные нарушения, гиперкинезы, проводниковые расстройства чувствительности, нарушение функций тазовых органов. В цереброспинальной жидкости нередко увеличено содержание белка и имеется плеоцитоз; давление ее повышено.
Выделение различных симптомокомплексов весьма условно. Прогноз коревых энцефалитов зависит от периода кори, во время которого они возникают. Наихудший прогноз имеют энцефалиты, возникшие в продромальном периоде: остаются грубые органические нарушения ЦНС. Летальность достигает 25%. Относительно благоприятно протекают энцефалиты, возникшие в фазе реконвалесценции кори. От коревых энцефалитов следует отличать энцефалопатии и энцефалитические реакции в виде лихорадки и общемозговых проявлений, возникающие у детей раннего возраста в начале кори. Кратковременные судороги и рассеянные неврологические симптомы носят преходящий характер и угасают по мере уменьшения интоксикации.
Течение тяжелое. Летальность достигает 25%. Тяжесть энцефалита не зависит от течения кори.
Диагностика Коревого энцефалита:
Лечение Коревого энцефалита:
Специфических средств лечения коревого энцефалита не существует. Назначают преднизолон и другие кортикостероиды парентерально в течение 2-4 недель из расчета 2-3 мг/кг массы тела, десенсибилизирующие и дегидратирующие средства, витамины группы В, ноотропные препараты. Переболевшие коревым энцефалитом нуждаются в диспансерном наблюдении.
Профилактика Коревого энцефалита:
Основное значение для профилактики коревого энцефалита имеет профилактическое введение противокоревого гамма-глобулина детям, бывшим в контакте с заболевшими корью (1 мл гамма-глобулина внутримышечно 1-3 раза в день).
К каким докторам следует обращаться если у Вас Коревой энцефалит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Коревого энцефалита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

