Поражение цнс при полиомиелите
Обновлено: 16.04.2024
Особенности вирусной инфекции нервной системы у детей в зависимости от возбудителя
а) Паралитический полиомиелит. С широким распространением вакцинации случаи полиомиелита стали крайне редкими, и повсеместное уничтожение вируса остается приоритетной задачей ВОЗ. Около 90-95% инфекций полиовируса являются субклиническими, 5% проявляются в виде легкой формы заболевания с фебрилитетом и 1-2% в основном дают симптоматику поражения ЦНС либо менингоэнцефалита, либо полиомиелита.
При полиомиелите в патологический процесс вовлекаются клетки передних рогов, двигательные и чувствительные черепные ядра продолговатого мозга, ретикулярная формация, червь мозжечка и в меньшей степени, таламус и III и V слои моторной зоны коры. Нейроны подвергаются дегенеративным изменениям, сопровождающимся вначале полиморфноядерной реакцией, которая позднее становится мононуклеарной.
Клинические проявления возникают после инкубационного периода, который длится 3-35 дней. Первоначальные симптомы включают головную боль, тошноту и лихорадку, а вслед за ними в течение 2-5 дней менингеальные симптомы раздражения и сильную боль в нижней части спины и конечностях. В серьезных случаях паралич появляется в течение первых двух дней.
Обычный спинальный полиомиелит характеризуется асимметричным вялым параличом, затрагивающим ноги, руки и/или туловище с отсутствием сухожильных рефлексов. Задержку мочи при начале заболевания демонстрируют 20-30% пациентов. Бульбарная форма редко бывает изолированной, распространяясь по меньшей мере на шейный отдел спинного мозга в 90% случаев. Могут поражаться все мышцы, иннервируемые черепными нервами. Кроме того, дыхательная недостаточность и гипертензия может быть результатом повреждения стволовой ретикулярной субстанции. Заболевание может сопровождаться энцефалитическими признаками, но они могут также вызываться и дыхательной недостаточностью из-за паралича диафрагмальных и межреберных мышц.
В анализе СМЖ обнаруживают 30-200 клеток/мм3. Изначально преобладают полиморфноядерные клетки, затем через 5-7 дней сменяющиеся лимфоцитарным плеоцитозом. Содержание белка повышается поздно, достигая максимальных значений примерно на 25 день заболевания.
По данным МРТ описано развитие отека спинного мозга с патологическим сигналом от центральной его части (Kibeetal., 1996). До начала клиники вирус может выделяться из кала и ротоглотки первые 19 дней и до трех месяцев после первых клинических проявлений (в среднем пять недель). При типировании вируса определяют один из трех типов полиовируса. Серологический диагноз ставится на основании повышения титра нейтрализующих или комплемент-связывающих антител.
Прогноз паралитического полиомиелита зависит от степени вовлечения. Восстановление поврежденных мышц часто происходит в течение года и более, но если через месяц мышцы все еще остаются парализованными, то обычно окончательно. Прогрессирующая болезнь моторных нейронов (постполиомиелитный синдром), напоминающий амиотрофический склероз, иногда наблюдается у взрослых через 20 и более лет после острого начала заболевания (Dalakas et al., 1986).
Случаи паралитического полиомиелита, связанного с живой вакциной, могут встречаться у пациентов с иммунодефицитом, получивших вакцину или контактировавших с вирусом (Nkowane et al., 1987; Sen et al., 1989; Groom et al., 1994). При этом возможны атипичные проявления. Поскольку редкие случаи полиомиелита могут также возникать у детей без иммунодефицита после живой вакцины (Dussaix et al., 1987), с уменьшением уровня заболеваемости во всем мире, в большинстве развитых стран сейчас используют убитую инъекционную полиовакцину при плановой вакцинации для предупреждения этого осложнения.
Постановка диагноза не представляет трудностей при условии, если не упускать из вида именно это заболевание. Синдром Гийена-Барре отличается от полиомиелита по характеру начала, симметричности распределения слабости и по данным ликвора. Регистрировались редкие случаи паралитического заболевания, связанного с другими вирусами (Kylleman et al., 1993). Вирус Западного Нила вызывал эпидемии заболеваний, напоминающих паралитический полиомиелит.
Случаи интоксикации химикатами или укусов насекомыми также могут имитировать сходную клиническую картину (Gear, 1984).

б) Энтеровирусы. Первоначальная классификация энтеровирусов, до геномного анализа, была основана на цитопатическом эффекте различных культивируемых клеток и инфицированных животных. Были выделены три типа полиовирусов, 24 коксаки-вируса типа А и 6 коксаки-вирусов типа В вирусов и 34 типа ЕСНО-вирусов. Последующие выделенные энтеровирусы обозначались номером, начиная от энтеровируса 68 без дальнейшего подразделения. Позднее геномный анализ последовательности частично подтвердил первоначальную культуральную классификацию.
Эти вирусы внедряются в организм хозяина через желудочно-кишечный тракт, где реплицируются и вызывают виремию, способную привести к инфекции ЦНС. В большинстве случаев отмечается слабый желудочно-кишечный вирусный продром, а в анамнезе присутствуют данные о наличии у членов семьи схожих симптомов. Большая часть случаев протекает в легкой форме с быстрым выздоровлением. Микроорганизмы можно обнаружить с помощью ПЦР или выделить из ликвора, а также из крови, кала и ротоглотки. При экспресс-диагностике ПЦР результаты можно получить через несколько часов. Инфекция встречается в любом возрасте, включая первые недели жизни (Kaplan et al., 1983).
Энтеровирусы Коксаки В1-5 и Коксаки А7, 9 и 25, ЕСНО-вирусы 4,6,9,11,14,16,18,20 и 30, так же как полиовирусы обычно вызывают асептический менингит. Острый эпидемический конъюнктивит, связанный с энтеровирусом 70, может осложняться менингитом, параличом черепных нервов или поражением конечностей, изолированно или совместно. Характерны сильные боли и фасцикуляции (Wadia et al., 1983; Chopra et al., 1986).
Менингит, вызванный вирусом Коксаки группы А, может сопутствовать или предшествовать герпангине, респираторным инфекциям и паротиту. Среди заболеваний группы В могут встречаться плевродиния (болезнь Борнхольма или эпидемическая миалгия) или диарея. Осложнением менингита могут быть миокардит и энцефалит, особенно у детей раннего возраста (Kaplan et al., 1983). Инфекции ЕСНО-вирусов могут вызывать как спорадические случаи, так и эпидемии. Пятнистопапулезная сыпь особенно характерна при инфекциях вирусов ECHO 4, 9 и 16. Иногда сыпь появляется при Коксаки А9 и А23. Также может быть петехиальной.
В литературе сообщалось о последствиях энтеровирусных менингитов (Kaplan et al., 1983). Вероятней всего, они являются результатом развития энцефалита, сопутствующего менингиту. Они особенно характерны при неонатальном энтеровирусном менингите, который также представлен лихорадкой, плохим аппетитом, диареей, гепатомегалией и сыпью (Huang et al., 2003).
Энтеровирусы также могут быть причиной других проявлений заболеваний ЦНС, включая паралич нижних двигательных нейронов (вирус Коксаки А4, 7, 9, В5, вирус ECHO 70); синдром Гийена-Барре и поперечный миелит (Коксаки А9, В1, 4, ECHO 6, 70); церебральную атаксию (Коксаки А9, 4, 7, В3, 4, ECHO 6, 9, 71); периферический неврит (ECHO 9). Энтеровирусы обычно вызывают самопроходящие заболевания, которые, хотя и связаны с заболеваемостью, редко заканчиваются смертельным исходом. Однако в некоторых более уязвимых группах пациентов (например, у младенцев или детей с иммунодефицитом) энтеровирусы могут вызывать угрожающие жизни инфекции.
Плеконарил — антивирусный препарат, который встраивается в капсид пикорнавирусов, включая энтеровирусы, предупреждая прикрепление вирусов к клеточным рецепторам и высвобождение вирусной РНК в клетку. Клинические испытания плеконарила показали некоторую эффективность у пациентов с тяжелой формой заболевания (Rotbart и Webster, 2001); к сожалению, этот лекарственный препарат не выпускался в промышленном масштабе.
в) Вирус эпидемического паротита. Среди неиммунизированного населения свинка выявляется как наиболее частая причина вирусного асептического менингита. Классическая клиническая картина лептоменингита встречается у 0,5-2% пациентов, больных эпидемическим паротитом. Однако плеоцитоз наблюдался только у 56% таких пациентов с паротитом (Russell и Donald, 1958). Паротит в 30-40% случаев может отсутствовать (Levitt et al, 1970), и в таких случаях диагноз можно получить при ПЦР амплификации вирусного генома в СМЖ или серологическими методами. Симптомы менингита появляются с 8 по 20 день после начала паротита. Часто сопровождаются выраженной лихорадкой.
В ликворе наблюдается лимфоцитарный плеоцитоз, нередко значительный, с сотнями клеток/мм 3 . Содержание глюкозы может быть снижено (Wilfert, 1969). Хотя заболевание обычно протекает в легкой форме, плеоцитоз может присутствовать на протяжении нескольких месяцев с длительным сохранением специфических интратекальных олигоклональных IgG (Vandvik et al., 1978a).

г) Вирусы герпеса. Некоторые представители семейства герпесвирусов могут вызывать лимфоцитарный менингит.
• Вирус простого герпеса. ВПГ 2 типа (Nahmias et al., 1982) чаще отвечающий за болезнь, чем 1 тип, который главным образом вызывает энцефалит. Менингит, вызванный ВПГ-2, может быть проявлением первичной инфекции у сексуально активных подростков. Иногда, легкие случаи ВПГ-1 инфекции могут проявляться только в виде раздражения мозговых оболочек (Whitley et al„ 1982а) с выздоровлением пациентов через 7-14 дней.
• Вирус опоясывающего герпеса. Вирус может вызывать асептический менингит, а также более сложное поражение ЦНС, описанное в следующем разделе. Могут встречаться пре-эруптивные неврологические проявления (Tsolia et al., 1995). В этом исследовании, у двоих детей с энцефалитом сопутствующей патологией была атаксия. Другие очаговые неврологические дефициты, кроме атаксии, развились у семи детей: у троих паралич лицевого нерва, у одного сопровождающая гемиплегия, двое имели парез верхних конечностей, у одного был радикулит, перешедший в парез ноги, и у одного ребенка паралич отводящего нерва. У двоих детей наблюдался изолированный менингит. В этой группе только двое детей переживали длительные последствия: у одного наблюдался стойкий паралич руки, у другого паралич отводящего нерва.
Другие синдромы ЦНС, связанные с вирусом ветряной оспы, включают вирусный миозит, радикулопатию, миелит и отсроченный гемипарез после ветряной оспы (Kamholz и Tremblay, 1985; Ichiyama et al., 1990; Rosenfeld et al., 1993; Herrold и Hahn, 1994; Gilden, 2004; Mariotti et al., 2006). Сообщалось также о поражении базальных ганглиев (Silverstein и Brunberg, 1995) и латеральном медуллярном синдроме (Kovacs et al., 1993). Сосудистые явления ишемического характера, часто поражающие крупные мозговые артерии, нередко отмечаются после ветряной оспы (Amlie-Lefond et al., 1995; Tsolia et al., 1995; Lanthier et al., 2005; Losurdo et al., 2006).
Острые артериопатии, приводящие к ишемическим инсультам, могут быть причиной четверти случаев тромбоза мозговых артерий в детском возрасте; в исследовании Guillot et al. (2005) наиболее вероятным этиологическим фактором в 60% случаев определена ветряная оспа (Guillot et al., 2005). Вероятно, при постинфекционных состояниях действует несколько механизмов, а в некоторых случаях важны воспалительные процессы в стенке артерий, так же как повышенная секреция прокоагулянтов, таких как антикардиолипин (Kurugol et al., 2000, 2001).
Кроме того, иммунная реакция хозяина на вирус ветряной оспы включает образование антител, способные на перекрестную реакцию и инактивацию белка S, важного фактора антикоагуляции хозяина. Это может привести к состоянию гиперкоагуляции и развитию молниеносной пурпуры, также как к ишемическому инсульту после Varicella zoster (Josephson et al., 2001).
• Вирус Эпштейна-Барр (ЭБВ). Большинство инфекций ЭБВ в раннем периоде жизни протекает бессимптомно, неврологические осложнения редки; они могут включать в себя асептический менингит, проявления энцефалита и некоторые другие осложнения ЦНС (Hung et al., 2000). Менингит может предвещать некоторые другие неврологические осложнения, такие как инфекционный полиневрит (синдром Гийена-Барре), энцефаломиелит или поражение черепных нервов (Hausler et al., 2002) или паркинсонизм (Hsieh et al., 2002). Примерно у трети пациентов с инфекционным мононуклеозом при исследовании СМЖ обнаруживают >5 клеток/мм 3 и такие показатели могут сохраняться месяцами, часто после полного клинического выздоровления (Pejme, 1964). Полное выздоровление может откладываться на несколько недель и месяцев.
• Вирус герпеса человека (ВГЧ) 6 и 7. ВГЧ-6 инфекция является причиной внезапной экзантемы (exanthema subitum), и в редких случаях вызывает менингоэнцефалит у здоровых прежде детей (Asano et al., 1992; Jones et al., 1994). Хотя большинство первичных инфекций ВПГ-6 (и тесно связанного ВПГ-7) протекают бессимптомно, оба вируса причастны к более 30% фебрильных судорог, встречающихся в первые два года жизни (Hall et al., 1994; Barone et al., 1995; Ward, 2005).
г) Аденовирусные инфекции нервной системы. Выделено множество типов аденовирусов; большинство вызывает легкие инфекции желудочно-кишечного тракта, дыхательной системы или почек и только в редких случаях они являются причиной синдромов поражения ЦНС. Проявления включают асептический менингит, миелит, подострый очаговый энцефалит, Рейе-подобный синдром и преходящую энцефалопатию (Linssen et al., 1991; Straussberg et al., 2001).
д) Парвовирус В19. Большинство инфекций парвовируса В19 имеют бессимптомное течение, но симптоматическая инфекция у детей обычно проявляется в виде лихорадки и сыпи, а у взрослых могут быть артропатии. Также сообщалось о редких случаях ЦНС инфекции с признаками менингоэнцефалита и определением вирусной ДНК в ликворе (Barah et al., 2001, 2003). Иммунный ответ хозяина к парво В19 в ЦНС считается предположительной причиной воспаления с подтверждением повышенного уровня цитокинов в ликворе, так же как специфического HLA-генома хозяина (Kerr et al., 2002).
е) Вирус лимфоцитарного хориоменингита (вирус ЛХМ). Вирус ЛХМ является человеческим зоонозом, вызываемым распространяемым грызунами ареновирусом, поражающим полевых мышей. Вирус передается человеку после контакта с выделениями зараженных мышей, морских свинок и хомяков. Внутриутробная инфекция у человека может привести к поражению плода (Barton и Mets, 2001; Barton et al., 2002), тогда как постнатальное инфицирование обычно протекает бессимптомно или как простудное заболевание, но может встречаться и синдром вовлечения ЦНС (Barton и Hyndman, 2000).
ж) Другие и неопределенные вирусы. Они, вероятно, являются причиной многих случаев заболеваний — в действительности большинства, в которых не могут быть выделены патогенные микроорганизмы. Понятно, что число возможных вирусных агентов велико, и поскольку заболевание обычно протекает в легкой форме, сложные исследования не проводятся.
Полиомиелитоподобные заболевания — группа нейроинфекционных заболеваний, клиника которых сходна с проявлениями полиомиелита. Могут быть обусловлены энтеровирусами, герпесвирусами, аденовирусами и пр. Клинически различают спинальную, полирадикулоневритическую, церебральную и понтинную формы. Диагностика базируется на сопоставлении особенностей клиники, результатов исследования цереброспинальной жидкости, данных серологических реакций и вирусологических исследований. Терапия в остром периоде включает дегидратацию, десенсибилизацию, введение гамма-глобулина, антипиретики, транквилизаторы. Течение обычно доброкачественное.
Общие сведения
Наиболее часто полиомиелитоподобные заболевания наблюдаются у детей дошкольного и младшего школьного возраста. Как правило, их характеризует более легкое течение. В отдельных случаях, в основном при инфицировании вирусами ЕСНО, отмечается тяжелая симптоматика и возможен летальный исход. Полиомиелитоподобные заболевания могут иметь различную симптоматологию, что позволило выделить 4 характерные для них клинические формы: спинальную, понтинную, полирадикулоневритическую и церебральную (менингеальную). Чаще всего встречаются первые две из них.

Причины полиомиелитоподобных заболеваний
Как и полиомиелит, полиомиелитоподобные заболевания вызываются проникающими в нервную систему вирусами. В роли возбудителей чаще выступают энтеровирусы: вирусы Коксаки и ЕСНО. Реже инфекционными агентами являются аденовирусы, герпетическая инфекция, вирус эпидемического паротита, возбудитель энцефалита Сент-Луис и др.). Примерно в половине случаев установить точную этиологию заболевания не удается. В основном полиомиелитоподобные заболевания возникают в виде спорадических случаев. Эпидемические вспышки наблюдаются, если заболевание обусловлено вирусами Коксаки.
Во внешнюю среду вирусы выделяются с испражнениями и носоглоточной слизью. Их источником выступают как больные лица, так и здоровые вирусоносители. Инфицирование происходит воздушно-капельным, фекально-оральным и контактным путями. Заболевание развивается, когда иммунная система не справляется с подавлением вируса и он проникает в центральную нервную систему. Морфологические изменения, возникающие в спинном мозге и стволе, сходны с таковыми при полиомиелите. Отмечаются выраженные в различной степени деструктивные изменения нейронов, в тяжелых случаях — их гибель; выявляются периваскулярные воспалительные инфильтраты.
Симптомы полиомиелитоподобных заболеваний
Основу симптоматики, как правило, составляют вялые периферические парезы. В начале заболевания они слабо выражены и могут иметь преходящий характер. Клинически проявляются прихрамыванием ребенка, изменением его походки, слабостью в руке или ноге (реже в обоих верхних или нижних конечностях). Характерный для полиомиелита предпаралитический период в виде общеинфекционных проявлений (лихорадки, головной боли, ринита и фарингита) отсутствует. Парезы возникают на фоне нормальной температуры и хорошего самочувствия. Это зачастую не позволяет сразу распознать инфекционное заболевание. Некоторое время родители могут связывать изменения походки ребенка с различными внешними причинами (новой обувью, ушибом при падении) и обращаются к врачу только при нарастании пареза, приводящем к явным двигательным расстройствам.
Наряду с двигательными нарушениями полиомиелитоподобные заболевания сопровождаются болевым синдромом, типичным также для полиомиелита. Отличительной особенностью болей является их мышечный характер. Иногда они имеют нетипичную для полиомиелита локализацию, например — в околопупочной области, в жевательной мускулатуре. Мышечная слабость в паретичных конечностях сочетается с гипотонией и гипотрофией, снижением сухожильных рефлексов. При понтинной форме возникает периферический парез лицевого нерва — слабость мимической мускулатуры, приводящая к перекосу лица в здоровую сторону. В редких случаях отмечаются бульбарные расстройства.
Диагностика полиомиелитоподобных заболеваний
Диагностический поиск осуществляется путем сопоставления клинических, вирусологических и серологических данных. Заподозрить полиомиелитоподобные заболевания в типичных случаях неврологу позволяет их более легкое течение, стертое начало, отсутствие предпаралитического периода. Однако, следует помнить, что существуют также легкие формы полиомиелита. Кроме того, необходимо проводить дифдиагностику с миелитом, периферическим невритом, компрессионной миелопатией, невритом лицевого нерва, опухолями спинного мозга.
Для уточнения диагноза проводят люмбальную пункцию. Полиомиелитоподобные заболевания могут не сопровождаться изменениями в составе ликвора. В некоторых случаях исследование цереброспинальной жидкости обнаруживает цитоз (до 200 клеток на 1 мкл) и повышенную концентрацию белка (до 50-60 г/л). В тоже время, для полиомиелита характерна более выраженная воспалительная реакция ликвора.
Важным диагностическим критерием выступают результаты вирусологических исследований. При этом выделение энтеровирусов из носоглоточных смывов или испражнений заболевшего не является достаточно убедительным, поскольку их широкая циркуляция наблюдается и среди здорового населения. Большей диагностической ценностью обладает выделение вируса из цереброспинальной жидкости и крови. Однако выделение вируса представляет собой сложную задачу, что ограничивает широкое клиническое применение данной методики.
Подтверждение диагноза осуществляется путем проведения серологических исследований (РСК, ИФА, РТГА), их сопоставления в динамике и параллельного проведения исследований с вирусом полиомиелита. Признать этиологическую роль вируса можно лишь при выявлении в сыворотке крови реконвалесцента не менее чем четырехкратного нарастания титра антител к этому вирусу (в сравнении с дебютом заболевания) на фоне отсутствия роста антител к другим вирусным агентам. Полиомиелитоподобная патология окончательно диагностируются только после получения отрицательных результатов вирусологических и серологических исследований на полиомиелит.
Лечение и прогноз полиомиелитоподобных заболеваний
Пациенты подлежат госпитализации в отдельный бокс инфекционного отделения. В остром периоде им необходим покой с исключением любых раздражающих воздействий. Схема лечения включает введение гамма-глобулина и больших доз аскорбиновой кислоты, дегидратационную терапию, десенсибилизирующие фармпрепараты (дифенгидрамин, хлоропирамин), антипиретики (ибупрофен, парацетамол), транквилизаторы (гидазепам, мебикар, диазепам). В качестве противовирусной терапии возможно внутримышечное введение раствора рибонуклеазы.
В остром периоде массаж и лечебная физкультура противопоказаны, поскольку усугубляют болевой синдром, а профилактика контрактур суставов осуществляется путем придания правильного положения паретичной конечности. К восстановительным мероприятиям приступают после стихания острого воспалительного периода. Занятия начинают с легких упражнений ЛФК и поглаживающих массажных движений, затем постепенно повышают физическую нагрузку, интенсивность и продолжительность массажа. Дополнительно могут быть рекомендованы антихолинэстеразные фармпрепараты, улучшающие нервно-мышечную передачу, и физиотерапевтическое лечение (УВЧ, парафинолечение, теплые ванны).
В большинстве случаев полиомиелитоподобные заболевания имеют доброкачественное течение с достаточно быстрым (1-1,5 мес) и полным регрессом симптоматики. В отдельных случаях наблюдается более тяжелое течение без полного восстановления функций паретичных конечностей. Летальные исходы зафиксированы при заболеваниях, вызванных вирусами ЕСНО2, ЕСН06 и ЕСНО11.
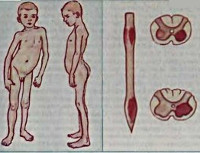
Полиомиелит (детский спинальный паралич, болезнь Гейне-Медина) – это острое и тяжелое инфекционное заболевание, которое вызывается полиовирусом, поражающим серое вещество передних рогов спинного мозга и других отделов центральной нервной системы.
Полиомиелитом преимущественно болеют дети и подростки. Опасность заболевания состоит в развитии паралича.
Специфическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
Вакцина ОПВ
Вакцинацию ОПВ проводят детям, начиная с 2-месячного возраста, путем закапывания 2-4 капель (в зависимости от концентрации вакцины) на лимфоидную ткань глотки у младенцев и на поверхность миндалин у старших детей.
Первая вакцинация проводится 3, 4, 5 и 6 месяцев, затем необходима ревакцинация в 18, 20 месяцев и в 14 лет.
После вакцинации ОПВ ребенка в течение часа нельзя кормить и поить, так как с едой и водой вакцина смоется в желудок. Если ребенок срыгнул, необходимо повторить вакцинацию (по той же причине).
Перед прививкой и сразу после нее нельзя вводить в рацион ребенка новые продукты, так как возможно появление аллергических реакций, ошибочно принятых за побочные эффекты вакцины.
Накануне перед вакцинацией следует убедиться в наличии жаропонижающих и противоаллергенных препаратов в домашней аптечке.
Меры предосторожности после вакцинации ОПВ: не целовать ребенка в губы и мыть руки после подмывания малыша.
Противопоказания для вакцинации ОПВ:
- дети с врожденным иммунодефицитом или ВИЧ (также нельзя, если члены семьи имеют те же проблемы);
- наличие в окружении ребенка беременных женщин;
- беременность или планирование ее;
- грудное вскармливание;
- необычная реакция на предыдущую вакцинацию;
- аллергия на неомицин, стрептомицин и полимиксин В (входят в состав вакцины);
- острые инфекционные заболевания (вакцинация после выздоровления).
Вакцина ИПВ
Вакцинацию ИПВ проводят
- детям (ослабленные, имеющие беременную мать и/или расстройства кишечника)
- взрослым (медицинским работникам, имеющие тесный контакт с больными, поездка в эндемичные районы, непривитые люди).
ИПВ вводится подкожно или внутримышечно:
- дети: первичная вакцинация в 2, затем в 4 месяца, потом ревакцинация в 6-18 месяцев и в 4-6 лет;
- взрослые: первая вакцинация (0,5 мл), повтор через 4-8 недель и введение третьей дозы через 6-12 месяцев.
Побочные эффекты вакцинации:
Возможные побочные эффекты, не требующие экстренного медицинского вмешательства:
- нервозность,
- повышение температуры до 38,5°C,
- отеки,
- боль в месте инъекции,
- тошнота, однократная рвота или понос.
Немедленно обратиться к врачу в случае:
- адинамичный и вялый ребенок;
- затрудненное дыхание, одышка;
- температура выше 39С.;
- судороги; , зуд;
- сонливость;
- отеки лица, глаз;
- затрудненное глотание.
После вакцинации ИПВ прогулки и купание ребенка не воспрещаются.
Отказ от вакцинации
В первую очередь непривитым людям грозит полиомиелит со всеми вытекающими последствиями.
Кроме того, в случае отказа от вакцинации им запрещают поездки в страны, требующие прививки от полиомиелита и временно (на период эпидемии) не принимают на работу в образовательные и оздоровительные учреждения.
Выделяют следующие формы полиомиелита:
1. Типичные полиомиелиты с поражением ЦНС:
- непаралитические: менингеальная и абортивная;
- паралитические: спинальная и бульбарная;
2. Атипичные формы – стертая и бессимптомная.
- легкая;
- средней тяжести;
- тяжелая.
Для установления степени тяжести оцениваются выраженность интоксикации и двигательных нарушений.
- гладкое течение (без осложнений);
- негладкое течение (с осложнениями, с присоединением вторичной инфекции, с обострением хронических заболеваний).
Острый полиомиелит протекает в разных клинических формах, и симптоматика заболевания представлена следующими синдромами:
- синдром интоксикации;
- синдром катаральных явлений;
- синдром расстройств пищеварительного тракта;
- синдром неврологических нарушений.
Начинается полиомиелит с препаралитической стадии:
- внезапное повышение температуры,
- появление насморка, болей в горле, кашля,
- а также диареи или запоров,
- болей в животе, рвоты.
Синдром неврологических нарушений характеризуется
- головной болью,
- вялостью, утомляемостью,
- повышенной чувствительностью кожных покровов,
- сонливостью,
- тремором,
- судорогами,
- болями в позвоночнике и конечностях.
Эта стадия продолжается в течение 5 дней. Затем болезнь переходит в паралитическую стадию:
- снижается температура,
- исчезают мышечные боли,
- возникают парезы и параличи.
Чаще в процесс вовлекаются нижние конечности, реже мышцы туловища, брюшного пресса, дыхательная мускулатура.
Через 7-14 дней развиваются мышечные атрофии и вывихи суставов.
Восстановительная стадия продолжается 4-6 месяцев, затем процесс выздоровления замедляется, при этом остаются мышечные атрофии и контрактуры (мышечные сокращения).
Остаточные явления или резидуальная стадия характеризуется наличием стойких параличей, контрактур, деформацией и укорочением конечностей, искривлениями позвоночника. Остаточные явления приводят к пожизненной инвалидности.
Во время вспышек полиомиелита смертность больных достигает 2-5% от остановки дыхания вследствие паралича дыхательных мышц.
При постановке диагноза следует учитывать клинико-эпидемиологические, серологические и вирусологические данные:
- спинномозговая пункция (увеличено давление спинномозговой жидкости, лейкоцитов - нейтрофилов, повышенное содержание белка);
- общий анализ крови (признаки воспаления: лейкоцитоз, увеличение СОЭ);
- смывы из горла и посев на питательную среду;
- анализ фекалий с посевом;
- посев крови и СМЖ на питательную среду;
- определение в сыворотке крови антител (не менее чем четырехкратное нарастание титров антител в парных сыворотках, взятых в острой стадии болезни и через 1 – 3 недели); и МРТ (дают неспецифические результаты и имеют лишь относительное значение для диагностики).
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение полиомиелита осуществляется врачом-инфекционистом в условиях стационара.
Больные изолируются в бокс на 40 дней.
Специфического лечения против заболевания не существует –
- проводится симптоматическая терапия (жаропонижающие, обезболивающие, успокоительные препараты),
- назначается гаммаглобулин и витаминотерапия (витамины С, В1, В 12, В6), аминокислоты.
Больным в острой стадии заболевания показан строгий постельный режим (2-3 недели). При параличе дыхательной мускулатуры – искусственная вентиляция легких.
Особого внимания требуют парализованные конечности. Положения ног, рук и позвоночника должны быть правильными. Ноги укладывают параллельно, чуть сгибая в коленных и тазобедренных суставах с помощью подложенных валиков. Стопы должны находиться перпендикулярно к голеням (их фиксируют подкладыванием плотной подушки под подошвы). Руки разводят в стороны и сгибают в локтевых суставах под углом в 90°.
Для улучшения нервно-мышечной проводимости назначают прозерин, нейромидин, дибазол. Лечение в инфекционном отделении занимает 3-4 недели.
Восстановительное лечение начинается в стационаре и продолжается амбулаторно. Назначается лечебная физкультура, проводятся занятия с ортопедом, водные процедуры (упражнения под водой), физиотерапия (УВЧ, электростимуляция, прикладывание горячих влажных компрессов на больные мышцы). В дальнейшем показано санаторно-курортное лечение (морские, серные ванны, грязи).
Полиомиелит может стать причиной развития дыхательной и сердечно-сосудистой недостаточности из-за паралича межреберных и диафрагмальных мышц. Поэтому больные должны находиться с ведением мониторинга жизненно важных функций. Возможен летальный исход вследствие паралича дыхательных мышц.
После вакцинации против полиомиелита возможно развитие (очень редко) вакциноассоциированного полиомиелита.
Возбудителем полиомиелита является полиовирус трех видов. Источником инфекции являются больные и вирусоносители.
Вирус передается фекально-оральным и воздушно-капельным путями.
В тропических странах случаи заболевания регистрируются в течение всего года, в странах с умеренным климатом чаще летом и осенью.
Факторы, способствующие распространению вируса:
- несоблюдение правил личной гигиены (грязные руки);
- неудовлетворительное удаление экскрементов;
- плохая канализация;
- зараженная пища (немытые овощи и фрукты) и вода (в том числе и купание в загрязненных водоемах);
- домашние мухи.
Прогноз благоприятный при непаралитическом полиомиелите.
После паралитического полиомиелита формируются контрактуры, атрофии мышц, парезы конечностей (инвалидность).
Энцефалитическая форма полиомиелита. Полиомиелит у детей после вакцинации
Энцефалитическая форма полиомиелита проявляется симптомами очагового поражения мозга. На фоне вялости, заторможенности, потери сознания развиваются моно- и гемиплегии спастического характера, джексоновские судорожные припадки, гиперкинезы. Эта форма наиболее трудна для распознавания, так как ее проявления сходны с энцефалитами другой этиологии.
Паралитическая стадия полиомиелита длится от нескольких дней до 1—2 нед и без четкой границы переходит в III, восстановительную, стадию. В первую очередь и более полно восстанавливаются мышцы, пострадавшие последними. Отдельные мышцы восстанавливаются полностью, другие — лишь частично. Активное восстановление длится 1—2 года, после чего его темп замедляется.
Резидуальная стадия характеризуется стойкими параличами отдельных мышечных групп, формированием контрактур и деформаций конечностей и туловища. Улучшение двигательных возможностей в этот период может быть достигнуто за счет компенсации функции сохранной мускулатурой. Иногда в резидуальный период вследствие роста ребенка и нарастающей декомпенсации создается впечатление, что двигательные нарушения прогредиентны (псевдопроцессуальность).
Паралитические формы полиомиелита в острой фазе дифференцируют от менингитов, энцефалитов, энцефаломиелитов и невритов другой этиологии, в том числе и от полиомиелитоподобных заболеваний, крупа и инородного тела в дыхательных путях, анафилактической реакции. Дифференциальной диагностике способствуют вирусологические и серологические исследования, подтверждающие этиологию заболевания, а также оценка эпидемиологической обстановки.

Полиомиелит у детей после вакцинации
В настоящее время число выраженных паралитических форм полиомиелита резко сократилось в связи с массовой иммунизацией живой противополиомиелитной вакциной. Однако в ряде случаев у соматически ослабленных детей на фоне измененной иммунологической реактивности организма, а также при нарушении сроков и кратности вакцинации возможно развитие так называемых вакцинассоциированных форм полиомиелита. Частота их составляет 0,06 на 1 000 000 привитых трехвалентной вакциной и 0,7 на 1000 000 привитых вакциной III типа.
Клинические симптомы появляются на 4—30-й день после прививки. Продромальный и препаралитический периоды с общеинфекционными и соматическими симптомами у 75% больных отсутствуют. У части детей отмечаются повышение температуры, вялость, сонливость, боли в мышцах. Развивающиеся двигательные нарушения представлены главным образом легкими спинальными мононарезами или слабостью отдельных мышечных групп. Реже наблюдается понтинная форма полиомиелита в виде изолированного поражения ядра лицевого нерва.
У большинства больных патологические изменения нестойки и быстро проходят. У некоторых детей, несмотря на кажущуюся легкость поражения, остаются резидуальные явления в виде гипотрофии мышц, нарушения походки. Тяжелые паралитические формы вакцинассоциированого полиомиелита наблюдаются крайне редко.
По данным В. В. Фомина (1974), соотношение тяжелых форм без восстановления утраченных функций и легких форм составляет 3,7 : 1000. Удельный вес спинальной формы полиомиелита увеличился с 59% в 1958 г. до 93% в 1974 г. Продромальный период у 40% детей отсутствует. Температурная реакция наблюдается в 4 раза реже, чем у непривитых. Общеинфекционные симптомы отмечаются лишь у 14—16% детей. Клиника полиомиелита характеризуется отсутствием препаралитического периода. В паралитический период наблюдаются преимущественно мозаичные вялые парезы мышц нижних конечностей.
В постановке диагноза имеет значение указание на недавнюю вакцинацию живой полиомиелитной вакциной, а также выделение штаммов полиовируса из глоточных смывов, фекалий и ликвора. Интерпретация результатов серологического исследования затруднена из-за наличия поствакцинального иммунитета. Имеет значение не менее чем 4-кратное нарастание титра антител. Разграничение полиомиелита и сходных с ним заболеваний, вызванных энтеронирусами типов Коксаки, ECHO и аденовирусами, возможно лишь на основании вирусологических исследований.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

