Посев после лечения лишая
Обновлено: 23.04.2024
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
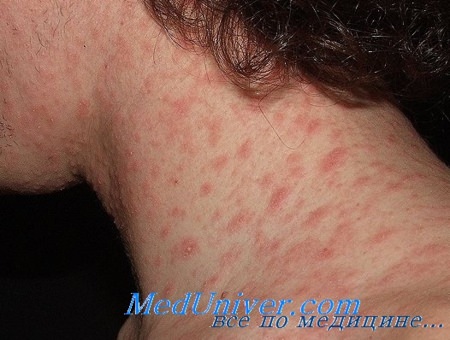
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
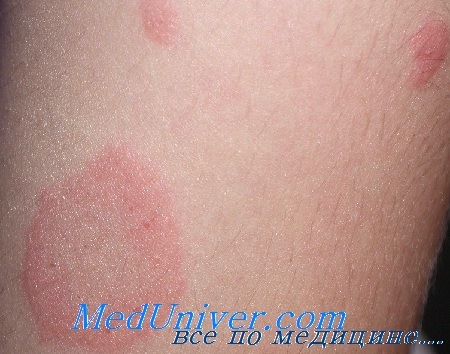
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Стригущий лишай — грибковое заболевание, которое поражает кожу, ногти и волосы человека. Возбудитель заболевания — грибок Microsporum. Стригущий лишай очень заразен, может возникать в любом возрасте, но чаще всего поражает детей и подростков. Пик заболеваемости наблюдается в конце осени.

Особенности заболевания. Причины возникновения и развития
Грибок рода Microsporum очень заразен. Он выживает в условиях внешней среды. Особенности его строения обеспечивают устойчивость и к различным препаратам с противогрибковым действием. Гриб может сохранять жизнеспособность в волосах до 10 лет и в кожных чешуйках — до 7.
Источники заражения — почва, животные, человек. Среди животных носителями этого грибка чаще всего выступают коты, особенно котята, реже — собаки.
В большинстве случаев заражение микроспорией происходит при контакте с больным животным: игре, купании. Если зараженный кот или собака спят на постели человека, то риск повышается почти до 100%. Также инфицирование происходит при прикосновении к предметам, на которых остались шерсть или чешуйки кожи зараженного животного.
Микроспория передается от человека к человеку при непосредственном близком контакте, а также при совместном использовании предметов, на которых есть чешуйки кожи или перхоть инфицированного (головные уборы, маникюрные принадлежности, мочалки, постельное белье).
При простом попадании на кожу грибок не вызывает серьезного поражения: если иммунитет и микрофлора в норме, он будет уничтожен и просто смыт с поверхности при гигиенических процедурах. Риск заражения повышается при:
- наличии повреждений на коже (раны, царапины, ожоги);
- снижении общего и местного иммунитета;
- размягчении кожи, вызванном длительным воздействием воды;
- гормональных сбоях;
- игнорировании гигиенических процедур.
Дети в наибольшей степени подвержены развитию этого грибкового заболевания, так как чаще контактируют с бездомными животными, которые могут оказаться инфицированными. Кроме того, у детей рН кожи более щелочной, а не кислый, а это создает благоприятные условия для развития грибка.
Проявления
После попадания грибка в организм он некоторое время остается в скрытом состоянии. Инкубационный период при микроспории составляет 1-2 недели.
Симптоматика грибкового поражения зависит от того, на каком участке кожи паразитирует микроспория.
В зависимости от локализации различают грибок гладкой кожи и волосистой части головы.
На коже вначале образуется небольшое красное пятно. Этот участок чешется, но в большинстве случаев не беспокоит человека. Если не начать лечение на этом этапе, то пятно постепенно увеличивается, по его краям образуется граница из мелких прыщей. Далее вокруг первичного пятна образуются новые очаги поражения. Они чаще всего возникают на лице, шее, руках.
Если стригущий лишай поражает волосистую часть головы, то на участке, куда попал грибок, портятся волосы. Вначале они становятся тусклыми, теряют объем. Со временем они обламываются из-за разрушения структуры на уровне 5-8 мм. Эта область выглядит как пятно, слегка присыпанное мукой.
Ногти поражаются микроспорией гораздо реже. Если это происходит, то на поверхности пластин появляются белые пятна. Со временем они становятся мягкими и крошатся.
Формы стригущего лишая
Организм каждого человека по-разному реагирует на микроспорию. В зависимости от этого различают такие формы стригущего лишая:
- Папулезно-сквамозную. На коже груди и лица образуются пузырьки, из-за чего поверхность становится бугристой. Элементы сыпи покрываются чешуйками и вызывают сильный зуд.
- Абортивную. Симптоматика выражена слабо. Пятна не слишком яркие, не имеют четких границ.
- Эритоматозно-отечную. На месте пятен лишая возникает сильный воспалительный процесс. Поверхность очагов поражения слегка шелушится. Чаще всего эта форма наблюдается у детей и молодых женщин.
- Глубокую. Под кожей формируются узлы диаметром до 3 см. Они локализуются в области голеней, чаще всего возникают у женщин.
- Нагноительно-инфильтративную. Это наиболее тяжелая форма микроспории. Ярко-красные бляшки диаметром до 10 см отекают и уплотняются, из пор кожи выделяется гной.
При появлении симптомов стригущего лишая, вне зависимости от формы, необходимо немедленно обращаться к врачу для диагностики и определения схемы лечения.
Диагностика
При подозрении на стригущий лишай вначале проводят визуальное обследование пациента. Для подтверждения диагноза назначают такие исследования:
- анализ соскоба кожи из очага поражения;
- осмотр пораженных участков кожи или волосистой части головы под лампой Вуда (люминесцентным фильтром);
- посев на определение типа возбудителя.
Микроспорию необходимо дифференцировать от красного плоского лишая, псориаза и экземы. Если заболевание протекает в нетипичной глубокой форме, то проводят дифференциальную диагностику с флегмоной, стафилококковым импетиго и стафилококковым сикозом. Поражение грибком волосистой части головы дифференцируют от алопеции.
Лечение
Единственным эффективным способом борьбы со стригущим лишаем является консервативная терапия. Пациенту назначают противогрибковые и противозудные препараты местного и внутреннего применения.
Дополнительно в схему лечения включают иммуномодуляторы для укрепления защитных сил организма, витаминные комплексы.
Для системного лечения назначают антимикотики узкого спектра действия, направленные против грибов, поражающих кожу, включая микроспорию.
Если грибок поражает кожу головы, избавиться от него сложнее. На участке активности микроспории нужно сбривать волосы не реже раза в неделю. Иногда требуется удалить волосы вместе с волосяными луковицами, чтобы на их месте выросли новые, здоровые. Для этого используют специальные пластыри, которые наклеивают и оставляют на несколько дней. При снятии пластырь легко удаляет волосы вместе с луковицами.
Лечение обычно проводится в домашних условиях. Комнату, в которой находится больной, нужно ежедневно убирать с использованием дезинфицирующих средств. Все предметы, которыми он пользуется, также нужно дезинфицировать.
Профилактика стригущего лишая
Чтобы не заразиться грибком, поражающим кожу и волосы, нужно соблюдать простые меры профилактики:
- не контактировать с бездомными животными;
- отказаться от использования чужих предметов личной гигиены и одежды;
- систематически осматривать кожные покровы и волосистую часть головы на предмет высыпаний и покраснений.
Если у ребенка или взрослого был выявлен стригущий лишай, его белье (постельное и нательное) нужно стирать отдельно от других вещей. Предварительно его нужно замочить в дезинфицирующем растворе. После стирки все белье нужно тщательно прогладить.
Розовый лишай Жибера — дерматоз воспалительного характера, который отличается доброкачественным течением и самостоятельным разрешением. Это явление также называют розовым питириазом, розеолой шелушащейся и болезнью Жибера. Точная причина его возникновения и развития до сих пор неизвестна.

Особенности розового лишая Жибера. Причины развития
Розовый лишай — это острый воспалительный процесс, при котором на туловище и конечностях появляются бляшки и папулы розового и желто-коричневого цвета. Чаще всего заболевание диагностируют у женщин в возрасте 20-40 лет, а также подростков. Оно характеризуется сезонностью, чаще всего возникает в осенне-весенний период.
Болезнь Жибера до сих пор изучается учеными. Причины ее развития не установлены, но существует мнение о вирусной этиологии. Доказать связь розового лишая с цитомегаловирусом, вирусами гриппа и парагриппа, вирусом Эпштейн-Барра не удалось. Основное мнение на этот счет заключается в том, что розовый питириаз обусловлен повторной активацией герпесвирусов шестого и седьмого типов.
Толчком к развитию лишая является ослабление иммунитета.
Розовый лишай не заразен даже при тесном бытовом контакте.
Развитие розового лишая у беременных женщин отрицательно сказывается на состоянии и развитии плода (особенно, если инфицирование произошло в первом триместре). В таком случае возможны выкидыши и преждевременные роды. У новорожденных вероятны слабая подвижность, гипотония и гиперреактивность.
Клиническая картина. Формы розового лишая
На начальной стадии заболевания у пациента возникает одна, материнская, бляшка с диаметром 2-10 см. Они имеет яркую окраску и овальную форму, слегка приподнята над уровнем кожи. Поверхность бляшки чешуйчатая.
В течение 1-2 недель высыпания на коже становятся распространенными. Они представлены бляшками и папулами характерного розового цвета с диаметром 0,5-2 см. Края бляшек чешуйчатые. Внешне высыпания напоминают симптоматику стригущего лишая.
Другие проявления, характерные для болезни Жибера:
- увеличение лимфатических узлов;
- общая слабость;
- образование розовато-лиловых пятен на туловище;
- кожный зуд (возникает не всегда, выявляется примерно у четверти пациентов).
Перечисленные симптомы характерны для классической формы розового лишая, но у разных людей болезнь Жибера протекает по-своему. На это влияют иммунитет и общее состояние здоровья. Заболевание в этом случае может протекать как один из атипичных вариантов.
Атипичные формы розового лишая
В большинстве случаев розеола шелушащаяся развивается по классическому сценарию, но примерно в 20% случаев возникают атипичные формы. Это такие виды:
- Везикулярный. Высыпания имеют генерализованный характер, сопровождаются сильным зудом. Пузырьки располагаются в волосистой части головы, в области ладоней и подошв.
- Геморрагический. Высыпания имеют вид пурпуры и локализуются на кожных покровах и слизистой оболочке полости рта.
- Блашкоидный. Высыпания представлены в виде пигментации, которая выглядит как узор.
- Акральный. Типичные высыпания возникают в предплечьях, на запястьях, голенях, ладонях и подошвах.
- Фолликулярный. На коже возникают папулы, сгруппированные в округлые бляшки. Наряду с этим симптомом проявляются другие поражения, характерные для классической формы розового лишая.
- Уртикарный. При такой форме на коже образуются волдыри. Клиническая картина напоминает крапивницу. Образования сопровождаются интенсивным зудом.
Болезнь Жибера в большинстве случаев не рецидивирует. Это происходит только у 1-3% пациентов.
Стадии развития розового лишая
Розеола шелушащаяся проходит 3 стадии развития. Это:
- Продромальный период. Характерных симптомов болезни еще нет. Наблюдаются незначительная лихорадка, головные и суставные боли. Продромальный период возникает в 50-60% случаев.
- Стадия первичного высыпания.На коже образуется первый одиночный элемент — материнская бляшка. Он остается в таком состоянии от недели до 14 дней. У детей эта стадия проходит гораздо быстрее — за 3-4 дня.
- Стадия экзантемы (появление вторичных высыпаний). Симптоматика розового лишая сохраняется около 45 дней у взрослых и 16 дней — у детей.
При адекватной терапии симптоматика болезни Жибера полностью исчезает в течение 5-8 недель, и наступает полное выздоровление. В редких случаях возможны осложнения: гнойные воспаления кожи, стрептококковые инфекции, фолликулиты. Вероятность их развития повышается при чрезмерной потливости пациента, склонности к аллергическим реакциям, а также несоблюдении рекомендаций по лечению.
Диагностика
На приеме пациента с подозрением на розовый лишай внимательно осматривает врач. Внешние характерные симптомы позволяют определить характер заболевания. Чтобы подтвердить диагноз, выполняют такие процедуры:
- общий анализ крови и мочи;
- исследование соскоба кожи с участка поражения;
- серологическое исследование для исключения сифилиса.
Важно дифференцировать это заболевание от разноцветного лишая, псориаза, красного плоского лишая, себорейного дерматита, вторичного сифилиса, подострой кожной красной волчанки.
При нетипичной форме розового лишая выполняют биопсию. Этот метод позволяет не диагностировать розовый лишай как таковой, а исключить другие заболевания.
Лечение
Для каждого пациента схема лечения подбирается индивидуально. Медикаментозная терапия включает такие лекарственные средства:
- антигистамины для устранения аллергических проявлений (зуда, покраснений, отечности);
- кортикостероидные и противозудные средства местного действия (аэрозоли, мази);
- подсушивающие средства с цинком для ускорения процесса заживления кожных покровов;
- противовирусные препараты в сочетании с антибиотиками.
Дополнительно врач может назначить пациенту ультрафиолетовую средневолновую терапию.
Во время лечения пациенту нужно придерживаться таких рекомендаций:
- исключить из рациона продукты-аллергены (шоколад, орехи, цитрусовые, мед);
- отказаться от помещения бани, сауны, бассейна;
- не принимать ванну, отдать предпочтение душу;
- не использовать жесткую мочалку для водных процедур;
- не растирать тело грубым полотенцем, а мягко промакивать кожу после душа;
- носить не облегающее нательное белье из натуральных тканей;
- не наносить косметические и уходовые средства на поврежденные участки кожи.
Болезнь Жибера имеет благоприятный прогноз: при адекватном своевременном лечении симптомы исчезают через несколько недель. Если возникли бактериальные или грибковые осложнения, лечение и выздоровление затянется примерно на 2 месяца.
Красный плоский лишай — кожное воспалительное заболевание хронического течения, которое сопровождается высыпаниями на коже, слизистой оболочке ротовой полости и половых органов, а также на красной кайме губ. В некоторых случаях воспаление распространяется на волосы и ногти. При типичной форме красного плоского лишая заболевание легко диагностируется, но при атипичных, видоизмененных, формах этого процесса установить патологию сложнее.

Особенности заболевания. Факторы, провоцирующие его развитие
Точная причина развития красного плоского лишая до сих пор не установлена. Существуют мнения о том, что воспаление имеет вирусную, неврогенную, инфекционно-аллергическую или генетически обусловленную природу. Также красный плоский лишай ассоциируют с аутоиммунными заболеваниями, при которых иммунитет атакует клетки собственного организма, воспринимая их как чужеродные.
Установлено, что чаще от красного плоского лишая страдают люди в возрасте 45-60 лет, хотя патология может проявляться и раньше.
К факторам, которые повышают риск развития воспалительного процесса, относят:
- наличие заболеваний желудочно-кишечного тракта (язва желудка, хронический гастрит, билиарный цирроз печени);
- эндокринные нарушения (ожирение, сахарный диабет);
- сопутствующие вирусные инфекции, в частности — гепатит С;
- контакт с аллергенами (металлами, красителями);
- трансплантацию внутренних органов в анамнезе;
- частые продолжительные стрессы.
Главным толчком к развитию воспалительного процесса является серьезное нарушение иммунитета.
Характерные симптомы красного плоского лишая
При таком воспалительном процессе образуется сыпь, представленная плоскими высыпаниями с блестящей поверхностью розово-фиолетового или малиново-красного цвета. Диаметр каждого элемента сыпи — 2-3 мм. Появление сыпи сопровождается выраженным кожным зудом.
При кожной форме красного плоского лишая высыпания локализуются:
- на сгибательных поверхностях предплечий;
- на внутренних поверхностях бедер;
- в паховых и подмышечных областях;
- на слизистой оболочке полости рта.
Сыпь при таком воспалительном заболевании обычно не распространяется на кожу лица, волосистую часть головы, ладони и подошвы.
В 25% случаев пациенты жалуются на поражение только слизистых оболочек. В этом случае речь идет не только о полости рта, но и о головке полового члена у мужчин и преддверии влагалища у женщин.
Если воспалительный процесс распространился только на кожу, говорят о благоприятном течении заболевания и о благоприятном прогнозе.
Формы воспалительного процесса
Красный плоский лишай на коже может протекать в нескольких формах:
- Типичной. Это наиболее распространенный вид воспалительного процесса. На поверхности кожи (туловище, коленные и локтевые сгибы) образуются характерные бляшки, вызывающие зуд.
- Гипертрофической. Мелкие бляшки склонны к слиянию в отдельные крупные образования. Они имеют четкие границы. Наиболее частый вариант локализации высыпаний — передняя часть голеней.
- Фолликулярной. Сыпь образуется на волосистой части головы, в паховой области и подмышечных впадинах. Элементы сыпи — возвышающиеся над поверхностью кожи узелки.
- Эрозивно-язвенной. Малораспространенная форма, при которой сыпь представлена язвами и эрозиями. Области поражения небольшие, болезненные.
- Атрофической. Это редкая форма красного плоского лишая. Для нее характерны высыпания в виде узелков или небольших бляшек, которые образуются на спине, груди, животе. Элементы сыпи имеют нетипичную бурую или синеватую окраску. Фолликулярная форма красного плоского лишая может вызывать выпадение волос и облысение.
Поражение красным плоским лишаем слизистых оболочек также имеет свои типы. В этом случае воспалительный процесс представлен такими формами:
- Типичной.Как и в случае с поражением кожи, это самая распространенная форма. Сыпь представлена скоплениями мелких узелков, которые склонны к слиянию и образованию пятен, линий. Других симптомов (боли, раздражения) нет.
- Гиперкератотической. Элементы сыпи — бляшки. На их поверхности образуется ороговевший слой, из-за чего, при поражении слизистой полости рта, больного беспокоит ощущение сухости.
- Экссудативно-гиперемической. Слизистые оболочки отекают и краснеют, возникают узелки. При приеме пищи возникает боль.
- Эрозивно-язвенной. На поверхности слизистой оболочки образуются язвы, которые при повреждении кровоточат, и эрозии.
- Атипичной.Поражение распространяется на верхнюю губу. Она отекает и краснеет.
Если плоский красный лишай распространяется не только на кожу, но и на слизистые оболочки, то это довольно опасное проявление. Такое состояние может быть предраковым и в дальнейшем перерождаться в плоскоклеточный рак. Это наиболее тяжелое последствие такого воспалительного процесса.
Менее опасные, но также представляющие угрозу для здоровья и состояния человека последствия красного плоского лишая, — поражение всего кожного покрова, выраженное снижение иммунитета, необратимая потеря волос, образование рубцов и шрамов на слизистых оболочках.
Диагностика
Пациентов с подозрением на красный плоский лишай осматривает дерматолог или дерматовенеролог. Для подтверждения диагноза проводят такие исследования:
- общий и биохимический анализ крови;
- соскоб с пораженной кожи или слизистых оболочек на участке поражения для изучения под микроскопом.
Красный плоский лишай необходимо дифференцировать от псориаза, вторичного сифилиса, атопического дерматита, отрубевидного волосяного лишая.
Лечение
Тактика лечения при воспалительном процессе зависит от того, насколько распространено поражение, а также от локализации очагов поражения.
В состав терапии красного плоского лишая входят такие препараты:
- Седативные, для устранения нервного напряжения и подавления тревожности.
- Антигистаминные, для устранения зуда.
- Средства для десенсибилизации,то есть снижения чувствительности организма к аллергену.
- Топические глюкокортикостероиды наружного применения. Они подавляют иммунитет, чтобы снизить его активность относительно самого себя (при аутоиммунных процессах), и оказывают противоаллергическое действие.
- Разнозаживляющие средства.
- Витаминные комплексы. Они помогают ускорить процесс восстановления поврежденных кожных покровов и слизистых оболочек.
Если очаги поражения не имеют признаков инфильтрации, возможно назначение узкополосной средневолновой фототерапии. В случае инфильтрации проводят ПУВА-терапию с применением фотосенсибилизатора (перорально или наружно).
Специфических мер по предотвращению развития красного плоского лишая нет. Болезнь не заразна, не передается от человека к человеку. При своевременном начале лечения прогноз воспалительного процесса благоприятный.
Отрубевидный лишай (разноцветный лишай). Диагностика и лечение
а) Пример из истории болезни. Молодой темнокожий мужчина обратился к врачу по поводу белых пятен на туловище, наблюдающихся у нею в течение пяти лет. Несмотря на то, что другие симптомы отсутствуют, пациент обеспокоен тем, что может заразить свою девушку. Он сообщил, что пятна никогда не исчезают полностью, и их состояние ухудшается в летние месяцы. После осмотра был установлен диагноз отрубевидного лишая, и назначено соответствующее лечение. Пациент успокоился, узнав, что данное заболевание редко передается контактным путем.
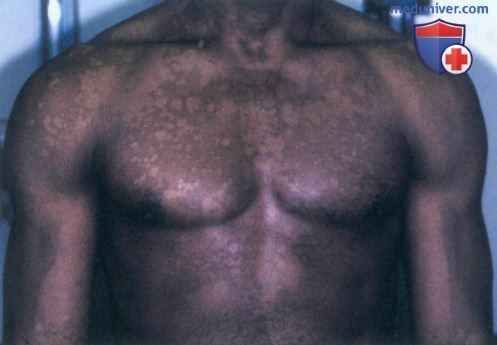
Отрубевидный лишай с участками гипопигментации
б) Распространенность (эпидемиология):
• Распространенная поверхностная кожная инфекция, которую вызывает диморфный липофильный дрожжеподобный организм Pityrosporum (Malassezia furfur).
• Как и другие дерматофитные инфекции, заболевание чаще наблюдается у мужчин.
• Наиболее часто возникает в летние месяцы.
в) Этиология (причины), патогенез (патология):
• Отрубевидный лишай вызывается организмом Pityrosporum (Malassezia furfur), который является липофильным дрожжевым грибом и может быть составной частью нормальной кожной флоры.
• Pityrosporum существует в двух формах: Pityrosporum ovale (овальной) и Pityrosporum orbiculare (округлой).
• Отрубевидный лишай развивается, если дрожжевой гриб, в норме колонизирующий кожу, меняет свою округлую форму на патологическую мицелиальную, внедряясь в роговой слой1.
• Pityrosporum также сопутствует себорее и Pityrosporum-фолликулиту.
• Белый и коричневый цвета пораженной кожи обусловлены повреждением меланоцитов микроорганизмом Pityrosporum, в то время как розовый цвет указывает на воспалительную реакцию организма.
• Pityrosporum предпочитает развиваться во влажной среде при наличии кожного сала, размножаясь на участках кожи, содержащих сальные фолликулы, выделяющие сальный секрет.
Пятна гипопигментации на спине у молодого латиноамериканца, вызванные отрубевидным лишаем Розовые шелушащиеся бляшки, вызванные отрубевидным лишаем. Хотя себорея может наблюдаться на этих участках кожи, наиболее сильно она выражена в парастернальной области Обширные розовые участки отрубевидного лишая на плече, по форме напоминающие пелерину
д) Типичная локализация на теле. Отрубевидный лишай локализуется на груди, животе, плечах и спине, в то время как себорейный дерматит наблюдается на волосистой части кожи головы, лице и передней слепке грудной клетки.
ж) Дифференциация разноцветного лишая:
• Очаги розового лишая имеют воротничок мелких чешуек по периферии и часто наблюдаются в сочетании с материнской бляшкой. Тест с КОН отрицательный.
• Очаги вторичного сифилиса обычно не шелушатся, а пятна наблюдаются на ладонях и подошвах. Тест с КОН отрицательный.
• При витилиго гипопигментация выражена в большей степени, и расположение очагов обычно иное - как правило, на кистях и лице.
• При белом лишае отмечаются слегка гипопигментированные участки с незначительным шелушением на лице и туловище, обычно у детей с атопией. Такие бляшки часто меньшего размера и более округлые, чем очаги отрубевидного лишая.
• Pityrosporum-фолликулит вызывается тем же микроорганизмом, но проявляется розовыми или коричневыми папулами на спине. Пациент жалуется на зуд и шершавость кожи, при этом тест с КОН положительный.
з) Лечение отрубевидного лишая (разноцветный лишай):
1. Местное лечение:
• Поскольку отрубевидный лишай протекает бессимптомно, лечение проводится, в основном, по косметическим соображениям.
• Основным методом лечения является местная терапия с использованием шампуня против перхоти, поскольку отрубевидный лишай вызывают микроорганизмы, являющиеся также причиной себореи и перхоти.
• Пациенты могут применять на пораженные участки лосьон или шампунь с 2% сульфида селена или шампунь с питирионом цинка ежедневно в течение 1-2 недель. Для достижения эффекта требуется раз личное время, однако исследования, позволяющие установить необходимое для действия препарата минимальное время, не проводились. Лосьон или шампунь обычно наносится на пораженные участки на 10 минут, затем препарат смывается под душем.
• В одном исследовании была подтверждена безопасность и высокая эффективность шампуня кетоконазола 2% (низорала) как метода лечения отрубевидного лишая при однократном или ежедневном применении в течение трех дней.
• При небольших участках поражения применяются местные противогрибковые препараты - кремы кетоконазола и клотримазола.
Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай) Отрубевидный лишай (разноцветный лишай)
2. Системное лечение отрубевидного лишая:
• Однократный пероральный прием 400 мг флюконазола давал наилучшие показатели клинического и микологического излечения с отсутствием рецидивов в течение 12 месяцев.
• Однократная доза флюконазола 300 мг в неделю в течение двух недель равна по эффективности однократному приему 400 мг кетоконазола в неделю в течение двух недель. Различий в эффективности, безопасности и переносимости лекарственного средства между этими двумя схемами лечения не обнаружено.
• Однократная доза 400 мг кетоконазола для лечения отрубевидного лишая безопасна и экономически эффективна по сравнению с приемом более дорогих противогрибковых препаратов нового поколения, таких как итраконазол'.
• Пероральный прием итраконазола в дозе 200 мг два раза в день в течение одного дня в месяц является эффективным и безопасным профилактическим лечением отрубевидного лишая.
• Данные о том, что для повышения эффективности лечения отрубевидного лишая после приема системных противогрибковых препаратов необходимо пропотеть, отсутствуют.
и) Консультирование врачом пациента. Пациентов следует предупредить о том, что измененный цвет кожи не восстановится сразу. Первым признаком успешного лечения является исчезновение шелушения. Дрожжевой микроорганизм в пятнах гипопигмеитации действует как солнцезащитный экран. Воздействие солнечного облучения ускорит нормализацию цвета кожи у пациентов с гипопигментацией.
к) Наблюдение пациента врачом. >Наблюдение после лечения не требуется за исключением торпидных и рецидивирующих случаев. При рецидивах проводится ежемесячная местная или системная терапия.
Читайте также:

