После отравления для сердца
Обновлено: 24.04.2024
Сердечно-сосудистая система при отравлении лекарствами - причины
Химические токсины и сердечно-сосудистые заболевания:
а) Атеросклеротическая ишемическая болезнь сердца:
Сероуглерод (1)
Угарный газ (3)
Продукты сгорания (3)
Мышьяк (3)
б) Неатеросклеротическая ишемическая болезнь сердца:
Органические нитраты (1)
в) Асфиксия миокарда:
Угарный газ (1)
Цианид (1)
Сероводород (1)
г) Непосредственное поражение миокарда
Кобальт (3)
Мышьяк (1)
Арсин (1)
Свинец (3)
Сурьма (2)
Органические растворители (3)
д) Аритмии:
Галогенуглеводороды (1)
Фосфорорганические соединения (1)
Сурьма (2)
Мышьяк (2)
Арсин (1)
е) Гипертензия:
Свинец (2)
Кадмий (3)
Сероуглерод (2)
Органические растворители (3)
ж) Окклюзионная болезнь периферических артерий:
Мышьяк (2)
Свинец (2)
Сероуглерод (2)
* Вероятность причинно-следственной связи: (1) — определенная, (2) — вероятная, (3) — возможная.
Аллергический миокардит следует подозревать, когда у больного с развившейся аллергической реакцией на лекарство, обычно с признаками эозинофилии, наблюдаются новые изменения на электрокардиограмме, слегка повышенный уровень ферментов, кардиомегалия или необъяснимая тахикардия.
Трепетание-мерцание желудочков. Можно подозревать противоаритмические средства (например, хинидин, дизопирамид, прокаинамид, лидокаин, амиодарон), психотропные средства (например, фенотиазины, трициклические и тетрациклические антидепрессанты) и фосфорорганические соединения.
Полная сердечная блокада. Ее могут вызвать противоаритмийные средства I класса (прокаинамид, хинидин), блокаторы кальциевых каналов, бета-блокаторы, наперстянка, фосфорорганические соединения, кокаин, клонидин, фенитоин, нейролептики и циклические антидепрессанты.
Аритмии могут вызывать противоаритмийные агенты (трициклические антидепрессанты, фенотиазины, седативные и снотворные средства [например, хлоралгидрат]), а также стимуляторы, углеводороды, фосфор, угарный газ, яды скорпионов и пауков.
Аритмии, вызванные лекарствами и токсинами
| Нарушения ритма | Возможная причина |
| Синусовая брадикардия или предсердие-желудочковая блокада | Бета-блокаторы, антагонисты кальция, циклические антидепрессанты, дигоксин и другие сердечные гликозиды, фосфорорганические и карбаматные инсектициды, фенилпропаноламин и другие альфа-адренергические стимуляторы |
| Синусовая тахикардия | Кокаин, амфетамины, фенилциклидин, антигистаминные препараты, антихолинергики, циклические антидепрессанты, фенотиазины, теофиллин, синдром отмены этанола или седативных и снотворных средств, угарный газ |
| Удлинение комплекса QRS | Циклические антидепрессанты, хинидин, прокаинамид, дизопирамид, энкаинид, флекаинид, бета-блокаторы, антагонисты кальция, дифенгидрамин (массивные дозы), фенотиазины (особенно тиоридазин) |
| Удлинение интервала Q—T (включая трепетание и мерцание) | Циклические антидепрессанты, хинидин,прокаинамид, дизопирамид, энкаинид, флекаинид, бета-блокаторы, антагонисты кальция, литий, антигистаминные препараты (дифенгидрамин, терфенадин, астемизол), фенотиазины, мышьяк, фосфорорганические соединения |
| Желудочковые тахиаритмии | Кокаин, амфетамины, хлоралгидрат и хлоруглеводороды, теофиллин, дигоксин и другие сердечные гликозиды, трициклические антидепрессанты |
Краткий перечень отрицательных воздействий лекарств на сердечно-сосудистую систему
| Лекарства, используемые для лечения преимущественно сердечно-сосудистых заболеваний | Отрицательное воздействие | Лекарства, используемые для лечения преимущественно не при сердечных заболеваниях | Отрицательное воздействие |
| Гликозиды наперстянки | Различные сердечные аритмии | Пероральные контрацептивы | Тромбоэмболия Гипертензия |
| Хинидин | Удлинение интервала Q—T Нарушения внутрижелудочковой проводимости Гипотензия Хинидиновый обморок | Доксорубицин и даунорубицин (адриамицин и дауномицин) | Неспецифический сегмент ST, аномалии зубца T Фармакогенная кардиомиопатия Эндокардиальный фиброз |
| Прокаинамид | Гипотензия Нарушения внутрижелудочковой проводимости Фармакогенный волчаночный синдром | Циклофосфамид | Некроз миокарда (при крайне высоких дозах) |
| Фенитоин (дифенилгидантоин) | Гипотензия Аритмии Фармакогенный волчаночный синдром | Лития карбонат | Различные аритмии |
| Пропранолол | Застойная сердечная недостаточность Брадиаритмии Гипотензия (редко) Реактивная стенокардия (при резкой отмене в случае тяжелой ишемической болезни сердца) | Фенотиазины | Сердечные аритмии Неспецифические аномалии ЭКГ Гипотензия |
| Симпатомиметические амины | Тахикардия Ишемия миокарда | Кортикостероиды | Замедленное заживление миокарда после инфаркта |
| Симпатомиметические амины | Тахикардия Ишемия миокарда | Метилсергид | Эндокардиальный фиброз |
| Диазоксид и гидралазин (парентерально) | Тахикардия Ишемия миокарда | Калия пенициллин | Гиперкалиемия |
| Празозин | Постуральная гипотензия (при избыточной первой дозе или быстром увеличении дозы) | Карбенициллин | Гипокалиемия |
| Клофибрат | Различные сердечные аритмии Повышение уровней сывороточной глутаматоксалоацетаттрансаминазы, сывороточной глутаматпируваттрансаминазы и креатинфосфокиназы Синергизм с антикоагулянтами | Линкомицин | Брадикардия, остановка сердца (при быстром вливании высоких доз) |
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
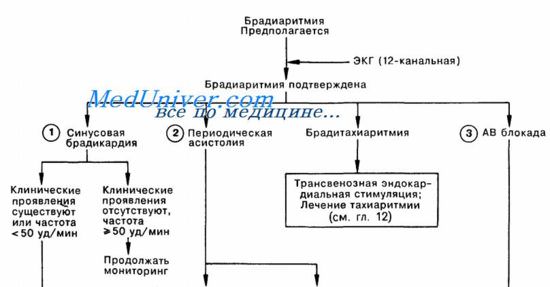
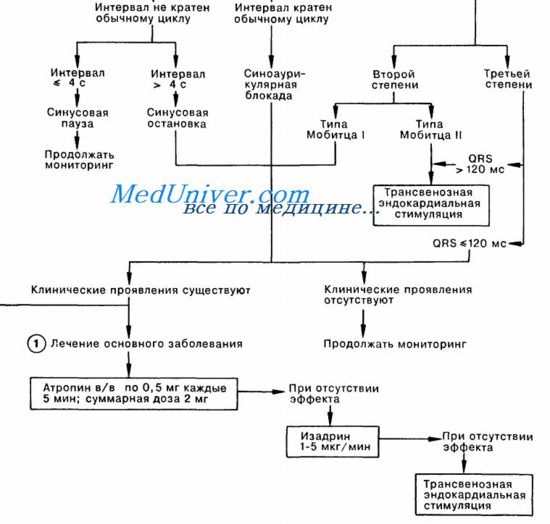
Неотложная помощь при брадикардии и блокаде сердца у пациента с отравлением
Брадикардия без гипотензии у больных с оттравлением тебует внимательного наблюдения. Тяжелую брадикардию с гипотензией обычно купируют внутривенным введением сульфата атропина.
Доза для взрослых составляет 0,5—1 мг, а для детей - 0,01—0,03 мг/кг при максимальном суммарном количестве 1 мг и минимальном 0,1 мг. По показаниям можно повторить введение до четырех раз.
Блокада сердца при отравлении. Под этим состоянием понимается не только сердечная блокада третьей степени, или предсердно-желудочковая диссоциация, но и блокада второй степени. Бессимптомным больным с таким нарушением необходим наружный кардиостимулятор и постоянное наблюдение.
При брадикардии с гипотензией или усилении сердечной блокады может потребоваться временное лечение атропином. Окончательное лечение подразумевает устранение причины этого состояния. Если оно стойкое, необходимо трансвенозное введение кардиостимулирующего зондаэлектрода.
При полной или усиливающейся блокаде сердца пациента необходимо поместить на кушетку с аппаратурой для всестороннего мониторинга.
Схема неотложной помощи при брадикардии и блокаде сердца у пациента

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Токсикология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Желудочковая тахикардия (пируэтное мерцание, трепетание) при отравлении
а) Этиология. По имеющимся сведениям, антиаритмические средства классов I и III модифицированной классификации Vaughan Williams, несомненно, наиболее часто применяются при данной аритмии. Другие медицинские препараты и заболевания, которые могут обусловить "пируэтное" нарушение ритма или мерцание-трепетание, перечислены в таблицах ниже.
б) Определение. "Пируэтное" нарушение ритма представляет собой желудочковую тахикардию, для которой характерны Q/W-комплексы с постоянно меняющейся амплитудой, а контур кажется вращающимся вокруг изоэлектрической линии. Пики этих комплексов последовательно локализованы на одной стороне осевой линии и затем на другой. Такая то положительная, то отрицательная полярность во фронтальной плоскости электрокардиограммы создает типичную картину "кручения вокруг точки".
Частота пульса равна 180—250/мин. Началу "пируэтного" нарушения ритма обычно предшествуют последовательные циклы длинных—коротких интервалов R—R. Диагностика "пируэтного" нарушения ритма основана на желудочковой тахикардии и на увеличении продолжительности времени желудочковой реполяризации с Q—T- интервалам и, обычно превышающими 500 мс. Иногда отмечаются и другие характерные признаки, в частности заметно выступающий зубец U, аномальный контур зубцов T или TU, чередование зубцов Т, субнормальный спонтанный синусовый ритм (особенно у детей) и синусовые паузы.
Взаимосвязь между сердечным потенциалом действия и поверхностной электрокардиографической (ЭКГ) записью.
Интервал Q—Т приближенно соответствует фазе плато потенциала действия. Широкий зубец Т вписывается вследствие быстрой реполяризации, не одновременно происходящей в желудочках.
Интервал Q—T удлиняется под воздействием агентов или условий, которые замедляют реполяризацию в миоцитах желудочков.
в) Проаритмия. Обострение или индуцирование аритмий известно под названием проаритмия. Все типы брадиаритмии и тахиаритмии, как наджелудочковые, так и желудочковые, могут быть обострены или индуцированы антиаритмическими лекарственными средствами. "Пируэтное" нарушение ритма служит типичным примером желудочковых тахиаритмий. индуцированных антиаритмическими лекарственными средствами.
Непрерывная мономорфная желудочковая тахикардия — еще одна распространенная форма проаритмии; ее часто вызывают антиаритмические средства класса IС, и для нее обычно характерен комплекс QRSc очень большой длительностью, вследствие чего кажется, что он имеет "синусоидальный" контур. В процессе лечения лекарственными средствами класса IA риск развития проаритмии увеличивается при наличии брадикардии, гипокалиемии или гипомагниемии. Мерцательная аритмия тоже, по-видимому, увеличивает риск проаритмии.
У пациентов, у которых "пируэтное" нарушение ритма индуцировано хинидином, обычно регистрируются интервалы Q—T, превышающие 550 мс. К пациентам из группы повышенного риска, вероятно, можно отнести тех, у кого ранее были длительные интервалы Q—T, брадикардия, не корректируемая пейсмекером, гипокалиемия или гипомагниемия, в анамнезе "пируэтное" нарушение ритма с применением аналогичных лекарств (вследствие перекрестной чувствительности), а также генетические аномалии в метаболизме лекарственных средств.
Желудочковые тахиаритмии, индуцированные лекарственными средствами, как правило, развиваются вскоре после начала применения лекарств. Возникновение проаритмии после периода стабильного длительного лечения лекарственным препаратом, вероятно, бывает обусловлено какими-либо дополнительными обстоятельствами, например ишемией, гипокалиемией, применением дополнительного лекарственного средства или изменением дозы лекарства.
г) Лабораторная идентификация. Проблема концентраций антиаритмических лекарственных средств в крови рассматривается в соответствующих разделах по отдельным препаратам. Был разработан метод скрининга мочи для идентификации ряда антиаритмических средств, в частности для идентификации аймалина, априндина, дилтиазема, дизопирамида, флекаинида, баллопамила, лидокаина, лоркаинида, мексилетина, фенитоина, праймалина, пропафенона, хинидина, спартеина, токаинида и верапамила и их метаболитов.
После кислотного гидролиза конъюгатов, экстрагирования и ацетилирования собранные пробы мочи анализируют методами газовой хроматографии и масс-спектрометрии с компьютерной обработкой данных.

д) Лечение. Строго обязательна отмена лекарства, индуцировавшего или усилившего болезнь. Первые меры предусматривают внутривенное введение магния и временную предсердную или желудочковую кардиостимуляцию. Временная кардиостимуляция подавляет желудочковую тахикардию, которая часто не возобновляется даже после прекращения стимуляции. До электрокардиостимуляции можно попробовать осторожно вводить изопротеренол, чтобы увеличить частоту сердечных сокращений.
Можно также использовать лекарства класса IB, поскольку они снижают длительность потенциала действия. Сосудорасширяющие средства пинацидил и кромакалим снижают длительность сердечного потенциала действия посредством активации АТФ-зависимого тока ионов калия.
Для лечения можно также применять простагландины.
Если прекращение приема лекарства не приводит к клиническому улучшению, существенную помощь может оказать внутривенное введение магния. Введенный внутривенно сульфат магния подавляет приобретенную форму "пируэтного" нарушения ритма через 2—5 мин. Вторая ударная доза (1—4 г) вводится спустя 5—15 мин. Непрерывную инфузию (2—20 мг/мин) проводят в течение 48 ч, пока интервал Q—Т не сократится до уровня ниже 0,50 с.
Гипокалиемию лечат пероральным или внутривенным введением калиевых добавок. Гипомагниемии обычно не наблюдается. Единственный распространенный побочный эффект применения сульфата магния — кратковременное ощущение прилива крови при внутривенном введении ударной дозы. Может также наблюдаться несильная гипотензия.
При избыточном применении магния обычно отмечаются такие сердечно-сосудистые нарушения, как гипотензия, транзиторная тахикардия, сменяющаяся брадикардией, электрокардиографические изменения (увеличенные интервалы P—R, QRS и Q—T, вариабельное снижение вольтажа в зубце Р, меняющаяся степень пиков зубцов 7), блокада сердца при высоких концентрациях и остановка сердца (асистолия) при высоких концентрациях. Если лечение сульфатом магния не приносит успеха, может оказаться эффективной желудочковая или предсердная электрокардиостимуляция, если существующая аритмия обострена применением антиаритмических средств.
Может потребоваться кардиоверсия с использованием постоянного тока (электроимпульсная терапия).
Пациенты могут не нуждаться в лечении, особенно если частота пульса низкая и отмечаются выскальзывающие сокращения желудочков сердца. При многоочаговых или множественных (5—10/мин) ранних желудочковых экстрасистолах обычно хорошо действует лидокаин. В числе альтернативных антиаритмических средств следует назвать прокаинамид, бретилиум и пропранолол. Когда ритм сердца медленный, а желудочковые комплексы представляют собой сокращения желудочков, антиаритмические средства применять не следует, так как они могут подавить активность экстрасистолических водителей ритма.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 27.06.2019
- Reading time: 2 минут чтения
Интоксикация — это отравление организма, вызванное воздействием какого-либо вещества.
Стадии отравления
В зависимости от тяжести интоксикации принято выделять три стадии течения патологического процесса.
- Первая стадия (легкая степень). Симптоматика в этом случае ограничивается изменением дыхания: оно становится частым и неритмичным. Характерно появление преходящих хрипов при дыхании. Наблюдается появление немотивированной эйфории, апатии и их чередование. Такие изменения психоэмоционального фона провоцируются отёком головного мозга. Для этой стадии характерны сердечно-сосудистые нарушения в виде тахикардии и/или незначительная артериальная гипотензия.
- Вторая стадия. Такое состояние характеризуется головными болями, ознобом, мышечными спазмами и судорогами. Больной жалуется на бессонницу на фоне слабости и усталости, снижение аппетита вплоть до его отсутствия, тошноту.
- Третья стадия. Это тяжёлая лихорадка, способная привести к летальному исходу. Человека беспокоят мышечные боли, озноб, выраженная тахикардия и снижение артериального давления. Галлюцинации и бредовые состояния на этой стадии не редкость. При отсутствии адекватной терапии возможна кома.
Клиническая картина острой интоксикации
Характерная черта этого расстройства — появляется оно сразу, незамедлительно. В этом случае важно оказать помощь на ранней стадии.
Возникновение острой интоксикации связано с проникновением в организм большого количества веществ, обладающих токсическим действием, употреблением пищи или воды ненадлежащего качества или выраженной передозировкой лекарственных препаратов. Характер течения и степень тяжести интоксикации определяется разновидностью токсического вещества, попавшего в организм.
Проявления острой интоксикации
Наиболее характерные проявления острой интоксикации:
- выраженная резкая боль в области желудка;
- неудержимая рвота;
- остро появившийся жидкий стул.
Рвота и понос в этой ситуации — реакция организма на отравление, с помощью которой он старается очиститься от токсического вещества. Поэтому первое время после появления такой симптоматики нет смысла стараться ее заблокировать.
Особенности клинической картины в зависимости от происхождения интоксикации могут варьироваться. Это помогает при диагностике, когда необходимо отличить экзогенную интоксикацию от эндогенной.
Экзогенная интоксикация
Токсические вещества, вызывающие расстройства, могут проникать в организм различными способами: через пищеварительный тракт, слизистые оболочки, кожный покров, через дыхательные пути.
Заподозрить экзогенную интоксикацию помогут следующие симптомы:
- Выраженная гипертермия.
- Лихорадочное состояние.
- Острая реакция со стороны пищеварительного тракта: рвота, диарея, выраженная изжога. При отравлении растворами, имеющими щелочную или кислую реакцию, в рвоте могут присутствовать сгустки крови.
- Судорожные сокращения мышц конечностей.
- Ухудшение картины рефлексов.
В случае трансдермального проникновения яда в организм или попадания его через слизистую оболочку, в большинстве случаев наблюдается местная реакция в виде выраженных аллергических проявлений: покраснений, очагов высыпаний, напоминающих ожоги.
Важным признаком экзогенной интоксикации синдрома является острое кислородное голодание всех тканей организма. Оно обусловлено способностью токсинов блокировать возможность эритроцитов переносить кислород. Гипоксия приводит к расстройству всех систем жизнеобеспечения организма человека:
- снижается частота пульса;
- развивается распространённый отёчный синдром, наиболее опасны отёк лёгких и головного мозга.
Эндогенная интоксикация
Интоксикационный синдром эндогенного происхождения — не самостоятельное заболевание. Он сопровождает многие заболевания и является частью их патогенеза.
Эндотоксинами или аутоядами называются вещества, которые вырабатываются внутри организма в результате распада молекул или клеточных структур. Обладая токсическими свойствами, эти вещества вызывают развитие недостаточности работы жизненно важных органов: почек, печени, сердца.
Проявления эндогенной интоксикации:
- головная боль;
- нарушение сна;
- исчезновение аппетита.
Такой симптомокомплекс часто наблюдается при интоксикационном синдроме, сопровождающем инфекционно-воспалительные заболевания.
В случае более выраженной степени интоксикации добавляются следующие симптомы:
- снижение суточного объёма мочи;
- головокружение;
- ощущение прогрессирующей накопившейся хронической усталости;
- нарушение ритма работы сердца;
- галлюцинации — признак тяжёлого интоксикационного синдрома, который сопровождается лихорадкой, в частности, этот симптом характерен для ожоговых травм при поражении большой площади тела с глубиной ожогов 3–4 степени.
В некоторых случаях к указанной симптоматике общего характера добавляются специфические признаки, которые могут помочь при диагностике. Например, желтушное окрашивание склер и кожных покровов при поражении печени билирубином.
Медицинская помощь при отравлении с разными типами интоксикации
Остановить прогрессирование патологических изменений при интоксикации независимо от её характера можно, если прекратить воздействие отравляющего вещества на организм и максимально быстро провести комплекс мероприятий по выведению его из организма больного. В зависимости от механизма отравления для этого применяются следующие методы:
- промывание желудка;
- приём сорбентов;
- форсированный диурез;
- гемодиализ.
В некоторых случаях эти методы дополняют друг друга.
Одновременно необходимо принимать меры по восстановлению жизненно важных функций организма больного. Особенно это важно при тяжёлой степени отравления. Нарушение водно-электролитного баланса и обезвоживание, возникшие в результате рвоты и диареи, корректируется при помощи обильного питья и/или инфузионной терапии.
При этом существует опасность усугубления отёка головного мозга и лёгких, поэтому за больным необходимо постоянное наблюдение с целью своевременной коррекции нарушений.
На фоне адекватной инфузионной терапии сердечно-сосудистые нарушения могут начать регрессировать самостоятельно. В противном случае приходится брать под контроль давление и удерживать его с помощью соответствующих медикаментов.
При лечении интоксикации на любой стадии может понадобиться и симптоматическая терапия:
Читайте также:

