Поствакцинальный иммунитет при коклюше
Обновлено: 25.04.2024
Пентаксим
Адсорбированная вакцина для профилактики дифтерии, столбняка, коклюша (бесклеточный компонент) и полиомиелита и конъюгированная вакцина для профилактики инфекции, вызываемой Haemophilus influenzae тип b
Вакцинопрофилактика коклюша - итоги и перспективы
Н.А. Озерецковский, Р.П. Чупринина
ГИСК им. Л.А.Тарасевича
Вакцинация против коклюша включена в календари профилактических прививок практически всех стран мира. Схема вакцинации и возраст начала ее проведения в разных странах имеет определенные различия, тем не менее, во всех из них прививки АКДС-вакциной начинают не позже 3 месяцев жизни, а курс вакцинации включает не менее 3 инъекций препарата с минимальным 4-недельным интервалом между ними.
Из 197 стран, о которых имеются данные, 129 начинают вакцинацию с возраста 6 недель - 2 месяцев с тем, чтобы быстрее защитить детей наиболее ранимого возраста. В большинстве стран проводят 3 прививки с 1 ревакцинацией, лишь в 79 странах курс вакцинации ограничивается тремя прививками, тогда как в 26 странах в календарь включены две ревакцинации. Необходимость второй ревакцинации объясняется тем, что иммунитет после первой ревакцинации сохраняется ограниченное число лет, так что в школьном возрасте восприимчивый контингент быстро увеличивается. Вторая ревакцинация, как правило, в 4-6 летнем возрасте, имеет целью защитить школьников от заболевания [4], однако ее проведение цельноклеточной коклюшной вакциной затруднено в связи с ее высокой реактогенностью.
Причиной этого является как недостаточный охват прививками детей в развивающихся странах, так и несовершенство схемы вакцинации 4 дозами, при которой сохраняется восприимчивый контингент подростков и взрослых, среди которых происходит циркуляция возбудителя. При этом, заболевание протекает с нехарактерной клинической картиной, что препятствует проведению лечения и изоляции заболевших. Именно больные подростки и взрослые являются источником заражения грудных детей, которые остаются восприимчивыми до окончания первичной серии вакцинации, т.е. до возраста 4 месяцев, а в России - 6 месяцев жизни.
То, что коклюш еще не побежден окончательно, очевидно. Более того, в последние годы заболеваемость коклюшем имеет тенденцию к повышению. Так в США в 2001 г. коклюшем переболело 7580 человек, что в 2,8 раза превышает цифры 1991 г. (2719 человек) [9] и в 4 раза - 1980 г. (1730 человек). И в 2002 г. заболеваемость продолжала повышаться - 8296 случаев. За 2 десятилетия в США повысилась и смертность от коклюша - с 77 умерших в 1980-1989 гг. до 103 - в 1990-1999 гг. [10]. Подобная тенденция имеет место и в других странах. В России число случаев заболеваний коклюшем в 2003 г. (12523) в 2,3 раза превысило таковое в 2002 г. (5455).
Серьезной проблемой является установление единых критериев коклюша, поскольку связывать диагноз только с бактериологическим подтверждением неправомерно. Так в подростковом возрасте и у взрослых при отсутствии типичных симптомов, просто при длительном кашле, естественно, бактериологическое исследование на коклюш не проводится. Да и само это исследование обладает далеко не 100%-ной чувствительностью. И по общей заболеваемости судить о ситуации с коклюшем малонадежно, поэтому пристальное внимание должна привлечь заболеваемость грудных детей, у которых спутать коклюш с другим заболеванием не так просто.
И действительно, данные о повозрастном распределении случаев заболеваний весьма интересны. Так в США в 2001 г. на долю детей пришлось 65% из числа заболевших коклюшем (25% детей - в возрасте до 1 г.). В то же время в России в 2002 г. и 2003 г. дети составляли 96% и 95% из числа заболевших (13% и 11% - в возрасте до 1 г.) [3]. Анализ показывает, что абсолютное число заболевших коклюшем детей в возрасте до 1 года в США в 2001 г. (1895 случаев) имеет тот же порядок, что в России (1274 в 2001 г., 716 в 2002 г., 1363 в 2003 г.). Различия в удельном весе детей и взрослых среди заболевших коклюшем объяснимы, видимо, более целенаправленной диагностикой коклюша у подростков и взрослых в США; низкие цифры заболевания коклюшем в России у взрослых объясняются гиподиагностикой заболевания в данной возрастной группе. Приведенные данные позволяют думать также, что уже давно включенная в календарь прививок США вторая ревакцинация в начальной школе не оказала должного влияния на снижение заболеваемости подростков.
Коклюшный компонент АКДС-вакцины также соответствует требованиям ВОЗ по критериям остаточной токсичности в тесте изменения массы тела мышей. В отличие от многих зарубежных препаратов в отечественной Инструкции по применению АКДС-вакцины определены более жесткие требования к допустимой частоте сильных общих поствакцинальных реакций (не более 1%).
Однако цельноклеточная коклюшная вакцина при всех ее положительных свойствах является наиболее реактогенным препаратом из вакцин, включенных в Национальные календари прививок. Эти свойства препарата определяются, главным образом, эндотоксином. После ее применения развиваются и поствакцинальные осложнения, такие как фебрильные и афебрильные судороги, гипотонический гипореспонсивный синдром, синдром длительного непрерывного крика, анафилактический шок и другие формы аллергических реакций. Вместе с тем, наблюдения последних лет позволили исключить причинную связь с коклюшной вакцинацией таких грозных заболеваний, как стойкие длительные неврологические расстройства, развивающиеся вследствие "поствакцинального энцефалита", а также синдрома внезапной смерти (SIDS). Именно в связи с побочным действием препаратов, содержащих цельноклеточный коклюшный компонент, в ряде стран (Великобритания, Япония, ФРГ, Швеция) в 70-80-х годах прокатилась волна отказов от прививок против коклюша. Это явилось причиной резкого подъема заболеваемости этой инфекцией с увеличением числа тяжелых форм и появлением летальных исходов [7, 8]. В это же время в ряде стран была осуществлена разработка и внедрение в практику препарата бесклеточной коклюшной вакцины (БКВ), заменившей в составе АКДС-вакцины цельноклеточный (корпускулярный) коклюшный компонент.
При разработке бесклеточного препарата исследователи исходили из серотипового состава коклюшных бактерий и роли отдельных компонентов в формировании специфического иммунитета (табл.2).
Первая БКВ была лицензирована в Японии в 1981 г. и в ассоциации с дифтерийным и столбнячным анатоксином была включена в календарь прививок для вакцинации детей с двухлетнего возраста, а с 1988 г. - с трехмесячного возраста. С 1990 по 1996 гг. проведено 8 полевых испытаний эффективности тринадцати БКВ (табл. 3), приготовленных разными производителями. Полученные в ходе этих исследований результаты свидетельствовали о высокой эффективности трех испытанных вакцин: четырехкомпонентной CCL-4F фирмы Pasteur Merieux Connaught, а также трехкомпонентных Infanrix фирмы SmithKline Beecham и Acelluvax фирмы Chiron Vaccines.
Высокая эффективность и низкая реактогенность АаКДС-вакцин (т.е. вакцины АКДС, содержащей бесклеточный коклюшный компонент) послужили основанием для их включения в Национальные календари прививок США, Новой Зеландии, Японии и ряда европейских стран как для вакцинации, так и для ревакцинации. После перехода на вакцинацию этими препаратами значительно уменьшилась частота развития побочных реакций (температурных, местных), и практически исчезли неврологические осложнения.
Бесклеточная вакцина на порядок дороже цельноклеточной, поэтому ее применение - большая нагрузка на бюджет программ вакцинопрофилактики. Рассмотрев этот вопрос, ВОЗ рекомендовала продолжать использование цельноклеточных вакцин в программах массовой иммунизации как эффективных и безопасных; переход на бесклеточные вакцины может быть оправдан в тех ситуациях, когда опасения родителей и врачей в отношении реактогенности цельноклеточной вакцины способствуют снижению охвата населения прививками. Внедрение бесклеточной вакцины позволяет также ввести вторую ревакцинацию с перспективой снижения заболеваемости подростков. Сдерживающим фактором на этом пути является высокая цена бесклеточных вакцин и отсутствие местного производства.
В России в НИИВС им. И.И. Мечникова на стадии завершения находится разработка бесклеточного коклюшного компонента АКДС-вакцины. Последний представляет собой протективный антигенный комплекс, выделенный из супернатанта среды культивирования коклюшных микробов. Он содержит основные протективные антигены - коклюшный токсин, филаментозный гемагглютинин и пертактин [2].
Ранее в НПО "Иммунопрепарат" (г. Уфа) В.Д. Смирновым была разработана технология производства коклюшного анатоксина, который был с успехом применен для вакцинации доноров с целью получения противококлюшного антитоксического иммуноглобулина - препарата, который, как показали Государственные испытания, обладал высокой терапевтической эффективностью при лечении коклюша у детей первого года жизни. К сожалению, до недавнего времени выпуск коклюшного анатоксина не был осуществлен.
Применение бесклеточных коклюшных вакцин в рамках Национального календаря профилактических прививок позволит расширить охват ими, прежде всего, за счет детей с отягощенным анамнезом.
Коклюш – острое инфекционное заболевание, характерное для детских возрастных групп. Проявляется длительным спазматическим кашлем, поражением дыхательной, сердечно-сосудистой и нервной систем. Особенно тяжело, со значительной летальностью протекает у детей первых месяцев жизни. У грудных детей часто наблюдаются тяжелые последствия коклюшной инфекции - пневмония, острый ларингит со спазмом гортани, остановка дыхания, судороги, энцефалопатия.
Вызывается микроорганизмом Bordetellapertussis. Инкубационный период от 7 до 21 дня. Передается воздушно-капельным путем, источниками инфекции являются больные (дети и взрослые) типичными и атипичными формами коклюша. Заражение происходит при тесном общении на расстоянии не более 2 м от источника инфекции. Из-за нестойкости возбудителя во внешней среде передача через предметы обихода, как правило, не происходит.
Восприимчивость к инфекции высокая — индекс контагиозности колеблется от 0,7 до 1,0. Для коклюша характерен осенне-зимний подъем заболеваемости с пиком в декабре–январе. Типичны периодические подъемы и спады с интервалом в 3–4 года. Повторные случаи регистрируются обычно у лиц пожилого возраста либо являются результатом ошибочной диагностики у детей. Летальность в настоящее время в развивающихся странах составляет 1–2%, в развитых — 0,04%.
Многие отечественные педиатры и инфекционисты, рассматривают коклюш как проблему вчерашнего дня, так как еще в середине 20-го столетия заболеваемость коклюшем в СССР составляла 428 человек на 100 тыс. населения при очень высокой летальности (0,25%). Но спустя десятилетия, благодаря начатой и постоянно проводимой вакцинопрофилактике, заболеваемость уменьшилась в 25 раз, а количество летальных случаев — в тысячу раз.
В дальнейшем динамика заболевания приобрела ровный характер — без резких подъемов и спадов. В последние годы продолжается дальнейшее снижение заболеваемости коклюшем. Однако, в эпидемический процесс вовлекаются дети в возрасте 7–14 лет и взрослые (в основном речь идет о легких и атипичных формах), которые являются источником инфекции для младшей возрастной группы. Эпидемическая настороженность врачей в отношении данной инфекции оказывается сниженной, что приводит к поздней диагностике коклюша как у детей, так и у взрослых и отягощает как ближайшие, так и отдаленные исходы заболевания.
Лечится коклюш противомикробными средствами. Основным направлением профилактики является вакцинация, прививки включены в национальный календарь РФ.
Национальным календарем профилактических прививок (НКПП) предусмотрена вакцинация (с 3-х месяцев жизни трехкратно) и одна ревакцинация (в 18 месяцев жизни), которые проводятся в основном вакциной АКДС (против коклюша, дифтерии, столбняка) – цельноклеточной вакциной (содержащей все компоненты микробной клетки), рекомендованной Всемирной организацией здравоохранения (ВОЗ) как основное средство профилактики коклюша. Применяют и бесклеточные вакцины - Пентаксим, Инфанрикс (содержащие только антиген).
Цельноклеточные вакцины способствуют выработке напряженного иммунитета, но иногда вызывают поствакцинальные реакции в виде повышения температуры тела, недомогания, покраснения и отека в месте введения вакцины и др. Риск развития тяжелой нежелательной реакции на современные вакцины незначителен и несравним с тяжестью течения инфекционного заболевания и осложнениями. Достаточно часто патологические состояния, возникающие после вакцинации, связаны с проявлениями хронических заболеваний, наслоением респираторных заболеваний и не обусловлены компонентами вакцины. Поэтому необходим строго индивидуальный подход при допуске к иммунизации.
Полный курс прививок обеспечивает защиту от коклюша до 90% привитых. Чаще других в группе детей до 3 летнего возраста болеют дети, получившие первичный комплекс с нарушением календаря прививок или не закончившие курс вакцинации.
До 25% детей до 2-х лет не получают законченный курс иммунизации против коклюша. В структуре причин непривитости наибольший удельный вес занимает отказ от вакцинации. Среди прочих причин – религиозные убеждения о вреде прививок, уклонение от прививок перемещающихся групп населения (цыган, мигрантов, переселенцев и пр.).
Число заболевших коклюшем привитых детей увеличивается с возраста от 5 лет, так как иммунитет после ревакцинации в среднем сохраняется около 3-х лет.
Максимальное число привитых заболевших лиц встречается среди школьников 6-10 лет, что свидетельствуют о снижении уровня противококлюшного иммунитета у большинства детей этих возрастов.
Снижение уровня иммунитета при наличии относительно высоких уровней заболеваемости коклюшем детей школьного возраста позволяет ставить вопрос о введении второй ревакцинации против коклюша детям перед поступлением в школу (в возрасте 6 лет).
По данным ВОЗ, в большинстве стран Европы и США в национальные календари введены 2 или 3 ревакцинации против коклюшав соответствии с эпидситуацией - в 4-7лет, 9-14лет, 15-17 лет и в возрасте от 10 до 28 лет.
В Российской Федерации имеется региональный опыт проведения второй ревакцинации против коклюша у детей 6-7 возраста (в Свердловской области).
Еще в недалеком прошлом население не задумывалось о нужности вакцинации, необходимость прививок была аксиомой. Эффективность ее была наглядной. Практически в течение жизни одного поколения были ликвидированы или сведены до единичных случаев более 10 тяжелых инфекций. В глобальном масштабе ликвидирована натуральная оспа и в большинстве регионов мира полиомиелит. Россия с 2002 года поддерживает статус страны, свободной от полиомиелита и прилагает усилия для достижения в ближайшие годы глобальной ликвидации полиомиелита, кори, краснухи и снижения до единичных случаев заболеваемости другими управляемыми инфекциями.
Вакцины массового применения допускаются в практику лишь при условии, что к ним имеется небольшое число противопоказаний, т.е. состояний, повышающих риск развития реакций и осложнений. Настоящие осложнения встречаются крайне редко, обычно речь идет о реакциях на прививку. Отдаленных последствий для здоровья эти реакции не имеют.
Следует помнить, что осложнения от вакцинации встречаются намного реже, чем осложнения от инфекционных заболеваний.

Многие считают коклюш неопасным заболеванием и называют его “стодневный кашель”. Почему это не так, расскажем в нашей статье.
Несмотря на успехи иммунизации, коклюш остается распространенным заболеванием не только в нашей стране, но и во всем мире.
По информации Роспотребнадзора, в России максимальная заболеваемость коклюшем приходится на детей в возрасте до одного года – 52,3 на 100 тыс. детей в 2020 году. Это объяснимо: ведь вакцинация от этой болезни возможна только с 3-месячного возраста.
Дети первых месяцев жизни максимально уязвимы для коклюша из-за отсутствия иммунитета к этому заболеванию.
У детей младше 3 месяцев коклюш протекает особенно тяжело. По данным CDC, именно в этой возрастной группе регистрируется 80% смертельных исходов. Тяжелые осложнения этой болезни (бактериальные пневмонии, энцефалопатии) также чаще всего наблюдаются у непривитых малышей.
Коклюш у младенцев протекает наиболее тяжело.
Но коклюш встречается и у людей других возрастов. Такие больные жалуются на приступообразный изнуряющий сухой кашель, сохраняющийся в течение нескольких недель. Иногда этот кашель не позволяет спать, поскольку усиливается ночью; он настолько сильный, что может приводить к переломам ребер и непроизвольному мочеиспусканию. Разве такое течение болезни можно назвать “просто кашель”?
Но коклюш опасен, даже тогда, когда симптомы слабо выражены. Ведь он очень заразен!
Часто именно домочадцы становятся источником инфекции для детей первого года жизни.
Почему же заражаются взрослые люди? Ведь почти все они были привиты? Из-за непродолжительности поствакцинального иммунитета. Если раньше он считался пожизненным, то по последним данным защитный иммунитет после вакцинации ослабевает через 4-12 лет. Вот почему младшие школьники, несмотря на своевременную прививку в младенчестве, часто восприимчивы к коклюшу.
В последние годы стоит вопрос об изменении контингента лиц, подлежащих иммунизации.
Помимо окружающих, защитить ребенка может и сама будущая мама, если сделает прививку от коклюша.
Вакцинация беременных в период третьего триместра с целью трансплацентарной передачи антител ребенку - самый эффективный способ профилактики коклюша у младенцев.
Несмотря на относительную непродолжительность поствакцинального иммунитета, вакцинация от коклюша остается самым эффективным способом профилактики.
Вот почему современные специалисты рекомендуют прививать не только малышей, но и детей 6-7 лет, а также подростков, взрослых (каждые 10 лет) и беременных женщин (в период третьего триместра).
Коклюш – острое инфекционное заболевание, характерное для детских возрастных групп. Проявляется длительным спазматическим кашлем, поражением дыхательной, сердечно-сосудистой и нервной систем. Особенно тяжело, со значительной летальностью протекает у детей первых месяцев жизни. У грудных детей часто наблюдаются тяжелые последствия коклюшной инфекции - пневмония, острый ларингит со спазмом гортани, остановка дыхания, судороги, энцефалопатия.
Вызывается микроорганизмом Bordetellapertussis. Инкубационный период от 7 до 21 дня. Передается воздушно-капельным путем, источниками инфекции являются больные (дети и взрослые) типичными и атипичными формами коклюша. Заражение происходит при тесном общении на расстоянии не более 2 м от источника инфекции. Из-за нестойкости возбудителя во внешней среде передача через предметы обихода, как правило, не происходит.
Восприимчивость к инфекции высокая — индекс контагиозности колеблется от 0,7 до 1,0. Для коклюша характерен осенне-зимний подъем заболеваемости с пиком в декабре–январе. Типичны периодические подъемы и спады с интервалом в 3–4 года. Повторные случаи регистрируются обычно у лиц пожилого возраста либо являются результатом ошибочной диагностики у детей. Летальность в настоящее время в развивающихся странах составляет 1–2%, в развитых — 0,04%.
Многие отечественные педиатры и инфекционисты, рассматривают коклюш как проблему вчерашнего дня, так как еще в середине 20-го столетия заболеваемость коклюшем в СССР составляла 428 человек на 100 тыс. населения при очень высокой летальности (0,25%). Но спустя десятилетия, благодаря начатой и постоянно проводимой вакцинопрофилактике, заболеваемость уменьшилась в 25 раз, а количество летальных случаев — в тысячу раз.
В дальнейшем динамика заболевания приобрела ровный характер — без резких подъемов и спадов. В последние годы продолжается дальнейшее снижение заболеваемости коклюшем. Однако, в эпидемический процесс вовлекаются дети в возрасте 7–14 лет и взрослые (в основном речь идет о легких и атипичных формах), которые являются источником инфекции для младшей возрастной группы. Эпидемическая настороженность врачей в отношении данной инфекции оказывается сниженной, что приводит к поздней диагностике коклюша как у детей, так и у взрослых и отягощает как ближайшие, так и отдаленные исходы заболевания.
Лечится коклюш противомикробными средствами. Основным направлением профилактики является вакцинация, прививки включены в национальный календарь РФ.
Национальным календарем профилактических прививок (НКПП) предусмотрена вакцинация (с 3-х месяцев жизни трехкратно) и одна ревакцинация (в 18 месяцев жизни), которые проводятся в основном вакциной АКДС (против коклюша, дифтерии, столбняка) – цельноклеточной вакциной (содержащей все компоненты микробной клетки), рекомендованной Всемирной организацией здравоохранения (ВОЗ) как основное средство профилактики коклюша. Применяют и бесклеточные вакцины - Пентаксим, Инфанрикс (содержащие только антиген).
Цельноклеточные вакцины способствуют выработке напряженного иммунитета, но иногда вызывают поствакцинальные реакции в виде повышения температуры тела, недомогания, покраснения и отека в месте введения вакцины и др. Риск развития тяжелой нежелательной реакции на современные вакцины незначителен и несравним с тяжестью течения инфекционного заболевания и осложнениями. Достаточно часто патологические состояния, возникающие после вакцинации, связаны с проявлениями хронических заболеваний, наслоением респираторных заболеваний и не обусловлены компонентами вакцины. Поэтому необходим строго индивидуальный подход при допуске к иммунизации.
Полный курс прививок обеспечивает защиту от коклюша до 90% привитых. Чаще других в группе детей до 3 летнего возраста болеют дети, получившие первичный комплекс с нарушением календаря прививок или не закончившие курс вакцинации.
До 25% детей до 2-х лет не получают законченный курс иммунизации против коклюша. В структуре причин непривитости наибольший удельный вес занимает отказ от вакцинации. Среди прочих причин – религиозные убеждения о вреде прививок, уклонение от прививок перемещающихся групп населения (цыган, мигрантов, переселенцев и пр.).
Число заболевших коклюшем привитых детей увеличивается с возраста от 5 лет, так как иммунитет после ревакцинации в среднем сохраняется около 3-х лет.
Максимальное число привитых заболевших лиц встречается среди школьников 6-10 лет, что свидетельствуют о снижении уровня противококлюшного иммунитета у большинства детей этих возрастов.
Снижение уровня иммунитета при наличии относительно высоких уровней заболеваемости коклюшем детей школьного возраста позволяет ставить вопрос о введении второй ревакцинации против коклюша детям перед поступлением в школу (в возрасте 6 лет).
По данным ВОЗ, в большинстве стран Европы и США в национальные календари введены 2 или 3 ревакцинации против коклюшав соответствии с эпидситуацией - в 4-7лет, 9-14лет, 15-17 лет и в возрасте от 10 до 28 лет.
В Российской Федерации имеется региональный опыт проведения второй ревакцинации против коклюша у детей 6-7 возраста (в Свердловской области).
Еще в недалеком прошлом население не задумывалось о нужности вакцинации, необходимость прививок была аксиомой. Эффективность ее была наглядной. Практически в течение жизни одного поколения были ликвидированы или сведены до единичных случаев более 10 тяжелых инфекций. В глобальном масштабе ликвидирована натуральная оспа и в большинстве регионов мира полиомиелит. Россия с 2002 года поддерживает статус страны, свободной от полиомиелита и прилагает усилия для достижения в ближайшие годы глобальной ликвидации полиомиелита, кори, краснухи и снижения до единичных случаев заболеваемости другими управляемыми инфекциями.
Вакцины массового применения допускаются в практику лишь при условии, что к ним имеется небольшое число противопоказаний, т.е. состояний, повышающих риск развития реакций и осложнений. Настоящие осложнения встречаются крайне редко, обычно речь идет о реакциях на прививку. Отдаленных последствий для здоровья эти реакции не имеют.
Следует помнить, что осложнения от вакцинации встречаются намного реже, чем осложнения от инфекционных заболеваний.
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
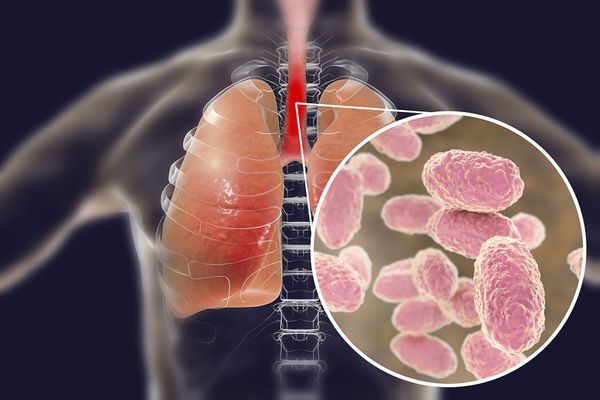
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
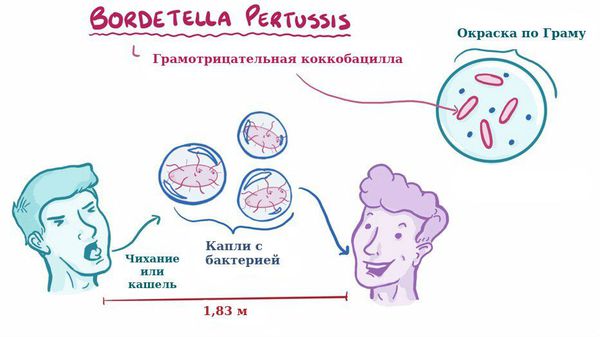
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
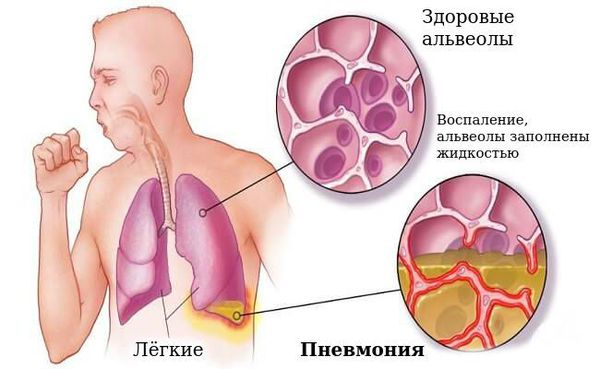
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
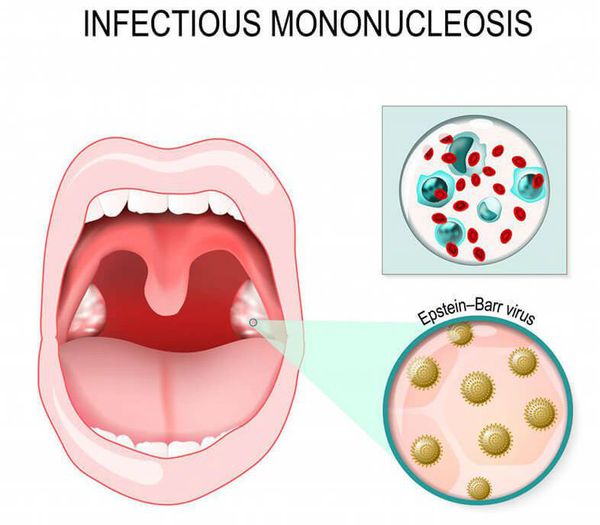
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
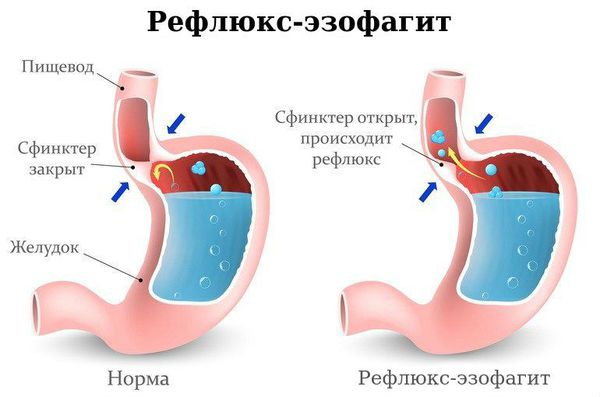
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Читайте также:

