Потеря слуха при отравлении
Обновлено: 15.04.2024
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
Взгляд невролога на этиологию и лечение нейросенсорной тугоухости
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
В статье рассмотрена этиология нейросенсорной тугоухости и тактика невролога в лечении больных с этой патологией. Нейросенсорная тугоухость - актуальная медико-социальная и междисциплинарная проблема. Показаны результаты и выводы многочисленных российских и зарубежных исследований по лечению ушного шума, нарушения слуха, головокружения новыми дозами препарата кавинтон. Приведен пример российского исследования, целью которого была оценка эффективности и переносимости новой схемы кавинтона в лечении больных НСТ. У 80% пациентов 1-й группы, проходившей курс лечения кавинтоном по новой схеме, отмечалось достоверное улучшение слуха и снижение шума в ушах по сравнению с контрольной группой, которая получала традиционное лечение.
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
В течение последних десятилетий отмечается неуклонный рост числа больных с нейросенсорной тугоухостью (НСТ), приводящей к снижению качества жизни, нарушению социальной и трудовой адаптации. По официальным данным, в России НСТ отмечают в среднем 15 человек на 10 тыс. населения. Клиническая картина НСТ характеризуется снижением слуха и появлением шума в ушах, в тяжелых случаях появляются головокружение и координаторные нарушения. Этиология НСТ разнообразна. Это различные инфекционные заболевания, возбудителями которых являются вирусы или бактерии, интоксикации химическими или ототоксическими веществами, в том числе медикаментозными, различные травмы (механическая, баротравма, акустические и вибрационные), возрастные сосудистые нарушения. Изменения погоды, в том числе колебания атмосферного давления, также могут быть причиной НСТ. По срокам развития выделяют внезапную НСТ (до 12 ч с начала возникновения), острую (до 1 мес), подострые (от 1 до 3 мес) и хроническую (свыше 3 мес) [1—4].
Больные с НСТ, как правило, обращаются как к оториноларингологу, так и к неврологу. Оториноларинголог проводит осмотр и аудиометрическое исследование. Невролог, помимо осмотра, обычно рекомендует ультразвуковое обследование транс- и экстракраниальных сосудов и МРТ головного мозга. Однако нередко для правильной постановки диагноза этого бывает недостаточно. Предпочтительно комплексное обследование отоневролога, на консультацию к которому попасть не просто. В связи с этим на практике вопрос решается таким образом — если причиной НСТ являются инфекционные заболевания (ОРВИ, герпес, инфекционный паротит), травма уха, ототоксическое воздействие химическими веществами или лекарственными препаратами (антибиотиками аминогликозидного ряда, салицилатами), то больной лечится у оториноларинголога. При НСТ сосудистого генеза, развившейся на фоне гипертонической болезни, церебрального атеросклероза, патологии шейного отдела позвоночника, которые, по данным клинических исследований, встречаются более чем в половине случаев — у невролога [1—4].
Независимо от этиологии, при НСТ выявляются дисциркуляторные изменения гемодинамики, которые приводят к развитию ишемии, гипоксии, нарушению метаболизма и трофики рецепторов ушного лабиринта или ядер и путей слухового анализатора в головном мозге. Поэтому лечение должно быть направлено на стабилизацию клеточных мембран, дегидратацию, на улучшение реологии крови, на усиление венозного оттока из полости черепа, улучшение кровообращения во внутреннем ухе. Комплексная терапия НСТ в зависимости от этиологии включает антибактериальную, дегидратационную, сосудистую, гормональную, седативную и сосудистую терапию. Эффективны также вестибулолитики (бетагистина гидрохлорид) и витамины группы В [1—5].
Как показали проведенные в последние годы исследования, одним из эффективных препаратов комплексного действия, который улучшает микроциркуляцию во внутреннем ухе и метаболизм тканей головного мозга, а также активирует регенераторные и антиоксидантные механизмы, является кавинтон. За последние годы эффективность кавинтона была доказана в 7 двойных слепых плацебо-контролируемых исследованиях, в метаанализе, включившем данные о 731 пациенте, в открытых сравнительных длительных (10 лет применения) исследованиях, включивших 967 пациентов, в длительном двойном слепом плацебо-контролируемом рандомизированном исследовании на большом количестве пациентов (более 8000) [6, 7].
Эффективность новой схемы кавинтона была подтверждена результатами открытого рандомизированного сравнительного российского исследования в лечении хронической нейросенсорной тугоухости сосудистого генеза.
Цель исследования — оценка эффективности и переносимости новой схемы кавинтона в лечении больных НСТ.
Пациенты и методы
Обследованы 50 больных в возрасте от 30 до 65 лет, страдающих от 1 года до 22 лет сосудистой НСТ II—III cтепени. Больные были разделены на 2 группы по 25 человек. Курс лечения в 1-й группе начинали с внутривенного инфузионного введения кавинтона по постепенно нарастающей в течение 7 дней схеме от 20 мг до 50 мг в 500 мл физиологического раствора. После этого в течение 11 нед больные принимали кавинтон форте по 10 мг 3 раза в день. Контрольная группа из 25 человек получала традиционное лечение, включающее витамины, физиолечение, гипербарическую оксигенацию, парамеатальные новокаиновые блокады. Оценка результатов лечения проводилась в динамике с учетом жалоб, аудиологического обследования, камертонального исследования и по результатам ультразвуковой допплерографии сонных и позвоночных артерий в исходном состоянии и при поворотах головы. Оценка изменения шума в ушах проводилась с использованием визуальной аналоговой шкалы.
Результаты и обсуждение

У 20 (80%) больных, получавших кавинтон, отмечалось достоверное улучшение слуха и снижение шума в ушах. В контрольной группе, получавшей традиционную терапию, положительный результат наблюдался только у 11 (44%) человек. При этом в группе, получавшей кавинтон, положительный результат был получен гораздо раньше по сравнению с контрольной группой (рис. 2). Рисунок 2. Динамика положительных изменений аудиологической картины у больных с нейросенсорной тугоухостью. На основании ранее полученных данных был сделан вывод, что при лечении больных НСТ высокие дозы кавинтона более эффективны [9].
Таким образом, новая схема кавинтона может быть рекомендована при лечении нейросенсорной тугоухости лицам как молодого, так и пожилого возраста. При хронической форме НСТ целесообразны повторные курсы кавинтона и кавинтона форте 2—3 раза в год.
Токсический или вирусный неврит слухового нерва. Медленно развивающаяся тугоухость
Наличие симптомов общей острой интоксикации или инфекции либо указаний на недавно перенесенное подобное заболевание дает основание предположить токсический или вирусный неврит. Вирус в этих случаях обнаруживается редко, нередко бывают положительные серологические реакции, чаще всего с вирусом эпидемического паротита или гриппа. При наличии в анамнезе аллергических заболеваний можно предположить аллергическую природу процесса.
Внезапной глухоте противопоставляется медленно развивающаяся прогрессирующая тугоухость. Если под этим термином иметь в виду формы, где прогрессирование является специфической их особенностью, то в чистом виде такая динамика имеется при отосклерозе, при врожденном сифилисе и врожденной прогрессирующей лабиринтной тугоухости.
Последние две формы весьма редки; при отосклерозе прогрессирование обычно ограничено во времени, к известному сроку тугоухость той или иной степени принимает стабильный характер; кроме того, само прогрессирование идет скачками, иногда разделенными значительными промежутками времени.
Прогрессирование процесса при нервной тугоухости приобретает нередко диагностическое значение как признак продолжающегося вредного воздействия эндо- или экзогенных факторов. При односторонней тугоухости оно может вызвать подозрение на опухоль или другие заболевания мозга, а при двусторонней — на хроническую интоксикацию. От прогрессирования надо отличать периодические атаки, как при болезни Меньера или обострении хронических заболеваний среднего уха.
Типичным образцом прогрессирования тугоухости при сохранении воздействия внешнего фактора является профессиональная шумовая и вибрационная тугоухость, при воздействии внутренних факторов — старческая тугоухость, а также поражения слуха при артериосклерозе и гипертонической болезни.
Диагноз прогрессирующей тугоухости легко ставится при повторной аудиометрии, а также на основании анамнеза. В последнем случае важно получить от больного данные, которые можно расценивать как объективное доказательство ухудшения слуха, например больной перестал слышать звонок, бой часов, должен ближе садиться к телевизору и т. д. Это важно потому, что иногда, несмотря на жалобу больного, не удается установить ухудшения слуха ни при речевой, ни при тональной аудиометрии.
Диагноз обратимой глухоты или тугоухости ставится тогда, когда происходит восстановление слуха, и, таким образом, является ретроспективным. Это, однако, не исключает возможности при определенных клинических симптомах ставить такой диагноз и в период глухоты, как это имеет место при психической глухоте, остром заболевании среднего уха, водянке лабиринта и т. д. Этот диагноз оправдан и в тех случаях, где слуховая функция весьма лабильна.
Под стойкой глухотой или тугоухостью имеют в виду заболевание, не обнаруживающее в течение более или менее длительного срока признаков улучшения, как самостоятельного, так и в результате лечения. В отношении же тугоухости условием для признания ее стойкой является стабильность аудиограммы, т. е. если нет дальнейшего ухудшения слуха. Очевидно, что при длительном прослеживании состояния слуховой функции такой диагноз очень легко поставить, но практическая его ценность была бы очень мала.
Больного, конечно, прежде всего интересует возможность восстановления слуха, а затем и очень важный для него второй вопрос — не угрожает ли ему дальнейшее ухудшение слуха. В зависимости от этих перспектив и приходится часто решать ряд социальных вопросов — выбора профессии, трудоустройства, обучения, протезирования, обучения зрительному восприятию речи и т. д. В данном случае тесно смыкаются диагноз и прогноз тугоухости. Для их постановки большое значение имеет выяснение этиологии тугоухости и индивидуального ее патогенеза. Имеющиеся в настоящее время сведения о развитии и исходе заболеваний различной этиологии, а также о лежащих в их основе патогистологических изменениях, дают достаточно веские основания для диагноза и прогноза.
Интоксикации внутреннего уха бензолом, никотином. Хроническая интоксикация внутреннего уха
Головокружение и шум в ушах нередко являются ранним симптомом острого анилинового отравления. При хронической интоксикации анилином больные жалуются на головокружение; у части из них отмечается понижение калорической возбудимости лабиринта и понижение восприятия высоких звуков.
О понижении слуховой функции при отравлении бензолом сообщали Коста и Маццеи (Costa и Mazzei, 1955) и А. А. Акимов (1956). При латентной интоксикации бензолом первые авторы нашли у 5 из 25 больных понижено восприятия высоких звуков. При экспериментальной хронической интоксикации кроликов они обнаружили изменения в волосковых клетках и иных волокнах, а также в ядрах нерва.
Из бытовых и отчасти промышленных ядов практический интерес представляет никотин. И. М. Круковер обследовал большую группу рабочих табачной фабрики. Со стороны органа слуха он обнаружил: укорочение как в прямой, так и костной звукопроводимости, повышение нижней границы повышение утомляемости слуха и понижение восприятия шепотной речи. Со стороны вестибулярного аппарата найдено понижение возбудимости лабиринта.
Относительно действия никотина у курильщиков имеется обширная литература- Альт наблюдал резкие степени понижения слуха с субъективными шумами, которые он объясняет токсическим действием никотина на слуховой нерв. Нужно, однако, полагать, что в возникновении этих симптомов большое значение имеют вазомоторные расстройства и связанные с ними нарушения питания лабиринта. При экспериментальных исследованиях Б. М. Млечин и Е. Г. Михлин обнаружили распад клеток в ganglion spirale и scarpae; в кортиевом органе изменений не было. Поражения внутреннего уха наряду с токсической амблиопией наблюдались у упорных курильщиков [Мафеи (Maffei, 1954)].

Д. М. Рутенбург и А. Д. Штейцайг клинически исследовали 15 больных с тяжелым острым отравлением окисью углерода. Ими обнаружены расстройства равновесия, рвота, тошнота и понижение слуха. Кохлеарные явления выражаются в быстро проходящих незначительных понижениях слуха для шепотной речи и камертонов. Со стороны вестибулярного аппарата — гипер- и гипораздражение, диспропорция между калорической и вращательной пробой, между последней и реакцией падения и т. д. Экстралабиринтная локализация поражения и аналогичная клиническая картина обнаружены Рутином при отравлении светильным газом.
Выраженные стойкие кохлеарные нарушения наблюдаются, по данным Шуленберга (Schulenberg, 1953), лишь при тяжелых острых отравления углекислотой. Пивоти и Конкато (Pivotli и Concato, 1957)сообщают о 7 больных, у которых в результате хронического отравления угарным газом появились головокружения, потеря равновесия и отмечалось понижение возбудимости лабиринта. Эти нарушения авторы связывают с изменениями в нуклео-ретикулярной зоне.
Хроническая интоксикация внутреннего уха развивается медленно и исподволь и может долго оставаться незамеченной. Явными признаками интоксикации являются субъективный шум в ушах и легкое головокружение, отражающие раздражение лабиринта. Однако эти симптомы бывают лишь у части больных, к тому же они непостоянны; появившись, они затем могут исчезнуть на больший или меньший период, чтобы затем часто в более интенсивном виде вновь вернуться. Частота и выраженность субъективных симптомов зависят от свойств токсического вещества.
Понижение слуха, которое уже становится заметным для больного и для его окружающих, обычно прогрессирует, если не прекращается контакт больного с токсическим веществом. Но это прогрессирование тугоухости не имеет постоянного непрерывного характера. У многих больных тугоухость в течение того или иного отрезка времени остается стабильной, а затем слух довольно быстро вновь снижается.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Токсическое поражение органа слуха
Клиническая симптоматология и аудиометрические данные при токсических поражениях органа слуха зависят от свойств вещества, от механизма его действия, от чувствительности к нему звукового анализатора и от глубины и локализации патологических изменений. Круг веществ, способных вызвать заболевание слухового нерва, значителен. В казуистической литературе приведено много наблюдений острого поражения слуховой функции после приема различных медикаментов и воздействия бытовых и промышленных ядов. Анализ этого материала позволяет выделить ряд клинических форм, различающихся по симптомам, течению и исходу. В отношении характера токсических поражений органа слуха различают периферические и центральные нарушения слуховой и вестибулярной функции.
Для дифференциальной диагностики важны сведения о механизме действия веществ на орган слуха. Некоторые вещества (сероуглерод, нитробензол, анилин, этиловый и метиловый спирт, окись углерода) действуют, как показали экспериментальные исследования и клинические наблюдения, главным образом на ретролабиринтную часть VIII пары черепных нервов. Такое же действие оказывают и многие другие вещества, способные вызвать общемозговые явления и парезы других черепных нервов. Так, при интоксикации хинином наступает преимущественно нарушение слуховой функции — субъективный шум и тугоухость, при стрептомициновой интоксикации — вестибулярные расстройства. Речь при этом идет о непосредственном контакте яда с нервной тканью, о его проникновении через гемато-энцефалический барьер в жидкость лабиринта или в спинномозговую жидкость.
В результате могут развиться патологические изменения в периферических воспринимающих клетках, в ганглиях и нервных волокнах. По клиническим данным, раньше страдает кортиев орган, что объясняется возникающими при действии некоторых ядов сосудистыми изменениями, отражающимися больше всего на его питании. Вопрос о локализации поражения не может считаться полностью решенным.
Различия в патогенезе и в локализации токсических изменений отражаются и в аудиометрических данных, в клинической симптоматологии и течении. Знание их помогает установлению токсической природы глухоты и тугоухости. Такая диагностика сравнительно нетрудна при острой интоксикации, когда на фоне богатой соматической и неврологической симптоматики, а нередко и психической (парезы, амавроз, диспепсия, галлюцинация и т. д.), имеются признаки лабиринтного приступа (головокружение, нистагм, тошнота и рвота, шум в ушах, глухота). В этом случае кохлео-вестибулярные симптомы представляют собой проявление интоксикации центральной нервной системы и не имеют строгого лабиринтного характера. Глухота обычно не бывает полной, слух после прекращения поступления яда в большей части случаев восстанавливается. Совокупность клинических и аудиометрических данных позволяет предположить ретролабиринтное заболевание.
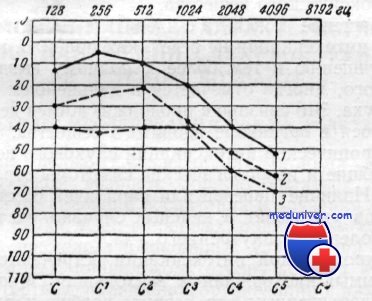
Слух при интоксикации стрептомицином.
1 — после приема 100 г; 2 —после приема еще 60 г; 3 — после повторного курса.
Наряду с приведенной формой наблюдается изолированное поражение слуховой функции, а иногда совместно и вестибулярной. Изолированное поражение слухового нерва объясняется элективностью действия или повышенной к нему чувствительностью нервной ткани уха. Глухота обычно бывает односторонней и стойкой.
В отношении некоторых веществ, например, свинца, нужно иметь в виду, что внезапная глухота может развиться и после длительного поступления очень малых доз. По-видимому, это происходит в тот момент, когда количество накапливающегося в организме ядовитого вещества достигает порога вредного действия для данного лица, при его индивидуальной повышенной чувствительности. Мы наблюдали внезапную стойкую глухоту у рабочего, имевшего длительный контакт с этилированным бензином, при отсутствии других симптомов интоксикации, если не считать незначительного содержания свинца в моче.
Помимо внезапного развития глухоты, может возникнуть тугоухость после сравнительно непродолжительного и небольшого поступления токсического вещества в организм, а затем по мере повышения его количества быстро прогрессировать. Приводимые аудиограммы показывают ухудшение слуха при увеличении общей дозы стрептомицина. Данный процесс можно рассматривать как подострый, прекращение контакта с токсическим веществом может приостановить дальнейшее развитие тугоухости.
При хронической интоксикации тугоухость развивается медленно, оставаясь долго незаметной для больного. При хронической интоксикации встречаются два типа аудиограммы: нисходящая и восходящая. Многие авторы считают характерным для неврита вообще и для токсического в частности не только преимущественно понижение на высокие звуки, но даже почти исключительное, и допускают, что лишь в тяжелых случаях имеется понижение на низкие звуки [Обри и Пиалю (Aubry, Pyaloux) и др.]. Однако приведенные ими в монографии аудиограммы при тугоухости, развившейся после длительного приема салицилового натрия, не дают основания для такого заключения.
Ятрогенная ототоксичность – это поражение органа слуха, обусловленное токсическим воздействием фармакологических препаратов. Основные проявления – двухстороннее ухудшение слуха, шум, свист или звон в ушах, несистемное головокружение, тошнота, шаткость ходьбы, неустойчивость в статическом положении, нарушение мелкой моторики. Диагностика заключается в сборе анамнестических данных и жалоб пациента, проведении аудиометрии, стабилометрии, компьютерной и магнитно-резонансной томографии. Лечение основывается на медикаментозной стимуляции регенерации тканей и микроциркуляции, проведении вестибулярных тренировок. При необходимости осуществляется слухопротезирование.
МКБ-10

Общие сведения
Ятрогенная ототоксичность – очень распространенный вариант токсического поражения звуковоспринимающего аппарата. Кохлеовестибулярные нарушения возникают в 25-35% случаев использования препаратов, обладающих ототоксическими свойствами. Данная побочная реакция чаще всего развивается у детей раннего возраста и пожилых людей, беременных женщин и лиц, имеющих заболевания почек. Причиной медикаментозного поражения внутреннего уха более чем у 60% от общего количества больных являются антибиотики из группы аминогликозидов. У 5-12% пациентов наблюдается необратимое снижение слуха, у 2-5% возникает глухота.

Причины
Медикаментозное поражение внутреннего уха происходит во время лечения других заболеваний. Основная причина – неправильно подобранные препараты или несоблюдение пациентами рекомендуемой дозировки и кратности приема. К факторам риска относятся ранний (до 2,5-3 лет) и пожилой (старше 60 лет) возраст, беременность, сопутствующие заболевания внутреннего уха (инфекционные, генетические и другие), острая или хроническая почечная недостаточность, предшествующее использование ототоксичных препаратов. Ототоксическими свойствами обладают более 500 медикаментов различных фармакологических групп. К наиболее распространенным из них относятся:
- Аминогликозиды. Являются самыми ототоксичными среди всех медикаментов. Наиболее токсичны стрептомицин, тобрамицин, гентамицин и амикацин.
- Петлевые диуретики. В этой фармакологической группе токсическим воздействием на слуховой анализатор обладают фуросемид и этакриновая кислота.
- Производные платины. Данные препараты широко используются при лечении онкологических заболеваний. Основные представители – карбоплатин, цисплатин.
- НПВС. Из группы нестероидных противовоспалительных средств выраженные ототоксические побочные реакции вызывают салицилаты – ацетилсалициловая кислота, салицилат натрия.
В меньшей степени поражение звуковоспринимающих структур провоцируют ингибиторы АПФ (эналаприл), местные анестетики (лидокаин), антидепрессанты (амитриптилин), блокаторы кальциевых каналов (нифедипин), антиаритмические (хинидин), противомалярийные средства (хлорохин, хинин).
Патогенез
Аминогликозидные антибиотики могут вызывать повреждения спирального органа и/или вестибулярных структур лабиринта. Также данные средства приводят к деструкции ампулярных и отолитовых рецепторных клеток. Эти изменения связаны со способностью аминогликозидов ухудшать отток венозной крови из улитки, повреждать спиральную связку и сосудистую полоску. Препараты платины аккумулируются в структурах улитки, провоцируя деструкцию клеток Дейтерса, после чего в процесс вовлекаются наружные и внутренние волосковые клетки. Прием высоких доз противоопухолевых медикаментов становится причиной разрушения сосудистой полоски.
НПВС (в частности – салицилаты) угнетают электрическую активность улитки путем снижения скорости проведения нервного импульса через мембраны волосков. Петлевые диуретики изменяют плотность контакта маргинальных клеток между собой. Это приводит к повышению проходимости барьера между эндолимфой и перилимфой и развитию водно-электролитного дисбаланса. Дефицит Са ++ обуславливает снижение звукового восприятия Кортиевым органом. Параллельно происходит снижение активности волосковых клеток за счет дефицита аминокислот, ингибирования щелочной фосфатазы и окислительных реакций.
Классификация
Согласно шкале CTC-NCI, в зависимости от выраженности нарушения кохлеарных и вестибулярных функций различают пять степеней тяжести ятрогенной ототоксичности:
- 0 ст. Нарушение слуха и другие кохлеовестибулярные симптомы отсутствуют.
- I ст. Ухудшение слуха (тугоухость) определяется только при помощи аудиометрии.
- II ст. Выявляется ощутимое нарушение слуха или возникновение шума, которое не требует лечения или слухопротезирования.
- III ст. Определяется резкое снижение слуха или выраженный шум, которые требуют проведения специфических терапевтических мероприятий или использования слуховых аппаратов, кохлеарных имплантатов.
- IV ст. Наблюдается тяжелое поражение звуковоспринимающего аппарата либо развитие глухоты, не поддающейся лечению или слуховой коррекции.
Симптомы ятрогенной ототоксичности
Основные клинические проявления зависят от характера поражения структур внутреннего уха, а динамика их развития – от дозы принимаемых препаратов. Первые признаки ятрогенной ототоксичности – двухстороннее симметричное снижение остроты слуха, которое у большинства больных развивается постепенно, незаметно. Изначально человек теряет возможность четко воспринимать речь, затем поэтапно ухудшается восприятие высоко-, средне- и низкочастотных звуков.
Одновременно может начать слышаться звон, свист, писк или высокотональный шум внутри уха, который изменяется при наклоне головы в разные стороны и со временем нарастает. Развивается повышенная чувствительность к окружающим звукам. У части пациентов возникает спонтанная боль в области уха, имеющая тупой перемежающийся характер.
Позже возникает атаксия, которая характеризуется нарушением мелкой моторики, шаткостью ходьбы, неустойчивостью в положении стоя, невозможностью наклониться, постоянным ощущением падения. При острой интоксикации ототоксичными препаратами (обычно – аминогликозидами) в первые 1-2 дня может развиваться двухсторонний горизонтальный нистагм с малой или средней амплитудой колебательных движений.
Осложнения
Основное осложнение ятрогенной ототоксичности – устойчивая двухсторонняя нейросенсорная тугоухость различной степени тяжести вплоть до полной утраты слуха – глухоты. Основные причины ее развития – длительный прием препаратов после возникновения симптомов, сокрытие признаков нарушения слуха и/или равновесия от лечащего врача, передозировка или несоблюдение схемы приема медикаментов. В этих условиях происходят дегенеративные изменения рецепторных клеток Кортиевого органа, накапливается большое количество препарата в спиральном и вестибулярном ганглиях. Чаще всего причиной подобных необратимых изменений становятся антибактериальные препараты на основе стрептомицина.
Диагностика
Определение ятрогенной ототоксичности обычно не представляет трудностей. Основной диагностический критерий – взаимосвязь возникновения клинической симптоматики с приемом медикаментов. Полный список диагностических процедур включает в себя:
- Сбор анамнеза и жалоб больного. Помимо установления факта приема конкретного фармакологического средства отоларинголог выясняет наличие сопутствующих заболеваний звукопроводящего и звуковоспринимающего аппарата, перенесенные операции в височной области, черепно-мозговые и акустические травмы.
- Физикальный осмотр. Осмотр пациента позволяет обнаружить сокращение расстояния восприятия разговорной и шепотной речи при речевом исследовании слуха, нестабильность в позе Ромберга, реже – горизонтальный нистагм.
- Тональная пороговая аудиометрия. По ее результатам определяется снижение воздушной и костной проводимости, прогрессивно усиливающееся на протяжении от низких до высоких частот.
- Компьютерная стабилолитрия. Позволяет выявить вестибулярную дисфункцию проприоцептивного происхождения, провести дифференциацию с подобными нарушениями со стороны опорно-двигательного аппарата и нервной системы.
- Видеоокулография. Дает возможность обнаружить скрытый низкоамплитудный горизонтальный нистагм, который незаметен при физикальном исследовании.
- Отоакустическая эмиссия. При поражении внутреннего уха этот метод подтверждает отсутствие эмиссии, генерируемой волосковыми клетками. Широко используется у детей в возрасте до 1 года.
- КТ и МРТ.КТ височных костей применяется с целью исключения травматического повреждения внутреннего уха, патологических изменений региональных сосудов. Несколько реже используется МРТ височных костей, которая показана при подозрении на инфекционно-воспалительное происхождение кохлеовестибулярных нарушений.
Лечение ятрогенной ототоксичности
Терапевтическая программа включает фармакотерапию и мероприятия по повышению статокинетической устойчивости, реже – слухопротезирование. Конкретная схема лечения зависит от группы ототоксичных препаратов, которые принимал пациент, и степени потери слуха. К самым распространенным терапевтическим мероприятиям относятся:
- Медикаментозное лечение. Для стимуляции регенераторных процессов в улитке используют АТФ и галантамин, для коррекции метаболических нарушений во внутреннем ухе – витамин В6. С целью улучшения трофики слухового анализатора назначают средства, улучшающие мозговое кровообращение (винпоцетин), ноотропы (пирацетам), вертиголитические средства.
- Вестибулярные тренировки. Применяют активные и пассивные тренировки. К первой группе относятся специальные гимнастические упражнения, ко второй – стимуляция вестибулярного аппарата при помощи кресла Барани, установок Хилова, Стрельцова, Маркаряна и других.
- Слухопротезирование. Основываясь на степени тяжести возникшей нейросенсорной тугоухости и результатах проведенного лечения, пациенту рекомендуют использование слухового аппарата либо проведение кохлеарной имплантации.
Прогноз и профилактика
При условии ранней диагностики прогноз благоприятный. Как правило, через 2-3 недели удается восстановить изначальный уровень слуха. Исключение составляет острая интоксикация аминогликозидами, вызывающая необратимые повреждения улитки. Профилактика ятрогенной ототоксичности подразумевает соблюдение кратности приема и доз назначенных препаратов в соответствии с рекомендациями лечащего специалиста, исключение самостоятельного бесконтрольного употребления фармакологических средств, регулярный контроль остроты слуха при помощи тональной аудиометрии и речевого исследования при длительном приеме ототоксичных средств.
Читайте также:

