Повышенные лейкоциты у мужчин при кандидозе
Обновлено: 25.04.2024
Мазки из уретры проводят, чтобы оценить наличие воспалительных заболеваний в органах мочеполовой системы.
Нормальные показатели говорят об отсутствии этих воспалительных процессов.
Нормой считается либо их отсутствие, либо наличие не больше десяти лейкоцитов в поле зрения.
Повышенные показатели лейкоцитов в мазке из уретры у мужчин
Если есть признаки воспалительных заболеваний органов мочеполовой системы, то у мужчин исследуется мазок из мочеиспускательного канала.
Такими симптомами является наличие зуда и неприятных выделений из мочеиспускательного канала.
Даже если нет признаков воспалительных реакций в органах МПС, но был незащищенный секс, то такой анализ надо сделать обязательно, не затягивая.
И если проводится лечение, то мы наблюдаем его в динамике, сравнивая результаты после лечения, с результатами до него.
Лейкоциты повышаются, если идет воспалительный процесс.
Для мужчины характерно повышение уровня лейкоцитов, именно из-за воспалительных заболеваний органов МПС.
Это, в первую очередь, ЗППП.
Другие заболевания являются причиной роста числа лейкоцитов в мазках, крайне редко.
У мужчин нормальные показатели – это пять лейкоцитов в поле зрения, условно-нормальные показатели – это до десяти.
Мазки из мочеиспускательного канала берутся не только для определения уровня лейкоцитов.
Но и для определения инфекционного возбудителя, вызвавшего воспалительный процесс в органах мочеполовой системы.
Поэтому этот анализ очень информативный и нужно его проводить как можно пораньше.
Повышенные показатели лейкоцитов в мазке из уретры у женщин
Женские показатели анализа мазка из уретры сходны с мужскими.
Нормальные показатели – это небольшое количество лейкоцитов в поле зрения.
Большое количество лейкоцитов в мазках, говорит, в первую очередь, об остром либо вялотекущем заболевании органов мочеполовой системы.
У женщин, в первую очередь, исследуются мазки из влагалища и цервикального канала.
Если у женщин в мазках из влагалища лейкоциты превышают показатели в пятнадцать лейкоцитов в поле зрения, то это уже воспалительная патология.
Для цервикального канала показатели воспаления другие, свыше тридцати лейкоцитов в поле зрения.
У женщин, количество лейкоцитов, может, повышаться из-за воспаления мочевого пузыря или почек.
У женщин более короткий и широкий мочеиспускательный канал, чем у мужчин.
Поэтому они значительно чаще болеют воспалительными заболеваниями мочевого пузыря и почек.
К тому же они в угоду красивым нарядам не всегда тепло одеваются и получают переохлаждения всего организма, от чего страдают, в первую очередь, мочевой пузырь и почки.
Но нельзя ограничиваться одним анализом.
Правильнее брать мазки из четырех мест сразу: из вагины, цервикального канала, уретры и прямой кишки.
Тогда и результат будет правильный и не вызовет дополнительных вопросов.
Как мы уже убедились, во всех местах показатели содержания лейкоцитов в мазках не однозначные.
Результаты одного анализа всегда будет неполными.
Причины повышения уровня лейкоцитов в мазках из уретры
Как мы уже уяснили, причина повышения уровня лейкоцитов в мазках всегда воспалительные процессы в различных органах, просто у женщин таких органов больше.
Поэтому, если уровень лейкоцитов в мазках повышается, необходимо искать причину такого повышения.
Она может быть очень различной.
Но, почти всегда, это воспалительная реакция, иногда изменения гормонального фона при менструациях и беременности.

Это тоже нужно учитывать при расшифровке результатов содержания лейкоцитов мазков у женщин.
Если посмотреть состав клеток содержимого в гнойничке на коже, то 90% клеток будут лейкоциты – основные клетки гноя.
Лейкоциты в мазке – это ответ иммунитета на множество причин.
Нормы лейкоцитов в мазках
В норме в мазке из уретры у мужчин и женщин лейкоцитов до 2 в поле зрения микроскопа.
В мазке из влагалища и шейки матки до 10 в поле зрения.
Содержание лейкоцитов в мазке из влагалища может быть незначительно повышено во время беременности.
В таком случае их концентрация обычно составляет 15-20 в поле зрения.
Как подготовиться если необходимо взять мазок на лейкоциты
Для того чтобы результаты мазка были максимально достоверны, необходимо правильно подготовиться к процедуре.
Правила просты и, их легко придерживаться.
Перед выполнением анализа необходимо:
- I. Исключить половые контакты за пару дней до проведения мазка;
- II. Не применять препараты для местного лечения за двое суток до назначенного дня. Если вы проходите курс лечения – проконсультируйтесь со своим лечащим врачом;
- III. Стоит отказаться от спринцевания в течение нескольких дней перед сдачей анализа;
- IV. Воздержаться от мочеиспускания минимум за два часа до взятия мазка;
- V. Провести тщательный туалет половых органов вечером, перед днем забора материалов. Подмываться стоит теплой водой, но без применения мыла или других средств гигиены;
- VI. Прием антибиотиков необходимо ограничить за 1-2 дня до сдачи мазка;
- VII. Девушкам мазок необходимо сдавать через 3-5 дней после окончания менструации и не позже чем за несколько дней до её начала.
Помните! Выполнение мазка во время менструации может сильно исказить полученные данные.
Как проводят забор мазка на лейкоциты у женщин?
Забор проводится специальным стерильным инструментом, который отличается в зависимости от места проведения мазка.
Основными инструментами является ложечка Фолькмана, бактериологическая петля, марлевый тампон или шпатель Эйра.
Выбор инструмента зависит от места проведения мазка.
После забора, полученный материал наносят на предметные стёклышка с маркировкой C, V или U.
Эти буквы обозначают место, с которого проводился мазок.
Данная процедура является совершенно безболезненной и проводится за короткий период времени.
При заборе материала из канала уретры возможно ощущение дискомфорта.
Проведение забора мазка на лейкоциты у мужчин
У мужчины, для получения материала используется специальный зонд или ватный тампон.
Он вводится в глубину канала уретры на 3-5 сантиметра.
Далее полученный материал наносится на предметное стеклышко и отправляется в лабораторию.
Как и у женщин, процедура безболезненна, но может появиться чувство небольшого дискомфорта.
Все показатели повышенных лейкоцитов в мазке называют лейкоцитозом в мазке .
Причины повышенных лейкоцитов в мазках у женщин и мужчин:
-
(ЗППП)
- Бактериальное воспаление половых органов (дисбактериоз)
- Воспаления женских половых органов (кольпит, вагинит, эндометрит)
- Воспаление мужских половых органов (простатит, воспаление яичек)
- Воспаления мочевого пузыря (цистит)
- Воспаление почек (пиелонефрит)
Повышены лейкоциты в мазке при половых инфекциях
Практически все половые инфекции (ЗППП) вызывают ответное воспаление и как следствие повышение лейкоцитов в мазке.
Наиболее часто лейкоциты повышаются при:
- I. Гонорее
- II. Трихомониазе
- III. Микоплазмозе
- IV. Уреаплазмозе
- V. Кандидозе
- VI. Гарднереллезе (бактериальном вагинозе)
Однако при повышении лейкоцитов в мазке исключают все половые инфекции, в том числе вирусы.
Увеличение лейкоцитов в мазке при бактериальных воспалениях половых органов
- Бактерии, которые в норме живут в половых органах, превышены в количестве
- В половых органах поселяются бактерии, которые не должны жить в этих областях
Для исключения этого процесса проводится посев с определением чувствительности к антибиотикам.
В дальнейшем проводится назначение нужного антибиотика в сочетании с ферментами и местным лечением.
Взятие мазка выполняется на начальном этапе лабораторной диагностики инфекционной патологии структур урогенитального тракта мужчин и женщин.

Нормы лейкоцитов в мазках
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Микроскопическое исследование отделяемого уретры | 1 д. | 500.00 руб. |
| Микроскопическое исследование отделяемого цервикального канала | 1 д. | 500.00 руб. |
| Микроскопическое исследование отделяемого влагалища | 1 д. | 500.00 руб. |
Лейкоциты повышены в мазке и при мочекаменной болезни
Это происходит из-за травмирующего влияния выходящих с мочой мелких камней.
Это приводит к лейкоцитозу в мазке.
Диагноз мочекаменной болезни позволяют подтвердить:
- A. УЗИ
- B. Анализы мочи
- C. Биохимия почек
Воспаление в женских и мужских половых органах так же вызывает повышение лейкоцитов в мазке. Суть этого явления в том, что гной выходит из этих органов через мочеиспускательный канал или влагалище.
В результате там повышается количество этого гноя – лейкоцитов.
Для этих заболеваний характерны болезненность в соответствующих органах, повышение температуры, зуд в области половых органов, нарушения мочеиспускания.
В диагнозе также помогает посев на дисбактериоз и УЗИ.
Воспаление мочевого пузыря (цистит) и почек (пиелонефрит) – урологические заболевания, при которых происходит гнойное воспаление этих органов.
Причиной их могут быть половые инфекции, кишечные микробы, закупорка мочевых протоков камнями.
Лейкоциты в этом случае находятся как в начальной, так и в средней порции мочи, а в случае с воспалением почек – во всех порциях мочи.
В моче так же обнаруживается большое количество бактерий, солей (ураты, оксалаты, фосфаты).
В случае цистита боль локализуется в нижней части живота, в области лобка.
При воспалении почек (пиелонефрите) характерно:
- I. Повышение температуры
- II. Болезненность в области поясницы
- III. Болезненность при мочеиспускании
- IV. Мутная моча, с примесью крови
Диагноз позволяет подтвердить УЗИ этих органов.
Расшифровка результатов анализов и норма лейкоцитов в мазке у женщины
Это баланс между нормальной и патогенной микрофлорой влагалища.
Всего существует 4 степени, каждой из которых соответствует свой уровень лейкоцитов в исследуемом материале.
1 степень
Уровень лейкоцитов составляет 1-5 в поле зрения.
При этом преобладают представители нормальной микрофлоры влагалища, а именно палочки Додерлейна.
Они являются основой и регулируют кислотность среды, предотвращая развитие патогенной микрофлоры.
2 степень
Уровень лейкоцитов составляет 5-10 единиц в поле зрения. Такой показатель тоже считается нормой. В мазке присутствует условно-патогенные микроорганизмы, но нормальная микрофлора преобладает
3 степень
Уровень лейкоцитов превышает 10 единиц, но не более 50.
В таком случае, помимо лейкоцитов в мазке определяется много слизи и эпителиальных тканей.
Нормальная микрофлора угнетена.
Данный уровень чистоты влагалища свидетельствует о развитии патогенной микрофлоры, развитии различных заболеваний мочеполовой системы
4 степень
Лейкоциты покрывают все поле зрения, нормальная микрофлора не определяется или определяется с трудом.
Подобный результат свидетельствует о формировании воспалительного процесса.
При возникновении повышения лейкоцитов в мазке обращайтесь к автору этой статьи – урологу, венерологу в Москве с 15 летним опытом работы.
Большинство мужчин считают, что молочница является только женским заболеванием.
Но этот мнение ошибочно.
Хотя необходимо признать, что кандида (дрожжеподобный грибок) приживается на половом члене гораздо хуже, чем на женских половых органах.
Это происходит по причине вымывания данного грибка мочой.
Те же штаммы бактерий, которые живут постоянно на коже полового члена или слизистой уретры, воспалительных изменений не вызывают.
В любом случае возникновение молочницы у мужчин обусловлено сильным снижением общего иммунитета или ослаблением барьерных свойств слизистых гениталий.
Это может происходить при переохлаждениях, сахарном диабете и других эндокринных расстройствах, злоупотреблении алкоголем, простудных заболеваниях.
А также при наличии сопутствующих урогенитальных инфекциях и хронических воспалительных процессах в мочеполовых путях.
Зачастую дрожжевые грибки обнаруживают в урогенитальном мазке у мужчин, страдающих другими половыми инфекциями – гонореей, хламидиозом, трихомониазом, уреаплазмозом, ВПЧ и др.
Этому может способствовать и персистирующее воспаление, вызванное неспецифической микробной флорой – стрептококками, стафилококками, энтерококками и кишечной палочкой, протеем и др.
Постоянное паразитирование инфекционных возбудителей в мочеполовых путях значительно ослабляет местный тканевой иммунитет и барьерную функцию слизистых, способствуя развитию урогенитальных инфекций.
Бывает ли у мужчин молочница?
Безусловно. Но это встречается гораздо реже, чем у женщин.
Отчего бывает молочница у мужчин
Когда у мужчины возникает кандидоз, это служит сигналом об заражении от женщины и ослаблении иммунной защиты.
Снижение иммунитета может иметь разную природу.
Молочницу можно наблюдать при приеме:
- антибиотиков
- иммунодепрессантов
- глюкокортикоидных гормонов,
- цитостатико

Другими причинами развития молочницы могут быть:
Прием антибиотиков убивает собственную микрофлору и сдвигает ее равновесие в пользу грибков.
Грибки кандида начинают размножаться усиленно и вне конкуренции с бактериями.
Поэтому лечение бактериальных инфекций антимикробными средствами или антисептиками может усиливать проявления кандидоза половых органов у мужчин.
В данном случае это связано с нарушением равновесия нормальной микрофлоры в кишечнике и мочеполовых путях – из-за приема антибиотиков естественная микробиота погибает вместе с патогенными микроорганизмами.
В результате чего условно-патогенные микробы и вредоносными патогенами усиливают свои болезнетворные свойства, размножаются, развивается дисбактериоз и, как следствие, подготавливается благоприятная почва для возникновения молочницы.
Почему у мужчин бывает молочница
Мужчина может заболеть кандидозом после полового акта без барьерных методов контрацепции, то есть, пренебрегая презервативами.

Это может произойти:
- I. Если незащищенный половой акт совершался с женщиной, у которой кандидоз находится в стадии обострения
- II. только в форме носительства.
Кандидоз (та же молочница) может встретиться в любом возрасте у представителей любого пола. Молочница является наиболее опасной для новорожденных детей и женщин в положении.

О том бывает ли молочница у
мужчин рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
Помимо снижения иммунитета предрасполагающими к развитию заболевания факторами становятся:
- дисбактериоз кишечника,
- гиповитаминоз,
- лишний вес,
- злоупотребление сладким и мучным,
- пристрастие к синтетическому или слишком узкому белью,

- перегревание гениталий,
- пренебрежение гигиеной, .
Проявления кандидоза
Острый кандидоз имеет достаточно яркие проявления, которые могут нарастать очень быстро.
Признаками молочницы будут:
- 1. сухость кожи на головке полового члена, ее покраснение и отек,
- 2. эрозии на листках крайней плоти, головке, покрытые белыми налетами, которые трудно снимаются и оставляют под собой мокнущие поверхности,
- 3. творожистые выделения из уретры, отек и покраснение ее наружного отверстия,
- 4. резь или боли при мочеиспускании,
- 5. боли при половом акте, обнажении головки.

Главным типичным признаком дрожжевой инфекции служат густые и обильные творожистые выделения, которые скапливаются на поверхности головки полового члена и под крайней плотью, а также нестерпимый зуд слизистой.
Из-за распространения инфекции на уретру, развивается уретрит с учащенными позывами в туалет, жжением и болью при мочеиспускании.
Хроническая форма молочницы
характеризуется светлыми промежутками и периодами обострений, которые провоцирует:
- интимная близость,
- прием антибиотиков,
- другие инфекции
- заболевания, ослабляющие организм.
Иными словами, рецидивы инфекции возникают на фоне ослабления иммунной реактивности организма и снижения местного тканевого иммунитета.
Когда у мужчин бывает молочница, не стоит относиться к ней без должного внимания.
Острый кандидоз вылечить опытному специалисту несложно.
Хроническая форма заболевания может быть маркером других, более тяжелых заболеваний, связанных, в первую очередь, с ослаблением иммунной системы.
Поэтому самолечение с помощью доступных аптечных средств против грибка проводиться не должно.
Необходимо комплексное обследование на:
- проверка иммунного статуса,
- противогрибковая терапия в сочетании с иммунологическим лечением.
Диагностика дрожжевой инфекции происходит на основании клинической картины (сильный зуд гениталий, творожистый белый налет с кисловатым запахом) и результатов лабораторных исследований.
Постановка диагноза на генитальный кандидоз возможна при использовании бактериоскопии.
Для этого необходим урогенитальный мазок – его берут шпателем и помещают на стерильное предметное стекло.
С помощью светового микроскопа при наличии молочницы в мазке обнаруживают споры и мицелии дрожжевых грибков, а также повышенное количество лейкоцитов, эпителиальных клеток и слизи.
При кровотечении в воспаленной уретре возможно обнаружение в поле зрения мазка эритроцитов.
Лабораторная диагностика молочницы возможна и при помощи культурального посева – для этого используют специальные питательные среды.
Полученный биоматериал высевают на них и ставят в термостат, инкубируют в течение 5-7 дней, после чего выросшие колонии дрожжевых грибков легко идентифицируются.
С помощью этого метода можно попутно определить, к каким антимикотическим препаратам грибки наиболее чувствительны.
Однако, в этом практически нет никакой необходимости, так как современные противогрибковые средства обладают широким спектром антимикотической активности и эффективны в отношении всех видов грибков.
Лечение молочницы у мужчин осуществляют с помощью этиотропных препаратов – системных антимикотических средств (флюконазол и его производные) – в сочетании с местной обработкой гениталий противогрибковыми препаратами.
Это могут быть кремы, мази (клотримазол и др.).
При необходимости проводят иммунокоррекцию иммуномодулирующими препаратами, назначают прием эубиотиков для устранения дисбактериоза кишечника.
Получить полноценное обследование и лечение можно в нашем платном КВД у уролога или венеролога.
При любых симптомах молочницы или положительных анализах, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
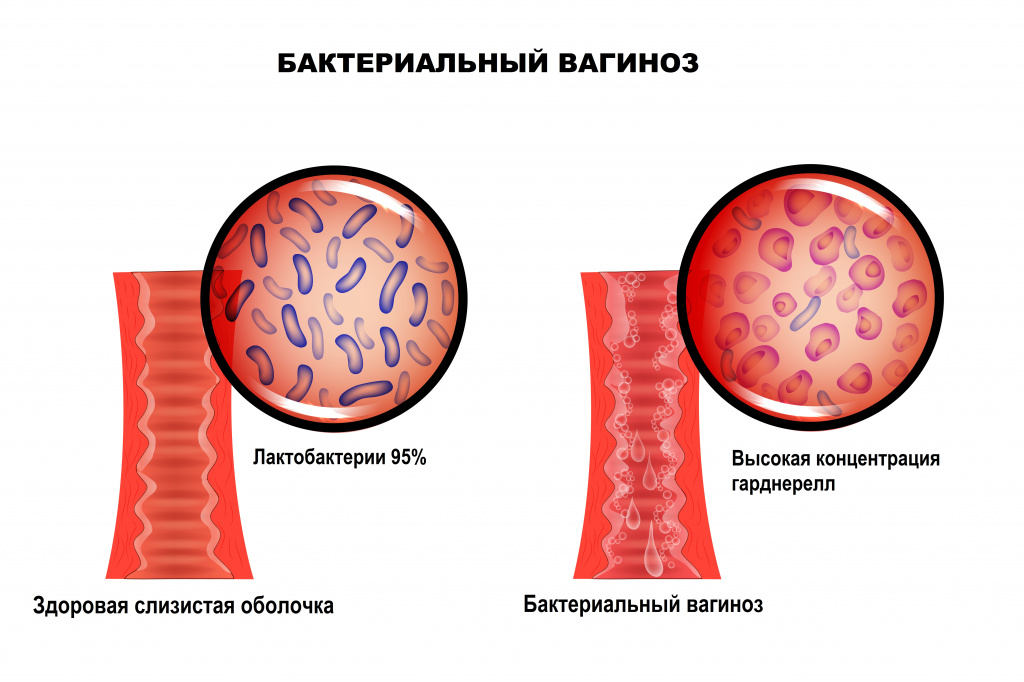
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Читайте также:

