Предрасположенность больного к инфекциям
Обновлено: 12.05.2024
Оценка системы комплемента. Первичная недостаточность компонентов комплемента
Проба на общую гемолитическую активность комплемента (СН50) позволяет выявить большинство нарушений этой системы. Нормальные результаты пробы свидетельствуют о способности всех 11 компонентов классического пути активации комплемента и мембраноатакующего комплекса лизировать покрытые антителами эритроциты. Регистрируют разведение сыворотки, в котором происходит лизис 50% клеток. При наследственной недостаточности компонентов от С1 до С8 показатель СН50 близок к нулю, а при недостаточности С9 он составляет примерно 1/2 нормы. При приобретенной недостаточности комплемента значения СН50 зависят от характера и тяжести основного заболевания. Данная проба не выявляет недостаточности ни факторов альтернативного пути В или D, ни пропердина или МСЛ. При недостаточности факторов I или Н расходование С3 сохраняется и СН50 частично снижается. Хранение свернувшейся крови или сыворотки в течение часа приводит к снижению СН50 (хотя и не до нуля), и результаты пробы могут оказаться ложнозаниженными.
При наследственном отеке Квинке СН50 во время приступов уменьшается из-за снижения уровня С4 и С2. Концентрацию С4 и СЗ (и практически всех других компонентов) в сыворотке крови количественно определяют с помощью специфических антител. Для наследственного отека Квинке характерны низкий уровень С4 и нормальная концентрация СЗ. С помощью антител можно определить и уровень ингибитора С1, хотя примерно в 15% случаев его уровень остается нормальным. Поскольку С1 обладает эстеразной активностью, диагноз можно установить по увеличенной способности сыворотки больных гидролизировать синтетические эфиры.
Активность альтернативного пути относительно просто оценивается по степени гемолиза кроличьих эритроцитов, которые служат активирующей (пермиссивной) поверхностью и одновременно мишенью альтернативного пути. Метод дает воспроизводимые результаты.
Нарушение функции комплемента следует подозревать во всех случаях рецидивирующего отека Квинке, аутоиммунных заболеваний, хронического нефрита или сегментарной липодистрофии, а также при частых гнойных инфекциях, диссеминации менингококковой или гонококковой инфекции и повторной бактериемии у больных любого возраста.
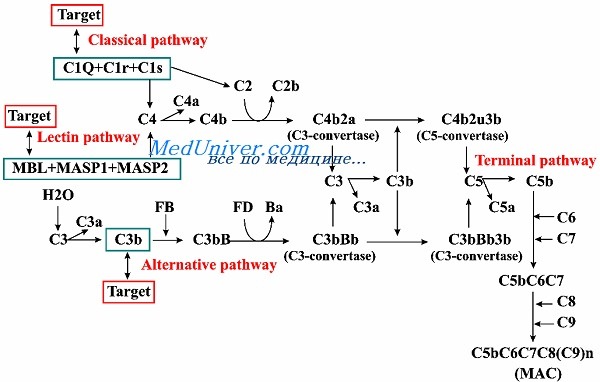
Первичная недостаточность компонентов комплемента
Описаны случаи врожденной недостаточности всех 11 компонентов классического пути, а также фактора D альтернативного пути.
Первичная недостаточность Clq чаще всего обнаруживается при СКВ или волчаночном синдроме (в отсутствие характерных для СКВ серологических данных), хронической сыпи (при которой в биоптатах кожи находят васкулит) или мезангио-пролиферативном гломерулонефрите. У некоторых детей с недостаточностью Clq развиваются тяжелые инфекции, включая септицемию и менингит.
Для недостаточности Clrs характерно полное отсутствие С1г в сочетании с той или иной степенью недостаточности С Is. Это обусловлено, вероятно, близким соседством генов обоих белков на хромосоме 12. Как и при недостаточности Clq, больные с недостаточностью Clr/Cls, С4, С2 или С3 очень часто подвержены аутоиммунным заболеваниям, особенно СКВ или волчаночному синдрому (при котором уровень антиядерных антител не повышен). Компонент С4 кодируется двумя генами, и их продукты называются С4А и С4В. Полное отсутствие С4А встречается примерно у 1 % населения и также предрасполагает к СКВ, хотя общий уровень С4 при этом снижен лишь в умеренной степени. Пациенты с недостаточностью С5, С6, С7 или С8 могут страдать СКВ, но для них более характерны частые инфекции Neisseria. Причина ассоциации аутоиммунных заболеваний с недостаточностью компонентов комплемента не совсем ясна. Отложение СЗ на аутоиммунных комплексах облегчает их удаление из крови за счет связывания с РК1 на эритроцитах и транспорта в селезенку и печень.
Ранние компоненты комплемента ускоряют уничтожение некротизированных или подвергающихся апоптозу клеток, которые служат источником аутоантигенов, и отсутствие этих этапов процесса, возможно, объясняет повышенную предрасположенность больных с нарушениями классического пути к аутоиммунным заболеваниям.
У ряда больных с недостаточностью С2 повторно развивается угрожающая жизни септицемия, чаще всего пневмококковая. Однако у большинства подверженность к инфекциям не повышена, что связано, вероятно, с защитной функцией компонентов альтернативного пути. Гены С2, фактора В и С4 расположены на хромосоме 6 близко друг к другу, и недостаточность С2 может сочетаться со снижением уровня фактора В. При недостаточности обоих белков риск инфекций особенно высок.
Поскольку С3 активируется по ходу как классического, так и альтернативного пути, нарушение одного из них может, по крайней мере частично, компенсироваться другим. Однако без С3 не образуется хемотаксический фрагмент С5 (С5а) и не происходит опсонизации бактерий. Уничтожение некоторых микробов возможно лишь после их надежной опсонизации. Поэтому генетическая недостаточность С3 сопровождается частыми и тяжелыми гнойными инфекциями, вызываемыми пневмококками или менингококками.
Более чем у 50% больных с врожденной недостаточностью С5, С6, С7 или С8 развивается менингококковый менингит или экстрагенитальная гонококковая инфекция. При недостаточности С9 показатель СН50 снижен примерно вдвое, у 30% таких больных обнаруживается инфекция Neisseria. У 3-15% больных (в возрасте 10 лет и старше) с системной менингококковой инфекцией обнаруживается генетическая недостаточность С5, С6, С7, С8, С9 или пропердина. При инфекциях, вызываемых редкими серогруппами (X, Y, Z, W135, 29Е или несгруппированными; не А, В или С), у 33-45% больных выявляется исходная недостаточность комплемента. Причина повышенной предрасположенности больных с недостаточностью одного из поздних компонентов к инфекциям, вызываемым Neisseria, остается неясной; не исключено, что лизис бактерий в сыворотке крови играет исключительно важную роль в защите от этих микроорганизмов. В то же время некоторые пациенты с недостаточностью поздних компонентов комплемента не имеют серьезных инфекционных заболеваний.
У немногих больных выявлена недостаточность фактора D альтернативного пути. Все они страдали рецидивирующими инфекциями, обычно вызванными Neisseria. Гемолитическая активность комплемента оставалась нормальной, но активность альтернативного пути практически отсутствовала.
МСЛ — важный компонент врожденного иммунитета, который защищает организм от инфекций одновременно с возникновением специфического иммунного ответа. Полиморфизм промоторной области гена МСЛ и мутации его структурного гена обусловливают резкие различия уровня МСЛ в крови разных людей. При очень низкой его концентрации (недостаточность МСЛ) возрастает предрасположенность к рецидивирующим гнойным и грибковым инфекциям, особенно в раннем детском возрасте, но более чем в 90 % случаев такой недостаточности этого не наблюдается.
Почти все компоненты комплемента наследуются кодоминантно аутосомно-рецессивным путем. Это означает, что сывороточный уровень компонента наполовину определяется геном, полученным от отца, и наполовину геном, полученным от матери. Недостаточность возникает при наследовании нулевой мутации гена одного из родителей; у гемизиготных родителей показатель СН50 обычно находится на нижней границе нормы. Способ наследования недостаточности факторов D и В неизвестен; вероятно, она также наследуется аутосомно-рецессивно. Недостаточность пропердина наследуется как Х-сцепленный признак.
Комплексное генетическое исследование, направленное на поиск частых мутаций гена MBL2, который кодирует манноз-связывающий лектин (МСЛ) – белок, участвующий в иммунной защите. Его уровень и активность на 96 % определяются генетическими факторами. В исследование включено 6 генетических маркеров, ассоциированных c геном MBL2 и влияющих на уровень белка в сыворотке крови.
Какой биоматериал можно использовать для анализа?
Буккальный (щечный) эпителий, венозную кровь.
Как правильно подготовиться к исследованию?
Подготовки не требуется.
Подробнее об исследовании
До 10 % людей имеют предрасположенность к инфекционным заболеваниям из-за недостаточности важной составляющей системы врожденного иммунитета – манноз-связывающего лектина (МСЛ).
Манноз-связывающий лектин синтезируется в печени и участвует в иммунной защите. Этот белок связывается с сахарами на поверхности микроорганизмов, таким образом запускается один из основных путей активации системы комплемента – лектиновый путь, что способствует удалению патогенов с помощью комплемент-опосредованного фагоцитоза.
В реакции принимают участие белки, которые работают вместе для уничтожения бактерий и других антигенов. МСЛ циркулирует в крови в неактивной форме. Когда он активирован, он приводит в движение цепную реакцию, конечные продукты которой способны уничтожать бактерии и другие антигены (вирусы, грибы).
Эпидемиологические исследования показали, что от концентрации МСЛ в сыворотке крови зависит чувствительность к различным инфекциям, а также предрасположенность к аутоиммунным (в частности, ревматоидному артриту), метаболическим и сердечно-сосудистым заболеваниям.
При снижении концентрации и изменении структуры манноз-связывающего белка в сыворотке увеличивается риск развития тяжелых форм бактериальных и вирусных инфекций у детей и взрослых (пневмонии, отита, сепсиса, хронической диареи), повышается восприимчивость к гепатитам В и С, ВИЧ, характерно затяжное течение инфекционно-воспалительных заболеваний с рецидивами. Большее влияние дефицит лектина оказывает на сопротивляемость инфекциям у детей в возрасте 6-18 месяцев. Количество МСЛ ассоциировано с развитием инфекционных осложнений у ВИЧ-инфицированных и онкологических больных, получающих химиотерапевтические препараты. Для больных муковисцидозом течение болезни и прогноз также может зависеть от содержания МСЛ.
Уровень МСЛ на 96 % определяется генетическими факторами. Его дефицит может возникнуть в результате одного или нескольких изменений в гене MBL2. В данное исследование включено шесть генетических маркеров, влияющих на уровень МСЛ в сыворотке крови. Генетические маркеры расположены в 1-м экзоне, который кодирует N-терминальный домен белка, и в промоторной области гена MBL2. В 1-м экзоне гена выявлено три точки, в которых могут наблюдаться нуклеотидные замены: 1) в позиции 154 замена азотистого основания цитозина на тимин C/T (Arg52Cys), 2) в позиции 161 замена гуанина на аденин G/A (Gly54Asp), 3) в позиции 170 замена гуанина на аденин G/A (Gly57Glu). Они обозначаются как D, B и C соответственно, а измененный по любому из этих маркеров аллель – как О. Генотип A/A (wildtype, не измененные аллели) характерен для людей с нормальной концентрацией МСЛ в сыворотке. Замены также могут располагаться в промоторной области гена в позициях –550G/C (H/L вариант), –221G/C (Y/X вариант), и в 5′-нетранслируемом регионе 4C/T (P/Q вариант). Различают семь гаплотипов: HYPA, LYQA, LYPA, LXPA, LYPB, LYQC и HYPD.
Изменения в структуре MBL2 нарушают маннозный путь активации комплемента. Специфических методов лечения таких нарушений в настоящее время не существует. В критических ситуациях для замены компонентов комплемента может быть использована свежезамороженная плазма. В отдельных случаях можно рекомендовать вакцинацию (например, менингококковую, пневмококковую вакцины).
Определение гаплотипа MBL2 позволит воевременно начать профилактику инфекционных заболеваний, а также, что не менее важно, при наличии клинических симптомов определиться с их причинами.
В будущем эффективным методом лечения может быть генная терапия (заместительная терапия рекомбинантным белком МСЛ).
Причины появления новых инфекционных заболеваний. Механизмы
Эндемическими называют инфекции, свойственные определенной территории (местности). При этом количество заражённых людей может варьировать. Иногда возникают эпидемии — массовое и прогрессирующее распространение инфекционных заболеваний в пределах определённой территории, значительно превышающее обычно регистрируемый уровень заболеваемости на этой территории за аналогичный период времени.
Скорость распространения инфекции зависит от способа её передачи. Например, передача возбудителей воздушно-капельным путём происходит быстрее, нежели половым. Контагиозность возбудителя обусловлена скоростью его распространения. Например, контагиозность кори выше, чем эпидемического паротита.
Количественным показателем заразности той или иной инфекции служит индекс контагиозности — выраженная в процентах доля лиц, заболевающих инфекционной болезнью в клинически выраженной форме, из числа восприимчивых к ней в пределах эпидемического очага. При уменьшении числа лиц, подверженных заболеванию, вследствие увеличения смертности, формирования иммунитета у населения число новых случаев заражения также начинает снижаться.
Для прогнозирования исхода эпидемии, а также для разработки методов профилактики и борьбы с заболеванием применяют математическое моделирование.
Установлено, что врачи-инфекционисты в большей степени подвержены риску заражения неизвестными заболеваниями, так как новые инфекции не всегда можно вовремя обнаружить и диагностировать. В основе их возникновения лежат три основных механизма:
• появление новых возбудителей;
• заселение микроорганизмами новых территорий;
• возникновение новой симптоматики.

Появление новых возбудителей инфекционных заболеваний
Со временем число инфицированных постепенно возрастало, и вирус смог распространиться по всему миру (см. рис. в гл. 44). Другой пример — ранее неизвестный коронавирус, также полученный человеком от животных в Южном Китае и вызывающий тяжёлый острый респираторный синдром.
Медицинское вмешательство или изменение условий окружающей среды может создать благоприятные условия для межвидовой передачи возбудителей. Например, существует предположение, что снижение иммунитета при ксенотрансплантации способствует заражению человека вирусами животных и передаче их другим людям, а вырубка дождевых лесов Южной Америки привела к заражению человека Trypanosoma cruzi.
Заселение новых территорий как причина новых инфекционных заболеваний
Климатические и демографические изменения позволяют микроорганизмам заселять новые территории. Например, вирус лихорадки Западного Нила в настоящее время активно распространяется по территории США. Климатические изменения, в частности глобальное потепление, способствуют распространению микроорганизмов, которым необходима высокая температура среды обитания.
Возникновение инфекций, ранее редко встречающихся
Изменения в программах вакцинации населения могут позволить ранее контролируемым инфекциям вновь возникнуть и поразить разные возрастные категории (например, коклюш и корь в Великобритании).
Изменение сельского хозяйства и пищевой промышленности как причина новых инфекционных заболеваний
Поражение микроорганизмами домашнего скота и птицы (например, штаммами Salmonella enteritidis) приводит к заражению продуктов питания и распространению инфекции. В развитых индустриальных странах широкое употребление в пишу продуктов, приготовленных из полуфабрикатов, привело к повышению риска заражения листериозом, в связи с чем были пересмотрены условия хранения пищевой продукции.
Изменение возбудителей инфекционных заболеваний
Некоторые возбудители, заселяя новые территории обитания, вызывают вспышки заболеваний, вытесняя другие, порой родственные микроорганизмы. Этот факт можно объяснить более слабой вирулентностью или контагиозностью последних. Так, Clostridium difficile (тип 027), продуцирующий сильнейший токсин, вызвал вспышку заболевания в Канаде, США и Великобритании, a Acinetobacter baumanni стал причиной множества внутрибольничных инфекций в Лондоне.
Распространение устойчивого к метициллину золотистого стафилококка типов 15 и 16 в большинстве стран привело к преобладанию этих штаммов над всеми остальными.
Биотерроризм как причина новых инфекционных заболеваний
В последнее время политическая нестабильность в мире всё чаще сочетается с возрастающей террористической опасностью. Это привело к повышению вероятности использования возбудителей различных инфекционных заболеваний в качестве биологического оружия. Акт биотерроризма с использованием спор сибирской язвы в США унёс жизни четырёх человек и продемонстрировал потребность в создании эффективных антитеррористических механизмов.
Возможно использование в качестве биологического оружия возбудителей натуральной оспы, туляремии, чумы, геморрагической лихорадки и др. Именно поэтому специалисты в области здравоохранения должны обладать своевременной и полной информацией о необычных инфекционных заболеваниях и их симптомах, а также для своевременной идентификации новых возбудителей работать во взаимодействии со всеми специализированными учреждениями.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

ИППП (инфекции, передающиеся половым путем) — группа заболеваний, которые передаются от человека к человеку при сексуальном контакте. Они поражают не только половые органы, но и весь организм, и нередко приводят к серьезным последствиям.
Современная медицина насчитывает около 30 инфекций, которые можно отнести к ИППП. Большая часть из них может протекать бессимптомно, и это делает их весьма опасными для здоровья разных органов и систем.
ИППП классифицируют в зависимости от возбудителя. Всего различают 4 вида половых инфекций:
- Бактериальные (сифилис, хламидиоз, мягкий шанкр, микоплазмоз, уреаплазмоз, гонорея);
- Вирусные (ВИЧ, генитальный герпес, гепатит В, остроконечные кондиломы, вызываемые вирусом папилломы человека, цитомегаловирус);
- Грибковые (кандидоз (молочница));
- Протозойные (трихомониаз).
Ежедневно более одного миллиона человек в мире приобретают ИППП. По оценкам, ежегодно 357 миллионов человек приобретают одну из четырёх ИППП – хламидиоз (131 миллион), гонорею (78 миллионов), сифилис (5,6 миллиона) или трихомониаз (143 миллиона). Более 500 миллионов человек живут с инфекцией генитального герпеса. 80 % населения имеет в организме вирус папилломы человека (ВПЧ).
На основании жалоб и по результатам внешнего осмотра врач может предположить, какая инфекция присутствует у пациента:
- для бактериальных инфекций характерно появление выделений из половых путей и мочеиспускательного канала, увеличение лимфатических узлов в паху, воспаление слизистых оболочек половых путей, образование язв, бубонов, сыпи, широких кондилом в зависимости от вида возбудителя;
- для вирусных инфекций характерно бессимптомное течение, при заражении отдельными разновидностями вирусов в паховой и перианальной области, на наружных половых органах появляются наросты, везикулы, мокнущие язвы;
- грибковая инфекция выражается зудом, обильными выделениями из половых путей, дискомфортом при мочеиспускании, налетом на наружных половых органах;
- паразитарные инфекции выражаются сильным не стихающим зудом в паху и промежности, на кожном покрове видны расчесы и высыпания.
Часто можно встретить следующие осложнения ИППП:
- цистит и уретрит;
- женское и мужское бесплодие;
- простатит и снижение потенции;
- врожденные патологии плода и не вынашивание.
Самые тяжелые патологии ЗППП встречаются при сифилисе, ВИЧ-инфекции и гепатитах. Сифилис на поздних стадиях заболевания может привести к поражению нервной системы. При этом возникают психические нарушения, могут пострадать слух и зрение. Так как сифилис носит системный характер, пострадать может любой орган.
ВИЧ-инфекция без лечения переходит в СПИД – синдром приобретенного иммунодефицита. Это приводит к тому, что организм человека становится уязвимым для любого микроорганизма. Поэтому последствия СПИДа включают много болезней. Например, это могут быть саркома Капоши, обширные грибковые поражения различных органов.
Гепатиты В и С оказывают негативное влияние на печень. Отсутствие лечения и нарушение врачебных рекомендаций могут привезти к циррозу печени.
Профилактика ИППП:
Первая ступень профилактических мероприятий — донесение до молодых людей информации о том, какие инфекции передаются половым путем, и чем опасно заражение ими. По статистике более 20% пациентов венерологов не знают элементарных правил контрацепции или игнорируют их. Между тем, чтобы избежать неприятных диагнозов и их негативных последствий, достаточно:
- использовать барьерные контрацептивы, лучше всего презервативы;
- вести упорядоченную половую жизнь и не менять партнеров слишком часто;
- избегать случайных сексуальных контактов;
- соблюдать личную гигиену;
- не пользоваться предметами личной гигиены других людей (зубной щеткой, станком для бритья, полотенцем и т.д.).
В профилактике инфекций, передающихся преимущественно половым путем, особую роль играет своевременное выявление заболеваний. Мужчинам и женщинам половозрелого возраста рекомендовано регулярно сдавать анализы на такие опасные инфекции, как гепатит С, ВИЧ, сифилис и другие. Обязательными такие анализы считаются для беременных женщин и тех, чья работа подразумевает непосредственный контакт с людьми: врачи, повара, обслуживающий персонал, педагоги, водители и другие.
Берегите своё здоровье!
Информация на сайт подготовлена сотрудниками отдела ГОиВ Фроловой Д.К., с использованием материалов медицинских интернет-ресурсов, а также информации пресс-служб Роспотребнадзора РФ.

Инфекционные болезни ("infectio" - заражение) - это группа заболеваний, которые вызываются проникновением в организм болезнетворных (патогенных) микроорганизмов. Чтобы патогенный микроб, попавший в организм, мог вызвать инфекционные болезни, он должен быть способен преодолевать сопротивляемость человеческого организма и оказывать на него токсическое действие. Эти качества специалисты называют вирулентностью (ядовитостью). Некоторые патогенные микроорганизмы высвобождают токсины (эндотоксины), в процессе саморазрушения (брюшной тиф, холера). Другие возбудители инфекционных заболеваний выделяют токсины (экзотоксины) в процессе своей жизнедеятельности (дифтерия, столбняк).
На сегодняшний день число известных науке инфекционных заболеваний превышает 1200, и эта цифра постоянно увеличивается. Человек на протяжении всей своей жизни контактирует с несчетным количеством микроорганизмов. Тем не менее, лишь 1/30000 часть микробов является возбудителями инфекционных заболеваний. Это грибки, бактерии, риккетсии и вирусы, обладающие патогенными свойствами. Интенсивность распространения инфекционных болезней зависит, в основном, от социально-бытовых факторов: условий труда, питания, жилищных условий, культурного и экономического уровня населения.
Процесс протекания инфекционных заболеваний

Инфекционные заболевания отличаются от неинфекционных тем, что болезнетворный агент и организм при инфекционных болезнях обладают определённой биологической активностью. Патогенный микроорганизм является мощным раздражителем, в результате воздействия которого на организм возникает сложный процесс. С самого начала этого процесса в нем выделяется два основных звена - физиологическое состояние организма и возбудитель инфекционного заболевания. Соотношения между этими звеньями в каждом конкретном случае могут быть различными в зависимости от этапа, фазы, периода развития инфекционного процесса. Необходимо учитывать, что не только больные, но и выздоравливающие после инфекционных болезней люди могут служить источниками возбудителей (при кишечных инфекциях, дифтерии и некоторых других). Некоторые люди могут являться носителями инфекции, не заболевая сами.
В развитии патологического процесса выделяют несколько основных стадий:
- момент заражения - происходит проникновение болезнетворных микробов в организм;
- инкубационный (скрытый, латентный) период - длится с момента инфицирования до проявления первых симптомов заболевания;
- продромальный период (предвестник заболевания) - сопровождается небольшим повышением температуры, головной болью, чувством разбитости, общим недомоганием;
- период нарастания заболевания - происходит последовательное появление признаков, характерных для определенной болезни;
- разгар болезни - время ярко выраженного проявления всех специфических для заболевания симптомов;
- период угасания заболевания - сопровождается исчезновением клинических признаков заболевания с быстрым (кризис) или медленным (лизис) падением температуры;
- период выздоровления - продолжительность зависит от общего состояния организма, условий, в которых находится пациент, тяжести перенесенного заболевания.
Для многих инфекционных болезней человека (оспа, тиф, грипп, скарлатина, дифтерия и др.) характерно развитие осложнений в период болезни. После перенесенной инфекционной болезни человек на некоторое время или навсегда становится невосприимчивым к воздействию ее возбудителей (приобретает иммунитет).
Классификация инфекционных болезней
Инфекционные заболевания человека, в зависимости от определенного механизма передачи и места преимущественной локализации процесса делятся на следующие группы:
- кишечные - сальмонеллез, холера, дизентерия, паратифы А и В, пищевые токсикоинфекции, эшерихиоз, брюшной тиф;
- инфекции дыхательных путей - ветряная оспа, ОРВИ, корь, грипп, микоплазменная респираторная инфекция;
- трансмиссовые, или кровяные, инфекции - малярия, чума, возвратный и сыпной тиф, ВИЧ-инфекция;
- инфекционные заболевания наружных покровов - столбняк, сибирская язва;
- инфекции с множественными путями передачи - инфекционный мононуклеоз, энтеровирусные инфекции.
По природе возбудителей инфекционные заболевания подразделяются на:
- вирусные - корь, грипп, парагрипп, ВИЧ-инфекция, вирусные гепатиты, менингит, цитомегаловирусная инфекция;
- прионные - фатальная семейная бессонница, куру, болезнь Крейтцфельда-Якоба;
- протозойные - критоспоридиоз, амебиаз, изоспориаз, бабезиоз, токсоплазмоз, бластоцистоз, малярия, балантидиаз;
- бактериальные - холера, чума, дизентерия, стафилококковая и стрептококковая инфекции, сальмонеллез, менингит;
- микозы (грибковые инфекции) - эпидермофития, аспергиллёз, кандидоз, мукормикоз, криптококкоз, хромомикоз.
Инфекционные заболевания подразделяются также на зоонозные и антропонозные. К зоонозам относятся болезни животных, возбудители которых могут попадать в организм человека и заражать его (бешенство, сибирская язва, туляремия, ящур, бруцеллез, лептоспироз, листериоз). Антропонозы являются исключительно человеческими болезнями и передаются между людьми (корь, тиф, холера, дизентерия, натуральная оспа, брюшной тиф, дифтерия). Вызываемые паразитами (возбудителями животного происхождения - насекомыми, простейшими, клещами) заболевания называют паразитарными, или инвазионными.
Среди всех инфекционных болезней выделяют ряд особо опасных инфекций, называемых карантинными. Они характеризуются склонностью к быстрому распространению, высокой степенью заразности, тяжелым эпидемическим течением и большим риском быстрого летального исхода. Всемирной организацией здравоохранения к этой группе отнесены натуральная оспа (считается искорененной в мире с 1980 года), чума, желтая лихорадка (и сходные с ней по эпидемиологии лихорадки Марбург и Эбола), холера. В России особо опасными инфекционными заболеваниями считаются также сибирская язва и туляремия.
Способы инфицирования, лечения и профилактики инфекционных заболеваний

Лечение инфекционных заболеваний обычно проводится в специализированных отделениях стационаров, в легких случаях возможно лечение в домашних условиях. Строгое соблюдение противоэпидемического режима является обязательным условием. Современная медицина создала и успешно использует большое число эффективных лекарственных средств. Это антибиотики, вакцины (применяются для профилактики инфекционных заболеваний), иммуноглобулины различного рода, бактериофаги и т.д.
Профилактика инфекционных болезней не менее важна, чем лечение инфекционных заболеваний. Большое значение придается воспитанию чистоплотности у людей. Обыкновенное мытье рук после посещения уборной, выполнения грязной работы, перед едой уже может уберечь от многих кишечных инфекций. Кроме того, источником инфекции могут быть не только места общего пользования, но и деньги, поручни в транспорте, поверхность прилавков и многое другое. Купленные фрукты и овощи могут быть источником гельминтов и других опасных микробов, поэтому их обязательно нужно тщательно вымывать перед употреблением. Инфекционными носителями являются тараканы и грызуны, для борьбы с которыми промышленность производит разнообразные средства, которыми необходимо обрабатывать места их скопления и распространения. Нельзя сбрасывать со счетов комаров и клещей. Эти насекомые особенно опасны, так как переносят не только энцефалит и малярию, но и СПИД вместе с кровью инфицированного человека. Для защиты от клещей и комаров существует множество кремов и аэрозолей для нанесения на одежду, а также фумигаторов и отпугивателей.
Читайте также:

