Пресепсин в ранней диагностике сепсиса
Обновлено: 24.04.2024
Так как развитие сепсиса является грозным осложнением различных заболеваний, актуальным становится использование современных и эффективных маркеров для своевременной диагностики этого состояния. К таким маркерам относится пресепсин.
Согласно данным Всемирной организации здравоохранения сепсис ежегодно развивается более чем у 30 миллионов человек и уносит жизни более 6 миллионов человек. Каждый год сепсисом страдает 3 миллиона новорожденных. Каждая десятая смерть в связи с беременностью и родами происходит по причине материнского сепсиса. Своевременная диагностика этого состояния значительно улучшает прогноз выздоровления, так как появляется время для выравнивания показателей гомеостаза и устранения причины сепсиса до наступления необратимых последствий.
В настоящее время наиболее для диагностики сепсиса активно используются такие показатели, как С-реактивный белок и прокальцитонин. Однако они не имеют 100% специфичности и повышаются также при ожогах, травмах, хирургических вмешательствах и тепловых ударах.
Пресепсин – циркулирующий в крови белок, связанный с механизмом активации фагоцитоза, что повышает его специфичность для диагностики сепсиса. Кроме того, он повышается значительно раньше других маркеров и, за счет короткого периода полураспада, отражает именно текущее состояние пациента. Серьезным преимуществом является также корреляция уровня пресепсина с тяжестью течения сепсиса, что дает возможность контролировать эффективность проводимого лечения.
В случае диагностики неонатального сепсиса важным является то, что на уровень пресепсина не влияют недоношенность и постнатальный период, в отличие от С-реактивного белка и прокальцитонина, которые повышаются у здоровых недоношенных новорожденных.
Необходимо знать, что так как пресепсин фильтруется почками, то его уровень зависит от скорости клубочковой фильтрации – чем она ниже, тем выше показатель. Соответственно его не следует использовать для диагностики у пациентов с почечной недостаточностью.
Учитывая, что исследования пресепсина продолжаются и в настоящее время, рекомендуется использовать его в комбинации с другими маркерами.
информацию о наличии сепсиса, о его тяжести и о текущем прогнозе его развития.
Идеальный маркер сепсиса должен также обеспечивать надежный мониторинг
эффективности терапии и оперативно менять ее тактику.
Традиционные маркеры сепсиса, такие как С-реактивный белок,
прокальцитонин, лактат, эндотоксин и др. не отвечают вышеперечисленным
требованиям. Однако недавние клинические исследования нового биомаркера,
названного пресепсином, показали, что он является многообещающим ранним и
прогностическим маркером сепсиса [6, 7].
Пресепсин (ПСП) – это белок (мол. масса 13 КДа) являющийся N-концевым
фрагментом рецептора макрофагов CD14. CD14 – это белок, существующий в двух
формах: 1) связанной с мембраной (mCD14) и присутствующей на поверхности
макрофагов, моноцитов и гранулоцитов и 2) в растворимой (sCD14, s – soluble,
растворимый), циркулирующей в кровотоке. mCD14 – рецептор, ответственный за
трансдукцию эндотоксинового сигнала внутрь клеток. Выход mCD14 в кровоток и
образование sCD14 связаны с инфекцией и с некоторыми другими патологическими
состояниями. При активации бактериального фагоцитоза sCD14 и mCD14
расщепляются лизосомальными протеиназами с образованием фрагмента, исходно
названного sCD14-subtype (sCD14-ST), а потом переименованного в пресепсин [6, 7].
Один из механизмов образования ПСП связан с бактериальным фагоцитозом и
расщеплением mCD14 лизосомальными ферментам (рис. 1) [8].
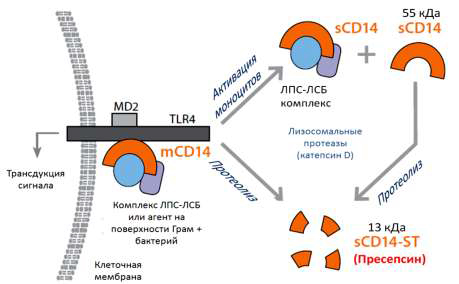
Рис. 1. Механизм образования ПСП.
mCD14 – СD14, связанный с мембраной, sCD14 – растворимый CD14, sCD14-ST – пресепсин, ЛПС –
липополисахарид, ЛСБ – липополисахарид связывающий белок, TLR4 – толл-подобный рецептор 4; MD2 – белок,
связанный с TLR4. Подробности в тексте.
Показано, что ПСП повышается в связи с инфекцией и специфически
продуцируется при сепсисе, связанном с грамотрицательными и
грамположительными бактериями, с грибками, при вирусных инфекция ПСП не
продуцируется [9, 10]. Недавно был разработан новый диагностический инструмент –
хемилюминесцентный иммуноферментный анализатор PATHFAST, который _______за 17
мин проводит полностью автоматические измерения важнейших биомаркеров
различных критических состояний и в особенности – пресепсина.
Эффективность ПСП для диагностики сепсиса. Измерения уровней ПСП при
разных патологических состояниях помощью экспресс-анализатора PATHFAST
показали, что этот маркер является высоко специфическим по отношении к сепсису
[7]. Анализ чувствительности и специфичности ПСП, проведенный в различных
исследованиях, продемонстрировал, что он обеспечивает: 1) раннюю диагностику
сепсиса непосредственно при поступлении пациента, 2) прогнозирование течения
заболевания и 3) оценку риска неблагоприятных исходов. Согласно результатам
клинических исследований уровни ПСП имеют сильную связь со степенью тяжести
сепсиса и 30-дневной смертностью.
В недавнем проспективном исследовании 859 пациентов с ССВО, поступивших
в отделения неотложной терапии (ОНТ) подтверждено, что ПСП – высоко
эффективный биомаркер, действительно пригодный для ранней диагностики сепсиса,
стратификации риска, мониторинга терапии и прогнозирования исходов у септических
пациентов [11]. Данное исследование показало, что одновременное измерение
уровней ПСП и оценка тяжести пациентов с помощью шкал MEDS и APACHE II
значительно улучшает точность прогнозирования развития тяжелого сепсиса.
Предварительные исследования показали также, что ПСП – весьма
перспективный маркер неонатального и педиатрического сепсиса [12].
К сожалению, несмотря на широкое применение современных антибиотиков и
высокотехнологичных методов реанимации, сепсис все еще является главной
причиной смертности пациентов в ОНТ и в ОРИТ, поэтому ранняя диагностика
сепсиса сразу при поступлении пациентов – ключевой момент для повышения
выживаемости таких больных. ПСП - многообещающий маркер для решения этой
Эффективность ПСП для прогнозирования сепсиса. При сепсисе
повышение ПСП сильно связано с повышением риска неблагоприятного исхода, а
снижение – с повышением шансов выживания. Более того, как показано в
специальном исследовании, именно ПСП, по сравнению с другими маркерами
сепсиса, наилучшим образом отражает динамику тяжести сепсиса (рис. 2) [13].
Рис. 2. Динамика ПСП у септических пациентов
с благоприятным исходом (внизу) и у не выживших (вверху).
Недавнее многоцентровое ретроспективное рандомизированное исследование,
в котором наблюдались пациенты, поступившие в ОИТ с сепсисом и септическим
шоком, показало, что уровни ПСП адекватно отражают изменение тяжести патологии
у впоследствии выживших и не выживших пациентов [14].
1.Согласно существующей практике, измерение широко используемых
маркеров сепсиса проводится в центральной лаборатории, что ведет к существенной
задержке получения срочной и жизненно важной диагностической информации.
2. Ни один из ныне широко используемых маркеров сепсиса не сочетает в себе
возможности для ранней диагностики сепсиса, стратификации рисков, с ним
связанных, прогнозирования и мониторинга течения сепсиса.
3. Пресепсин – новый, многообещающий маркер, который позволяет через 17
минут после взятия крови проводить:
а) раннюю и точную дифференциальную диагностику ССВО и сепсиса,
б) оценку тяжести сепсиса,
в) оперативный мониторинг эффективности его терапии,
г) прогнозирование его исхода, особенно эффективное при параллельной
оценке тяжести пациента согласно шкалам APACHEII, SOFA и MEDS.
4. Измерение уровней ПСП возможно оперативно проводить непосредственно
при поступлении пациента в ОНТ, ОИТ, ОРИТ и в операционном блоке (тестирование
Point-of-Care), что обеспечит своевременное принятие обоснованных клинических
Диагностические уровни пресепсина, пг/мл
Умеренный риск развития системой инфекции (тяжелого
сепсиса / септического шока).
Высокий риск 30-дневной смертности, сравнимый с таковым
1. Levy MM, Fink MP, Marshall JC, et al. 2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions
Conference. Crit Care Med. 2003;31(4):1250-6.
2. Bone RC, Balk RA, Cerra FB, et al. Definitions for sepsis and organ failure and guidelines for the use of
innovative therapies in sepsis. The ACCP/SCCM Consensus Conference Committee. American College of
Chest Physicians/Society of Critical Care Medicine. Chest. 1992;101(6):1644-55.
prospectively derived and validated clinical prediction rule. Crit Care Med. 2003;31(3):670-5.
4. Kumar A, Roberts D, Wood KE, et al. Duration of hypotension before initiation of effective antimicrobial
therapy is the critical determinant of survival in human septic shock. Crit Care Med. 2006;34(6):1589-96.
5. Dellinger RP, Levy MM, Rhodes A, et al. Surviving sepsis campaign: international guidelines for
management of severe sepsis and septic shock: 2012. Crit Care Med. 2013;41(2):580-637.
6. Shozushima T, Takahashi G, Matsumoto N, et al. Usefulness of presepsin (sCD14-ST) measurements as
a marker for the diagnosis and severity of sepsis that satisfied diagnostic criteria of systemic inflammatory
response syndrome. J Infect Chemother. 2011;17(6):764-9.
7. Spanuth E, Wilhelm J, Loppnow H, et al. Diagnostic and Prognostic Value of Presepsin (Soluble CD14
Subtype) in Emergency Patients with Early Sepsis Using the New Assay PATHFAST Pesepsin. IFCC World
Lab/EuroMedLab. 2011 May.
8. Naitoh K, Shirakawa K, Hirose J, et al. The new sepsis marker, sCD14-ST (PRESEPSIN), induction
mechanism in the rabbit sepsis models. SEPSIS 2010; poster:P-19.
9. Yaegashi Y, Shirakawa K, Sato N, et al. Evaluation of a newly identified soluble CD14 subtype as a marker
for sepsis. J Infect Chemother. 2005;11(5):234-8.
10. Kojika M, Takahashi G, Matsumoto N, et al. Serum levels of soluble CD14 subtype reflect the APACHE II
11. Liu B, Chen YX, Yin Q, et al. Diagnostic value and prognostic evaluation of Presepsin for sepsis in an
emergency department. Crit Care. 2013;17(5):R244.
12. Mussap M, Puxeddu E, Burrai P et al. Soluble CD14 subtype (sCD14-ST) presepsin in critically ill preterm
newborns: preliminary reference ranges. J Matern Fetal Neonatal Med. 2012;25(Suppl 5):51-3.
13. Endo S, Suzuki Y, Takahashi G, et al. Presepsin as a powerful monitoring tool for the prognosis and
treatment of sepsis: A multicenter prospective study. J Infect Chemother. 2013,
14. Masson S, Caironi P, Spanuth E, et al. Presepsin (soluble CD14 subtype) and procalcitonin levels for
Пресепсин как ранний маркер сепсиса в отделении неотложной помощи: нарративный обзор
- биомаркеры сепсиса 5
- medicina (kaunas) 1
- piccioni a 1
- santoro mc 1
- de cunzo t 1
- tullo g 1
- cicchinelli s 1
- saviano a 1
- valletta f 1
- pascale mm 1
- candelli m 1
- covino m 1
- franceschi f. 1

Диагностика и лечение сепсиса всегда были проблемой для врача, особенно в условиях интенсивной терапии, таких как отделение неотложной помощи (ЭД), и в настоящее время сепсис остается одной из основных причин смертности.
Хотя традиционное определение сепсиса, основанное на критериях синдрома системного воспалительного ответа (SIRS), изменилось в 2016 году, заменено новыми критериями SEPSIS-3, основанными на оценке органной недостаточности, раннее выявление и последующая ранняя присвоенная терапия остаются основной целью лечения сепсиса.
К сожалению, в настоящее время не хватает надежной системы для ранней диагностики сепсиса, потому что обычные диагностические инструменты, такие как культуры, занимают много времени и часто обременены ложноотрицательными результатами, в то время как молекулярные методы требуют специального оборудования и имеют высокие затраты.
В этом контексте биомаркеры, такие как С-реактивный белок (СРБ) и прокальцитонин (РСТ), являются очень полезными инструментами для различения нормальных и патологических состояний, определения тяжести заболевания, руководства лечением, мониторинга терапевтических реакций и прогнозирования прогноза.
Среди новых появляющихся биомаркеров сепсиса пресепсин (P-SEP) представляется наиболее перспективным.
Несколько исследований показали, что уровни P-SEP в плазме увеличиваются во время бактериального сепсиса и снижаются в ответ на соответствующую терапию, причем значения чувствительности и специфичности сопоставимы со значениями PCT. Было показано, что при неонатальном сепсисе P-SEP по сравнению с PCT более эффективен в диагностике и руководстве терапией.
Поскольку при сепсисе уровни P-SEP в плазме увеличиваются раньше, чем у PCT, и поскольку существующие методы позволяют измерять уровни P-SEP в плазме в течение 17 минут, P-SEP представляется биомаркером сепсиса, особенно подходящим для отделения неотложной помощи и интенсивной терапии.
Presepsin as Early Marker of Sepsis in Emergency Department: A Narrative Review - PubMed (nih.gov)
Piccioni A, Santoro MC, de Cunzo T, Tullo G, Cicchinelli S, Saviano A, Valletta F, Pascale MM, Candelli M, Covino M, Franceschi F. Presepsin as Early Marker of Sepsis in Emergency Department: A Narrative Review. Medicina (Kaunas). 2021 Jul 29;57(8):770. doi: 10.3390/medicina57080770. PMID: 34440976; PMCID: PMC8398764.

Ранняя диагностика сепсиса имеет решающее значение для проведения успешной терапии. Применение эффективной антибиотикотерапии в течение первого часа после развития гипотензии при сепсисе связано с выживаемостью в 79,9 %. Каждый час задержки такой терапии в течение первых 6 часов снижает выживаемость на 7,6 %. Согласно статистическому анализу, именно время начала эффективной антибиотикотерапии — самый сильный предиктор исходов. Медианное время для начала эффективной терапии — 6 часов. В США только 50 % пациентов с септическим шоком получают эффективную антибиотикотерапию в течение первых часов после его документирования (данные на 2006 г.).
Врожденный иммунитет — первый барьер для бактериальной инфекции
Продуктом расщепления CD14, задействованного в активации врожденного иммунитета, является растворимый подтип CD14 (sCD14-ST), или пресепсин, который начинает циркулировать после активации защитных механизмов и поэтому является маркером инфекции. Определение концентрации пресепсина может быть полезным для ранней диагностики и прогнозирования системных инфекций у пациентов. Этот биомаркер обладает высокой специфичностью, что доказывается результатами многочисленных экспериментальных и клинических исследований, в которых для сравнения использовался прокальцитонин (ПКТ). Для диагностики некоторых форм маркеры инфекционных заболеваний иногда могут быть бесполезны (инфекции мочевыводящих путей, менингит), но их исследование можно использовать для постановки неточного диагноза.
Острые инфекции довольно часто имеют неясное течение и осложняются синдромом системной воспалительной реакции (SIRS), который в данной ситуации является синонимом сепсиса, хотя стоит помнить, что SIRS может развиваться и без инфекции. Тяжелый сепсис сопровождается полиорганной недостаточностью, часто приводящей к смерти. Широкое разнообразие микроорганизмов и низкая специфичность симптомов часто приводят к нерациональному использованию антибиотиков. Поэтому разработка стратегий диагностики инфекций и оценка их тяжести по-прежнему является для врачей приоритетом. Безусловно лучший способ диагностировать инфекцию — это определить патоген в физиологически стерильной ткани. Типичной иллюстрацией может быть присутствие бактерий в мочевыводящих путях. В то время, как тесты на многие микробы и вирусы все еще разрабатываются, стратегии, основанные на этих тестах, не могут быть разработаны, и неясно, какое место они займут в практической медицине. Таким образом, использование маркеров воспаления может быть полезным для установления или исключения сепсиса, выявления пациентов, которые могут извлечь выгоду из конкретных методов лечения, а также для оценки динамики терапии и тяжести течения.
C-реактивный белок (CРБ) и прокальцитонин (ПКТ) были широко изучены в отношении инфекций, хотя их полезность все еще остается спорной. Врачи интегрировали эти маркеры в свою повседневную практику, ведь CРБ и ПКТ косвенно свидетельствуют о реакции взаимодействия патогена и человека. В ответ на IL-6 (основной инициативный провоспалительный цитокин) печень начинает выработку CРБ, в то время как ПКТ выделяется и печенью, и моноцитами, хотя его функция до сих пор неясна. Несомненно, ПКТ и СРБ являются маркерами SIRS, хотя для ПКТ более характерна бактериальная этиология SIRS.
Немного иммунологии
Пресепсин, растворимый подтип CD14 или sCD14-ST, является продуктом расщепления CD14, который высвобождается после связывания с бактериальным антигеном. Пресепсин стабилен в общем кровотоке и может быть определен автоматическим анализатором.Таким образом, он представляет собой потенциальный биомаркер начальной стадии системной инфекции. Литературные данные показывают, что механизмы образования пресепсина являются специфичными для инфекции. Выживание видов зависит от способности их иммунной системы распознавать патогены и обеспечивать быстрый и эффективный ответ на вторжение.
Такой ответ можно схематически разделить на врожденный и приобретенный. Хоть каждый из них обладает своим набором систем рецепторов, они имеют довольно тесную взаимосвязь. Врожденный и приобретенный иммунитеты соответствуют различным этапам иммунного ответа. Первый полагается на немедленную и эффективную защиту антимикробных пептидов, альтернативного пути комплемента и фагоцитоза. Эти эффекторы позволяют контролировать распространение патогенов.
Активация врожденного иммунитета происходит после распознавания паттерна микроорганизма рецепторами и корецепторами на мембранах моноцитов-макрофагов. Рецепторы врожденного иммунитета генетически детерминированы, крайне консервативны и обладают широким спектром молекул, с которыми они имеют сродство, что и определяет их групповую специфичность. После связывания PAMP с рецепторами эффекторные клетки активируются напрямую без какой-либо предшествующей пролиферации.
Поэтому можно считать, что врожденный иммунитет обеспечивает быстрый и эффективный ответ на микробную инвазию. Активация рецепторов врожденного иммунитета посредством внутриклеточных каскадов индуцирует экспрессию генов, ответственных за развитие дальнейшего иммунного ответа, и генов провоспалительных цитокинов. CD14 распознает различные семейства лигандов, включая липиды, пептидогликан и другие поверхностные структуры грамположительных и грамотрицательных бактерий.
Наиболее изученным PAMP является бактериальный липополисахарид (ЛПС). Для эффективного распознавания ЛПС требуется его ассоциация с сывороточным белком ЛСБ (липопротеид-связывающий белок). Являясь корецептором, CD14 не может самостоятельно запустить сигнальный каскад, поэтому необходимо его сочетание с основным toll-like рецептором (TLR), при котором образуется мультимолекулярный комплекс CD14-ЛПС-ЛСБ, активизирующий внутриклеточный сигналинг.
После активации TLR моноцит-макрофаг фагоцитирует бактериальный паттерн, связанный с рецептором, а CD14 модулирует этот процесс. Далее экспрессия CD14 на мембране моноцитов снижается посредством протеолиза и интернализации, образуя небольшой растворимый пептид.

Продукт расщепления CD14 был назван растворимым CD14-подтипом (sCD14-ST), или пресепсином. Кроме того, sCD14-ST описан как регуляторный фактор. Он может модулировать клеточный и гуморальный иммунный ответ, взаимодействуя непосредственно с Т- и В-клетками. Циркулирование пресепсина может быть расценено как активация системы моноцит-макрофаг. Стоит помнить, что существуют базовая и физиологическая активности этих клеток, которые предполагают наличие пресепсина у здоровых людей. Поэтому концепция этого биомаркера подразумевает, что концентрация пресепсина должна быть определена у здоровых и больных людей, у которых она увеличивается на ранней стадии бактериальной инфекции, и это увеличение должно зависеть от интенсивности врожденного иммунитета.
Пресепсин как ранний маркер при инфекционных заболеваниях
Циркулирующие sCD14 определялись у людей с системной инфекцией, связанной с энтеробактериями, а также у новорожденных и взрослых для оценки тяжести сепсиса. В 2005 году пресепсин был описан как высокоспецифичный маркер в отношении сепсиса.Этот новый биомаркер, обнаруживаемый с помощью обычного иммуноанализа, значительно увеличивается в плазме крови на ранних стадиях сепсиса. Сегодня имеется не так много данных о кинетике пресепсина, о том, как долго устойчив его уровень во время сепсиса и особенностях его колебания. В экспериментальной модели сепсиса на кролике (лигирование и прокол слепой кишки с последующим развитием перитонита) пресепсин обнаруживался в крови животного уже через два часа после начала эксперимента. Было выяснено, что уровень пресепсина повышался раньше, чем IL-6 и ПКТ, с пиком через 3 часа и устойчивым повышением в течение по меньшей мере 5 часов. В другой работе концентрация пресепсина изучалась после стимуляции ЛПС моноцитов, собранных у 5 здоровых добровольцев. В клетках линии THP1 пресепсин был обнаружен через час после воздействия ЛПС, а его концентрация достигла максимума через 3 часа. В течение первого часа на линии PMNC наблюдалась секреция пресепсина одновременно с высвобождением IL-6. Также было описано, что при ожогах уровень пресепсина начинает увеличиваться раньше, чем ПКТ и СРБ, и остается повышенным в течение 7 дней. Все эти результаты подтверждают потенциальную пользу пресепсина в раннем обнаружении инфекционных заболеваний.

Рисунок 1 | Кинетика концентраций пресепсина (ПСП), ФНО-альфа, ИЛ-10, ИЛ-6, ПКТ и СРБ при индукции у лабораторных животных системного воспаления инфекционной природы
Пресепсин в оценке инфекционного поражения
По результатам исследований было установлено, что для выявления пациентов с инфекцией минимальное значение 399 пг/мл имеет хорошую чувствительность (80,3 %) и специфичность (78,5 %), а также лучшую эффективность, нежели другие биомаркеры, в число которых входят CРБ и ПКТ. Однако превосходство пресепсина не было показано во всех исследованиях, что может быть связано с особенностями возбудителя и течением инфекции.
Пресепсин показал лучшую эффективность по сравнению с ПКТ, оценивая 60-дневную летальность у 105 пациентов с сепсисом, но ПКТ достоверно показывал на преддиагностическую точность. Кажется очевидным, что концентрация пресепсина увеличивается в ответ именно на инфекцию, ведь его уровень был значительно ниже у 41 пациента с несептическим SIRS (333,5 пг/мл). Интересно, что у этих пациентов концентрации пресепсина не отличались от 22 нормальных участников (294,2 пг/мл) и 128 контролей (190 пг/мл).
В 83, по сравнению с 106, случаях сепсиса пресепсин обладал хорошей чувствительностью, но посредственной (61,9 %) специфичностью в отношении выявления инфекции при минимальной концентрации 600 пг/мл. Так как CD14 присутствует на мембранах циркулирующих моноцитов, можно предположить, что их количество может влиять на уровень пресепсина. Однако было установлено, что уровень пресепсина не коррелирует с количеством лейкоцитов.

В нескольких исследованиях сравнивались уровни пресепсина у пациентов с положительным и отрицательным посевами крови, и интересно, что пациенты с бактериемией имели более высокие концентрации пресепсина. Также стоит отметить одно исследование, в котором только ПКТ показывал значительную разницу между грамположительными и грамотрицательными результатами посева крови: в последнем он был более высокий уровень.
Ни пресепсин, ни ПКТ не могли дифференцировать инфекцию, вызванную S. aureus, от инфекции, вызванной E. coli. Однако было установлено, что у пациентов с кандидемией по сравнению с пациентами с отрицательным посевом крови уровень пресепсина значительно выше. Это наблюдение подтверждает вероятность влияния природы патогена и степени его инвазии на уровень пресепсина. Как было выявлено в исследованиях несептических пациентов, эффективность пресепсина может снижаться у пациентов с почечными заболеваниями. Также было показано, что оценка пресепсина вместе с ПКТ имеет большую диагностическую ценность, нежели их оценка поодиночке.
Пресепсин в оценке прогноза
Постепенное повышение уровня пресепсина связано со степенью тяжести инфекции. Исследователи из Японии выяснили, что средняя концентрация пресепсина составляет 721 пг/мл для местных инфекций, 818 пг/мл для сепсиса и 1993 пг/мл для тяжелого сепсиса. Пресепсин показал значительную способность диагностировать сепсис и септический шок. Комбинирование определения пресепсина с обычными системами оценки тяжести состояния улучшало их эффективность в выявлении более тяжелых пациентов. Пресепсин также можно использовать для прогнозирования риска смерти: его показатели для определения риска смерти близки к таковым у ПКТ. В заключение стоит еще раз отметить, что пресепсин повышается раньше других маркеров сепсиса до его клинической манифестации, и его повышение не регистрируется при неинфекционных поражениях, а также его можно использовать для оценки динамики тяжести состояния.

Рисунок 2 | Связь уровней пресепсина и показателей тяжести критических пациентов согласно шкалам оценки тяжести критических пациентов

Рисунок 3 | Кинетика уровней пресепсина, ПКТ, ИЛ-6 и СРБ у септических пациентов с благоприятным и неблагоприятным прогнозом течения сепсиса согласно шкале SOFA. А – пресепсин, В – ПКТ, С – ИЛ-6, D – СБР, измерения при поступлении, на 3 и 7 день
Оценить диагностическое значение референсных показателей маркера сепсиса в диагностике синдрома системной воспалительной реакции (ССВР) и сепсиса у пациентов с нозокомиальной пневмонией (НП).
Материалы и методы
В исследование были включены 100 пациентов (68 мужчин; средний возраст 62,1±7,2 лет) с НП, которых распределили на следующие группы: 1-я (n=33) – без ССВР, 2-я (n=29) – с 1-2 критериями ССВР, 3-я (n=38) – с сепсисом, 4-я (n=8) – с тяжелым сепсисом и 5-я (n=3) – с септическим шоком. Результаты анализа пресепсина оценивали в соответствии с технической документацией: 300 пг/мл – системная инфекция (сепсис) возможна; >500 пг/мл – умеренный риск развития системной инфекции (тяжелый сепсис); >1000 пг/мл – высокий риск развития системной инфекции (тяжелый сепсис/септический шок). Диагностическую значимость уровня пресепсина определяли с помощью построения ROC кривых и измерения площади под кривой (area under the curve – AUC)
Значения AUC в первых трех группах составили 30,1%, 44,4% и 64,5% и указывали на низкое диагностическое значение концентрации пресепсина. AUC была достаточно высокой (75,2%) только у пациентов с тяжелым сепсисом. Выявлена статистически значимая корреляционная связь между уровнями пресепсина и сывороточного креатинина (r=0,439; р Заключение
Результаты ROС-анализа у пациентов с НП свидетельствует о невысоком диагностическом значении референсных показателей маркера сепсиса пресепсина у больных с умеренно выраженными признаками ССВР. Информативность данного показателя повышалась у пациентов с принаками тяжелого сепсиса. Интерпретировать содержание пресепсина у пациентов с НП следует с учетом комплекса клинических и лабораторно-инструментальных данных.
Нозокомиальная пневмония (НП) является одной из наиболее распространенных нозокомиальных инфекций, возникающих в отделении реанимации и интенсивной терапии (ОРИТ) [1]. Согласно международным исследованиям смертность от НП на фоне искусственной вентиляции легких достигает 4,4% (95% доверительный интервал [ДИ] 1,6-7,0) на 30-й день и 5,9% (95% ДИ 2,5-9,1) на 60-й день [2]. НП сопровождается развитием системной воспалительной реакции, а также приводит к развитию сепсиса, что требует быстрой диагностики и адекватной антибактериальной терапии (АБТ). Хотя смертность пациентов с НП и сепсисом постепенно снижается, она по-прежнему остается высокой [3].
Высокий уровень смертности от сепсиса в определенной степени связан с трудностями его диагностики [4,5]. Клинические критерии характеризуются низкой чувствительностью и специфичностью [6], что может приводить как к гипердиагностике, так и гиподиагностике сепсиса. Критерии диагностики и классификации сепсиса были предложены на конференции American College of Chest Physicians (ACCP)/S):1–112. ociety of Critical Care Medicine (S):1–112. CCM) еще в 1992 г. Последние поправки в данные критерии были внесены в марте 2016 г., в частности было исключено понятие “тяжелого сепсиса” [7,8]. Особую сложность представляют клинические ситуации, когда существует риск развития раннего послеоперационного сепсиса, например, после обширных хирургических вмешательств (абдоминальных, кардиохирургических, торакальных операций) [9].
Для послеоперационного периода характерно развитие синдрома системной воспалительной реакции (ССВР), который зависит от типа и объема оперативного вмешательства, а также возможных интраоперационных осложнений. Его бывает сложно отличить от раннего сепсиса на фоне НП или других инфекций [1013]. Поэтому необходим универсальный диагностический маркер, который позволил бы клиницисту судить о наличии сепсиса на фоне различных инфекционных осложнений, в частности НП. С этой целью в настоящее время используют С-реактивный белок и прокальцитонин. Изучается также диагностическое значение лейкоцитарного индекса интоксикации, фактора некроза опухоли-α, интерлейкина-6 [14]. На данные маркеры возлагались большие надежды, однако все они имеют ряд недостатков и не позволяют своевременно диагностировать ранний послеоперационный сепсис 15.
Одним из современных маркеров сепсиса является пресепсин – растворимый аминоконцевой фрагмент кластера дифференцировки (CD) маркерного белка CD14. Пресепсин высвобождается в кровоток при активации моноцитов. В доклинических и клинических исследованиях было показано, что он является высокочувствительным и высокоспецифичным маркером сепсиса. Однако чувствительность и специфичность пресепсина в ранней диагностике сепсиса, а также возможность использования биомаркера для оценки его тяжести, динамики состояния пациента на фоне лечения и прогноза остаются неясными. Мало изучено влияние сопутствующей патологии, медикаментозной терапии, генетических факторов на уровень пресепсина [18,19].
Целью исследования было оценить диагностическое значение референсных значений уровня пресепсина в диагностике ССВР и сепсиса у пациентов с НП.
Материал и методы
В ретроспективное исследование включали пациентов с НП, которые находились в отделениях реанимации и интенсивной терапии университетской клинической больницы 1 Первого МГМУ им. И.М. Сеченова. Диагноз НП №1 им. Н.И. Пирогова. Рациональная фармакотерапия в устанавливали в соответствии с клиническими рекомендациями (Нозокомиальная пневмония у взрослых, 2016 г.) [20], сепсиса – на основании критериев ACCР/S):1–112. CCM 2001 г. [21]. Пациенты с установленным диагнозом сепсиса получали терапию согласно стандартам и протоколам ведения больных сепсисом (S):1–112. urviving S):1–112. epsis Campaign, 2012 г.).
Концентрацию пресепсина в крови определяли в экспресс-лаборатории УКБ 1 методом иммунохемилюми№1 им. Н.И. Пирогова. Рациональная фармакотерапия в несцентного анализа (автоматический анализатор PATHFAS):1–112. T LS):1–112. I Medience Corporation). Результаты интерпретировали в соответствии с технической документацией: 300 пг/мл – системная инфекция (сепсис) возможна; >500 пг/мл – умеренный риск развития системной инфекции (тяжелый сепсис); >1000 пг/мл – высокий риск развития системной инфекции (тяжелый сепсис/септический шок).
Анализировали следующие переменные: возраст, пол, наличие и характер оперативного вмешательства, уровень пресепсина, длительность искусственной вентиляции легких (ИВЛ), результаты микробиологического исследования, клиренс креатинина и летальность.
С помощью ROC анализа площади под кривой оценивали диагностическое значение уровня пресепсина при различных клинических состояниях [22]. При анализе площади под кривой (AUC ROC) использовали следующие значения для определения диагностического значения модели: 50-60% – неудовлетворительное, 60-70% – среднее, 70-80% – хорошее, 80-90% – очень хорошее, 90-100% – отличное.
Статистический анализ выполнен с помощью пакета статистических программ IBM S):1–112. PS):1–112. S):1–112. S):1–112. tatistics 18.0. Данные представлены в виде средних значений и стандартных отклонений, медиан и интерквартильного размаха. Доверительные интервалы для частоты рассчитывали на основе биномиального распределения. Достоверность различий частот определяли при помощи критерия χ2 (для таблиц 2×2 – в точном решении Фишера). Достоверность различий средних арифметических значений в группах определяли при помощи дисперсионного анализа. Поскольку величина коэффициента эксцесса у пресепсина достаточно большая, даже в группе более 30 человек использование параметрических методов статистики может быть некорректным. Поэтому помимо дисперсионного анализа, использовали непараметрические методы, определяли достоверность различия средних рангов между двумя группами с помощью критерия U Mann-Whitney-Wilcoxon, а между тремя и более группами с помощью критерия Kruskal–Wallis. Различия считали статистически достоверными при р
Результаты
В ретроспективное исследование были включены 100 пациентов с НП, которых распределили на следующие группы: 1-я – отсутствие критериев ССВР, 2-я – наличие 1-2 критериев ССВР, 3-я – сепсис, 4-я – тяжелый сепсис, 5-я – септический шок (табл. 1). В группах пациентов без ССВР и с 1-2 критериями ССВР уровень пресепсина был достоверно ниже, чем в группах пациентов с сепсисом, в то время как между группами пациентов с сепсисом, тяжелым сепсисом и септическим шоком он существенно не различался (табл. 2).
Уровень пресепсина не зависел от локализации дополнительного очага инфекции (табл. 3). Исклю чение составили пациенты с сочетанием НП и нозокомиального трахеобронхита, ассоциированного с проведением ИВЛ, у которых уровень пресепсина был достоверно выше, чем в других группах (р=0,029).
Также был проведен анализ уровня пресепсина у пациентов, перенесших различные типы оперативных вмешательств (табл. 3). У больных, которым были выполнены кардиохирургические и торакальные вмешательства, а также у пациентов, находившихся в отделении гнойной хирургии, уровень пресепсина был достоверно выше, чем у других больных (р=0,011, р=0,019 и р=0,002, соответственно) (табл. 3). В то же время он не отличался между указанными группами (р=0,712, р=0,885 и р=0,658 соответственно).
| n | М±m (пг/мл) | р* | |
|---|---|---|---|
| Примечание: *Kruskal–Wallis | |||
| Инфекционный очаг | |||
| Нозокомиальный бронхит | 16 | 1926,4±1280,8 | 0,029 |
| Перитонит | 5 | 1543,9±2778,9 | 0,955 |
| Невыявленный очаг инфекции | 18 | 1018,3±1273,1 | 0,503 |
| Инфекции области хирургического вмешательства | 13 | 1687,0±1283,0 | 0,786 |
| Характер оперативного вмешательства | |||
| Кардиохирургические операции | 31 | 1255,0±827,0 | 0,011 |
| Абдоминальные операции | 34 | 1489,9±544,5 | 0,019 |
| Торакальные операции | 18 | 526,6±422,0 | 0,578 |
| Операции на крупных сосудах и аорт | 10 | 633,4±422,0 | 0,425 |
| Санация гнойного очага в отделении гнойной хирургии | 11 | 1456,0±388,0 | 0,002 |
AUC, рассчитанная с помощью ROC-анализа, у больных НП без ССВР и с 1-2 критериями ССВР составила 30,1% (95% ДИ 19,7-40,5) и 44,4% (95% ДИ 32,056,1), соответственно. что указывало на низкое диагностическое показателя при данных состояниях (рис. 1). У пациентов с сепсисом значение AUC достигло 64,5% (95% ДИ 51,6-71,4), что также свидетельствовало о невысоком диагностическом значении концентрации пресепсина. Значение AUC было диагностически значимым только у пациентов с развернутой клинической картиной тяжелого сепсиса – 75,2% (95% ДИ 65,0-85,1). У 3 пациентов с септическим шоком значение AUC не рассчитывали.
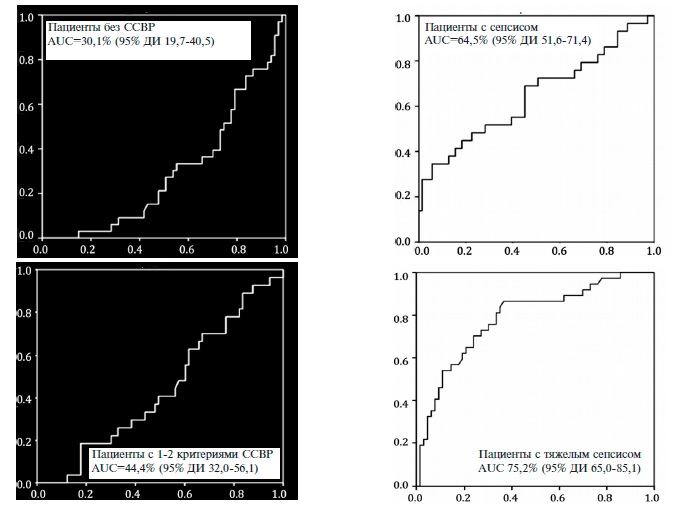
Рис. 1. Результаты RОCОВЕТ анализа уровня пресепсина в различных группах пациентов с НП
Результаты ROC-анализа также показали, что уровень пресепсина не позволял с достаточной точностью предсказать относительный риск летального исхода (AUC 65,4%; 95% ДИ 54,6-76,2).
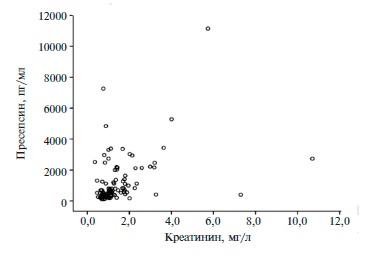
Рис. 2. Зависимость уровня пресепсина от уровня креатинина
У пациентов, перенесших различные оперативные вмешательства и находящихся на искусственной вентиляции легких в отделении интенсивной терапии, значительно повышается риск развития НП и сепсиса. В данной ситуации необходим точный диагностический маркер, позволяющий диагностировать сепсис, развившийся на фоне НП. Соответственно, целесообразно оценить возможность применения заявленных производителем референсных значений пресепсина с дифференциально-диагностической целью в данной когорте пациентов. Однако в большинстве исследований референсные значения данного маркера определяли у здоровых добровольцев. Так, в исследованиях D. Giavarina и соавт. [23] и С. Chenevier-Gobeaux и соавт. [24] у пациентов без ССВР референсные значения пресепсина не превышали 184 и 202 пг/мл, соответственно. Однако они не анализировались у больных с очагом инфекции, у которых отсутствовал ССВР или имелись только 1-2 критерия ССВР. Кроме того, во многих исследованиях сравнивали значение уровня пресепсина и других общепринятых маркеров – С-ре ак тивного белка и прокальцитонина [19].
Полученные нами данные свидетельствуют о невысоком значении референсных значений концентраций пресепсина в диагностике сепсиса у пациентов с НП в обычной клинической практике. В связи с этим при интерпретации содержания пресепсина следует учитывать как клинические, так и лабораторно-инструментальные данные. Необходимо проведение дополнительных исследований для изучения уровня пресепсина у пациентов с предполагаемым сепсисом на фоне НП или других инфекционных осложнений (перитонита, медиастинита, трахеобронхита и др.), так как он может отличаться у больных разного профиля. В двух исследованиях референсные значения уровня пресепсина у пациентов, которым проводилась ИВЛ, и больных с интрабдоминальными инфекциями были сопостави с таковыми у пациентов с сепсисом [25,26]. Наши данные демонстрируют высокое диагностическое значение концентрации пресепсина у пациентов с НП, сочетавшейся с ИВЛ-ассоциированным трахеобронхитом и сепсисом. В исследовании J. Bojan и соавт. была отмечена высокая информативность уровня пресепсина у пациентов с НП, развившейся на фоне ИВЛ, и сепсисом [27].
Полученные нами данные во многом согласуются с результатами исследований, продемонстрировавших четкую зависимость между сывороточными уровнями креатинина и пресепсина у пациентов с нарушением функции почек [28,29]. Наличие такой связи свидетельствует о необходимости более тщательного изучения содержания пресепсина у пациентов с нарушением функции почек, в частности с острым почечным повреждением, развившимся в раннем послеоперационном периоде или индуцированным сепсисом, при проведении сеансов заместительной почечной терапии.
Наше исследование имеет ряд ограничений, основным из которых является ретроспективный дизайн. Кроме того, мы не оценивали концентрацию пресепсина в динамике.
Заключение
Результаты ROС-анализа свидетельствует о невысоком диагностическом значении референсных показателей маркера сепсиса пресепсина у больных с умеренно выраженными признаками ССВР на фоне НП, хотя информативность показателя повышалась у пациентов с принаками тяжелого сепсиса. Интерпретировать содержание пресепсина у пациентов с НП следует с учетом других клинических и лабораторно-инструментальных данных.
Читайте также:

