Презентация инфекции мочевыводящих путей pptx
Обновлено: 12.05.2024
Презентация на тему: " Инфекция мочевыводящих путей Зав. кафедрой проф. д.мед.н. Чурилина А.В. Кафедра педиатрии 2 Донецкий национальный медицинский Университет им. М.Горького." — Транскрипт:
1 Инфекция мочевыводящих путей Зав. кафедрой проф. д.мед.н. Чурилина А.В. Кафедра педиатрии 2 Донецкий национальный медицинский Университет им. М.Горького
2 Пиелонефрит (ПН) – неспецифическое микробно-воспалительное заболевание почек с преимущественным поражением чашечно- лоханочного аппарата и туболоинтерстициальной ткани, связанное с инфекцией мочевыводящих путей. Механизмы развития: –Гематогенно –Лимфогенно –Восходящий путь Инфекция мочевыводящих путей – понятие инфицированности органов мочевыводящей системы без уточнения уровня поражения. Рефлюкс-нефропатия – состояние, в основе развития которого лежит сочетание дисэмбриогенеза мочевыводящих путей и определённых участков нервной системы с нарушением структуры почечной ткани. Характеризуется развитием хронического атрофического ПН на фоне пузырно-мочеточникового рефлюкса. Обструктивные уропатии – группа урологических заболеваний, которые сопровождаются нарушением оттока мочи и повышением внутрилоханочного давления, расширением чашечно-лоханочного сегмента, развитием вторичного ПН с постепенной атрофией почечной паренхимы.
3 Классификация пиелонефрита Форма: –первичный (необструктивный) –вторичный (обструктивный). Течение: –острый –хронический: а) рецидивирующий б) латентный. Активность: –активная фаза (I, II, III степень активности) –частичная клинико-лабораторная ремиссия –полная ремиссия. Функция почек: –без нарушения –с нарушением –ХПН
4 Острый ПН – при длительности его течения до 6 месяцев. Хронический ПН – течение процесса более 6 месяцев или обострение заболевания в течение этого периода не менее 2 раз. Рецидив ПН документируется при наличии, кроме клинико-лабораторных симптомов, того же возбудителя, что и при первом эпизоде заболевания. Реинфекция – выявление другого возбудителя при бактериологическом исследовании мочи.
5 Первичный ПН – при использовании современных методов диагностики не удаётся определить причины фиксации микроорганизмов в туболоинтерстициальной ткани почек (т.е. нарушений уродинамики). Вторичный ПН – известны предрасполагающие факторы для развития воспалительного процесса (чаще аномалии развития).
6 Вторичный ПН Обструктивный ПН - развивается на фоне органической или функциональной обструкции мочевыводящих путей. Необструктивный ПН – развивается при дисметаболических нефропатиях, иммуннодефицитных состояниях, почечном дисэмбриогенезе и т.д. Обструкция: 1. Функциональный характер при: нейрогенных нарушениях мочеиспускания пузырно-мочеточниковом рефлюксе врождённых нервно-мышечных дефектах лоханочно- мочеточникового соединения, мочеточников, мочевого пузыря. 2. Органический характер при: аномалиях развития мочевой системы интрапузырных обструкциях (контрактура шейки мочевого пузыря, дивертикулы, стеноз мочеиспускательного канала) в результате травм при сдавлении опухолью, конкрементами.
9 Пузырно-мочеточниковй рефлюксПолное удвоение мочеточника
10 СТЕПЕНИ АКТИВНОСТИ ОСТРОГО ПИЕЛОНЕФРИТА (Возианов А.Ф., Майданник В.Г., 2002) Симптомы I степеньII степеньIII степень Симптомы интоксикации нет или незначительны умеренныезначительно выражены Лейкоцитоздо 10 Г/л11-14 Г/л15 Г/л и более СОЭдо 15 мм/час16-24 мм/час25 мм/час и более Лихорадканет или субфебрильная до 38,5 Свыше 38,5 С
11 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ГЛОМЕРУЛОНЕФРИТА И ПИЕЛОНЕФРИТА Симптом ГломерулонефритПиелонефрит ОтекиХарактерныНет ГипертонияХарактернаНет ГематурияХарактернаНет ЛихорадкаНе характернаХарактерна Дизурические явленияНе характерныХарактерны Положительный симптом Пастернацкого Не характеренХарактерен Положительные мочеточниковые точки Не характерныХарактерны Анализ мочиПротеинурия Гематруия Цилиндрурия Бактерурия лейкоцитурия
12 Диагностические критерии Основные: –боль в животе или пояснице –интоксикационный синдром (повышение температуры тела, бледность кожных покровов, тошнота, рвота, миалгии, артралгии) –дизурические расстройства (императивные позывы, поллакиурия, энурез, никтурия, натуживание, зуд при мочеиспускании). Дополнительные: –острое или постепенное начало –предшествующая за 7-21 день инфекция или переохлаждение, стресс –явления дегидратации –ведения об аномалиях развития мочевой системы у пациента. Клинические критерии
13 Диагностические критерии Изменения в анализе крови (ускоренное СОЭ, нейтрофильный лейкоцитоз, положительные острофазовые показатели, повышение уровня СРБ, повышение титров антибактериальных антител, бактериемия). Изменения в анализе мочи –основные: рН мочи >6,5 нейтрофильная лейкоцитурия микропротеинурия (менее 1г/л) бактериурия (более 100 тыс. микробных тел в 1 мл мочи) –дополнительные: гипостенурия снижение осмолярности мочи (
14 ЛЕЧЕНИЕ ПИЕЛОНЕФРИТОВ I степень активности - стол 5. II-III степени активности - стол 7, без ограничения белка на 1 неделю, затем стол 5. При всех степенях - контрастная диета: чередовать белковую пищу (кислая реакция мочи) и растительную (щелочная); обильное питье. Диета при пиелонефритах
15 І. Антибактериальная терапия. Антибиотики (цефалоспорины, аминогликозиды защищенные), пенициллины. Уроантисептики: –нитрофурановые (фурадонин, фурагин); –нефторированые хинолы: –оксихинолиновые (5-НОК, нитроксолин); –препараты налидиксовой кислоты (неграм, невиграмон, грамурин); –препараты пипемидиновой кислоты (палин); –фторированые хинолы (фторхинолы): ципролет, таривид, офлоксацин, норфлоксацин. Это группа резерва при пиелонефрите, назначаются при неэффективности других антибактериальных препаратов, строго по инструкции (есть ограничения по возрасту); –сульфаниламиды (бисептол, гросептол) – крайне редко. На первый курс назначаются (курс 7-14 дней): I степень активности - 1 антибиотик внутрь (у старшего возраста), в/м – у остальных. II- III степени активности - 1 антибиотик в/м и 1 уроантисептик внутрь. На остальные курсы по 1 уросептику. При остром пиелонефрите проводится 4-6 курсов антибактериальной терапии При хроническом пиелонефрите курсов (со сменой препарата) При назначении антибиотиков – парентерально – ступенчатая терапия. ЛЕЧЕНИЕ ПИЕЛОНЕФРИТОВ Медикаментозное лечение
16 ЛЕЧЕНИЕ ПИЕЛОНЕФРИТОВ Антибактериальная терапия. Патогенетическая, посиндромная терапия. Детоксикационная терапия при необходимости: мл/кг в/в капельно: реополиглюкин 10 мл/кг 5 % раствор глюкозы : физиологический раствор = 1 : 1 кокарбоксилаза витамин С. Уменьшение воспаления (НПВП – селективный ингибитор ЦОГ-2) – 10 суток при остром ПН, – при хроническом. Ренопротекторные препараты при необходимости при процессе дольше 6 месяцев (ингибиторы АПФ). Медикаментозное лечение
19 Применяется как следующий этап лечения (после приёма терапевтических доз антибактериальных препаратов) при риске рецидива ПН, хроническом ПН, при наличии врождённых аномалий мочевыводящей системы, урогенитальной инфекции, нейрогенном мочевом пузыре, сахарном диабете, длительной иммобилизации. ЛЕЧЕНИЕ ПИЕЛОНЕФРИТОВ Медикаментозное лечение Профилактичская терапия

№ слайда 1
ИНФЕКЦИЯ МОЧЕВЫХ ПУТЕЙ к.м.н. Постникова Г.А. Кафедра госпитальной терапии КГМА

№ слайда 2
Классификация инфекции мочевых путей По типу возбудителя: бактериальная (обычно >100 тысяч в 1 мл мочи, а при наличии острых симптомов – более 1000), реже - микобактериальная, грибковая, хламидийная и др. По локализации: Инфекции нижних мочевых путей: уретрит, цистит, простатит Инфекции верхних мочевых путей: пиелонефриты

№ слайда 3
Неосложненные инфекции мочевых путей: Неосложненные инфекции мочевых путей: Нормальные мочевые пути Нормальная функция почек Осложненные ИМП: * Патология мочевых путей (камни, стриктуры, рефлюксы, наличие постоянного катетера) * Нарушение защитных механизмов (сахарный диабет, иммунодепрессивные состояния) * Нарушение функции почек (ОПН, ХПН) * Госпитальная инфекция (синегнойная палочка, золотистый стафилококк) * Все лица мужского пола

№ слайда 4
Возбудители ИМП В 70-90% случаев - Escherichia coli В 5-20% - Staphylococcus saprophyticus У пациентов с осложнённой ИМП или при наличии факторов риска (пребывание в больнице, катетеризация мочевого пузыря, сахарный диабет) – Proteus mirabilis, Klebsiella spp., Enterococcus

№ слайда 5

№ слайда 6
Лечение острого цистита у небеременных женщин Препараты выбора: - Фторхинолоны (норфлоксацин 0,4 х 2 р) 7-10 дней - Амоксиклав 0,375 х 3 р – 5 дней, - Цефалоспорины 2 поколения – Цефаклор 7 дней Альтернативные средства: -Нитрофураны (Фурагин, фурадонин 0,1 х 3 р) – 3-10 дн, -Хинолоны (нитроксолин 0,1 х 3 р, палин 0,4 х 2 р) – 3-10 дн Фосфомицин 3,0 - однократно ***Ко-тримоксазол 0,48 х 2 р - 3 дня Дополнительно: обильное питьё, растительные уроантисептики (толокнянка, брусничный лист, клюквенный морс), спазмолитики (но-шпа по 2 т х 3 р или цистон по 2 т х 3 р)

№ слайда 7

№ слайда 8
Лечение цистита у беременных 7-10 дневный курс Амоксициллина или амоксиклава; или фосфомицин - однократно + Растительные уроантисептики (канефрон по 50 капель или 2 т х 3 р) *Фторхинолоны, сульфаниламиды – противопоказаны Обследование: консультация гинеколога, УЗИ почек, Общий ан. мочи - еженедельно, Бак. посев мочи до и после лечения

№ слайда 9

№ слайда 10
Классификация пиелонефрита Острый, хронический Одно- двусторонний Первичный (необструктивный) Вторичный (на фоне нарушения уродинамики) Осложнения: 1)Гнойные: абсцесс, карбункул почки, апостематозный нефрит, некротический папиллит. * Паранефрит. ОПН. Бактериальный шок. 2)Осложнения хр. пиелонефрита: Вторично-сморщенная почка. ХПН. Симптоматическая АГ. Вторичное кистообразование. Вторичное камнеобразование.
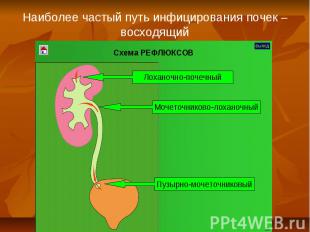
№ слайда 11
Наиболее частый путь инфицирования почек – восходящий

№ слайда 12
Факторы, способствующие развитию пиелонефрита Женский пол, беременность, роды Детский возраст Старческий возраст Наличие аденомы предстательной железы Катетеризация мочевых путей Нарушения обмена (сахарный диабет, подагра) Лечение иммунодепрессантами (кортикостероиды, цитостатики)

№ слайда 13
Клиника пиелонефрита Боли в поясничной области, при сопутствующем цистите - дизурия Лихорадка - часто фебрильная; Симптомы интоксикации: тошнота, рвота, г/боль. Обезвоживание, снижение АД Мочевой синдром с лейкоцитурией, бактериурией, микрогематурией. В ан. крови: ↑ СОЭ, лейкоцитоз со сдвигом формулы влево, в тяжёлых случаях анемия, повышение азотемии.

№ слайда 14
Обследование больных с клиникой пиелонефрита ОАМ, ан. по Нечипоренко, бак. посев мочи Общий ан. крови, мочевина, креатинин крови Консультация гинеколога, для мужчин – уролога УЗИ почек в первый же день - для исключения обструкции мочевых путей При расширении ЧЛС – консультация уролога (или хирурга), показано рентгенологическое исследование (в/в урография, при наличии противопоказаний – обзорная R-графия МВП)

№ слайда 15
Лечение пиелонефрита При наличии фебрильной лихорадки: экстренная госпитализация, дезинтоксикационная инфузионная терапия Парентеральное введение двух антибиотиков: цефалоспорин 2-3 поколения + фторхинолон, аминопенициллин, или аминогликозид: Цефтриаксон 1,0 х 2 р + ампициллин 1,0 х 4 р в/м или амоксиклав 1,2 х 2 р в/в (или в таб. 0,625 х 3 р), или левофлоксацин 0,5 х 1 р, пефлоксацин 0,4 х 2 р, цифран 0,2 х 2 р. Длительность антимикробной терапии – 2-3 недели (два курса антибиотиков)

№ слайда 16
Противорецидивная терапия Растительные уроантисептики 3-6 месяцев толокнянка, фитолизин, канефрон по 50 капель или 2 таб х 3 р, далее – по 10 дней каждого месяца Антимикробная противорецидивная терапия *Прерывистая: по 5-7-10 дней каждого месяца - 3 мес: Фурагин 0,1 х 3р, ципрофлоксацин 0,25 х 2 р, Палин 0,4 х 2 р, нитроксолин по 2 т х 3 р *Непрерывная противорецидивная терапия в течение 1-6 мес: 1 таб фурагина(0,05-0,1) или ½ таб норфлоксацина (нолицина) на ночь

№ слайда 17
Лечение пиелонефрита беременных В 1 триместре – Аминопенициллины и канефрон Во 2-3 тр. – аминопенициллины, цефалоспорины 2-4 поколения; нитрофураны (осторожно) Препараты резерва – азтреонам, имипенем Лечение пиелонефрита у больных ХПН Исключают нефротоксичные препараты: аминогликозиды, сульфаниламиды. Нежелательны нитрофураны. Применяют: Аминопенициллины (обычные дозы). Цефалоспорины и фторхинолоны (дозы ↓ в 2 р)

№ слайда 18
Мочекаменная болезнь в ОВП *По химическому составу (условно): Уратные камни (образуются в кислой моче) Оксалаты кальция (в щелочной моче) Фосфаты (в щелочной моче) Смешанные камни (их абсолютное большинство) Факторы, способствующие камнеобразованию: - Ограничение питья, особенности диеты Низкий диурез Перенасыщение мочи солями (подагра) Инфекция мочевых путей Дефицит в моче ингибиторов кристаллизации

№ слайда 19
Заболевания и состояния, предрасполагающие к нефроуретеролитиазу: * Гиперурикемия (подагра, миелобластозы) * Гиперпаратиреоз, интоксикация витамином Д * Врожденные тубулопатии * Застой мочи (нарушение оттока) * Вегетарианская диета * Повышенное потребление аскорбиновой к-ты * Болезни ЖКТ с поносами * Отягощённая наследственность

№ слайда 20
Осложнения МКБ Калькулезный пиелонефрит, ХПН Пионефроз (при обструкции МВП), уросепсис Почечная колика – внезапная сильная боль в поясничной области или по ходу мочеточника, вызванная прохождением по мочеточнику конкремента, конгломерата солей (или тканевого детрита, гноя, сгустка крови) Факторы, провоцирующие почечную колику: длительная ходьба, бег, тряская езда, тяжелая физ.нагрузка, снижение питьевого режима

№ слайда 21
Клиника почечной колики Интенсивные приступообразные боли в поясничной области, перемещающиеся вниз с иррадиацией в половые органы, учащением позывов к мочеиспусканию, макрогематурией; рефлекторной тошнотой и рвотой, позывами к дефекации. Больной беспокойный, безуспешно мечется в поисках положения, облегчающего боли. Лихорадка, лейкоцитоз - нехарактерны

№ слайда 22
Помощь при почечной колике Спазмолитики и анальгетики: Баралгин 5 мл - в/в; но-шпа 2%-2,0 в/в, платифиллин 0,2-1,0 в/м, анальгин 50%-2,0 в/м Горячая ванна (39-40 градусов), грелка Обильное питьё После снятия болевого синдрома: Консультация уролога (общие ан. мочи и крови, креатинин, мочевина, мочевая кислота, общий кальций сыворотки крови. УЗИ почек и мочевого пузыря, обзорная R-графия мочевых путей, в/в урография)

№ слайда 23
Лечение МКБ тактику определяет только уролог * Оперативное лечение: Уретеролитотомия, Дистанционная и контактная литотрипсия * Консервативная терапия: Облегчение отхождения конкремента, Растворение конкремента, Профилактика камнеобразования

№ слайда 25
Уратный литиаз: ощелачивание мочи, ограничение мяса и алкоголя, при гиперурикемии – аллопуринол. Прием препаратов с цитратами: магурлит, уралит-U, блемарен, солуран Уратный литиаз: ощелачивание мочи, ограничение мяса и алкоголя, при гиперурикемии – аллопуринол. Прием препаратов с цитратами: магурлит, уралит-U, блемарен, солуран Кальциевый литиаз: подкисление мочи, гипотиазид 25-50 мг/сутки, окись магния, препараты фосфора, ограничение фруктов, овощей, салата Оксалатный литиаз: пиридоксин (вит. В6), окись магния, препараты фосфора, при поносах – холестирамин, ограничение жиров в диете, мяса, щавеля, салата, томатов, картофеля Выведению камней способствуют препараты спазмолитического и мочегонного действия: цистенал, олиметин, марелин, фитолизин

Первый слайд презентации: Инфекции мочевыводящих путей
Доцент кафедры педиатрии лечебного факультета, к.м.н. Лиханова М.Г.

Слайд 2: Микробно-воспалительные заболевания органов мочевой системы
Статистика ВОЗ : 1-ое место – заболевания органов дыхания 2-ое место – заболевания органов мочевой системы В структуре болезней органов мочевой системы около 80 % приходится на долю ИМВП

Слайд 3: Анатомо-физиологические особенности мочевой системы детей
Слайд 4: Анатомические особенности:
- внутрипочечное расположение лоханки (до 5 лет) сочетается с особенностями отхождения мочеточника (мочеточник и лоханка соединены под прямым углом), что создает условия для нарушения пассажа мочи; - мочеточник у новорожденных избыточно развит, в поясничном отделе значительно расширен, имеет коленообразные изгибы; - стенки мочеточника и лоханки развиты слабо, мышечные и эластические волокна их тонкие, иногда гипотоничны; - недостаточное развитие нейромышечного аппарата мочеточников и мочевого пузыря предрасполагает развитию ПМР;
Слайд 5: Анатомические особенности:

Слайд 6: Реабсорбция и секреция электролитов:
- реабсорбция натрия у новорожденных происходит очень интенсивно, экскреция составляет лишь 1/5 аналогичной величины у взрослых при пересчете на поверхность тела – это объясняет склонность к возникновению отеков; - незрелость эпителия дистального канальца ↓ обуславливает низкую секрецию ионов водорода и низкую реабсорбцию ионов гидрокарбоната ↓ почки ребенка неспособны эффективно компенсировать развивающийся по тем или иным причина ацидоз;

Слайд 7: Общий анализ мочи – надежный, неинвазивный и эффективный способ исследования в клинических лабораториях
Получение информации для постановки диагноза; Скрининг среди населения для выявления бессимптомных, врожденных и наследственных заболеваний; Контроль за эффективностью лечения. Моча – раствор, в котором 96% приходится на долю воды и 4% составляют растворенные вещества.

Слайд 8
Норма Патология Цвет, обусловлен наличием урохрома и уробилина. Желтого цвета - бледная при сахарном диабете, болезнях почек. - темно-желтая (очень концентрированная моча) - желто-бурая (в присутствии билирубина) - красная (при наличии крови или гемпроизводного фермента, уратов или красящих пищевых веществ) - пурпурная или цвета портвейна (при наличии порфиринов) - черной (в присутствии меланина)

Слайд 9

Слайд 10

Слайд 11: Инфекция мочевыводящих путей
Инфекция мочевыводящих путей (ИМВП) — термин, обозначающий инфекцию во всем мочевом тракте человека. Инфекция мочевыводящих путей относится к наиболее распространенным заболеваниям, встречающимся в детском возрасте. Высокая частота распространения (около 1000 случаев на 100 000 населения) обусловливает не только медицинскую, но и экономическую значимость данной проблемы.

Слайд 12: ИМВП
При инфекции верхних мочевыводящих путей значимым является пиелонефрит, который составляет 30% от всех инфекций мочевого тракта. Инфекция нижних мочевых путей представлена циститом и уретритом.

Слайд 13: Эпидемиология ИМВП
Эпидемиология ИМВП различна в разных возрастных группах в зависимости от пола. В период новорожденности и в грудном возрасте инфекции чаще встречаются у мальчиков, что обусловлено наличием врожденных пороков развития мочевыделительного тракта. В возрасте от 2 до 15 лет в группе детей, страдающих ИМВП, преобладают девочки (6:1). Около 2-5 % случаев ИМВП у девочек приходится на школьный возраст.
Рабочие листы и материалы для учителей и воспитателей
Более 300 дидактических материалов для школьного и домашнего обучения
- Онлайн
формат - Диплом
гособразца - Помощь в трудоустройстве

Описание презентации по отдельным слайдам:

Заболевания мочевыделительной системы.

План Актуальность темы. Этиология, патогенез острого и хронического гломерулонефрита. Классификация гломерулонефрита у детей. Клинико-диагностические критерии гломерулонефрита. Лечение, профилактика гломерулонефрита у детей. Этиология , патогенез пиелонефрита. Классификация пиелонефрита у детей. Клинико-диагностические критерии пиелонефрита. Лечение, профилактика пиелонефрита у детей.

ГЛОМЕРУЛОНЕФРИТ – это приобретённое заболевание организма, в основе которого лежит иммунное воспаление и преимущественное поражение клубочков почек. В настоящее время выделяют первичный гломерулонефрит, при котором патологический процесс развивается при непосредственном воздействии этиологического фактора на почечную ткань, и вторичный. Последний возникает на фоне системных заболеваний соединительной ткани.

Этиология В развитии заболевания играет роль стрептококковая инфекция (фарингит, тонзиллит, скарлатина, кожные проявления), вирусные инфекции (аденовирусная, гриппозная и другие)

Патогенез Наследственная предрасположенность: антигены B8, B12, B35, DR2 системы НLA. Иммунокомплексный патогенетический механизм. Аутоиммунный механизм. Структурно-морфологические повреждения паренхимы почек: 1)минимальные изменения гломерул; 2)фокальные и/или сегментарные поражения; 3)диффузный гломерулонефрит; а)мембранозный ГН; б)диффузный пролиферативный ГН.


Классификация Форма гломерулонефрита Острый гломеруло-нефрит с острым нефритическим синдромом с нефротическим синдромом с изолированным мочевым синдромом с нефротическим, гематурией и гипертензией Активность почечного процесса Период начальных проявлений Период разгара Период обратного развития Переход в хронический гломерулонефритСостояние функций почек Без нарушений функций почек С нарушением функций почек Острая почечная недостаточность

Хронический гломерулонефрит: нефротическая форма, гематурическая форма, смешанная форма. Подострый (злокачест-венный) гломерулонефритПериод обострения Период частичной ремиссии Период полной клинико-лабораторной ремиссииБез нарушения функций почек С нарушением функций почек Хроническая почечная недостаточность С нарушением функций почек. Хроническая почечная недостаточ-ность.

Клиника Острый гломерулонефрит развивается через 10-14 дней после перенесенного инфекционного заболевания. Экстраренальные проявления: Недомогания, плохой аппетит, вялость, тошнота. Отёки (преимущественно на лице, вечером на голенях, лодыжках). Гипертензия: головная боль, ↑ АД, изменение сосудов глазного дна , изменения сердечнососудистой системы. Бледность кожи (facies nephritica). ● Ренальные проявления: Мочевой синдром: Протеинурия Гематурия Цилиндрурия Олигурия.

Клинический синдром Нефритический синдром: Отёки, гематурия, гипертензия. Нефротический синдром: Распространенные отеки; Массивная протеинурия (>2,5 г/сут.); Гипопротеинемия ( < 55 г/л); Гиперхолестеринемия (>5,72 ммоль/л); Гиперлипидемия (> 7 ммоль/л). Изолированный мочевой синдром: Эритроцитурия (гематурия); Протеинурия (не > 1,5 ч/сутки); Цилиндрурия




Осложнения острого гломерулонефрита: Острая почечная недостаточность; Острая сердечно-сосудистая недостаточность

Клиническая картина хронического гломерулонефрита (через 1 год от начала болезни) Нефротическая форма Гематурическая форма Смешанная форма

Осложнения хронического гломерулонефрита Пневмония с поражением плевры Отит Острая недостаточность почек Тромбоэмболическая болезнь Почечная эклампсия Абдоминальный синдром Рожистое воспаление кожи Пиелонефрит

Диагностика Анализ мочи Проба по Зимницкому Ежедневное определение диуреза и количество выпитой жидкости Посев мочи Клинический анализ крови и гематокритная величина Биохимический анализ крови: креатинин, мочевина, хлориды, калий, натрий, общий белок, белковые фракции, холестерин.

7. Определение титра комплемента и стрептококковых антител в сыворотке крови. 8. Осмотр глазного дна. 9. Ежедневное измерение АД. 10. ЭКГ 11. Ультразвуковое исследование почек. 12. Биопсия почек по показаниям.

Лечение I. Базисная терапия. II. Патогенетическая терапия 1. Режим: постельный 10-14 дней. 2. Диетотерапия (ограничение белка, жидкости и соли → постепенный переход к физиологическому питанию). 3. Антибактериальная терапия (группа пенициллинов, макролидов, цефалоспоринов). 4. Диуретические средства (салуретики, осмодиуретики).

5. Гипотензивные средства. 6. Антигистаминные препараты. 7. Глюкокортикоиды (нефротическая и смешанная формы) 8. Цитостатики (хлорбутин, азатиоприн, циклофосфан). Показания: отсутствие эффекта гормональной терапии, обострение и рецидивы нефротической формы гломерулонефрита. 9. Антикоагулянты и антиагреганты 10. Нестероидные противовоспалительные препараты

Гематурическая форма: гепарин, курантил, противовоспалительные препараты, хинолиновые средства Нефротическая форма: глюкокортикоиды, гепарин, курантил, цитостатики. Смешанная форма: глюкокортикоиды, иммуносупресанты, гепарин, курантил

Диспансеризация 5 лет наблюдения от начала полной клинико-лабораторной ремиссии Санация очагов инфекции При полной клинико-лабораторной ремиссии 1 раз в году проводится комплексное обследование в стационаре. Профилактические прививки противопоказаны в течении всего наблюдения. При травме – вводить столбнячный анатоксин.

Пиелонефрит – микробно-воспалительное заболевание почек с поражением чашечно-лоханочной системы,интерстициальной ткани паренхимы почек и канальцев

Микробно-воспалительное заболевание почек и мочевыводящих путей занимают первое место в структуре нефропатий у детей. Эти заболевания (цистит, уретрит, пиелонефрит) составляют 19,1 на 1000 детского населения. В России – 18 на 1000. Среди них значительное место занимает пиелонефрит. У взрослых в 50-70 % случаев болезнь начинается в детском возрасте

Острый пиелонефрит – у большинства выделяют один вид микроорганизма. Хронический пиелонефрит – микробные ассоциации у 15 % больных

Этиологическая структура пиелонефрита у детей 1. E. coli – 54,2 %. 2. Enterobacter spp – 12,7 %. 3. Enterococcus spp – 8,7 %. 4. Kl. Pneumoniae – 5,0 %. 5. Proteus spp – 4,5 %. 6. P. aeruginosa – 4,4 %. 7. Sfaphylococcus spp – 4,3 %.

Патогенез Нарушение уродинамики – аномалии мочевых путей, пузырно-мочеточниковый рефлюкс. Бактериурия как при остром заболевании, так и вследствие наличия хронических очагов инфекции. Предшествующее поражение интерстициальной ткани почек в результате метаболической нефропатии, перенесенных вирусных заболеваний, медикаментозных повреждений и других. Нарушение реактивности организма, в частности иммунологической . - Восходящий (уриногенный) путь инфицирования является ведущим в попадании возбудителя в лоханки → канальцы → интерстиций

Хронический пиелонефрит. Специфическое иммунное воспаление Инфильтрация интерстиция почек лимфоцитами и плазматическими клетками ↓ Интенсивный синтез иммуноглобулинов ↓ Образование иммунных комплексов и отложение их на базальных мембранах канальцев ↓ Выделение биологически-активных лимфокинов ↓ Усиление деструкции ↓ - Усиление синтеза коллогеновых волокон с образованием рубцов в ткани почек и нефросклероза




Классификация Клинические формы: Необструктивный пиелонефрит. Обструктивный пиелонефрит: на фоне органических или функциональных изменений гемо- или уродинамики, обменных нефропатий, дизэмбриогенеза

Характер процесса Острый Хронический: - волнообразный - латентный Активность Активная стадия (І, II, III степени) 2) Частичная клинико-лабораторная ремиссия. 3) Полная клинико-лабораторная ремиссия

Стадия заболевания Инфильтративная Склеротическая Состояние функции почек Без нарушения функции почек С нарешунием функции почек Хроническая почечная недостаточность

Критерии определения активности пиелонефрита у детей ПризнакиСтепень активности ІІІІІІ Температура тела Симптомы ин-токсикации Лейкоцитоз, х 10 9/л ШОЭ, мм/час С-реактивный белок В-лимфоциты ЦИК, ус. ед.N или суб-фебриальная Отсутствуют или незначи-тельные До 10 До 15 Нет / + < 30 Меньше 0,095До 38,5 о С Умеренно выражены 11-14 16-24 ++ 31-40 0,096-0,20>38,5 о С Значительно выражены 15 и > 25 и > +++ / ++++ 40 и > 0,20 и >

Пример диагноза: 1. Необструктивный острый пиелонефрит, активность II степени, инфильтративная стадия без нарушения функции почек. 2. Обструктивный хронический пиелонефрит, волнообразное течение, активность II степени, склеротическая стадия, без нарушения функции почек. Обменная нефропатия: оксалурия

Критерии определения стадий пиелонефрита у детей ПризнакиИнфильтративная стадияСклеротическая стадия Симптом Ходсона Площадь почки Ренально-кортикальный индекс Индекс Ходсона Эффективный почечный плазмоток Отсутствует Увеличена > 10 % возрастной N Увеличен --- “ --- N Положительный Уменьшена > 10 % возрастной нормы Увеличен Уменьшен Сниженный

Критерии определения стадий пиелонефрита у детей Препараты резерва: цефепим (Максипим), карбопенемы. - Ципрофлоксацин, цефлоксацин, норфлоксацин используются после 14 лет. Физиотерапия Фитотерапия Витаминотерапия

Клиника Болевой синдром – боль в пояснице и животе. Дизурические расстройства. Интоксикационный синдром: повышение t тела с ознобом, головная боль, слабость, вялость, бледность. Мочевой синдром: - Протеинурия – до 1 г/л - Нейтрофильная лейкоцитурия - Микрогематурия - Увеличение клеточного эпителия.

Диагностика Общий анализ мочи в динамике Проба по Нечипоренко Посевы мочи Определение степени бактериурии (в 1 мл мочи 100.000 микробов и >). Определение функционального состояния почек: - проба Зимницкого - клиренс по эндогенному креатинину. 6. Биохимический анализ крови (креатинин, мочевина, общий белок, холестерин, сиаловые кислоты, С-реактивный белок). 7. Ультразвуковое исследование почек и мочевыводящей системы. 8. Рентгенологические исследования




Дифференциальная диагностика: Туберкулёз почек. Диффузный гломерулонефрит. Наследственные тубулопатии. Вульвит, вульвовагинит у девочек.


Препараты резерва: цефепим (Максипим), карбопенемы. - Ципрофлоксацин, цефлоксацин, норфлоксацин используются после 14 лет. Физиотерапия Фитотерапия Витаминотерапия

Диспансеризация Наблюдение в течении 5 лет, снимают с учёта при стойкой ремиссии. Регулярно контролировать анализы мочи, особенно при интеркурентных инфекциях. Один раз в шесть месяцев проводится бактериологическое исследование мочи и проводится противорецидивное лечение. Профилактические прививки через 1 месяц после санации мочи, по эпидемиологическими показаниями

Краткое описание документа:
Рабочие листы и материалы для учителей и воспитателей
Более 300 дидактических материалов для школьного и домашнего обучения
- Онлайн
формат - Диплом
гособразца - Помощь в трудоустройстве

Описание презентации по отдельным слайдам:

Профилактика болезней мочевыделительной системы

Что такое мочевыделительная система?
Мочевыделительная система человека – одна из важнейших систем организма. Она ответствует за сохранения баланса биологических жидкостей и жизненно важных микроэлементов. Нарушение работы органов этой системы негативно отражается на самочувствии больного и создает немалый дискомфорт в его повседневной жизни.

Общие симптомы типичные для этой группы заболеваний
Общие симптомы нарушений различаются от человека к человеку и зависят от причины расстройства. Это могут быть:
Спазмы в животе
боль в животе, тазу или спине, которая может быть сильной
кровянистая или розовая моча (гематурия)
мутная моча
моча с неприятным запахом
частое мочеиспускание
боль во время полового акта
боль или жжение при мочеиспускании (дизурия)
лихорадка и озноб

Факторы риска
Ряд факторов увеличивает риск развития болезней мочевой системы. Не все люди с факторами риска заболеют, но знать об этом нужно. Факторы риска включают:
врожденные дефекты почек и мочевых путей
катетеризация
химическое или раздражающее воздействие
курение сигарет
диабет
сексуальный контакт больным венерическими заболеваниями

Что вызывает патологии мочевой системы?
Общие причины патологий мочевыделительной системы:
доброкачественная гиперплазия простаты (увеличение простаты);
раковые или доброкачественные опухоли;
обезвоживание;
инфекции мочевыводящих путей;
интерстициальный цистит (состояния, сопровождающиеся хроническим воспалением мочевого пузыря);
заболевания почек;
камни в почках или мочевыводящих путях;
поствазэктомический синдром (операция на венах яичка);
венерические заболевания;
травма.

Заболевания мочевыделительной системы
Рассмотрим самые распространенные приобретенные патологии органов мочевыделительной системы:
Уретрит
Цистит
Пиелонефрит
Почечнокаменная болезнь
Простатит
Недержание мочи
Кисты в почках
Хроническая болезнь почек

Уретрит
Это инфекционное заболевание, в результате которого развиваются воспалительные процессы в мочеиспускательном канале. Основными проявлениями болезни являются: боль и жжение в процессе мочеиспускания, характерные выделения из мочеиспускательного канала, большой показатель лейкоцитов в мочи. Уретрит в основном возникает вследствие попадания в уретру бактерий и вирусов. Среди возможных причин развития заболевания отмечают несоблюдение правил гигиены, половые контакты, очень редко инфицирование происходит путем заноса болезненных микроорганизмов по кровеносным сосудам из присутствующих в других органах очагов поражения.

Цистит
Являет собой воспаление слизистой оболочки мочевого пузыря. На развитие болезни влияют следующие факторы: застой мочи; общее переохлаждение; чрезмерное употребление копченостей, разных пряностей, спиртных напитков; нарушение гигиенических правил; воспаление других органов мочевой системы; наличие в мочевом пузыре камней и опухолей.

Пиелонефрит
Это бактериальное воспалительное заболевание, которое поражает одну или две почки. Это наиболее опасная инфекционная болезнь мочевыводящих путей. Пиелонефрит часто возникает во время беременности, что связано с увеличением матки и ее давлением на мочеточники. В пожилом возрасте болезнь развивается среди мужской части населения. Дело в том, что у мужчин с годами происходит увеличение предстательной железы, которая нарушает процесс оттока мочи.

Почечнокаменная болезнь
Почки производят мочу для удаления отходов. Камни в почках образуются, когда моча становится концентрированной. Это приводит к кристаллизации мусора и образованию твердых отложений. Камни в почках также могут образовываться, когда минеральные и кислотные соединения в моче кристаллизуются и слипаются. Если камень небольшой, он может легко пройти через мочевыводящую систему и выйти из организма. Однако более крупный камень может застрять в мочевыводящих путях. Застывший камень в почке вызывает боль и может блокировать отток мочи.

Простатит
Это наиболее распространенное инфекционное заболевание мочевыводящих путей среди мужчин. Многие страдают хронической формой болезни. Очень опасным для репродуктивной функции мужчин является воспаление придатка яичка (эпидидимит).

Недержание мочи
Это потеря контроля над мочевым пузырем. Большинство проблем с контролем мочевого пузыря возникает, когда мышцы сфинктера уретры слишком слабы или слишком активны. Если мышцы сфинктера слишком слабы, кашель или чихание могут вызвать мочеиспускание. Слишком активные мышцы сфинктера могут вызвать внезапный сильный позыв к мочеиспусканию даже с небольшим количеством мочи в мочевом пузыре. Эти проблемы диагностируются как недержание мочи (НМ). Женщины испытывают НМ в два раза чаще, чем мужчины. С возрастом эта проблема становится более распространенной.

Кисты в почках
В почках могут развиваться кисты, заполненные жидкостью. Простая киста почки – это округлый мешок или закрытый карман, который обычно заполнен жидкостью. При поликистозной болезни почек (ПКБП) скопления кист образуются внутри почек и занимают место нормальной ткани. Пораженные почки увеличиваются в размерах и плохо работают. ПКБП – это наследственное заболевание, которое часто приводит к почечной недостаточности, требующей диализа или трансплантации почки. Приобретенная кистозная болезнь почек обычно поражает людей, уже находящихся на диализе, из-за хронической болезни почек. При ней почки не увеличиваются, и других симптомов не возникает.

Хроническая болезнь почек
Она может привести к почечной недостаточности. При хронической болезни почек (ХБП), органы повреждены и не могут правильно фильтровать кровь. Это повреждение может привести к накоплению ненужных веществ в организме и к другим проблемам, включая почечную недостаточность. Наиболее частые причины ХБП включают диабет, сердечные заболевания и высокое кровяное давление. Больная почка может выглядеть меньше и иметь зернистую поверхность.

Осложнения
Осложнения невылеченных расстройств мочеиспускания могут быть серьезными, в некоторых случаях даже опасными для жизни. Осложнения включают:
анемию (низкое количество эритроцитов);
хроническую боль;
снижение объема мочевого пузыря;
импотенцию;
бесплодие;
заболевание или отказ почек;
боль во время полового акта;
передачу инфекции новорожденному;
проктит;
синдром Рейтера (воспаление суставов и глаз);
распространение инфекции на близлежащие структуры;
рубцевание и сужение уретры.

Лечение
Общие методы лечения включают:
антибиотики для лечения инфекций;
тренировка мочевого пузыря,
химиотерапия или лучевая терапия для уничтожения раковых клеток;
устройства для поддержки работы мочевого пузыря;
введение лекарств непосредственно в мочевой пузырь для уменьшения боли или лечения рака;
литотрипсия для дробления камней;
лекарства для расслабления мочевого пузыря;
обезболивающие средства;

Профилактика
Основа профилактики болезней почек – это ведение здорового образа жизни, рациональное питание и достаточное потребление жидкости. Для каждой болезни есть свои методы профилактики, но в целом, людям с диабетом, гипертонией, неблагоприятной наследственностью нужно регулярно сдавать анализы и проверять почки.

Диагностика
Диагностировать заболевания мочевыделительной системы может только врач. От своевременности обращения к урологу зависит эффективность лечения. Поэтому при первых признаках болезней необходимо обратиться к специалисту. Он назначит обследование, которое обычно включает лабораторные исследования (анализ мочи и крови) и инструментальную диагностику (УЗИ, МРТ, рентгенографию).
Читайте также:

