При аскаридозе дегельминтизацию проводят
Обновлено: 19.04.2024
Аскаридоз (ascaridosis -лат., ascariasis, lumbricosis - англ., ascaridiose, lumbricose - франц.) - инвазия, характеризующаяся наличием ранней фазы с проявлениями аллергического синдрома и поздней - с преимущественной желудочно-кишечной патологией.
Причины аскаридоза.
Возбудитель аскаридоза человека Ascaris lumbricoides, относится к подотряду Ascaridate семейству Ascaridae роду Ascaris).
В живом состоянии гельминты веретенообразной формы, красноватого, после гибели желтовато-белого цвета.
Самцы достигают 15 - 25 см в длину и 2 - 4 мм в ширину. Хвостовой конец в фиксированном состоянии крючковидно загнут.
Самки значительно крупнее - 20 - 40 см в длину и до 6 мм в ширину. Задний конец их тела конически заострен.
Головной конец аскариды снабжен тремя губами, которые окружают ротовое отверстие. По боковым сторонам хорошо видны продольные боковые линии, в которых проходят канальцы выделительной системы.
Плодовитость аскарид очень высока. Одномоментно в теле самок обнаруживается до 27 млн. яиц на разных стадиях развития. За сутки взрослая самка откладывает около 240 тыс. яиц, в год аскарида выделяет 64 млн. яиц. Во внешнюю среду выделяются как оплодотворенные, так и неоплодотворенные яйца. Оплодотворенные яйца чаще овальной, реже шаровидной формы, покрыты толстой многослойной оболочкой. Неоплодотворенные яйца могут иметь самую разнообразную форму - чаще они удлиненные, вытянутые, грушевидные, трехгранные.
Аскарида - типичный геогельминт. Ее развитие проходит при участии одного хозяина и зависит от природно-климатических условий местности, определяющих возможности созревания яиц гельминта до инвазионной стадии во внешней среде.
Половозрелые гельминты паразитируют в тонкой кишке человека. При одновременном паразитировании особей обоего пола - самок и самцов - самки выделяют оплодотворенные яйца, способные дальше развиваться, завершать биологический цикл до стадии инвазионной личинки. Созревание яиц в почве идет при температуре от + 13 до + 36°С и влажности не ниже 4 - 6 - 8%.
В случае неинтенсивной инвазии, когда паразитируют 1 - 2 самки, они выделяют неоплодотворенные яйца, обнаружение вторых подтверждает наличие инвазии (это важно для клиники) но дальнейшего развития таких яиц не происходит.
В кишечнике человека скорлупа яиц разрушается, и личинки освобождаются. Далее они совершают сложный путь миграции, проникнув в слизистую оболочку, попадают в кровеносные капилляры кишечной стенки, затем по системе портальной вены заносятся в печень, откуда по нижней половой вене - в правую половину сердца и через легочную артерию - в легкие. Здесь через разорванные капилляры личинки выходят в просвет альвеол, при помощи мерцательного эпителия, выстилающего бронхиолы, бронхи, трахею продвигаются по воздухоносным путям и попадают в глотку и в ротовую полость. При заглатывании слюны они попадают в желудок, затем в кишечник, где происходит их созревание до взрослых особей.
Длительность миграционной фазы составляет 12 - 14 дней. Только прошедшая миграцию личинка способна созревать в кишечнике до состояния, когда половозрелые особи начинают выделять яйца. С момента заражения до появления яиц в фекалиях проходит 2,5 месяца. Продолжительность паразитирования у взрослых в кишечнике не превышает одного года.
Патогенез
Аскаридоз - самый распространенный в мире геогельминтоз, приуроченный к ландшафтным географическим зонам, природно-эндемичная инвазия. Степень распространения аскаридоза зависит от почвенно-климатических условий местности, определяющих возможность развития яиц аскарид, а также особенностей хозяйствования (выращивание огородных, ягодных культур), санитарного благоустройства, определяющих возможности загрязнения почвы фекалиями, а также санитарной культуры и бытовых привычек проживающих здесь людей.
В мировом масштабе очаги аскаридоза, т. е. местный аскаридоз, не формируются лишь в зоне тундры и в зоне сухих пустынь и степей, где не применяется искусственное орошение для увлажнения почвы.
Аскаридоз является наиболее распространенным геогельминтозом и среди населения Российской Федерации, в сельской местности заболеваемость выше.
Так, наибольшее распространение аскаридоз имеет в центральных, западных и южных районах европейской части России, в зонах орошаемых земель и предгорных районах Средней Азии, Закавказья.
Источником инвазии при аскаридозе является только инвазированный человек, преимущественное значение имеют дети. Выделяемые с испражнениями яйца неинвазионны, поэтому инвазированные аскаридами люди не могут заражать окружающих даже при близком бытовом общении.
Выделенные с фекалиями больных яйца гельминта должны достигнуть инвазионности, развиваясь в почве. Для их развития в почве необходимы благоприятные условия: подходящая температура, влажность и доступ кислорода воздуха.
Развитие яиц может происходить при температуре в пределах + 12 - +36°С. При оптимальной температуре +24°С, при достаточной влажности почвы не ниже 6 - 8%. Формирование инвазионной личинки в яйце происходит за 10 - 12 дней. При температуре ниже +12 °С развитие яиц прекращается, но их жизнеспособность сохраняется длительное время. При температуре - 20°С зрелые яйца аскарид остаются жизнеспособными до 20 дней. И только температура ниже -30°С убивает яйца через 24 часа. Губительно действует на яйца аскарид высокая температура. При температуре + 50°С яйца быстро погибают, при температуре кипения - мгновенно.
Третьим необходимым условием для развития яиц аскарид является доступ достаточного количества кислорода. В условиях бескислородных выгребных ям яйца не развиваются, но сохраняют жизнеспособность. Длительность выживания яиц аскарид в почве составляет 7-12 лет.
Формированию и поддержанию очагов аскаридоза в сельской местности способствует характер занятий населения (огородничество, клубничные плантации) и обычай удобрять огороды не обезвреженными фекалиями.
В период расширения индивидуального хозяйствования, развития пригородных огородных хозяйств, ягодных плантаций в дачных поселках горожан, не обеспеченных мерами санитарной охраны почвы, при отсутствии уборных приводит к ее фекальному загрязнению и способствует распространению геогельминтозов, прежде всего аскаридоза.
Заражение человека аскаридозом происходит в результате проглатывания инвазионных яиц аскарид при употреблении в пищу немытых ягод (клубники), овощей (морковь, редис, лук, огурцы, помидоры и др.), столовой зелени (салат, укроп и др).
Во время игр детей на приусадебном участке, игровых площадках, в песочницах, при работе на огороде, на цветнике руки загрязняются землей, содержащей яйца аскарид, что также приводит к заражению через любую пищу, которую берут грязными руками.
Заражение аскаридозом может происходить в течение, года, но преимущественно в зоне умеренного климата в осенний период года, когда созревают ягоды, овощные культуры. Учитывая наличие тепличных хозяйств, а также сохранение овощей в погребах, заражение возможно и в зимних условиях.
В связи с особенностями развития аскарид в организме человека наиболее высокая инвазированность половозрелыми гельминтами выявляется зимой. Длительность сезона массового заражения людей различна в разных климатических зонах. В средней полосе она оставляет 6-7 месяцев (с апреля по октябрь).
Заражение аскаридозом происходит пероральным путем. В процессе развития аскариды в организме проходит две фазы: миграционная и кишечная.
Патологической основой миграционной, или ранней, фазы является сенсибилизация организма продуктами обмена мигрирующих в крови и тканях личинок и распада погибших. Продукты метаболизма личинок аскарид - сильные паразитарные аллергены. Они вызывают аллергические реакции гиперчувствительности как общие, так и местные; эозинофильные инфильтраты в легких, гранулематозный гепатит, кожные высыпания, в крови гиперэозинофилию и др. Имеет значение также травматизация личинками тканей во время миграции, образование геморрагии, иногда обширных кровоизлияний.
В кишечной фазе аскаридоза аллергический фактор менее выражен, хотя явления аллерго-токсикоза также имеют место.
Взрослые аскариды наносят механические травмы благодаря упругости тел и подвижности. В известной мере эти механизмы играют роль в рефлекторном нарушении функций желудка, кишечника, развитии спастической непроходимости кишечника, травмирования стенки тонкой кишки, вплоть до ее перфорации.
Тяжелые хирургические последствия влечет за собой проникновение аскарид в печень, дыхательные пути. Наличие аскарид в кишечнике весьма осложняет течение и исход оперативных вмешательств при разных патологиях.
Немаловажную роль в патогенезе аскаридоза играет отрицательное влияние на витаминный обмен. Об этом свидетельствует дефицит пиридоксина, ретинола, аскорбиновой кислоты, нарушение кишечного эубиоза. Доказано иммуносупрессивное влияние аскарид, у детей ослаблена выработка антител к дифтерийному анатоксину.
Клинические проявления ранней фазы аскаридоза, обусловленной миграцией личинок аскарид в кровяном русле, бывают разнообразными по тяжести. Часто при неинтенсивном заражении эта фаза проходит субклинически или бессимптомно.
В клинически выраженных случаях превалируют жалобы на общую слабость, недомогание, головные боли, утомляемость, потерю трудоспособности, иногда повышение температуры, появление на коже зудящих высыпаний типа крапивницы. Реже, обычно при интенсивных заражениях, проявляется картина легочной патологии в виде кашля, иногда с мокротой с примесью крови, с астматическим компонентом, одышки, болей в груди. Аускультативно определяются хрипы, шум трения плевры, явления экссудативного плеврита. При рентгенологическом исследовании в легких выявляются эозинофильные инфильтраты, характеризующиеся изменчивостью их размеров, конфигурации, положения - "летучие инфильтраты". Как правило, очаговая инфильтрация легких сопровождается эозинофилией крови, иногда количество эозинофилов крови достигает 35 - 60%.
Мигрирующие личинки аскарид могут вызвать тяжелые легочные явления - острую пневмонию и бронхит. При тяжелых пневмониях аскаридозной этиологии, сопровождающейся аллергией, важную роль в развитии болезни играют обширные кровоизлияния, вызванные разрывом мигрирующими личинками капилляров легких с последующим развитием воспалительных явлений.
Болезненность пальпации живота при кишечной фазе аскаридоза встречается нередко, причем у детей чаще всего разлитая, у взрослых - локальная - по средней линии выше пупка, и справа от средней линии. Желудочная секреция у инвазированых чаще бывает пониженной.
Почти во всех случаях аскаридоза у детей наблюдаются симптомы со стороны нервной системы, астенические проявления, такие как слабость, плохое самочувствие, раздражительность, головные боли, нередко рассеянность, понижение памяти, беспокойный сон, ночные страхи, подергивания, реже истерические и эпилептические припадки, симптомокомплекс Меньера, снижение интеллекта. Иногда именно эти астенические явления превалируют над остальными.
В фазе кишечного аскаридоза иногда, как и в первой фазе, наблюдается аллергические явления, как-то: сыпь типа крапивной лихорадки, эозинофилия, хотя и менее выраженная. В крови, особенно у детей, частым спутником аскаридоза является умеренная гипохромная анемия.
Со стороны сердечно-сосудистой системы отмечено понижение артериального и венозного давления.
В кишечной фазе аскаридоза могут возникнуть как кишечные, так и внекишечные осложнения. Большинство из них связано с повышенной двигательной активностью взрослых аскарид: непроходимость кишечника, перфоративный перитонит, аскаридоз печени, аскаридоз поджелудочной железы, дыхательных путей и др.
Аскаридозная инвазия в акушерской клинике также не остается без последствий. Доказано отрицательное влияние аскаридоза на течение беременности. У инвазированных беременных чаще регистрируются токсикозы, нарушения развития плода, усложняется течение родов и послеродового периода.
Частое осложнение аскаридоза - непроходимость кишечника, которая обусловлена закрытием просвета кишечника клубком из аскарид или вследствие нарушения нервно-мышечной регуляции тонуса кишки. При пальпации живота у больных с подобными осложнениями можно прощупать округлую, тестоватой консистенции опухоль-клубок из аскарид, который может локализоваться в любом отрезке кишечника. В некоторых случаях при тонкой брюшной стенке можно прощупать тела отдельных гельминтов в просвете кишки.
Тяжелым осложнением аскаридоза является проникновение гельминтов в желчные протоки и желчный пузырь. В этих случаях возникают сильные боли, которые не снимаются даже наркотическими анальгетиками. На фоне этих приступов часто возникает рвота, с рвотными массами иногда выделяются гельминты. В случаях возникновения холангиогепатита и механической закупорки аскаридами общего желчного протока возникает желтуха. Температура при развитии осложнений может быть септического характера с сотрясающими ознобами.В результате присоединения бактериальной инфекции нередко возникают гнойный холангит и множественные абсцессы печени, которые в свою очередь могут осложниться перитонитом, гнойным плевритом, сепсисом, абсцессами в брюшной полости.
Проникновение аскарид в протоки поджелудочной железы вызывает острый панкреатит. Попадание их в червеобразный отросток становится причиной аппендицита или аппендикулярных колик без воспалительных проявлений.
В некоторых случаях аскариды, поднимаясь по пищеварительному тракту, достигают глотки и уже отсюда заползают в дыхательные пути, что становится причиной смерти от асфиксии.
В редких случаях аскариды обнаруживаются в мочеполовых органах, слезно-носовом канале, евстахиевой трубе, среднем ухе, наружном слуховом проходе, околопочечной клетчатке.
Инвазия аскаридами отягощает течение различных инфекционных и не инфекционных заболеваний, нарушает иммуногенез при инфекционных заболеваниях.
Диагностика аскаридоза
Основой диагностики ранней фазы аскаридоза являются клинико-эпидемиологические данные. Острые клинические симптомы бронхолегочной патологии (лихорадка, кашель, загрудинные боли, эозинофилия крови, летучие инфильтраты в легких и др.) в сезон года, не характерный для простудных заболеваний, пребывание в очагах аскаридоза, участие (особенно детей) в сборе ягод клубники, ранних овощей - являются основой для предположительного диагноза.
Безусловным подтверждением диагноза является обнаружение личинок в мокроте, однако - это очень редкие находки, поэтому имеют малое практическое значение.
Предложены серологические методы диагностики: реакция преципитации на живых личинках аскарид (Е. С. Лейкина), реакция непрямой гемагглютинации, латексагглютинации, реакции ускорения оседания эритроцитов (по Кротову). Обнадежили методики, основанные на обнаружении летучих жирных кислот в слюне и моче по Н. Я. Сопруновой.
Однако, имея очень важное научное значение (изучение иммунитета, эпидемиологии, патогенеза), в широкую практику серологические методы не вошли. Поэтому при наличии предположительного диагноза необходимо через 3 месяца (когда аскариды достигнут половой зрелости и начнут выделять яйца) провести копрологическое исследование, используя методы толстого мазка по Като или метода обогащения (Фюллеборна, Калантарян и др.).
Учитывая возможность паразитирования только самцов, что свидетельствует о неинтенсивной инвазии, когда копроовоскопия отрицательна, рекомендуется диагностическая дегельминтизация.
Профилактика
Комплекс профилактических мероприятий при аскаридозе направлен на:
- выявление и лечение инвазированных лиц;
- охрану почвы от фекальных загрязнений;
- проведение санитарно-просветительской работы среди населения.
Объем и характер проводимых мероприятий определяется уровнем пораженности населения, особенностями быта и хозяйственной деятельности людей и эпидемического процесса. Это устанавливается и регламентируется территориальной санитарно-эпидемиологической службой в зависимости от типа очага: интенсивные (20 - 30% инвазированных), средней интенсивности (6 - 20%) и неинтенсивные (с пораженностью ниже 6%).
В интенсивных очагах проводят массовую дегельминтизацию населения 2 раза в год. В очагах средней интенсивности дегельминтизацию проводят по микроочаговому принципу (по усадьбам, где есть инвазированный).
Первая дегельминтизация проводится в конце весны - начале лета (с целью освобождения от аскарид лиц, заразившихся в прошлом году и весной этого года), вторая - поздней осенью или в начале зимы (с целью освобождения от аскарид, всех заразившихся в данный сезон).
В действующих истинных микроочагах аскаридоза (усадьба, где есть инвазированный и возможна передача инвазии) срок диспансеризации - 3 года, в течение которых два раза в год (весной и осенью) проводят копрологические обследования всех членов семьи. Через три года при трехкратном отрицательном результате обследования микроочаг снимается с учета.
Оздоровление очагов идет под контролем результатов санитарно-гельминтологического исследования почвы приусадебных участков и огородов.
При снижении пораженности до 3 - 5% и ниже лечению подлежат только инвазированные по мере выявления.
Важное значение (особенно в оздоравливаемых очагах) имеют мероприятия, направленные на охрану внешней среды, особенно огородов, ягодных участков от загрязнения не обезвреженными фекалиями.
Фекалии можно обезвреживать путем выдерживания их в выгребах уборных в течение 2 лет: заполненный выгреб уборной приусадебного участка закрывают и закапывают, сруб переносят на другую яму. Нечистоты в первой яме, остающиеся в ней в течение 2 лет, за которые яйца гельминтов почти полностью погибают, могут быть использованы в качестве удобрений.
Этот метод прост, дешев и может быть рекомендован для дачных усадеб, в которых не проводят плановую очистку.
Меры, предусматривающие санитарное благоустройство, как-то: канализация, строительство дворовых уборных, биотуалеты, регулярная очистка, а также использование различных химических веществ для обезвреживания почвы (карбатион 3% раствор 4 л на 1 м2), поликарбацин (30 - 40 г в 5 л воды на 1 м2), тиозон (200 г на 1 м2) и др. лежат в основе профилактики аскаридоза.
Важное значение имеет санитарная пропаганда, разъясняющая людям недопустимость использования фекалий в качестве удобрений, необходимость соблюдения правил личной профилактики: мытье рук перед едой, после работ с землей, после посещения мест общественного пользования, употребление в пищу только хорошо вымытых фруктов, ягод, овощей, зеленных, которые не подвергаются термической обработке.
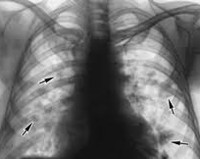
Аскаридоз лёгких – это патологическое состояние, обусловленное механическим повреждением органов дыхания личинками круглых гельминтов – аскарид, а также токсическим и аллергическим действием продуктов их жизнедеятельности. Проявляется кашлем с небольшим количеством слизистой мокроты, бронхоспастическим синдромом, может протекать по типу бронхопневмонии или серозного плеврита. Диагноз устанавливается на основании клинических симптомов, рентгенологических и лабораторных данных, результатах серологических исследований. Лечение осуществляется эффективными в отношении аскарид противогельминтными препаратами и патогенетическими средствами.
МКБ-10
Общие сведения
Аскаридоз лёгких является острой стадией антропонозного геогельминтоза, вызываемого аскаридами. Согласно статистическим данным, аскаридозом страдает более 1 миллиарда человек в мире, ежегодному заражению подвергаются 100-200 тысяч. Заболеванию подвержены лица всех возрастных категорий, 65-70% заразившихся составляют дети. По частоте встречаемости данный гельминтоз занимает второе место среди всех глистных инвазий, уступая только энтеробиозу. Аскаридоз наиболее распространён в странах с жарким и влажным субтропическим и тропическим климатом. В некоторых государствах Средней и Юго-Восточной Азии, африканского континента аскаридами заражено более 50% населения.

Причины
Возбудителем аскаридоза лёгких является представитель семейства нематод аскарида человеческая в личиночной стадии развития. Взрослая особь паразитирует в тонком кишечнике исключительно человека, который становится источником инвазии. Аскариды двуполы. Самки почти вдвое крупнее самцов и могут достигать 40 см в длину, откладывают до 250 000 оплодотворённых и неоплодотворённых яиц ежедневно. С каловыми массами больного яйца попадают в почву. Эпидемиологическую опасность представляют только оплодотворённые яйца. При достаточной температуре, влажности и аэрации почвы в них вызревают личинки. Проглатывание таких яиц вызывает аскаридоз. При неблагоприятных условиях развитие личинок приостанавливается, но их жизнеспособность внутри яиц длительно сохраняется. Гельминты пребывают в кишечнике на протяжении года, затем при отсутствии повторной инвазии происходит самоизлечение. Факторами риска развития болезни являются:
- Метеоклиматические условия. В некоторых регионах с жарким влажным климатом при массовом скрининге аскаридоз выявляется у 95-98% населения. Личинки гельминтов в таких климатических зонах вызревают в течение всего календарного года, тогда как в умеренном климате заражение человека аскаридами происходит с апреля по октябрь. В жарких сухих регионах заболеваемость гельминтозом значительно ниже. В условиях вечной мерзлоты аскаридоз не встречается.
- Антисанитария. Распространению глистной инвазии способствует скученность населения, отсутствие водопровода и канализации, нехватка воды. Часто аскаридоз развивается в результате употребления в пищу немытых овощей и ягод, выращенных с применением необеззараженных человеческих фекалий в качестве удобрения.
- Детский возраст.Гельминтоз у детей дошкольного и младшего школьного возраста встречается в 1,5 раза чаще, чем у взрослых. Дети раннего возраста пробуют предметы на вкус, берут в рот грязные пальцы, много контактируют с домашними животными, играют в песочнице, не соблюдая правила гигиены в силу возрастных особенностей.
- Профессиональная деятельность. Заболеванию больше подвержены лица, вынужденные постоянно контактировать с почвой. Аскаридоз обнаруживается у полеводов, агрономов и других работников сельскохозяйственных предприятий. Среди городских жителей чаще болеют сотрудники озеленительных служб, овощных магазинов и баз.
Патогенез
Яйца гельминтов попадают в человеческий организм фекально-оральным путём с загрязнёнными продуктами питания, водой. Заболевание начинается с острой миграционной фазы. Личинка выходит из яйца и крючкообразными отростками прикрепляется к внутренней стенке тонкой кишки. Ротовым отверстием она перфорирует слизистую оболочку и проникает в кишечные вены. С током крови через воротную и нижнюю полую вены гельминт мигрирует в правые отделы сердца, затем – в лёгочные артерии, капилляры, альвеолы, бронхиолы. В респираторном тракте личинки развиваются в течение 20-21 дня.
Паразитируя в лёгких, гельминты блокируют мелкие сосуды. Нарушается питание лёгочной паренхимы. Образуются микроинфаркты альвеолярной ткани. Продукты жизнедеятельности аскарид оказывают мощное сенсибилизирующее действие на человеческий организм. Развивается воспалительная реакция. Вокруг гельминта образуется инфильтрат, состоящий из лимфоцитов, эозинофилов, плазматических клеток, иногда гистиоцитов. Впоследствии такие инфильтраты либо полностью разрешаются, либо на их месте формируются участки фиброза. Сенсибилизация организма метаболитами аскарид нередко приводит к возникновению бронхообструкции. С кашлевыми толчками личинки нематод забрасываются в глотку, заглатываются и повторно попадают в тонкий кишечник. Заболевание переходит в хроническую кишечную стадию.
Симптомы аскаридоза лёгких
Первые клинические признаки поражения лёгких аскаридами появляются на 7-10 день глистной инвазии. Симптомы болезни многообразны. Пациента беспокоит приступообразный кашель со скудным отделением светлой мокроты, изредка возникает кровохарканье. Эозинофильная пневмония сопровождается субфебрильной лихорадкой. Иногда (чаще – в детском возрасте) температура тела поднимается выше 38°C. Для такой формы гельминтоза лёгких характерен неправильный тип лихорадки. При повышении температуры выявляется озноб. Выражены и другие симптомы интоксикации: общая слабость, головная боль, снижение аппетита, неустойчивое настроение.
Интенсивные, усиливающиеся при глубоком вдохе, кашле, чихании и движении боли в правой или левой половине грудной клетки свидетельствуют о развитии плеврита. Позднее присоединяется смешанная одышка, выраженность которой зависит от количества экссудата в плевральной полости. Токсико-аллергическое действие метаболитов аскарид провоцирует бронхоспазм. Пациента беспокоят приступы удушья с затруднением выдоха, сопровождающиеся сухим кашлем и свистом в груди. Наряду с лёгочной симптоматикой часто присутствуют уртикарные кожные высыпания, гепатоспленомегалия. Иногда аскаридоз лёгких протекает скрыто.
Осложнения
Тяжёлые осложнения аскаридоза обычно возникают в хронической кишечной фазе болезни. Наиболее часто страдают органы желудочно-кишечного тракта – развивается холецистохолангит, аппендицит, кишечная непроходимость. Смертельную опасность представляет проникновение взрослых особей в правый желудочек и лёгочные артерии, а также заползание аскарид через пищевод и глотку в дыхательные пути, приводящее к гибели больного от асфиксии. Появляющийся в остром периоде респираторный аллергоз может сохраняться длительное время после элиминации гельминтов.
Диагностика
Диагностику гельминтоза осуществляют инфекционисты-паразитологи. В фазе поражения лёгких в диагностическом поиске часто принимает участие пульмонолог. При сборе анамнеза у пациентов с подозрением на лёгочный аскаридоз уточняют профессиональный маршрут, наличие контакта с почвой (возделывание земли на приусадебном участке, сезонные сельхозработы). При осмотре можно обнаружить кожную сыпь. Аускультативно выслушиваются рассеянные сухие свистящие хрипы, локальные влажные хрипы, при плеврите – шум трения плевры, резкое ослабление дыхания с одной стороны. Выявить аскаридоз на стадии миграции аскарид помогают следующие методы исследования:
- Рентгенография лёгких. На рентгенограмме легких часто просматриваются летучие инфильтраты Леффлера. Затенения сохраняются в течение 2-3 дней, затем полностью разрешаются и появляются в другом сегменте, доле или лёгком. Изредка инфильтрация лёгочной ткани персистирует на протяжении 20-30 дней. Иногда при рентгеновском исследовании визуализируются признаки наличия экссудата в полости плевры.
- Лабораторные анализы. В периферической крови, мокроте, плевральной жидкости определяется высокий уровень содержания эозинофилов. При исследовании бронхиального секрета также можно обнаружить спирали Куршмана и кристаллы Шарко-Лейдена, характерные для респираторного аллергоза. ПЦР мокроты позволяет выявить ДНК гельминтов.
- Серологическая диагностика. Методы серологической диагностики (РНГА, РИФ, ИФА) основаны на обнаружении антител к аскаридам в сыворотке крови. Чаще всего используется иммуноферментный анализ. Антитела к гельминтам начинают вырабатываться на 5-10 сутки от начала инвазии. Определение титров иммуноглобулинов класса М и G даёт возможность диагностировать аскаридоз в период пребывания личинок аскарид в лёгких.
Длительно не разрешающиеся эозинофильные инфильтраты лёгочной ткани следует дифференцировать с бактериальной пневмонией, онкологической патологией лёгких, туберкулёзом. Летучие инфильтраты иногда появляются в приступном периоде бронхиальной астмы и при других аллергических болезнях. Для уточнения диагноза может понадобиться участие онкологов, фтизиатров, аллергологов-иммунологов и дерматологов.
Лечение аскаридоза лёгких
Лёгочный аскаридоз является ранней стадией глистной инвазии и хорошо поддаётся консервативной терапии. При этом многие специалисты в сфере паразитологии и инфектологии считают, что противогельминтные препараты более эффективны в кишечную фазу развития болезни. Кроме того, токсическое действие продуктов распада личинок при их массовой гибели может вызвать тяжёлый пульмонит. Лечение противопаразитарными средствами осуществляется в несколько (2-3) этапов. В стадию миграции личинок можно назначать тиобендазол, мебендазол или албендазол. Большое значение на данном этапе имеет купирование патологических состояний. Применяются антигистаминные препараты, кортикостероиды, бронходилататоры. Через 10-14 дней курс противогельминтной терапии повторяют.
Прогноз и профилактика
Прогноз при адекватном лечении благоприятный. Аскаридоз лёгких обычно полностью излечивается. При повторных инвазиях, например, у лиц, проживающих в эндемичных очагах, к данному гельминтозу постепенно формируется иммунитет. Специфической профилактики аскаридоза не существует. Чтобы избежать инвазии, необходимо соблюдать правила личной гигиены, не использовать воду из открытых водоёмов для питья и приготовления пищи, не есть немытые овощи, фрукты, зелень. Общественная профилактика включает в себя строительство очистных сооружений, безопасное в отношении паразитов удобрение сельскохозяйственных угодий, массовую профилактическую дегельминтизацию населения неблагополучных по аскаридозу регионов.
2. Клинические рекомендации (протокол лечения) оказания медицинской помощи взрослым больным аскаридозом. - 2016.
3. Глистная инвазия в структуре респираторных аллергозов: бронхиальная астма и симндром Леффлера/ Восканян А.Г., Восканян А.// Международный журнал прикладных и фундаментальных исследований. – 2016 – №4.
Рассмотрены факторы риска паразитозов у детей, действие паразитов на организм ребенка, подходы к диагностике паразитарной инвазии и принципы комплексного лечения паразитозов с тем чтобы предотвратить дальнейшее развитие функциональных нарушений с формиров
Risk factors of parasitosis in children was considered, as well as the influence of parasites on a child's body, approaches to the diagnostics of parasitic invasions and principles of integrated treatment of parasitic diseases in order to prevent the further development of functional disorders of the formation of organic pathology.
.jpg)
Паразитарное заболевание — развитие болезненных симптомов в результате жизнедеятельности гельминта или простейших в организме человека [1]. Основной фактор выживания и распространения паразитов — их необычайно высокая репродуктивная способность, а также постоянно совершенствующиеся механизмы приспособления к обитанию в теле человека. К сожалению, настороженность медицинских работников в отношении паразитарных заболеваний у населения в настоящее время чрезвычайно низка, а профилактика гельминтозов сведена к лечению выявленных инвазированных пациентов [12, 13]. Вместе с тем многие исследователи отмечают связь широкой распространенности паразитозов у детского населения с развитием функциональной патологии органов пищеварения на фоне нарушений регуляции и высокий риск формирования хронических заболеваний даже при условии естественной санации ребенка с течением времени.
Самые распространенные и изученные заболевания — аскаридоз, энтеробиоз (рис. 1) и лямблиоз — регистрируются повсеместно. В России ежегодно выявляется более 2 млн больных нематодозами. При оценке территориального распределения лямблиоза по России установлено, что самый высокий средний уровень показателей заболеваемости в течение многих лет отмечен в Санкт-Петербурге, причем пораженность детей, посещающих детские учреждения, составляет 35% [2].
Каждый человек в течение жизни неоднократно переносит различные паразитарные заболевания [9]. В детском возрасте паразитозы встречаются чаще. У детей раннего возраста (до 5 лет) этому способствует широкая распространенность репродуктивного материала паразитов (цисты, яйца, личинки (рис. 2)) в окружающей среде и недостаточное развитие гигиенических навыков.
.jpg)
Значимость определенных факторов риска меняется в соответствии с возрастом ребенка. Доказано, что для детей младшего возраста более значимы санитарно-гигиенические условия проживания, а для подростков при сборе анамнеза необходимо уделить внимание социально-экономическим и географическим факторам (пребывание в лагере, туристическая поездка, наличие младшего брата или сестры) (рис. 3).
.jpg)
Транзиторное снижение противоинфекционного иммунитета как фактор риска возникновения паразитоза у детей регистрируется также в период реконвалесценции после вирусных заболеваний, вызываемых вирусами герпетической группы (цитомегаловирус, вирус простого герпеса I и II, вирус Эпштейна–Барр), может возникать в результате ятрогении (применение иммуносупрессивной терапии при аллергических и аутоиммунных заболеваниях). В настоящее время значимая доля детей находится в состоянии дезадаптации, которое также сопровождается снижением иммунной защиты.
Иммунную защиту желудочно-кишечного тракта (ЖКТ) ребенка можно условно разделить на специфическую и неспецифическую. К неспецифической защите относят комплекс условий нормального пищеварения: зрелость ферментативных систем, обеспечение кислотно-щелочного градиента в различных отделах ЖКТ, деятельность нормальной микрофлоры, адекватную моторику.
Отдельно необходимо отметить, что для такого заболевания, как лямблиоз, предрасполагающим фактором инвазии является нерегулярное и недостаточное отделение желчи в кишечник при аномалиях развития желчного пузыря (перетяжки, перегибы). Лямблиоз, выявленный у пациентов педиатрического отделения МОНИКИ, в 100% случаев сопровождался дисфункцией билиарного тракта.
.jpg)
У детей в восстановительном периоде после острых кишечных инфекций, после массивной антибиотикотерапии, а также у пациентов с хронической патологией органов пищеварения сопутствующие нарушения ферментного обеспечения, нормофлоры и моторики кишечника также делают ЖКТ более уязвимым для паразитов (рис. 4).
Специфическая защита слизистой оболочки органов пищеварения зависит от возраста ребенка и его зрелости. Механизм специфической иммунной защиты является одной из наиболее древних систем организма, так как гельминтозы сопровождают человечество в течение многих тысячелетий. Этот механизм представлен прежде всего эозинофилами крови и иммуноглобулином Е.
Классический развернутый антипаразитарный ответ может быть сформирован у ребенка не ранее достижения им 4 лет и тесно связан с качеством и количеством IgE, созревающего к этому возрасту. При контакте организма с паразитом в первую очередь выделяются медиаторы воспаления: интерлейкин, лейкотриен С4, D4, простагландины, тромбоксаны. Увеличивается количество лимфоцитов, продуцирующих IgM и IgG. В клиническом анализе крови отмечается рост уровня эозинофилов и базофилов, связанный с увеличением содержания этих клеток в тканях инвазированного органа. Встречаясь с личинками паразита, тканевые базофилы выделяют гепарин и гистамин, которые в сочетании с лейкотриенами и другими медиаторами воспаления вызывают общие проявления: зуд, реактивный отек, гиперемию, а также могут спровоцировать общие проявления: бронхоспазм, проявления крапивницы или диарею. Аллергическое воспаление при паразитозах развивается по классическому пути и призвано создать условия, приводящие к гибели и/или элиминации паразита [5].
Вместе с тем эозинофилы обладают выраженным цитотоксическим потенциалом, превышающим возможности других клеток крови, что объясняет первостепенное значение эозинофилов в антипаразитарных реакциях и их повреждающую роль при аллергии. Основное действие эозинофилы оказывают в барьерных тканях. В очаге инвазии они дегранулируют, оказывая гельминтотоксическое и цитотоксическое действие. Белки эозинофильных гранул (большой основной протеин, эозинофильная пероксидаза, эозинофильный катионный протеин, эозинофил-производный нейротоксин) токсичны не только для паразита, но и для клеток организма ребенка. Еще одной из важных причин системных и органных поражений, сопутствующих паразитозам, является образование иммунных комплексов [9, 10].
Действие паразитов на организм ребенка осуществляется с вовлечением многих систем. Практически все их виды могут вызывать сдвиг соотношения Th1/Th2 клеток в направлении, благоприятном для их выживания. Описаны случаи, когда продукты выделения паразита оказывали гормоноподобное действие на организм хозяина [5].
Местное влияние паразиты осуществляют, вызывая контактное воспаление слизистой оболочки и стимулируя вегетативные реакции. При этом нарушаются процессы кишечного всасывания, адекватная моторика ЖКТ и его микробиоценоз.
Системное влияние оказывается за счет использования паразитом энергетического и пластического потенциала пищи в ущерб организму ребенка, индукции аллергии и аутоиммунных процессов, целенаправленной иммуносупрессии и эндогенной интоксикации. Проведенными исследованиями показано, что аллергический синдром сопутствует аскаридозу и энтеробиозу в 71,3% случаев. Среди детей с атопическим дерматитом паразитозы выявляются у 69,1%, при этом лямблиоз из числа всех инвазий составляет 78,5% [4].
Особенно узнаваемую клиническую картину формирует токсокароз (рис. 5). Клиническими маркерами этой инвазии являются лейкемоидная реакция эозинофилов (от 20% и выше эозинофилов в формуле крови), сопровождающая ярко и упорно протекающий аллергический синдром в виде атопического дерматита с выраженным зудом и резистентностью к традиционной терапии или тяжелую бронхиальную астму с частыми приступами.
В 75,3% случаев паразитозы сопровождаются разнообразными функциональными нарушениями со стороны ЖКТ. Рядом работ доказано, что паразитарная инвазия способна вызывать нарушения углеводного обмена, а также дисахаридазную недостаточность за счет снижения уровня лактазы [7, 9].
У большинства детей нарушения адаптации являются одним из важных звеньев патогенетического процесса при паразитозе. Следует отметить, что состояние дезадаптации затрагивает в первую очередь лимфоцитарное звено иммуногенеза, что не может не сказываться на созревании и дифференцировке специфического иммунитета.
Диагностика паразитозов
До настоящего времени ведется поиск простого, доступного и надежного метода диагностики паразитозов. Разработанные методики прямого визуального обнаружения требуют минимальной экспозиции диагностического материала, многократных повторных исследований. Известные способы диагностики глистных инвазий и протозоозов, такие как метод толстого мазка фекалий по Като, метод формалин-эфирного осаждения, перианальный соскоб, микроскопия пузырной и печеночной желчи, имеют ряд недостатков, связанных как с особенностями развития паразита, так и с состоянием макроорганизма и его реактивностью.
Непрямые методы исследования (определение специфических антител) обладают недостаточной специфичностью и достоверностью. Известно, например, что, проходя сложный цикл развития от яйца до взрослого состояния, гельминты меняют свой антигенный состав. Антитела в организме хозяина вырабатываются в основном в ответ на поступление экскретов и секретов гельминта, тогда как в иммунодиагностических реакциях используются соматические антитела. Возникающая неспецифическая сенсибилизация организма, общность некоторых антигенов трематод, простейших и человека создают высокий удельный вес ложноположительных серологических реакций в титрах ниже достоверно диагностических. Таким образом, исследование методом иммуноферментного анализа (ИФА) на гельминты является высокочувствительным, но низкоспецифичным методом. Определение паразитов методом полимеразной цепной реакции (ПЦР) является высокоспецифичным и высокочувствительным методом, но из-за дороговизны и сложности не может быть скрининговым, когда, например, нужно обследовать группу детей из детского учреждения.
Не теряет своей актуальности клинический осмотр ребенка и внимательный учет косвенных признаков паразитоза. Важно отметить возможность течения паразитоза при аллергическом и астеническом синдроме, полилимфаденопатии неясного генеза, при нарушениях кишечного всасывания, углеводного обмена, при затяжном и хроническом течении болезней пищеварительного тракта, гепатоспленомегалии неясного генеза. Течение паразитарной инвазии имеет клинические особенности: обычно признаки поражения минимизированы, заболевание носит стертый характер, обострения полиморфны и неярки. Особенностью обострений заболеваний данной группы является их цикличность с периодом в 11–15 дней.
Косвенными лабораторными признаками паразитоза могут быть анемия, базофилия, эозинофилия, увеличение уровня аспартатаминотранферазы (АСТ).
Кроме того, признаки возможной паразитарной инвазии следует учитывать при оценке результатов инструментального исследования. При ультразвуковом исследовании органов брюшной полости у ребенка старше 3 лет косвенными признаками паразитоза являются гепатоспленомегалия, неравномерность паренхимы печени и селезенки за счет мелких гиперэхогенных сигналов, увеличенные лимфатические узлы в воротах селезенки.
Лечение гельминтозов
Лечение гельминтозов должно начинаться с применения специфических антигельминтных препаратов. Современный арсенал лекарственных средств, используемых для лечения кишечных паразитозов, включает значительное количество препаратов различных химических классов [11]. Они применяются как в клинической практике для лечения выявленных больных, так и с целью массовой профилактики.
Определяя препарат для специфической противопаразитарной терапии, следует понимать, что спектр действия этих препаратов не особенно широк. Практически все препараты этой группы применяются многие десятки лет и целесообразно предположить, что паразиты выработали системы приспособления и заболевание может быть резистентным к проводимой терапии. По данным Г. В. Кадочниковой (2004), эффективность такого традиционного препарата, как Декарис, в современных условиях не достигает 57%. Кроме того, эта группа противопаразитарных средств, к сожалению, имеет ряд побочных эффектов: тошноту, рвоту, абдоминальный синдром.
Таким образом, в современных условиях следует отдавать предпочтение более современным препаратам, которые, во-первых, являются универсальными для лечения как нематодозов, так и смешанных глистных инвазий и активны в отношении такого распространенного паразита, как лямблия. Во-вторых, использование одного противопаразитарного препарата, а не их комбинации, ощутимо снижает риск неприятных побочных эффектов. На сегодняшний день единственный представитель этой группы в нашей стране — альбендазол (Немозол).
Для лечения аскаридоза у детей старшего возраста или при рецидивировании заболевания в настоящее время под наблюдением врача может быть применен комбинированный прием антигельминтных средств (например, альбендазол в течение трех дней, затем — Вермокс в течение трех дней). Непременным условием успешной дегельминтизации больных энтеробиозом являются одновременное лечение всех членов семьи (коллектива) и строгое соблюдение гигиенического режима для исключения реинвазии. Следует отметить, что важное значение имеет ежедневная влажная уборка, так как были описаны казуистические случаи распространения репродуктивного материала остриц на частичках пыли на высоту до 1,5 метра.
В педиатрической клинике МОНИКИ разработаны принципы терапии паразитозов, учитывающие особенности патогенеза инвазии и позволяющие качественно и надежно вылечить данную группу заболеваний. Благодаря применению разработанной схемы терапии удается эффективно предотвратить реинвазию и развитие функциональных нарушений органов пищеварения у детей.
Принципы терапии больных паразитозами
1. Прием антипаразитарных препаратов проводится с учетом вида возбудителя инвазии.
Препараты, применяемые в лечениии аскаридоза:
- Вермокс (мебендазол) (для детей с 2 лет) — по 100 мг 2 раза в сутки в течение 3 дней;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении энтеробиоза:
- Вермокс (мебендазол) (для детей с 2 лет) — 100 мг однократно;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении лямблиоза:
- орнидазол 25–30 мг/кг (если масса тела больше 35 кг — 1000 мг) в два приема в течение 5 дней, 1 день — 1/2 дозы, повторный курс через 7 дней;
- Макмирор (нифурател) — по 15 мг/кг 2 раза в сутки в течение 7 дней;
- Немозол (альбендазол) — по 15 мг/кг однократно в течение 5–7 дней.
2. Лечение паразитоза предусматривает измененные в результате жизнедеятельности паразитов свойства пищеварительного тракта ребенка (функциональные нарушения органов пищеварения, ферментопатия, изменение микробиоценоза) и их коррекцию курсами ферментных препаратов и синбиотиков (табл. 1).
3. Обязательное применение энтеросорбентов и комплекса поливитаминов с микроэлементами (табл. 2 и 3).
Таким образом, разработанные в клинике педиатрии МОНИКИ принципы комплексной терапии паразитозов у детей предусматривают поэтапное восстановление функционального состояния ЖКТ, нарушенного в результате местного и системного влияния паразитов. Применение комплексной терапии позволяет предотвратить дальнейшее развитие функциональных нарушений с формированием органической патологии, а также избежать реинвазии.
Литература
Л. И. Васечкина 1 , кандидат медицинских наук
Т. К. Тюрина, кандидат медицинских наук
Л. П. Пелепец, кандидат биологических наук
А. В. Акинфиев, кандидат медицинских наук
Аскаридоз (Ascaridosis) – антропонозный геогельминтоз, вызываемый нематодами Ascarislumbricoides, характеризующийся поражением дыхательных путей и аллергическими реакциями в фазе миграции личинок, а при паразитировании половозрелых гельминтов – хроническим поражением желудочно-кишечного тракта и осложнениями.
Название протокола: Аскаридоз у взрослых.
Код МКБ-10:
В 77 Аскаридоз
В 77.0 Аскаридоз с кишечными осложнениями
В 77.8 Аскаридоз с другими осложнениями
В 77.9 Аскаридоз неуточненный
Сокращения, используемые в протоколе:
АСТ - аспартатаминотрансфераза
АЛТ - аланинаминотрансфераза
ДНК - дезоксирибонуклеиновая кислота
ЖВП - желчевыводящие пути
ЖКТ - желудочно-кишечный тракт
IgM - иммуноглобулин класса М
IgG - иммуноглобулин класса G
ИФА - иммуноферментный анализ
КТ - компьютерная томография
МРТ - магнитно-резонансная томография
ПЦР - полимеразная цепная реакция
РЛА - реакция латекс-агглютинации
СОЭ - скорость оседания эритроцитов
УЗИ - ультразвуковое исследование
ЭКГ - электрокардиография
ОАК - общий анализ крови
ОАМ - общий анализ мочи
Категория пациентов: взрослые.
Пользователи протокола: терапевты, врачи общей практики, врачи/фельдшеры скорой неотложной помощи, инфекционисты, гастроэнтерологи, психиатры, невропатологи, хирурги, аллергологи-иммунологи, дерматовенерологии, пульмонологи, кардиологи, организаторы здравоохранения.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны.
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения.
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия.
Класс IIb – польза/эффективность менее убедительны.
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/неэффективно и в некоторых случаях может быть вредным.
Категории МКБ: Амебиаз (A06), Анкилостомоз (B76.0), Аскаридоз (B77), Дикроцелиоз (B66.2), Дифиллоботриоз (B70.0), Другие инвазии, вызванные цестодами (B71), Инвазия, вызванная taenia saginata (B68.1), Инвазия, вызванная taenia solium (B68.0), Некатороз (B76.1), Описторхоз (B66.0), Стронгилоидоз неуточненный (B78.9), Токсоплазмоз (B58), Трихинеллез (B75), Трихуроз (B79), Фасциолез (B66.3), Цистицеркоз (B69), Энтеробиоз (B80)
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ КЫРГЫЗСКОЙ РЕСПУБЛИКИ
ДЕПАРТАМЕНТ ПРОФИЛАКТИКИ ЗАБОЛЕВАНИЙ И ГОСУДАРСТВЕННОГО САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКОГО НАДЗОРА
КЫРГЫЗСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ ИНСТИТУТ ПЕРЕПОДГОТОВКИ И ПОВЫШЕНИЯ КВАЛИФИКАЦИИ
КЫРГЫЗСКО-РОССИЙСКИЙ СЛАВЯНСКИЙ УНИВЕРСИТЕТ им. Б.Н.ЕЛЬЦИНА
ДИАГНОСТИКА, ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙ
Клинические протоколы
Клинические протоколы (КП) по диагностике, профилактике и лечению паразитарных заболеваний приняты Экспертным советом по оценке качества клинических руководств/протоколов от 15.12.2017 г. и утверждены приказом Министерства здравоохранения Кыргызской Республики (МЗ КР) № 42 от 18 января 2017 г.
Клиническая проблема
Кишечные гельминтозы, протозоозы и тканевые паразитозы
Название документа
Диагностика, профилактика и лечение паразитарных заболеваний
Этапы оказания помощи
1-3 уровни медицинской помощи
Клинические протоколы применимы
к пациентам с кишечными гельминтозами, протозоозами и тканевыми паразитозами.
Целевые группы
Врачи-инфекционисты, семейные врачи, педиатры, аллергологи, окулисты, пульмонологи, эпидемиологи, паразитологи, лабораторные специалисты, организаторы здравоохранения, специалисты Фонда обязательного медицинского страхования (ФОМС), ординаторы, аспиранты, студенты и др.
Планируемая дата обновления
Проведение следующего пересмотра КП планируется в 2020 г., либо раньше, по мере появления новых ключевых доказательств по лабораторной, клинической диагностике и/или лечению паразитарных болезней.
В связи с тем, что новая стратегия по противорецидивной, консервативной терапии эхинококкоза и альвеококкоза находится на стадии разработки, клинические протоколы лечения данных личиночных гельминтозов исключены из данного сборника протоколов. После рассмотрения экспертным советом и утверждения МЗ КР, они будут изданы как дополнение к данному сборнику. В процессе апробации и рецензирования клинического протокола были получены комментарии и рекомендации, которые были учтены при его доработке.
Ожидаемый результат от внедрения данного клинического протокола
Внедрение в практическое здравоохранение профилактического лечения круглых червей – нематодов у всех членов семьи, включая беременных женщин с 3 триместра в эпидемиологически неблагополучных регионах (область, район, село), обеспечит оздоровление от нематодозов всей семьи и предупреждению риска постоянного перекрестного инвазирования членов семьи друг от друга, а также от других членов сообщества (в детских садах, школах, коллективах и тд). Лечение женщин во время беременности приведет к оздоровлению будущей мамы и снижению риска передачи инвазии детям грудного и раннего возраста.
Введение
Гельминтные инвазии в основном бывают двух типов: передаваемые через воду и передаваемые через почву ‒ геогельминты. Последние принадлежат к двум группам: нематодам (круглые черви) и платигельминтам (плоские черви) и живут в кишечнике человека, ежедневно выделяя тысячи яиц, которые попадают в почву с фекалиями инфицированных людей. При этом, яйца проглатываются детьми, которые берут грязные пальцы в рот после игр на земле (контакт с почвой); вместе с овощами, если овощи, не моются, не очищаются и не готовятся надлежащим образом; с водой из загрязненных источников и т. д. 1 .
После развития зрелых гельминтов в организме человека, они могут вызвать нарушение переваривания жиров, снижение абсорбции витаминов (особенно витамина А), временную непереносимость лактозы, снижение гемоглобина и железа, подавление аппетита и иммунной реакции, оказывают воздействие на рост, вес и познавательные функции инфицированных детей. Некоторые нематоды, в частности Trichuris trichiura, присасываются в слизистую оболочку кишечника и питаются кровью. Они выделяют антикоагулянты, вследствие чего повреждения кровоточат, что в итоге вызывает железодефицитную анемию.
Таким образом, паразиты могут быть опасными как для здоровья каждого человека, так и для всего сообщества в целом, в связи с чем большинство стран мира осуществляют различные программы, рекомендованные ВОЗ по профилактике и лечению паразитозов среди населения, особенно среди групп риска 1
Стратегия ВОЗ по борьбе с геогельминтами 1
ВОЗ рекомендует проводить ПЛ раз в год в случае, если распространенность гельминтозов, передаваемых через почву превышает 20% и дважды в год в случае, если этот показатель в сообществе превышает 50%.
Данная стратегия преследует глобальную цель – профилактическое лечение (ПЛ), по меньшей мере, 75% всех детей школьного возраста, подвергающихся риску заболевания геогельминтами. Направлена на профилактику и установление контроля над заболеваемостью геогельминтами путем проведения периодического ПЛ населения без предварительного индивидуального диагностического исследования всех людей из групп риска (дети дошкольного возраста, дети школьного возраста, включая подростков, а также беременные женщины со 2-го триместра) в эндемичных районах. Освобождение организма от гельминтов, путем ПЛ приводит к улучшению аппетита, что может способствовать увеличению роста и прибавки веса, также снижает заболеваемость и бремя болезни, вызванное наличием паразитов.
Важно отметить, что прием препаратов, используемых для ПЛ, детьми в возрасте до 12-месячного возраста не рекомендуется, так как безопасность и эффективность этих препаратов у детей данной возрастной группы не были подтверждены.
Профилактическое лечение однократной дозой альбендазола (400 мг) или мебендазола (500 мг) рекомендуется для беременных женщин после первого триместра, проживающих в районах, где распространенность нематодозов и/или трихоцефалеза составляет 20% или более (40% и более среди беременных женщин) и где анемия является серьезной проблемой общественного здравоохранения (условная рекомендация, среднее качество доказательств) 2 или в качестве лечения инфицированных беременных женщин в неэндемичных районах 3 .
Рекомендуемые ВОЗ лекарственные средства: альбендазол (400 мг) и мебендазол (500 мг) — эффективны, недороги и просты для распространения немедицинским персоналом (например, учителями). Они прошли экстенсивное тестирование на безопасность и использовались среди миллионов людей, при этом наблюдалось лишь незначительное количество умеренных побочных эффектов.
Читайте также:

