При беременности молочница или вагинит
Обновлено: 18.04.2024
Кандидозный вагинит – заражение слизистой оболочки влагалища дрожжеподобными грибками из рода Candida. Развитию заболевания способствует ослабленный длительным приемом антибактериальных препаратов либо глюкокортикостероидов иммунитет, а также сахарный диабет, беременность, аутоиммунные патологии.
Симптомы кандидозного вагинита
Типичными признаками молочницы являются следующие изменения состояния женщины:
- выделения из влагалища приобретают характерный вид, напоминающий молочную сыворотку, а также выраженный неприятный запах;
- возникает отечность, дискомфортные ощущения в наружных половых органах, интенсивный зуд, жжение при мочеиспускании.
Какое обследование нужно пройти при подозрении на кандидозный вагинит
Причины заболевания
С точки зрения этиологии выделяют неспецифический и специфический типы патологии.
В первом случае возбудитель болезни пребывает в организме женщины в умеренном количестве. Под влиянием провокативных факторов (иммунодефицит, гормональная перестройка, дисбактериоз, переутомление, простуда, стресс, неправильный рацион, плохая гигиена) происходит бурный рост грибов, вызывающий воспаление.
Во втором случае патогенные штаммы Кандида проникают во влагалище женщины половым путем при контакте с носителем.
Лечение кандидозного вагинита
Молочница требует немедленного лечения. При его отсутствии болезнь приобретает характер хронической и становится угрозой для других половых органов.
Комплекс лечебных мер включает:
- прием антимикотических таблетированных препаратов;
- использование местных антимикотических средств (свечи, кремы, аэрозоли);
- ванночки и спринцевания настоями лекарственных трав.
Контроль результата проводится путем троекратного исследования мазка из влагалища.
Особый профессиональный подход требуется при лечении молочницы у беременных — доверьте свое здоровье опытным докторам.
Кольпит чаще развивается у женщин в период вынашивания ребенка. Заболевание диагностируется в 75-80% случаев. Вероятность развития воспаления не зависит от срока беременности. Высокий риск заражения сохраняется в течение всего периода вынашивания плода. Наибольшую опасность для будущего ребенка несет заболевание, возникшее в третий триместр беременности.
Кольпит в период вынашивания ребенка из-за ослабленного иммунитета протекает значительно тяжелее, поэтому представляет угрозу для нормального развития плода.
Причины кольпита при беременности
Инфекция легко проникает в организм матери, все иммунные механизмы которого направлены на поддержание жизни и развития плода. Из-за перестройки гормонального фона во влагалище образуется щелочная среда, благоприятная для размножения и колонизации бактерий.
Предрасполагающие факторы к развитию инфекционного вагинита у будущих мам:
- раннее начало половой жизни (14-16 лет);
- хронические ИППП;
- беспорядочные сексуальные связи;
- травмы слизистой влагалища (в результате грубого секса, медицинских процедур, хирургического лечения);
- длительная антибиотикотерапия.
Если женщина ведёт здоровый образ жизни, живёт с одним партнёром, соблюдает интимную гигиену, планово проходит осмотры у гинеколога, то риск развития кольпита в период беременности минимальный.
Любой дискомфорт во влагалище, неприятные ощущения во время полового акта, выделения должны стать поводом для комплексной диагностики.
Что входит в обследование при кольпите во время беременности
Симптомы кольпита у беременных
Симптомы кольпита отличаются в зависимости от вида возбудителя и стадии заболевания. При острой форме клинические проявления инфекции ярко выражены, в хронической – скрыты, ощущаются только в периоды рецидивов.
Проблема в том, что кольпит при беременности вызывает не один, а сразу несколько инфекционных агентов. При исследовании мазка из влагалища выявляется ассоциация микроорганизмов, при этом в некоторых из них, например, в грибах Кандида, могут латентно существовать более опасные, патогенные бактерии – уреаплазмы и микоплазмы. На раннем сроке такая форма вагинита очень опасна для ребёнка: скрытые инфекции могут вызвать выкидыш, повлиять на формирование нервной системы.
Клиника в зависимости от формы кольпита
В острой форме перечисленные симптомы заметны на протяжении долгого времени, самостоятельно не проходят. Помимо выделений с неприятным запахом, беременная испытывает дискомфорт при ходьбе, постоянные жжение и зуд не только во влагалище, но и в области внутренней поверхности бёдер, на ягодицах.
При хроническом течении кольпита клинические признаки размыты, но даже при лёгкой простуде может возникнуть рецидив. Инфекция даёт о себе знать покраснением половых органов, скудными желтоватыми выделениями.
Методы лечения кольпита у будущих мам
Лечение болезни при беременности представляет определённую сложность. Основной метод уничтожения инфекционных агентов – антибиотикотерапия. Большая часть антибактериальных препаратов оказывают побочное действие на плод. Длительный приём антибиотиков провоцирует привыкание патогенных микроорганизмов и дальнейшее распространение инфекции.
При выборе тактики лечения первостепенная задача врача – не навредить ребёнку, поэтому подбирается максимально безопасное сочетание лекарственных средств. Если заболевание протекает в лёгкой форме, то ограничиваются местными процедурами и препаратами. Можно делать вагинальные ванночки с лекарственными травами (ромашкой, корой дуба, календулой), ставить на ночь свечи, например, Тержинан.
Системная терапия
При острой форме проводится системная терапия, направленная не только на уничтожение чужеродной микрофлоры, но и на нормализацию защитной среды влагалища, устранение болевого синдрома, снятие дискомфорта, связанного с воспалением половых органов.
Стандартный курс при беременности назначается только со 2 триместра и включает в себя несколько видов препаратов:
- противогрибковые (при молочнице) – Нистатин, Пимафуцин;
- противопротозойные (при трихомониазе, хламидиозе) – Метронидазол (местно);
- антибактериальные (при неспецифическом кольпите) – Эритромицин;
- для восстановления микрофлоры кишечника – Бифидобак, Линекс.
Сочетание лекарственных средств, дозировку и продолжительность подбирает врач. При этом курс лечения кольпита должны пройти оба партнёра. Для восстановления естественной микрофлоры беременным полезно употреблять кисломолочные продукты, есть бруснику, кислые ягоды.
Подробнее о лечении кольпита во время беременности
Последствия для ребенка
Кольпит – одно из самых распространённых гинекологических заболеваний, но его проявления часто воспринимаются как норма. Хроническая инфекция половых органов представляет угрозу для будущего ребёнка, так как патогенные микроорганизмы способны маскироваться под клетки крови и распространяться по всему организму.
На фоне заболевания повышается риск невынашивания беременности, плод плохо развивается из-за нарушения питания и недостатка кислорода.
Профилактика кольпита во время беременности
Чтобы предупредить кольпит, женщинам, планирующим беременности и после зачатия, рекомендуется регулярно посещать гинеколога и сдавать анализы на бактериальные инфекции. Защищённый секс, выполнение рекомендаций врача по питанию и образу жизни, тщательная гигиена половых органов – меры, которые помогут избежать состояний, опасных для жизни будущего ребёнка.
Вопросы пациентов
Есть намерение поставить ВМС. Однако слышала, что внутриматочные спирали могут вызывать воспаление, кольпит. Это правда? Может заменить спираль другими противозачаточными средствами?
Добрый день, Галина! В числе прочих провоцирующих развитие кольпита факторов – противозачаточные средства различного принципа действия. Действительно, ВМС и другие средства предотвращения беременности способны вызывать нарушения в балансе физиологической микрофлоры и создавать очаги воспаления, что неминуемо сопровождается заселением патогенных микробов. Чаще всего противозачаточные средства провоцируют кольпит у женщин, еще не рожавших детей. Хотя и для тех, кто уже стал матерью, спирали, и прочие местные контрацептивы могут представлять риск появления кольпита. Рекомендуем проконсультироваться у наших специалистов!
Добрый день! Эффективное лечение кольпита возможно только комплексными методами, предполагающими устранение причин воспаления, уничтожение патогенной микрофлоры, восстановление структуры тканей влагалища. С этими целями применяются антибиотики, противовоспалительные препараты, противогрибковые средства. Также необходимо этиотропное и гормональное лечение, восстановление баланса активной физиологической микрофлоры. Рекомендуются такие препараты, как Тержинан, Полижинакс, Нистатин, Клотримазол в свечах, Метронидазол, Ацикловир, Бонафтон.

Кольпит (вагинит) развивается на фоне заражения слизистой оболочки влагалища патогенными микроорганизмами. Они провоцируют воспаление местных тканей. Длительное течение болезни вызывает срастание стенок влагалища. Отсутствие лечения приводит к проникновению микроорганизмов в матку и ее придатки, из-за чего на тканях образуются эрозии. Последние являются причиной внематочной беременности и бесплодия у женщин.
Вагинит, или кольпит – это воспаление влагалища, вызванное внутренними или внешними инфекциями: стафилококком, стрептококком, кишечной палочкой, грибами Кандида. Неспецифическая микрофлора, размножаясь на поверхности слизистой, способствует разрушению естественного защитного барьера, провоцирует восхождение инфекции к матке и придаткам.
Заболевание часто диагностируют у женщин репродуктивного возраста. Хорошо поддаётся консервативному лечению. В запущенной форме кольпит приводит к срастанию влагалища, из-за чего сперма не может продвигаться дальше. Риск внематочной беременности и бесплодия повышается.
Причины кольпита у женщин
Выделяют несколько механизмов возникновения кольпита:
- заражение половым путём;
- травмирование слизистой;
- нарушение гормонального баланса;
- снижение иммунитета.
Именно поэтому у здоровых женщин кольпит – крайне редкое явление. Воспаление может начаться только вследствие заселения агрессивных возбудителей ИППП.
1. Половые инфекции.
Инфекционные агенты половых инфекций попадают на слизистую влагалища в результате незащищённого полового акта. При наличии благоприятных условий, о которых говорилось выше – микротравм, дисбактериоза, пониженного иммунитета, возбудители ИППП быстро размножаются. А инфекция перемещается из области вагины в шейку матки.
Особую опасность представляют возбудители венерических болезней – гонококки, бледная трепонема, трихомонада, ВПГ, микоплазма, которые способны внедряться в здоровые клетки, изменять их генетическую структуру.
2. Травмы слизистой влагалища.
3. Нарушение гормонального баланса.
Из-за сбоев в работе эндокринной системы нарушается гормональная регуляция организма. В результате способность влагалища самоочищаться за счёт выделения слизи теряется. Частой причиной кольпита считается понижение уровня эстрогенов, вызванное заболеваниями яичников.
4. Снижение иммунитета.
Кольпит может возникнуть во время или после болезней, ослабляющих иммунитет. К ним относятся не только тяжёлые заболевания – онкология, ВИЧ, сахарный диабет, но и сезонные вирусные инфекции, требующие длительного приёма антибиотиков.
Для подбора эффективного курса лечения, проводится комплексная диагностика, которая позволяет установить точные причины кольпита.
Что входит в обследование при кольпите
Симптомы кольпита
Характерный симптом кольпита – обильные бели. При неспецифическом вагините слизистые выделения имеют беловатый оттенок, при специфическом, вызванном ИППП, в них появляется гной, консистенция становится более густой.
В зависимости от тяжести и характера протекания различают несколько видов и форм кольпита, которые проявляются следующими симптомами.
Протекая на протяжении большого периода времени, кольпит переходит от одной формы к другой:
- острая – около 2-х недель;
- подострая – до 2-х месяцев;
- хроническая – дольше 2-х месяцев.
Острый вагинит проявляется очень тяжело и обычно осложняется цервицитом или эндометритом. Воспаление охватывает не только влагалище, но и верхние отделы половых путей. Выделения раздражают слизистую, вызывают зуд, боли, которые делают секс невозможным.
Методы лечения
Прежде чем составить курс лечения, врач изучит симптомы, оценит результаты анализов, которые покажут наличие у женщины сопутствующих патологий.
Основной метод – консервативный, с последовательным применением противомикробной и иммунной терапии.
Кандидозный кольпит
- Противогрибковая терапия – Флуконазол однократно, местно – Нистатин, Тержинан.
- Для устранения жжения и зуда – Супрастин или Тавегил;
- Иммунотерапия – поливитамины, иммуномодуляторы.
Трихомонадный кольпит
Этот вид вагинита требует длительного лечения с контролем на протяжении 2-3 циклов.
Сначала назначаются антибиотики широкого спектра действия, например, Метронидазол, затем лечение продолжают местно – антибактериальными свечами и ванночками с настоями трав. О полном излечении можно судить только после получения отрицательных результатов на половые инфекции.
Атрофический кольпит
Лечение направлено на устранение дефицита эстрогена. В рамках иммунотерапии назначаются пероральные препараты, например, Фемостон. При необходимости дополнительно применяются местные средства для коррекции вагинальной микрофлоры.
Бактериальный кольпит
- Местное лечение – спринцевание Мирамистином или Фурацилином.
- Антибактериальная терапия – например, свечи Гексигон.
- Снятие отёчности и воспаления – ванночки с настоем ромашки или календулы, свечи Индометацин.
- Нормализация микрофлоры – свечи Ацилакт.
Во время беременности применяются местные препараты, неопасные для здоровья ребёнка – Нистатин, Тержинан, или ванночки на отварах ромашки и календулы.
Продолжительность и состав курса должен подбирать врач, так как лечение острой и хронической формы кольпита требует индивидуального подхода.
Подробнее о лечении кольпита
Профилактика и прогноз кольпита
Чтобы болезнь не перешла в хроническую форму, при первых симптомах кольпита лечение должны пройти оба партнёра. Желательно исключить случайные половые связи, предохраняться с помощью презерватива, соблюдать правила интимной гигиены.
Хронические формы лечатся, но этот период может растянуться на несколько месяцев. Болезнь опасна осложнением беременности, воспалением в придатках, матке или яичниках, поэтому главной задачей профилактики является поддержание здоровой микрофлоры влагалища.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 28 лет.
Над статьей доктора Долго-Сабурова Ю. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
Причины вульвовагинита
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки.
Факторы риска вульвовагинита:
- механические — трение о грубую одежду или твёрдые предметы (например, седло велосипеда), повреждение при половом контакте, расчёсы, падения или удары при занятиях спортом, инородные тела;
- физические — воздействие тепла (термические ожоги), влажности (опрелости), охлаждения (обморожение) электричества, лазерного излучения (осложнения физиотерапевтического лечения) и радиационного облучения при лучевой терапии и т.п.;
- химические — повреждения из-за воздействия кислот, щелочей, спиртов, компонентов лекарственных средств;
- биологические — бактериальные, грибковые, паразитарные и вирусные инфекции, аутоиммунная агрессия, аллергия;
- сочетание двух и более повреждающих факторов. [1][2][3][4][5]
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
- приём антибиотиков, цитостатиков и глюкокортикоидов;
- сахарный диабет;
- гипотиреоз;
- беременность;
- лактацию;
- дефицит эстрогенов (стрероидных женских гормонов) в постменопаузе или при использовании такой группы гормональных препаратов, как агонисты гонадотропных релизинг-гормонов;
- анемии различного происхождения;
- заболевания желудочно-кишечного тракта;
- нарушение кровообращения из-за малоподвижного образа жизни и патологии венозной системы.
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
- излишнее использование различных средств для интимной гигиены (в том числе с антибактериальными компонентами);
- частое бритьё, подмывание и спринцевание — промывание влагалища травяными отварами;
- ношение ежедневных гигиенических прокладок.
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вульвовагинита
Симптомы острого и хронического вульвовагинита
Острый вульвовагинит длится меньше двух месяцев, позже уже развивается хроническая форма болезни. Их симптомы похожи, но при хроническом вульвовагините чаще поражается кожа — появляется сухость, утолщение, уплотнение и т. п. Если обострения возникают не меньше четырёх раз в год, то хронический вульвовагинит считают рецидивирующим.
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах. Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
- покраснение воспалённого участка (гиперемия), вызванное притоком крови;
- отёчность, обусловленная выходом жидкости из сосудов в межклеточное пространство;
- повышение температуры в месте воспаления;
- болезненность участка воспаления;
- нарушение функциональных возможностей воспаленного органа.
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
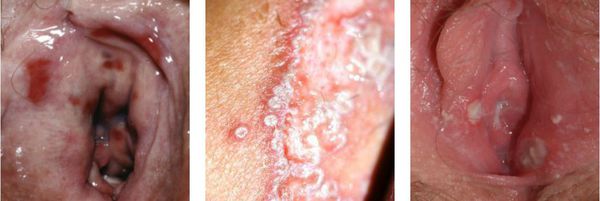
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают "творожистые" выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла "молочница". Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо "прислушаться" к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
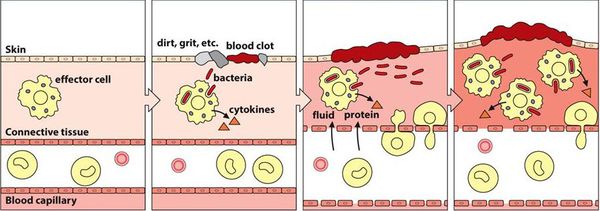
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
Причины воспаления бывают разными: инфекция (вульвовагинит при гельминтозах, бактериальный, кандидозный и вирусный вульвовагинит), воздействие физических и химических факторов (контактный и аллергический вульвовагинит).
Вульвовагинит может быть первичным и вторичным, т. е. самостоятельным заболеванием или симптомом и осложнением какой-то другой, более серьёзной болезни.
Читайте также:

