При глистах в легких слышится жесткое дыхание
Обновлено: 18.04.2024
Паразитарная инфекция легкого на КТ: причины, диагностика
а) Терминология:
1. Определения:
• Паразиты: организмы, питающиеся и живущие за счет другого организма (хозяина):
о Облигатные паразиты: могут жить только в организме хозяина о Факультативные паразиты: могут жить в организме хозяина и вне его
• Могут приводить к фокальному или диффузному поражению легких
2. Классификация паразитов, поражающих легкие:
• Простейшие:
о Амебиаз: Entamoeba histolytica
о Токсоплазмоз: Toxoplasma gondii
о Малярия: плазмодии (Р. falciparum, Р. vivax, Р. ovale, Р. malariae)
о Трипаносомоз (болезнь Шагаса): Trypanosoma cruzi
• Нематоды:
о Аскаридоз: Ascaris lumbricoides
о Анкилостомоз: Ancylostoma duodenale
о Стронгилоидоз: Strongyloides stercoralis
о Филяриоз: Wuchereria bancrofti, Brugia malayi, Brugia tlmori
о Дирофиляриоз: Dirofilaria immitis
о Трихинеллез: Trichinella spiralis о Токсокароз: Toxocara canis и Toxocara cati
• Цестоды:
о Эхинококкоз: Echinococcus granulosus и Echinococcus multilocularis
• Трематоды:
о Парагонимоз: Paragonimus westermani (наиболее широко распространенный в мире), Paragonimus kellicotti (наиболее распространенный в США)
о Шистосомоз: Schistosoma mansoni
б) Визуализация:
1. Рентгенография легких при паразитарной инфекции:
• Узлы в легких ± кавитация
• Консолидация ± кавитация
• Пневмоторакс и плевральный выпот: Р. Westermani
• Диффузные неоднородные затемнения: малярия и стронгилоидоз
• Выраженная кардиомегалия и легочная гипертензия: болезнь Шагаса
о Септальные линии, отек легких, плевральный выпот
• Единичные или множественные объемные образования округлой или овоидной формы (возможно, с уровнями жидкости и газа): Е. granulosus
в) Дифференциальная диагностика паразитарной инфекции легких:
3. Внебольничная пневмония:
• Пневмонию может быть сложно отличить от паразитарной инфекции; эти патологические состояния могут сочетаться
г) Патология:
1. Общая характеристика:
• Паразитические организмы могут широко варьировать в размерах и сложности:
о Простые одноклеточные организмы: амебы
о Сложные многоклеточные: черви, трематоды
2. Макроскопические и хирургические особенности:
• Амебы: некроз и абсцессы, часто связанные с печенью
• Эхинококкоз: Е. granulosus:
о Эндоцист: внутренний герминальный слой
о Экзоцист: наружный слой, покрытый хитином
о Перицист: участок реактивных изменений легочной ткани
3. Микроскопия:
• Токсоплазмоз: интерстициальная пневмония
• Малярия: ОРДС
• Аскаридоз: воспалительная реакция, деструкция капилляров и стенок альвеол, отек, кровоизлияние, десквамация клеток
• Стронгилоидоз: бронхопневмония, отек легких, обширное интраальвеолярное кровоизлияние, ОРДС
д) Клинические особенности:
1. Проявления:
о Амебиаз:
- Поражение легких и плевры:
Наиболее типичное внекишечное проявление
- Гепатобронхиальный или бронхобилиарный свищ
- Поражение перикарда: Чаще возникает при вовлечении левой доли печени
Боль, тампонада сердца, сепсис
о Малярия:
- Малярийные комары: переносчики плазмодия к людям
- Симптомы: лихорадка, озноб, потливость, анемия, лейкопения, спленомегалия:
Первичные торакальные проявления: некардиогенный отек легких (например, ОРДС)
Эозинофильная пневмония: обусловлена противомалярийными препаратами (например, пириметамином)
о Трипаносомоз (болезнь Шагаса):
- Заболевание обычно диагностируется в хронической стадии
- Острый трипаносомоз может стать летальным, но диагностируется редко
- Кардиомиопатия Шагаса: > 90% случаев:
Миокардит ± выпот в перикарде
о Аскаридоз:
- Наиболее распространенная паразитарная инфекция в мире
- Синдром Леффлера (простая легочная эозинофилия):
Преходящие затемнения в легких соотносятся с миграцией личинок через легкие
- Непродуктивный кашель, жгучая боль за грудиной, диспноэ, в отдельных случаях легкое кровохарканье
о Анкилостомоз (A. duodenale):
- Симптоматика зависит от локализации паразита:
Субклиническое течение у большинства пациентов
- Синдром Леффлера аналогичен таковому при аскаридозе о Стронгилоидоз:
- Неосложненный стронгилоидоз:
Симптомы: кашель, диспноэ, бронхоспазм в фазе миграции
- Синдром гиперинфекции: высокая нагрузка паразитическими червями вследствие реинфекции:
Может имитировать легочную эмболию, ОРДС, астму, или ХОБЛ
- Диссеминированный стронгилоидоз: поражение органов за пределами обычного пути миграции; обнаружение личинок в кале, мокроте, коже:
Обширное интраальвеолярное кровотечение
о Филяриоз:
- W. bancrofti, В. malayi, В. timori в лимфатических сосудах:
Обструкция лимфатических сосудов: слоновость, гидроцеле
ТЛЭ
о Дирофиляриоз:
- Инфекция часто протекает бессимптомно
- Подкожная узловая форма: D. repens
- Легочный дирофиляриоз человека: D.immitis:
Солитарный внутрилегочный узел (случайная находка)
о Visceral larva migrans (токсокариоз):
- Типичные симптомы: хронический кашель (пароксизмальный и усиливающийся ночью), хрипы в легких
- Хроническая эозинофильная пневмония, внутрилегочные узлы без признаков кавитации
о Эхинококкоз:
- Распространен повсеместно, наибольшая заболеваемость в Средиземноморском регионе, Южной и Центральной Америке, России
- E. granulosus: более распространенная этиология у человека
- E.multilocularis
- Разрыв кисты (в трахеобронхиальное дерево или полость плевры):
Выделение фрагментов кисты с мокротой
Реакции гиперчувствительности: крапивница, одышка; вплоть до анафилаксии
о Парагонимоз:
- Человек инфицируется после проглатывания зараженного материала или недостаточно термически обработанных ракообразных
- Острая фаза (несколько часов после приема зараженной пищи):
Неспецифическая боль в животе, лихорадка и диарея
- Прободение диафрагмы (2-3 недели): поражение плевры и легочной паренхимы
- Хроническая фаза: возбудитель может годами находиться в легких:
Полости в легких
о Шистосомоз:
- Пенетрация кожи или стенки кишечника, проникновение возбудителя в системный венозный кровоток, миграция в легкие
- Острая инфекция (лихорадка Катаямы):
Лихорадка, озноб, хриплое дыхание, диспноэ, сухой кашель, утомляемость, диарея, боль в животе
- Хроническая инфекция: причина легочной гипертензии
3. Течение и прогноз:
• Амебиаз:
о Непосредственное распространение возбудителя из абсцесса легкого в грудную клетку (6-40%)
о Гематогенное распространение и аспирация
• Малярия:
о В эндемичных областях ежегодно фиксируется несколько миллионов летальных исходов
о Первичные торакальные проявления: ОРДС
• Стронгилоидоз:
о Смертность от гиперинфекции или диссеминации: 70%
о Присоединение вторичной инфекции: 80%
е) Список использованной литературы:
1. Cottin V: Eosinophilic lung diseases. Clin Chest Med. 37(3):535-56, 2016
2. Price M et al: Imaging of eosinophilic lung diseases. Radiol Clin North Am. 54(6): 1151 -1164, 2016
3. Skalski JH et al: Fungal, viral, and parasitic pneumonias associated with human immunodeficiency virus. Semin Respir Crit Care Med. 37(21:257-66, 2016
4. Henry TS et al: Role of imaging in the diagnosis and management of parasitic infections. Curr Opin Pulm Med. 19(3):310-7, 2013
Нехватка воздуха (инспираторная одышка) — это затруднение дыхания на вдохе с ощущением недостаточного поступления кислорода. Может сопровождаться шумным, свистящим дыханием. Возникает при беременности, заболеваниях гортани, легких, плевры, болезнях сердца, неотложных состояниях, травмах, неврозах. Для установления причин расстройства назначают рентгенографию грудной клетки, спирометрию, ЭКГ, ларингоскопию, анализы крови. До постановки диагноза для уменьшения выраженной одышки больному обеспечивают покой, доступ свежего воздуха, применяют седативные фитопрепараты.
Классификация
При установлении степени инспираторной одышки учитывают связь дыхательных нарушений с двигательной активностью. В норме в спокойном состоянии человек совершает не более 14-20 дыхательных движений за минуту, а чувство недостаточного вдыхания воздуха беспокоит только после тяжелых нагрузок. Выделяют 4 степени одышки, свидетельствующие о вероятном наличии заболевания:
- Легкая степень. Возникает при быстрой ходьбе, подъемах на лестницу или по крутому спуску. Быстро проходит самостоятельно.
- Средняя степень. Наблюдается при обычном темпе ходьбы. Пациент вынужденно замедляет движение или делает передышки.
- Тяжелая степень. Затруднение дыхания отмечается при медленной ходьбе на дистанции до 100 м. Больной часто останавливается для отдыха.
- Очень тяжелая степень. Нехватка кислорода ощущается в полном физическом и эмоциональном покое. Активность пациента резко ограничена.
Причины нехватки воздуха
Затруднение вдоха у здоровых людей вызвано несоответствием между количеством вдыхаемого воздуха и потребностью в кислороде. Такая одышка беспокоит при выполнении тяжелой работы, во время интенсивных тренировок, подъема в горы, в стрессовых ситуациях. Появлению чувства нехватки кислорода способствует ношение тесной одежды, поясов и корсетов, препятствующих нормальному дыханию. У пожилых людей в результату возрастных изменений сосудов и сердца одышка может появляться при минимальных нагрузках. Ощущением недостатка воздуха также проявляется ряд состояний и болезней.
Беременность
Симптом чаще проявляется и более выражен у пациенток, которые вынашивают крупный плод, многоплодную беременность, страдают многоводием. Усугубляющим фактором становится синдром нижней полой вены при беременности. При аорто-кавальной компрессии, кроме одышки, из-за ограничения подвижности диафрагмы женщины испытывает затруднение дыхания и недостаточность воздуха в положении лежа на спине. Дыхательное расстройство сочетается с внезапной слабостью, сильным головокружением вплоть до обморочного состояния.
Плеврит
Нарастающая одышка с затрудненным вдохом — характерный признак воспаления плевры. Дыхательные нарушения вызваны интенсивными болевыми ощущениями при сухом плеврите, скоплением жидкости в плевральной полости — при экссудативном, гнойном, геморрагическом процессе. Нехватка воздуха становится результатом поверхностного, щадящего дыхания: чтобы уменьшить острую колющую или тупую тянущую боль над пораженной участками, пациент ограничивает объем дыхательных движений. Часто одышка сопровождается мучительным сухим кашлем, повышением температуры, ознобом.
Заболевания легких
При воспалительном и диффузном поражении легочной ткани чувство недостатка вдыхаемого воздуха связано с выключением части легкого из дыхательного процесса, ограничением его подвижности и эластичности. Больные предъявляют жалобы не неполноту вдоха, слабость, быструю утомляемость, головокружение. С признаками легочной одышки, как правило, протекают:

Стеноз гортани
Чаще всего затруднения вдоха вызваны заболеваниями, при которых в результате поражения слизистой и голосовых связок формируются препятствия на пути движения воздушных масс. Одышка гортанного происхождения часто характеризуется ощущением ограниченного поступления воздуха в дыхательные пути, свистящим шумным дыханием (стридором). Симптом наблюдается при следующих патологических состояниях:
- Острый стеноз гортани. Затруднение при совершении вдоха, шумное дыхание, охриплость, осиплость возникают и нарастают крайне быстро. Во время вдоха втягиваются межреберные промежутки и эпигастральная область, западают яремные ямки, раздуваются крылья носа. Больной проявляет беспокойство, иногда — возбуждение, панику, ощущает страх смерти и, чтобы облегчить поступление воздуха, опирается на руки. Дыхание постепенно учащается, становится поверхностным, возможны цианоз лица, ногтевых фаланг. Острый стеноз осложняет течение крупа, ложного крупа, повреждений при интубации трахеи, других патологий, сопровождающихся отеком гортани.
- Хронический стеноз. Постепенное усиление одышки характерно для доброкачественных опухолей и рака гортани, ларингомаляции, других аномалий развития органа, ларингоцеле, нейропатического пареза, поражения щитовидной железы. Симптоматика нарастает медленно. Одышка на фоне лающего кашля, сиплого голоса усиливается по мере сужения просвета гортани, но пациент может не замечать ее длительное время из-за постепенной адаптации к гипоксии. На поздних этапах нехватка воздуха беспокоит в покое, в дыхание активно включаются межреберные мышцы, брюшной пресс. Нехватка кислорода провоцирует ухудшение памяти, нарушения сна, рассеянность.
Инородные тела дыхательных путей
Если чужеродное тело остается в дыхательных путях, не полностью перекрывая их просвет, при дыхании возможно возникновение сторонних звуков. Баллотирование предметов в просвете трахеи сопровождается сипением, жужжанием, свистением. Для частичной обструкции бронха характерен дистанционно слышимый свист. При этом интенсивность кашля уменьшается, возможно отхождение слизистой мокроты с частичками инородного тела. Одышка становится менее частой, однако усиливается боль в области шеи и груди. В последующем присоединяются воспалительные процессы.
Легочные и плевральные опухоли
Особенности инспираторной одышки при злокачественных неоплазиях зависят от локализации онкопроцесса. Однако в любом случае респираторные нарушения предваряют или дополняют специфические симптомы заболевания и общие проявления в виде быстрой утомляемости, ухудшения аппетита, прогрессирующей потери веса. Чувство неполноценного дыхания может беспокоить больных, у которых развиваются:
- Рак плевры. Одышка, вызванная ограничением экскурсии легких, возможна как при первичной опухоли, так и при метастатическом поражении плевральных листков. Симптоматика нарастает очень быстро. Кроме неполного щадящего вдоха, провоцирующего нехватку воздуха, выражены боли в пораженной половине груди, слабость, общее истощение.
- Бронхиолоальвеолярный рак. Затруднение вдоха при физической нагрузке, а позднее и в состоянии покоя — поздний признак опухоли. Зачастую одышка развивается на фоне мучительного сухого или обильного водянистого кашля, свидетельствует о наличии дыхательной недостаточности и предшествует возникновению болей в груди.
Болезни сердца
Жалобы на нехватку кислорода — один из характерных признаков сердечной одышки, которая выявляется при кардиологических заболеваниях, протекающих с нарушением ритма (тахикардия, экстрасистолия, синдром WPW) или недостаточным кровоснабжения миокарда (стенокардия напряжения, нестабильная стенокардия, другие формы ишемической болезни сердца). Выраженность симптома обычно напрямую зависит от степени и формы сердечной недостаточности. В легких случаях нехватка воздуха ощущается после умеренной физической нагрузки, при сильных эмоциональных переживаниях.
Неотложные состояния
Повреждения грудной клетки и легких
Дыхательные нарушения при торакальных травмах могут быть как кратковременными, так и нарастающими. Так, при ушибе ребер преходящее затруднение вдоха является вторичным и связано с ограничением дыхательных движений из-за боли в груди при глубоком вдыхании воздуха. При закрытом травматическом или спонтанном пневмотораксе жалобы на недостаточное поступление кислорода, частое дыхание, посинение губ наряду с резкими колющими болями в груди, отдающими в руку и шею, холодным потом, падением давления, подкожной эмфиземой становятся ведущими в клинической картине.
Невротические расстройства
Обследование
На начальных этапах диагностического поиска ведением пациентов с жалобами на нехватку воздуха занимаются участковый терапевт или семейный врач, которые с учетом анамнеза и результатов исследований назначают консультации профильных специалистов. Для быстрого комплексного скрининга патологий, сопровождающихся затруднением вдоха, назначаются:
- Рентгенологические исследования. В ходе обзорной рентгенографии грудной клетки удается выявить изменения, характерные для воспалительных процессов, опухолей, пневмосклероза, травматических повреждений. При необходимости выполняются прицельные снимки, рентгеноскопия, бронхография.
- Изучение функций внешнего дыхания. Наиболее часто проводится спирометрия, позволяющая объективно оценить основные объемные показатели дыхательной функции. Метод может дополняться плетизмографией, газоаналитическим исследованием внешнего дыхания.
- Определение состава газов крови. Анализ направлен на обнаружение лабораторных признаков дыхательной недостаточности. Основными показателями газового состава крови являются уровни парциального давления кислорода и двуокиси углерода, процентного содержания и насыщенности кислородом.
- Электрофизиологические методы. Электрокардиография применяется для быстрого выявления аритмии, ишемии сердечной мышцы. Для получения расширенных данных о деятельности сердца ЭКГ дополняют суточным мониторингом по Холтеру, фонокардиографией.
- Инструментальный осмотр гортани. В ходе прямой и непрямой ларингоскопии оцениваются состояние слизистой органа, голосовых связок. При использовании гибкого или ригидного фиброларингоскопа можно сделать биопсию подозрительных участков, удалить инородные тела.
Возможные воспалительные изменения (увеличение СОЭ, лейкоцитоз), признаки анемии определяются по общему анализу крови. На дальнейших этапах обследования применяются томографические методы (КТ, МРТ грудной полости), УЗИ сердца, бронхоскопия, плевроскопия, трансбронхиальная биопсия легкого с последующим гистологическим изучением полученного материала. При подозрении на болезни сердца рекомендованы нагрузочные тесты (велоэргометрия, тредмил-тест и др.).

Симптоматическая терапия
Физиологическое затруднение вдоха проходит самостоятельно после отдыха. При внезапном возникновении нехватки воздуха больного нужно успокоить, усадить на стул, кресло, кровать (с возвышенным положением и упором спиной на подушки). Для облегчения дыхания необходимо снять тесную одежду, тугой пояс, расстегнуть верхние пуговицы рубашки или блузы. Важно обеспечить приток кислорода в помещение — открыть форточку, распахнуть окно или дверь. С целью увлажнения воздуха можно включить чайник, развесить рядом с кроватью влажную простыню, набрать в ванну воду.
Допускается самостоятельное употребление растительных успокоительных средств. При сердечном или легочном заболевании, другой известной причине одышки пациенту рекомендуется выпить те препараты, которые он принимает постоянно. Если в течение 10-15 минут состояние не улучшается, следует вызвать скорую помощь. При повторяющихся приступах нехватки кислорода, которые проходят самостоятельно, постоянном или периодическом ощущении затруднений при вдохе необходимо обратиться к врачу для выяснения причин дыхательного расстройства.
Аскаридоз лёгких – это патологическое состояние, обусловленное механическим повреждением органов дыхания личинками круглых гельминтов – аскарид, а также токсическим и аллергическим действием продуктов их жизнедеятельности. Проявляется кашлем с небольшим количеством слизистой мокроты, бронхоспастическим синдромом, может протекать по типу бронхопневмонии или серозного плеврита. Диагноз устанавливается на основании клинических симптомов, рентгенологических и лабораторных данных, результатах серологических исследований. Лечение осуществляется эффективными в отношении аскарид противогельминтными препаратами и патогенетическими средствами.
МКБ-10
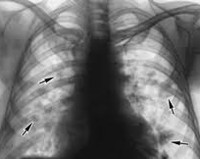
Общие сведения
Аскаридоз лёгких является острой стадией антропонозного геогельминтоза, вызываемого аскаридами. Согласно статистическим данным, аскаридозом страдает более 1 миллиарда человек в мире, ежегодному заражению подвергаются 100-200 тысяч. Заболеванию подвержены лица всех возрастных категорий, 65-70% заразившихся составляют дети. По частоте встречаемости данный гельминтоз занимает второе место среди всех глистных инвазий, уступая только энтеробиозу. Аскаридоз наиболее распространён в странах с жарким и влажным субтропическим и тропическим климатом. В некоторых государствах Средней и Юго-Восточной Азии, африканского континента аскаридами заражено более 50% населения.

Причины
Возбудителем аскаридоза лёгких является представитель семейства нематод аскарида человеческая в личиночной стадии развития. Взрослая особь паразитирует в тонком кишечнике исключительно человека, который становится источником инвазии. Аскариды двуполы. Самки почти вдвое крупнее самцов и могут достигать 40 см в длину, откладывают до 250 000 оплодотворённых и неоплодотворённых яиц ежедневно. С каловыми массами больного яйца попадают в почву. Эпидемиологическую опасность представляют только оплодотворённые яйца. При достаточной температуре, влажности и аэрации почвы в них вызревают личинки. Проглатывание таких яиц вызывает аскаридоз. При неблагоприятных условиях развитие личинок приостанавливается, но их жизнеспособность внутри яиц длительно сохраняется. Гельминты пребывают в кишечнике на протяжении года, затем при отсутствии повторной инвазии происходит самоизлечение. Факторами риска развития болезни являются:
- Метеоклиматические условия. В некоторых регионах с жарким влажным климатом при массовом скрининге аскаридоз выявляется у 95-98% населения. Личинки гельминтов в таких климатических зонах вызревают в течение всего календарного года, тогда как в умеренном климате заражение человека аскаридами происходит с апреля по октябрь. В жарких сухих регионах заболеваемость гельминтозом значительно ниже. В условиях вечной мерзлоты аскаридоз не встречается.
- Антисанитария. Распространению глистной инвазии способствует скученность населения, отсутствие водопровода и канализации, нехватка воды. Часто аскаридоз развивается в результате употребления в пищу немытых овощей и ягод, выращенных с применением необеззараженных человеческих фекалий в качестве удобрения.
- Детский возраст.Гельминтоз у детей дошкольного и младшего школьного возраста встречается в 1,5 раза чаще, чем у взрослых. Дети раннего возраста пробуют предметы на вкус, берут в рот грязные пальцы, много контактируют с домашними животными, играют в песочнице, не соблюдая правила гигиены в силу возрастных особенностей.
- Профессиональная деятельность. Заболеванию больше подвержены лица, вынужденные постоянно контактировать с почвой. Аскаридоз обнаруживается у полеводов, агрономов и других работников сельскохозяйственных предприятий. Среди городских жителей чаще болеют сотрудники озеленительных служб, овощных магазинов и баз.
Патогенез
Яйца гельминтов попадают в человеческий организм фекально-оральным путём с загрязнёнными продуктами питания, водой. Заболевание начинается с острой миграционной фазы. Личинка выходит из яйца и крючкообразными отростками прикрепляется к внутренней стенке тонкой кишки. Ротовым отверстием она перфорирует слизистую оболочку и проникает в кишечные вены. С током крови через воротную и нижнюю полую вены гельминт мигрирует в правые отделы сердца, затем – в лёгочные артерии, капилляры, альвеолы, бронхиолы. В респираторном тракте личинки развиваются в течение 20-21 дня.
Паразитируя в лёгких, гельминты блокируют мелкие сосуды. Нарушается питание лёгочной паренхимы. Образуются микроинфаркты альвеолярной ткани. Продукты жизнедеятельности аскарид оказывают мощное сенсибилизирующее действие на человеческий организм. Развивается воспалительная реакция. Вокруг гельминта образуется инфильтрат, состоящий из лимфоцитов, эозинофилов, плазматических клеток, иногда гистиоцитов. Впоследствии такие инфильтраты либо полностью разрешаются, либо на их месте формируются участки фиброза. Сенсибилизация организма метаболитами аскарид нередко приводит к возникновению бронхообструкции. С кашлевыми толчками личинки нематод забрасываются в глотку, заглатываются и повторно попадают в тонкий кишечник. Заболевание переходит в хроническую кишечную стадию.
Симптомы аскаридоза лёгких
Первые клинические признаки поражения лёгких аскаридами появляются на 7-10 день глистной инвазии. Симптомы болезни многообразны. Пациента беспокоит приступообразный кашель со скудным отделением светлой мокроты, изредка возникает кровохарканье. Эозинофильная пневмония сопровождается субфебрильной лихорадкой. Иногда (чаще – в детском возрасте) температура тела поднимается выше 38°C. Для такой формы гельминтоза лёгких характерен неправильный тип лихорадки. При повышении температуры выявляется озноб. Выражены и другие симптомы интоксикации: общая слабость, головная боль, снижение аппетита, неустойчивое настроение.
Интенсивные, усиливающиеся при глубоком вдохе, кашле, чихании и движении боли в правой или левой половине грудной клетки свидетельствуют о развитии плеврита. Позднее присоединяется смешанная одышка, выраженность которой зависит от количества экссудата в плевральной полости. Токсико-аллергическое действие метаболитов аскарид провоцирует бронхоспазм. Пациента беспокоят приступы удушья с затруднением выдоха, сопровождающиеся сухим кашлем и свистом в груди. Наряду с лёгочной симптоматикой часто присутствуют уртикарные кожные высыпания, гепатоспленомегалия. Иногда аскаридоз лёгких протекает скрыто.
Осложнения
Тяжёлые осложнения аскаридоза обычно возникают в хронической кишечной фазе болезни. Наиболее часто страдают органы желудочно-кишечного тракта – развивается холецистохолангит, аппендицит, кишечная непроходимость. Смертельную опасность представляет проникновение взрослых особей в правый желудочек и лёгочные артерии, а также заползание аскарид через пищевод и глотку в дыхательные пути, приводящее к гибели больного от асфиксии. Появляющийся в остром периоде респираторный аллергоз может сохраняться длительное время после элиминации гельминтов.
Диагностика
Диагностику гельминтоза осуществляют инфекционисты-паразитологи. В фазе поражения лёгких в диагностическом поиске часто принимает участие пульмонолог. При сборе анамнеза у пациентов с подозрением на лёгочный аскаридоз уточняют профессиональный маршрут, наличие контакта с почвой (возделывание земли на приусадебном участке, сезонные сельхозработы). При осмотре можно обнаружить кожную сыпь. Аускультативно выслушиваются рассеянные сухие свистящие хрипы, локальные влажные хрипы, при плеврите – шум трения плевры, резкое ослабление дыхания с одной стороны. Выявить аскаридоз на стадии миграции аскарид помогают следующие методы исследования:
- Рентгенография лёгких. На рентгенограмме легких часто просматриваются летучие инфильтраты Леффлера. Затенения сохраняются в течение 2-3 дней, затем полностью разрешаются и появляются в другом сегменте, доле или лёгком. Изредка инфильтрация лёгочной ткани персистирует на протяжении 20-30 дней. Иногда при рентгеновском исследовании визуализируются признаки наличия экссудата в полости плевры.
- Лабораторные анализы. В периферической крови, мокроте, плевральной жидкости определяется высокий уровень содержания эозинофилов. При исследовании бронхиального секрета также можно обнаружить спирали Куршмана и кристаллы Шарко-Лейдена, характерные для респираторного аллергоза. ПЦР мокроты позволяет выявить ДНК гельминтов.
- Серологическая диагностика. Методы серологической диагностики (РНГА, РИФ, ИФА) основаны на обнаружении антител к аскаридам в сыворотке крови. Чаще всего используется иммуноферментный анализ. Антитела к гельминтам начинают вырабатываться на 5-10 сутки от начала инвазии. Определение титров иммуноглобулинов класса М и G даёт возможность диагностировать аскаридоз в период пребывания личинок аскарид в лёгких.
Длительно не разрешающиеся эозинофильные инфильтраты лёгочной ткани следует дифференцировать с бактериальной пневмонией, онкологической патологией лёгких, туберкулёзом. Летучие инфильтраты иногда появляются в приступном периоде бронхиальной астмы и при других аллергических болезнях. Для уточнения диагноза может понадобиться участие онкологов, фтизиатров, аллергологов-иммунологов и дерматологов.
Лечение аскаридоза лёгких
Лёгочный аскаридоз является ранней стадией глистной инвазии и хорошо поддаётся консервативной терапии. При этом многие специалисты в сфере паразитологии и инфектологии считают, что противогельминтные препараты более эффективны в кишечную фазу развития болезни. Кроме того, токсическое действие продуктов распада личинок при их массовой гибели может вызвать тяжёлый пульмонит. Лечение противопаразитарными средствами осуществляется в несколько (2-3) этапов. В стадию миграции личинок можно назначать тиобендазол, мебендазол или албендазол. Большое значение на данном этапе имеет купирование патологических состояний. Применяются антигистаминные препараты, кортикостероиды, бронходилататоры. Через 10-14 дней курс противогельминтной терапии повторяют.
Прогноз и профилактика
Прогноз при адекватном лечении благоприятный. Аскаридоз лёгких обычно полностью излечивается. При повторных инвазиях, например, у лиц, проживающих в эндемичных очагах, к данному гельминтозу постепенно формируется иммунитет. Специфической профилактики аскаридоза не существует. Чтобы избежать инвазии, необходимо соблюдать правила личной гигиены, не использовать воду из открытых водоёмов для питья и приготовления пищи, не есть немытые овощи, фрукты, зелень. Общественная профилактика включает в себя строительство очистных сооружений, безопасное в отношении паразитов удобрение сельскохозяйственных угодий, массовую профилактическую дегельминтизацию населения неблагополучных по аскаридозу регионов.
2. Клинические рекомендации (протокол лечения) оказания медицинской помощи взрослым больным аскаридозом. - 2016.
3. Глистная инвазия в структуре респираторных аллергозов: бронхиальная астма и симндром Леффлера/ Восканян А.Г., Восканян А.// Международный журнал прикладных и фундаментальных исследований. – 2016 – №4.
Паразитические заболевание легких обусловлены паразитами, которые попадают к человеку из окружающей среды. Наиболее часто эти заболевания возникают у людей, которые работают в животноводстве. В организм человека личинки попадают преимущественно алиментарным путем (через

предметы быта, еду, посуду). Среди паразитических заболеваний, возбудители которых размножаются в желудке и кишечнике, чаще всего встречаются аскаридоз, токсоплазмоз, цистицеркоз, эхинококкоз; реже – амебиаз, парагонимоз, шистосоматоз, трихиноз.

Паразиты обычно поселяются в теле человека на долго, хронически, не вызывая серьезных клинических проявлений и манифестаций. Иногда могу проявляться аллергические реакции: кожный зуд, крапивница, эозинофилия в анализе крови. При осложнении в крови можно обнаружить лейкоцитоз (признаки нагноения, воспаления), ускорение скорости оседания эритроцитов.
Токсоплазмоз
Возбудителем токсоплазмоза является токсоплазма, которая относится к виду простейших. Заболевание может быть врожденным и приобретенным. Обычно у заболевшего токсоплазмозом возникает обширное поражение головного мозга, спинного мозга, глаз, печени, что обуславливает тяжесть и разнообразие внешних проявлений данной патологии.
При спиральной компьютерной томографии органов грудной клетки можно определить зоны обширного пневмосклероза, на фоне которого могут определяться множественные кальцификаты различных форм и размеров, неразрешившиеся овальные или округлые очаги (по типу диссеминации).
Аскаридоз
Аскаридоз относится к очень распространенным заболеваниям. Возбудителями аскаридоза являются яйца гельминтов, попавшие в ротовую полость к человеку. Механическое повреждение легочной ткани в месте инвазии яиц паразита вызывает сенсибилизацию, которая может сопровождаться отеком интерстициальной ткани легких, инфильтрацией паренхимы легких и образованием так называем инфильтратов Леффлера.
На рентгенограммах и СКТ-сканах органов грудной клетки в легких определяют множественные или единичные инфильтраты, которые распространяются на несколько долек, реже на сегмент или всю долю. Структура такого очага обычно однородная, контуры нечеткие, размытые. Корни обычно неизмененные, прилегающее отделы плевры утолщены, может присоединиться ограниченный плеврит. Характерным для развития эозинофильных инфильтратов является довольно выраженная динамика: на протяжении 3-5 суток размеры инфильтратов резко уменьшаются, вплоть до полного исчезновения, даже без применения лечения.
Цистицеркоз легких
Возбудителем являются личинки свиного цепня. Попадая в легкие через кровь, личинки цистицерка могут долго сохранять жизнедеятельность, фиксируясь в интерстициальной ткани, цистицерк начинает размножаться. Вокруг него в легких образуется фиброзная капсула, которая окружена лимфоцитарной инфильтрацией. Формируются множественные тонкостенные пузырьки овальной или округлой формы 1-2 см в диаметре.
При диагностике на рентгенограммах или сканах мультиспиральной компьютерной томографии можно визуализировать четко очерченные округлые или овальные очаги, однородной структуры, около 1 см в диаметре. Они не сливаются между собой. По началу прилегающие отделы легочной паренхимы не измененные, со временем могут появиться признаки деформации легочного рисунка, в случае развития очагов под плеврой – могут наблюдаться очаги уплотнения реберной и междолевой плевры. После гибели паразита (2-3 года) наблюдается кальцификация очагов, которая начинается с периферии.
Аналогичные кальцинаты можно выявить в плечевом поясе, печени, головном мозгу.
Эхинококкоз легких
Возбудителем эхинококкоза является цистод ленточного червя. Попадая в легкие через кровь, паразит образует там кисты.
Различают однокамерный и многокамерный эхинококкоз. При исследовании кисты: имеет собственную оболочку, вокруг паразитарной кисты формируется фиброзная капсула, эхинококковые кисты заполнены жидким содержимым, что хорошо можно диагностировать при помощи мультидетекторной компьютерной томографии. Паразит может также иметь и дочерние кисты. Кисты со временем увеличиваются, но медленно, на протяжении нескольких лет.
Диагностика: на рентгенограммах или сканах СКТ можно определить эхинококковую кисту, которая имеет четкие контуры, обычно овальную форму, размерами в среднем около 3-5 см, иногда могут достигать 15-20 см, структура кисты долго сохраняется однородной. В случае гибели паразита капсула сморщивается, в ней откладываются соли кальция.
Осложнения: чаще всего возникает нагноение эхинококковой кисты, прорыв гноя из кисты в бронхи или плевральную полость. Возможно сжатия сегментарных бронхов и нарушение бронхиальной проходимости с образованием клапанного вздутия сегмента, развитием гиповентиляции, ателектаза, присоединением пневмонии.
Читайте также:

