При инфекционных конъюнктивитах кератитах блефаритах
Обновлено: 17.04.2024
Для цитирования: Майчук Ю.Ф. Новое в эпидемиологии и фармакотерапии глазных инфекций. РМЖ. Клиническая офтальмология. 2000;1(2):48.
Эпидемиология инфекционных кератитов
и конъюнктивитов
Наблюдения последних лет свидетельствуют о серьезных сдвигах в эпидемиологии инфекционных поражений глаз. Наиболее тревожными являются данные о резком повышении роли контактных линз в возникновении язвенных поражений роговицы. Считается, что в США от 27 до 33% всех бактериальных кератитов связано с ношением контактных линз [1]. По мнению S. Pflugfelder, вероятность риска бактериального кератита при ношении контактных линз составляет 0,21% в год, увеличиваясь в 10–15 раз у тех, кто оставляет линзы на ночь [2]. По другим данным, из 1500 носивших контактные линзы язва роговицы возникала у 0,8% [3]. По нашим наблюдениям, почти все больные поступившие с тяжелой язвой роговицы, вызванной синегнойной палочкой, пользовались контактными линзами, нарушая указания по их ношению или хранению. Длительное ношение контактных линз (более 24 ч) приводит к повышению десквамации роговичного эпителия и возникающая эпителиопатия (микроэрозия) способствует адгезии синегнойной палочки. Показано, что чем хуже транспорт кислорода через линзу, тем сильнее десквамация эпителия и тем больше вероятность адгезии синегнойной палочки [4]. Соотношение возбудителей язвенных поражений в наибольшей достоверности выражают следующие цифры: стафилококк – 45%, стрептококк – 12%, синегнойная палочка – 10%, грибы – 7%, акантамебы – 1,6% [20], а при язвах роговицы у детей: стафилококк – 43,7%, стрептококк – 18,8%, синегнойная палочка – 9,4%, грибы – 17,2% , акантамебы – 1,6% [5].
В целом в последнее время отмечается сдвиг в сторону увеличения удельного веса грамотрицательных возбудителей: так, по исследованиям в США, соотношение грамположительных и грамотрицательных возбудителей бактериальных кератитов с 81,8%/18,2% в 1993 г. изменилось до 51,4%/48,6% в 1997 г. [6].
Другой особенностью бактериальных язв роговицы является большое число штаммов возбудителей, устойчивых к аминогликозидам: так, по некоторым данным, 63,6% возбудителей были устойчивы к гентамицину [7]. Особую тревогу вызывают сведения о нарастании устойчивости к новым антибиотикам хинолоновой группы. По результатам исследований в США, число штаммов стафилококка, устойчивых к ципрофлоксацину возросло с 5,8% в 1993 г. до 35% в 1997 г., а к офлоксацину соответственно с 4,7 до 35% [6]. В Индии было выделено 22 штамма синегнойной палочки, устойчивых к ципрофлоксацину [7]. Интересно, что из них 90,9% были чувствительны к амикацину. Считается, что широкое применение внутрь ципрофлоксацина в общей медицинской практике привело к скачку числа устойчивых возбудителей до 76–82% [6].
Показано, что ношение контактных линз является фактором риска грибковых кератитов; но особого внимания заслуживают сведения о том, что с линзами связано до 85–86% акантамебных кератитов [8, 9]. Медленное развитие акантамебных кератитов, слабые возможности диагностики и трудности химиотерапии приводят к тому, что распознаются они обычно в далекозашедших случаях или после кератопластики [10]. В практическом плане заслуживают внимания исследования, выявившие вторичную бактериальную инфекцию при акантамебном кератите от 10 [9] до 58% больных [11]. Это позволило предположить, что вторичная микрофлора играет патогенетическую роль в развитии акантамебного кератита: бактерии служат источником питания для амеб до тех пор, пока некроз стромы не сделает доступным для питания продукты разрушения роговицы [12].
Большие возможности в раннем распозновании герпетических, грибковых и акантамебных кератитов открывает новый метод – конфокальная прижизненная микроскопия роговицы [12].
Эпидемиологические исследования последних лет подтверждают, что вездесущие аденовирусы, число серотипов которых уже достигает 50, встречаются в мире повсеместно. Поражают как взрослых так и детей, но, главное, исследования показали, что серьезным и частым последствием аденовирусных конъюнктивитов является синдром сухого глаза (ССГ). Если в 1995 г. мы предполагали, что примерно у 20% больных, перенесших аденовирусную инфекцию глаз, развивается ССГ [13], то последние исследования, выполненные совместно с Е.В. Яни, показали, что нарушение слезоотделения выявляется в легкой степени у 21% и в тяжелой степени у 22% больных.
Эпидемиологический геморрагический конъюнктивит (ЭГК) после пандемии 1969–1970 гг. напоминал о себе небольшими вспышками в мире в 1981 и 1991 гг. Однако эпидемиологическая настороженность должна оставаться, так как единичные случаи в последние годы наблюдались во Флориде (США) и Москве.
Лечение инфекционных заболеваний глаз представляет большие трудности и всегда должно быть комплексным, включающим средства как специфической (антибактериальные, противовирусные, антигрибковые, антипаразитарные средства), так и патогенетической (противовоспалительные и антиаллергические, метаболического воздействия, иммунотерапии и др.) терапии. Остановимся на особенностях применения некоторых препаратов, поступивших в практику в последние годы.
Антибактериальные средства
Глазные капли и глазная мазь с 0,3% тобрамицина (тобрекс) нашли широкое применение в офтальмологической практике. При язвах роговицы средней тяжести, обычно вызванных стафилококком или стрептококком, глазные капли тобрекс применяют 6–8 раз, а глазную мазь – 3–4 раза в сутки. При тяжелой язве роговицы, вызванной синегнойной палочкой или агрессивной кокковой инфекцией и угрожающей перфорацией роговицы, глазные капли тобрекс применяют методом форсированных инстилляций: в течении суток в первые 2 ч инстилляции производятся каждые 15 мин, затем каждый час; начиная со вторых суток – каждые 2 ч; в последующие сутки – каждые 3 ч [8]. При акантамебном кератите мы используем капли тобрекс 3–4 раза в сутки в сочетании с инстилляцией суспензии кетоконазола или хлоргексидина 3 раза в сутки. При бактериальных блефаритах применяют глазную мазь тобрекс
2 раза в сутки. В профилактике инфекции при хирургических вмешательствах на роговице была убедительно показана эффективность тобрекса на примере инстилляций глазных капель после эксимерлазерной рефракционной кератоэктомии.
Совместными усилиями МНТК “Микрохирургия глаза” и Московского НИИ ГБ им. Гельмгольца разрабатываются комплексные глазные капли, включающие 0,3% тобрамицина (С.Н. Багров, Л.А. Кононенко и др.).
Глазные капли окацин содержат 0,3% ломефлоксацина, высокоэффективного антибиотика широкого спектра действия из группы хинолонов. Оказывает выраженный терапевтический эффект в лечении тяжелых язв роговицы, в том числе вызванных синегнойной палочкой и гонококком (инстилляция 6–8 раз в сутки), в лечении стафилококковых, стрептококковых и других бактериальных язв роговицы (инстилляция 6 раз в день), в лечении бактериальных конъюнктивитов и блефаритов, в профилактике инфекции при травме роговицы и хирургических вмешательствах на роговице. Глазные капли окацин эффективны также в лечении хламидийных конъюнктивитов (инстилляция 4–6 раз в сутки).
Лабораторное выделение возбудителя и определение чувствительности помогает в правильном подборе антибиотиков, но занимает много времени. В случаях тяжелых язвенных поражений роговицы необходим ургентный выбор антибиотикотерапии, так как драматическое течение может уже через 1–2 дня привести к перфорации роговицы. Следует учитывать, что монотерапия ципрофлоксацином гарантирует до 90% положительных результатов [6], а применявшаяся в США с 1978 г. как стандартная методика сочетания гентамицина и цефазолина – максимум 96% [14]. Видимо, сегодня следует считать наиболее перспективной комплексную терапию, включающую два антибиотика – окацин и тобрекс. В особо тяжелых случаях необходима дополнительная антибактериальная терапия: парабульбарное введение тобрамицина и системное применение одного из хинолоновых антибиотиков.
Витабакт – 0,05% пиклоксидина – антисептик с широким антибактериальным спектром действия. Витабакт эффективен против многих видов бактерий, вызывающих такие широко распространенные заболевания глаз, как конъюнктивиты, хронические и подострые, блефароконъюнктивиты, блефариты. Витабакт обладает мягким действием и хорошо переносится.
Колбиоцин – антибактериальный препарат, выпускаемый в виде глазных капель и мази. Колбиоцин включает 3 антибиотика: хлорамфеникол, колистин, ромететрациклин. Такое сочетание обеспечивает хороший антибактериальный эффект. Препарат активен против грамположительных и грамотрицательных бактерий, спирохет, хламидий, микоплазм, риккетсий и других возбудителей [15]. Применяется в лечении конъюнктивитов, блефаритов, кератитов, в профилактике инфекции конъюнктивы и роговицы.
Комбинированные средства, включающие антибиотик
и кортикостероид
Гаразон – глазные капли, включающие гентамицин (0,3%) и бетаметазон (0,1%). Обладают двойным действием – широким антибактериальным и мощным противовоспалительным. Бетаметазон обеспечивает более высокую противовоспалительную активность, чем преднизолон и гидрокортизон. Применяют при инфекционно-аллергических конъюнктивитах и краевых кератитах, конъюнктивитах, блефаритах. Как и другие препараты, содержащие кортикостероиды, гаразон противопоказан при язвах роговицы, при вирусных кератитах и конъюнктивитах. Наиболее часто гаразон используют для ведения послеоперационного периода (после экстракции катаракты с имплантацией искусственного хрусталика или без нее, после антиглаукоматозных операций, обработки ранений глаза, хирургических вмешательств на придатках глаза). Гаразон назначают начиная со 2 дня после операции и отменяют после стихания воспалительных явлений – через 2–4 нед, в зависимости от тяжести вмешательства.
Тобрадекс – глазные капли, включающие тобрамицин (0,3%) и дексаметазон (0,1%). Антибиотик обеспечивает широкий спектр антибактериального действия, а кортикостероид – мощное противовоспалительное и антиаллергическое действие. Препарат применяют при воспалительных заболеваниях глаз, когда необходимо комплексное воздействие: конъюнктивитах, блефаритах, некоторых формах кератитов, а также для профилактики инфекции и противовоспалительного действия после хирургического вмешательства на конъюнктиве и глазном яблоке.
Эубетал – глазные капли и мазь, содержащие 3 антибиотика (хлорамфеникол, колистин, ромететрациклин) и бетаметазон. Препарат оказывает выраженное антибактериальное и противовоспалительное действие. Эубетал применяют в лечении бактериальных блефаритов, конъюнктивитов, кератитов. Следует отметить, что глазная мазь эубетал оказалась наиболее эффективной в лечении хламидийных конъюнктивитов по сравнению с другими препаратами, обеспечивая выздоровление у 86% больных [15].
Противовирусные средства
Валацикловир (валтрекс) представляет собой L-валиловый эфир ацикловира. Валацикловир, как и ацикловир, активен против вируса герпеса, но превышает последний в 4–5 раз по биодоступности. Для лечения офтальмогерпеса валацикловир в форме таблеток по 500 мг достаточно применять только 2 раза в сутки в отличие от ацикловира, который назначают 5 раз в сутки [16]. Применение валацикловира внутрь в сочетании с глазной мазью ацикловира (5 раз в сутки) обеспечивает не только самый высокий терапевтический эффект, но и выраженное противорецидивное действие. В реакции бласттрансформации лимфоцитов сенсибилизация к вирусу простого герпеса снижается с 15–25% до нормального уровня (0–1%).
Локферон – человеческий лейкоцитарный a-интерферон с активностью 10 000 МЕ во флаконе, разработан и выпускается АО “Биомед” им. И.И. Мечникова [17]. Глазные капли локферона хорошо переносятся, оказывают терапевтический эффект в лечении герпетического кератита, сокращая продолжительность лечения в среднем на 4 дня по сравнению с каплями ИДУ, и в лечении эпидемического кератоконъюнктивита, сокращая продолжительность лечения в среднем на 4,3 дня по сравнению с интерфероном нативным.
Иммуномодулирующие средства
Аффинолейкин – новый отечественный биофармацевтический препарат, содержащий трансферфакторные белки, выделенные из лейкоцитов человека. Подкожные инъекции аффинолейкина в комплексной терапии герпетических кератитов позволяют сократить сроки лечения в среднем на 5–7 дней [18].
Циклолип – отечественные липосомальные глазные капли 0,2% циклоспорина – мощного селективного иммуносупрессантного препарата. Циклолип оказывает выраженный терапевтический эффект при кератопластике и в лечении воспалительных глазных болезней с доказанным или предполагаемым иммунологическим механизмом развития: увеиты, кератоувеиты, кератиты, гипопион-увеит при болезни Бехчета, склериты, синдром сухого глаза [19].
Противоаллергические и противовоспалительные средства
Аллергия играет важную роль в клинической картине многих заболеваний глаз инфекционной природы: вирусных (аденовирусный конъюнктивит, герпетический кератит), бактериальных (острый конъюнктивит), хламидийных, грибковых, паразитарных.
Аллергическая реакция в клинической картине инфекционной болезни может быть как проявлением глазной инфекции, так и реакцией тканей глаза на токсико-аллергические воздействия длительно применяемых лекарственных средств (антибиотики, противовирусные препараты, анестетики и др.).
Признаком аллергической реакции является выраженное раздражение глаза, сопровождающееся отеком и зудом век, слезотечением, отеком и гиперемией конъюнктивы, позднее развивается сосочковая гипертрофия конъюнктивы и краевой эпителиальный кератит. Такой подход к пониманию клинического течения инфекционных заболеваний глаз открывает новые возможности для построения эффективной терапии, предусматривающей дополнительное своевременное включение антиаллергических глазных средств.
Аллергодил – глазные капли 0,05% ацеластина гидрохлорида. Препарат является блокатором гистаминовых Н1-рецепторов. Кроме того, ингибирует высвобождение медиаторов воспаления из тучных клеток. Терапевтическое действие замечается уже через 15 мин, как и после инстилляции других антигистаминных глазных капель. Аллергодил оказывает терапевтическое действие как в лечении аллергических заболеваний глаз (поллинозный конъюнктивит, хронический аллергический конъюнктивит), так и в комплексном лечении острых инфекционных заболеваний глаз, сопровождающихся аллергической реакцией (аденовирусный конъюнктивит, хламидийный конъюнктивит, тяжелый кератит, кератоувеит и др.). Режим инстилляции от 2 до 4 раз в сутки.
Глазные капли сперсаллерг содержат антазолин, оказывающий антигистаминное действие, и тетризолин – сосудосуживающее. Именно такое сочетание обеспечивает наиболее быстрый и выраженный эффект. Уже в первые 3–5 мин после закапывания уменьшаются явления острой аллергической реакции, зуд век, слезотечение, гиперемия конъюнктивы, а через 15 мин в значительной степени снижаются признаки острой аллергии у 94% больных. Режим инстилляций: каждые 3 ч в острой фазе, при улучшении состояния 2–3 раза в сутки. У детей страше 2 лет достаточно закапывать сперсаллерг 1–2 раза в день.
Аломид – глазные капли 0,1% лодоксамида трометамина. Стабилизирует мембраны тучных клеток, предотвращает антигениндуцированное выделение гистамина и других медиаторов аллергии. В то же время аломид подавляет миграцию эозинофилов и выброс из них ферментов и цитотоксических факторов. Применение аломида эффективно при таких глазных аллергозах, как хронические и подострые поллинозные конъюнктивиты, а также весенний конъюнктивит, краевой кератит, аллергические конъюнктивиты, вызываемые косметикой, бытовой химией, пищевыми продуктами, лекарственными средствами, при ношении контактных линз. Глазные капли аломид оказались эффективными в комплексном лечении заболеваний с иммунным механизмом развития, таких как синдром сухого глаза, аденовирусный конъюнктивит, хламидийный конъюктивит, некоторые формы кератита и кератоувеита.
Максидекс, глазные капли и глазная мазь, содержащие дексаметазон (0,1%). Оказывает противовоспалительное и противоаллергическое фармакологическое действие. По сравнению с другими каплями дексаметазона максидекс выгодно отличается своей полимерной основой, которая создает мелкодисперсную суспензию, что обеспечивает, с одной стороны, пролонгированное действие дексаметазона и, с другой – лучшую переносимость препарата. Максидекс занимает важное место в лечении хронических конъюнктивитов, весеннего кератоконъюнктивита, комплексном лечении кератитов и увеитов без изъязвления роговицы. Максидекс эффективен в лечении поражений роговицы иммунного генеза, а также с успехом применяется при аденовирусных кератоконъюнктивитах на этапе роговичных высыпаний и при тяжелых хламидийных конъюнктивитах (в сочетании с антибиотиками).
Пренацид — глазные капли и глазная мазь, содержащие дезонид динатрия фосфат. Глюкокортикостероид для местного применения, оказывает выраженное противовоспалительное и антиаллергическое действие. Считается, что пренацид не оказывает таких негативных влияний, как повышение внутриглазного давления и задержка эпителизации роговицы. Пренацид нашел применение в лечении неинфекционных воспалительных и аллергических заболеваний глаз. Особое место занимает глазная мазь пренацид в лечении хронических блефаритов различного происхождения.
Наклоф — глазные капли, содержащие диклофенак натрия. Как и другие нестероидные противовоспалительные средства, наклоф ингибирует синтез простагландинов. Препарат уменьшает отек и гиперемию конъюнктивы, устраняет чувство боли. Наклоф обладает выраженным противовоспалительным действием и в то же время не дает нежелательных последствий, возникающих при применении кортикостероидов. По нашим наблюдениям, наклоф может применяться в комплексном лечении тяжелых инфекционных конъюнктивитов, кератитов, язв роговицы, увеитов, а также тяжелых весенних кератоконъюнктивитов. Следует подчеркнуть, что наклоф занял особое место в глазной хирургии: при эксимерлазерной хирургии роговицы, воспалительных процессах после операций по поводу катаракты, для ингибирования миоза во время операции по поводу катаракты, профилактики цистоидного макулярного отека до и после операций на глазном яблоке.
Кератоконъюнктивит — это сочетанное воспаление роговицы и конъюнктивы глаза. Заболевание возникает под действием инфекционных, аллергических, травматических или экзогенных физических факторов. Основные симптомы патологии включают покраснение глаза, светобоязнь, слезотечение, болезненность и ощущение инородного тела. Диагностика предусматривает проведения биомикроскопии, пахиметрии, лабораторных методов (бактериологическое, вирусологическое, аллергологическое исследование). Лечение заболевания основано на применении местных средств (капли, мази, инстилляции), системных препаратов (антигистаминных, противовоспалительных, противомикробных).
МКБ-10
Общие сведения
Кератоконъюнктивит — распространенная глазная патология, которая составляет около 5% от всех офтальмологических заболеваний. Наибольшая частота выявления проблемы наблюдается у больных среднего и пожилого, что обусловлено повышенными зрительными нагрузками, действием профессиональных вредностей, использованием контактных линз. Болезнь имеет большую значимость в практической офтальмологии, поскольку отличается разнообразной этиологией, требует проведения всестороннего обследования и назначения дифференцированной терапии.

Причины кератоконъюнктивита
В развитии болезни играют роль многие этиологические факторы: инфекционные возбудители, аллергены, негативные физические воздействия. Заболевание может начинаться как изолированный кератит или конъюнктивит с последующим распространением воспалительного процесса. К основным причинам патологии относятся следующие:
- Воздействие аллергенов. Весенний кератоконъюнктивит связан с сенсибилизацией организма к растительным аллергенам (пыльца, пух). Также поражение может выступать компонентом системной аллергической реакции организма — отмечается у 20-40% пациентов с атопическим дерматитом.
- Инфекции. Из бактериальных агентов развитие заболевания чаще всего провоцируют синегнойная палочка, гонококки. Специфический эпидемический кератоконъюнктивит вызывают аденовирусы серотипов 8 и 19, тяжелое поражение конъюнктивы и роговицы возможно при заражении вирусом простого герпеса. К редким вариантам относят акантамебную форму патологии.
- Глазные травмы. Любые механические повреждения оболочки глаза, даже микротравмы, могут стать пусковым фактором в формировании воспаления. Болезнь бывает обусловлена химическими травмами, является осложнением интраоперационного повреждения роговицы.
- Излучение. Наружная оболочка глазного яблока поражается при интенсивном и длительном воздействии световых лучей. Наиболее часто болеют представители определенных профессий: электро- и газосварщики, альпинисты, осветители в театре.
- Снижение выработки слез. Поражение роговицы с конъюнктивой встречается при недостаточном увлажнении слезной жидкостью. Состояние развивается при синдроме Шегрена, аутоиммунных заболеваниях — системной красной волчанке, ревматоидном артрите.
Факторы риска
К факторам риска появления кератоконъюнктивита относят работу, требующую постоянного напряжения зрения, особенно за компьютером, когда конъюнктива пересыхает из-за редкого моргания. Более высокая частота заболеваемости наблюдается среди людей, которые живут в ветреной местности, постоянно пребывают в помещениях с сухим воздухом. Риск инфекционного поражения органа зрения увеличивается у пациентов, которые пользуются линзами для коррекции зрения. У женщин есть риск развития патологии при использовании некачественной или просроченной косметики.
Патогенез
В механизме развития аллергических форм болезни основную роль играет гиперчувствительность первого типа. Иммунное воспаление глазных оболочек провоцируется пептидами эотаксином 1 и 2, сопровождается повышением уровня интерлейкина-4. При патогенном влиянии инфекционных агентов возникает острая воспалительная реакция в виде отека, дилатации конъюнктивальных сосудов, лейкоцитарного или лимфоцитарного воспалительного каскада.
Патоморфологически при кератоконъюнктивите происходит отечность ткани конъюнктивы, шероховатость ее поверхности вследствие сосочковой гиперплазии, типично появление лимфоидных фолликулов — мелких серовато-желтых узелков. На наличие кератита указывает инфильтрация ткани лейкоцитами, плазматическими клетками, гистиоцитами. На этапе выздоровления происходит неоваскуляризация — прорастание новых сосудов из конъюнктивы, краевой петлистой сети.
Симптомы кератоконъюнктивита
Кератоконъюнктивит начинается внезапно, поражает оба глаза, причем зачастую процесс развивается поочередно. Особенно это характерно для бактериальных или вирусных форм болезни, при которых инфекция заносится из больного глаза к здоровому при случайных прикосновениях. Заболевание, возникающее при хроническом блефарите или синдроме сухого глаза, может иметь постепенное начало.
Пациенты жалуются на рези и боли в глазу, ощущение чужеродного тела, светобоязнь. Характерно обильное слезотечение, быстрая утомляемость зрительного аппарата, ухудшение остроты зрения и туман в глазах. При аллергическом варианте патологии нередко беспокоит сильный зуд. С учетом причины заболевания возможно повышение температуры тела, сильный отек век, головные боли, увеличение лимфатических узлов на стороне поражения.
При осмотре определяется покраснение и отечность конъюнктивы, мелкие сосуды становятся хорошо видны по всех поверхности глазного яблока и внутренней части век. Если в конъюнктивальной полости скапливается слизистое или гнойное отделяемое, это указывает на микробный характер болезни. У страдающих аллергическим кератоконъюнктивитом видны тонкие полосы слизи. На поверхности роговицы образуются пленки, помутнения.
Осложнения
Воспаление наружных оболочек нередко распространяется на более глубокие ткани с развитием склерита, увеита, хориоретинита. В тяжелых случаях возможно гнойное расплавление глазного яблока — панофтальмит, который требует энуклеации органа. При кератоконъюнктивитах существует риск появления вторичной катаракты, вторичной глаукомы, перфорации роговицы.
При первичных инфекционных кератоконъюнктивитах или вторично возникшей инфекции есть вероятность септических осложнений. Бактериальный процесс распространяется контактным путем, вызывая флегмону глазницы, может проникать в сосудистое русло и приводить к тромбозу пещеристого синуса, менингоэнцефалиту, абсцессу мозжечка или полушарий головного мозга.
Диагностика
Обследование проводится врачом-офтальмологом. При первичной диагностике специалисту необходимо собрать жалобы больного, детально выяснить анамнез, в том числе эпидемиологические контакты пациента. Затем выполняется наружный осмотр глазного яблока для выявления типичной симптоматики. Чтобы поставить диагноз, необходимы следующие методы исследования:
- Биомикроскопия глаза. Детальный осмотр тканей переднего отдела глазного яблока помогает врачу обнаружить воспалительные признаки, подтвердить или исключить осложнения кератоконъюнктивита. Исследование проводится с помощью световой лампы, не имеет противопоказаний, считается базовым диагностическим методом.
- Диагностические пробы. Для быстрого обнаружения дефектов роговичного эпителия показана флюоресцеиновая проба: после закапывания раствором флюоресцеина пораженные участки видны при осмотре в синем фильтре щелевой лампы. Также оценивается чувствительность роговицы.
- Пахиметрия. При помощи ультразвукового датчика измеряется толщина роговицы в разных отделах, что необходимо для диагностики дистрофических процессов, глаукомы. Как правило, определяется роговичный отек в центральной зоне с увеличением толщины оболочки более 500-600 нм. Для изучения кривизны роговичной поверхности показательна компьютерная кератометрия.
- Визометрия. При центральной локализации инфильтрата в роговице наблюдается снижение остроты зрения либо временная слепота на пораженный глаз, а в случае периферического расположения воспалительных изменений показатели визометрии остаются в пределах нормы.
- Микробиологические исследования. При подозрении на инфекционную этиологию заболевания делается цитологический анализ мазка-отпечатка роговицы или конъюнктивы. Чтобы уточнить диагноз, производится бактериологический посев биоматериала, серологические тесты на специфические антитела крови.
- Аллергопробы. После купирования острых проявлений аллергической реакции необходимо выяснить индивидуальные провоцирующие факторы. С этой целью назначаются аппликационные, скарификационные или внутрикожные пробы. Изредка требуется постановка конъюнктивального провоцирующего теста.
Лечение кератоконъюнктивита
Консервативная терапия
При кератоконъюнктивитах назначается дифференцированное лечение с учетом причин заболевания и тяжести симптоматики. Лечение в основном проводится амбулаторно. Терапевтическая схема представлена местными средствами (мазями, примочками, каплями) в сочетании с системными препаратами для перорального применения. Основные группы медикаментов, которыми проводится лечение:
Для удаления патологического экссудата и очищения конъюнктивальной полости назначается лечение с помощью промывания растворами с антисептиками. Больным разъясняют правила личной гигиены для предупреждения распространения инфекции: использование одноразовых салфеток для вытирания лица, закапывание каждого глаза отдельной пипеткой, регулярное мытье рук, избегание прикосновений к лицу.
Медикаментозное лечение дополняется физиотерапевтическими методиками. Высокую эффективность демонстрирует магнитотерапия, ультрафонофорез с дефиброзирующими ферментами, электрофорез противомикробных препаратов. В периоде восстановления целесообразно применять низкоинтенсивную СВЧ-терапию, дарсонвализацию.
Хирургическое лечение
Если консервативное лечение не дает ожидаемого эффекта, а у пациента прогрессирующе ухудшается зрительная функция, требуется помощь офтальмохирургов. Для восстановления формы и светопроводящей способности роговицы используются различные методики кератопластики (передняя, задняя, сквозная). В современной офтальмологии широко применяются микрохирургические методы лечения: микродиатермокоагуляция, эксимерлазерная процедура.
Прогноз и профилактика
Вероятность полного выздоровления напрямую зависит от своевременного обращения к врачу, который должен назначить комплексное местное и системное лечение. При соблюдении рекомендаций специалиста удается купировать воспаление в течение 1-3 недель, при этом запустив регенераторные реакции. Неблагоприятный исход наблюдается при распространении процесса на остальные ткани глазного яблока с риском потери зрения.
Профилактика кератоконъюнктивита включает соблюдение правил личной гигиены, тщательный подбор декоративных и уходовых косметических средств, выполнение советов по ношению контактных линз. Чтобы избежать инфекционных поражений, необходимо использовать индивидуальные полотенца для лица (лучше одноразовые бумажные), избавиться от привычки тереть глаза. В летний период необходимо носить качественные солнцезащитные очки.
3. Конъюнктивиты: дифференциальная диагностика и лечение/ М.М. Бикбов, В.Б. Мальханов, А.Э. Бабушкин. — 2015.
4. Клинические рекомендации. Офтальмология/ под ред. Л.К. Мошетовой, А.П. Нестерова, Е.А. Егорова. — 2006.
Блефарит – двустороннее рецидивирующее воспаление ресничной кромки век. Блефарит проявляется покраснением и отечностью краев век, ощущением тяжести и зудом век, повышенной чувствительностью к яркому свету, быстрой утомляемостью глаз, неправильным ростом и выпадением ресниц. В диагностике блефарита ведущую роль играет наружный осмотр век, определение остроты зрения, биомикроскопия, бактериологический посев, исследование ресниц на демодекс. Лечение блефарита направлено на устранение причины заболевания и, как правило, включает консервативные мероприятия (туалет век, массаж век, закапывание глазных капель, закладывание мазей и др).
МКБ-10
Общие сведения
Распространенность блефарита в популяции довольно высока - около 30%. Блефарит может развиваться у детей, однако максимальный пик заболеваемости приходится на возраст от 40 до 70 лет. В офтальмологии блефариты составляют большую группу этиологически неоднородных воспалительных заболеваний век, сопровождающихся поражением их ресничных краев, имеющих рецидивирующее течение и трудно поддающихся лечебному воздействию. Тяжелое и упорное течение блефарита может привести к образованию халязиона, конъюнктивиту, кератиту, ослаблению зрения.

Причины белефарита
Развитие блефарита может быть обусловлено массой причин. Инфекционные блефариты вызываются бактериями (эпидермальным и золотистым стафилококком), грибками, клещами; неинфекционные – аллергическими агентами, офтальмологическими заболеваниями.
Ведущей причиной инфекционных блефаритов служит стафилококковая инфекция, поражающая волосяные мешочки ресниц. К возникновению блефарита предрасполагает наличие хронических очагов инфекции в миндалинах (тонзиллит), придаточных пазухах (гайморит, фронтит), полости рта (кариес), на коже (импетиго) и пр. Нередко блефарит вызывается поражением краев век клещом Demodex (демодекс). У большинства людей клещи обитают на поверхности кожи, в волосяных фолликулах, сальных железах, а при снижении общей реактивности организма могут активизироваться и попадать на кожу век, вызывая блефарит. Реже этиологическими агентами при блефарите выступают вирусы герпеса I, II и III типов, контагиозный моллюск, гемофильная палочка, бактерии кишечной группы, дрожжеподобные грибки и др. При сочетании блефарита с конъюнктивитом развивается блефароконъюнктивит.
Развитие неинфекционного блефарита нередко бывает сопряжено с некорригированной патологией зрения (дальнозоркостью, близорукостью, астигматизмом), синдромом сухого глаза. У людей, имеющих повышенную чувствительность к раздражителям (пыльце растений, косметике, средствам гигиены, лекарствам), может развиваться аллергическая форма блефарита. Поражение век нередко возникает при контактном дерматите. Эндогенная аллергизация организма возможна при гельминтозах, гастрите, колите, холецистите, туберкулезе, сахарном диабете, при которых изменяется состав секрета мейбомиевых желез.
К возникновению и обострению блефарита любой этиологии предрасполагает снижение иммунного статуса, хронические интоксикации, гиповитаминозы, анемия, повышенная задымленность и запыленность и воздуха, пребывания в солярии, на солнце, на ветру.
Классификация блефарита
В соответствии с этиологией блефариты делятся на две группы: неинфекционные и инфекционные. При вовлечении в воспалительный процесс только ресничной кромки века говорят о переднем краевом блефарите; при поражении мейбомиевых желез – о заднем краевом блефарите; в случае преобладания воспалительных явлений в уголках глаз – об угловом или ангулярном блефарите.
По клиническому течению выделяют несколько форм блефарита:
- Простую.
- Себорейную или чешуйчатую (обычно сопутствует себорейному дерматиту).
- Язвенную или стафилококковую (остиофолликулит).
- Демодекозную.
- Аллергическую.
- Угревую или розацеа-блефарит (часто сочетается с розовыми угрями).
- Смешанную.
Симптомы блефарита
Течение любой формы блефарита сопровождается типичными проявлениями: отечностью и покраснением век, зудом, быстрой утомляемостью глаз и повышенной чувствительностью к раздражителям (свету, ветру). Постоянно образующаяся слезная пленка вызывает нечеткость зрения. Глазные выделения, особенно сопровождающие течение инфекционных блефаритов, приводят к появлению на веке налета, склеиванию ресниц. Пациенты, обычно пользующиеся контактными линзами, отмечают, что не могут носить их столь длительное время, как раньше.
Простой блефарит характеризуется гиперемией и утолщением краев век, скоплением в уголках глазных щелей беловато-серого секрета, умеренным покраснением конъюнктивы, расширением протоков мейбомиевых желез.
При чешуйчатом блефарите на утолщенном и гиперемированном крае века скапливаются чешуйки слущенного эпидермиса и эпителия сальных желез, которые плотно прикрепляются к основанию ресниц. Чешуйки кожи также определяются на бровях и волосистой части головы. Течение себорейного блефарита может сопровождаться потерей и поседением ресниц.
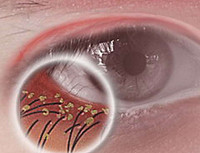
Язвенная форма блефарита протекает с образованием желтоватых корочек, при снятии которых открываются язвочки. После заживления изъязвлений образуются рубцы, из-за которых нарушается нормальный рост ресниц (трихиаз). В тяжелых случаях ресницы могут обесцвечиваться (полиоз) и выпадать (мадароз), а передний ресничный край становиться гипертрофированным и морщинистым.
Демодекозный блефарит протекает с постоянным нестерпимым зудом век, более выраженным после сна. Края век утолщаются в виде красноватого валика. В дневное время отмечается резь в глазах, выделение липкого секрета, ведущее к засыханию отделяемого и его скоплению между ресницами, что придает глазам неопрятный вид.
При розацеа-блефарите на коже век видны мелкие серовато-красные узелки, увенчанные гнойничками.
Диагностика блефарита
Распознавание блефарита производится офтальмологом на основании жалоб, данных осмотра век, выявления сопутствующих заболеваний, лабораторных исследований. В ходе диагностики блефарита проводится определение остроты зрения и биомикроскопия глаза, позволяющая оценить состояние краев век, конъюнктивы, глазного яблока, слезной пленки, роговицы и пр. С целью выявления нераспознанных ранее гиперметропии, миопии, пресбиопии, астигматизма исследуется состояние рефракции и аккомодации.
Для подтверждения демодекозного блефарита производится микроскопическое исследование ресниц на клещ Demodex. При подозрении на инфекционный блефарит показано проведение бактериологического посева мазка с конъюнктивы. При аллергическом характере блефарита необходима консультация аллерголога-иммунолога с проведением аллергопроб. С целью исключения глистной инвазии целесообразно назначение анализа кала на яйца глист.
Длительно существующий блефарит, сопровождающийся гипертрофией краев век, требует исключения рака сальных желез, плоскоклеточного или базальноклеточного рака, для чего выполняется биопсия с гистологическим исследованием ткани.
Лечение блефарита
Лечение блефарита консервативное, длительное, требующее комплексного местного и системного подхода, а также учета этиологических факторов. Нередко для устранения блефарита требуются консультации узких специалистов (отоларинголога, стоматолога, дерматолога, аллерголог, гастроэнтеролога), проведение санации хронических очагов инфекции и дегельминтизации, нормализация питания, улучшение санитарно-гигиенических условий дома и на работе, повышение иммунитета. При выявлении нарушений рефракции необходимо проведение их очковой или лазерной коррекции.
Топическая терапия блефаритов требует учета формы заболевания. При лечении блефарита любой этиологии необходима тщательная гиена век, очищение от корочек и чешуек влажным тампоном после предварительного наложения пенициллиновой или сульфациловой мази, закапывание в полость конъюнктивы р-ра сульфацетамида, обработки краев век р-ром бриллиантового зеленого, проведение массажа век.
При язвенном блефарите применяют мази, содержащие кортикостероидный гормон и антибиотик (дексаметазон+гентамицин, дексаметазон+неомицин+полимиксин В). При конъюнктивите и краевом кератите лечение дополняют аналогичными глазными каплями. В случаях изъязвления роговицы применяют глазной гель с декспантеолом.
Аллергический блефарит требует устранения контакта с выявленным аллергеном, инстилляций противоаллергических капель (лодоксамид, натрия кромогликат), обработки век кортикостероидными глазными мазями, приема антигистаминных препаратов. При мейбомиевом и угревом блефарите целесообразно назначение внутрь тетрациклина или доксициклина курсом от 2 до 4 недель.
Системная терапия при блефаритах включает витаминотерпию, иммуностимулирующую терапию, аутогемотерапию. Эффективно сочетание местного и общего лекарственного лечения с физиотерапией (УВЧ, магнитотерапией, электрофорезом, дарсонвализацией, УФО), облучением лучами Букки.
При осложненных формах блефарита может потребоваться хирургическое лечение: удаление халязиона, пластика век при трихиазе, исправление заворота или выворота века.
Профилактика и прогноз при блефарите
При своевременной и упорной терапии блефарита прогноз для сохранности зрения благоприятный. В ряде случаев заболевание приобретает затяжное, рецидивируюещее течение, приводящее к возникновению ячменей, халязионов, деформации краев век, развитию трихиаза, хронического блефароконъюнктивита и кератита, ухудшению функции зрения.
Для профилактики блефарита необходимо лечение хронических инфекций, исключение контакта с аллергенами, проведение коррекции аномалий рефракции, своевременное лечение дисфункции сальных желез, соблюдение гигиены зрения, улучшение санитарно-гигиенических условий труда и быта.
МКБ-10
Общие сведения

Причины блефароконъюнктивита
К развитию болезни приводит воздействие множества факторов, однако установить этиологию удается не всегда. Блефароконъюнктивит – это приобретенная патология. Выявление болезни в неонатальном периоде обусловлено инфицированием слизистой оболочки глаз младенца во время родов. Основными причинами блефароконъюнктивита являются:
- Инфекционные болезни. Повреждение переднего сегмента глаз может провоцировать гонорея, краснуха, герпес, сифилис. Возможно гематогенное распространение инфекционных агентов или заражение контактно-бытовым путем.
- Аллергические реакции. Клинические проявления аллергической формы обусловлены выделением медиаторов с вазоактивным действием. При этом варианте патологии в крови пациентов синтезируется иммуноглобулин Е.
- Поражение клещами рода Demodex. Вторичные изменения век и конъюнктивы возникают при демодекозе кожи. Возбудитель заболевания обитает в сальных железах (Цейса и мейбомиевых). Заражение демодекозом может осложниться развитием вторичного халязиона и кератита.
- Травматические повреждения. Травмы органа зрения способствуют инфицированию раневой поверхности. В 98% случаев раневой канал проходит через конъюнктиву. Рефлекторное смыкание век при виде опасности приводит к их дополнительному травмированию.
- Грибковые поражения. Симптоматика блефароконъюнктивита часто выявляется у пациентов с кандидозом, аспергиллезом или актиномикозом в анамнезе. При хроническом течении микоза нередко наблюдается сопутствующее повреждение заднего сегмента глаза.
Механизм развития
Патогенез зависит от этиологии блефароконъюнктивита. При офтальмодемодекозе токсико-аллергическое воздействие паразита на структуры переднего полюса глаза провоцирует инъекцию сосудов конъюнктивы и усиленную секрецию слизистых выделений. Развитию бактериальной формы часто предшествуют патологии носоглотки, поражение среднего уха или общие инфекционные заболевания. Размножение микроорганизмов приводит к повреждению тканей бактериальными токсинами. Тонкая слизистая оболочка конъюнктивы наиболее уязвима к их воздействию. Грибковое поражение передних отделов глазного яблока зачастую обусловлено контактным заражением при микозе другой локализации. Развитие симптоматики при травматических повреждениях связано с механическим занесением патогенной флоры в раневой канал.
Ключевая роль в патогенезе аллергического блефароконъюнктивита отводится повышенной чувствительности организма к отдельным антигенам. Пусковым триггером развития реакции гиперчувствительности становится прием медикаментов, вдыхание пыльцы растений, контакт с бы товыми аллергенами. Предрасполагающими факторами являются нарушение обмена веществ, раздражение конъюнктивы химикатами, пылью или дымом. Дети, которые были подвержены внутриутробному заражению вирусами герпеса, краснухи, более предрасположены к возникновению болезни в дальнейшем. При этом часто удается диагностировать множественные пороки развития зрительной системы (микрофтальм, анофтальм, колобома радужки).
Симптомы блефароконъюнктивита
При вирусном происхождении болезни конъюнктивальное отделяемое имеет слизистую или водянистую консистенцию. Больные отмечают выраженную боль в глазах. Характерно увеличение регионарных лимфатических узлов. Особенностью аллергического блефароконъюнктивита является двухстороннее поражение глаз, сочетающееся с выраженным блефароспазмом. Отмечается выделение слизистого секрета вязкой консистенции, сопутствующее поражение кожных покровов. Лимфоузлы не увеличены. Использование контактных линз провоцирует усиление клинических проявлений, повышенную раздражительность глаз.
Возможные осложнения
Длительное течение блефароконъюнктивита может привести к развитию вторичного эктропиона, реже энтропиона века. Пациенты с данной патологией в анамнезе более подвержены риску присоединения инфекционных и бактериальных осложнений (кератит, хориоретинит). Распространение патологических агентов в носослезный канал провоцирует дакриоцистит. У большинства больных возникают симптомы ксерофтальмии. Формирование рубцовых дефектов на коже век не только нарушает процесс смыкания глазничной щели, но и является косметическим дефектом. Наиболее грозное последствие тяжелого течения блефароконъюнктивита – флегмона орбиты. В редких случаях возникает тромбоз сигмовидного синуса.
Диагностика
Постановка диагноза базируется на результатах специфических методов исследований, анализах выделений из глазничной щели и физикального обследования. При визуальном осмотре офтальмолог выявляет гиперемию и отечность конъюнктивы, покраснение краев век. Из анамнеза обычно выясняется, что пациенты связывают появление первых симптомов с аллергическими или инфекционными патологиями. План инструментальной диагностики включает:
- Визометрию. При легком течении патологического процесса зрительная дисфункция отсутствует. Прогрессирующее снижение остроты зрения возникает при поражении роговой оболочки.
- Биомикроскопию глаза. Визуализируется отек и инъекция сосудов конъюнктивы. Веки гиперемированные, отечные, со скоплением патологических отделений по периферическому краю. При сопутствующем поражении роговицы определяется её изъязвление и помутнение.
- УЗИ глаза. Ультразвуковое исследование позволяет измерить параметры глазного яблока, выявить признаки поражения заднего сегмента глаза при помутнении оптических сред.
- Флюоресцеиновая инстилляционная проба. При проведении пробы удается обнаружить нарушение целостности эпителиального слоя роговой оболочки. При изучении строения слезной пленки визуализируются множественные разрывы.
Для определения этиологии необходимо проведение лабораторных тестов. При бактериальном генезе в содержимом выделений из глаз преобладают нейтрофилы. У больных вирусной формой болезни при проведении цитологического исследования выявляются мононуклеарные клетки. Об аллергическом происхождении блефароконъюнктивита свидетельствует обнаружение эозинофилов при микроскопическом исследовании. Культуральный метод диагностики дает возможность выявить рост культур патогенов в посеве содержимого из конъюнктивальной полости. Дополнительно показана консультация инфекциониста и аллерголога.
Лечение блефароконъюнктивита
Терапевтическая тактика определяется этиологией и характером течения болезни. Цель лечения – элиминация возбудителя и купирование воспалительного процесса. Наложение асептической повязки противопоказано из-за увеличения вероятности развития вторичного кератита. Механическое удаление отделяемого из конъюнктивальной полости проводят путем промывания глаз антисептическими растворами. Медикаментозная терапия включает в себя:
- Антибиотики. Антибактериальная терапия проводится коротким курсом (3-7 дней). Инстилляции антимикробных средств осуществляются каждые 2-4 часа. По мере стихания признаков воспаления кратность применения капель снижается до 3-6 раз в сутки.
- Нестероидные противовоспалительные средства. Показано местное (инстилляции) или системное введение НПВС. Капли диклофенака натрия используются при неинфекционной природе заболевания. При недостаточной эффективности либо тяжелом течении патологии применяются глюкокортикостероиды.
- Антигистаминные препараты. Назначение средств из группы Н1-гистаминоблокаторов целесообразно при аллергической форме. Больным рекомендовано применение глазных капель олопатадина гидрохлорида или натрия кромогликата.
- Противовирусные средства. Показанием к использованию глазных капель является вирусный блефароконъюнктивит. Продолжительность курса лечения составляет 12-14 дней. При остром течении рекомендуется закапывание препарата 6-10 раз в день.
- Витаминотерапия. Вне зависимости от формы патологии всем пациентам показан пероральный прием витаминов группы В, А и С. При вовлечении в патологический процесс роговой оболочки дополнительно назначаются стимуляторы регенерации роговицы (метилурациловая мазь, солкосерил).
Прогноз и профилактика
Прогноз для жизни и трудоспособности при блефароконъюнктивите благоприятный. Исход патологии при своевременной диагностике и лечении – полное выздоровление. Специфические профилактические мероприятия не разработаны, неспецифические направлены на предупреждение вторичного поражения переднего отдела глаз при инфекционных и аллергических заболеваниях в анамнезе. Пациентам с рецидивирующим течением заболевания следует повышать общую реактивность и резистентность организма при помощи природных (коррекция рациона питания, закаливание) или медикаментозных средств (иммуномодуляторы).
Читайте также:

