При каких инфекциях может болеть шея и как
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.
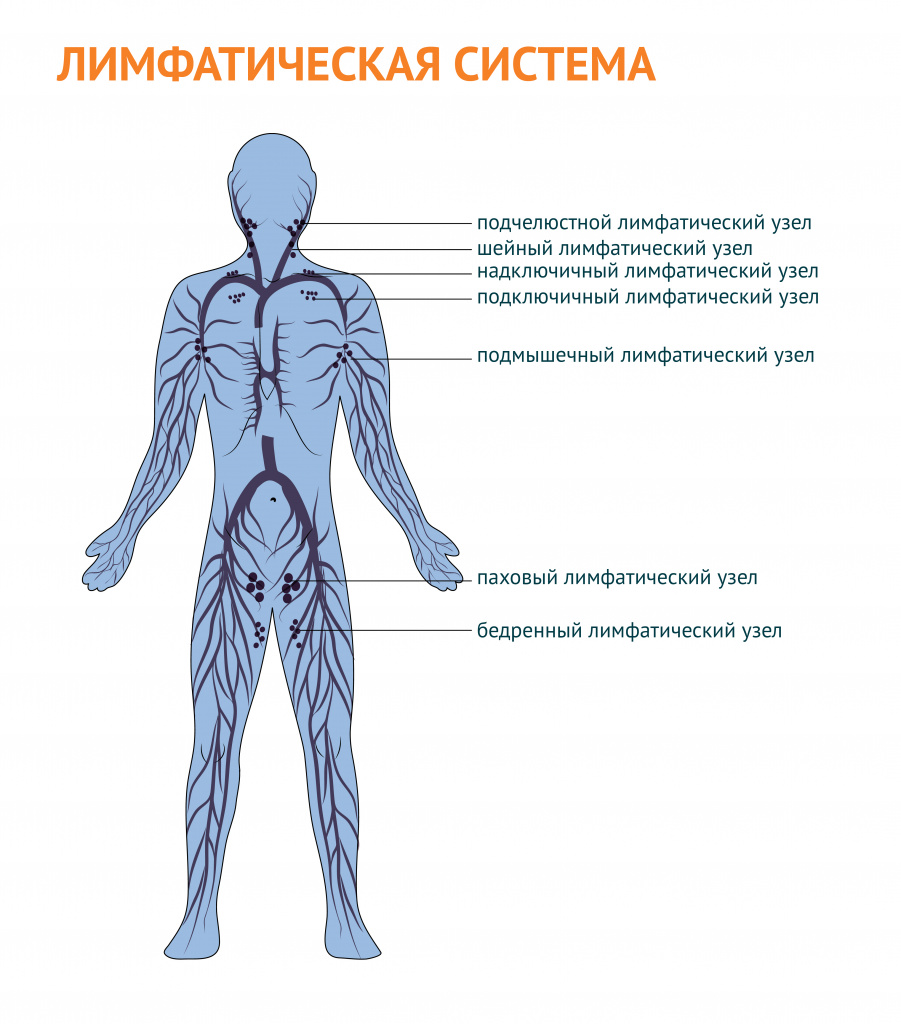
Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.
Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Взрослый должен обратиться к врачу-терапевту , а ребенка и подростка осматривает педиатр . В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- врача-онколога;
- врача-хирурга ;
- врача-фтизиатра;
- врача-инфекциониста;
- врача-эндокринолога ;
- врача-ревматолога.
Диагностика и обследование при увеличении лимфатических узлов
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
- мазок периферической крови с микроскопией;
- биохимический анализ крови (Глюкоза; креатинин; мочевина; печеночных ферментов – алининаминотрансфераза; аспартатаминотрансфераза; билирубин общий; общий белок);
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
- для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в крови антител: антинуклеарные антитела; антитела класса IgG к двуспиральной ДНК; Антинейтрофильные цитоплазматические антитела, АНЦА Ig G;
Синонимы: Анализ крови на антитела к ДНК; IgG антитела к двухцепочечной ДНК; Аутоантитела класса G против двуспиральной ДНК; Анти-dsDNA IgG. Antibody to ds-DNA, IgG; Native double-stranded DNA antibody; Double stranded DNA antibody, IgG. Краткое описание исследования Антитела класса IgG к двусп.
Тест, использующийся в диагностике системных васкулитов. При исследовании сыворотки методом непрямой иммунофлюоресценции с использованием фиксированных препаратов нейтрофилов человека наличие антител такого типа проявляется в виде диффузного цитоплазматического (cANCA) или перинуклеарн.
- анализ крови на содержание гормонов (тироксина; трийодтиронин; тиреотропного гормона; антител к тиреопероксидазе; антител к тиреоглобулину);
Свободный, не связанный с транспортными белками плазмы крови тироксин. Синонимы: Анализ крови на свободный тироксин. Free T4; Free Form of Thyroxin. Краткая характеристика определяемого вещества Тироксин свободный Тироксин (Т4) – один из двух основных тиреоидных гормонов щитовидной жел.
Синонимы: Свободный трийодтиронин. Free T3. Краткое описание исследуемого вещества Трийодтиронин свободный Трийодтиронин свободный (Т3св.) относится к тиреоидным гормонам и является не связанной с белками биологически активной фракцией общего трийодтиронина (Т3общ.), который секретируется клетка.
Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы. Синонимы: Тиреостимулирующий гормон; Тиреотропин. Thyroid-stimulating Hormone; TSH; Thyrotropin. Краткая характеристика т.
Синонимы: Анализа крови на АТ-ТПО; Антитела к микросомальному антигену; АТПО. Antimicrosomal Antibodies; Antithyroid Microsomal Antibodies; Thyroid Peroxidase Autoantibodies; TPO Antibodies; Thyroid Peroxidase Test; Thyroid microsomal antibody; Thyroperoxidase antibody; TPOAb; Anti-TPO. Краткое.
- анализ крови на онкомаркеры;
- Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2;
Внимание. При положительных и сомнительных реакциях, срок выдачи результата может быть увеличен до 10 рабочих дней. Синонимы: Анализ крови на антитела к ВИЧ1 и 2 и антиген ВИЧ1 и 2; ВИЧ-1 p24; ВИЧ-1-антиген, p24-антиген; ВИЧ 1 и 2 антитела и антиген p24/25, ВИЧ тест-системы 4-г.
- обследование на туберкулез;
- биопсия лимфатического узла – Исследование пунктатов других органов и тканей (кроме костного мозга);
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости. .
- комплексное ультразвуковое исследование органов брюшной полости;
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биопсия, удаление полипа до 1 мм).
Исследование молочных желез, позволяющее оценить структуру органа, для диагностики и выявления заболеваний молочных желез у женщин на ранних стадиях.
Если же лимфоузлы быстро увеличиваются, болезненны при ощупывании, процесс сопровождается другими симптомами, в том числе повышением температуры тела и слабостью, необходимо проконсультироваться со специалистом.
При бактериальном воспалении будет назначена антибактериальная терапия и необходимое симптоматическое лечение (жаропонижающие и противовоспалительные средства). При инфекционном мононуклеозе обычно специфической терапии не требуется, проводится в основном симптоматическое лечение. При подозрении на ВИЧ-инфекцию проводится тщательное лабораторно-инструментальное обследование и назначается антиретровирусная терапия, а также лечение сопутствующих инфекций.
Для лечения аутоиммунных заболеваний используются различные иммуносупрессивные и противовоспалительные препараты. В зависимости от показаний может применяться пульс-терапия и терапия внутривенными иммуноглобулинами.
При опухолевых процессах решается вопрос о проведении химиотерапии, лучевой терапии, хирургического лечения, а также трансплантации костного мозга.
Прежде всего лечение увеличенных лимфатических узлов направлено на терапию основного заболевания, приведшего к развитию этого симптома. Важно соблюдать правила личной гигиены, организовать режим дня и сбалансировать рацион. Любое лечение назначает врач.
Недопустимо растирать и прогревать увеличенный лимфатический узел, смазывать мазями, пытаться его раздавить и лечить любыми народными методами без консультации специалиста.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Развитию воспаления ротоглотки чаще всего способствуют общее переохлаждение или злоупотребление холодными продуктами (мороженое и др.), иммунодефицитные состояния, курение, длительные и тесные контакты с больными ОРЗ.
Боль в горле бывает одно- и двусторонней; усиливающейся при глотании; с отдачей в ухо, височную область, зубы. Может сопровождаться охриплостью голоса, отхождением мокроты, кашлем.
В 90-95% случаев боли в горле вызваны воспалительными заболеваниями: тонзиллитом, или ангиной (поражение миндалин) и фарингитом (поражение слизистой и лимфоидной ткани глотки).
Источником болей в горле могут стать бытовые внутренние травмы глотки, причиненные инородными телами.
– осложнения ангин, в том числе парафарингеальные абсцессы (гнойное воспаление тканей, окружающих глотку);
Мы расскажем о боли в горле, вызванной тонзиллофарингитом и бытовыми травмами ротоглотки, а также о боли, связанной с остеохондрозом.
Типичные возбудители тонзиллофарингита – это рино-, адено- и коронавирусы, вирусы гриппа, β-гемолитический стрептококк группы А. Около 70-80% случаев острого тонзиллофарингита имеют вирусную природу, 20-30% – бактериальную и менее 3-5% – грибковую (возбудители – дрожжевые грибки рода Candida).
Шейный остеохондроз, по сравнению с грудным и поясничным, имеет ряд отличий. Они определяются меньшими размерами шейных позвонков и их большей подвижностью. Поэтому даже при незначительном патологическом изменении нарушаются функции всего отдела.
Усиливающаяся при глотании боль – самый характерный симптом этой болезни. Другие частые ее проявления – кашель с мокротой, высокая температура тела (свыше 38,0° С), охриплость голоса, слабость. Миндалины отечные и покрасневшие, часто покрыты налетом. Шейные лимфоузлы увеличены и болезненны при надавливании.
Если инородное тело находится в гортанной части глотки, одновременно с колющей непрерывной болью затрудняются дыхание и речь, возможны одышка, кашель, повышенное слюноотделение.
Боль в горле в таком случае имеет постоянный ноющий характер, сочетается с болями в шее, затылке, плечах и руках. Нередко слабеют мышцы рук, затруднены движения головой.
При неосложненном тонзиллофарингите врачу для постановки диагноза достаточно осмотреть слизистую ротоглотки и прощупать шейные лимфоузлы. При тяжелом течении болезни, развитии осложнений, частых рецидивах берут мазок с миндалин для посева и определения чувствительности возбудителей к антимикробным препаратам, проводят клинический анализ крови и другие обследования (при необходимости).
Бета - гемолитический стрептококк группы А (пиогенный стрептококк, БГСА, S. pyogenes) - грамположительный, неспорообразующий, неподвижный микроорганизм. Встречается повсеместно, часто колонизирует кожные покровы и слизистые оболочки человека, а в холодный сезон частота носительства в .
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
При травмах глотки необходим безотлагательный осмотр врачом глотки и гортани (фаринго- и ларингоскопия), цель которого – обнаружение инородного тела и оценка возможности его немедленного извлечения.
Врач оценивает подвижность, чувствительность, болезненность и другие проявления дискомфорта в области горла, шеи, головы, плечевого пояса. Рекомендуется провести рентгенографию шейного отдела позвоночника, а при необходимости (особенно при подозрении на грыжу) – компьютерную или магниторезонансную томографию.
Исследование, позволяющее оценить состояние шейного отдела позвоночника и диагностировать патологические изменения.
Исследование, позволяющее оценить состояние шейного отдела позвоночника.
Во время болезни следует оставаться дома в теплой проветриваемой комнате, отказаться от курения, не употреблять холодную пищу.
При тонзиллофарингите, протекающем без осложнений, врач назначит симптоматическое лечение: местные анальгетики, антисептики, противовоспалительные лекарства, отхаркивающие, разжижающие мокроту средства.
Врач в асептических условиях извлекает инородное тело. В ряде случаев слизистую глотки обрабатывают местными анестетиками. Для профилактики воспаления после процедуры врач может назначить полоскание ротоглотки растворами антисептиков, в некоторых случаях (например, если повреждение слизистой было глубоким) – курс профилактической антибиотикотерапии.
Для снятия болевого синдрома врач может назначить нестероидные противовоспалительные препараты; спазмолитики для устранения мышечного спазма; хондропротекторы для замедления разрушения и восстановления структуры межпозвонковых дисков. В качестве нелекарственной терапии могут быть назначены витамины группы В, массаж, лечебная физкультура, ношение специального воротника (воротник Шанца). В некоторых случаях (межпозвоночные грыжи, смещение позвонков с нарушением кровоснабжения головного мозга, сдавление спинного мозга и/или отходящих от него нервов) применяют оперативное лечение.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Аденовирусная инфекция – это вирусное заболевание, вызываемое аденовирусом, одна из разновидностей ОРВИ. Существует значительное количество видов аденовирусов, они еще не все хорошо изучены, но роль некоторых из них в развитии у человека патологических состояний несомненна. Аденовирусы долго сохраняются вне организма, хорошо выдерживают низкие температуры. Заболеть аденовирусной инфекцией можно в любое время года, небольшой подъём частоты заболевания этой разновидностью ОРВИ наблюдается в осенне-зимний период.
Почему аденовирусными инфекциями чаще всего болеют дети
Первые 6 месяцев жизни дети практически не болеют аденовирусной инфекцией. Это связано с тем, что в этом возрасте дети обладают пассивным иммунитетом, унаследованным ими от матери. Потом врожденный иммунитет утрачивается, и дети начинают болеть.

До 7 лет ребенок успевает переболеть аденовирусной инфекцией несколько раз. Каждый раз организм вырабатывает специфический иммунитет к конкретному виду аденовирусов, но поскольку их несколько, ребенку приходится болеть неоднократно. После 7 лет, как правило, приобретенный иммунитет есть уже ко всем видам аденовирусов, и аденовирусная инфекция им уже не страшна.
Со временем иммунитет утрачивается, поэтому аденовирусной инфекций могут болеть и взрослые люди.
Причины аденовирусной инфекции
Аденовирусы распространяются воздушно-капельным путем, то есть заразиться можно, если кто-то по соседству чихает или кашляет. При этом картина заболевания у носителя инфекции не обязательно должна быть выраженной, заболевание может протекать и в смазанной форме. При этом аденовирус может выделяться в течение двух недель с момента начала болезни.
Другой путь распространения аденовирусной инфекции – фекально-оральный. Этот механизм заражения типичен для детей, которые не могут самостоятельно следить за личной гигиеной и чистотой рук. С фекалиями аденовирусы выделяются в течение полутора месяцев.
Возможен также и бытовой путь, когда аденовирусы переносятся посредством предметов быта.
Воротами, через которые инфекция попадает в организм, является слизистая
верхних дыхательных путей, также возможно проникновение через конъюнктиву -
прозрачную слизистую оболочку глаза. Аденовирус поражает клетки слизистой,
размножается в них, откуда попадает в кровь и разносится по всему
организму.
Симптомы аденовирусной инфекции

Инкубационный период (время от проникновения инфекции до проявления первых симптомов) составляет от одного дня до недели (в некоторых случаях – дольше).
Заболевание, как правило, начинается с появлением признаков интоксикации.
Для аденовирусной инфекции типичен комплекс катаральных явлений (проявления ринофарингита – ринита и фарингита одновременно): насморк, заложенность носа, першение в горле. Иногда поражаются нёбные миндалины (наблюдаются симптомы ангины), в таких случаях ставится диагноз ринофаринготонзиллит.
Инфекция может спускаться вниз по дыхательным путям, вызывая бронхит и даже пневмонию. Также возможны осложнения в виде отита (воспаления среднего уха) и гайморита (воспаления слизистой оболочки гайморовой пазухи).
Практически во всех случаях поражения аденовирусом наблюдается воспаление слизистой глаз в той или иной степени. Сочетание симптомов респираторного заболевания и конъюнктивита образуют типичную картину аденовирусной инфекции. При ярком свете симптомы усиливаются.
Существует кишечный вариант протекания заболевания. В этом случае аденовирус поражает слизистую кишечника.
Головная боль – типичный признак интоксикации. Головная боль может наблюдаться при различных инфекционных заболеваниях.
Боль в мышцах или суставах - еще один признак интоксикации. Это состояние может описана как ломота во всём теле. Обычно данный симптом предшествует подъему температуры.
Больного знобит – это начало повышения температуры
Организм затрачивает много сил на борьбу с инфекцией. Пищеварительные процессы при этом замедляются, аппетит пропадает.
Интоксикация организма часто проявляется в виде слабости. Если более ребенок – а в случае с аденовирусной инфекцией обычно так и есть, он становится плаксивым и вялым.
Подъем температуры начинается несколько позднее появления признаков интоксикации. В большинстве случаев температура остается субфебрильной (до 38°C), но иногда может достигать и 39°C.
Воспаление слизистой глаз - типичный симптом аденовирусной инфекции. Обычно оно проявляется как жжение (зуд) в глазах.

Боли в шее – часто встречающийся симптом. Согласно медицинской статистике, каждый третий взрослый человек когда-нибудь испытывал боль в области шеи. Прямо сейчас шея болит у каждого десятого.
Как правило, боли в шее носят постоянный, ноющий характер. Иногда боль сопровождается головокружением, тошнотой, шумом в ушах. В некоторых случаях боль иррадиирует (распространяется) в руки. Одновременно с болью в шее могут ощущаться также боли в области сердца, особенно при неудобной позе. Ещё при болях в шее могут встречаться жалобы на ограниченную подвижность шеи или хруст в шее при повороте головы.
Почему болит шея?
Причины, по которым может болеть шея, довольно разнообразны. Наиболее часто боль в шее объясняется одной из следующих причин:
Боли в шее могут быть вызвана и другими причинами, в том числе – некоторыми серьезными заболеваниями, требующими неотложного лечения. Например, боль в шее и ограничение движений головы наблюдаются при менингите, сосудистых, инфекционных и онкологических заболеваниях, травмах шейного отдела позвоночника, при иммунных нарушениях (ревматоидный артрит, анкилозирующий спондилит, артриты при воспалительных заболеваниях кишечника), а также различных заболеваниях внутренних органов.
Болит шея: что делать?
Боли в шее, вызванные какой-либо механической причиной, могут пройти за несколько дней. Если Вы уверены в том, что боль в Вашем случае объясняется тем, что Вам просто продуло шею или Вы резко ее повернули, попробуйте подержать шею в мягком тепле. Также рекомендуется обеспечить снижение статической нагрузки на мышцы шеи и удобное положение головы во время сна. Однако при продолжительной или сильной боли необходимо обратиться к врачу. Самолечение будет неэффективно, ведь, прежде чем начинать лечение, необходимо поставить диагноз. При боли в шее очень важно пройти инструментальные методы исследования, в частности, рентгенографию или, ещё лучше - компьютерную томографию шейного отдела позвоночника. Это позволит отличить "банальный" остеохондроз, например, от опухолевых заболеваний.
К какому врачу обращаться при боли в шее
Если у Вас болит шея, Вам необходимо в первую очередь обратится к врачу общей практики (терапевту), который определит дальнейшее направление обследования. Для определения причин болезненных ощущений в области шеи и проведения эффективного лечения может потребоваться помощь врачей: невролога, ревматолога, травматолога и некоторых других врачей-специалистов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

