При каком виде малярии может быть малярийная кома
Обновлено: 24.04.2024
Малярия относится к протозойным заболеваниям и характеризуется поражением эритроцитов и мононуклеарно-фагоцитарной системы. Периодически проявляется приступами лихорадки или анемией, а также гепатоспленомегалией. Ежегодно это заболевание поражает порядка одного миллиона людей. Это, в основном, тропическая инфекция, но встречается она и в странах СНГ – из-за завоза инфекции из других стран при помощи переносчика (комара) или паразитоносителя. Возбудитель этого заболевания относится к классу Споровиков и роду Плазмодиев.
В общем случае малярия включает в себя несколько форм в зависимости от вызываемых возбудителей. А это значит, что она может быть трехдневной – возбудитель малярии типа Plasmodium vivax, четырехдневной – Plasmodium malariae, тропической – Plasmodium falciparum, ovale-малярией – Plasmodium ovale.
Жизнеспособность малярийных паразитов включает в себя две стадии: половую, протекающую в организме самки рода Anopheles и бесполую, образовывающуюся в организме человека.
Паразиты малярии могут развиваться в организме человека последовательно – в несколько фаз: тканевую шизогонию и эритроцитарную шизогонию, проходящую в эритроцитах.
Тканевая шизогония
На этом этапе заражение осуществляется путем укуса заразной самки комара. Слюна комара образовывает в организме человека спорозоиты, которые представляют собой веретенообразные организмы длиной 14–15 мкм, а шириной около 1–1,5 мкм. Заражение происходит буквально за полчаса, так как спорозоиты моментально проникают в кровь и лимфу, и, таким образом, разносятся по всему организму. Спорозоит делится на десятки тысяч мелких образований, которые развиваются в эритроцитах.
Продолжительность шизогонии во время 3-дневной малярии составляет примерно около 6-ти суток, при тропической – 8 суток, при четырехдневной – 14–15 суток, при овале-малярии – 9 суток. Малярийные плазмодии могут присутствовать в организме человека бессимптомно в зависимости от инкубационного периода.
Эритроцитарная шизогония
Когда в эритроциты проникают тканевые мерозоиты, они превращаются в бесполые формы (трофозоиты). Непосредственно в самих эритроцитах эти делящиеся клетки образуют эритроцитарные мерозоиты, количество которых зависит от вида возбудителя. Это приводит эритроциты к гибели и общему распаду. Мерозоиты могут внедряться в новые тела эритроцитов и шизогония повторяет свой цикл.
Процесс эритроцитарной шизогонии характеризуется образованием половых клеток под названием гамонты или гаметоциты, мужского или женского разделения. Особых симптомов при присутствии в организме гаментов не наблюдается, но человек может быть источником заражения малярийных комаров.
Спорогония
Самки Anopheles могут заражаться от больного человека через кровь, из-за которой в желудок насекомого попадают различные малярийные плазмодии. Незрелые гамонты и бесполые формы обрабатываются в желудке комара. А вот зрелые гаметоциты в желудке насекомого развивают свой цикл – спорогонию.
Симптомы
В большинстве стран заболевание малярии является антропонозом, потому как источником на самом деле есть человек. В некоторых тропических местностях наблюдается и обмен малярийными паразитами от обезьян.
Итак, человек носящий малярию в организме, является паразитоносителем, так как в его крови есть гаметоциты. Распространение малярии связано также и с сезонностью.
Восприимчивость у людей к этому заразителю практически одинакова. Только новорожденные из-за пассивного иммунитета могут легко переносить заболевание, то есть инфекция у них обычно протекает легко.
При болезни малярии наблюдаются приступы лихорадки, которые связаны с тем, что в кровь транспортировались инородные организмы – носители чужеродного белка. Наблюдается также повышение температуры, появление озноба, жара или аллергического эффекта. Может наблюдаться и анемия.
Паразиты нарушают в организме нормальное функционирование головного мозга, почек, печени, кишечника и остальных органов. То есть, малярия, кроме аллергических реакций, может сопровождаться еще и нефритом, некрозом внутренних органов, малярийной пурпурой и остальными злокачественными проявлениями.
Латентный период имеет продолжительность от одного до трех месяцев, после которых наблюдается раннее развитие болезни.
Характеристика форм заболевания
Известно несколько форм заболевания: трехдневная малярия, овале-малярия, четырехдневная и тропическая, а также малярия-микст (сочетает в себе несколько видов). От интенсивности развития может встречаться легкая, среднетяжелая и тяжелая формы.
Болезнь может развиваться в несколько периодов:
- первичная малярия сопровождается серией первичных приступов;
- ранние рецидивы – наблюдаются во всех формах малярии и выявляются они в течение двух или трех месяцев. Далее наблюдается размножение паразитов из-за оживления эритроцитарной шизогонии;
- межприступный период имеет продолжительность 7–11 месяцев при овале-малярии или трехдневной. Наступает последовательно после ранних рецидивов и характеризуется наличием в организме дремлющих паразитов и бессимптомным течением болезни;
- поздние рецидивы характеризуются активацией гипнозоитов.
Тропическая малярия отличается инкубационным периодом в 7–16 дней, трехдневная от 10-ти до 20-ти дней или же до 14-ти месяцев – длительная инкубация. Овале-малярия имеет латентный период в 11–16 дней, а четырехдневная – 25–42 дня. Инкубационный период может увеличиваться из-за неадекватной химиопрофилактики.
Первые проявления могут длиться около нескольких месяцев и характеризуются недомоганием, головной болью.
Если имеет место заражение малярией, то со временем проявится наиболее характерный симптом – лихорадка, которая может иметь периодический или постоянный характер. Начальная лихорадка присутствует только при свежем проявлении малярии, так как через некоторое время приступы лихорадки имеют характерное чередование с повышением и нормализированием температуры тела.
Далее следует проливной пот и снижение температуры обычно до 35 градусов. Состояние временно улучшается и больной успокаивается.
Малярийные приступы иногда могут длиться и более суток. Характернее проявляют себя в первой половине дня, а высокий подъем температуры наблюдается утром. Приступы обычно повторяются в одни и те же часы.
При четырехдневной малярии приступы наступают, в основном, через два дня. А при овале-малярии, тропической, трехдневной – через день. Естественно, в те дни, когда нет приступов, больной чувствует себя удовлетворительно, повышается аппетит и возможна работоспособность. Но если количество приступов сильно истощает организм, то состояние остается тяжелым – такое может быть при ежедневных приступах, часто наблюдаемое при тропической форме малярии.
Признаком малярии может быть и увеличение селезенки и печени, их болезненность. А затяжная малярия может привести к функциональному нарушению и угнетению костного мозга.
Но все же можно сказать, что трехдневная и четырехдневная малярия обычно могут протекать благоприятно.
Тропическая малярия
Тропический вид малярии может сопровождаться симптомами интоксикации: головная боль, рвота, суставные боли, бессонница и прочее. Общая длительность такой формы малярии составляет около года, а при заражении другими штаммами – и более года. К тому же тропическая малярия может сопровождаться поражением сердечно-сосудистой системы, сосудистой недостаточностью, поражением печени, отеками почек и прочим.
Осложнения
Последствия малярии могут проявляться в виде поражения нервной системы, что приводит к коматозному состоянию. Но истинная кома случается только при тропической форме. То есть, несмотря на остальные виды малярии, именно тропическая является наиболее опасной.
В общем случае наблюдается три периода малярийной комы: сомноленция (сонливость и состояние оглушенности), сопора или спячка (сознание периодически возвращается), полная кома. При таких состояниях, если отсутствует борьба с малярией и соответственное лечение, больной может погибнуть через 3–5 дней.
Может наблюдаться и малярийный алгид при тропической форме, который сопровождается присутствием сознания, но больной безучастен, его черты заострены, температура понижена, пульс нитевидный, могут быть поносы. Прогноз при таком состоянии не столь благоприятный, так как вывести из этого состояния не совсем легко.
Наиболее тяжелым осложнением при тропической малярии является гемоглобинурийная лихорадка, которая проявляется острым гемолизом эритроцитов и выделением гемоглобина с мочой. Нередко могут наблюдаться и кровоизлияния в сетчатку глаз, профузные кровотечения, почечная недостаточность – из-за чего возможен летальный исход.
Диагностика
Обычно установить наличие заболевания можно с помощью общей клинической картины и обнаружения в крови самих паразитов. Чередующиеся лихорадочные приступы, увеличение печени или селезенки, гипохромная анемия может быть следствием болезни, хотя признаки малярии бывают разными. Необходимо уточнить, каким образом могло произойти заражение – определить источник малярии. Если же подозрения подтверждаются, то берут кровь для обследования. При этом при первых приступах лихорадки трудно обнаружить паразитов, поэтому микроскопическое исследование необходимо проводить через несколько суток.
Лечение
Лечение необходимо начинать после конкретного установления диагноза с помощью анализа крови. Не стоит забывать о том, что не только часы, но и минуты могут быть важны для спасения жизни больному.
Противомалярийные препараты могут быть шизотропного, гамотропного (примахин, хиноцид), гематошизотропного (резохин, хлорохин, бигумаль, акрихин, хинин), гистошизотропного (хиноцид, хлоридин, примахин) действия.
Трехдневная малярия может сопровождаться назначением хлорохина фосфата и примахина фосфата. Тропическую форму малярии также лечат при помощи хлорохина фосфата, хинина, клиндамицина. Если имеет место развитие малярийной комы, то необходима определенная доза хинина.
В некоторых случаях могут назначать и стероидные гормоны, растворы глюкозы или декстрозы, димедрол, супрастин, аминазин и прочее.
Профилактика
Стадии малярийного приступа. Печень при малярии
Малярии свойственна смена периодов лихорадочных приступов и межприступного латента, когда исчезает лихорадка и смягчаются другие признаки болезни. При тропической малярии в межприступ-ном периоде ряд клинических проявлений может быть более выражен, чем при других формах малярии.
Наиболее характерным клиническим признаком малярии является лихорадка. Иногда периоду высокой лихорадки предшествуют недомогание, чувство слабости, разбитости, головные боли, нарушение аппетита и др. Лихорадочные приступы возникают после инкубационного периода в 8—10 дней при тропической, 10—14 дней при трехдневной (с короткой инкубацией) и 20—25 дней при четырехдневной малярии. В первые дни лихорадка может носить неправильный, ремиттирующий, иногда даже (при тропической малярии) постоянный характер. Эта так называемая начальная (инициальная) лихорадка наблюдается только при свежем первожизненном заболевании малярией. Через несколько дней устанавливается правильное чередование лихорадочных приступов и периодов нормальной температуры.
В малярийном приступе различают три стадии: периоды озноба, жара к пота. Выраженность озноба и пота у больного связана с быстротой подъема и снижения температуры. При мягком течении болезни, а также при тяжелой малярии с лихорадкой неправильного, постоянного или послабляющего типа озноби пот могут быть мало выражены, а иногда и совсем отсутствовать.
Малярийные приступы, как правило, возникают в первой половине суток, максимум температуры обычно приходится на утренние часы. Эта особенность служит дифференциально-диагностическим признаком малярийной лихорадки. Однако нужно помнить, что для трехдневной малярии, вызываемой P. ovale, характерны вечерние н ночные приступы, С началом снижения температуры и появлением сильного пота состояние больного постепенно улучшается, больной успокаивается и засыпает. Продолжительность приступа обычно не превышает 8— 12 часов. Иногда, особенно при переводе правильного типа лихорадки в ежедневный, приступы могут длиться больше суток.
При правильном чередовании малярийных приступов (при трехдневной малярии через день и четырехдневной через 2 дня) в дни, свободные от приступов, состояние больного может быть удовлетворительным, возвращается аппетит, работоспособность. Однако по мере нарастания количества приступов и в дни апирексии состояние больного может оставаться тяжелым. Более тяжелое течение наблюдается при ежедневных лихорадочных приступах, что часто имеет место при тропической малярии.
Вторым характерным признаком малярии является увеличение к болезненность печени и селезенки. Увеличение печени обычно определяется раньше; селезенка в свежих случаях малярии отчетливо увеличивается только после перенесения нескольких приступов малярии. Вместе с тем увеличение селезенки остается более длительно, чем увеличение печени. Последнее связано с тем, что печень увеличивается главным образом за счет повышенного кровенаполнения и в меньшей степени за счет прироста ретикуло-эндотелиальной ткани. Увеличение селезенки обусловлено не только гиперемией, но и гиперплазией.
Во время малярийного приступа печень и селезенка становятся особенно болезненными. Это связано с повышенным кровенаподнением и растяжением капсулы органов. Размеры печени й селезенки с каждым приступом увеличиваются. При затянувшемся лихорадочном периоде переполнение селезенки кровью и растяжение ее капсулы могут привести к разрыву селезенки. При правильном лечении размеры обоих органов быстро уменьшаются, причем печень сокращается быстрее селезенки.
Диффузное поражение печени при малярии встречается редко; исключительно редко возникает острая или подострая атрофия печени. Частота хронических поражении печени у населения эндемичных по малярии колониальных или развивающихся стран связана прежде всего с постоянным белковым голоданием, гельминтозами, гепатотропными вирусными инфекциями и др.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Тропическая малярия. Клиника малярийной комы и малярийный алгид
Этой форме малярии но сравнению с трехдневной и четырехдневной малярией свойственно более тяжелое течение. Существуют более и менее вирулентные штаммы тропической малярии. Для тропической малярии характерна меньшая правильность лихорадочной кривой (лихорадка ремиттирующего или даже постоянного типа), меньшая отчетливость отдельных стадий малярийного приступа. Нередко в периоде снижения температуры снова наступает познабливание и второй подъем, а затем второй критический спад температуры.
Во время приступов резко выражены общие симптомы: головные боли, бессонница, тошнота, рвота, мышечные и суставные боли и др. Рецидивы тропической малярии наступают через более короткие промежутки времени и с большим упорством, чем рецидивы других видов малярии. Однако повторные проявления носят, как правило, более мягкий характер. Длительность течения тропической малярии около 1 года, для некоторых штаммов дольше.
При тропической малярия могут возникать злокачественные формы: церебральная, септическая с массивной паразнтемией и тяжелым поражением сердечно-сосудистой системы, алгидная форма с преимущественно сосудистой недостаточностью — холероподобпое течение, билиозная лихорадка, где на первое место выступают признаки поражения печени, а также отечная или почечная форма, геморрагическая форма, острая гемолитическая анемия и др.
Церебральная форма обычно развивается на фоне интенсивной паразитемии с инвазией значительной доли эритроцитов. Часто находят эритроциты, одновременно пораженные 2—3 паразитами в более. Характерен высокий уровень лихорадки (до 41 и выше). Поражение центральной нервной системы проявляется сначала возбуждением, затем состоянием оглушенности, после чего больной может впасть в коматозное состояние. Могут Возникать также менингиты, менингоэнцефалиты, эпилептиформные припадки, малярийные психозы и др.

Малярийная кома. Истинная малярийная кома возникает только при тропической малярии. Различают три периода малярийной комы. Первый период — сомноленции—характеризуется состоянием оглушенности, сонливостью. Контакт с больным затруднен, однако он может отвечать на вопросы. Сухожильные рефлексы нормальны или повышены. Второй период — сопора, спячки. Сознание возвращается к больному только временами.
Сухожильные рефлексы повышены, выражены патологические рефлексы (Бабинского, Оппенгейма и др.), нередко судорожные подергивания, спастическое состояние нижних конечностей. В третьем периоде— при полной коме —сознание отсутствует, сухожильные рефлексы высокие, патологические — резко выражены. Зрачки расширены, корнеальный рефлекс отсутствует. При глубокой коме наступает а рефлексия.
В крови при коме обычно огромное количество паразитов (все формы). Характерен нейтрофильпый лейкоцитоз. Однако коматозное состояние может развиться и при невысоком уровне паразитемии и небольшой лихорадке.
Коматозное состояние чаще возникает при свежей малярия. В коматозном состоянии больной может находиться несколько часов. Иногда вместе со снижением температуры состояние больного может улучшиться, сознание вернуться. Однако обратное развитие наступает очень редко и только после неполной комы. После развития полной комы спасти больного могут только неотложная специфическая противомалярийная терапия и применение симптоматических средств.
Малярийный алгид. Алгидное состояние развивается также только при тропической малярии, В отличие от коматозной малярии сознание у больного сохранено. Больной находится в состоянии тяжелого коллапса, безучастен, черты лица заострены. Кожа бледна, холодна на ощупь, покрыта липким потом. Вместе с тем температура в подмышечной впадине и ректальная может быть повышена. Сухожильные рефлексы понижены, иногда отсутствуют. В крови обнаруживают все формы P. falciparum в большом количестве. Прогноз при алгидной форме тропической малярии очень тяжел.
Нередко даже активное противомалярийное лечение и применение сердечно-сосудистых средств не могут вывести больного из состояния коллапса.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия – инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
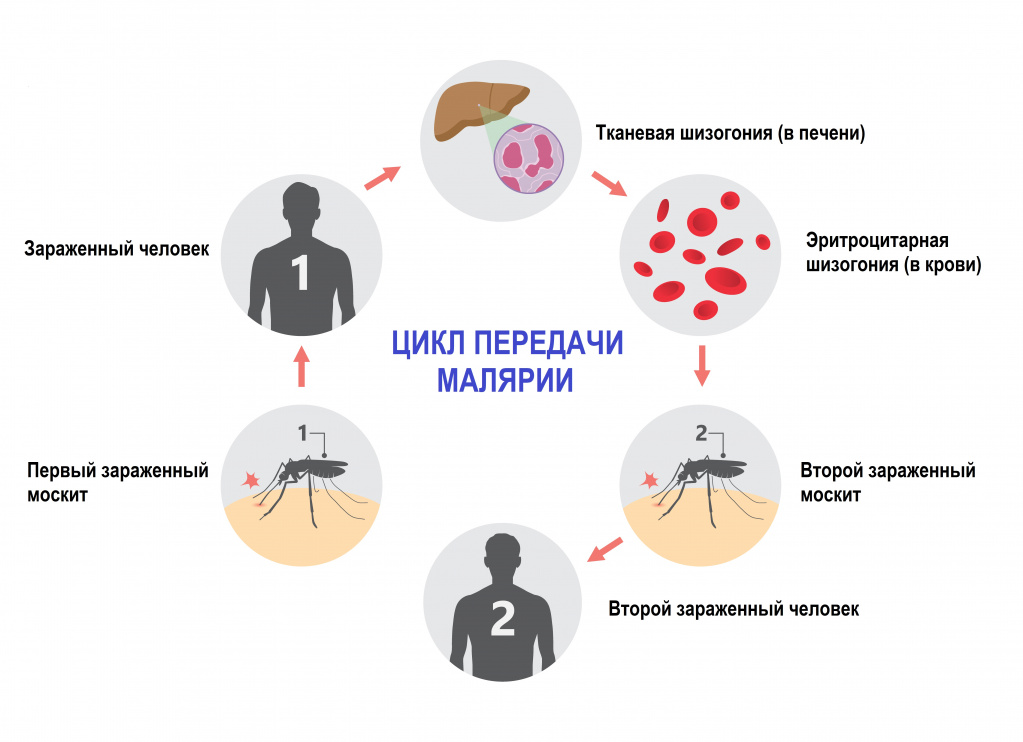
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь – при переливании крови;
- заражение через контаминированный медицинский инструментарий.
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

