При кератите можно ли работать за компьютером
Обновлено: 18.04.2024
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Никулина Ольга Васильевна
Мы в Telegram и "Одноклассниках"
Кератит - воспалительный процесс в роговице, приводящий к снижению зрения, а при отсутствии лечения - к помутнению роговицы.
Как появляется кератит?
Воспалительный процесс в роговице влечет образование инфильтрата, состоящего из лейкоцитов, плазмоцитов и лимфоцитов. В зависимости от места очага воспаления различают глубокие и поверхностные кератиты.
При поверхностном кератите воспаляется верхний эпителиальный слой, который постоянно обновляется, поэтому рубцов не бывает.
Глубокий кератит более опасен, так как при этой патологии на роговице появляются рубцы, сильно ухудшающие зрение.
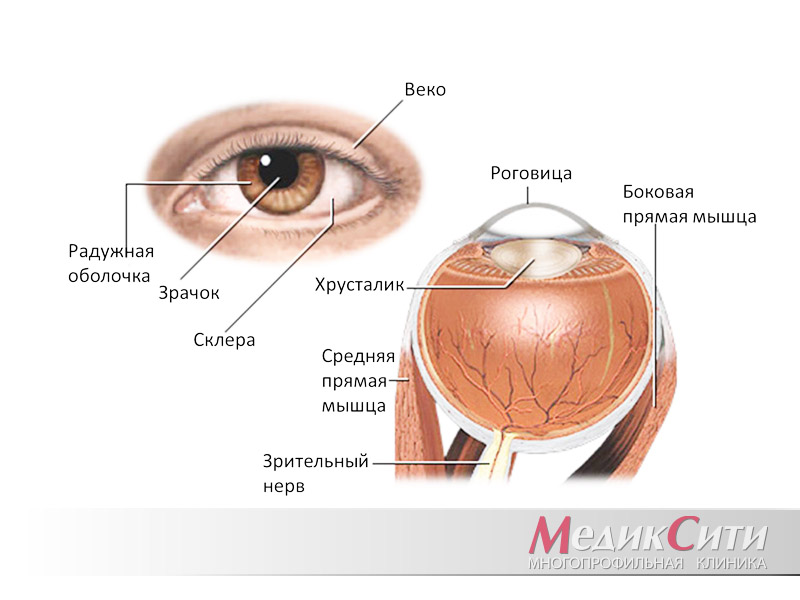
Строение глаза и глазного яблока

Диагностика и лечение кератита

Причины образования кератита
Внешние факторы, провоцирующие появление заболевания:
- вирусы (аденовирусная инфекция, простой герпес, парагрипп, ветряная оспа, корь);
- грибки (аспергиллы, кандиды, плесневые грибки, фузарии);
- бактерии (пневмококки, стафилококки, стрептококки);
- простейшие микроорганизмы (токсоплазмы, лейшмании, акантамебы);
- наличие воспалительного очага в смежных органах (лор-инфекции, стоматологические проблемы).
Внутренние факторы:
-
(медикаментозная аллергия, весенний катар); (воспаление тройничного нерва);
- хронические инфекционные патологии (сифилис, туберкулез);
- болезни, связанные с нарушением обменных процессов (сахарный диабет, розацеа, псориаз);
- аутоиммунные заболевания (узелковый полиартрит, ревматоидный артрит);
- механические термические и лучевые травмы глаз; , хронический конъюнктивит, воспаление слезного мешка, блефарит;
- дистрофические патологии роговицы;
- некорректное ношение линз.
Симптомы кератита
Все виды кератита роговицы имеют достаточно схожие симптомы заболевания:
- боль и ощущение инородного тела в пораженном глазу;
- светобоязнь, слезотечение, болезненное закрывание век;
- ослабление остроты зрения (чем ближе воспаление к центру глаза, тем больше нарушается зрение);
- помутнение роговицы, потеря ее поверхностью гладкости, блеска;
- покраснение глаза из-за расширения перикорнеальных сосудов.
Основной признак кератита - помутнение глубоких и поверхностных слоев роговицы (бельмо). Помутнения могут быть единичными или множественными, различными по цвету, форме, локализации.
При определенной локализации бельмо может привести к ухудшению зрения.

Диагностика и лечение кератита
Диагностика и лечение кератита

Виды заболевания
В зависимости от причин, вызвавших заболевание, выделяют следующие виды кератита: бактериальный, аллергический, травматический, герпетический, грибковый.
Бактериальный кератит
Бактериальный кератит вызывается стафилококком и синегнойной палочкой.
Данная патология может развиваться как в поверхностной форме, так и в форме гнойного кератита (ползучая язва).
Поверхностная форма возникает из-за конъюнктивита и небольших травм роговицы. При этом заболевании образуются слизисто-гнойные выделения и инфильтрат желтого или сероватого цвета.
После распада инфильтрата болезнь переходит в другую форму - гнойный кератит.
Гнойный кератит поражает ресничное тело и радужку и приводит к скоплению гноя в передней камере глаза.
Если опоздать с лечением гнойного кератита, инфекция опустится внутрь глазного яблока, и человек может ослепнуть!
Акантамебный кератит развивается в результате пренебрежения гигиеной при пользовании контактными линзами, из-за механической травмы роговицы или в случае снижения иммунитета слизистой оболочки глаза.
Вирусный кератит
Вирусный кератит вызывается различными вирусами, самый распространенный из них - вирус герпеса. Герпетический кератит появляется в результате ослабления иммунитета и увеличения активности эндогенного вируса, живущего в нервной ткани человека.
Особенность данной патологии: одновременно с кератитом возникает герпес на губах. Болезнь носит хронический характер и сложно поддается лечению.
Аллергический кератит
Причина аллергического кератита - недолеченный аллергический конъюнктивит. Тяжелая форма аллергического кератита приводит к поражению передних и задних отделов глаза.
Травматический кератит
Травматическим кератитом человек может заболеть после полученной химической, термической и механической травмы глаза.
Грибковый кератит
Грибковый кератит появляется в результате деятельности различного рода грибков. Заболевание развивается на фоне длительного лечения антибиотиками и ослабленного иммунитета. Патология сопровождается покраснением глаз и болью.
Диагностика кератита
Для выбора правильной тактики лечения кератита необходимо провести точную диагностику.
В первую очередь врач-офтальмолог опрашивает больного и проводит осмотр глаза на предмет признаков поражения роговицы. Для выяснения вида кератита и определения тяжести заболевания применяют следующие диагностические методики:
- кератотопография;
- бактериологическое исследование;
- биомикроскопия глаз;
- цитологическое и бактериологическое исследование;
- конфокальная и эндотелиальная микроскопия роговицы;
- компьютерная кератометрия;
- флюоресцииновая инстилляционная проба.
Лечение кератита
В зависимости от полученных результатов врач назначает лечение:
Если лекарственная терапия не приводит к положительному результату, может потребоваться хирургическое вмешательство, заключающееся в соскабливании роговицы глаза.
В осложненных случаях заболевания применяют сквозную или послойную кератопластику.
Во время лечения кератита необходимо отказаться от ношения контактных линз и беречь глаза от попадания раздражающих веществ.
Чтобы избежать осложнений при кератите и других воспалительных заболеваниях глаза, необходимо при первых же подозрительных симптомах обратиться к специалисту.

Пациенты с катарактой часто спрашивают, связано ли развитие заболевания с длительной работой за компьютером. Пожилые работающие люди беспокоятся, что высокая зрительная нагрузка вблизи может спровоцировать ухудшение зрения и появление таких симптомов, как плотный туман в поле зрения, мутная пелена перед глазами, трудности при чтении и письме.

Мнение эксперта
Гурмизов Евгений Петрович
Главный врач, кандидат медицинских наук рассказал, почему на самом деле развивается катаракта.
Катаракта, в подавляющем большинстве случаев, результат дегенеративных изменений в хрусталике, природной линзе глаза, из-за естественных возрастных изменений. Мы стареем, и это провоцирует ряд трансформацией в нашем организме: волосы седеют, в уголках глаз появляются морщинки, хрусталик мутнеет и уплотняется, теряя свои преломляющие свойства. Именно поэтому зрение ухудшается, а очки уже не помогают хорошо видеть.
Работа за компьютером не провоцирует развитие катаракты. Длительная зрительная нагрузка вблизи приводит к ухудшению зрения вдаль, потому что глазные мышцы не приспособлены к такому долгому напряжению на близком расстоянии — зрительная система просто эволюционно к этому не приспособлена.
Современное лечение катаракты
Катаракта лечится только хирургически. Это единственный эффективный способ избавиться от заболевания и восстановить остроту зрения. Факоэмульсификация с имплантацией интраокулярной линзы — золотой стандарт в лечении катаракты. Вмешательство длится не более 15 минут под местной капельной анестезией. Хирург не накладывает швы, потому что для доступа к капсульной сумке хрусталика требуется сделать микроразрез в роговице всего 1,8 мм. Разрез самогерметизируется .
Вместо скальпеля — фемтосекундный лазер
Фемтосекундный лазер стал альтернативой механическим инструментам, сегодня его применяют практически во всех передовых клиниках. Лазер воздействует на роговицу бесконтактно, что делает операцию более щадящей — ткани заживают быстрее. В 50 странах проведено более 350 000 успешных операций с фемтосопровождением, что доказывает надежность и эффективность лазерного лечения катаракты.
Вместо помутневшего хрусталика, пациенту имплантируют интраокулярную линзу (искусственный хрусталик), она повторяет анатомию глаза и не вызывает дискомфортных ощущений. Существуют виды искусственных хрусталиков, которые позволяют отлично видеть и на близком, и на дальнем расстоянии. С ними даже очки для чтения больше не понадобятся.
Или нажать кнопку и заполнить форму заявки
и получить 5% скидку на полную диагностику зрения
Наш адрес: г. Москва, ул. Марксистская, д. 3, стр. 1
Актуальные вопросы
У меня обнаружили начальную стадию катаракты, мне 39 лет. Назначили "Квинакс". Но вижу я пока хорошо, к тому же 16 лет назад мне сделали кератотомию. Может ли катаракта не прогрессировать, если регулярно закапывать "Квинакс"?
Катаракта – помутнение хрусталика глаза – необратимый процесс. Помутнение хрусталика происходит из-за денатурации белковых соединений, входящих в его состав, и никакие капли не способны это остановить и тем более вернуть его прозрачность. Поэтому по-настоящему эффективных терапевтических методов профилактики прогрессирования катаракты не существует. Отчаиваться не стоит: современная офтальмология успешно, быстро и безболезненно решает проблему катаракты с помощью микрохирургического вмешательства. Операция – единственный эффективный способ избавиться от катаракты и вернуть хорошее зрение на долгие годы.
Какая операция лучше: обычная ультразвуковая факоэмульсификация или удаление катаракты при помощи лазера?
И та, и другая методики микрохирургического вмешательства проводятся на самом высоком уровне квалифицированными специалистами на прогрессивном офтальмохирургическом оборудовании. Однако вопрос о выполнении стандартной факоэмульсификации или с фемтосекундным лазерным сопровождением решается индивидуально для каждого пациента. Есть случаи, когда показано удаление катаракты именно с помощью хирургического лазера. Это касается тех ситуаций, когда проведение стандартной факоэмульсификации затруднительно: если у пациента имеются дистрофия роговицы или низкая плотность эндотелиальных клеток роговицы. Для таких пациентов лазерное лечение катаракты становится настоящим спасением. Лазерное сопровождение факоэмульсификации показано и в тех случаях, когда пациенту имплантируется высокотехнологичная интраокулярная линза – мультифокальная, псевдоаккомодирующая или торическая. В этих случаях операция с применением лазера позволяет добиться наивысшего качества зрительных характеристик пациента. И, напротив, лазерное лечение катаракты невозможно, если у пациента выявлены противопоказания, связанные с особенностями строения глаза, состоянием роговицы и характером катаракты. В этих случаях проводится ультразвуковая факоэмульсификация.
Для того, чтобы видеть четко и ясно, наши глаза должны сфокусироваться правильно. Плохое зрение это во многих случаях именно результат неправильной фокусировки. Задача лазерной коррекции в том, чтобы изменить форму роговицы — поверхностного слоя глаза для верной фокусировки изображения на сетчатке глаза. После лазерной коррекции все предметы и образы будут отображаться четко.
В каких случаях коррекция зрения поможет восстановить зрение? Какие показания к операции?
Лазерная коррекция зрения является единственным методом, который позволяет отказаться от очков, контактных линз и увидеть мир во всем многообразии его красок. Выбор же метода лазерной коррекции зависит от анатомии, физиологии глаза и степени отклонения от нормы и подбирается после полной диагностики зрительной системы совместно с врачом-офтальмологом.
- Близорукость от -1,0 до -15,0 диоптрий
- Дальнозоркость от +1,0 до 6,0 диоптрий
- Астигматизм от ±0,5 до ±5,0 диоптрий
- Минимальная толщина роговицы должна быть> 500μm
- За последние два года рефракция должна колебаться в пределах 0.5 диоптрий не более
Я решил сделать лазерную коррекцию зрения. С чего мне начать?
С комплексной рефракционной диагностики. Цель этого исследования — получить полную картину состояния глаз, определить показания и противопоказания к проведению лазерной коррекции зрения, составить прогноз будущего зрения и выбрать оптимальную технологию проведения коррекции зрения. В среднем рефракционное обследование длится около часа. Записаться на диагностику можно по телефону (343)270-00-30 или на нашем сайте.
В каком возрасте лучше делать лазерную коррекцию зрения?
Оптимальный возраст для операции от 18 до 45 лет.
До 18 лет у ребенка идет активный рост всего организма, все меняется и в том числе зрительная система. Для того что бы получить стабильный результат, зрительная система должна быть сформирована.
После 45 лет у людей происходят возрастные изменения, которые отражаются на зрении. Однако после 45 лазерную коррекцию также возможно делать, но есть индивидуальные особенности, которые выявляются на диагностике зрения и обсуждаются с врачом-офтальмологом после ее окончания перед самой операцией по лазерной коррекции зрения.
Почему могут отказать в лазерной коррекции зрения? Какие противопоказания к этой процедуре?
- Сахарный диабет. Особенно средней и тяжелой степенью тяжести.
- Хронические заболевания — СПИД, бронхиальная астма, ревматизм.
- Заболевания кожи
- Болезни глаз – катаракта, глаукома, атрофия
- Психические заболевания
- Возраст до 18 лет и после 45 лет (не во всех случаях)
- Беременность и кормление грудью
- При сильных дистрофических изменениях сетчатки
Поэтому так важно сдать все необходимые анализы и пройти комплексную диагностику прежде, чем вы получите допуск от врача.
Как необходимо готовиться к лазерной коррекции зрения?
Комплексная диагностика является важным этапом подготовки к лазерной коррекции. На этом этапе врачи проводят все необходимые тесты и получают максимальные данные о состоянии зрения. Для того что бы быть готовым к диагностике, необходимо выполнить несколько подготовительных этапов:
• Не наносить на глаза декоративную косметику;
• За день до диагностики исключить алкоголь;
• За 24 часа до обследования необходимо снять контактные линзы;
• Жесткие линзы снять за две недели;
Как проходит операция по лазерной коррекции зрения?
Сколько времени нужно провести в клинике?
Можно ли выполнить лазерную коррекцию на два глаза одновременно?
Лазерную коррекцию, практически всегда, выполняют на двух глазах. Исключением являются те случаи, когда парный глаз не нуждается в коррекции.
Можно ли заниматься спортом после лазерной коррекции зрения?
И соответственно тем, кто планирует сделать лазерную коррекцию, важно понимать с какими физическими ограничениями можно столкнуться в период восстановления, и как повлияет операция на привычный образ жизни. Действительно, после лазерной коррекции существует ряд ограничений, связанных с физическими нагрузками, но они носят временный характер. Ограничения необходимы для того, чтобы в период восстановления исключить любую возможность случайной травмы глаза со смещением роговичного лоскута.
Поэтому после операции так важно соблюдать все рекомендации специалиста и вводить спорт постепенно.
- Первую неделю запрещены любые физические нагрузки.
- Со второй можно начинать легкие тренировки, но не более 15 минут в день.
- Через две недели разрешается постепенно приступать к фитнесу, танцам, йоге, аэробике.
- После окончания этапа восстановления, который длиться один месяц, все ограничения снимаются и вам разрешены любые физические нагрузки.
Когда лучше сделать лазерную коррекцию зрения до или после беременности?
Существует миф о том, что нерожавшим женщинам не стоит делать лазерную коррекцию зрения, потому что операция является противопоказанием к самостоятельным родам.
На самом деле, противопоказанием к самостоятельным родам является нарушение глазного дна и сетчатки зрительного органа. Такие нарушения выявляются на этапе диагностики зрения врачом-офтальмологом. Если нарушений не выявлено, то сама лазернаякоррекция зрения не будет противопоказанием.
Что касается периода после операции, то примерно полгода необходимо воздержаться от беременности до полного восстановления зрительной системы. Все потому, что беременность оказывает значительную нагрузку на организм женщины, и есть риск ухудшения зрения.
Именно поэтому следует дождаться окончательного восстановления после операции, и уже после планировать беременность.
В любом случае, беременным женщинам, которые перенесли операцию лазерной коррекции, рекомендуются регулярные осмотры врача-офтальмолога.
Может ли зрение испортиться после коррекции?
Все знают, что у некоторых людей даже без лазерной коррекции зрение изменяется, при чем, как в худшую, так и в лучшую сторону. Это происходит в зависимости от индивидуальных особенностей пациента. Главное это стабильное зрение на момент проведения лазерной коррекции. Статистика показывает, что у подавляющего большинства пациентов никаких проблем после лазерной коррекции не возникает. Поэтому, отвечая на этот вопрос, надо сказать, что зрение со временем изменится может, но это никак не будет связано с лазерной коррекцией. Так как лазерная коррекция не влияет на патогенетические механизмы.
Какое время я буду восстанавливаться после лазерной коррекции зрения? Какой срок реабилитации после процедуры?
Лазерная коррекция простая и быстрая операция, не требующая госпитализации, при которой полное восстановление, проходит в течении месяца.
Уже сразу после операции, зрение значительно улучшиться. Однако, первое время вы можете ощущать небольшой дискомфорт в глазах, но как правило, соблюдая рекомендации врача, симптомы проходят в течении нескольких дней.
Какие ограничения мне будет необходимо соблюдать после лазерной коррекции зрения?
На послеоперационный период не рекомендуются:
• посещение бань, бассейнов, саун, тренажёрных залов и пр.;
• длительные ванны;
• выездные пикники в лес (ветки);
• дальние поездки, резкая смена климата, режима;
• приём алкоголя, копченых, соленых и острых продуктов;
• тяжелые нагрузки на зрительную систему.
Если вы точно будете следовать всем рекомендациям лечащего врача, ваша реабилитация пройдет комфортно и в короткие сроки.
На какое время мне выдадут больничный? Когда можно выходит на работу?
Многие пациенты выходят на работу уже через несколько дней и чувствуют себя прекрасно. Для других, необходимо больше времени на восстановление. Также все зависит от вида вашей деятельности, например, работаете вы за компьютером или на свежем воздухе и др. В любом случае, вы можете взять больничный лист сроком до 14 дней.
Через какое время после лазерной коррекции зрения можно будет работать на компьютере?
После того как вам сделали лазерную коррекцию зрения работать на компьютере можно уже через один — два дня. Однако помните, что в течение первых двух недель необходимо уменьшить зрительные нагрузки до 2 часов в день, с постепенным увеличением. Эти ограничения касаются и чтения, и просмотра телевизора, и вождения автомобиля и других зрительных нагрузок.
Смогу ли я вернуть налоговый вычет 13% от стоимости операции по лазерной коррекции зрения?
По закону вы можете вернуть налоговый вычет за медицинские услуги в размере 13%.
Вычет предоставляется: если вы имеете постоянное место работы, работодатель выплачивает подоходный налог государству, и вы являетесь гражданином РФ.
Для получения вычета понадобиться собрать ряд документов и предоставить их налоговую по месту жительства.
Подробно о том, как вернуть налоговый вычет Вы можете прочесть здесь.
Менеджеры компании с радостью ответят на ваши вопросы, произведут расчет стоимости услуг и подготовят коммерческое предложение.
Мы проводим за экраном компьютера очень много времени. Однако надо помнить, что несоблюдение правил работы за ним может пагубно сказаться на здоровье глаз.
Риску испортить зрение подвергаются не только офисные работники или фрилансеры — программисты, копирайтеры, дизайнеры, журналисты, рекламисты, маркетологи, операторы и многие другие - чья профессия связана с постоянной работой за компьютером. Это также студенты, школьники, а также люди, в жизни которых большое место занимает компьютер — для учёбы, развлечений, компьютерных игр, чтения с экрана, работы с графическими программами, поиска информации, написания научных работ и т.п.
![vingrojumi-acim.jpg]()
Как влияет работа за компьютером на зрение?
При долгой работе за компьютером могут появиться головная боль, боль в спине и шее и неприятные ощущения в глазах. Это свидетельство напряжения, в том числе напряжения глаз, которое вкупе с негативным воздействием на глаза мерцательного излучения монитора может привести к утомлению глаз и ухудшению зрения.
Глаза устают, поскольку экран мерцает, и находясь на постоянном расстоянии от глаз, монитор удерживает фокус на себе в течение длительного времени, не позволяя взгляду переключаться. Поэтому считывание информации с экрана компьютера — тяжёлая работа для глаз. При чтении с бумаги нагрузка на глаза намного меньше.
Компьютерный зрительный синдром. Синдром сухого глаза
- боль и усталость глаз,
- сухость в глазах,
- жжение и зуд глаз,
- покраснение глаз и лопнувшие сосуды,
- нечёткость видения,
- двоение в глазах,
- вновь появившаяся потребность в очках,
- чувствительность к яркому свету,
- боль в голове, плечах, шее.
Чтобы избежать утомления глаз и возможных проблем со зрением, необходимо соблюдать следующие правила:
Менеджеры компании с радостью ответят на ваши вопросы, произведут расчет стоимости услуг и подготовят коммерческое предложение.
Читайте также:


