При отравлении детей гепарином применяют
Обновлено: 19.04.2024
Получают из легких крупного рогатого скота или слизистой оболочки тонкого кишечника свиней. Гепарин натрия — аморфный порошок от белого до серовато-коричневого цвета, без запаха, гигроскопичен. Растворим в воде и физиологическом растворе, pH 1% водного раствора 6–7,5. Практически нерастворим в этаноле, ацетоне, бензоле, хлороформе, эфире. Активность определяют биологическим методом по способности удлинения времени свертывания крови и выражают в единицах действия.
Фармакологическое действие
Фармакология
Связывается антитромбином III, вызывает конформационные изменения в его молекуле и ускоряет комплексирование антитромбина III с серинпротеазами системы коагуляции; в результате блокируется тромбин, ферментативная активность активированных факторов IX, X, XI, XII, плазмина и калликреина.
Связывает тромбин; эта реакция имеет электростатическую природу и в значительной степени зависит от длины молекулы гепарина; только небольшая часть молекулы гепарина имеет сродство с АТIII, что и обеспечивает в основном его антикоагуляционную активность. Торможение тромбина антитромбином — медленный процесс; образование комплекса гепарин-АТIII значительно ускоряется за счет прямого связывания гепарина гамма-аминолизиловыми частями молекулы АТIII и вследствие взаимодействия между тромбином (через серин) и комплексом гепарин-АТIII (через аргинин); после завершения реакции торможения тромбина гепарин высвобождается из комплекса гепарин-АТIII и может снова использоваться организмом, а остающиеся комплексы удаляются эндотелиальной системой; снижает вязкость крови, уменьшает проницаемость сосудов, стимулированную брадикинином, гистамином и другими эндогенными факторами, и препятствует таким образом развитию стаза; на поверхности клеток эндотелия обнаружены специальные рецепторы для эндогенных аналогов гепарина; гепарин способен сорбироваться на поверхности мембран эндотелия и форменных элементов крови, увеличивая их отрицательный заряд, что препятствует адгезии и агрегации тромбоцитов, эритроцитов, лейкоцитов; молекулы гепарина, имеющие низкое сродство с АТIII, вызывают торможение гиперплазии гладких мышц, в т.ч. за счет торможения адгезии тромбоцитов с угнетением высвобождения фактора роста этих клеток, подавляют активацию липопротеидлипазы, чем препятствуют развитию атеросклероза; гепарин связывает некоторые компоненты системы комплемента, понижая ее активность, препятствует кооперации лимфоцитов и образованию иммуноглобулинов, связывает гистамин, серотонин — все это обусловливает противоаллергический эффект; взаимодействует с сурфактантом, снижая его активность в легких; обладает влиянием на эндокринную систему — подавляет чрезмерный синтез альдостерона в коре надпочечников, связывает адреналин, модулирует реакцию яичников на гормональные стимулы, усиливает активность паратгормона; в результате взаимодействия с ферментами может увеличивать активность тирозингидроксилазы мозга, пепсиногена, ДНК-полимеразы и снижать активность миозиновой АТФазы, пируваткиназы, РНК-полимеразы, пепсина.
У больных с ИБС (в комбинации с ацетилсалициловой кислотой) уменьшает риск развития острых тромбозов коронарных артерий, инфаркта миокарда и внезапной смерти. Снижает частоту повторных инфарктов и летальность больных, перенесших инфаркт миокарда. В высоких дозах эффективен при эмболиях легочных сосудов и венозном тромбозе, в малых — для профилактики венозных тромбоэмболий, в т.ч. после хирургических операций; при в/в введении свертывание крови замедляется почти сразу, при в/м — через 15–30 мин, при п/к — через 40–60 мин, после ингаляции максимум эффекта — через сутки; продолжительность антикоагуляционного эффекта соответственно — 4–5 ч, 6 ч, 8 ч, 1–2 нед, терапевтический эффект — предотвращение тромбообразования — сохраняется значительно дольше. Дефицит антитромбина III в плазме или в месте тромбоза может ограничить антитромботический эффект гепарина.
Наиболее высокая биодоступность отмечается при в/в введении; при п/к введении биодоступность низкая, Cmax в плазме достигается через 2–4 ч; T1/2 из плазмы составляет 1–2 ч; в плазме находится в основном в связанном с белками состоянии; интенсивно захватывается эндотелиальными клетками и клетками мононуклеарно-макрофагальной системы, концентрируется в печени и селезенке. При ингаляционном способе введения поглощается альвеолярными макрофагами, эндотелием капилляров, больших кровеносных и лимфатических сосудов: эти клетки являются основным местом депонирования гепарина, из которого он постепенно высвобождается, поддерживая определенный уровень в плазме; подвергается десульфированию под влиянием N-десульфамидазы и гепариназы тромбоцитов, включающейся в метаболизм гепарина на более поздних этапах; десульфатированные молекулы под воздействием эндогликозидазы почек превращаются в низкомолекулярные фрагменты. Экскреция происходит через почки в виде метаболитов, и только при введении высоких доз возможна экскреция в неизмененном виде. Не проходит через плацентарный барьер, не экскретируется в грудное молоко.
При наружном применении незначительное количество гепарина абсорбируется с поверхности кожи в системный кровоток. Cmax в крови отмечается через 8 ч после аппликации.
Лечение отравления гепарином
а) Стабилизация состояния при отравлении гепарином. Пациент должен быть доставлен в отделение интенсивной терапии, где обеспечивается тщательный мониторинг параметров свертывания крови. Парентеральное введение гепарина следует прекратить. (Перорально принимаемый гепарин не опасен, поскольку он инактивируется желудочным соком.) За пациентом необходимо вести пристальное наблюдение, чтобы не допустить обструкции дыхательных путей, обусловленной кровотечением.
Состояние дыхательных путей, дыхания и кровообращения следует немедленно проанализировать и оказать необходимую помощь. Дыхательный объем должен составлять по меньшей мере 10—15 мл/кг.
Нужно взять кровь для исходного клинического анализа крови, определения числа тромбоцитов, коагуляционных показателей (время кровотечения, время свертывания крови) и активированного парциального тромбопластинового времени.
Если кровотечение минимальное, следует прекратить введение гепарина (короткий период полужизни). Если кровотечение сильное или допущена чрезмерная передозировка гепарина, необходимо обдумать возможность применения протамин-сульфата (см. "Антидот" ниже). Мониторинг активированного парциального тромбопластинового времени должен проводиться часто.
б) Усиление выведения. Диализ (перитонеальный диализ, гемодиализ) оказался неэффективным. Неактивные продукты обмена экскретируются с мочой.
в) Антидоты гепарина. Нейтрализация гепарина внутривенной инъекцией протамин-сульфата происходит в течение примерно 30— 60 с. Протамин-сульфат применяют при сильных передозировках или кровотечениях, вызванных гепарином. Могут отмечаться аллергические реакции (анафилаксия, анафилактоидные явления).
Введение протамина в дозе 50 мг (10 мг/мл) в течение 10 мин позволяет избежать острой гипотензии, брадикардии, диспноэ, временного покраснения и ощущения жара. Для мониторинга применения протамина можно определить активированное парциальное тромбопластиновое время через 5—15 мин после введения протамин-сульфата.
Примерно 1 мг протамин-сульфата нейтрализует 90—115 ЕД гепарина. Если протамин-сульфат вводят в первые несколько минут после внутривенной инъекции гепарина, то на каждые 100 ЕД гепарина можно использовать 1 — 1,5 мг протамин-сульфата. Если после инъекции гепарина прошел 1 ч, на каждые 100 ЕД гепарина можно вводить 0,5— 0,75 мг протамин-сульфата; если прошло больше 2 ч, на каждые 100 ЕД гепарина можно вводить 0,25—0,375 мг протамин-сульфата.
Если применяется коммерческий гепарин, 1 мг эквивалентен приблизительно 120 ЕД.
"Гепариновый рикошет" определяется как восстановление противосвертывающей активности в организме пациента, у которого содержащийся в крови гепарин адекватно нейтрализован протамином. Это потенциальное геморрагическое расстройство, сопутствующее использованию аппарата искусственного кровообращения и применению протамин-сульфата или протамин-хлорида.
г) Поддерживающая терапия при отравлении гепарином:
1. Ежедневно контролировать параметры свертывания крови, особенно активированное парциальное тромбопластиновое время и число тромбоцитов.
2. При развитии тромбоцитопении принять во внимание вероятность ГИТТС. Могут оказаться полезными переливания тромбоцитарной массы.
3. При сильном кровотечении может потребоваться цельная кровь или плазма, а также последующее лечение с применением сульфата железа для восполнения массы красных кровяных клеток.
4. Если кровотечение не сильное, пациент находится в стационаре до тех пор, пока не будет установлено, что параметры свертывания крови нормальные, он или она бессимптомны и нет очевидного источника кровотечения.
5. Послебольничное лечение должно включать тщательное врачебное наблюдение, чтобы не допустить "гепаринового рикошета" или индуцированного гепарином тромбоза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление гепарином и его побочные эффекты
Тайное введение гепарина "гепариновый рикошет" и индуцированный гепарином синдром тромбоза-тромбоцитопении (ГИТТС) — все эти проблемы требуют немедленной оценки и врачебной помощи.
а) Терапевтическая доза. Первоначально внутривенно можно ввести до 12 500 ЕД гепарина; последующие инъекции по 5000—10 000 ЕД каждые 4 ч достаточны для поддержания протромбинового времени на уровне, в 2—3 раза выше такового до начала лечения, или для поддержания активированного парциального протромбинового времени на уровне в 1,5—2,5 раза выше контрольной величины.
После непрерывного внутривенного вливания первоначальной дозы 4000 ЕД гепарина вводят 20 000—40 000 ЕД гепарина в 1 л декстрозы или 0,9 % хлорида натрия в течение 24 ч, при необходимости лечение продолжается.
Подкожную терапию начинают с внутривенного введения 4000 ЕД, после чего вводят 10 000 ЕД каждые 8 ч или 15 000 ЕД каждые 12 ч.
Для детей начальная доза составляет 50 ЕД на 1 кг массы тела внутривенно, затем вводят 100 ЕД/кг каждые 4 ч по показаниям.
Гепарин не вводят внутримышечно, так как это вызывает боль, местное раздражение и образование гематомы.
б) Токсикокинетика:
- Биодоступность: полная после внутривенного вливания
- Пиковый уровень в плазме: 0,2—0,6 ЕД/м 4 л
- Объем распределения: 0,06 л/кг
- Период полувыведения: 0,3—2 ч
в) Взаимодействие лекарственных средств. Лекарственные средства, воздействующие на функцию тромбоцитов (аспирин, нестероидные противовоспалительные средства, дипиридамол, декстран), и тромболитические средства (стрептокиназа, урокиназа) при применении вместе с гепарином могут увеличить опасность кровотечения. Если при заборе каждых 3—4 мл артериальной крови в шприце остается более 0,1 мл гепарина, это может привести к снижению РСО2. РО2 и НСО3 и к избытку оснований в пробе.
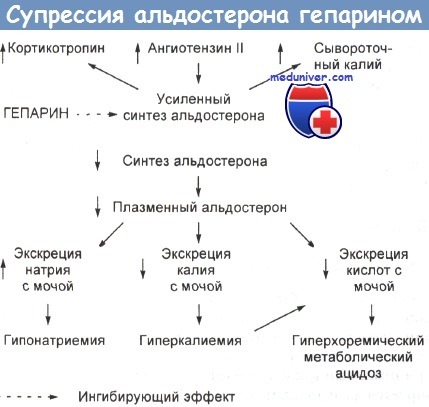
Схема патогенеза индуцированной гепарином супрессии альдостерона и возникающих вследствие этого электролитных аномалий.
Хотя гепарин ингибирует стимуляцию синтеза альдостерона кортикотропином, ангиотензином II и калием, точные механизмы супрессии альдостерона не известны.
По-видимому, наиболее вероятным механизмом является снижение как количества, так и сродства рецепторов ангиотензина II в зоне гломерулозы.
г) Беременность и лактация. При введении гепарина беременным менее чем в 2/3 случаев рождались нормальные дети. Однако применение гепарина не сопровождалось внутриутробными аномалиями. Гепарин значительно чаще, чем кумариновые производные, приводит к повышенной материнской смертности, выкидышам, преждевременным родам (22 %) и смертности новорожденных (13 %)).
Длительное применение гепарина в период беременности сопровождается обратимым остеопорозом. Гепарин, по-видимому, не проникает через плаценту и не попадает в грудное молоко.
д) Механизм действия гепарина:
- Противосвертывающий эффект. Гепарин взаимодействует с гепариновым кофактором антитромбином III, при этом образуется вещество, которое мгновенно нейтрализует тромбин посредством связывания в комплекс с его активным сериновым центром.
- Неантикоагулирующий эффект. Гепарин, кроме того, подавляет функцию тромбоцитов, повышает проницаемость стенок кровеносных сосудов, ингибирует пролиферацию клеток гладких мышц кровеносных сосудов, ингибирует замедленные аллергические реакции и воздействует на регулирование ангиогенеза.
е) Факторы риска при кровотечениях, индуцированных гепарином:
• Возраст старше 60 лет (9,7 %);
• Женщины (10,6 %) поражаются чаще, чем мужчины (7,3 %);
• Средняя доза, превышающая 50 ЕД/кг (25,3 %);
• Концентрация мочевинного азота в крови выше 50 мг/ 100 мл (13,8 %);
• Обильное употребление алкоголя (15 %);
• Одновременный прием аспирина (14,2 %).
ж) Клиническая картина отравления гепарином. Передозировки гепарина приводят к быстрому увеличению времени свертывания крови и активному кровотечению. Следует иметь в виду, что, если у новорожденного ребенка с геморрагическим диатезом парциальное тромбопластиновое время превышает 2 мин, протромбиновое время больше 60 с, значительно продлено время свертывания крови, а число тромбоцитов нормальное, это может быть вызвано передозировкой гепарина.
- Скрытое применение. Узнав о неожиданных результатах лабораторных анализов и непредвиденной реакции на лечение, пациент может признаться в тайном применении гепарина.
- Подавление активности альдостерона: гиперкалиемия. Гепарин и родственные ему соединения являются предсказуемыми, сильными ингибиторами процесса образования альдостерона. Подавление альдостерона происходит в первые несколько дней после начала лечения, оно обратимо и не зависит ни от противосвертывающего действия гепарина, ни от способа его применения. Снижение уровня альдостерона может произойти даже при таких низких дозах гепарина, как 5000 ЕД дважды в день.
Подавление альдостерона приводит к натрийурезу и, что менее прогнозируемо, к пониженной экскреции калия. Превышающие норму концентрации сывороточного калия обнаруживают примерно у 7 % пациентов, но выраженная гиперкалиемия обычно бывает обусловлена рядом дополнительных факторов, нарушающих калиевый баланс (в частности, таких как почечная недостаточность, сахарный диабет и применение некоторых лекарственных средств).
У пациентов, проходивших курс лечения гепарином в течение 3 дней и более, и у пациентов с относительно высоким риском развития гиперкалиемии необходимо периодически контролировать уровень сывороточного калия. Интервалы между контрольными измерениями, вероятно, не должны превышать 4 сут.
Наиболее простой способ лечения гиперкалиемии, индуцированной гепарином, заключается в отказе от гепарина. Клинически значимой гиперкалиемии можно избежать, предпринимая другие меры, направленные на снижение уровня калия, например прекратив прием других лекарственных препаратов, повышающих уровень калия (таких, как ингибиторы ангиотензин-конвертазы), снизив потребление калия и увеличив экскрецию калия с мочой (например, вводя фуросемид или флудрокортизон).
Если применение гепарина продолжается, индуцируемая им гиперкалиемия может сохраняться.
- Индуцируемый гепарином синдром тромбоза — синдром тромбоцитопении.
з) Синдром отмены гепарина. В течение первых 24 ч после прекращения приема гепарина пациентам, уже не принимающим аспирин или варфарин, грозит опасность транзиторного нарушения мозгового кровообращения, инсульта или ухудшения клинического состояния.
и) Лабораторные данные отравления гепарином. Следует периодически определять число тромбоцитов. Если оно начинает падать или выявляются признаки необъяснимых тромбоэмболических процессов, следует предположить вероятность присутствия гепаринзависимых противотромбоцитных антител и прием гепарина должен быть немедленно прекращен. Необходимо контролировать активированное парциальное тромбопластиновое время и уровень антитромбина III.
Тромбоцитопения наблюдается после непрерывного или дробного внутривенного или подкожного введения гепарина. Она развивается через 2—4 дня после начала лечения гепарином в нетяжелой и преходящей форме и может исчезнуть, даже если введение гепарина продолжается.
Анализы на гепарин могут демонстрировать заниженные уровни препарата в плазме новорожденных, если в тест-системе не произведена полная коррекция недостаточности протромбина III новорожденных. Применение стандартных методов анализа может привести к перегепаринизации новорожденных младенцев и, следовательно, к повышенному риску кровотечения.

к) Гепарины с низкой молекулярной массой. Были выделены гепарины с низкой молекулярной массой (ГНММ), средняя величина которой равна 4000—6500. Они оказывают более слабое воздействие на коагуляцию и продолжительность активированного парциального тромбопластинового времени по сравнению с нефракционированным гепарином.
Предстоит установить, вызывают ли они меньшую по сравнению с нефракционированным гепарином кровоточивость при эквивалентном антитромботическом эффекте.
Единственный разрешенный к применению в настоящее время в США препарат ГНММ — эноксаприн для инъекций (Lovenox). ГНММ ингибирует образование альдостерона и индуцирует гиперкалиемию, как и стандартный гепарин. Все ГНММ нейтрализуются протамином. Сообщалось о появлении в месте инъекции гематом, крапивницы, ангионевротического отека и кожного некроза.
Применению эноксапринов сопутствуют более низкая частота случаев сильных кровотечений по сравнению со стандартными гепаринами, а также умеренная тромбоцитопения, лихорадка, местное раздражение, боль, гематурия, эритема и тромболитические эпизоды.
Рекомендуемая доза — 30 мг 2 раза в день подкожно.
л) Синдром гепаринового промывания. Термин "синдром гепаринового промывания" означает, что ятрогенное кровотечение может быть индуцировано повседневным, неконтролируемым использованием гепарина в "промывных" растворах, предназначенных для "промывания" (напором струи) артериальных и венозных катетеров с целью содержания их в открытом состоянии для обеспечения доступа в сосуды.
Ампулы с разными концентрациями гепарина могут казаться идентичными. Определение нормального рептилазного времени — экспресс-тест, основанный на том, что гепарин является активным ингибитором коагуляции, при этом фибриноген свертывается даже в присутствии гепарина. Протамин-сульфат быстро останавливает кровотечение и нормализует коагуляционные показатели.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление – патологическое состояние, развивающееся в результате взаимодействия живого организма и яда, поступившего извне.
Код протокола: H-S-041 "Отравления лекарственными средствами, действующими на органы пищеварения у детей"
Классификация
Диагностика
Ацетилсалициловая кислота
В механизме отравления салицилатами отмечаются резкие нарушения КОС организма, вначале компенсаторный дыхательный алкалоз, по мере истощения компенсаторных возможностей – метаболический ацидоз. При отравлении период полувыведения может увеличиваться до 30 ч.
Клиническая картина отравление протекает в две фазы: 1-я - не менее 6 часов после приема.
Жалобы и анамнез: на головную боль, шум в ушах, тошноту, слабость.
Физикальное обследование: отмечаются тахикардия, одышка более 50 в мин., рвота, психомоторное возбуждение. 2-я фаза (спустя 12 часов): дезориентация, галлюцинации, сопор, кома, одышка, гипертермия, гиповолемия (особенно у детей младшего возраста). Гипокалиемия может вызвать нарушения сердечного ритма, судорожный синдром, нарушение функции кишечника, нарушение гемокоагуляции, некардиогенный отек легких, коллапс.
Лабораторные исследования: электролитные нарушения (гипонатриемия, гипокальциемия, гипокалиемия), нарушение КЩС (респираторный алкалоз, метаболический ацидоз), определение в моче салицилатов.
Отравление ацетоминофеном (парацетамол)
Период полувыведения составляет в среднем от 1 до 3-х часов, если это время достигает 4 часов, как правило развивается повреждение печени, при Т 1/2 более 12 часов, развивается печеночная кома. Повреждения печени обусловлено метаболитами парацетомола.
Клиническую картину отравления ацетаминофенами можно разделить на фазы:
Фаза 1 (от 0,5 до 24 часов).
Физикальное обследование: вялость, апатия, при пальпации боль в правом подреберье. У некоторых детей симптомы в начальной фазе могут отсутствовать.
Фаза 2 (24-72 часа). Симптоматология становится более смазанной. Боль в правом подреберье может быть вторичным проявлением повреждения печеночных клеток. Повышение трансаминаз, билирубина, протромбинового времени пропорционально возрастает с развитием некроза печеночных клеток.
Фаза 3 (72-96 часов). Развивается значительное поражение печени. Нарушения в свертывающей системе, желтушность кожи и склер, энцефалопатия, почечная недостаточность, патология миокарда (миокардиопатия) - наиболее характерные признаки. Рвота часто бывает неукротимой. Смерть связана с почечно-печеночной недостаточностью (анурия, кома).
Осложнения: энцефалопатия, токсическая гепатопатия, почечно-печеночная недостаточность, патология миокарда.
Отравление препаратами железа
Жалобы и анамнез: на тошноту, рвоту с примесью крови вследствие геморрагического гастрита опасного для жизни. Вскоре появляется кровавый понос приводящий к обезвоживанию. Снижение АД, тахикардия. Кожа бледная, цианоз.
Физикальное обследование: в тяжелых случаях пульс и АД не определяются. Уровень сознания от оглушения до спутанного сознания. Содержание железа в плазме крови в первые 2-4 часа может быть повышено, но из-за быстрого ухода в ткани его уровень быстро снижается и может не превышать норму, в то время как у больного развивается тяжелейшее отравление.
Лабораторные исследования: в этой стадии можно обнаружить лейкоцитоз, гипергликемию. Развивается метаболический ацидоз.
Вторая стадия мнимого благополучия может продолжаться до 48 часов, этот период характеризуется стабильным состоянием ребенка.
Третья стадия - через 12-48 часов. У ребенка вновь появляется рвота, понос, выраженная гипотензия. Повышается кровоточивость, сосудистый коллапс, могут развиться отек легких, судороги, кома и смерть на фоне полиорганной недостаточности.
Лабораторные исследования - в этой стадии уровень железа в плазме может быть в пределах нормы, повышение трансаминаз, снижение уровня эритроцитов, гемоглобина, метаболический ацидоз.
Четвертая стадия (2-4 день) - проявляется клинической картиной развернутой печеночной и почечной (редко) недостаточности: наблюдается кровоточивость, признаки печеночной энцефалопатии.
Показания для консультации специалистов: хирурга, при суицидальных отравления консультация психиатра.
Дифференциальный диагноз
Дифференциальный диагноз ЖКК
Наличие анамнеза, отсутствие объективных данных характерных для химического поражения ЖКТ, ФГДС- картина
Лечение
Цели лечения: стабилизация жизненно важных функций организма. Купирование симптомов интоксикации, профилактика и лечение осложнений.
Немедикаментозное лечение: постельный режим в токсигенной стадии, диетотерапия, исключение блюд (острое, жирное, маринованные и копченые продукты, соки, кисломолочные продукты).
1. Стабилизация состояния больного, обеспечение адекватного дыхания и гемодинамики. Оксигенотерапия. При нарушении сознания, интубация трахеи и ИВЛ.
- активированный уголь перорально из расчета 1г/кг массы тела. Активированный уголь перед применением растолочь и размешать в воде (1:4). При отравлении железом (АУ не применяется) после промывания желудка рекомендована рентгеноскопия желудка для выявления безоара-конгломерата.
При отравлении парацетамолом антидот-ацетилцистеин назначается внутрь после разведения в сладкой воде. Насыщающая доза составляет 140 мг/кг per os в виде 5% раствора, поддерживающая доза по 70 мг/кг каждые 4 часа, в течение 4 суток. Суточная доза не должна превышать 420 мг/кг. Если у ребенка наблюдалась рвота в течение 1 часа после дачи очередной дозы ацетилцистеина, то ее следует дать повторно более медленно или через назогастральный зонд или после в/м введения метоклопрамида ( 0,1 мг/кг). Для профилактики развития токсической гепатопатии назначают гепатопротекторы .
При отравлении салицилатами - алкалинизация (ощелачивание) мочи (рН 7,5 - 8,5). Для этого используется 200 мг/кг гидрокарбоната натрия, в/в медленно (капельно), в течение 5-10 мин. Введение повторяют каждые 10-15 мин. за 1-2 часа до 7,45 pH мочи. Коррекция гипокалиемии – введение р-ра КСl из расчета 1-3 ммоль/кг. Обязателен контроль диуреза, гипокальциемии - введение кальция глюконата 80 мг/кг в/в медленно, в течение 10 мин. Алкалинизация может быть прекращена, если уровень салицилатов снизится до 35-40 мг/л.
При отравлении железом в лечении является своевременным назначение антидота-дефероксамина по 15 мг/кг в час, не более 80-90 мг/кг в первые 8 часов, затем 0,5 мг в/м каждые 4 часа, суточная доза - не более 6,0 г. При отсутствии симптомов интоксикации выполнить пробу с дефероксамином - положительна, если моча окрашивается в розовый цвет в течение 4-6 часов. Однако нужно учитывать, что несмотря на высокое содержание железа в крови, окрашивание мочи может не происходить.
Купирование гиповолемии и обезвоживания путем восполнения жидкости изотоническими растворами, Рингера-лактата, 20% раствор глюкозы (по 20 мл/кг в сутки с инсулином (1ЕД на 5,0-10,0 г глюкозы).
Коррекция электролитных нарушений. Гипотензия купируется в ходе инфузионной терапии физиологическим р-ром, растворами Рингер-лактата (40 мл/кг/час), в тяжелых случаях - декстраны. Если в течение 30 минут нет эффекта, начинают введение норэпинефрина 2-8 мкг/мин. в/в на изотоническом р-ре натрия хлорида на фоне продолжающейся ифузионной терапии, введение глюкокортикоидов 2 мг/кг. В случае, если гипотензия связана со снижением или потерей инотропного эффекта (сократимости), то вводится допамин (5-4 мкг/кг/мин.).
Для устранения кровотечений используют локальную гипотермию, р-р хлорида кальция 20 мг/кг в/в медленно, дицинон, аминокапроновая кислота 100 мг/кг/сут., в 3-4 приема.
Лечение коагулопатии под контролем коагулограммы: лечат общепринятыми методами, при гиперкоагулопатии - гепарин 100-150 ЕД/кг.
Лечение болевого синдрома при отравлении железом:
1. Наркотические анальгетики детям после 2-х лет - морфин 1% - 0,003-0,01 г/на прием.
3. Комбинированные препараты содержащие гидроокись алюминия, суспензия для приема внутрь, смектит в первые сутки ежечасно, в тяжелых случаях продолжают до 20 дней, 3-4 раза /сут.
Профилактические мероприятия: своевременное очищение ЖКТ, своевременная коррекция гемодинамики, раннее назначение антибактериальной терапии, профилактика почечной и печеночной недостаточности путем своевременного купирования шока, метаболического ацидоза, кровотечений.
При тяжелом отравлении железом, учитывая данные ЭФГДС, - профилактика стриктур пищевода: преднизолон 0,5-2 мг/кг/сут., 3-5 недель, у детей с химическими ожогами 2-3 ст. после отравления щелочами глюкокортикоиды не эффективны.
Дальнейшее ведение
После выписки из стационара необходимо наблюдение у педиатра, гастроэнтеролога в течение 3-6 месяцев, в тяжелых случаях - до 1 года. Контроль трансаминаз, контроль ЭФГДС. При отравлении железом хирургическое лечение рубцовых сужений пищевода и желудка (не ранее 6-7 мес. с момента отравления).
Приведенная научная информация является обобщающей и не может быть использована для принятия решения о возможности применения конкретного лекарственного препарата.
Владелец регистрационного удостоверения:
Произведено:
Лекарственная форма
Форма выпуска, упаковка и состав препарата Гепарин
Раствор для в/в и п/к введения прозрачный, от бесцветного до светло желтоватого или желтовато-коричневатого цвета.
| 1 мл | |
| гепарин натрия | 5000 МЕ |
Вспомогательные вещества: бензиловый спирт - 9 мг, натрия хлорид - 3.4 мг, вода д/и - до 1 мл.
5 мл - ампулы (5) - картонная пачка.
Фармакологическое действие
Антикоагулянт прямого действия, относится к группе среднемолекулярных гепаринов. В плазме крови активирует антитромбин III, ускоряя его противосвертывающее действие. Нарушает переход протромбина в тромбин, угнетает активность тромбина и активированного фактора X, в некоторой степени уменьшает агрегацию тромбоцитов.
Для нефракционированного стандартного гепарина соотношение антиагрегантной активности (антифактора Xa) и антикоагулянтной активности (АЧТВ) составляет 1:1.
Увеличивает почечный кровоток; повышает сопротивление сосудов мозга, уменьшает активность мозговой гиалуронидазы, активирует липопротеинлипазу и обладает гиполипидемическим действием. Снижает активность сурфактанта в легких, подавляет чрезмерный синтез альдостерона в коре надпочечников, связывает адреналин, модулирует реакцию яичников на гормональные стимулы, усиливает активность паратгормона. В результате взаимодействия с ферментами может увеличивать активность тирозингидроксилазы мозга, пепсиногена, ДНК-полимеразы и снижать активность миозиновой АТФазы, пируваткиназы, РНК-полимеразы, пепсина.
Имеются данные о наличии у гепарина иммунодепрессивной активности.
У больных с ИБС (в комбинации с ацетилсалициловой кислотой) снижает риск развития острых тромбозов коронарных артерий, инфаркта миокарда и внезапной смерти. Уменьшает частоту повторных инфарктов и летальность больных, перенесших инфаркт миокарда. В высоких дозах эффективен при тромбоэмболиях легочной артерии и венозном тромбозе, в малых - для профилактики венозных тромбоэмболий, в т.ч. после хирургических операций.
При в/в введении свертывание крови замедляется почти сразу, при в/м - через 15-30 мин, при п/к - через 20-60 мин, после ингаляции максимум эффекта - через сутки; продолжительность антикоагулянтного действия соответственно - 4-5, 6, 8 ч и 1-2 нед., терапевтический эффект - предотвращение тромбообразования - сохраняется значительно дольше. Дефицит антитромбина III в плазме или в месте тромбоза может снизить антитромботический эффект гепарина.
Фармакокинетика
После п/к введения C max активного вещества в плазме наблюдается через 3-4 ч. Гепарин плохо проникает через плаценту вследствие большого молекулярного веса. Не выделяется с грудным молоком.
T 1/2 из плазмы составляет 30-60 мин.
Показания активных веществ препарата Гепарин
Профилактика и терапия: тромбоз глубоких вен, тромбоэмболия легочной артерии (в т.ч. при заболеваниях периферических вен), тромбоз коронарных артерий, тромбофлебиты, нестабильная стенокардия, острый инфаркт миокарда, мерцательная аритмия (в т.ч. сопровождающаяся эмболией), ДВС-синдром, профилактика и терапия микротромбообразования и нарушения микроциркуляции, тромбоз почечных вен, гемолитико-уремический синдром, митральный порок сердца (профилактика тромбообразования), бактериальный эндокардит, гломерулонефрит, волчаночный нефрит.
Профилактика свертывания крови во время операций с использованием экстракорпоральных методов кровообращения, при проведении гемодиализа, гемосорбции, перитонеального диализа, цитафереза, форсированного диуреза, при промывании венозных катетеров.
Приготовление образцов несвертывающейся крови для лабораторных целей и переливания крови.
Открыть список кодов МКБ-10| Код МКБ-10 | Показание |
| D59.3 | Гемолитико-уремический синдром |
| D65 | Диссеминированное внутрисосудистое свертывание [синдром дефибринации] |
| I20.0 | Нестабильная стенокардия |
| I21 | Острый инфаркт миокарда |
| I26 | Легочная эмболия |
| I33.9 | Острый эндокардит неуточненный |
| I34.0 | Митральная (клапанная) недостаточность |
| I48 | Фибрилляция и трепетание предсердий |
| I74 | Эмболия и тромбоз артерий |
| I80 | Флебит и тромбофлебит |
| I82 | Эмболия и тромбоз других вен |
| N00 | Острый нефритический синдром (острый гломерулонефрит) |
| N03 | Хронический нефритический синдром |
| N08.5 | Гломерулярные поражения при системных болезнях соединительной ткани |
| Z51.4 | Подготовительные процедуры для последующего лечения или обследования, не классифицированные в других рубриках |
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Индивидуальный, в зависимости от применяемой лекарственной формы, показаний, клинической ситуации и возраста пациента.
Побочное действие
Со стороны свертывающей системы крови: возможны кровотечения ЖКТ и мочевых путей, кровотечение в месте введения, в областях, подвергающихся давлению, из операционных ран, а также кровоизлияния в других органах, гематурия, тромбоцитопения.
Со стороны пищеварительной системы: тошнота, снижение аппетита, рвота, диарея, повышение активности печеночных трансаминаз.
Аллергические реакции: гиперемия кожи, лекарственная лихорадка, крапивница, ринит, кожный зуд и ощущение жара в подошвах, бронхоспазм, коллапс, анафилактический шок.
Со стороны свертывающей системы крови: тромбоцитопения (может быть тяжелой вплоть до летального исхода) с последующим развитием некроза кожи, артериального тромбоза, сопровождающегося развитием гангрены, инфаркта миокарда, инсульта.
Со стороны костно-мышечной системы: при длительном применении - остеопороз, спонтанные переломы, кальцификация мягких тканей.
Местные реакции: раздражение, боль, гиперемия, гематома и изъязвления в месте введения.
Прочие: преходящая алопеция, гипоальдостеронизм.
Противопоказания к применению
Кровотечения, заболевания, сопровождающиеся нарушением процессов свертывания крови, подозрение на внутричерепное кровоизлияние, аневризма сосудов головного мозга, геморрагический инсульт, расслаивающая аневризма аорты, антифосфолипидный синдром, злокачественная артериальная гипертензия, подострый бактериальный эндокардит, эрозивно-язвенные поражения ЖКТ, тяжелые поражения паренхимы печени, цирроз печени с варикозным расширением вен пищевода, злокачественные новообразования в печени, шоковые состояния, недавно проведенные хирургические вмешательства на глазах, мозге, предстательной железе, печени и желчных путях, состояние после пункции спинного мозга, менструация, угрожающий выкидыш, роды (в т.ч. недавние), повышенная чувствительность к гепарину.
Применение при беременности и кормлении грудью
Применение при беременности возможно только по строгим показаниям, под тщательным медицинским контролем.
Противопоказание: угрожающий выкидыш, роды (в т.ч. недавние).
Возможно применение в период грудного вскармливания по показаниям.
Применение при нарушениях функции печени
Противопоказания: тяжелые поражения паренхимы печени, цирроз печени с варикозным расширением вен пищевода, злокачественные новообразования в печени.
Применение при нарушениях функции почек
Применение у детей
Применение у пожилых пациентов
Особые указания
C осторожностью применять у пациентов, страдающих поливалентной аллергией (в т.ч. при бронхиальной астме), при артериальной гипертензии, стоматологических манипуляциях, сахарном диабете, эндокардите, перикардите, при наличии внутриматочного контрацептива, при активном туберкулезе, лучевой терапии, печеночной недостаточности, хронической почечной недостаточности, у пациентов пожилого возраста (старше 60 лет, особенно женщины).
Не рекомендуется в/м введение гепарина из-за возможности развития гематомы, а также в/м введение других препаратов на фоне лечения гепарином.
С осторожностью применяют наружно при кровотечениях и состояниях повышенной кровоточивости, тромбоцитопении.
Во время лечения гепарином необходим контроль показателей свертывания крови.
Для разведения гепарина используют только физиологический раствор.
При развитии тяжелой тромбоцитопении (снижение количества тромбоцитов в 2 раза от первоначального числа или ниже 100 000/мкл) необходимо срочно прекратить применение гепарина.
Риск кровотечения может быть сведен до минимума при тщательной оценке противопоказаний, регулярном лабораторном контроле свертывания крови и адекватном дозировании.
Лекарственное взаимодействие
Противосвертывающее действие гепарина усиливается при одновременном применении антикоагулянтов, антиагрегантов и НПВС.
Алкалоиды спорыньи, тироксин, тетрациклин, антигистаминные средства, а также никотин уменьшают действие гепарина.
Читайте также:

