При отравлении фенолом может быть температура
Обновлено: 23.04.2024
Отравление фенолом и его лечение
Фенол применяется для "очистки лица" в пластической хирургии. Он также используется для лечения спастичности при поражении нервно-мышечных синапсов (невролиз) путем инъекции раствора фенола в концентрации 50 мг/л.
Фенольные соединения были одними из первых больничных дезинфектантов. К этой группе относятся некоторые дезинфекционные детергенты, например фенол, пара-трет-бутилфенол и пара-трет-амилфенол. Обычно они используются для уничтожения широкого спектра бактерий, но неэффективны против их спор. Фенольными соединениями обычно обрабатывают полы, стены, мебель, стеклянную посуду и инструменты.
а) Токсичные уровни фенола. В США средневзвешенная по времени ПДК для 8 ч экспозиции (кожи) составляет 5 млн-1 (19 мг/м3). N10SH установил средневзвешенную по времени ПДК для 10-часового рабочего дня 20 мг/м3 (5,2 млн-1) с 15-минутным максимумом 60 мг/м3 (15,6 млн-1). Летальная пероральная доза оценивается в 10—30 г, хотя один взрослый выжил, приняв внутрь 26,7 г.
Интоксикация протекала тяжело, но не имела необратимых последствий. Летальные исходы наблюдались уже после перорального приема 2 г и 4,8 г чистого фенола, тогда как прием 0,6 г симптомов не вызывал.
б) Токсикокинетика фенола:
- Всасывание. Фенол быстро всасывается легкими и кожей. Симптомы отравления развиваются через 5—30 мин. Разведение фенола может ускорить всасывание и усиливает его токсичность у крыс. В опытах на добровольцах легкие животных поглощали 60—80 % ингаляционной дозы этого вещества. Дети умирали после прикладывания компрессов с 5 % фенолом. Быстрое разведение фенола водой в местах вызванных им ожогов может стимулировать системное всасывание, ослабляя образование коагулята и в результате повышая проницаемость тканей.

в) Клиника отравления фенолом:
- Системные эффекты. При сильной интоксикации наблюдается быстрое глубокое угнетение центральной нервной системы с комой и остановкой дыхания. Сначала возможна фаза возбуждения. Течение интоксикации иногда осложняется судорогами, которые возникали даже спустя 8 ч после перорального приема. Симптомы проходят через 24— 48 ч. Возможны гипотензия и желудочковая тахикардия, требующие сосудосуживающей и антиаритмической терапии соответственно.
Хроническая экспозиция к фенолу через загрязненную им колодезную воду вызывала диарею, фарингит, изъязвление глотки и потемнение мочи. Люди могут умирать от перорального отравления этим веществом, не имея патологических изменений желудочно-кишечной слизистой оболочки.
Случайная эпидуральная инъекция 6 мг фенола (30 мл 0,02 % раствора) в одном случае не привела к неврологическим нарушениям. Чтобы вызвать невролиз, используют его концентрацию 6—7 %. Случайная экспозиция кожи к фенолу (падение человека в чан с ним) привела к острой почечной недостаточности, потребовавшей гемодиализа. Даже через год этот пациент страдал полиурией. Всасывание фенола через кожу может привести к почечной недостаточности, лихорадке, гипертензии, острому респираторному дистресс-синдрому, отеку гортани и смерти.
- Кожа. Прием внутрь 89 % фенола вызвал средней тяжести эритему и полосчатый гиперкератоз, но без некроза и стриктур. До 50 % случаев кратковременной обработки лица раствором фенола ассоциируется с некоторыми формами сердечных аритмий. У мальчика в возрасте 10 лет начались желудочковые аритмии после аппликации 6 мл (2,5 г) фенола к гигантскому волосяному невусу на коже.
Применение аэрозоля для горла (Chloraseptic), содержащего 1,5 % фенола, чревато жжением в глотке, сильной одышкой, летаргией, рвотой, стридором, потерей сознания, ангионевротическим отеком, сыпью, глосситом и контактным дерматитом.
г) Лабораторные данные отравления фенолом. Микрометодика количественного определения фенола в плазме основана на газовой хроматографии — масс-спектрометрии и имеет чувствительность до 0,1 мг/л. Тяжелую фенольную интоксикацию может осложнять метаболический ацидоз, однако является он первичным или вторичным, неясно. Моча иногда темнеет из-за присутствия в ней продуктов окислительной метаболизации фенола. При одном тяжелом пероральном отравлении показатели печеночной и почечной функции оставались нормальными. Уровни фенола в крови при интоксикации фенолом варьировали от 2,7 до 5,6 мг/100 мл.
- Выведение. Инъекция 4—10 мл 7 % водного раствора фенола в поясничный или грудной симпатический нервный узел приводила к пиковому сывороточному уровню неконъюгированного фенола 3,01 мкг/мл через 18,8 мин. Пик конъюгированного фенола соответствовал 4,15 мкг/мл через 54,9 мин, что говорит о его быстрой конъюгации в печени. Максимальный равновесный уровень фенола в организме работающих с фенолом людей не должен превышать 50 мг, а его концентрация в моче более 81 мг/л позволяет предположить избыточную экспозицию.
Это количество (50 мг фенола в организме в течение 10 ч) может быть превышено при введении больших объемов медикаментов с фенольным консервантом, например, при непрерывном вливании глюкагона для лечения интоксикации, вызванной бета-блокаторами. В настоящее время, если назначено такое вливание, рекомендуется вводить глюкагон в свободном от консервантов солевом растворе или 5 % водном растворе декстрозы. Спустя 1 ч после нанесения на лицо 1,5 г фенола в виде 50 % раствора его концентрация в крови достигла 6,8 мкг/мл, а через 4 ч понизилась до 1 мкг/мл. При отравлении им вскрытие показывало плазменные концентрации фенола от 27 до 130 мг/л.
д) Лечение отравления фенолом:
- Антидоты. Антидоты не известны.
- Техника безопасности. Работники должны пользоваться защитными перчатками, лицевыми щитками, очками против брызг и спецодеждой, предупреждающей контакт кожи и глаз с твердым или жидким фенолом или содержащими его жидкостями.
При подозрении на загрязнение одежды фенолом надо сменить ее, не покидая рабочее место, и хранить снятые вещи в закрытых контейнерах до выбраковки или удаления вреднего вещества. Работников, занимающихся стиркой или чисткой такой одежды, необходимо предупреждать об опасных свойствах фенола.
Загрязненную кожу надо немедленно вымыть с мылом или мягким детергентом и ополоснуть. В местах, где используются или хранятся твердые или жидкие фенолсодержащие продукты, запрещаются прием пищи и курение. Лица, работающие с такими продуктами, должны тщательно мыть руки с мылом или мягким детергентом перед едой, курением и посещением туалета.
К дополнительным мерам техники безопасности относятся обеспечение герметизации производственных процессов, вытяжной вентиляции на рабочих местах и личным защитным снаряжением.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отравление ядохимикатами — это острая интоксикация, вызванная трансдермальным, ингаляционным или пероральным приемом токсических веществ этой группы. Клиническая картина зависит от того, какая именно разновидность ксенобиотика стала причиной поражения. К числу общих признаков относится рвота, тошнота, головная и абдоминальная боль, нарушение дыхания, сердечной деятельности, судороги, явления полиорганной недостаточности. Патология диагностируется на основании анамнеза, характерного набора симптомов, токсико-химического исследования крови. Методы лечения: введение антидотов, неспецифические антитоксические мероприятия, посиндромная терапия.
МКБ-10

Общие сведения

Причины
Отравление ядохимикатами чаще всего развивается при неосторожном использовании этих веществ по прямому назначению. Работники сельхозпредприятий и владельцы приусадебных участков нередко распыляют пестициды, не применяя средства индивидуальной защиты органов дыхания. При этом яд поступает ингаляционным путем, превалирует клиника поражения респираторного тракта. Также интоксикация может иметь следующие механизмы возникновения:
- Случайный прием. Возникает при ошибочном употреблении токсиканта внутрь. Подобное происходит, если вещество хранится совместно с пищевыми продуктами в емкостях без этикетки или с маркировкой питьевой жидкости. Группа риска — маленькие дети, старики, люди со значимыми психическими отклонениями.
- Суицид. Обычно используются фосфорорганические соединения. Отравления, как правило, тяжелые, с высоким процентом летальности. Вероятность самоубийства максимальна у пациентов психиатрического профиля – страдающих шизофренией, маниакально-депрессивным психозом, клинической депрессией на этапе реконвалесценции.
- Неправильное использование ядохимикатов. Опасность отравления возникает при нахождении людей в закрытых помещениях, где производилась обработка от насекомых или грызунов. При отсутствии вентиляции в воздухе создается и длительно сохраняется значимая концентрация токсиканта, способная вызвать химическое поражение.
- Загрязненная тара. Интоксикации нередко развиваются у людей, использующих емкости из-под ядохимикатов для хранения пищевых продуктов. Полностью удалить остатки вещества возможно только путем многоэтапной обработки, что делается далеко не всегда. Степень поражения в подобных ситуациях обычно легкая.
- Аварии. Утечки большого количества отравляющих веществ возможны при авариях и взрывах на производстве, при которых происходит разрушение емкостей, наполненных ядовитыми соединениями. Возникают интоксикации трансдермального и ингаляционного типа, степень отравления тяжелая. Опасность заражения в зоне химической катастрофы сохраняется несколько дней или недель.
Патогенез
Патогенез химического поражения различается в зависимости от типа яда. При отравлениях хлорорганическими соединениями происходит нарушение процессов передачи нервного импульса в головном мозге, возникает токсическая энцефалопатия. Имеет место повреждение клеточных оболочек гепатоцитов, клеток почечной паренхимы. Фосфорорганические вещества блокируют выделение ацетилхолина в синапсах, способствуют его накоплению в депо и развитию связанных с этих клинических эффектов.
Комплексы, содержащие ионы меди, приводят к формированию дистрофических изменений паренхимы внутренних органов. Итог этого процесса — полиорганная недостаточность и гибель пострадавшего. Поступление в организм ртутьорганических веществ сопровождается повреждением нервных стволов, образованием полиневритов, поражением слуховых и зрительных структур. Производные карбаминовой кислоты обладают антихолинэстеразным влиянием, сходным с фосфорорганическими ядами.
Классификация
Отравление ядохимикатами может подразделяться по типу токсического агента (фунгициды, пестициды, зооциды, акарициды, инсектициды), по целям (суицидальное, случайное, профессиональное), по степени тяжести (легкое, среднее, тяжелое, летальное). Однако наибольшее клиническое значение имеет классификация в соответствии с принадлежностью токсиканта к той или иной химической группе:
- Фосфорорганические вещества. Представители: карбофос, меркаптофос, бромофос. Являются одной из наиболее опасных разновидностей инсектицидов. На долю поражений ФОВ приходится около 38% от общего числа случаев отравлений средствами группы ядохимикатов. Гибель больных с тяжелой степенью химической травмы наступает уже к концу первых суток.
- Хлорорганические соединения. Представители: гексахлоран, альдрин. Занимают второе место по частоте встречаемости. Объем подобных интоксикаций составляет около 22%. Смерть пострадавшего происходит через 24-36 часов. Последствия несмертельных поражений сохраняются 4-10 суток и более.
- Ртутьорганические токсиканты. Представители: этилмеркурхлорид, агронал. Экзотоксикозы обычно развиваются во время протравки и просеивания обработанного зерна. Общая доля подобных заболеваний — примерно 20%. Яд обладает тропизмом в отношении почек, центральной нервной системы. Патологические явления у работников с/х предприятий возникают постепенно.
- Медьсодержащие компоненты. Представители: медный купорос, купронафт. Обладают раздражающим влиянием. При контакте с белками организма образуют альбуминаты меди. Интоксикации ингаляционные с развитием некроза эндотелия легочных альвеол и системных признаков. Выздоровление наступает через 10-15 суток. Количество случаев — 15% от суммарного объема ядохимикатных поражений.
- Соединения карбаминовой кислоты. Представители: севин, нексовал, гревенол. Частота возникновения отравлений не превышает 5%. Вещества этой группы используются для уничтожения вредителей, недостаточно чувствительных к ФОВ и хлорорганическим ядам. Имеют среднюю токсичность, редко становятся причиной гибели пострадавшего.
Симптомы отравления ядохимикатами
Патология проявляется по-разному. Существует прямая зависимость симптомов от типа токсиканта и его дозы. Фосфорорганические соединения приводят к развитию миоза, спазма аккомодации. Отмечаются схваткообразные боли в животе, рвота и тошнота, резкая слабость. У пострадавших выявляется гиперсаливация, приступообразный кашель, обусловленный спазмом дыхательных путей. Возникает брадикардия, гипертония, которая впоследствии сменяется снижением АД. В тяжелых случаях обнаруживаются парезы, параличи, блокада дыхательного центра, судороги.
Хлорорганические яды провоцируют появление тремора, усиленного слюноотделения и потоотделения, повышенной нервной возбудимости. У пострадавших диагностируется судорожная готовность, нередко сменяющаяся тонико-клоническими судорогами. Возникает нарушение координации, атаксия, затруднение дыхания. Зрачки расширяются, может присутствовать экзофтальм. Пищеварительная система реагирует развитием рвоты, тошноты, абдоминальных болей, локализованных преимущественно в эпигастральной зоне.
Интоксикация ртутьорганическими веществами сопровождается появлением общей слабости, металлического привкуса во рту. Отмечается головная боль, диарея с примесью крови или слизи, рвота, абдоминалгия. Пострадавший испытывает сильную жажду. Определяется гипотония, компенсаторная тахикардия, нарушения сердечного ритма. Пациент неустойчив в позе Ромберга. При хронических отравлениях присутствует кровоточивость десен, артралгия, миалгия. Возникают психозы, галлюцинации, эпилептиморфные припадки.
Поражение соединениями меди характеризуется затруднением дыхания, появлением во рту вкуса металла, сухим изнурительным кашлем. Отмечается жжение в глазах, слезотечение, сильная головная боль, которой сопутствует тошнота. Диагностируется гипертермия, неприятные ощущения в мышцах и суставах. Рвотные массы синеватой окраски, иногда с прожилками крови или примесью солянокислого гематина (кофейная гуща). Возможно развитие эпиприпадков, полиорганной недостаточности.
Поражение карбаматами сопровождается возникновением никотиноподобного и мускариноподобного синдрома. Аналогичная, но более выраженная картина отмечается при отравлениях ФОВ. Карбаматы сравнительно быстро метаболизируются в организме, что значительно сокращает сроки реконвалесценции по сравнению с фосфорорганическими токсикантами. Летальные исходы наступают преимущественно при целенаправленном пероральном приеме отравляющей жидкости.
Диагностика
Предварительный диагноз выставляет бригада скорой медицинской помощи, прибывшая на место происшествия. Его подтверждением занимаются токсикологи специализированных стационаров или врач-реаниматолог ОРИТ. В ходе обследования могут потребоваться вспомогательные консультации терапевта, гастроэнтеролога, кардиолога. Следует дифференцировать отравление ядохимикатами от других экзотоксикозов со сходной клинической симптоматикой. Для этого используются следующие методы:
- Физикальные. Реализуются на догоспитальном этапе и в условиях стационара. АД на момент госпитализации чаще снижено, определяется тахикардия до 100-110 ударов/минуту. Кожные покровы бледные или цианотичные, возможна потливость. При дыхательной недостаточности возникает диффузный цианоз, при коронарной симптоматике — акроцианоз мочек ушей и губ. Присутствует характерная клиническая картина.
- Лабораторные. По результатам токсикологического исследования в биологических жидкостях пациента обнаруживается присутствие токсиканта. Подобный анализ результативен не во всех случаях. На фоне поражения внутренних органов определяется рост активности АСТ, АЛТ, мочевины, креатинина. Возможны электролитные нарушения и сдвиг pH в кислую сторону.
- Аппаратные. Применяются для диагностики осложнений. Отек легких провоцирует появление неясных диффузных теней. Коронарные сбои приводят к возникновению на пленке специфических явлений (выпадение комплексов QRS, разное расстояние R-R, заострение зубца T). На КТ — участки некроза внутренних органов. Поражение бронхов сопровождается снижением объема форсированного выдоха.
Лечение отравления ядохимикатами
Патология требует немедленного оказания первой помощи пострадавшему. Если человек находится в сознании, до приезда СМП следует промыть желудок беззондовым методом, затем дать 6-8 таблеток активированного угля. Попытки промывания при коме или сопорозном состоянии запрещены. Если артериальное давление снижено, необходимо уложить больного на горизонтальную поверхность, под ноги установить валик высотой 40-50 см, обеспечить приток свежего воздуха.
Первая помощь
Бригада медиков, прибывшая на вызов, незамедлительно начинает антидотную терапию. Противоядие при поражении ФОВ и карбаматами — атропин, интоксикации хлорорганическими ксенобиотиками требуют внутривенного вливания глюконата или хлорида кальция. Экзотоксикозы соединениями ртути и меди купируются неспецифическими противоядиями. Препарат выбора — унитиол. Показано симптоматическое лечение, активная инфузионная терапия кристаллоидами. Коррекцию ацидоза осуществляют буферными растворами. Развитие дыхательной недостаточности является поводом для начала аппаратной респираторной поддержки.
Лечение в стационаре
Лечебные мероприятия направлены на скорейшее удаление яда из организма и коррекцию имеющихся нарушений. Продолжается введение специфических и неспецифических антидотов, применяется форсированный диурез. Отравление ядохимикатами тяжелой степени требует проведения экстракорпоральной детоксикации: гемодиализа, перитонеального диализа, гемосорбции. Медикаментозная схема обычно включает в себя поливитамины, средства сердечной поддержки, бронхолитики и дыхательные аналептики, препараты, позволяющие купировать судороги и снять психомоторное возбуждение, если таковое присутствует.
Реабилитация
Среднее время госпитализации составляет 7-14 суток при отсутствии осложнений и 1-3 месяца при их наличии. После выписки пациента наблюдает участковый терапевт или врач общей практики. Могут потребоваться дополнительные консультации невролога, гастроэнтеролога, кардиолога. Рекомендовано долечивание в условиях санаторно-курортных учреждений средней полосы России, расположенных в хвойных лесах. Специализированная диета не показана, однако необходимо придерживаться общих принципов здорового питания: дробное потребление пищи, отказ от чрезмерно соленых, кислых, острых блюд, оптимальное соотношение белков, углеводов, жиров.
Прогноз и профилактика
Прогноз при среднетяжелых и легких интоксикациях благоприятный, полное выздоровление достигается в 93% случаев. Тяжелые поражения нередко становятся причиной полиорганной недостаточности, которая сопровождается высокой летальностью. Если поражено более двух систем, количество смертей достигает 60% от общего объема пострадавших. Крайне опасными считаются фосфорорганические вещества. Второе место занимают хлорорганические ксенобиотики, обладающие умеренной токсичностью.
Чтобы предотвратить отравление ядохимикатами, следует использовать респираторы или изолирующие противогазы во время обработки растительных культур и помещений. Рекомендовано применение костюмов химической защиты или плотной непромокаемой одежды. Яды требуется хранить в запертых помещениях, куда отсутствует доступ детей и стариков. Тара обязательно должна быть заводской, с соответствующей маркировкой. Запрещено использовать бутылки из-под пестицидов для хранения пищи независимо от качества и методов их обработки.
1. Профилактика отравлений ядохимикатами, применяемыми в сельском хозяйстве/ Макаров С.Н. Маркова Н.Н. — 2004.
Отравление растворителями — это патология, возникающая при вдыхании токсичных паров или приеме химического соединения внутрь. Может протекать в острой или хронической форме. Основными симптомами длительной интоксикации являются тремор, ухудшение памяти, эмоциональная лабильность. При одномоментном поступлении большого количества ксенобиотика развивается аритмия, блокада дыхательного центра, нарушение сознания, гемолиз эритроцитов. Диагноз устанавливается на основании анамнеза, клинической картины, данных токсикологического анализа крови и мочи. Специфическое лечение: промывание желудка, экстракорпоральная детоксикация, форсированный диурез.
МКБ-10
X46 Случайное отравление и воздействие органическими растворителями, галогенсодержащими углеводородами и их парами
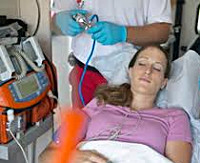
Общие сведения

Причины
Наиболее распространенная причина хронического поражения — долговременное вдыхание паров растворителя малярами. Если во время приготовления лакокрасочных смесей человек не использует средства защиты для носа и рта (респиратор, ватно-марлевую повязку, противогаз), спустя несколько лет у него развивается характерная клиническая картина. Другие возможные пути отравления:
- Попытка алкоголизации. В качестве токсиканта обычно выступает метиловый и этиловый спирт в промышленных жидкостях. Этанол вызывает острые состояния только при одномоментном употреблении чрезмерного количества (4-7 г/л). Метанол — сильнейший яд, тяжелые экзотоксикозы возникают при пероральном приеме 10-20 мл. Группа риска – алкозависимые люди.
- Токсикомания. Благодаря способности молекул растворителя адсорбироваться на поверхности нейронов и ослаблять их спонтанную активность, растворители используются для достижения наркотического эффекта. Путь поступления яда ингаляционный, тип поражения хронический. Группа риска – подростки из неблагополучных семей.
- Ошибочный прием. Отравление растворителями может быть результатом их случайного приема. Подобное возможно, если токсикант хранится в емкостях из-под пищевых продуктов. Случаи ошибочного употребления редки, так как вещество имеет резкий неприятный запах. Группа риска включает детей, стариков и людей, страдающих психическими заболеваниями.
- Аварии на производстве. Поражение возможно при повреждении емкостей большого объема, в которых растворитель хранится на предприятиях. Вещество испаряется, делая воздух непригодным для дыхания. Подобные происшествия особенно опасны, если резервуары с токсикантом находятся внутри закрытого помещения. Группа риска – работники предприятий.
- Попытка суицида. Как средство самостоятельного ухода из жизни обычно применяется дихлорэтан, обладающий максимальной отравляющей способностью. Смерть наступает в течение нескольких часов с момента приема яда через рот. Группа риска – лица с психической патологией, пациенты с депрессией на этапе разрешения, подростки.
Патогенез
Хлорорганические соединения быстро всасываются и распределяются в тканях с высоким содержанием липидов (печень, головной мозг, почки, надпочечники, подкожная жировая клетчатка). Уже через 6 часов в паренхиме органов депонируется около 70% токсиканта. Он связывается с клеточными мембранами, снижает сократительные возможности миокарда, способствует разрушению эритроцитов. Далее яд начинает преобразовываться с образованием токсичных метаболитов.
Продукты распада растворителя стимулируют процесс перекисного окисления жиров, обладают алкирующими свойствами, нарушают работу ферментативных систем. Кроме того, происходит дезорганизация цикла трикарбоновых кислот, активируется кальциевый механизм гибели клеток. На макроуровне отмечается нарушение дыхания по центральному или аспирационно-обтурационному типу. Развивается недостаточность паренхиматозных органов, экзотоксический шок, расстройства гемодинамики. Возникает ДВС, некротические и дистрофические изменения почек, печени, головного мозга.
Классификация
Отравление растворителями подразделяется по причинам (суицидальное, бытовое, профессиональное), характеру (острое, хроническое), токсическому агенту (спирты, алифаты, гликоли), состоянию пострадавшего (легкое, средней тяжести, тяжелое). Наибольшее клиническое значение имеет классификация по стадии заболевания:
- Латентная. Отмечается только при хроническом поражении. Явная симптоматика отсутствует, однако в организме формируются патологические изменения. Этап может длиться от нескольких месяцев до 5-10 лет, продолжительность зависит от интенсивности и частоты поступления яда.
- Токсикогенная. Начинается с момента проникновения ксенобиотика в организм, заканчивается при снижении его концентрации до показателей, неспособных оказывать токсическое влияние. Характеризуется непосредственным отравляющим действием яда. Возникают соматические реакции компенсаторно-приспособительного типа.
- Соматогенная. Наступает после выведения или разрушения яда. Определяется остаточным поражением различных систем организма. Клинические проявления напрямую не связаны с влиянием отравляющей субстанции. У больного развивается почечная и печеночная недостаточность, энцефалопатия, панкреатит, миокардиодистрофия.
Симптомы отравления растворителями
Непосредственно после приема яда патология проявляется развитием слюнотечения, рвоты, тошноты, головокружения, психомоторного возбуждения. Через 1-3 часа возникают признаки энтерита: боли в нижних отделах живота, хлопьевидный жидкий многократный стул. Отмечается эйфория, бред, галлюцинации. Позже эти явления сменяются угнетением сознания вплоть до комы. Возможны судороги. На начальном этапе токсикант угнетает активность дыхательного центра, что становится причиной респираторной недостаточности, брадипноэ, апноэ.
Коматозные состояния при поражении хлорорганическими веществами вначале обусловлены непосредственным наркотическим влиянием токсиканта. Далее они приобретают вторичный характер. Продолжительность составляет несколько часов. У больного выявляется расширение зрачков, гипертонус мышц, сохранение болевой чувствительности, нарушение дыхания, гемодинамики. В выдыхаемом воздухе присутствует резкий запах использованного растворителя, особенно заметный после приема дихлорэтана через рот.
Экзотоксический шок, возникающий при употреблении высоких доз отравляющего вещества, проявляется централизацией кровообращения и нарушением гемодинамики. Кожа пациента приобретает мраморный оттенок, АД снижается до критических величин, присутствует тахикардия. Одновременно с этим развивается ДВС-синдром, который чаще диагностируется на стадии гипокоагуляции, сопровождается кровотечениями, геморрагической сыпью, просачиванием крови вокруг катетеров и из мест инъекций.
Клиническая картина соматогенного этапа отличается полиморфизмом симптомов, видоизменяется в зависимости от повреждения тех или иных структур, степени патологических изменений. Наиболее часто определяются признаки поражения печени (желтуха, асцит, печеночный запах изо рта, увеличение размеров органа), почек (снижение диуреза), сердца (аритмии, левожелудочковая недостаточность с появлением одышки, вынужденного положения, пены изо рта), центральной нервной системы (психоз, сопор, кома).
Постепенное отравление растворителями — причина повышенной утомляемости, депрессии, раздражительности. Формируется специфический мозжечковый и пирамидальный симптомокомплекс: головные боли, тремор конечностей, нарушение координации. Могут отмечаться жалобы на ухудшение сна, онемение ног. Наиболее ранние явления — сенсорная анестезия, уменьшение скорости прохождения нервного импульса. Все описанные признаки постепенно прогрессируют на протяжении нескольких лет.
Осложнения
Наиболее распространенное осложнение — экзотоксический шок, который встречается в 35-40% случаев тяжелых интоксикаций. Патология может сопровождаться внутренними кровотечениями на фоне выраженной коагулопатии, подобные явления встречаются у 3-5% больных, поступающих в реанимационный блок. Кардиотоксическое действие ксенобиотика приводит к развитию фибрилляции с последующей асистолией. Токсикогенная стадия осложняется подобными явлениями в 2-3% случаев.
Диагностика
Определение патологии осуществляется врачом СМП. Токсиколог специализированного центра подтверждает диагноз, основываясь на результатах токсико-химического и клинико-инструментального обследования, характерного симптомокомплекса. Может потребоваться консультация кардиолога, гастроэнтеролога, дифференциальная диагностика с пищевой токсикоинфекцией, отравлением наркотиками, острой неврологической патологией. Применяются следующие виды обследования:
- Физикальное. При осмотре врач обнаруживает характерные клинические признаки: запах токсиканта, психическое возбуждение или угнетение сознания, сыпь на теле, следы рвотных масс. АД ниже 100/60, пульс выше 90 ударов в минуту. При аускультации могут прослушиваться влажные легочные хрипы. Большое значение при диагностике хронических процессов имеет сбор анамнеза жизни и болезни.
- Лабораторное. Токсико-химический анализ биологических жидкостей позволяет выявить ядовитую субстанцию в течение 1-3 суток. Затем для исследования используют биоптат подкожной жировой клетчатки. В острой стадии у больного определяются водно-электролитные нарушения, смещение pH в кислую сторону. Далее диагностируется повышение активности печеночных ферментов, накопление креатинина и мочевины.
- Аппаратное. При сонографии брюшной полости выявляется гепатомегалия, на ЭКГ присутствуют нарушения ритма (тахикардия, блокады проводимости, фибрилляция). Проведение ЭЭГ при комах позволяет обнаружить признаки угнетения коры больших полушарий. КТ при хронической интоксикации подтверждает уменьшение объемов головного мозга, увеличение его желудочков.
Лечение отравления растворителями
Патология требует комплексного лечения. В токсикогенной стадии лечебные мероприятия направлены на связывание и выведение ксенобиотика из организма. Цель дальнейшей терапии — коррекция имеющихся соматических нарушений, восстановление работы всех систем, устранение клинических симптомов. Пострадавший нуждается в стационарном лечении в условиях специализированного токсикологического центра. При отсутствии такого подразделения больного размещают в ОРИТ ближайшего ЛПУ. Хронические поражения устраняют амбулаторно.
Первая помощь
Основа первой помощи — промывание желудка. Осуществляется бригадой СМП с применением толстого или назогастрального зонда. В качестве промывной жидкости используется вода. Процедуру проводят до получения чистого субстрата, для этого требуется 12-15 литров H2O. После окончания манипуляции через зонд в желудок вводят активированный уголь из расчета 1 таблетка на 10 кг веса. Для удобства препарат можно измельчить и размешать в воде до получения мелкодисперсной взвеси.
Дальнейшая терапия определяется с учетом имеющихся симптомов. Может потребоваться искусственная вентиляция легких посредством комбитьюба или ларингеальной маски, введение дофамина с целью поддержания сердечной деятельности и АД, инфузионная терапия кристаллоидными и коллоидными растворами. Транспортировка осуществляется на носилках с подключением к анестезиологическому монитору. Требуется динамический контроль жизненно важных показателей (артериальное давление, пульс, сатурация, уровень сознания).
Плановое лечение
В течение 2-х суток терапия направлена на скорейшее удаление токсиканта из организма. Пострадавшему назначается активированный уголь курсом 10 дней по 3 раза в сутки. В первые 4 часа результативна гемосорбция. Если с момента отравления прошло много времени, используется перитонеальный диализ, который позволяет удалить депонированный субстрат из жировой клетчатки живота. Форсированный диурез как самостоятельный метод детоксикации неэффективен, но может применяться в составе комплексной терапии.
Медикаментозная схема зависит от имеющихся повреждений. Пациенту могут быть назначены глюкокортикоиды, ингибиторы протеолиза, инотропные средства, унитиол или натрия тиосульфат. Для предотвращения ДВС используют антикоагулянты. Необходимы витамины группы B, медикаменты, предназначенные для коррекции водно-солевого баланса, глюкоза. Умеренно эффективна гипербарическая оксигенация с избытком давления 0,7-1 атмосфер. Рекомендована диета с пониженной энергетической ценностью: количество белка не более 20 граммов/сут, отказ от продуктов, богатых калием.
Лечение хронических отравлений осуществляется амбулаторно или после плановой госпитализации пострадавшего. Требуется полное исключение контакта с токсикантом, смена рода деятельности. Терапия симптоматическая, применение антидотов необоснованно. Необходимо курсовое введение ноотропных средств, антиоксидантов, антидепрессантов, анальгетиков, медикаментов, улучшающих проведение нервного импульса. Проведенные мероприятия купируют часть симптомов, полного восстановления пораженных функций не происходит.
Экспериментальные методы
Прогноз и профилактика
Прогноз при отравлениях дихлорэтаном, четыреххлористым углеродом, трихлорэтиленом резко неблагоприятный. Летальность достигает 60% от общего количества госпитализированных пациентов. Интоксикация метанолом частично корректируется при внутривенном введении этилового спирта, что повышает шансы на выживание. При проглатывании этиленгликоля, экзотоксикозе сложными эфирами смертность не превышает 20-25%. Поражение этанолом становится причиной гибели не более чем в 1-3% случаев, в отдаленном периоде чаще наблюдается полное восстановление.
Отравление растворителями хронического типа обычно не приводит к гибели больного, однако достаточного восстановления функций ЦНС также не происходит. Наблюдения показывают, что через 2 года после прекращения контакта с отравляющим веществом субъективная симптоматика уменьшается, степень атрофии мозга и снижения интеллектуальных функций остается прежней в 70%, прогрессирует в 30% случаев. В промежутке 3-9 лет объективные признаки болезни усиливаются у большинства пострадавших.
Профилактика заключается в использовании специальных средств защиты органов дыхания. Дома растворитель должен храниться в заводской таре вне жилого помещения. Запрещается переливать вещество в емкости из-под съедобных продуктов. Дети, старики и люди с психическими заболеваниями не должны иметь доступа к отравляющим субстанциям. При попадании растворителя на кожу нужно удалить его ветошью, протереть пораженный участок спиртом и промыть водой с мылом. При ухудшении самочувствия после работы с ЛКМ следует вызвать СМП или посетить врача самостоятельно.
Отравление фенолом — это острая или хроническая интоксикация, спровоцированная вдыханием паров вещества, его мелкой пыли, образующейся при конденсировании испарений, а также попаданием токсиканта на кожу. Симптомы зависят от разновидности соединения. Наиболее распространенные признаки – кашель, головокружение, ожоги дыхательных путей, судороги. Патология диагностируется на основании анамнеза и клинической картины. Токсико-химическое исследование неинформативно. Лечение включает обработку кожи 40% этанолом, введение тиосульфата натрия, щелочные ингаляции. При пероральных поражениях показано промывание желудка взвесью активированного угля.
МКБ-10

Общие сведения
Фенол — белое кристаллическое вещество со специфическим запахом. Относится к соединениям II класса опасности. ПДК его паров составляет 0,1 мг/м 3 , в воде — 0,001 мг/л. Условно-безопасной суточной дозой считается 0,6 мг/кг. Смертельные отравления возникают при вдыхании смесей, которые содержат более 3,7 мг ксенобиотика на литр. Летальная доза для приема внутрь варьируется от 1 до 10 граммов. Регулярное нахождение на участках, в воздухе которых содержится 0,02/2,58 мг/литр фенола, приводит к хроническому поражению. В группу риска входят работники, занятые на производстве пластмасс, нейлона, эпоксидных смол. Умеренному риску экзотоксикоза подвержены медики, курильщики табака.

Причины
Отравление фенолом возникает во время аварий на промышленных предприятиях. Интоксикации протекают тяжело из-за высокой дозы отравляющего вещества. Яд поступает трансдермальным и ингаляционным путем. Летальные нарушения развиваются, если с токсикантом контактирует 25-50% поверхности тела человека. Наиболее опасны одноатомные разновидности соединения (карболовая кислота). Многоатомные вещества (пирагаллол) менее токсичны. Другие причины:
- Употребление загрязненной воды. Фенол попадает в водоемы при нарушении правил переработки отходов производственными организациями. Известны случаи сброса ядовитых веществ в питьевые водохранилища. У людей, употребляющих такую воду, могут возникать симптомы интоксикации, обычно хронической. Острые поражения встречаются редко.
- Попадание в продукты питания. Овощи, растущие на загрязненных химическими веществами полях, обладают способностью накапливать вредные компоненты. При употреблении блюд, изготовленных с использованием этих продуктов, ксенобиотик попадает в организм, вызывает признаки интоксикации легкой или средней степени.
- Пожары. Отравление фенолом происходит при вдыхании дыма, образующегося во время сгорания древесно-стружечных плит, пластмасс. Сочетается с поражением другими газообразными продуктами: оксидом и диоксидом углерода, синильной кислотой, сернистым газом, аммиаком, фосгеном. На первый план выходят признаки удушья, гипоксии гемического типа.
- Использование в медицине. Фенолы (карболовая кислота) до недавнего времени эксплуатировались как средство антисептической обработки кожи. При нанесении медикамента на большую площадь или использовании высоких концентраций развивались отравления. Сегодня КК не применяется для нанесения на тело пациента в связи с ее потенциальной токсичностью.
- Косметологические процедуры. Симптомы экзотоксикоза отмечаются у женщин, прошедших процедуру пилинга с использованием карболовой кислоты или ее производных. Химические экзотоксикозы возникают при обработке большой поверхности, а также из-за нарушения косметологом допустимых дозировок препарата.
Патогенез
Воздействие фенолов на организм многогранно, зависит от пути поступления яда, времени воздействия и частоты контакта с отравляющим веществом. При регулярном вдыхании паров возникает патологическое полнокровие внутренних органов, их воспалительная инфильтрация. Вокруг сосудов образуются участки кровоизлияний. В первую очередь поражению подвергаются легкие, далее – печень и почки. Выявляется протеинурия, метаболический ацидоз. Сердце и селезенка страдают меньше других структур.
Острое ингаляционное отравление фенолом характеризуется формированием отека и гиперемии верхних дыхательных путей. Определяется механическая обструкция, которую сопровождают признаки респираторной недостаточности различной степени. Тяжелые случаи заканчиваются токсическим отеком легких. Отмечается первоначальное возбуждение дыхательного центра с последующим его угнетением. Нейротропное влияние ксенобиотика проявляется судорогами, нарушением координации.
При попадании карболовой кислоты на кожу выявляются симптомы химического ожога. Их тяжесть зависит не только от концентрации раствора, но и от времени его экспозиции. Даже 2-3% состав способен спровоцировать гангрену, если он не был удален на протяжении 2-3 часов. 70-80% средства обжигают ткани практически моментально. Когда жидкие формы яда или его кристаллы попадают в желудок, образуются изъязвления, развивается воспалительный процесс. Возможны кровотечения. Картина напоминает таковую при отравлении прижигающими жидкостями.
Классификация
Деление может производиться по типу отравляющего компонента (одноатомные, многоатомные, хлорированные), по причинам, вызвавшим отравление фенолом (производственные, алиментарные, ятрогенные), по путям поступления яда (ингаляционные, пероральные, трансдермальные). Значимой считается классификация по степени тяжести. Различают следующие уровни химического поражения:
- Легкое. Преимущественно местные признаки интоксикации. Пострадавшие жалуются на раздражение глаз, дыхательных путей. Общее состояние не нарушено. Могут отмечаться незначительные системные явления: головная боль, слабость, субъективное чувство нехватки воздуха, которое не подтверждается данными объективного осмотра.
- Средней тяжести. Определяются общие и местные симптомы поражения. Присутствуют умеренные изменения сознания без его утраты. Самочувствие нарушено значительно, однако до момента развития осложнений угроза жизни отсутствует. Требуется госпитализация в отделение общего профиля токсикологического стационара.
- Тяжелое. Существуют непосредственные витальные риски, вызванные значительными изменениями работы внутренних систем, метаболическим ацидозом, нейротропным влиянием токсиканта. При ингаляционных поражениях происходит утрата сознания, при пероральных – возникают признаки ожога пищевода и желудка II-III степени. При трансдермальном поражении аналогичные травмы образуются на коже.
Симптомы отравления фенолом
Отравление перорального типа провоцирует такие признаки, как интенсивное жжение во рту и глотке непосредственно после употребления яда, абдоминалгии, мышечная слабость, цианоз кожи. При приеме концентрированных растворов выявляются подтеки темного цвета на губах, подбородке. Позднее развивается диарея, рвота с примесью крови, психомоторное возбуждение, клоническое сокращение мыщц. При тяжелых поражениях обнаруживается угнетение ЦНС, кома, критическое снижение артериального давления, централизация кровообращения и другие симптомы экзотоксического шока.
Ингаляционные травмы характеризуются клиникой механической асфиксии. Пациент бледен, испуган, покрыт липким холодным потом, беспокоен. Отмечается повышенная двигательная активность. При осмотре – генерализованный цианоз, включение в процесс дыхания вспомогательной мускулатуры, трепетание крыльев носа. Видимые слизистые рта и горла отечны, гиперемированы. Общие симптомы – резкая головная боль, головокружение, нарушение координации, ощущение удушья. В тяжелых случаях наблюдается кома, рефлекторная остановка дыхания, судороги.
Чрескожное отравление фенолом приводит к возникновению химического ожога. На месте контакта кожа становится морщинистой, бледной, через несколько дней слущивается. Пострадавший жалуется на ощущение жжения, покалывания, онемение поврежденного участка. При поражении большой зоны обнаруживаются общие явления: гемолиз эритроцитов, увеличение гематокрита, нарушение функции систем экскреции. Развивается кратковременное повышение температуры тела, гиперкинезы, изменения со стороны сердца, респираторного аппарата.
Хронические интоксикации проявляются тошнотой по утрам, потливостью, снижением мышечного тонуса. Возникают жалобы на нестабильность психики, раздражительность, бессонницу. У части больных присутствует кожный зуд, слюнотечение. 95% пострадавших отмечают появление сухого кашля, особенно выраженного на протяжении рабочего дня. Возможно развитие анемии, концентрического сужения поля зрения на красный цвет, болей в подложечной области. У 40% людей отмечается чувство сердцебиения, одышка.
Осложнения
Ранним осложнением при преимущественном поражении дыхательного аппарата считается токсический альвеолярный отек легких. Он выявляется у 50% пострадавших с острой формой болезни. Механическая асфиксия обычно встречается у детей дошкольного возраста, что обусловлено малым диаметром воздухоносного тракта. Подобные ситуации единичны. Распространенное отсроченное последствие – пневмония, которая диагностируется в 30-35% случаев ингаляционной травмы. Обнаруживается после тяжелых отравлений, сопровождающихся пульмональным отеком.
Диагностика
Постановкой диагноза занимается врач скорой помощи, прибывший на место происшествия. Большое значение имеет информация, полученная в ходе опроса пострадавшего и свидетелей. Клиническая картина не всегда позволяет точно определить, каким именно веществом спровоцированы имеющиеся симптомы, подтверждение производят в стационаре. Требуется осмотр токсиколога, невролога. При тяжелых формах патологии назначается консультация реаниматолога. Применяются следующие методы обследования:
Дифференциальная диагностика производится с интоксикацией ядами, обладающими сходным влиянием. Следует исключить поражение кислотами и иными веществами прижигающего действия (концентрированные щелочи, окислители). На догоспитальном этапе это делается по результатам опроса очевидцев и осмотра места происшествия, по запаху фенола (напоминает гуашь), исходящему от больного. В условиях лечебного учреждения основанием для постановки окончательного диагноза служат результаты комплексного обследования.
Лечение отравления фенолом
Интоксикация средней и тяжелой степени требует госпитализации пострадавшего. Помощь пациентам с легкими отравлениями допустимо оказывать амбулаторно. До приезда медиков человека следует эвакуировать из зоны загрязнения, обеспечить приток воздуха, расстегнуть стесняющую одежду, уложить с приподнятым головным концом. Если произошла утрата сознания, нужно приподнять ноги, а голову опустить на один уровень с телом. Загрязненную одежду необходимо удалить, участки кожи, контактировавшие с ядом, протереть водкой.
Первая помощь
Дальнейшая терапия осуществляется с учетом симптоматики. При значимом угнетении дыхания необходима однократная попытка интубации трахеи, при неудаче следует перейти к коникотомии. Установка ларенгеальной маски на фоне отека респираторного тракта не рекомендована. Умеренное снижение АД требует вливания кордиамина, кофеина, падение показателей ниже 90/60 – показание для капельного введения допамина, плазмозамещающих растворов. Судороги и психическое возбуждение купируют с помощью реланиума.
Стационарное лечение
Пациенту показан щелочной форсированный диурез, объемная инфузионная терапия. При этом следует тщательно контролировать объем введенной и выведенной жидкости. Обезболивание при ожогах ЖКТ производят с помощью наркотических анальгетиков. Травмы кожи обычно допускают использование нерецептурных обезболивающих препаратов. Производится вливание антигистаминных, противовоспалительных, седативных медикаментов, спазмолитиков. С целью профилактики пневмонии назначаются антибиотики группы цефалоспоринов.
Хирургические методы
Применяются при пероральных и трансдермальных отравлениях. Симптомы желудочного кровотечения требуют экстренной лечебно-диагностической гастроскопии. Во время процедуры очаг геморрагии прижигается нитратом серебра или обкалывается адреналином. Если присутствуют признаки перфорации, больного транспортируют в операционную для открытой лапаротомии и ушивания повреждений. Хирургический способ лечения обструкции ВДП – наложение трахеостомы. Операция заключается в формировании искусственного свища на трахее с последующей установкой дыхательной трубки.
При глубоких повреждениях кожи хирург резецирует некротизированные и инфицированные ткани, производит тщательный гемостаз. При развитии гангрены может потребоваться удаление травмированной конечности. Пациентам, страдающим стенозом пищевода, необходимо бужирование – операция, позволяющая восстановить проходимость ЖКТ и вернуть возможность принимать твердую пищу. Реконструктивные вмешательства проводятся на поздних сроках, после полного заживления ожоговых ран.
Прогноз и профилактика
Отравление фенолом имеет благоприятный прогноз, если полученная доза яда не превышает половины летальной. Шансы пострадавшего на жизнь резко снижаются на фоне пульмонального отека, полиорганной недостаточности, внутренних кровотечений. Опасность полной обструкции трахеи максимально высока среди детей младше 5-7 лет. У работников предприятий, часто контактирующих с фенолом, повышается риск возникновения злокачественных опухолей, сердечной недостаточности, бесплодия.
2. Клиническая токсикология детей и подростков/ Макарова И.В., Афанасьев В.В., Цыбулькин Э.К. – 1999.
Ежегодно в мире производится более 8 миллионов тонн фенола для различных отраслей промышленности. Химическое соединение относится ко второму классу опасности и отличается высокой токсичностью. После попадания даже незначительной дозы веществ внутрь организма человека развивается отравление фенолом. Такое состояние провоцирует быстрое возникновение тяжелейших осложнений, в большинстве случаев заканчивающихся летальным исходом.
Характерные особенности фенола

Фенол, или карболовая кислота, одновременно проявляет химические свойства спиртов и ароматических углеводородов. Токсичное вещество легко определить по специфичному запаху гуаши, при производстве которой используется фенол. Карболовая кислота настолько слабая, что легко вытесняется из смеси даже угольной кислотой.
Выглядит фенол как скопление кристаллов игольчатой формы, розовеющих на открытом воздухе. Окраска твердой формы ядовитого соединения изменяется из-за промежуточного образования хинонов. Карболовая кислота слаборастворима в воде, спирте, кислотах и щелочах.
Фенол обладает способностью высушивать слизистые оболочки и кожные покровы. Он настолько интенсивно поглощает влагу, что через несколько минут после контакта на коже образуются сухие белые пятна. Вскоре на поврежденном участке начинает отшелушиваться верхний слой эпидермиса.
Это свойство широко используется в медицине для ухода за пациентами. В рецептурно-производственных отделах аптек изготавливают 5%-ные разведения, безопасные для человека. Токсичной считается доза, которая провоцирует острое феноловое отравление после попадания внутрь желудочно-кишечного тракта. Ее показатели варьируются в зависимости от:
- возраста;
- состояния здоровья;
- сопротивляемости организма к действию ядовитых веществ.
Смерть человека констатируется при употреблении 2 г фенола. Особенно подвержены интоксикации карболовой кислотой дети. У ребенка только формируется иммунная система, некоторые органы и ткани. Проницаемость кровеносных сосудов у малышей повышена, что облегчает распространение яда.
Отравляющее действие фенола

Концентрированные растворы и пары фенола оказывают раздражающее действие на все клетки и ткани в организме человека. При контактировании с токсичным соединением развивается обширный химический ожог слизистых, кожи, гортани, бронхов, бронхиол, пищеварительной системы. Карболовая кислота может проникнуть внутрь кровяного русла человека несколькими путями:
- При вдыхании фенола, который находится в газообразном состоянии.
- После попадания на кожу кристаллов или концентрированных растворов.
- При проникновении в желудок.
Сразу после попадания фенола на различные участки тела человека возникает сильнейший болевой спазм. Он настолько интенсивен, что стремительно развивается рефлекторная реакция, которая выражается шоковым состоянием и параличом центра, ответственного за регуляцию дыхания. Происходит снижение функциональной активности всех отделов центральной нервной системы.
Фенол способен быстро проникать внутрь кровяного русла. Если концентрация токсического соединения была значительной, то гибель головного мозга наступает уже через несколько минут. Даже срочная дезинтоксикационная терапия не способна предотвратить смерть человека.
Интоксикация карболовой кислотой развивается на фоне коагуляции белковых молекул клеточной протоплазмы. Такое состояние провоцирует обширный некроз ткани и органа. Фенол вступает в реакцию с красными кровяными тельцами, вызывая их разрушение, препятствуя переносу молекулярного кислорода к клеткам головного мозга. Гипоксия тканей не позволяет центральной системе выполнять функции регуляции всех систем жизнедеятельности. Отравляющие свойства фенола выражаются следующим образом:
- После деформации эритроцитов образующиеся продукты распада не могут быть отфильтрованы из крови почечными структурными элементами. Развивается острая почечная недостаточность.
- Печень поражается карболовой кислотой в первую очередь. Биологический фильтр не способен переработать агрессивное химическое вещество, разрушающее его клетки.
Наиболее опасно попадание фенола на слизистую оболочку глаз. Возникают множественные очаги воспаления, которые с трудом поддаются лечению. В отличие от других ядов, карболовая кислота повреждает все слои эпидермиса. Кожа краснеет, становится сухой, на ней вздуваются волдыри с жидким содержимым.
Как можно отравиться токсичным соединением

Современное промышленное производство невозможно представить без фенола. Его применяют в качестве основного или добавочного компонента, как катализатор, дезинфицирующее вещество. Карболовая кислота используется в таких случаях:
- При изготовлении лакокрасочных покрытий, нейлоновых и капроновых тканей, эпоксидной смолы.
- Для получения различных пластмассовых изделий, клея, раствора для обработки древесины и стружечного материала.
- При очищении нефти, разделения ее на фракции.
- Для производства искусственного коптильного дыма, усиления его консервирующих свойств.
- Для уничтожения патогенных микроорганизмов в медицине или на различных стадиях технологических процессов.
Люди, занимающиеся разведением крупного рогатого скота, используют слабое разведение фенола для обработки кожи животных. Под воздействием токсичного соединения происходит гибель кровососущих паразитов и отложенных ими личинок.
Карболовая кислота применяется в сельском хозяйстве в качестве гербицидов, провоцирующих гибель садовых вредителей. Растворами фенола обрабатываются инструменты, мебель и другие поверхности в отделениях больничных учреждений. Ранее вещество использовалось при проведении процедуры химического пилинга. Карболовая кислота прижигала верхний слой эпидермиса, который затем полностью отшелушивался. На его месте начинали активно делиться новые клетки, в результате исчезали мелкие морщины, кожа полностью разглаживалась.
Нельзя приобретать детям мягкие и пластмассовые игрушки, на которые продавцы не могут предоставить сертификат качества. При их производстве в некоторых странах используется фенол. Малыши любят грызть игрушки — риск отравления чрезвычайно велик.
В медицине широко используется дезинфицирующие свойства фенола:
- для удаления кожных наростов (папиллом, бородавок);
- в качестве консерванта или стабилизатора основы ректальных суппозиториев;
- как фунгицидное средство при лечении онихомикозов и опоясывающего лишая.
Отравление ядовитым веществом происходит при нарушении техники безопасности при работе с фенолом или его неправильном хранении. Соединение опасно своими стремительно развивающимися симптомами, поэтому при разведении следует использовать респиратор и защитные очки.
Формы отравления

В большинстве диагностируемых случаев отравление карболовой кислотой имело острую форму течения. Но работники на промышленных предприятиях, фермеры, медицинские сотрудники, фармацевты рецептурно-производственных отделов ежедневно сталкиваются с ядовитыми выделениями фенола. Вещество известно своей способностью накапливаться в тканях, провоцирую постепенное отмирание клеток.
Хроническое отравление можно установить только по результатам лабораторных анализов крови и мочи. Проведение процедуры обследования обязательно, если человек жалуется на быстрое утомление, проблемы со сном, нарушения мочевыделения, тяжесть в правом подреберье.
Клиническая картина отравления

Симптоматика интоксикации фенолом разнообразна и находится в прямой зависимости от состояния здоровья человека и пути проникновения яда внутрь кровяного русла. Если отравление произошло при вдыхании токсичных паров, то появляются следующие признаки:
- Эмоциональная нестабильность: апатия сменяется повышенной тревожностью, беспокойством, двигательной активностью.
- Повышенное слюноотделение.
- Першение в горле, мучительный кашель, безостановочное чиханье.
- Нарушение работы желудочно-кишечного тракта: рвота, тошнота, диарея.
- Замедление сердечного ритма, артериальная гипертензия, тремор верхних и нижних конечностей.
- Острая дыхательная недостаточность.
- Изменение цвета и запаха мочи.
- Нарушение координации движений, потеря ориентации в пространстве, головокружения.
Отравление парами карболовой кислоты происходит при аварийных ситуациях на производстве или несоблюдении правил безопасности при работе с высокотоксичными соединениями. Чаще всего интоксикация происходит после обширного химического ожога карболовой кислотой. Такое состояние возникает при разведении концентрированного раствора. У человека появляются следующие признаки отравления фенолом:
- на коже образуются белесые пятна;
- развивается покраснение неповрежденных участков;
- возникает чувство покалывания, жжения, онемения.
После проникновения внутрь организма яд нарушает работу всех систем жизнедеятельности. Кислород перестает поступать к клеткам головного мозга, что провоцирует обширный легочный отек и остановку сердца.
Отличительной особенностью данного способа отравления является гипертермия. Покраснение кожных покровов вызывает резкий скачок температуры до субфебрильных показателей. Опасным последствием гипертермии является обезвоживание, затрудняющее работу печени и почек по обезвреживанию эндотоксинов и выведению их из организма.

После попадания жидкого или кристаллообразного фенола в желудок летальный исход можно предотвратить только своевременным врачебным вмешательством. Ядовитое соединение мгновенно адсорбируется слизистой оболочкой желудка, вызывая обширный некроз. Помимо расстройства работы всей пищеварительной системы, у пострадавшего возникают следующие признаки отравления:
- Открывается рвота с примесями крови.
- Расширяются зрачки, появляются белесые пятна во рту и на языке.
- Выделяется моча с зеленным оттенком.
- Тремор конечностей сменяется судорогами.
- Снижается давление и температура тела.
- Возникает обморок, способный смениться глубокой комой.
- Нарушается дыхание.
Через несколько минут после отравления пульс становится нитевидным, а дыхание прерывистым. Сердцебиение невозможно восстановить даже проведением реанимационных процедур.
Неотложная помощь

Если отравление произошло после вдыхания паров, то пострадавшего следует вынести на свежий воздух, снять с него одежду, на которую попали ядовитые пары. Устранить опасные симптомы способен только доктор, потому необходимо вызвать бригаду скорой помощи. Категорически запрещается при интоксикации фенолом вызывать рвоту. В этом случае произойдет двойной химический ожог пищевода, что станет причиной быстрой смерти человека.
Для адсорбции не всосавшегося фенола нужно дать пострадавшему 4-5 столовых ложек любого растительного масла. Дополнительно токсикологами рекомендован прием активированного угля.
Дальнейшее лечение возможно только в условиях стационара. Будет проведена дезинтоксикационная терапия с применением гемодиализа и гемосорбции. Для восстановления работы почек, печени, желудочно-кишечного тракта используются солевые растворы с глюкозой. Фенольное отравление редко остается без последствий для человека. Требуется длительная реабилитация с соблюдением щадящей диеты, полного отказа от курения и употребления алкоголя.
Читайте также:

