При ротавирусе может быть слизь в кале
Обновлено: 18.04.2024
Одним из тревожных симптомов, повергающих родителей в полное смятение, является понос с кровью у ребенка. Данное расстройство говорит о серьезных нарушениях в работе маленького организма и требует немедленного медицинского вмешательства и расширенного обследования.
Причины диареи с кровью у ребенка
Жидкий стул с кровью у ребенка – это не самостоятельное заболевание, а совокупность симптомов, сопровождающих течение различных патологических процессов. В данной ситуации диарея, имеющая ряд возрастных особенностей, может различаться по частоте испражнений и объему фекалий. В первую очередь это определяется характером вызвавшего ее заболевания и локализацией кишечного кровотечения.
К наиболее характерным причинам поноса с кровью у ребенка относятся:
- острые кишечные инфекции (дизентерия, сальмонеллез, эшерихиоз, протейная/стафилококковая/ротавирусная инфекция и пр.);
- паразитарные заболевания (амебиаз, лямблиоз, гельминтозы);
- непереносимость коровьего молока, сои (может развиться у младенцев, находящихся на искусственном вскармливании);
- реакция на некоторые лекарственные препараты;
- внутренний геморрой (следствие врожденного расширения геморроидальных вен, длительного сидения на горшке, сильного продолжительного плача и пр.);
- ювенильные полипы (доброкачественные новообразования). Выявляются в возрасте 4–7 лет. При внедрении в просвет кишечника могут вызывать у ребенка легкую диарею с кровью;
- болезнь Крона (хроническое воспалительное заболевание кишечника);
- язвенный колит (воспаление слизистой оболочки толстой кишки). Обычно встречается в школьном и подростковом возрасте, реже – у малышей первого года жизни;
- системная красная волчанка (аутоиммунная патология соединительной ткани и сосудов). В отдельных случаях может сопровождаться поносом с прожилками крови.

Сопутствующие симптомы
При появлении у ребенка жидкого стула с примесями крови необходимо определить другие, сопутствующие симптомы. Это поможет в дальнейшем описать врачу полную картину состояния малыша и оказать ему полноценную помощь.
Температура тела
Если привычный стул у ребенка сменил понос с кровью без температуры, это может быть свидетельством:
- аллергической реакции;
- несварения желудка после переедания;
- резкой смены привычного рациона;
- раннего неправильного введения прикорма;
- сильного стресса, испуга;
- легкой степени пищевого отравления.
Однако подобное расстройство может обуславливаться и более серьезными причинами. Поэтому появление в каловых массах даже незначительных кровяных примесей является веским основанием для обращения к врачу.
Рвота и понос с кровью у ребенка с температурой – это первый признак острой кишечной инфекции. Таким симптомам обычно сопутствует слабость, головокружение, ломота в теле, боли, урчание и спазмы в животе, ложные позывы к дефекации.
Изменение цвета каловых масс, наличие слизи
При развитии расстройства следует очень внимательно присмотреться к каловым массам. Иногда родители принимают за прожилки крови не полностью переваренные красные продукты (томаты, свеклу, паприку, чернику, смородину и пр.).
Самым опасным состоянием, требующим безотлагательной врачебной помощи, является красный понос у детей. Появление алой крови может означать быстрое массивное кровоизлияние в толстой кишке или других участках кишечника.
Наличие жидких каловых масс темно-коричневого или черного цвета (так называемая мелена) говорит о присутствии источника кровотечения в верхних отделах ЖКТ или о воспалительных изменениях в стенках тонкого кишечника.
Пенистый желто-зеленый, зеленоватый, светло-коричневый и других цветов понос у ребенка с прожилками крови и слизи обычно развивается на фоне острой кишечной инфекции.
Анальный зуд
Если кровяной понос у ребенка сопровождается зудом в области заднего прохода, это может быть свидетельством травмирования внутреннего геморроидального узла.
Первая помощь при поносе с кровью
Что делать, если у ребенка понос с кровью? Прежде всего необходимо вызвать врача или бригаду скорой помощи. До их приезда, для облегчения состояния и предотвращения обезвоживания организма, детям старшего возраста каждые 5–10 минут следует попеременно давать немного сладкого чая и подсоленную воду. Грудничков нужно чаще прикладывать к груди. Также важно ограничить употребление пищи до дальнейших указаний врача.
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2018 г. — январь 2019 г., по данным IQVIA (с англ. АйКЬЮВИА).
Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободком, поэтому их стали называть ротавирусами (лат. rotа — колесо). Рисунок 1. Слизистая оболочка толстой кишки при ротавирусном гаст
Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободком, поэтому их стали называть ротавирусами (лат. rotа — колесо).
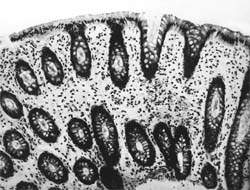 |
| Рисунок 1. Слизистая оболочка толстой кишки при ротавирусном гастроэнтерите. Минимально выраженный катаральный колит. х 100. |
Ротавирусы представляют собой род семейства Reoviridae, который объединяет большое количество сходных по морфологии и антигенной структуре вирусов, вызывающих гастроэнтерит у человека, млекопитающих и птиц. Систематическое изучение ротавирусов человека началось с 1973 года, когда они были обнаружены при электронной микроскопии ультратонких срезов биоптатов слизистой оболочки двенадцатиперстной кишки, полученных от больных острым гастроэнтеритом детей Австралии (Р. Бишоп и соавторы). В том же году Т. Флеветт обнаружил сходный вирус в копрофильтратах больных гастроэнтеритом методом электронной микроскопии при негативном контрастировании препаратов.
Вирусные частицы имеют диаметр от 65 до 75 нм. При проникновении контрастирующего вещества в вирион выявляется электронно-плотный центр диаметром 38 — 40 нм, который представляет собой так называемую сердцевину, окруженную электронно-прозрачным слоем. Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободом, поэтому их стали называть ротавирусами (лат. rota — колесо).
Ротавирусы имеют две белковые оболочки — наружный и внутренний капсиды. Сердцевина содержит внутренние белки и генетический материал, представленный двунитчатой фрагментированной РНК. Геном ротавирусов человека и животных состоит из 11 фрагментов, которые могут быть разделены при электрофорезе в полиакриламидном геле (ПААГ) или агарозе. В составе ротавирусов обнаружено четыре антигена; основной из них — это групповой антиген, обусловленный белком внутреннего капсида. С учетом группоспецифических антигенов все ротавирусы делятся на пять групп: A, B, C, D, E. Ротавирусы одной группы имеют общий групповой антиген, который выявляется иммунологическими реакциями: иммуноферментный анализ, иммунофлюоресценция, иммунная электронная микроскопия и др. Большинство ротавирусов человека и животных относятся к группе A.
| Источником инфекции при ротавирусном гастроэнтерите является инфицированный человек — больной манифестной формой заболевания или бессимптомно выделяющий ротавирусы с фекалиями |
Источником инфекции при ротавирусном гастроэнтерите является инфицированный человек — больной манифестной формой заболевания или бессимптомно выделяющий ротавирусы с фекалиями. Вирусы в фекалиях заболевших появляются одновременно с развитием клинических симптомов, наибольшая концентрация их в кале (до 109 — 1011 вирусных частиц в 1 г) регистрируется в первые 3 — 5 дней болезни. В эти дни больные представляют наибольшую эпидемиологическую опасность для лиц, контактирующих с ними. Наиболее частым источником заболевания для детей первого года жизни являются инфицированные ротавирусом матери; для взрослых и детей более старшего возраста — дети, в основном из детских коллективов. Возможность заражения человека от животных не доказана.
Патогенез ротавирусной инфекции характеризуется проникновением вируса в эпителиоциты слизистой оболочки желудочно-кишечного тракта, преимущественно тонкой кишки, что приводит к их повреждению и отторжению от ворсинок. Вследствие этого на ворсинках тонкой кишки появляются функционально и структурно незрелые энтроциты с низкой способностью синтезировать пищеварительные ферменты. При ротавирусном гастроэнтерите это проявляется снижением уровня дисахаридаз, развивается вторичная дисахаридазная недостаточность, при которой в просвете тонкой кишки накапливаются нерасщепленные дисахариды, что создает повышенное осмотическое давление и приводит к выводу в просвет кишечника воды и электролитов из тканей организма. Это является основной причиной диареи и дегидратации и определяет основные клинические проявления болезни.
Ротавирусный гастроэнтерит как инфекционное заболевание имеет циклическое течение. Инкубационный период продолжается чаще всего от 12 — 24 часов до двух суток. Клиническая картина ротавирусного гастроэнтерита характеризуется в основном острым началом, однако в ряде случаев может иметь место продромальный период длительности от 12 до 48 — 72 часов. В этот период больные отмечают недомогание, общую слабость, повышенную утомляемость, снижение аппетита, головную боль, познабливание, урчание и неприятные ощущения в животе, умеренно выраженные катаральные явления: заложенность носа, першение в горле, легкий кашель.
В клинической картине ротавирусного гастроэнтерита в период развернутых клинических проявлений ведущими являются синдромы гастроэнтерита и интоксикации. Выраженность диареи и обусловленной ею той или иной степени дегидратации организма, а также токсикоза, продолжительность этих симптомов в значительной мере определяет тяжесть течения заболевания.
Синдром гастроэнтерита характеризуется развитием диареи, снижением аппетита, появлением урчания и болей в животе, тошноты и рвоты. Наиболее типичен для ротавирусного гастроэнтерита обильный водянистый пенистый стул желтого или желто-зеленого цвета. У больных с легким течением заболевания стул может быть кашицеобразным. Как правило, патологические примеси в стуле отсутствуют. Боль локализуется преимущественно в верхней половине живота или является диффузной, она может быть разной интенсивности. Почти всегда она сопровождается громким урчанием в животе.
Синдром интоксикации появляется в самом начале заболевания. Слабость, зачастую резкая, является наиболее частым проявлением этого синдрома; реже отмечается головная боль. При более тяжелом течении имеют место головокружение, обморочное состояние, коллапс. Обращает на себя внимание следующая особенность ротавирусного гастроэнтерита: два ведущих в клинической картине болезни синдрома развиваются в процессе заболевания не всегда однонаправленно; у некоторых больных на фоне сравнительно слабо выраженных диспепсических явлений могут наблюдаться резко выраженные симптомы общей интоксикации, особенно слабость.
Повышение температуры тела не всегда может отмечаться при ротавирусном гастроэнтерите, особенно у взрослых. У некоторых больных может быть озноб без повышения температуры. В то же время нередко в разгар заболевания выраженность лихорадочной реакции варьируется от субфебрильных цифр и выше и может достигать 38 — 39°С как у детей, так и у взрослых.
Важным в диагностическом плане для ротавирусного гастроэнтерита считается сочетание двух ведущих клинических синдромов с симптомами поражения верхних дыхательных путей. Катаральный синдром встречается приблизительно у 50% больных и проявляется в виде гиперемии и зернистости слизистых оболочек мягкого неба, небных дужек, язычка, задней стенки глотки, а также насморка, заложенности носа, кашля, болей в горле. В ряде случаев катаральные симптомы наблюдаются уже в продромальном периоде, до проявления симптомов гастроэнтерита.
В разгар болезни отмечается изменение функционального состояния сердечно-сосудистой системы, чаще у пациентов с более тяжелым течением и при наличии сопутствующих заболеваний органов кровообращения. У большинства пациентов отмечается тенденция к артериальной гипертензии, тахикардия, определяется глухость сердечных тонов при аускультации. У больных с тяжелым течением заболевания, как правило, возникают обмороки и коллапсы из-за выраженных расстройств гемоциркуляции, в генезе которых наряду с токсическими воздействиями существенное значение имеет гиповолемия. Потери жидкости и электролитов вследствие рвоты и диареи могут быть значительными и приводят к развитию дегидратации. Клинические проявления дегидратации зависят от ее степени. При легком и среднетяжелом течении ротавирусного гастроэнтерита отмечается жажда, сухость во рту, слабость, бледность (дегидратация I — II степени), при тяжелом течении наряду с этими симптомами наблюдаются также осиплость голоса, судороги мышц конечностей, акроцианоз, снижение тургора кожи, уменьшение диуреза (дегидратация III степени).
В связи с развитием при ротавирусном гастроэнтерите возможных осложнений, главным образом циркуляторных расстройств, острой сердечно-сосудистой недостаточности, нарушений гомеостаза, выделяют группы больных повышенного риска, в которые включают новорожденных, детей младшего возраста, лиц пожилого возраста, а также больных с тяжелыми сопутствующими заболеваниями. Описанные в литературе и наблюдавшиеся нами случаи ротавирусного заболевания с летальным исходом относятся именно к этим группам.
Выделяются две основные клинические формы ротавирусного заболевания — гастроэнтерическая и энтерическая. Симптомы только острого гастрита (гастритический вариант) встречаются в 3 — 10% случаев. Функциональные и морфологические нарушения со стороны желудочно-кишечного тракта, возникающие при ротавирусном гастроэнтерите в случае наличия у пациентов фоновой гастроэнтерологической патологии, нередко способствуют развитию таких осложнений основного заболевания, как обострение сопутствующих болезней: хронического гастрита, энтероколита, панкреатита, часто в сочетании с выраженными явлениями дисбактериоза кишечника, требующими коррекции при лечении.
Методы диагностики ротавирусной инфекции
При ротавирусном гастроэнтерите гемограмма изменяется следующим образом: в остром периоде заболевания с высокой частотой выявляются лейкоцитоз с нейтрофилезом и повышенная СОЭ. В периоде реконвалесценции картина крови обычно нормализуется полностью. Изменения урограммы у большинства больных имеют кратковременный характер и проявляются чаще всего небольшой протеин-, лейкоцит- и эритроцитурией; в редких случаях в моче появляются гиалиновые цилиндры в незначительном количестве. При тяжелом течении заболевания нарушения функции почек могут быть более выраженными, с повышением уровня мочевины крови, олигоурией или анурией, снижением клубочковой фильтрации. На фоне проводимой терапии указанные изменения быстро исчезают и при повторных обследованиях не отмечаются.
В качестве примера, иллюстрирующего особенности клинического течения ротавирусного гастроэнтерита, приводим выписку из истории болезни.
Лечение: обильное питье солевых растворов, парентеральная регидратационная и дезинтоксикационная терапия — трисоль 1000 мл внутривенное капельное введение, внутрь ферментные препараты: абомин, панкреатин, тансол, карболен. Течение заболевания без осложнений. На третий день болезни — субфебрильная температура, оставалась слабость; боли в животе прекратились. Стул кашицеобразный до пятого дня от начала заболевания. Полное выздоровление наступило на седьмой день болезни.
Дифференциальный диагноз у больных ротавирусным гастроэнтеритом проводят с другими острыми кишечными инфекциями как вирусной так и бактериальной этиологии, прежде всего в тех случаях, когда в клинической картине на первый план выступает синдром гастроэнтерита: с вирусными диареями различной этиологии (аденовирусы, коронавирусы, астровирусы, калицивирусы, вирус Норфолк, энтеровирусы Коксаки и ЕСНО); с гастроинтестинальной формой сальмонеллеза, с гастроэнтеритическим и гастроэнтероколитическим вариантами острой дизентерии, с пищевыми токсикоинфекциями, вызванными условно-патогенными бактериями; с холерой.
Обнаружение специфических антител и нарастание их титра в сыворотке крови больных и переболевших ротавирусным гастроэнтеритом при помощи серологических реакций с целью текущей диагностики на практике в настоящее время широкого распространения не получило и используется в основном для ретроспективного анализа различных эпидемиологических ситуаций.
Методы обнаружения вирусспецифической РНК, которые можно назвать высокочувствительными и специфичными, имеют, однако, ряд недостатков, ограничивающих их практическое применение (необходимость наличия специальной аппаратуры, реактивов, квалифицированного персонала и др.) Наиболее простой метод в этой группе — электрофорез ротавирусной РНК в полиакриламидном геле. Этот метод, позволяющий идентифицировать штаммы вирусов, вызвавшие заболевание, и дать характеристику штаммов, циркулирующих на данной территории, в основном применяется при эпидемиологических исследованиях.
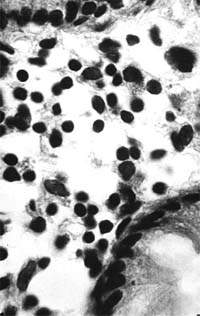 |
| Рисунок 2. Слизистая оболочка толстой кишки при ротавирусном гастроэнтерите. Минимальное содержание плазматических клеток в собственной пластинке, увеличение в ней числа макрофагов. х 400 |
В клинической практике врач нередко сталкивается с обстоятельствами (сомнительные результаты вирусологических и серологических исследований, случаи микст-инфекций), когда возникает необходимость в применении дополнительных методов для верификации диагноза. С этой целью может быть использован доступный для практического здравоохранения интрументальный метод исследования — ректороманоскопия с аспирационной биопсией слизистой оболочки толстой кишки. При гистологическом, морфометрическом и гистохимическом исследованиях биоптатов при ротавирусном гастроэнтерите выявляются характерные изменения в виде поверхностного минимально выраженного катарального колита с незначительной дистрофией эпителия (рис. 1), снижения числа серотонинсодержащих желудочно-кишечных эндокриноцитов (ЕС-клетки) в эпителиальном пласте кишечных желез, умеренной инфильтрацией собственной пластинки плазматическими клетками и увеличением в ней числа макрофагов (рис. 2). Эти особенности имеют дифференциально-диагностическое значение, поскольку отличаются указанным показателем от других острых кишечных инфекций, что может быть использовано в диагностически сложных случаях.
Здравоохранение в настоящее время не располагает препаратами, обладающими специфическим антиротавирусным действием, поэтому терапия ротавирусного гастроэнтерита является патогенетической. Основные ее цели — борьба с дегидратацией, токсикозом и связанными с ними наиболее часто встречающимися при ротавирусном гастроэнтерите нарушениями функции жизненно важных органов — сердечно-сосудистой системы и органов мочевыделения, степень выраженности которых во многом определяет тяжесть течения заболевания и его прогноз.
Для правильного выбора характера и объема проводимой регидратационной терапии в первую очередь необходимо установить степень дегидратации у того или иного пациента. При эксикозе I — II степени следует ограничиваться пероральной регидратационной терапией (препараты регидрон, глюксолан и др.). При дегидратации III степени целесообразно прибегать к комбинированной парентеральной и пероральной регидратации. Для парентеральной регидратации применяют растворы трисоль, квартасоль, ацесоль и др. С целью дезинтоксикации и улучшения гемодинамики при среднетяжелом и тяжелом течении заболевания показаны коллоидные растворы (гемодез, полиглюкин и др.).
| Для ротавирусной инфекции характерно сочетание гастроэнтерита, интоксикации и симптомов поражения верхних дыхательных путей |
Современными представлениями о патогенезе диарейного синдрома при ротавирусном гастроэнтерите обусловлено и назначение соответствующих средств, способствующих нормализации состояния пищеварительного тракта, а также диеты. Учитывая нарушения активности ряда пищеварительных ферментов, в частности лактазы, рекомендуется исключить в острый период заболевания из пищевого рациона больных молоко и молочные продукты. Кроме того, по этой же причине целесообразно ограничивать и пищу, богатую углеводами. В связи с вышеизложенным, в острый период необходимы энзимные препараты (панзинорм-форте, фестал и др). Кроме того, в остром периоде заболевания могут быть использованы адсорбирующие и вяжущие средства, способствующие ускоренному формированию стула (смекта, карболен и др.) также возможно применение хилака-форте. Высокой частотой дисбактериозов кишечника различной степени выраженности у больных ротавирусным гастроэнтеритом обусловлена необходимость применения в комплексной терапии бактерийных биологических препаратов. Лучшая терапевтическая эффективность при ротавирусном гастроэнтерите отмечена при применении лактосодержащих бактерийных биологических препаратов (ацилакт, лактобактерин и др.), что, по-видимому, связано с заместительным действием бактериальной лактазы, содержащейся в лактобактериях. В последние годы в комплексной терапии ротавирусного гастроэнтерита начал применяться комплексный иммуноглобулиновый препарат (КИП), который разработан и выпускается в МНИИЭМ им. Г. Н. Габричевского. Это первый отечественный иммуноглобулиновый препарат для энтерального применения. КИП характеризуется повышенной концентрацией антител к микроорганизмам, возбудителям острых кишечных инфекций, в том числе ротавирусам, сальмонеллам, шигеллам, эшерихиям и др. Применение КИП в комплексной терапии больных ротавирусным гастроэнтеритом оказывает отчетливый положительный терапевтический эффект, существенно сокращая продолжительность интоксикации и диареи, что открывает новые возможности в лечении этого заболевания.
Литература
1. Букринская А. Г., Грачева Н. М., Васильева В. И. Ротавирусная инфекция. М., 1989.
2. Дроздов С. Г., Покровский В. И., Шекоян Л. А., Машилов В. П. и др. Ротавирусный гастроэнтерит. М., 1982.
3. Новикова А. В. и др. Архив патологии, 1989, №6.
4. Щербаков И. Т. и др. Архив патологии, 2995, №3.
5. Юшук Н. Д., Царегородцев А. Д.. Лекции по инфекционным болезням. М., 1996.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 24.01.2022
- Reading time: 4 минут чтения
Норовирусы — распространенная причина пищевых инфекций, проявляющихся рвотой и диареей. Заражение происходит через загрязненные руки и пищу. Распространению вируса способствует несоблюдение элементарных правил гигиены. Каждый третий случай норовирусных инфекций касается детей до 5 лет, однако норовирусы также очень легко передаются взрослым и вызывают те же симптомы.
Вирус легко распространяется в среде, становясь причиной эндемической диареи, например, во время курортного сезона.
Норовирусы – характеристики семейства калицивирусов
Норовирусы относятся к семейству калицивирусов (Calciviridae), включающему в себя различные типы одноцепочечных РНК-вирусов. К ним относятся:
- Норовирусы , вызывающие острый вирусный гастроэнтерит (неправильно называемый желудочным гриппом) у людей всех возрастов;
- Саповирусы , вызывающие острую диарею преимущественно у детей.
Семейство калицивирусов также включает лаговирус и пузырчатый вирус — непатогенные для человека.
Норовирусы и ротавирусы — в чем разница?
Ротавирусы вызывают норовирусоподобные инфекции желудочно-кишечного тракта, но относятся к другому семейству (ротавирусы – семейство Reoviridae) и характеризуются иной структурой (двухцепочечные РНК).
Отличить инфекции можно по следующим факторам:
- Норовирусы вызывают диарею и рвоту у людей разного возраста, а ротавирусы чаще всего являются причиной диареи у младенцев и у маленьких детей.
- Инфекция, вызванная ротавирусами, дает симптомы, похожие на норовирусную инфекцию, однако период инкубации в этом случае длиннее.
- Ротавирус вызывает водянистую диарею и рвоту, лихорадку и боль в животе. Дети во время болезни теряют аппетит, что может очень быстро привести к обезвоживанию. Обезвоживание, если его не лечить должным образом, опасно для жизни.
Так как уже доступны ротавирусные вакцины, эта инфекция во многих странах распространена менее, чем норовирусная, которая сейчас является основной причиной диареи вирусного происхождения.
Симптомы норовирусной инфекции
Случаи норовирусных инфекций возможны в течение всего года, но в умеренном климате они увеличиваются в период с ноября по апрель.
Симптомы обычно появляются внезапно, через 24-48 часов после воздействия норовируса, но также могут возникать в течение 12-72 часов. У большинства пациентов они длятся от 1 до 3 дней, однако могут быть и дольше.
Норовирусы вызывают острый гастроэнтерит. Основные симптомы:
- тошнота, рвота (чаще, чем при гастроэнтерите, вызванном другими вирусами);
- диарея (обычно умеренная – 4-8 раз за 24 часа) без крови и слизи в кале;
- слабость;
- схваткообразные боли в животе;
- реже лихорадка, озноб, мышечные и головные боли.
Симптомы обезвоживания включают в себя:
- снижение частоты мочеиспускания;
- сухость во рту и горле;
- головокружение при вставании.
Симптомы могут проявляться в разной комбинации: у некоторых пациентов, например, наблюдается только диарея, у других только рвота или только боли в животе. У детей обезвоживание проявляется рядом симптомов:
- плач без слез;
- сонливость;
- капризы;
- отсутствие мочеиспускания более 3 часов;
- изменения ритма дыхания — глубокое, ускоренное дыхание;
- сухость слизистых оболочек
Норовирусы называются норуолковскими, так как впервые вспышка острого гастроэнтерита была замечена в школе в Норуолке, штат США. Все люди, заболевшие в то время, имели одинаковые симптомы норовирусной инфекции: диарея, рвота, тошнота, лихорадка. У всех них симптомы исчезали в течение 2 дней.
Как распространяется норовирусная инфекция?
Норовирусом можно заразиться очень легко:
- капельно при контакте с больным человеком;
- с плохо вымытой или загрязненной на этапе приготовления пищей;
- при прикосновении к загрязненным поверхностям и переносе вируса грязными руками в рот (фекально-оральный путь).
Источником заражения также — загрязненные дверные ручки, телефоны, краны. Заражение также может произойти в результате употребления загрязненной норовирусом воды или случайного проглатывания воды из бассейна.
Продукты, обычно связанные с передачей инфекций:
- листовые овощи;
- свежие фрукты;
- ракообразные, особенно устрицы;
- салаты, бутерброды;
- размороженные фрукты и овощи.
Рост заболеваемости норовирусной инфекцией в мире наблюдается сезонно, зимой и летом. В северном полушарии наибольшее число случаев кишечного гриппа, вызванного норовирусом, наблюдается в зимние месяцы, с ноября по апрель, а в странах южного полушария с мая по сентябрь.
Норовирусы распространяются легко и быстро: для заражения достаточно следового количества инфекционного материала – 10-100 вирионов (вирусных частиц). Источник инфекции в первую очередь — больные люди, выделяющие огромное количество вирусных частиц.
От заражения до появления первых симптомов проходит 12-48 часов. Период наибольшей заразности приходится на время появления симптомов норовирусной инфекции, поскольку вирус присутствует в кале и рвотных массах больных людей. Время выведения вируса составляет около двух недель после исчезновения симптомов. У людей с ослабленным иммунитетом и детей вирусная экскреция в стуле может сохраняться гораздо дольше.
Течение болезни обычно слабое, но быстро может произойти обезвоживание организма, особенно у детей и пожилых людей.
Диагностика норовируса
Норовирус обычно диагностируется на основании тщательного анамнеза и обследования пациента. Лабораторные исследования, при характерных симптомах и в единичных случаях инфекции, могут не проводиться. Лабораторные тесты необходимы для выявления эпидемий и мониторинга эффективности мер по прекращению распространения вируса.
Диагностика предполагает исследование образца кала на наличие норовируса. Образец следует брать в острой фазе заболевания, предпочтительно до 72 часов после появления первых симптомов, когда консистенция кала еще полутвердая или жидкая.
В острой фазе заболевания наибольшее количество вирусов можно обнаружить в кале. Вирус может быть обнаружен при обследовании кала также позже, после исчезновения симптомов, до 10 дней после заболевания.
Также положительный результат анализа кала на норовирус наблюдается у некоторых пациентов даже через несколько недель после выздоровления, это называется носительством. Больной выздоровев, может выделять норовирусы с калом, что может способствовать развитию эпидемии.
В случае эпидемии также должна проверяться на норовориус вода.
Норовирусы – лечение
Симптомы норовирусной инфекции сохраняются в течение 1–3 дней и обычно проходят самостоятельно. Противодиарейные препараты и антибиотики в этом случае не применяют. В тяжелых случаях врачи назначают противорвотные средства.
Лечение норовирусной инфекции заключается в обеспечении адекватной гидратации организма. Особенно опасно обезвоживание для маленьких детей. Для обеспечения эффективной гидратации во время диареи рекомендуется гипоосмолярный пероральный регидратационный раствор со сбалансированной концентрацией глюкозы и электролитов. В первые 3-6 часов после каждой рвоты или жидкого стула следует вводить 50 мл приготовленного раствора на килограмм массы тела и дополнительно 5-10 мл/кг массы тела.
Если возникает рвота, регидратационные жидкости вводят часто, но в небольших объемах, например, по 5 мл каждые 5 минут. Если рвота сохраняется, необходимо внутривенное введение. Стационарное лечение для внутривенной регидратации следует проводить, если у пациента наблюдается сильное обезвоживание, нарушение сознания или постоянная рвота, препятствующая пероральной регидратации.
Когда симптомы стихнут, следует продолжить гидратацию и вернуться к питанию. Диета должна быть легкоусвояемой, можно давать рисовую кашу или постные бульоны с белым измельченным мясом. Нельзя пить молоко, колу, фруктовые соки и газированные напитки.
У детей нормальное питание следует возобновить не позднее, чем через 4 часа. В случае младенцев, находящихся на грудном вскармливании и искусственном вскармливании, рекомендуется продолжать текущее кормление. Детям постарше можно давать без ограничений, например, отварной картофель, рис, каши, нежирное мясо и йогурт, фрукты и овощи.
Могут использоваться в качестве дополнения штаммы пробиотиков с документированной эффективностью, т.е. препараты, включающие живые бактерии, сходные с таковыми из физиологической флоры.
Профилактика норовирусной инфекции
Норовирусы относительно устойчивы к температуре (как к замораживанию, так и к термической обработке; температура 60°С инактивирует норовирусы только через 30 минут), хлорной дезинфекции (ниже 6,25 мг/л до 30 минут); норовирус не погибает от алкоголя или стандартных чистящих средств
Основна профилактики против всех кишечных инфекций — гигиена:
- частое мытье рук, особенно после посещения туалета;
- поддержание чистоты в туалетах (сиденье унитаза, дверные ручки, краны);
- поддержание чистоты общих поверхностей в местах, где находится много людей.
Очень важно соблюдать правила гигиены при уходе за больным человеком, так как норовирусы содержатся в кале и рвотных массах инфицированных людей. Необходимо немедленно тщательно очистить и продезинфицировать место, когда больного вырвало, унитаз и раковину после посещения больным туалета.
Пациент должен быть максимально изолирован от других людей, чтобы снизить риск передачи инфекции. При возникновении вспышки норовируса среди людей, пребывающих друг с другом, например, в доме отдыха, необходимо соблюдать правила гигиенического мытья рук.
Правильная гигиена очень важна в местах общественного питания, при обработке продуктов питания и подаче напитков, в том числе напитков, содержащих кубики льда.
Больные люди должны оставаться дома ещё 2 дня после исчезновения симптомов. Во время появления симптомов заболевания и через несколько дней после их исчезновения следует избегать приготовления пищи для окружающих. Пациентам с симптомами норовирусной инфекции не разрешается пользоваться общественными бассейнами во время симптомов и в течение одной недели после того, как они стихли.
Вакцинация — эффективная форма профилактики заболевания, но работа над вакциной против норовирусов все еще продолжается. Работу тормозит частая рекомбинация между штаммами вируса способствующая быстрым изменениям его генетического разнообразия. Многие рекомбинанты столь же заразны и вирулентны, как и прототипы штаммов. Если вакцина будет разработана, то это будет отличный шанс снизить заболеваемость и смертность от диареи среди детей и взрослых во всем мире.
Из всех групп вирусов, способных вызывать диарею, в России наиболее распространена ротавирусная инфекция. Она имеет выраженную зимне-осеннюю сезонность. Иногда заболевание начинается как ОРВИ, а затем присоединяются симптомы диареи с частотой стула 4-15 раз в сутки
Дата последнего обновления: 27.03.2022
Среднее время прочтения: 15 минут
В соответствии со сведениями, основанными на данных современной медицинской вирусологии, в природе существует несколько групп вирусов, которые способны вызвать понос у детей и взрослых. Типичными возбудителями вирусной диареи являются астровирусы, аденовирусы, калицивирусы, вирус Норфолк, Бреда и другие.
Особенности развития ротавирусной инфекции у детей и взрослых
Ротавирус, попадая в просвет тонкого кишечника, приводит к развитию ротавирусного энтерита. Данное заболевание, характеризующееся выраженной зимне-осенней сезонностью, как правило, протекает в 2 этапа: вначале появляются симптомы и признаки, схожие с ОРВИ, а затем к ним присоединяется диарея. Болезнь сопровождается сильной рвотой и иногда повышением температуры тела до +38…+39 °С, частота поноса достигает 4–15 раз в сутки. При массивном инфицировании и тяжелом течении заболевания возможно развитие осложнений, приводящих к нарушению водно-солевого баланса и обезвоживанию организма.
Так же как и любая диарея, вызванный вирусом понос требует проведения специализированного лечения, ключевым звеном которого является регидратационная терапия. Взрослым и детям старше 6 лет быстро устранить негативные кишечные симптомы может помочь современное средство от поноса ИМОДИУМ ® Экспресс. Этот препарат, оказывая избирательное действие на рецепторы мышечной оболочки кишечника, способствует нормализации перистальтических сокращений, замедлению передвижения кала, улучшению процессов всасывания жидкости и электролитов, а также увеличению тонуса анального сфинктера. Как следствие, за счет этого признаки кишечного расстройства могут стихнуть или полностью пройти в течение часа.
Инфекция имеет несколько других наименований:
- кишечный грипп,
- желудочный грипп,
- ротавирусный энтерит.
Инкубационный период
Длительность инкубационного периода (временного промежутка от заражения до появления первых признаков ротавируса) зависит от состояния иммунитета и количества проникших в кишечник вирусных частиц. В среднем он составляет 3–5 дней.
Заболевание длится неделю, у некоторых взрослых симптомы ротавируса не прекращаются в течение 10–12 дней. После выздоровления в организме человека вырабатывается специфический пожизненный иммунитет к инфекции, благодаря чему повторно заразиться данным типом вируса практически невозможно. Исключение составляют люди с изначально ослабленной иммунной системой.
Заразный период начинается от возникновения первых признаков заболевания и длится до выздоровления. Все это время больной человек продолжает выделять вирусные частицы.
Как передается вирус
Основной путь передачи ротавирусной инфекции – фекально-оральный. Чаще всего он проникает в организм вместе с зараженными продуктами питания или сырой водой. Вирус хорошо переносит низкие температуры, на протяжении длительного периода времени может сохранять свою жизнеспособность в холодильнике.

Также возможно заражение воздушно-капельным путем. Как и классический, кишечный грипп сопровождается воспалением респираторного тракта. Во время чихания и кашля вирусные частицы вместе с мельчайшими капельками слизи распространяются по воздуху и заражают восприимчивых к заболеванию окружающих людей.
Где можно заразиться ротавирусом
Как правило, заражение происходит в местах большого скопления народа: в детских садах, школах, офисах, общественном транспорте и пр. Заболевание может проявляться единичными случаями или эпидемическими вспышками, чаще всего случающимися в холодное время года.
Источником распространения инфекции является больной манифестной формой кишечного гриппа (клинически выраженной болезни) или вирусоноситель. Заболевание передается только от человека к человеку.
Симптомы
Симптомы ротавирусной инфекции отличаются неспецифичностью. У пациентов развивается слабость, головная боль, тошнота, рвота, возможно повышение температуры тела. К респираторным признакам заболевания относят насморк, кашель, воспаление и покраснение горла. Проникая в пищеварительный тракт, вирус начинает быстрыми темпами размножаться, поражая преимущественно слизистую оболочку тонкого кишечника и оказывая негативное влияние на пищеварительную функцию.
Нарушая физиологические процессы переваривания пищи и приводя к развитию энтерита (воспаления кишечной стенки), вирус кишечного гриппа становится причиной острой интоксикации организма, вызывающей тошноту, рвоту и диарею. При этом в кровь вирусные частицы не проникают.
Как отличить ротавирус от отравления
Отравление, в отличие от ротавирусной инфекции, развивается внезапно и очень быстро. При этом схожие симптомы одновременно обычно появляются у всех людей, употреблявших в пищу одинаковые продукты. Ротавирус, являющийся сезонным заболеванием, помимо пищеварительного расстройства, сопровождается лихорадочным состоянием и респираторными признаками. Характерными отличиями данного заболевания являются серовато-желтый кал характерной глинистой консистенции и очень темная моча, иногда с примесями крови.
Ротавирус у детей
Симптомы у детей
У детей сразу же после окончания инкубационного (латентного) периода наблюдается острая клиническая картина заболевания. С первого дня повышается температура тела, появляется тошнота, рвота, жидкий стул. Понос при ротавирусе имеет свою специфичность: по мере развития воспаления каловые массы приобретают характерный желтовато-серый цвет и глиноподобную консистенцию. Появляются катаральные симптомы: насморк, першение и воспаление в горле. Возможен кашель. Ребенок становится вялым и капризным, отказывается от еды.

Ротавирусная инфекция может вызывать у детей развитие тошноты и рвоты не только после еды, но и на голодный желудок. В первом случае в рвотных массах обнаруживаются непереваренные кусочки пищи, во втором – прожилки слизи. Температура тела, поднимаясь до высоких отметок, как правило, остается на одном уровне до окончания болезни. В том случае, если маленький ребенок не может объяснить, что и где болит, родители должны обращать внимание на такие признаки, как беспокойство, плач, болезненное вздутие, сильное урчание в животе, сонливость. Возможна потеря массы тела.
По окончании болезни кал у детей еще некоторое время может иметь жидковатую консистенцию. В связи с тем, что симптомы ротавирусной инфекции весьма схожи с пищевым отравлением, а также с проявлениями сальмонеллеза и холеры, определить причину расстройства практически невозможно. При возникновении первых признаков заболевания необходимо вызвать врача или бригаду скорой помощи. До приезда медиков ребенку, во избежание смазывания клинической картины и затруднения диагностики, не рекомендуется давать спазмолитические и обезболивающие средства.
Диета
В период данной вирусной инфекции особое значение приобретает сбалансированная диета и дробный режим питания. О ее составе более подробно рекомендуется консультироваться с лечащим врачом, так как могут быть индивидуальные корректировки. Обычно еду и напитки ребенку дают малыми порциями, выдерживая интервалы между приемами пищи. Часто при таком состоянии у детей нет аппетита. Если при развитии симптомов вирусной диареи ребенок отказывается от еды, ни в коем случае не следует его заставлять. Однако для восполнения водно-солевого баланса малыша желательно уговорить выпить нежирный куриный бульон, некрепкий несладкий чай, отвар шиповника или кисель.
Категорически не рекомендуется давать молочные продукты, являющиеся отличной питательной средой для вируса, сладости, сырые фрукты и овощи, консервы, жирные супы, концентрированные соки, макароны, черный хлеб и сдобу.
После того как ребенок проявит интерес к пище, его необходимо перевести на лечебную диету. Она обычно включает в себя:
- каши из манной крупы или рисовых хлопьев, сваренные на воде или овощном бульоне;
- пюре из отварной/пропаренной моркови;
- паровые омлеты;
- перетертый свежий творог;
- печеные яблоки;
- приготовленные на пару котлеты из нежирного рыбного или мясного филе.
Диета при ротавирусе у детей предусматривает строгое ограничение жиров, жареной пищи и углеводов.
Ротавирусная инфекция у взрослых
В связи с тем, что симптомы ротавируса у взрослых протекают менее выраженно, чем у детей, большинство пациентов переносит заболевание на ногах. Отсутствие тошноты, рвоты и катаральных признаков приводит к тому, что кишечное расстройство списывается на потребление несвежих продуктов. Однако бессимптомное течение болезни не отменяет того факта, что люди являются переносчиками и распространителями вируса. Поэтому наличие в семье или коллективе заболевшего нередко приводит к массовому заражению, от которого можно уберечься только при наличии специфического пожизненного иммунитета.
Диагностика
При проведении диагностики заболевания учитываются не только клинические симптомы заболевания, но и эпидемические предпосылки (его сезонность и тенденция к массовому распространению). К информативным методам, применяющимся для подтверждения диагноза, относят анализ на ротавирус (обнаружение в кале возбудителя методом электронной микроскопии), реакцию латекс-агглютинации и радиоиммунные тесты.
В связи со схожестью симптоматики ротавирусной инфекции с сальмонеллезом, дизентерией, холерой, эшерихиозом и иерсиниозом требуется проведение дифференциальной диагностики.
Для диагностики заболевания в домашних условиях существует специальный тест на ротавирус, позволяющий за 10 минут обнаружить в кале возбудителя.
Одностадийный иммунохроматический экспресс-тест, представленный в виде традиционной полоски, содержит специфические антитела, реагирующие на присутствие антигена ротавируса. Перед проведением анализа кал помещают в идущий в комплекте флакон с растворителем. После полного растворения образца в окошко теста наносится ровно 5 капель полученной жидкости. Через 10 минут производится учет результатов. В случае наличия в кале ротавируса в тестовой зоне появляется окрашенная в розовый цвет полоска. Однако важно понимать, что проведение теста не отменяет консультацию с врачом, поэтому для подтверждения диагноза необходимо обратиться к специалисту.
Лечение
Отвечая на вопрос, чем лечить ротавирусную инфекцию, следует подчеркнуть, что в настоящее время не существует специфических методов лечения кишечного гриппа. В данной ситуации обычно применяется симптоматическая терапия, направленная на коррекцию водно-электролитных нарушений, прекращение рвоты и диареи, предотвращение развития обезвоживания организма. Для назначения лечения рекомендуется обратиться к врачу.

Чтобы избежать дегидратации при лечении ротавируса у взрослых и детей, для восстановления водно-солевого баланса могут рекомендовать прием регидрантов (лекарственных средств, содержащих в своем составе хлорид натрия). В особо тяжелых случаях проводится внутривенная регидратация.
Пациентам старше 6 лет для нормализации перистальтики и секреторной функции кишечника и устранения симптомов диареи могут назначить ИМОДИУМ ® Экспресс. Антибиотики не принимаются, так как данная группа препаратов предназначена для лечения заболеваний бактериального происхождения. Кроме того, бесконтрольный прием противомикробных средств может стать причиной развития дисбактериоза кишечника.
Следует ли сбивать высокую температуру
Ротавирус не переносит воздействия высоких температур и теряет свою активность уже при +38 °С. Поэтому в процессе лечения не рекомендуется принимать жаропонижающие средства, если температура тела ниже +38,5 °С. Если столбик термометра пересекает отметку +38,5 °С, для устранения негативных симптомов врач может назначить различные жаропонижающие препараты.
Осложнения ротавирусной инфекции
Чаще всего кишечный грипп протекает без осложнений. Однако при лечении заболевания очень важно не допускать обезвоживания организма, а также следить, чтобы у маленьких детей температура тела не поднялась выше +39 °С – подобное состояние может привести к повреждению клеток организма.
Однако стоит обратить внимание: если не обращаться к врачу и не заниматься лечением вирусной инфекции с поносом, есть риск достигнуть сильного обезвоживания организма. В таком случае обильное питье не поможет, необходимо вводить жидкость внутривенно под присмотром специалистов. Сильное обезвоживание может привести даже к летальному исходу.
Профилактика
Одним из средств профилактики является вакцинация. Прививка от ротавируса (специфическая вакцина) представлена в виде бесцветной жидкости для орального применения, содержащей в своем составе ослабленный штамм вируса кишечного гриппа. Прививка помогает организму выработать устойчивость к ротавирусной инфекции.

Неспецифическая профилактика включает в себя строгое соблюдение правил личной гигиены, среди них – частое мытье рук, применение для питья только кипяченой чистой воды и другие. Также важно полноценное сбалансированное питание, способное обеспечить организм всеми необходимыми нутриентами и биологически активными веществами, поддерживающими и укрепляющими иммунитет.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
"Имодиум противопоказан для применения у детей младше 6 лет".
Вирусная инфекция может быть причиной поноса!
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2018 г. — январь 2019 г., по данным IQVIA (с англ. АйКЬЮВИА).
Читайте также:

