При трихомонаде могут быть кокки в мазке
Обновлено: 24.04.2024
Мазки - один из самых распространенных методов диагностики инфекций у женщин. Этот анализ совершенно безопасен и безболезнен для пациентки и определенно информативен для врача гинеколога. На его основе могут проводиться два основных теста: исследование состава микробной флоры и определение степени чистоты влагалища.
Результаты мазка на инфекции у здоровых женщин и девушек подразумевают наличие следующих показателей:
Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же мазок эпителий не содержит, то у врача-гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов. Отсутствие плоского эпителия в мазке свидетельствует об атрофии эпителиальных клеток.
Лейкоциты - в норме до 15 единиц в поле зрения. Небольшое количество лейкоцитов выполняют защитную функцию, препятствуют проникновению инфекции в половые органы женщины. Повышенное их число наблюдаются при воспалении влагалища (кольпит, вагинит). Чем больше их в мазке, тем острее протекает заболевание.
Золотистый стафилококк в небольших количествах - норма мазка. Значительное повышение стафилококка в мазке, как и повышение лейкоцитов в мазке, может быть симптомом воспалительного процесса во влагалище (кольпит), слизистой оболочки матки (эндометрит).
Палочки в мазке составляют нормальную микрофлору влагалища. Кроме палочек в мазке в норме не должно быть других микроорганизмов.
Норма мазка у женщин - таблица
| Показатели | Влагалище | Шейка матки | |
|---|---|---|---|
| лейкоциты | 0-15 | 0-25 | |
| эпителий | зависит от фазы менструального цикла | ||
| слизь | умеренно | умеренно | |
| гонококки | нет | нет | |
| трихомонады | нет | нет | |
| ключевые клетки | нет | нет | |
| кандиды | нет | нет | |
| микрофлора | много грам+ палочек | отсутствует | |

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Результат микробиологического или цитологического исследования может быть выдан пациенту на руки или отправлен врачу, назначившему анализ (гинекологу, урологу и т.д.). Для занесения показаний предусмотрен специальный бланк бактериологического или цитологического исследования.
Поскольку женские половые органы структурно и функционально отличаются от мужских, оказывается вполне логичным, что нормальная микрофлора полового члена у мужчин и влагалища у женщин будет несколько отличаться, что и будет отражено в бланке с результатами исследования.
Так, в норме в мужском мазке может содержаться:
до 5 в поле зрения
до 3 в полое зрения
эоинофилы (Ео или Е)
до 10% всех клеток
до 10 в поле зрения
смешанная условно-патогенная микрофлора
В составе нормальной микрофлоры у мужчин можно найти эпидермальный, сапрофитный и золотистый стафилококк, нейссерию, синегнойную и кишечную палочку, зеленящий стрептококк, фекальный энтерококк,протей, коринебактерии, бактероиды. Некоторые из вышеназванных микроорганизмов не способны вызывать болезни, другие (условно-патогенные) – становятся опасными лишь в больших количествах (при активном размножении).
Иногда в мазке у мужчины может присутствовать небольшое количество слизи. Такое случается при половом возбуждении накануне или во время взятия мазка, но может быть и признаком воспалительного процесса.
Теперь рассмотрим состав нормальной микрофлоры при микроскопическом исследовании у женщин:
нет (н/о, не обнаружено)
лактобактерии (в большом количестве или умеренно)
нет (н/о, не обнаружено)
Нормальная флора в мазке у женщин не обозначает полного отсутствия в ней различных представителей условно-патогенной микрофлоры, просто их количество недостаточное для развития воспаления, поэтому о нем даже не упоминают. Наличие слизи не является патологией, если она присутствует в умеренном количестве. Единичные лейкоциты также являются вариантом нормы, что лишь говорит о готовности иммунной системы дать отпор инфекции.
Сравнительное постоянство микрофлоры влагалища помогают поддерживать лактобациллы (палочки Додерлейна, составляющие около 95% нормальной микрофлоры влагалища), которые в мазке половозрелой женщины должны присутствовать и в большом количестве. Они начинают вырабатываться в организме девочек еще в подростковом возрасте и ответсвенны за поддержание кислой среды влагалища. Питаясь гликогеном, эти полезные бактерии продуцируют молочную кислоту, которая и создает во влагалище среду, не подходящую для размножения неполезных микроорганизмов.
А вот снижение количества лактобацилл уже является настораживающим симптомом, ведь он говорит о нарушении микрофлоры влагалища. В идеале на долю остальных жителей влагалища (кокковой и палочковой микрофлоры, грибков, постоянно живущих в нашем организме) должно приходится не более 5% от общего количества микроорганизмов. Если лактобацилл становится меньше, значит увеличивается количество и состав других бактерий, не полезных для человека, а это уже указывает на нарушение здоровья женской половой сферы.
Лактобактерии обнаруживаются лишь во влагалище, а в уретре и цервикальном канале они в норме отсутствуют.
Большое количество флоры в мазке считается хорошим знаком, если речь идет о лактоморфотипах, но не о другой палочковой, кокковой или иной микрофлоре. При микроскопическом исследовании материала мазка трудно определить содержание в нем отдельных видов бактерий, поэтому учитывается лишь их общее количество. И если оно более 5% от общего числа жителей влагалища, женщине стоит обратить внимание на свое здоровье.
Отсутствие флоры в мазке – симптом неприятный в любом случае. Причиной ложного результата может стать тщательная гигиена половых органов накануне анализа, включающая спринцевание и применение антибактериальных средств. Но если женщина готовилась в сдаче мазка по всем правилам, но анализ все равно показал практически полное отсутствие или заметное снижение полезной микрофлоры без увеличения болезнетворной, это может стать свидетельством длительной антибиотикотерапии в высоких дозировках, которая попросту уничтожила естественную защиту женского организма и репродуктивной системы в частности.
Такая ситуация встречается крайне редко. Обычно при уничтожении лактобацилл и снижении кислотности влагалища начинает активно размножаться грибковая микрофлора, которая не гибнет под действием большинства антибиотиков, и в мазке на флору обнаруживаются soor (грибки из рода Кандида).
Что такое чистота влагалища?
Мы привыкли думать, что чисто там, где нет микробов. Но в отношении женского организма такое определение чистоты не применимо, ведь отсутствие микрофлоры в мазке считается нарушением, и такая стерильная чистота должна лишь настораживать.
Гинекологи, говоря об истинной чистоте влагалища, подразумевающей присутствие в нем полезной микрофлоры и отсутствие вредной, рассматривают 4 степени такой чистоты:
- 1 степень – мечта любой женщины. Это фактически идеальная модель внутренней среды влагалища, где господствуют полезные лактобациллы (палочки Додерлейна), не обнаруживается видимого присутствия других бактерий и грибков, но можно отметить наличие единичных чистых эпителиальных клеток, допускается присутствие единичных лейкоцитов. Характерно полное отсутствие мицелия грибов и грамотрицательной микрофлоры. У женщин живущих половой жизнью подобная влагалищная флора в мазке встречается крайне редко. Обычно такой результат мазков отмечается после санации или краткого курса антибиотикотерапии.
- 2 степень – вариант чистого влагалища, более близкий к реальности, хотя об истинной чистоте здесь уже говорить не приходится. Характерно некоторое снижение количества лактобацилл, увеличение содержания в биоматериале эпителиальных клеток и лейкоцитов. Возможно присутствие небольшого количества грамположительных кокков и грамотрицательных палочек, макрофагов. Такая картина часто обнаруживается у здоровых женщин, редко сопровождается какими-либо конкретными жалобами.
- 3 степень – здесь уже о чистоте говорить не приходится. В биоматериале определяется значительно сниженное содержание лактобацилл, в умеренных количествах обнаруживаются и другие возможные жители влагалища: анаэробный вид Comma variabile, граммотрицательные палочки и кокки в умеренных количествах, могут встречаться также грамположительные кокки, колибациллы, отдельные трихомонады. Отмечается также умеренный лейкоцитоз, свидетельствующий о начале воспалительного процесса либо о вялотекущем заболевании. В данном случае неполезная микрофлора преобладает над полезной, что говорит о женском нездоровье, т.е. нарушении биоценоза (дисбиоз влагалища, он же бактериальный вагиноз), а значит, требуется дополнительное обследование и восстановление нормальной влагалищной среды.
- 4 степень – настораживающая ситуация, когда в мазке не обнаруживаются полезные лактобациллы, а власть принадлежит условно-патогенным и болезнетворным (гонококки, трихомонады, гарднереллы) микроорганизмам. Умеренное количество эпителиальных клеток и повышенное содержание лейкоцитов говорит о выраженном воспалительном процессе. Здесь уже налицо серьезное заболевание, которое необходимо лечить, не откладывая в долгий ящик.
Схематически оценку биоценоза (состояния микрофлоры) женского влагалища можно представить в виде таблицы:
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
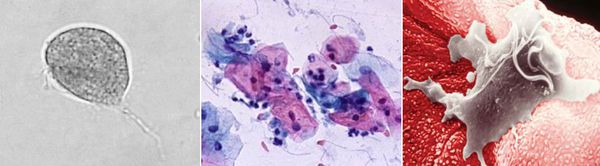
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
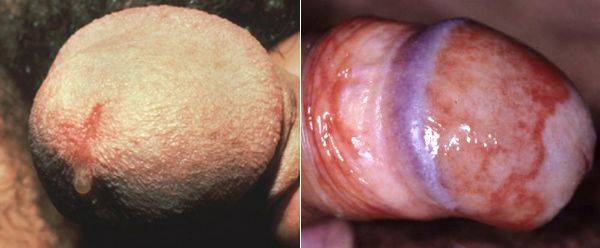
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
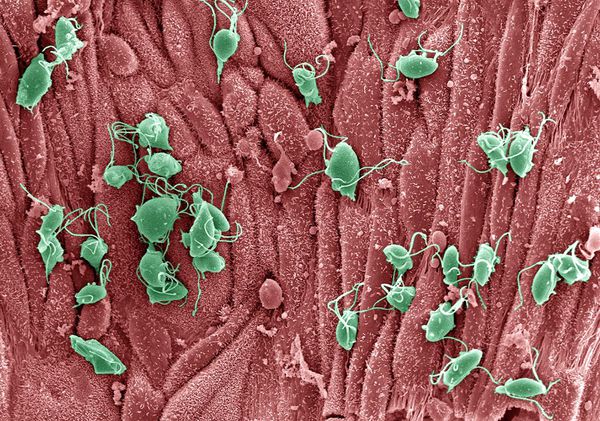
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
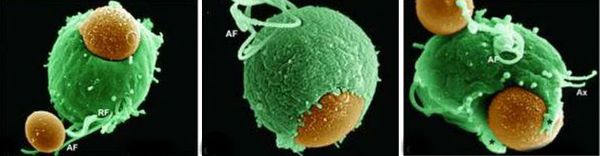
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
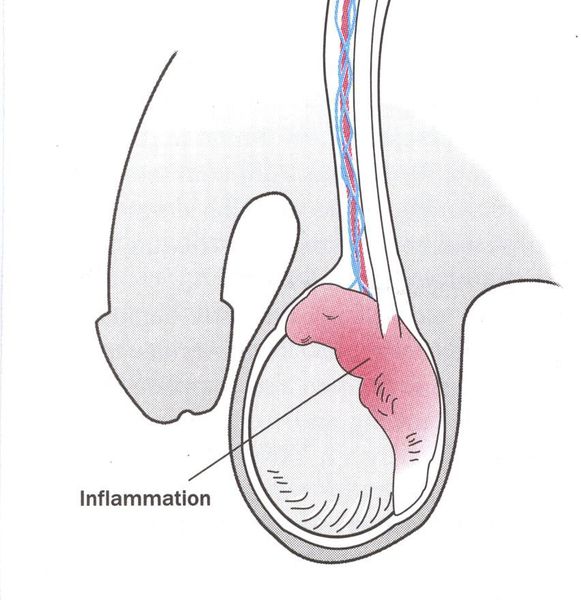
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
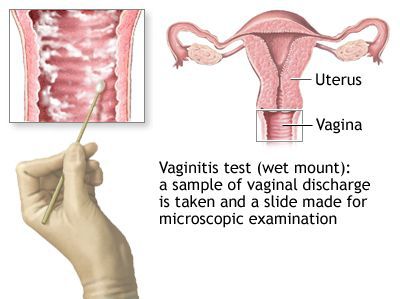
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Статья посвящена диагностике и терапии урогенитального трихомониаза. Выделены основные преимущества и недостатки каждого метода. Отмечена необходимость проведения расширенного диагностического маршрута и лабораторного обследования на всех этапах инфекцион
Одно из первых мест в структуре инфекций, передающихся половым путем, во всех странах мира занимает урогенитальный трихомониаз (УГТ). По данным ВОЗ ежегодно в мире регистрируется более 333 млн новых случаев инфекций, передающихся половым путем, из них на мочеполовой трихомониаз приходится более 170 млн случаев [1, 2]. В Российской Федерации заболеваемость УГТ в последние годы составляет около 200 случаев на 100 тыс. населения [3, 4]. Среди женщин, обратившихся к врачу по поводу выделений из влагалища, УГТ диагностируют по данным различных авторов в 18–50%, а иногда и 80% случаев, у мужчин с негонококковыми уретритами трихомонадные поражения составляют до 20–34,8% [2, 5–7].
Возбудителем урогенитального трихомониаза является простейший одноклеточный микроорганизм — Trichomonas vaginalis, которая в процессе эволюции приспособилась паразитировать в органах мочеполовой системы человека [8].
Характерными клиническими характеристиками для УГТ являются: полиморфизм, многоочаговость поражения, нередко хроническое течение с рецидивами, возможность транзиторного и асимптомного носительства. Малосимптомные, хронические, вялотекущие формы заболевания, а также трихомонадоносительство, которое составляет 10–35% среди женщин и 2–41% среди мужчин, имеют большое значение в эпидемиологическом плане, способствуя распространению возбудителя среди половых партнеров [7]. Вследствие возможного развития осложнений воспалительного характера УГТ представляет серьезную угрозу репродуктивному здоровью человека [9]. Трихомониаз рассматривается фактором риска заражения ИППП, в том числе ВИЧ-инфицирования. Ряд исследователей отмечают, что инфицирование T. vaginalis, особенно длительно существующая, персистирующая трихомонадная инфекция, может быть фактором риска развития рака шейки матки [10].
Диагностика УГТ основывается на выявлении клинических признаков заболевания и обнаружении T. vaginalis в исследуемом материале.
Таким образом, поскольку симптомы трихомониаза, как и большинства других ИППП, непатогномоничны и не являются надежными критериями, в обязательном порядке с целью диагностики трихомонадной инфекции необходимо применение лабораторных методов исследования.
В России основными методами, используемыми для выявления трихомонад в биологическом материале, долгое время оставались только микроскопия нативного, окрашенного препаратов и культуральное исследование.
Микроскопия нативного препарата — это определение трихомонад в нативном препарате (метод исследования неокрашенного свежего препарата впервые предложен Донне в 1836 г.), который готовят путем смешивания исследуемого материала с каплей теплого изотонического раствора хлорида натрия (лучше раствора Рингера–Локка), затем накрывают покровным стеклом и микроскопируют при увеличении объектива 40 и окуляра 7 или 10. Для исследования берется отделяемое уретры, цервикального канала, влагалища, центрифугат мочи, эякулят, секрет предстательной железы и др. При изучении нативного препарата особое внимание обращается на размеры и форму трихомонад, характер их движения, внутреннее содержимое клеток. Необходимо найти овальное или грушевидное тело, чуть больше лейкоцита (размеры в среднем от 13 до 17 мкм), имеющее жгутики и совершающее характерные толчкообразные поступательные движения. Иногда можно заметить движение свободных жгутиков. Цитоплазма трихомонад обычно зернистая, чаще вакуолизирована. Ядра плохо различимы или чаще вообще не обнаруживаются. Более четко видеть движения и структуру трихомонад позволяет фазово-контрастная микроскопия (с окраской нативного препарата 0,01% раствором сафранина). Однако оценка жизнеспособных, но неподвижных, атипичных форм (без жгутиков, ундулирующей мембраны, атипично делящихся (почкующихся) клеток) методом микроскопии нативного препарата крайне проблематична. В целом чувствительность этого метода варьирует в широких пределах и зависит, прежде всего, от формы заболевания, локализации трихомонад, а также от квалификации персонала, проводящего исследование. Необходимо помнить, что при отсутствии типичных форм трихомонад диагноз трихомониаза может считаться лишь предположительным и должен подтверждаться другими методами.
Микроскопия окрашенных препаратов несколько повышает процент выявления трихомонад по сравнению с нативными препаратами, так как при этом учитываются все, а не только подвижные особи. Кроме того, окрашенные препараты можно использовать для оценки воспалительного процесса (на наличие воспалительного процесса косвенно указывают скопление лейкоцитов на клетках плоского эпителия или вокруг них, большое количество слизи в мазках и др.), выявления гонореи, мицелия грибов, микрофлоры: кокков, палочек и т. д. Методика включает в себя поиск известной формы трихомонады с правильно очерченным, эксцентрично расположенным ядром на фоне нежно-ячеистой структуры цитоплазмы. Для выявления жгутиков и ундулирующей мембраны препарат следует изучать методами окраски по Романовскому–Гимзе, Лейшману.
Однако в течение последних десятилетий у больных УГТ все чаще стали определяться атипичные, амастиготные (метаболически малоактивные особи паразита, лишенные органоидов движения — блефаропласта, жгутиков и ундулирующей мембраны) формы влагалищных трихомонад, что значительно усложнило диагностику инфекции, так как морфология и подвижность — основные критерии выявления простейших.
Необходимо отметить, что эффективность микроскопического метода исследования в целом недостаточная. Относительно других методов лабораторной диагностики, являясь определенно экономически наиболее целесообразным, он имеет низкую чувствительность — от 50% до 64,9% (для культурального — 73–89,2%; для метода полимеразной цепной реакции (ПЦР) — 93–98,7%) [8, 11, 12]. Интерпретация результата субъективная и во многом зависит от опыта специалиста, качества мазка и соблюдения условий забора материала. Ошибки при проведении микроскопических исследований, прежде всего, обусловлены:
- потерей влагалищными трихомонадами характерной подвижности после того, как они извлечены из среды человеческого организма;
- принятием эпителиальных клеток, макрофагов и других клеточных элементов за трихомонады;
- существованием различных форм трихомонад (округлые, безжгутиковые (амастиготные) формы, со сниженной метаболической активностью — разночтения при оценке результатов);
- низкотитражными препаратами (концентрация трихомонад ниже 10 5 КОЕ/мл с помощью микроскопии уже не определяется [8]) или препаратами, содержащими огромное количество клеток эпителия, лейкоцитов и различного деструктивного материала из очага поражения;
- нередкой потерей типичных морфологических признаков во время фиксации и окрашивания, что создает трудности для этиологической идентификации.
Отмечается снижение чувствительности микроскопического метода при бессимптомных формах заболевания, а также при исследовании недостаточного количества полей зрения [8].
Вместе с этим следует особо подчеркнуть нередкость и ложноположительных результатов микроскопического исследования, которые обусловлены чаще всего принятием за трихомонады эпителиальных клеток или других клеточных элементов. Однако необходимо помнить, что диагноз урогенитального трихомониаза, как и других заболеваний, обусловленных ИППП, ведет за собой целый ряд не только медицинских, но и этических проблем, и ценой диагностической ошибки могут стать недоверие и ухудшение взаимоотношений в супружеской паре, развод, суицидальные последствия и т. п. Поэтому необходимо быть крайне требовательными к верификации диагноза и при малейших сомнениях подтверждать более чувствительными методами исследования.
Несмотря на все недостатки микроскопического метода, он, благодаря относительно низкой стоимости и быстроте исполнения, остается в нашей стране преобладающим в диагностике урогенитального трихомониаза [8].
Культуральные исследования хоть и повышают эффективность диагностики урогенитального трихомониаза в сравнении с микроскопическими методами, однако существенно уступают методам амплификации нуклеиновых кислот. Вместе с тем существенным недостатком культуральной диагностики трихомониаза является и ее длительность: регламентированная процедура предусматривает культивирование до 17 дней с изучением культуры для идентификации простейших на 3–5 день, при отрицательных результатах на 7–9, 11–17 дни после посева.
Следует отметить, что существующие другие методы лабораторных исследований, в том числе прямую иммунофлюоресценцию (ПИФ) и иммуноферментный анализ (ИФА) для обнаружения антител T. vaginalis, на сегодняшний день не рекомендуется использовать для диагностики трихомонадной инфекции в связи с тем, что существующие наборы не обладают достаточной чувствительностью, позволяющей осуществлять качественную диагностику трихомониаза [8, 17].
К сожалению, ни один из имеющихся на сегодняшний день диагностических тестов не является в 100% случаев совершенным. Главной задачей современной диагностики любой ИППП и, в частности, урогенитального трихомониаза, с целью раннего и достоверного диагноза, является индивидуальный подход к конкретному пациенту с определением роли и места каждого метода и их комплексного применения при выявлении возбудителя.
При выборе диагностического метода необходимо учитывать также половые и возрастные особенности. У мужчин трихомонады обнаружить значительно труднее, чем у женщин, что связано, прежде всего, с тем, что T. vaginalis в отделяемом уретры часто находятся в малоподвижной форме, имеются в небольшом количестве. Поэтому для более достоверных данных обследования у мужчин нельзя ограничиваться анализом только уретрального отделяемого, надо исследовать также осадок свежевыпущенной мочи, секрет предстательной железы, сперму; необходимо проведение множественных лабораторных исследований с использованием различных методов и их комбинаций. У девочек (до наступления менархе) диагноз урогенитального трихомониаза устанавливается на основании микроскопического и/или культурального исследования, подтвержденного молекулярно-биологическим методом.
Необходимо отметить, что лабораторные обследования, как наиболее объективные, с помощью которых устанавливается достоверный диагноз и назначается адекватная терапия, надо проводить на всех этапах инфекционного процесса (первичное обследование, оценка динамики течения воспалительного процесса, определения эффективности лечения).
Особое внимание необходимо уделить также важному этапу обследования — топической диагностике, которая осуществляется с помощью не только тщательного осмотра, но и с применением инструментальных методов (кольпоскопии, трансвагинального ультразвукового исследования (УЗИ) у женщин, трансректального УЗИ у мужчин).
Показанием к проведению лечения является обнаружение T. vaginalis при микроскопическом и/или культуральном исследованиях и/или исследовании молекулярно-биологическими методами у пациента либо у его полового партнера. Одновременное лечение половых партнеров является обязательным.
Целями лечения являются эрадикация T. vaginalis, клиническое выздоровление, предотвращение развития осложнений и предупреждение инфицирования других лиц.
Во избежание развития тяжелых побочных реакций (дисульфирамоподобная реакция) пациентов следует предупреждать о необходимости избегать приема алкоголя и содержащих его продуктов как в ходе терапии метронидазолом и тинидазолом, так и в течение 24 часов после его окончания. При непереносимости перорального метронидазола его интравагинальное назначение также противопоказано.
При лечении трихомониаза рекомендуется применять метронидазол, орнидазол или тинидазол 500 мг внутрь 2 раза в сутки в течение 5 дней.
При лечении осложненного, рецидивирующего трихомониаза и трихомониаза других локализаций метронидазол применяют 500 мг внутрь 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней; орнидазол 500 мг внутрь 2 раза в сутки в течение 10 дней; тинидазол 2,0 г внутрь 1 раз в сутки в течение 3 дней.
При лечении осложненных форм урогенитального трихомониаза возможно одновременное применение местнодействующих протистоцидных препаратов, таких как вагинальная таблетка метронидазола 500 мг 1 раз в сутки в течение 6 дней, гель метронидазола 0,75% 5 г интравагинально 1 раз в сутки в течение 5 дней.
Лечение беременных осуществляется на любом сроке для предотвращения преждевременного разрыва плодных оболочек, преждевременных родов и низкой массы плода: метронидазол 2,0 г однократно.
При лечении детей используют метронидазол 10 мг/кг массы тела внутрь 3 раза в сутки в течение 5 дней или орнидазол 25 мг/кг массы тела 1 раз в сутки в течение 5 дней.
Требования к результатам лечения включают эрадикацию T. vaginalis, клиническое выздоровление. Установление излеченности трихомонадной инфекции на основании микроскопического, культурального метода исследования и методов амплификации РНК (NASBA) проводится через 14 дней после окончания лечения, на основании методов амплификации ДНК (ПЦР, ПЦР в реальном времени) — не ранее чем через месяц после окончания лечения. При отрицательных результатах обследования пациенты дальнейшему наблюдению не подлежат. При отсутствии эффекта от лечения исключают реинфекцию, назначают иные препараты или курсовые методики лечения [18].
В заключение хотелось бы еще раз отметить, что в связи с отсутствием четко специфических симптоматических проявлений клиническая дифференцировка урогенитального трихомониаза достаточно затруднительна и неточна без лабораторной диагностики, результативность которой, особенно для бессимптомных, хронических форм заболевания, будет во многом зависеть от выбранного метода. Полноценное обследование больных с расширением спектра диагностических и параклинических технологий позволит повысить качество диагностической помощи, что в последующем, несомненно, поможет в выборе оптимального объема, содержания и этапности лечебных технологий.
Литература
Е. И. Юнусова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
Результат анализа мазка на флору подразумевает обычно формулировку - "хороший" или "плохой". Сдача его не представляет трудностей для пациентки, но чтобы провести забор и получить достоверный результат, гинекологу и врачу-лаборанту потребуется высокая квалификация. В противном случае расшифровка будет ошибочной, данные будут искажены. На качество влияет также предварительная подготовка женщины и правильность взятия материала. Далее расскажем, что отличает между собой плохой мазок и хороший, и что нужно делать для уточнения причин отклонений.
Результаты мазка
Врачом лаборантом при проведении мазка на флору у женщин в анализе выделения могут быть обнаружены следующие образования:
1. Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В норме эпителий должен присутствовать. Отсутствие его в результате мазка свидетельствует об атрофии эпителиальных клеток.
2. Лейкоциты в анализе на флору у женщин - норма до 15 единиц в поле зрения (в мочеиспускательном канале до 5, во влагалище до 10 и в шейке матки до 15 единиц в поле зрения). Количество лейкоцитов в мазке у женщин резко возрастает при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов, тем острее протекает заболевание. При остром воспалении значение этого показателя результата мазка на флору будет "до 100 в поле зрения" или "покрывают все поле зрения".
3. Палочки в анализе мазка на флору составляют нормальную микрофлору влагалища. Кроме палочек гинекологический мазок на флору не должен содержать других микроорганизмов.
5. Лептотрикс (Leptothrix) - анаэробная грамотрицательная бактерия. Чаще всего лептотрикс встречается при смешанных половых инфекциях - трихомониазе и хламидиозе, при кандидозе и бактериальном вагинозе. Определение его в мазках из влагалища должно настораживать врача и предусматривать дальнейшее более углубленное обследование женщины, чем просто анализ на флору.
6. Мобилункус - анаэробный микроорганизм, один из представителей транзиторной микрофлоры мочеполовых органов. Часто встречается у женщин с бактериальным вагинозом и кандидозом.
7. Трихомонада - простейший микроорганизм, представляет собой подвижный одноклеточный организм со жгутиком, вызывающий воспалительные заболевания мочеполовой сферы.
8. Гонококки (диплококки) - возбудители гонореи - в анализе мазка у здоровых пациенток не определяются.
Расшифровка хорошего мазка в на флору характеризуется наличием следующих показателей:
- Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же эпителия не содержится, то у гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов, атрофию эпителиальных клеток.
- Лейкоциты - норма до 15 - 20 единиц, они препятствуют инфекции в гениталиях. Повышенные лейкоциты в мазке наблюдаются при воспалении (кольпит, вагинит). Чем их больше, тем острее протекает воспаление.
- Золотистый стафилококк в небольших количествах - норма. Значительное повышение может быть симптомом воспалительного процесса во влагалище, слизистой оболочки матки (эндометрит).
- Палочки составляют нормальную микрофлору влагалища. Кроме палочек, в хорошем мазке не должно быть других микроорганизмов.
Результаты мазка на флору может содержать патологические микроорганизмы, указывающие на наличие той или иной половой инфекции. В расшифровке врач-лаборант может указать следующие бактерии, характерные для "плохого" анализа мазка у женщин:
Причины плохого мазка на флору и что делать дальше?
Читайте также:

