При туберкулезе повышен пролактин
Обновлено: 24.04.2024
Гиперпролактинемия – это увеличение содержания в крови гормона пролактина, чаще всего обусловленное аденомой гипофиза (пролактиномой). Клинически данное состояние проявляется нарушением функций репродуктивной системы. У женщин симптомы включают расстройства менструального цикла, галакторею, бесплодие. У мужчин наблюдается снижение либидо, импотенция, гинекомастия. Основным методом диагностики является определение концентрации пролактина сыворотки. Лечение предусматривает борьбу с причиной, вызвавшей гиперпролактинемию, назначение агонистов рецепторов дофамина. В ряде случаев возникает необходимость в хирургической операции.
Гиперпролактинемия
Гиперпролактинемия (синдром персистирующей галактореи-аменореи, гиперпролактинемический гипогонадизм) является не самостоятельным заболеванием, а клинико-лабораторным синдромом. Впервые патология была описана в 1855 году немецким гинекологом Д. Чиари. Распространенность варьируется от 10 до 30 человек на 100 000 населения. Состояние чаще встречается у женщин репродуктивного возраста (соотношение с мужчинами 2,5:1). На долю пролактином приходится до 60% случаев. Около 30% случаев женского бесплодия обусловлено гиперпролактинемией.
Причины гиперпролактинемии
Существует множество причин, вызывающих увеличение уровня пролактина. Даже некоторые физиологические состояния, такие как физическая нагрузка, эмоциональный стресс или сон способны привести к транзиторному повышению концентрации пролактина в крови. Частыми физиологическими причинами у женщин выступают беременность и период лактации. Этиологическими факторами патологической гиперпролактинемии являются:
- Пролактинома и другие патологии гипофиза. Доброкачественная аденома гипофиза, избыточно продуцирующая пролактин (пролактинома), наиболее часто провоцирует гиперпролактинемию. К увеличению содержания гормона также могут привести лимфоцитарный гипофизит, хирургические вмешательства в гипофизарной области.
- Заболевания эндокринных желез. Еще одной распространенной причиной гиперпролактинемии признаны такие эндокринные заболевания, как акромегалия, первичный гипотиреоз, болезнь Иценко-Кушинга. У женщин данное состояние нередко протекает совместно с синдромом поликистозных яичников (СПКЯ).
- Прием лекарственных препаратов. Многие лекарственные средства обладают антидофаминовым действием, что ведет к увеличению уровня пролактина. Обычно это происходит при приеме нейролептиков (галоперидол, рисперидон), антидепрессантов (пароксетин, моклобемид), прокинетиков (метоклопрамид). У женщин гиперпролактинемия часто развивается на фоне приема оральных контрацептивов.
- Системные заболевания. Гранулематозные или инфильтративные процессы, локализующиеся в гипофизе, также могут вызвать повышение уровня пролактина. К таким болезням относятся туберкулез, саркоидоз, гигантоклеточная гранулема.
- Другие патологии. Более редкими причинами являются опухоли в области турецкого седла, сдавливающие гипофиз (краниофарингиома, герминома), синдром пустого турецкого седла, хроническая почечная недостаточность (ХПН).
Патогенез
Избыточное содержание в крови пролактина по механизму отрицательной обратной связи подавляет секрецию гонадолиберина в гипоталамусе, что приводит к снижению выработки лютеинизирующего и фолликулостимулирующего гормонов. В результате развивается недостаточность половых гормонов, гипоплазия наружных половых органов (гипогонадизм), активная пролиферация секреторного аппарата молочной железы, усиление лактогенеза и лактации (галакторея), особенно у женщин.
Длительно сохраняющаяся гиперпролактинемия стимулирует процессы резорбции костной ткани, что снижает ее минеральную плотность (остеопороз). Лептинорезистентность, дефицит адипонектина и гипогонадизм способствуют отложению жира в подкожно-жировой клетчатке и повышению содержания в сыворотке холестериновых фракций. Отмечается умеренная гиперпродукция андрогенов сетчатой зоной коры надпочечников.
Классификация
По характеру различают патологическую и физиологическую гиперпролактинемию. Отдельно выделяют макропролактинемию, при которой в крови наблюдается повышенный уровень биологически неактивной высокомолекулярной фракции гормона (big-big пролактин). При последнем варианте состояния клинические симптомы отсутствуют. По механизму возникновения гиперпролактинемию разделяют на:
- Первичную. Обусловлена поражением гипоталамо-гипофизарной системы (опухоли, хирургические вмешательства).
- Вторичную. Развивается вследствие гранулематозных процессов, болезней эндокринной системы, почек, печени, приема лекарственных препаратов,
С учетом размера выделяют следующие типы пролактиномы:
- Микропролактиномы. Размер опухоли не превышает 10 мм. Встречается в подавляющем большинстве случаев (до 90%).
- Макропролактиномы. Диаметр образования больше 10 мм. Составляет 10% от всех пролактином, чаще выявляется у мужчин.
Симптомы гиперпролактинемии
Проявления у женщин
У женщин в клинической картине на первый план выступают нарушения менструального цикла по типу олиго-, опсо- или аменореи, ановуляция. Наблюдаются такие симптомы как аноргазмия, снижение либидо, фригидность. Если гиперпролактинемия развилась до наступления полового созревания, отмечается гипоплазия матки, малых половых губ, клитора. Вследствие относительной гиперандрогении возможно возникновение гирсутизма, себореи и акне.
Наиболее характерным и специфичным симптомом гиперпролактинемии, встречающимся у 50-70% женщин, считается галакторея (выделение молока из молочных желез вне периода кормления ребенка), которая нередко становится первым признаком заболевания. Ее интенсивность может различаться – от появления нескольких капель молозива только во время пальпации молочной железы до спонтанного струйного выделения.

Проявления у мужчин
У мужчин основные симптомы представлены снижением либидо, эректильной дисфункцией вплоть до импотенции, гинекомастией (увеличением молочных желез, связанным с гипертрофией железистой ткани). Галакторея наблюдается примерно у 30-35% пациентов. Возникновение гиперпролактинемии до пубертатного возраста приводит к недоразвитию гениталий и вторичных половых признаков (отсутствие или слабый рост усов и бороды, высокий тембр голоса).
Общие проявления
Если гиперпролактинемия обусловлена пролактиномой, репродуктивным нарушениям сопутствуют симптомы, связанные с наличием объемного образования головного мозга. Обычно они вызваны макропролактиномами, а потому чаще встречаются у мужчин. Наиболее распространенным неврологическим признаком является головная боль. При сдавлении опухолью зрительного перекреста присоединяются офтальмологические нарушения – выпадения полей зрения, скотомы, битемпоральная гемианопсия.
Иногда наблюдается такой симптом как офтальмоплегия (паралич мышц глаза). Прорастание пролактиномы в структуры промежуточного мозга может спровоцировать нервно-психические расстройства в виде эмоциональной лабильности, нарушения сна, раздражительности. Нередко встречаются жалобы неспецифического характера – общая слабость, повышенная утомляемость, ухудшение памяти.
Осложнения
Основное и самое распространенное неблагоприятное последствие гиперпролактинемии – первичное бесплодие (до 70%), связанное с овуляторной дисфункцией у женщин и олиго-или азооспермией у мужчин. Стимулирующее действие гормона на молочные железы провоцирует развитие мастопатий. Повышенный уровень липидов ускоряет процесс атеросклероза, что увеличивает риск инфаркта миокарда.
Более серьезные осложнения обусловлены ростом опухолевого образования. Длительное механическое воздействие на хиазму может стать причиной атрофии зрительных нервов и привести к слепоте. Из-за сдавливания соседних зон гипофиза возникают другие гормональные нарушения – несахарный диабет, пангипопитуитаризм. Редко при очень больших размерах пролактинома сдавливает ствол или водопровод мозга, прорастает в носовую полость.
Диагностика
Ведением больных с гиперпролактинемией занимается врач-эндокринолог либо гинеколог. При сборе анамнестических данных выясняют, какие препараты принимает пациент, чтобы исключить лекарственную природу патологии. У женщин уточняют информацию о менструациях (периодичность наступления, обильность, продолжительность). Затем назначают дополнительное обследование, включающее:
- Определение уровня пролактина. Во избежание ложноположительного результата анализа накануне сдачи крови пациенту необходимо придерживаться правил, которые позволят избежать транзиторного повышения содержания пролактина. У женщин с сохранным менструальным циклом кровь берут не позднее 7-го дня цикла. Для исключения феномена макропролактинемии определяют big-big-фракцию гормона.
- Прочие гормональные исследования. Отмечается снижение показателей половых гормонов (ЛГ, ФСГ, эстрогенов). Для диагностики эндокринных патологий устанавливают содержание ТТГ, АКТГ, антимюллерова гормона и пр.
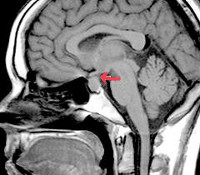
- МРТ головного мозга. Для лучшей визуализации пролактиномы рекомендуется выполнение МРТ в режиме Т1 и Т2 взвешенных изображений с применением контрастного вещества (гадолиния). Если проведение МРТ невозможно (например, при наличии металлических протезов, кардиостимулятора), назначается КТ с высоким разрешением.
- Консультация офтальмолога. При обнаружении гипофизарной опухоли обязательно обследование у офтальмолога. Оценка остроты зрения, полей зрения с помощью компьютерной периметрии, определение состояния зрительного нерва при офтальмоскопии помогают выявить показания для оперативного удаления пролактиномы.
По клиническим симптомам дифференциальный диагноз в первую очередь проводят с гипогонадотропным гипогонадизмом – нарушением синтеза гонадостероидов вследствие патологии органов репродуктивной системы (яичников – у женщин, яичек – у мужчин). Особо трудную задачу представляет дифференциальная диагностика между неопухолевыми причинами высокого содержания пролактина в сыворотке.

Лечение гиперпролактинемии
Консервативная терапия
В большинстве случаев пациент проходит лечение амбулаторно. Госпитализация необходима в исключительных ситуациях – для дообследования при неясной причине патологии или подготовки к хирургической операции. Если на гиперпролактинемия протекает бессимптомно, терапия не требуется. Консервативное лечение включает следующие направления:
- Лечение пролактиномы. Препаратами выбора являются агонисты дофаминовых рецепторов (каберголин, бромокриптин) – эти средства нормализуют концентрацию пролактина, обеспечивают регресс клинических симптомов и могут уменьшать размер опухоли. Чаще применяют каберголин, который обладает пролонгированным действием и более высокой селективностью к гипофизарным дофаминовым рецепторам (меньшая частота системных побочных эффектов).
- Лечение основного заболевания. При развитии вторичной гиперпролактинемии для коррекции уровня пролактина осуществляют терапии основной патологии. Назначают L-тироксин при гипотиреозе, комбинации антибиотиков при туберкулезе, глюкокортикостероиды при саркоидозе и пр.
- Лечение лекарственной гиперпролактинемии. Если увеличение концентрации пролактина произошло при употреблении лекарственного средства, его заменяют другим препаратом, не имеющим такого побочного эффекта. При невозможности отмены медикамента проводят заместительную терапию половыми гормонами для борьбы с симптомами гипогонадизма.
Хирургическое лечение
Оперативное удаление пролактиномы показано лишь в некоторых случаях. В их числе – резистентность к агонистам дофамина или их индивидуальная непереносимость, компрессия зрительного перекреста опухолью, вызывающая проблемы со зрением. Хирургическое лечение также рекомендуется женщинам с макропролактиномой, планирующим беременность. Методом выбора считается транссфеноидальная аденомэктомия. Риск рецидива при макропролактиномах очень высокий – до 80%.
Прогноз и профилактика
Гиперпролактинемия имеет благоприятный прогноз. Случаи летального исхода встречаются крайне редко и только при злокачественной природе опухоли гипофиза. Основную проблему представляет бесплодие и зрительные нарушения (вплоть до полной потери). При лечении пролактиномы агонистами дофамина необходимо 1 раз в месяц определять уровень пролактина сыворотки и ежегодно проводить МРТ гипофиза (при макропролактиномах – каждые 6 месяцев).
Первичной профилактики пролактином не существует. При выявлении у пациента заболеваний, способных вызвать повышение концентрации пролактина (гипотиреоз, системные гранулематозные болезни), рекомендуется провести анализ крови на данный гормон. Исследование также выполняют при назначении лекарственных препаратов, имеющих в списке неблагоприятных побочных действий гиперпролактинемию.
1. Диагностика и лечение гиперпролактинемии: клинические рекомендации Международного Эндокринологического общества/ перевод и комментарии Воротникова С.Ю., Пигарова Е.А., Дзеранова Л.К.// Ожирение и метаболизм – 2011 – №2.
2. Особенности диагностики и лечения гиперпролактинемического синдрома/ Дзеранова Л.К., Барнмина И.И.// Эффективная фармакотерапия в эндокринологии – 2009 – № 1.
Пролактинома – гормонально активная опухоль передней доли гипофиза, вырабатывающая избыточное количество гормона пролактина. Проявляется патологической секрецией молока, не связанной с родами (галактореей), нерегулярными менструациями или их отсутствием у женщин, снижением потенции и полового влечения у мужчин, при прогрессировании опухоли - головными болями, нарушением зрения и сознания. В зависимости от степени активности опухоли лечение консервативное или хирургическое, возможны рецидивы, полное выздоровление наступает лишь в четверти случаев.
Общие сведения
Пролактиномы относятся к группе доброкачественных аденом, наиболее часто встречающихся среди опухолей гипофиза (до 30%), крайне редко озлокачествляются и наблюдаются у женщин детородной возрастной группы в 6-10 раз чаще, чем у мужчин. Размеры пролактином обычно не превышают 2-3 мм, однако у мужчин, как правило, встречаются крупные аденомы более 1 см в диаметре.
Избыток пролактина, секретируемого пролактиномой (гиперпролактинемия), подавляет эстрогеногенез у женщин и приводит к ановуляции и бесплодию. У мужчин пролактинсекретирующая аденома вызывает эректильную дисфункцию, гинекомастию и потерю полового влечения.

Причины развития пролактиномы
Причины развития пролактиномы достоверно неизвестны. Однако, у части пациентов с аденомами гипофиза (в т. ч. пролактиномой) отмечается наличие генетических нарушений – множественной эндокринной неоплазии I типа – наследственного заболевания, характеризующегося избыточной секрецией гормонов паращитовидной, поджелудочной железами, гипофизом и множественными пептическими язвами. В ряде случаев, прослеживается тенденция к наследственному развитию пролактиномы.
Современная эндокринология совместно с генетикой продолжает исследования по выявлению генов, отвечающих за возникновение пролактиномы.
Классификация пролактином
По своим размерам и расположению в пределах гипофизарной ямки пролактиномы делятся на две группы:
- интраселлярные микропролактиномы – пролактинсекретирующие аденомы диаметром до 1 см, не выходящие за пределы турецкого седла;
- экстраселлярные макропролактиномы - пролактинсекретирующие аденомы диаметром более 1 см, распространяющиеся за пределы турецкого седла.
Размеры пролактиномы оказывают влияние на симптоматику, обусловленную местной деформацией, и определяют выбор метода терапии.
Симптомы пролактиномы
Проявления пролактиномы могут быть обусловлены как повышенным уровнем пролактина, так и сдавлением опухолью окружающих тканей мозга. Выраженность симптоматики напрямую зависит от размеров пролактиномы. При макропролактиномах, сдавливающих глазные нервы, отмечаются зрительные нарушения (сужение полей зрения, трудности в распознавании боковых предметов, двоение в глазах). Сдавление макропролактиномой зрительного перекреста может приводить к слепоте.
Большие пролактиномы вызывают симптоматику со стороны центральной нервной системы: головные боли, депрессию, чувство тревоги, раздражительность, эмоциональную неустойчивость. Кроме того, макропролактиномы, оказывая давление на гипофиз, вызывают нарушение продукции других гормонов этой железы.
У женщин
Ранним проявлением пролактиномы у женщин служит изменение ритма менструального цикла от олиго- и опсоменореи до аменореи. Нарушение образования фолликулостимулирующего и лютеинизирующего гормонов приводит к отсутствию овуляции и невозможности зачатия.
Физиологический эффект пролактина проявляется в выработке и выделении из молочных желез молока (галакторее) при отсутствии беременности. Молоко может выделяться по каплям при надавливании на сосок, или самостоятельно – периодически либо постоянно. Галакторея при пролактиноме никак не связана с заболеваниями молочных желез, в т. ч. раком груди, однако нередко вызывает последующее развитие мастопатии.
Гиперпролактинемия, сопровождающая развитие пролактиномы, приводит к вымыванию минеральных веществ из костной ткани и развитию остеопороза. Остеопороз, обусловленный изменением структуры костной ткани, вызывает повышение ломкости костей. Эстрогенный дефицит вызывает задержку жидкости и увеличение массы тела. Если течение пролактиномы сопровождает гиперандрогения, то у женщины развивается гирсутизм и угревая сыпь. У женщин чаще встречаются микропролактиномы.
У мужчин
Влияние пролактиномы на мужской организм выражается в уменьшении уровня тестостерона и нарушении сперматогенеза. В результате происходит ослабление полового желания, потенции, нарушение эрекции, развивается бесплодие. Грудные железы увеличиваются в размерах (гинекомастия), иногда развивается галакторея. Среди прочих проявлений пролактиномы у мужчин отмечается атрофия яичек, уменьшение роста волос на лице, остеопороз и мышечная слабость.
У мужчин пролактиномы часто достигают больших размеров (макропролактиномы).
Диагностика пролактиномы
Высокоинформативным методом при подозрении на пролактиному является МРТ головного мозга с прицельным исследованием гипофиза контрастирующим веществом гадолиниумом. Магнитно-резонансное сканирование позволяет выявить очертания небольших аденом, их интраселлярное или экстраселлярное расположение, а также опухоли, расположенные в мягкотканных образованиях (кавернозном синусе, в области сонных артерий и т д.).
При макропролактиномах более применимо КТ головного мозга, т. к. хорошо визуализирует костные структуры (основание турецкого седла – анатомическую область расположения гипофиза).
Лабораторное определение в сыворотке крови уровня пролактина рекомендуется проводить трижды, в разные дни для исключения случайных или возникших в связи со стрессом колебаний его значений. Показатель уровня пролактина > 200 нг/мл (или > 9,1 нмоль/л) свидетельствует в пользу пролактиномы (норма пролактина для женщин -
При повышении концентрации пролактина до 40 - 100 нг/мл (гипотиреоз, травмы грудной клетки, недостаточность функций почек и печени, прием лекарственных препаратов, стимулирующих выработку пролактина, функциональные нарушения гипоталамо-гипофизарной системы.
Из стимуляционных проб наиболее показателен тест с тиролиберином. В норме после внутривенного введения препарата уже через 15-30 минут происходит усиление выработки пролактина, и его концентрация не менее чем в 2 раза превышает исходный уровень. У пациентов с пролактиномой после стимуляции синтез пролактина либо остается прежним, либо усиливается менее чем в 2 раза. При гиперпролактинемии неопухолевого генеза наблюдается реакция на тиролиберин, близкая к нормальной.
При наличии жалоб со стороны органов зрения пациенту проводится исследование полей зрения и консультация офтальмолога. Для исключения остеопороза проводится определение плотности костной ткани - денситометрия.
Лечение пролактиномы
Обычно лечение пролактиномы медикаментозное, направленное на снижение уровня пролактина. Подбор схемы лечения и оптимальных доз препаратов осуществляет эндокринолог в соответствии с данными дополнительных методов исследования. Применяются препараты: бромокриптин, леводопа, ципрогептадин, каберголин. Прием бромокриптина вызывает снижение концентрации пролактина до нормы в течение нескольких недель у 85% пациентов. Преимуществами каберголина служат пролонгированное действие (достаточно 1-2 приемов в неделю), наименьшее, чем у бромокриптина, количество побочных эффектов.
По мере приема препаратов уменьшаются размеры пролактиномы и секреция пролактина, улучшается зрение; мелкие микроаденомы могут исчезнуть совсем. У женщин нормализуется менструальный цикл, восстанавливается фертильность (способность зачать ребенка). У мужчин повышается уровень тестостерона, нормализуется половая функция, происходит улучшение спермограммы.
При макропролактиномах лекарственная терапия осуществляется под контролем томографии опухоли в динамике. Если размеры макропролактиномы не уменьшаются на фоне приема препаратов, и прогрессирует ухудшение зрения, решается вопрос об оперативном удалении аденомы. Удаление пролактиномы (аденомэктомия) осуществляется через транссфеноидальный доступ – микроразрез в области носовых пазух.
В ряде случаев для лечения пролактиномы прибегают к лучевой терапии, позволяющей прекратить прием лекарственных препаратов. Эффект от лучевой терапии постепенный, полностью проявляется спустя несколько лет, поэтому облучение не применяют у молодых женщин, планирующих беременность. Побочным результатом лучевой терапии следует считать развитие гипофизарной недостаточности. В этом случае пациенту необходима заместительная терапия: глюкокортикоидами при развитии недостаточности надпочечников, L-тироксином – при недостаточности функции щитовидной железы (развитии гипотиреоза), половыми гормонами (тестостероном мужчинам и эстрогенами женщинам).
Прогноз и профилактика
Прогностические данные при пролактиноме обусловлены величиной, гормональной активностью и клиническим течением заболевания. Рецидив пролактиномы и возобновление гиперпролактинемии в 5-летнем послеоперационном периоде наступает у 20-50% пациентов. Послеоперационное улучшение при макропролактиномах отмечается всего в 10-30% случаев.
Лекарственная терапия пролактиномы рассчитана на длительный срок. При микропролактиномах перерыв в лечении устраивается 1 раз в 2 года на несколько недель. У части пациентов опухоль исчезает за этот период. При макропролактиномах проводится многолетнее медикаментозное лечение, т. к. возможно прогрессирование роста аденомы при перерывах в лечении. Прогностически неблагоприятны озлокачествленные пролактиномы.
Поскольку этиология развития пролактином не определена, профилактика предусматривает, прежде всего, предупреждение рецидивов опухоли. За пациентами устанавливается диспансерный контроль: ежегодно проводится компьютерная томография и осмотр офтальмолога, дважды в год определяется уровень пролактина в крови.
Пролактин является гормоном, синтезируемым передней долей гипофиза. Он отвечает за подготовку грудных желез к лактации, стимуляцию выработки молока и регуляцию овуляции и менструального цикла. Гиперпролактинемия – это повышенный пролактин в крови, что приводит к нерегулярности менструального цикла и нарушениям овуляции.
Пролактин является гормоном, синтезируемым передней долей гипофиза. Он отвечает за подготовку грудных желез к лактации, стимуляцию выработки молока и регуляцию овуляции и менструального цикла. Гиперпролактинемия – это повышенный пролактин в крови, что приводит к нерегулярности менструального цикла и нарушениям овуляции.
Интенсивность секреции пролактина увеличивается во время сна, после пробуждения уровень резко падает. Этим объясняется рекомендация для будущих мам уделять большее время сну, во время которого благодаря усиленной выработке пролактина увеличивается количество молока в груди.
Какую роль играет пролактин в организме человека
Пролактин в человеческом организме стимулирует анаболические процессы, такие как:
• стимуляция роста и развития грудных желез в период беременности;
• стимуляция выработки молока в период после родов;
• стимуляция секреторной активности желтого тела, образующего прогестерон;
• контроль транспорта ионов и воды в амниотической жидкости;
• регуляция нормальной деятельности яичек и развития вторичных половых признаков у мужчин;
• увеличение массы семенных канальцев и яичек;
• регуляция подвижности мужских половых клеток;
• стимуляция секреции простаты.
Повышенный пролактин у женщин: причины
Причины, по которым повышается пролактин условно разделяются на две группы.
Физиологические причины, когда гормон может повыситься у человека, не имеющего проблем со здоровьем вследствие:
• сна;
• медицинских манипуляций;
• интенсивных физических нагрузок и занятий спортом;
• гипогликемии;
• психологического стресса;
• беременности;
• грудного вскармливания;
• раздражения сосков грудных желез;
• полового контакта (у женщин);
• обильного употребления пищи, богатой белком.
Патологические причины, когда пролактин повышается вследствие следующих заболеваний:
• заболеваний гипоталамуса (краниофаригиомы, глиомы, герминомы, гистиоцитоза, метастазов, саркодиоза, туберкулеза, повреждений ножки гипофиза артериовенозных пороков, радиоактивного облучения);
• заболеваний гипофиза (смешанной аденомы, пролактиномы, краниофарингиомы, синдрома пустого турецкого седла, менингиомы, кист мозга);
• ряда других заболеваний (синдрома поликистоза яичников, первичного гипотиреоза, хронической почечной недостаточности, хронического простатита, цирроза печени, эстрогенпродуцирующих опухолей, недостаточности коры надпочечников, эктопированной секреции пролактина повреждений грудной клетки, врожденной дисфункции коры надпочечников, идиопатической гиперпролактинемии).
Кроме того, повышение пролактина провоцирует прием некоторых лекарственных препаратов: нейролептиков, противорвотных препаратов, резерпина, метилдопы, наркотических средств – опиоидных анальгетиков, антидепрессантов, эстрогенов, ранитидина, амфетаминов, галлюциногенов, верапамила.
Наиболее распространенная причина повышенного пролактина – опухоль гипофиза (аденома доброкачественного характера). Данное новообразование составляют клетки, которые вырабатывают пролактин – пролактиномы. Размеры опухоли варьируются от больших (макропролактиномы) до маленьких (микропролактиномы). Пролактинома поражает в основном женщин, мужчины чаще встречается микроаденома.
Увеличение пролактина в сорока процентах случаев сопровождает первичный гипотиреоз. Нормализовать пролактин удается, как правило, компенсировав гипотиреоз с помощью тиреоидных гормонов.
Повышенный пролактин у женщин, страдающих синдромом поликистозных СПКЯ (синдром поликистозных яичников) наблюдается почти в 50% случаев. Это обусловлено стимуляцией эстрона секреции пролактина, повышенного при данной патологии.
Хронический простатит у мужчин характеризуется снижением половой функции, либидо и одновременным повышением уровня пролактина. Длительное воспаление приводит к уменьшению продукции тестостерона и увеличению концентрации эстрогенов, которые стимулируют выработку гипофизом пролактина.
Цирроз печени (особенно алкогольный цирроз) сопровождается умеренным повышением пролактина и гинекомастией у мужчин. Это связано с увеличением концентрации эстрогенов и синдромом низкого ТЗ, а также с нарушением белкового обмена.
Повышенный пролактин у женщин: симптомы
Проявления повышения уровня пролактина у женщин заключаются в следующих состояниях:
• бесплодии, связанном с ановуляцией и выкидышами на сроке до 10 недель беременности;
• нарушении менструального цикла (аменорее, олигоменорее);
• выделении из сосков молока (галакторее);
• гирсутизме;
• акне;
• фригидности, снижении сексуального влечения, отсутствии оргазма;
• ожирении;
• нарушении функции щитовидной железы;
• пролактиноме;
• остеопорозе.
Диагностика гиперпролактинемии
Выявление данной патологии требует проведения тщательного обследования. Во время первичного приема врач выясняет анамнез: были ли пациенткой ранее перенесены операции на гипофизе, грудной клетке или яичниках, имеются ли у неё заболевания щитовидной железы, подвержена ли она приступам депрессии, определяется степень выраженности гирсутизма и т.д.
При подозрении на гиперпролактинемию для уточнения диагноза и выяснения причин заболевания назначаются следующие дополнительные исследования:
• УЗИ печени, почек, щитовидной железы, грудных желез;
• анализ крови на биохимию;
• рентген либо МРТ черепа;
• рентген костей скелета;
• анализ крови на уровень пролактина – основной метод диагностики, с помощью которого подтверждается отсутствие/наличие гиперпролактинемии, определяется степень патологии.
Подготовка к анализу на пролактин
Анализ крови на содержание пролактина необходимо проводить натощак, утром. За несколько дней до проведения данного анализа пациентке рекомендуется воздержание от активных физических нагрузок, половых контактов, и исключить стрессовые ситуации. В случае возникших сомнений, касающихся достоверности полученного результата, анализ на пролактин проводят повторно.
Повышенный пролактин у женщин: последствия.
Частой причиной эндокринной формы бесплодия является повышенный пролактин у женщин.
Основное негативное последствие повышенного уровня пролактина у женщин заключается в неспособности к зачатию ребенка. При гиперпролактинемии подавляется продукция ФСГ и ЛГ, отвечающих за нормальный процесс овуляции, что часто приводит к стойкой ановуляции, препятствующей оплодотворению.
Лечение ановуляции, вызванной гормональными нарушениями, в том числе и гиперпролактинемией, проводится с помощью гормональной коррекции либо метаболической терапии, с целью восстановления гормонального фона.
Основной метод лечения бесплодия при отсутствии овуляции (ановуляции) заключается в стимуляции овуляции, которую проводят пациенткам, не имеющих противопоказаний.
Перед проведением данной процедуры необходимо исключение других возможных причин бесплодия: мужского фактора бесплодия, инфекционных заболеваний органов половой системы, патологий яичников и непроходимости фаллопиевых труб.
Стимуляция суперовуляции при нормальной проходимости фаллопиевых труб может привести к наступлению беременности естественным путем. Если же выявлена трубная непроходимость, зачатие рекомендуется проводить с помощью методов вспомогательных репродуктивных технологий.
Пролактин – это гормон, который вырабатывается гипофизом и отвечает за подготовку организма женщины к грудному вскармливанию путем стимуляции выработки молока молочными железами. Помимо этого, пролактин регулирует менструальный цикл и овуляцию у женщин.
Пролактин – это гормон, который вырабатывается гипофизом и отвечает за подготовку организма женщины к грудному вскармливанию путем стимуляции выработки молока молочными железами. Помимо этого, пролактин регулирует менструальный цикл и овуляцию у женщин.
Гиперпролактинемия – это состояние, которое характеризуется повышением уровня гормона пролактина в крови. Существует физиологическая и патологическая гиперпролактинемия.
Физиологически повышенный пролактин у женщин в крови отмечается при следующих состояниях:
• Период кормления грудью (лактация).
• Состояние голода, при этом снижается уровень глюкозы в крови (гипогликемия).
• Повышенный пролактин у женщин отмечается во время полового акта.
• Стрессовые ситуации также вызывают гиперпролактинемию.
• Беременность.
• Некоторые медицинские процедуры, в том числе длительный массаж шейного отдела позвоночника.
• Стимуляция сосков некачественным нижним бельем.
• Значительные физические нагрузки на организм женщины ведут к повышению уровня пролактина в крови.
• Прием определенных групп медицинских препаратов (антидепрессанты, нейролептики, эстрогены, амфетамин и наркотические вещества, которые относятся к ряду опиоидов).
Патологически повышенный пролактин у женщин в крови отмечается при следующих состояниях:
• Различные заболевания гипофиза: пролактинома, киста головного мозга, менингиома и прочие новобразования.
• Заболевания гипоталамуса (герминома).
• Туберкулез.
• Саркоидоз.
• Радиационное облучение.
• К другим причинам, которые могут провоцировать гиперпролактинемию, относятся: первичный гипотиреоз (снижение функции щитовидной железы), цирроз печени, опухолевые образования, которые продуцируют эстроген.
• Также иногда выставляется диагноз идиопатическая гиперпролактинемия, причину которой не удается установить.
Повышенный пролактин у женщин: симптомы
• Аменорея, олигоменорея – нарушение менструального цикла. Эти симптомы отмечаются у 60 – 90% женщин с гиперпролактинемией. При этом менструации либо отсутствуют вовсе, либо происходят очень редко. Ситуация, когда отсутствуют месячные, встречается при отмене гормональных контрацептивов, после родов, оперативных вмешательств или с началом половой жизни.
• Бесплодие. Оно связано с отсутствием процесса овуляции (выхода готовой к оплодотворению яйцеклетки в брюшную полость), так как повышенный пролактин у женщин тормозит данный процесс либо вовсе делает его невозможным.
• Выкидыши в раннем сроке беременности, чаще до 10 недели.
• Гирсутизм – это чрезмерный рост волос вдоль белой линии живота, на лице и вокруг сосков.
• Акне, или угри – это заболевание кожи воспалительного характера, проявляющееся в виде высыпаний на лице и верхней половине туловища (на спине и груди), где расположены самые крупные сальные железы.
• Снижение полового влечения у женщины (либидо), вплоть до полного отсутствия оргазма и наступления фригидности.
• Избыточная масса тела. Эта проблема возникает вследствие того, что пролактин стимулирует аппетит, а также способствует отложению жира и других питательных веществ в организме.
• Нарушения функционирования щитовидной железы, как следствие дисбаланса гормонального фона.
• Пролактинома – доброкачественная опухоль, которая состоит из клеток, вырабатывающих пролактин. При этом заболевании определяется повышенный пролактин у женщин, что приводит к нарушениям памяти, снижению зрения, различным депрессивным состояниям и нарушению сна. Снижение зрения также является следствием сдавливания зрительных нервов самой опухолью.
• Остеопороз – состояние, которое характеризуется снижением плотности костной ткани, нарушением ее клеточного строения. Он возникает в связи с преобладанием процессов распада над процессами костеобразования. Данное состояние приводит к значительному снижению прочности костей, что влечет за собой повышение риска их переломов. Гормон пролактин влияет на обмен кальция и способствует его вымыванию из костных тканей.
Повышенный пролактин у женщин: диагностика
Пациентки, у которых подозревают повышение уровня пролактина в крови, должны наблюдаться и обследоваться у врача-эндокринолога.
При повышении уровня пролактина в крови женщине необходимо сдать ряд лабораторных анализов, которые определяют работу щитовидной железы: ТТГ (тиреотропный гормон), Т3 и Т4 (трийодтиронин и тироксин).
Повышенный уровень тиреотропного гормона свидетельствует о наличии гипотиреоза (снижение выработки гормонов щитовидной железы), который сам по себе может быть причиной гиперпролактинемии. Ведь при этом наблюдается быстрое выведение эстрогенов и гонадотропинов из организма и, как результат, они не успевают полноценно воздействовать на яичники и эндометрий матки. Гипоталамус же пытается устранить эту проблему за счет усиленной продукции пролактина.
В случае необходимости эндокринолог назначает анализы на другие гормоны гипофиза, кроме пролактина. К таким гормонам относятся: ЛГ (лютеинизирующий гормон), СТГ (соматотропный гормон), ФСГ (фолликулостимулирующий гормон), АКТГ (адренокортикотропный гормон).
Кроме определения уровня содержания гормонов в крови, пациентке также назначают общие и биохимические анализы крови и мочи. Они позволяют определить показатели обмена веществ, функцию печени и почек, а также других органов и систем. Это очень важно, ведь повышенный пролактин у женщин в крови может отмечаться вследствие высоких уровней: креатинина, билирубина, сахара крови, мочевины, триглицеридов, холестерина и пр.
В некоторых ситуациях пациентке с гиперпролактинемией дополнительно назначают сдачу иммунограммы.
К дополнительным методам исследования, которые позволяют выявить причину гиперпролактинемии, относится УЗИ (ультразвуковое исследование). Помимо определения причины повышения пролактина, УЗИ-диагностика позволяет определить последствия, к которым приводит повышенный пролактин у женщин.
УЗ исследование строения щитовидной железы необходимо пройти тем пациенткам, у которых есть подозрение на наличие гипотиреоза. На таком обследовании могут выявляться уменьшение размеров щитовидной железы, изменение ее структуры и сниженное количество кровеносных сосудов в органе.
УЗ исследование яичников и матки поможет выявить наличие поликистоза яичников, истончения эндометрия матки, а также любые изменения размеров, формы и структуры этих органов.
УЗ исследование органов брюшной полости проводят пациенткам при подозрении на патологию печени и почек. Оно поможет определить новообразования, метастазы, цирроз и различные нефриты.
Правила сдачи анализа крови на содержание пролактина:
1. За сутки до сдачи крови избегать любой стимуляции сосков, в том числе бельем, и половых контактов.
2. Исключить физические и психо-эмоциональные нагрузки за несколько дней до исследования.
3. Исключить возможность перегрева (посещение сауны, бани) за 2-3 дня.
4. Сдают анализ утром и натощак, ведь прием пищи способствует изменению уровня гормона пролактина в крови. Единственно, что не влияет на результат – это стакан обычной негазированной воды.
5. Желательно отказаться от курения на 3-4 часа до забора крови и, как минимум, на 2-е суток исключить употребление алкогольных напитков.
6. Чаще всего анализ крови на содержание пролактина проводят на 5 – 8 сутки менструального цикла. Этот вопрос решает лечащий врач строго индивидуально.
Нормы содержания пролактина в крови
В норме содержание пролактина в крови у женщины колеблется зависимо от фазы менструального цикла и составляет:
- в фолликулярную фазу 4,5 – 33 нг/мл
- в фазу овуляции 6,3 – 49 нг/мл
- в лютеиновую фазу 4,9 – 40 нг/мл
Необходимо обратить внимание, что разные лаборатории пользуются своими единицами измерения. Для трактовки анализа показатели сравнивают с референтными значениями, указанными в бланке.
Повышенный пролактин у женщин: лечение
Основой терапии гиперпролактинемии является применение препаратов, которые позволят нормализовать (снизить до физиологических показателей) уровень пролактина в крови пациентки.
В тех случаях, когда имеет место физиологическое повышение пролактина в крови - в лечении нет необходимости. Следует просто подождать и повторно провести анализ на содержание этого гормона. При патологическом повышении гормона план лечения подбирается строго индивидуально.
Выделяют следующие основные группы лекарственных препаратов, которые способны снижать уровень пролактина в крови:
1. Лекарственные препараты на основе алкалоида спорыньи (бромкриптин и каберголин). Они являются наиболее эффективными. Бромкриптин – получил звание золотого стандарта в терапии гипрепролактинемии, а каберголин является усовершенствованной формой и обладает лучшей переносимостью, а также эффективностью. Уровень пролактина нормализуется через 2-4 недели после начала приема данных препаратов.
2. Лекарственные дофаминомиметические средства, например хинаголид, избирательно подавляют выработку пролактина гипофизом и не затрагивают продуцирование других его гормонов.
3. Лекарственные препараты растительного происхождения – циклодинон и мастодинон широко применяются в лечении повышенного уровня пролактина в крови.
Существует также хирургическое лечение заболеваний, которые стимулируют повышенный пролактин у женщин. К ним относятся удаление новообразований гипофиза, яичников, щитовидной железы и т. д.
ЛГ (лютеинизирующий гормон) относится к гонадотропным гормонам и отвечает за выработку прогестерона в женском организме и тестостерона в мужском. Продуцируется он клетками передней доли гипофиза и обеспечивает нормальное функционирование женских и мужских половых желез. У женщин ЛГ участвует овуляционном процессе, у мужчин ответственен за воспроизведение сперматозоидов. У обоих полов лютеинизирующий гормон стимулирует рост и развитие половых органов с наступлением полового созревания. ЛГ тесно связан с другим гонадотропным гормоном – фолликулостимулирующим, отвечающим за созревание и рост женских и мужских половых клеток. Нормы гормона колеблются в разное время суток, в разные дни и этапы жизненного цикла даже у здоровых людей. При этом они укладываются в нормы.

Гормон у мужчин
Основная функция лютеинизирующего гормона в организме мужчины – увеличение количества тестостерона, ответственного за количество и созревание сперматозоидов. ЛГ воздействует на клетки Лейдига, располагающиеся в яичках, усиливая половую функцию и образование сперматозоидов. В мужском организме выработка лютеинизирующего гормона в основном стабильна. На него ничего не влияет, так как у представителей сильного пола нет гормональных колебаний.
У мальчиков до 10 лет содержание лютеинизирующего гормона в крови ниже 1 единицы. При наступлении пубертатного периода у подростков некоторое время может наблюдаться нестабильность лютеинизирующего гормона, но очень быстро его количество приходит в норму и постоянно находится на одном уровне.
Норма ЛГ для подростков и юношей моложе 20 лет составляет 5,3 единицы. У здоровых взрослых мужчин старше 20 лет уровень гормона находится в пределах 0,5–10.
Лютеинизирующий гормон у женщин
Женский организм устроен природой гораздо хитрей, чем мужской. Он во многом зависит от гормонов и колебаний их уровня в течение менструального цикла. У женщин ЛГ стимулирует рост и созревание фолликулов, регулирует поступление в кровь половых гормонов (прогестерона и эстрогена), способствует развитию желтого тела. При этом количество гормона различается не только в различные периоды цикла, но и в различные периоды жизни. Так у девочек с рождения и до начала полового созревания, которое происходит примерно в 10-11 лет, показатель лютеинизирующего гормона незначителен и меняется мало. В среднем он составляет 0, 05 - 3,7 медицинских единиц. После первой менструации он устанавливается и становится как у взрослой женщины.
Как только у девочек наступает период полового созревания, уровень гормона начинает расти:
- 11 лет — 0,3–6,0;
- 12 лет — 0,5–9,9;
- 13 лет — 0,4–4,7;
- 14 лет — 0,5–25;
- 15 лет — 0,5–18;
- 16 лет — 0,6–22;
- 17 лет — 1,7–12;
- 18–20 лет — 2,3–13.
Такой уровень сохраняется до наступления климакса. После климактерического периода лютеинизирующий гормон будет держаться в пределах 14,0–52,5 мЕд/л.
Норма лютеинизирующего гормона у женщин колеблется не только в течение всей жизни, но и в пределах одного менструального цикла. Поэтому при сдаче анализа на уровень этого гормона важно сообщать врачу о том, сколько дней прошло со дня последних месячных.
У здоровой женщины, гипофиз которой вырабатывает достаточное количество половых гормонов, нормальные показатели должны быть следующими:
В первую фазу менструального цикла, которая длится с первого дня начала месячных до 12–14 дня цикла, норма лютеинизирующего гормона составляет 1,4–8,6 медицинских единиц на литр. В это время ЛГ стимулирует выработку эстрогенов.
При наступлении овуляторной фазы (с 12-го по 16 день цикла) количество лютеинизирующего гормона значительно возрастает. Нормой сичтается 14,3–150 единиц. Гормон стимулирует овуляцию.
Когда наступает лютеиновая фаза (с 15–16-го дня и до начала следующих месячных), концентрация лютеинизирующего гормона понижается до 1–14.
Все приведенные данные усреднены. Показатели зависят от общего состояния здоровья женщины, от наличия заболеваний и других факторов.
Высокий уровень лютеинизирующего гормона у мужчин и женщин
Для женщин повышение уровня лютеинизирующего гормона – вполне нормальное явление. Самые высокие показатели ЛГ наблюдаются в середине менструального цикла. Это необходимо, чтобы произошла овуляция с образованием желтого тела, которое начинает активно продуцировать прогестерон.
Повышение уровня лютеинизирующего гормона сохраняется на очень высоком уровне (в 10 раз превышающий норму) сохраняется еще сутки после овуляции.
Кроме периода овуляции, уровень гормона может быть повышен в следующих случаях:
- поликистоз или истощение яичников;
- опухоли в гипофизе;
- почечная недостаточность,
- эндометриоз;
- стрессовые ситуации;
- строгие диеты, сопряженные с активным занятием спортом.
У мужчин гормональные колебания отсутствуют, поэтому, если анализы на ЛГ показывают его повышение, дело может быть в следующем:
- хроническая почечная недостаточность;
- стресс;
- опухолевые процессы в гипофизе;
- голодание;
- чрезмерные физические нагрузки.
Лютеинизирующий гормон бывает повышенным у мужчин в возрасте 60–65 лет. Это считается нормой.
Пониженный уровень ЛГ
Отклонение от нормы показателей лютеинизирующего гормона в сторону понижения у мужчин и женщин имеет как общие, так и специфические причины.
У представителей обоих полов спровоцировать снижение ЛГ могут:
- ожирение;
- синдромы Шихана и Денни — Морфана с нарушением секреторной функции гипофиза;
- болезнь Симмондса;
- курение;
- оперативное вмешательство;
- нарушения активности гипофиза и гипоталамуса;
- прием некоторых лекарств, в том числе бромокриптина, кетоконазола, налоксона, фенитоина, тамоксифена, спиронолактона.
Помимо этого у женщин ЛГ понижается во время вынашивания ребенка. Спровоцировать такую ситуацию может недостаточность лютеиновой фазы, увеличение пролактина в крови, прекращение менструаций после установления цикла (вторичная гипоталамическая аменорея). У мужчин недостаток гормона провоцирует недостаточная выработка сперматозоидов и бесплодие.
Как сдавать анализ на ЛГ?
Если доктор назначил анализ крови на содержание лютеинизирующего гормона, важно правильно к нему подготовиться. Необходимо за трое суток исключить серьезные физические нагрузки, сдавать кровь натощак, за час до сдачи анализа прекратить курить. Мужчинам можно сдавать анализ в любой день, а вот женщинам лучше выбирать с 3 по 8 или с 19 по 21 день менструального цикла. А при необходимости выявить период овуляции кровь сдают в любой день между 8 и 18 днями до начала месячных.
Обычно врач рекомендует сдать анализ на лютеинизирующий гормон в следующих случаях:
Пониженный или повышенный уровень ЛГ может быть нормой или сигналом о серьезных заболеваниях. Расшифровать результаты и при необходимости назначить лечение может только квалифицированный врач.
Читайте также:

