Причины полипов в желчном пузыре паразиты
Обновлено: 24.04.2024
а) Определение:
• Полиповидное (или на широком основании) объемное образование в слизистой оболочке желчного пузыря, выбухающее в его просвет
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Фиксированное гиперэхогенное образование, выбухающее из слизистой оболочки желчного пузыря в его просвет, не дающее задней акустической тени
• Локализация:
о Просвет желчного пузыря
• Морфология:
о Образование располагается на ножке или на широком основании
2. Рекомендации по визуализации:
• Лучший диагностический метод:
о УЗИ, эндоскопическая ультрасонография
3. КТ признаки полипа желчного пузыря:
• На КТ визуализация полипов затруднена из-за низкого пространственного разрешения:
о При компьютерной томографии размер полипа недооценивается по сравнению с УЗИ
• Полипы лучше визуализируются на КТ с контрастным усилением, т. к. имеют кровоснабжение:
о Характеризуются вариабельным накоплением контраста
о Не существует достоверных доказательств того, что картина контрастного усиления полипа позволяет сделать вывод о его злокачественности
• Вероятные признаки злокачественности: большие размеры полипа и нечеткость его контуров
• КТ применима для местного стадирования (метастатическое поражение лимфоузлов, инвазия печени, метастазы) при наличии крупных полипов с высоким риском злокачественности
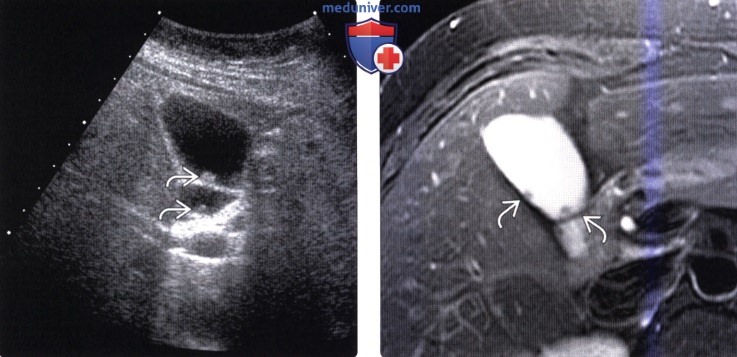
(Слева) На сонограмме у мужчины 43 лет визуализируются два мелких полипа в желчном пузыре. Оценка подвижности при исследовании в реальном времени помогает отличить полипы от небольших камней, не дающих акустической тени, и сладжа.
(Справа) На аксиальной Т2 ВИ FS МР томограмме у этого же пациента визуализируются два полипа, которые были обнаружены случайно два года назад и оставались стабильными в течение этого времени. Несмотря на то, что мелкие полипы редко являются злокачественными, при их обнаружении обычно назначается УЗИ в динамике. Продолжительность наблюдения и интервал между сонографическими исследованиями четко не определены.
5. Радионуклидная диагностика:
• ПЭТ/КТ:
о Рак желчного пузыря интенсивно накапливает ФДГ по сравнению с печенью
о Некоторые исследования подтверждают роль ПЭТ в стратификации риска злокачественности полипов размерами 10-20 мм
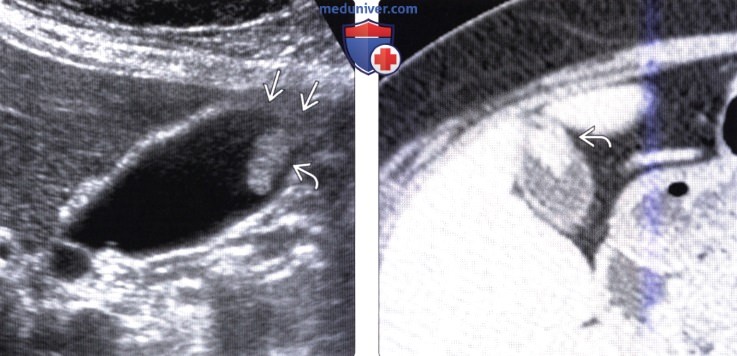
(Слева) На сонограмме у женщины 55 лет в области дна желчного пузыря визуализируется полип размером 1,8 см. Потеря отражающей способности прилежащих отделов стенки желчного пузыря позволяет заподозрить неопластическую природу полипа. Эти изменения, а также размер полипа послужили поводом для выполнения элективной холецистэктомии, при которой подтвердился солитарный полип большого размера.
(Справа) На аксиальной КТ с контрастным усилением у этой же пациентки в дне желчного пузыря визуализируется объемное образование, накапливающее контраст. Отсутствие признаков трансмуральной инвазии позволяет выполнить лапараскопическую (а не открытую) холецистэктомию.
в) Дифференциальная диагностика полипа желчного пузыря:
1. Опухолевидный сладж:
• Ограниченное полиповидное или опухолевидное скопление холестерина или кристаллов кальция билирубината
• Сладж не дает акустической тени, кровоток при цветовой допплерографии отсутствует
• Смещается со сменой положения пациента при исследовании
3. Полиповидный рак желчного пузыря:
• Имеет больший размер по сравнению с аденомой, часто >15 мм
• В случае инвазии стенки может приводить к снижению ее отражающей способности на ограниченном участке
• Цветовая допплерография позволяет обнаружить признаки наличия кровотока в образовании
• Вызывает лимфаденопатию ворот печени и/или прямую инвазию печени
• Часто обнаруживается совместно с желчными камнями
4. Метастазы в желчном пузыре:
• Чаще всего-метастазы меланомы
• Полиповидное образование желчного пузыря в сочетании с метастазами в других органах
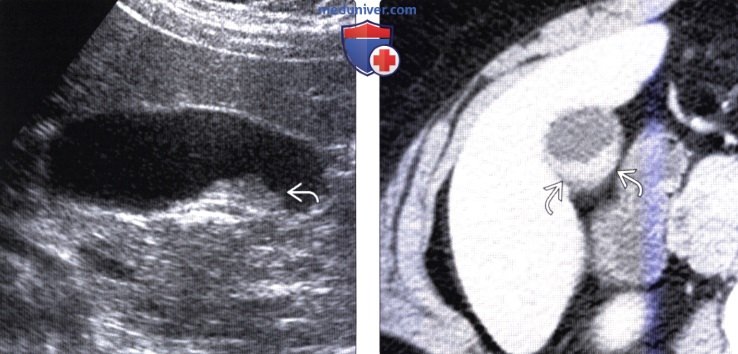
(Слева) На сонограмме у женщины 55 лет с жалобами на боль в правом подреберье визуализируется полиповидное образование с широким основанием, размером 2 см. Наличие симптоматики, размер и конфигурация полипа послужили поводом для лапароскопической холецистэктомии.
(Справа) На аксиальной КТ с контрастным усилением у этой же пациентки определяется утолщение стенки желчного пузыря на ограниченном участке при отсутствии явного трансмурального поражения. При патоморфологическом исследовании подтвердилась инвазивная аденокарцинома желчного пузыря. Случайно выявленная на ранних стадиях аденокарцинома часто выглядит как полип на широком основании при лучевых методах исследования.
г) Патология:
1. Общая характеристика:
• Этиология:
о Неизвестна
• Генетические нарушения:
о Имеется связь между аденомами желчного пузыря и семейным аденоматозным полипозом, синдромом Пейтца-Егерса
3. Микроскопия:
• Аденомы могут быть тубулярными, папиллярными, тубулярно-папиллярными:
о Чаще всего встречаются тубулярные аденомы:
- Образованы пилорическими железами или железами интестинального типа, покрыты холангиоцитами
• Холестериновые полипы образованы слоями макрофагов, нагруженных липидами, покрыты неизмененной слизистой оболочкой желчного пузыря
г) Клинические особенности:
1. Проявления полипа желчного пузыря:
• Наиболее частые признаки/симптомы:
о В большинстве случаев полипы не обусловливают появление симптоматики
• Другие признаки/симптомы:
о Обсуждается вопрос о связи полипов желчного пузыря с хронической диспепсией
о Холестериновые полипы могут отделяться от стенки и вести себя подобно камням:
- Могут приводить к возникновению желчной колики, развитию обструкции, панкреатита
о Лабораторные данные: раковый эмбриональный антиген и СА 19-9 не имеют значения в дифференциальной диагностике доброкачественных и злокачественных полипов
2. Демография:
• Эпидемиология:
о Распространенность различается в зависимости от половых и возрастных особенностей обследуемых групп населения:
- 1,5-5% при УЗИ органов брюшной полости
- 0,005-13,8% при исследовании желчного пузыря после холецистэктомии
о Отсутствует достоверная взаимосвязь с возрастом, полом или наличием ожирения
о В одном из исследований была обнаружена обратная зависимость между конкрементами и полипами желчного пузыря
- Полипы сложнее визуализировать при наличии конкрементов
3. Течение и прогноз:
• Развитие полипов и варианты ведения пациентов являются предметами споров, однозначного результата на данный момент не получено
• При крупном проспективном исследовании случайно обнаруженных полипов размером меньше 10 мм не было обнаружено изменений размеров в течение двух и пяти лет
• В ретроспективном исследовании только в 1% случаев из 346 случайно выявленных полипов было выявлено увеличение размеров: ни один из полипов • Факторы риска злокачественности:
о К предполагаемым факторам риска злокачественного новообразования относятся: возраст старше 60 лет, наличие желчных конкрементов, сочетанный первичный склерозирующий холангит (ПСХ):
- Другие подозрительные изменения: неравномерное утолщение стенки желчного пузыря, полипы на широком основании
о Размер полипа является наиболее приемлемым показателем злокачественности:
- Все полипы размером > 20 мм являются злокачественными (инвазивный рак или дисплазия высокой степени)
- 43-77% полипов размером 10-20 мм - злокачественные
- 94% доброкачественных полипов - Пороговое значение размера, позволяющее разграничить доброкачественные и злокачественные полипы, согласно старым исследованиям, составляет 10 мм; тем не менее, на основании некоторых других исследований выдвигаются предложения уменьшить пороговое значение до 6 мм, чтобы добиться стопроцентной чувствительности, пусть даже ценой снижения специфичности
о Обнадеживающие признаки: стабильность во времени, множественность полипов, наличие ножки
д) Диагностическая памятка. Следует учесть:
• Размер - наиболее важный параметр, позволяющий предположить злокачественную опухоль
• Несмотря на то, что риск злокачественности малых полипов (меньше 6 мм) ничтожно мал, некоторые руководства до сих пор рекомендуют УЗИ для оценки их изменений со временем
е) Список использованной литературы:
1. Wiles R et al: Growth rate and malignant potential of small gallbladder polyps - Systematic review of evidence. Surgeon. 12(4):221-226, 2014
Что такое холецистит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, хирурга со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Хронический холецистит — это воспаление желчного пузыря, длящееся более полугода и характеризующееся изменением свойств желчи, дисфункцией желчных протоков и образованием конкрементов (камней). [1]
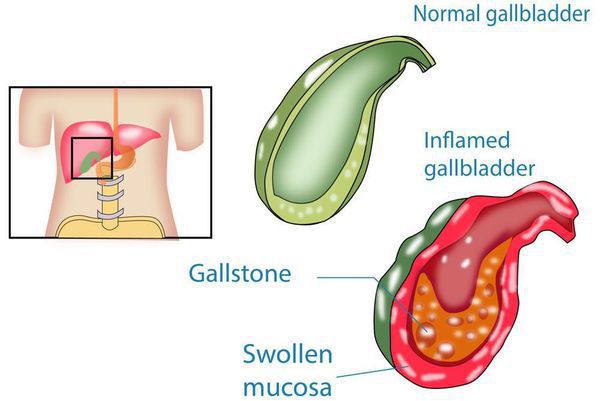
Формирование нерастворимых образований в системе выведения желчи является длительным процессом. Оно чаще протекает у женщин. Это связывают с определёнными особенностями желчных кислот, а также обмена холестерина, которые взаимосвязаны с женскими половыми гормонами — эстрогенами и прогестероном.
Существует несколько этиопатологических факторов, при которых повышается риск развития желчнокаменной болезни. К ним относятся:
- пол — как уже отмечалось, чаще возникает у женщин;
- генетическая предрасположенность — появляются особенности метаболизма соединений, которые являются структурной основой камней;
- систематическое нарушение диеты;
- хронический процесс воспаления, протекающий в желчном пузыре и протоках;
- нарушение процесса выхода желчи на фоне развития дискинезии структур и путей. [2]
Главными причинами хронического холецистита нужно считать:
- длительно существующее нарушение диеты (более шести месяцев), тонуса сфинктеров желчевыводящих путей и физико-химических свойств желчи с образованием конкрементов (в 90% случаев);
- инфицирование желчи и/или желчного пузыря патогенной (шигеллами и сальмонеллами) или условно-патогенной микрофлорой (кишечной палочкой, стрептококками и стафилококками), а также паразитами (аскаридами, лямблиями и другими);
- наличие в анамнезе двух и более приступов острого холецистита (боли в правом подреберье, нарушение пищеварения, повышение температуры тела и другие симптомы), неоднократно купированные консервативной терапией.
Кроме того, причиной хронического холецистита могут быть токсины и генерализованные аллергические реакции. [3] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронического холецистита
Главенствующим синдромом по праву нужно назвать болевой. Пациент чаще всего чувствует боль в области правого подреберья (иногда в эпигастрии — области желудка). Она может быть как незначительной тянущей, так и сильной с чувством жжения и распирания. Те же ощущения могут локализоваться в области надплечья и/или во всей верхней конечности справа, правой половине шеи и нижней челюсти. Обострение может длиться от 20 минут до 5-6 часов. Боль появляется не сама по себе, а после воздействия вышеописанных провоцирующих факторов.
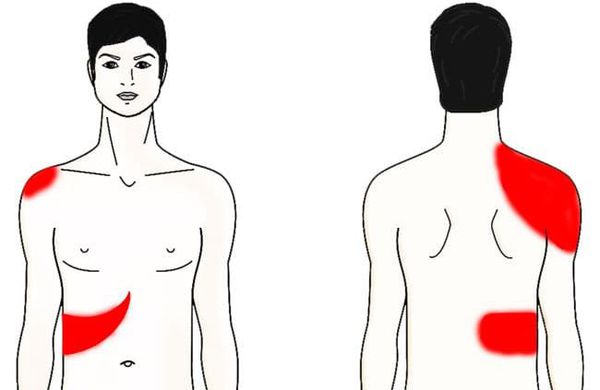
Следующим немаловажным синдромом является диспепсический — нарушение пищеварения. К наиболее частым проявлениям последнего стоит отнести диарею (частый жидкий стул), тошноту, рвоту с примесью желчи, нарушение (снижение) аппетита, вздутие живота.
Интоксикационный синдром характеризуется резким и значительным повышением температуры тела (до 39-40 о С), ознобом, потливостью и выраженной слабостью.
Вегетативная дисфункция также может сопутствовать обострению хронического холецистита, проявляясь эмоциональной нестабильностью, приступами сердцебиения, лабильностью артериального давления, раздражительностью и т.д.
У 10-20% пациентов с некалькулёзным (бескаменным) хроническим холециститом симптоматика может сильно варьировать и проявляться следующими признаками:
- боли в области сердца;
- нарушение сердечного ритма;
- затруднение глотания;
- боли по ходу всего пищевода и/или по всей области живота с метеоризмом и/или запорами.
Если говорить об обострении калькулёзного хронического холецистита, то следует отметить желтушный синдром:
- желтушность кожных покровов;
- иктеричность склер;
- потемнение мочи;
- обесцвечивание кала.
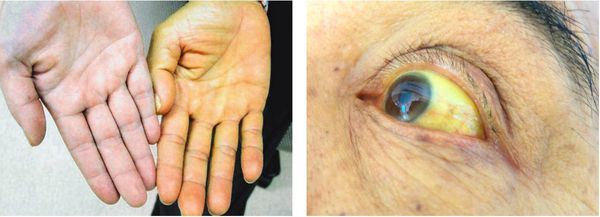
Этому способствует закрытие (обтурация) желчных протоков камнями, ранее находящимися и сформированными в желчном пузыре — так называемая "механическая желтуха". [5]
Патогенез хронического холецистита
Развитие хронического холецистита начинается задолго до появления первых симптомов. Этиологические факторы воздействуют комплексно и длительно. Главным, как говорилось выше, является неправильное питание. Именно оно способствует формированию холестероза желчного пузыря (появлению холестериновых полосок/бляшек в его стенке), которые впоследствии перерастают в полипы и/или конкременты.
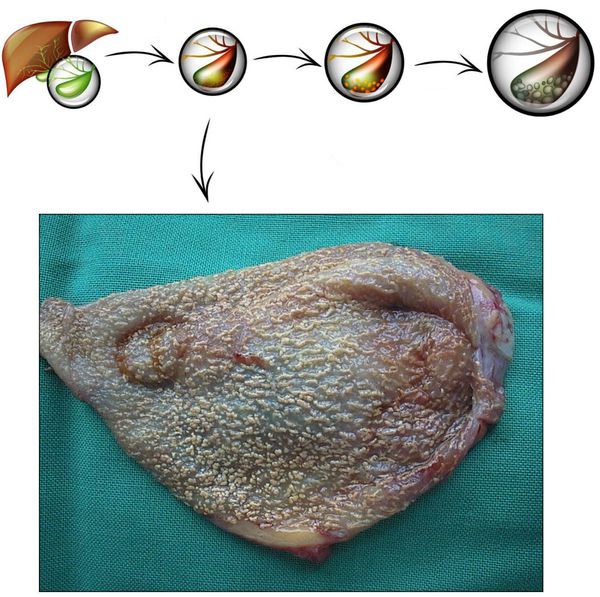
После этого и параллельно этому происходит нарушение тонуса стенки желчного пузыря и дисфункция сфинктерного аппарата желчевыводящих путей, по причине чего желчь застаивается, чем усугубляется формирование камней и диспепсия.
Симптомы хронического холецистита начинают проявляться при чрезмерном повреждении стенки желчного пузыря камнями (или обтурации желчных протоков конкрементами) и инфицировании желчи. Параллельно происходит изменение физико-химических свойств и биохимического состава желчи (дисхолии и дискринии), а также снижается внешнесекреторная функция печени вследствие угнетения активности клеток печени, что также усугубляет уже сформированные дисхолию и дискринию. [6]
Пути попадания патогенной флоры в желчный пузырь:
- энтерогенный — из кишечника при нарушениях моторики сфинктера Одди и повышении внутрикишечного давления (кишечная непроходимость);
- гематогенный — через кровь при хронических инфекционных (гнойных) заболеваниях различных органов и систем;
- лимфогенный — через лимфатические сосуды, по путям оттока лимфы от органов брюшной полости.
Классификация и стадии развития хронического холецистита
В Международной классификации болезней (МКБ-10) хронический холецистит кодируется как К81.1.
Главенствующим признаком, которым можно охарактеризовать и классифицировать хронический холецистит, конечно же, является наличие или отсутствие конкрементов (камней) в желчном пузыре. В связи с этим выделяют:
- калькулёзный холецистит;
- некалькулёзный (бескаменный) холецистит (здесь преобладают воспалительные явления и/или моторно-тонические расстройства желчного пузыря и его протоков).
Как уже отмечалось ранее, 85-95% людей (чаще всего женщины 40-60 лет), страдающих хроническим холециститом, имеют камни в жёлчном пузыре (т.е. больны хроническим калькулёзным холециститом). Образование конкрементов может быть либо первичным (при изменении физико-химических свойств желчи), либо вторичным (после первичного инфицирования желчи и развития воспаления). [5] [6]
Если говорить о причинном факторе воспалительного процесса, нужно выделить следующие формы заболевания (по частоте встречаемости):
- бактериальный;
- вирусный;
- паразитарный;
- аллергический;
- иммуногенный (немикробный);
- ферментативный;
- неясного происхождения (идиопатический).
Течение воспалительного процесса также бывает неодинаковым и зависит от многих факторов, включая индивидуальные особенности каждого организма. В связи с этим выделяют четыре типа хронического холецистита:
- редко рецидивирующий (один приступ в год или реже);
- часто рецидивирующий (более двух приступов в год);
- монотонный (латентный, субклинический);
- атипичный (не входящий ни в одну из вышеописанных категорий).
Фазы воспаления значительно разнятся между собой, каждый пациент это может почувствовать на себе:
- обострение (яркая клиническая картина, выраженность всех симптомов);
- затихающее обострение;
- ремиссия (стойкая, нестойкая).
Тяжесть течения основного заболевания и каждого из обострений тоже может варьироваться:
- лёгкая форма;
- средняя форма;
- тяжёлая форма;
- с осложнениями и без.
Осложнения хронического холецистита
Холецистит хронической формы развивается длительное время и его обострение происходит "не на ровном месте". Что же способствует этому обострению? В первую очередь неправильное питание: чрезмерное употребление жирной, жареной, солёной пищи, алкоголя и, как ни странно, даже голод приводят к застою и повышенной вероятности инфицирования желчи. Именно эти факторы являются главной причиной обострения и развития осложнений. Также к причинам обострения можно отнести пожилой возраст, хронические заболевания ЖКТ, дисфункцию желчных путей, хронический стресс, наличие камней в желчном пузыре и даже генетическую предрасположенность.
Однако обострение хронического холецистита (имеется ввиду желчная колика) является лишь звеном в развитии таких грозных осложнений, как:
- холедохолитиаз — закупорка конкрементом общего желчного протока, образованного соединением пузырного и общего печёночного желчных протоков, с формированием механической желтухи;
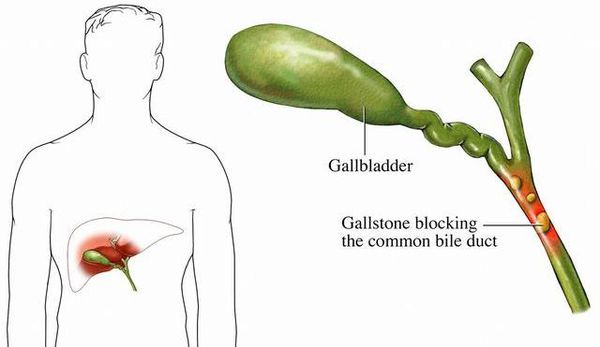
- деструкция стенки желчного пузыря с угрозой перфорации (вследствие повреждения желчного пузыря камнями и/или пролежнями от последних);
- холецистопанкреатит — формирование воспаления не только в желчном пузыре, но и в поджелудочной железе вследствие нарушения тонуса сфинктера Одди и/или закупоркой его камнем и невозможностью поступления панкреатического и желчного соков в двенадцатиперстную кишку;
- холангит — воспаление общего желчного протока с расширением последнего и возможным развитием гнойного процесса;
- водянка желчного пузыря (при длительно существующем заболевании в латентной форме, с редкими рецидивами лёгкой/стёртой формы и сохранении окклюзии пузырного протока);
- пузырно-кишечные свищи — формирование соустья между желчным пузырём и кишечником по причине длительно существующего воспаления в первом и прилегании этих органов друг к другу;
- абсцесс печени и подпечёночного пространства;
- рак желчного пузыря. [8]
Диагностика хронического холецистита
В связи с большим количеством возможных грозных осложнений хронического холецистита очень важно как можно раньше распознать болезнь самому и подтвердить в медицинском учреждении наличие данного заболевания.
Обследование начинается с осмотра пациента врачом-хирургом: обращается внимание на наличие желтушности кожных покровов, иктеричность склер, вынужденное положение больного в связи с выраженным болевым и интоксикационным синдромами и т.д.). Затем осмотр продолжается опросом пациента и пальпацией брюшной стенки: уточняются данные о соблюдении диеты, особенности и локализация болевого синдрома, определяются симптомы Мерфи, Мюсси и Шоффара (болезненные ощущения при определённых способах "прощупывания"), характерные для воспаления желчного пузыря.
В общем анализе крови можно проследить признаки неспецифического воспаления: увеличенная скорость оседания эритроцитов (СОЭ) и увеличенное количество лейкоцитов (лейкоцитоз) со сдвигом формулы влево.
Биохимический анализ крови может выявить повышение активности ферментов печени, а именно АЛаТ, АСаТ, ГГТП и щелочной фосфатазы.
Более подробную информацию для постановки диагноза хронического холецистита можно получить, конечно же, с помощью визуализирующих методик:
1. УЗИ органов брюшной полости (гепатобилиарной зоны) — определяется размер желчного пузыря, толщина его стенки, наличие деформации и конкрементов в просвете, расширенные внутри- и внепечёночные желчные протоки, различные нарушения моторики.
2. Холецистография и холеграфия — рентгенконтрастные исследования желчного пузыря и его протоков. За 12-16 часов до обследования пациент принимает контрастное вещество перорально (обычно накануне вечером). Выполняется несколько снимков в разных проекциях, после чего обследуемый получает желчегонный завтрак (яичные желтки и сливочное масло), и спустя 20 минут также выполняется несколько снимков. Производятся эти исследования с целью определения положения, формы, величины и смещаемости желчного пузыря, способности концентрации и выталкивания желчи (моторики).
3. Дуоденальное зондирование проводится с целью взятия пробы желчи, определения флоры и её чувствительности к антибиотикам для адекватного лечения. [9]
Лечение хронического холецистита
Лечение хронического холецистита может быть как консервативным, так и хирургическим.
В связи с тем, что 85-95% больных хроническим холециститом имеют калькулёзную (каменную форму) заболевания, с чем и связано развитие грозных осложнений, удаление желчного пузыря является единственно возможным и самым эффективным способом профилактики последних.
Операция при холецистите
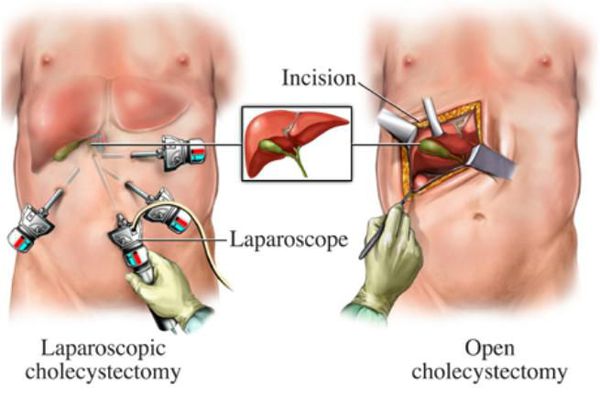
Оперативное лечение хронического холецистита (холецистэктомия) является плановой операцией, а в случае тяжёлого обострения — экстренной или даже операцией "по жизненным показаниям". В зависимости от тяжести течения заболевания, её длительности, количества рецидивов, их интенсивности и состояния пациента удаление желчного пузыря может осуществляться несколькими методиками:
- классическая холецистэтомия (через разрез передней брюшной стенки длиной около 15 см в правом подреберье);
- мини-холецистэктомия (разрез в правом подреберье длиной 4-6 см);
- лапароскопическая холецистэктомия (с использованием лапароскопического инструментария, т.е. через "проколы" — четыре разреза размером по 5-10 мм);
- мини-лапароскопическая холецистэктомия (три прокола размером по 3-5 мм) — используется в редких случаях при крайней необходимости достижения максимального косметического эффекта.
Реабилитация после холецистэктомии
После удаления желчного пузыря пациенту необходимо регулярно посещать врача в течение следующих трёх месяцев, на 3–6–12 месяц нужно сдавать анализы крови и проходить УЗИ органов брюшной полости. Также следует принимать желчегонные препараты, питаться небольшими порциями 3–5 раз в сутки и исключить жирную пищу. Если не перестроить питание, агрессивная желчь, которая течёт в кишечник, повышает риски рака прямой кишки.
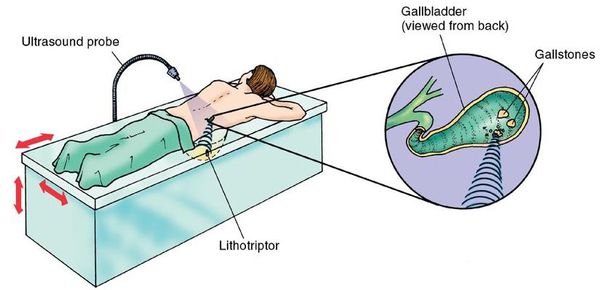
Ультразвуковая литотрипсия
При противопоказаниях к операции или при нежелании пациента оперироваться можно воспользоваться нехирургическим методом дробления камней — ультразвуковой литотрипсией. Однако измельчение и выведение камней не является излечением, и в 95-100% случаев конкременты формируются повторно через некоторое время.
Медикаментозная терапия
В период обострения применяются обезболивающие (нестрероидные противовоспалительные средства — НПВС) и спазмолитические препараты для снятия спазма мускулатуры желчного пузыря и его протоков.
Профилактику инфицирования и санацию очага проводят антибиотикотерапией (цефалоспорины). Дезинтоксикацию осуществляется при помощи растворов глюкозы и хлорида натрия. Также необходимо лечение диспепсического синдрома: обычно для этого используются ферментные препараты. [10]
Диета
Когда заболевание находится в стадии ремиссии, необходимо строгое соблюдать диету: отказаться от острой, жирной и жаренной пищи.
Физиотерапия и народные методы лечения
Пациенты, страдающие хроническим бескаменным холециститом, лечатся у гастроэнтеролога. Возможно проведение физиотерапии (электрофорез, грязелечение, рефлексотерапия, пребывание на бальнеологических курортах) и фитотерапии (приём отваров тысячелистника, пижмы, крушины).
Лечебная гимнастика при холецистите
Убедительных доказательств о пользе специальной гимнастики при лечении или для профилактики холецистита не существует. Более того, использование лечебной гимнастики может быть опасным. Чаще заболевание встречается в виде хронического калькулёзного холецистита, физическая нагрузка в таком случае может привести к осложнениям, таким как механическая желтуха. Пациенту вполне достаточно снизить вес и заниматься обычной лечебной физкультурой.
Прогноз. Профилактика
Нарушение диеты в повседневной жизни встречается сплошь и рядом, поэтому формирование конкрементов в желчном пузыре не является чем-то удивительным. Вероятность проявления симптомов и осложнений от образования камней в желчном пузыре на самом деле низкая. Очень часто камни в желчном пузыре обнаруживаются при обследовании пациентов с другими патологиями ЖКТ и других органов и систем.
Практически все пациенты, перенёсшие удаление желчного пузыря, больше никогда не испытывают симптомов, если только последние не были вызваны исключительно камнями в желчном пузыре.
Профилактические мероприятия не могут дать 100% гарантию предотвращения развития болезни, но значительно снизят риски её возникновения. Первично, конечно же, необходимо пропагандирование здорового образа жизни:
- соблюдение диеты;
- отказ от пристрастия к перееданию, жирной, острой и жареной пищи;
- ограничение или полный отказ от алкоголя;
- регулярные занятия физической культурой.
Нужно стремиться максимально избегать стрессов, недосыпаний, длительных и частых периодов голода.
Для профилактики обострений уже поставленного диагноза хронического холецистита необходимо:
- строжайшее соблюдение диеты и правил дробного питания;
- избегание гиподинамии, стрессов и тяжёлой физической нагрузки;
- два раза в год наблюдения у хирурга;
- не избегать санаторно-курортного лечения. [11]
ЭРХПГ, КТ, МРТ, УЗИ признаки паразитов желчных протоков и протока поджелудочной железы
а) Определение:
• Поражение желчных протоков, протока поджелудочной железы, обусловленное паразитарными инфекциями (например, аскаридозом, клонорхозом, эхинококкозом, фасциолезом)
б) Визуализация:
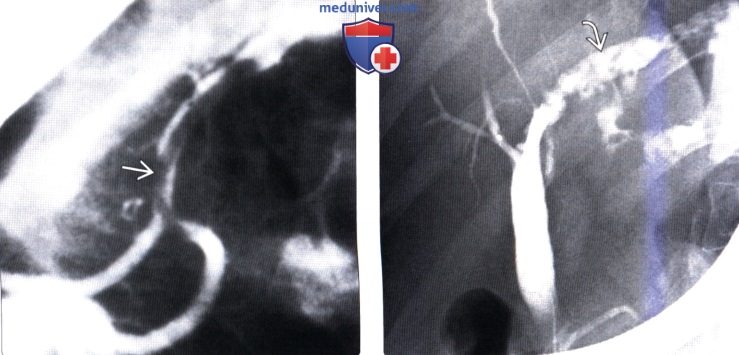
(Слева) На рентгенограмме (ЭРХПГ) визуализируется аскарида в главном панкреатическом протоке, поражение которого происходит значительно реже по сравнению с желчными протоками, скорее всего, из-за его относительно небольшого диаметра. Воспаление поджелудочной железы может быть обусловлено паразитарной инвазией панкреатического протока или желчных протоков.
(Справа) На рентгенограмме (ЭРХПГ) определяется расширение левого печеночного протока с наличием множественных дефектов наполнения, обусловленных трематодами. Вытянутая форма дефектов больше характерна для трематод в просвете внутрипеченочного протока, чем для конкрементов.
5. Рентгенография:
• ЭРХПГ: дефекты наполнения линейной, эллиптической или округлой формы в расширенных желчных протоках или панкреатическом протоке
в) Дифференциальная диагностика паразитов желчных протоков и протоков поджелудочной железы:
1. Бактериальный холангит:
• Пиогенная инфекция желчных протоков, обусловленная их обструкцией
• Расширение желчных протоков, утолщение и интенсивное контрастное усиление их стенок, а также неравномерное накопление контраста в паренхиме печени
2. Рецидивирующий пиогенный холангит:
• Заболевание, проявляющееся формированием пигментных кон крементов во всех отделах билиарного дерева, множественными стриктурами желчных протоков, а также повторяющимися эпизодами холангита
• Практически во всех случаях возникает у людей родом из Юго-Восточной Азии
• Непропорциональное расширение центральных внутрипеченочных и внепеченочных желчных протоков, а также наличие камней в их просвете
• Может быть обусловлен паразитарной инвазией (аскаридоз, клонорхоз) или бактериальной инфекцией желчных протоков
4. Холангиокарцинома:
• Опухоль желчных протоков с характерным отсроченным контрастным усилением при многофазных исследованиях
• Холангиокарцинома чаще всего приводит к расширению желчных протоков, атрофии печени в периферических отделах по отношению к опухоли, а также ретракции капсулы печени
• Опухоль с преобладающим внутрипротоковым типом роста больше напоминает объемное образование (и имеет инфильтративный характер) по сравнению с паразитами
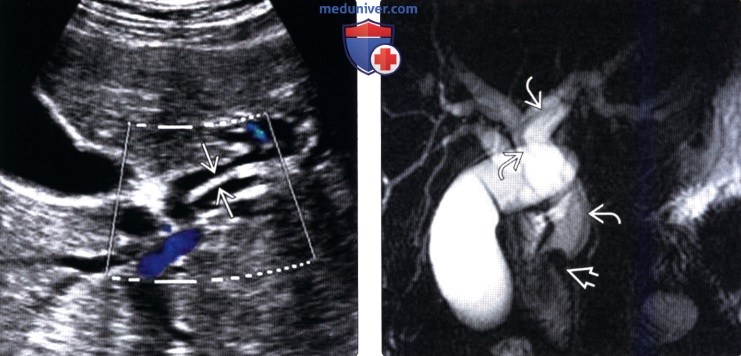
(Слева) На сонограмме (цветовая допплерография) у пациента с лихорадкой и желтухой в расширенном левом печеночном протоке определяется эхогенный дефект наполнения вытянутой формы, обусловленный наличием паразитического червя.
(Справа) На корональной МРХПГ у этого же пациента определяется расширение внутри- и внепеченоч-ных желчных протоков; в левом общем печеночном протоке (и вплоть до дистальных отделов общего желчного протока) виден дефект наполнения (аскарида). Дефект наполнения в дистальных отделах общего желчного протока, как выяснилось в конечном итоге, был обусловлен холангиокарциномой - известным осложнением аскаридоза.
г) Патология. Общая характеристика:
• Этиология:
о Аскаридоз: попадание в пищеварительный тракт яиц, из которых в тонкой кишке вылупляются личинки:
- Проникновение личинок через слизистую оболочку кишечника в циркуляторное русло → миграция в легкие
- Инвазия альвеол → восходящее поражение трахеобронхиального дерева → проглатывание → созревание взрослых особей в тонкой кишке
о Клонорхоз: попадание трематод в пищеварительный тракт с сырой пресноводной рыбой → разрушение оболочки метацеркария в двенадцатиперстной кишке — миграция в фатерову ампулу и восходящее поражение желчных протоков
- Трематоды могут существовать в желчных протоках (обычно малого и среднего размера) на протяжении 15-20 лет
о Эхинококкоз: промежуточный хозяин-овца, окончательный хозяин-собака:
- Проглатывание яиц — попадание паразитов в печень по системе воротной вены
- Личиночная стадия эхинококкоза: гидатидная киста
- Гидатидная киста часто сообщается с малыми желчными протоками
- Явный прорыв кисты в желчные протоки возникает в 5-15% случаев
о Фасциолез: попадание в пищеварительный тракт человека зараженного водяного кресса или употребление контаминированной воды с цистами личинок → пенетрация личинками стенки двенадцатиперстной кишки → выход личинок в брюшную полость → пенетрация глиссоновой капсулы и проникновение в паренхиму печени:
- В конечном счете паразиты попадают в желчные протоки и могут существовать в их просвете в течение многих лет
• Сопутствующие патологические изменения:
о При клонорхозе и аскаридозе в 6-8 раз повышается риск возникновения холангиокарциномы
о Клонорхоз очень часто сочетается с рецидивирующим пиогенным холангитом
д) Клинические особенности:
1. Проявления паразитов желчных протоков и протоков поджелудочной железы:
• Наиболее частые признаки/симптомы:
о Бессимптомное течение у пациентов с заболеванием легкой степени тяжести, низкой паразитарной нагрузкой
о Боль в правом подреберье (симптомы напоминают желчную колику):
- Лихорадка, лейкоцитоз, сепсис позволяют заподозрить острый холангит, острый холецистит, абсцесс печени
о Снижение веса, диарея, желтуха, отсутствие желания принимать пищу, учащенное сердцебиение
о Обструкция тонкой кишки (часто возникает при аскаридозе, особенно если аскариды находятся в дистальных отделах подвздошной кишки)
2. Демография:
• Возраст:
о Аскаридоз чаще встречается у детей, тем не менее, поражение печени и билиарной системы больше типично для взрослых, поскольку желчные протоки детей могут оказаться слишком маленькими для проникновения паразитов
о Возбудители клонорхоза могут существовать в желчных протоках до 25 лет, симптомы возникают чаще у пожилых пациентов по мере нарастания тяжести заболевания (паразитарной нагрузки) со временем
о Фасциолез чаще всего поражает детей младшего возраста
• Пол:
о Аскаридоз печени и желчных протоков чаще встречается у женщин (3:1)
• Эпидемиология:
о Аскаридоз-превалирующая гельминтная инфекция в мире:
- Заражены, предположительно, 33% населения земного шара
- Заболевание больше всего распространено в тропических странах (Южная Азия, Юго-Восточная Азия) в связи с неправильным питанием и загрязнением питьевой воды неочищенными сточными водами, а также использованием содержимого канализации в качестве удобрения
о Клонорхоз - заболевание, эндемичное для Азии; в странах Запада случаи клонорхоза связаны с путешествиями и иммиграцией:
- Более чем в 80% случаев заболевание обнаруживается в Китае
о Эхинококковая инфекция (Echinococcus granulosus) эндемична для слабо развитых пастбищных регионов (Средиземноморья, Африки, Южной Америки)
о Фасциолез встречается в регионах с развитым овцеводством (обычно с умеренным климатом), в т.ч. в Южной Америке, Европе, Китае, Африке, на Ближнем Востоке
3. Течение и прогноз:
• На ранних стадиях заболевание может проткать бессимптомно, поскольку для возникновения симптоматики необходима высокая паразитарная нагрузка
• Осложнения обычно связаны с тяжелым течением заболевания и включают в себя острый холангит, острый холецистит, абсцесс печени, острый панкреатит
4. Лечение:
• Антигельминтные препараты: празиквантел (умеренно эффективен при клонорхозе, эффективность лечения составляет 20% при разовом приеме); альбендазол больше эффективен для лечения аскаридоза; триклабендазол-высокоэффективный препарат для лечения фасциолеза
• Для пациентов с признаками острого холангита, с недостаточным ответом на медикаментозную терапию, может потребоваться эндоскопическая экстракция паразитов или декомпрессия/стентирование желчных протоков:
о При вовлечении желчного пузыря, как правило, требуется холецистэктомия
• Резекция печени и билиарное стентирование в случае гидатидной кисты (при билиарной инвазии/разрыве)
е) Список использованной литературы:
1. Das АК: Hepatic and biliary ascariasis. J Glob Infect Dis. 6(2):65-72, 2014
Полипы желчного пузыря — это истинные доброкачественные опухоли или псевдоопухолевые образования, происходящие из желчнопузырного эпителия. Почти в 2/3 случаев течение бессимптомное. Могут проявляться тупыми болями или коликами в области правого подреберья, диспепсией, прогрессирующим ухудшением общего самочувствия. Диагностируются с помощью сонографии желчного пузыря, РХПГ, дуоденального зондирования, анализа желчи, гистологического исследования. Для консервативной терапии псевдополипов применяют антибиотики, холеретики, холекинетики, спазмолитики, хено- и урсодезоксихолевую кислоту. Истинные полипы удаляют в ходе открытой или лапароскопической холецистэктомии.
МКБ-10
Общие сведения
Распространенность желчнопузырных полипов в популяции составляет 1,5-9,5%. У женщин полипоз желчного пузыря встречается в 4 раза чаще, чем у мужчин. Истинные и псевдополипы, растущие в просвет желчного пузыря, обычно выявляют после 30-35 лет, у детей полиповидные образования возникают редко. У пациентов мужского пола преобладает полипозный холестероз, у женщин относительно чаще возникают аденоматозные и папилломатозные разрастания. Актуальность своевременного обнаружения полипов, определения их морфологического типа и выбора оптимальной врачебной тактики обусловлена длительным бессимптомным течением заболевания и высоким риском озлокачествления истинных новообразований.

Причины
Желчнопузырный полипоз является полиэтиологическим заболеванием, преимущественно связан с воздействием различных раздражающих факторов на слизистую желчного пузыря. У части пациентов болезнь имеет генетическое происхождение. Специалисты в сфере современной гастроэнтерологии и гепатологии выделяют три основных группы причин, способствующих образованию полипов желчного пузыря:
- Отягощенная наследственность и дисэмбриогенез. Риск формирования полипозных образований повышается при наличии в роду желчнопузырного полипоза. Обычно наследуются аденомы и папилломы желчного пузыря. Определенную роль могут играть внутриутробные мутации генов, возникающие под влиянием вирусов, радиации, эмбрио- и фетотоксических химических веществ.
- Гепатобилиарная патология. Чаще всего полипы образуются на фоне хронического холецистита, сопровождающегося застоем желчи, утолщением и деформацией стенки, персистенцией в полости желчного пузыря патогенных и условно-патогенных инфекционных агентов. Развитию заболевания также способствуют холангиты, холецистохолангиты, дискинезия желчевыводящих путей.
- Метаболические расстройства. При нарушениях липидного обмена и повышении сывороточной концентрации холестерина в стенках желчного пузыря образуются холестериновые псевдополипы. Отложение избытка холестерина в желчнопузырной слизистой также возможно при повышении его содержания в желчи у больных с ЖКБ, описторхозом и другими глистными инвазиями.
Патогенез
Механизм формирования полипов желчного пузыря определяется типом объемных образований и причинами, вызвавшими заболевание. Патогенез истинных доброкачественных опухолей (полипов, аденом) предположительно основан на нарушении механизмов, которые контролируют деление, рост, запрограммированную смерть призматических и базальных желчнопузырных эпителиоцитов. Результатом эпителиальной гиперплазии становится образование медленно растущих аденоматозных и папилломатозных полипов без признаков клеточной атипии.
Воспалительные псевдополипы являются гранулемами, возникшими в результате пролиферации и трансформации фагоцитирующих клеток. Псевдоопухолевое образование формируется поэтапно с инфильтрацией слизистого слоя желчного пузыря юными моноцитарными фагоцитами, которые созревают в макрофаги и впоследствии преобразуются в эпителиоидные клетки. Развитие холестериновых опухолевидных образований основано на отложении под эпителиальной оболочкой избытка холестерина, который со временем может кальцинироваться.
Классификация
Систематизация клинических форм заболевания проводится с учетом расположения полипов, их количества и морфологических особенностей. Полипозные разрастания бывают единичными и множественными. По локализации различают малосимптомные полипы тела, дна желчного пузыря и клинически выраженные полипообразные разрастания шейки органа, пузырного протока. С учетом гистологического строения выделяют:
- Холестериновые псевдополипы — опухолевидные образования, представленные отложениями холестерина под желчнопузырной слизистой оболочкой. По разным данным, встречаются в 87-95%, могут рассасываться после проведения консервативной терапии.
- Воспалительные псевдополипы — гранулематозные разрастания эпителиального слоя в результате скопления фагоцитирующих клеток и реактивной гиперплазии эпителия. Возможен регресс после проведения противовоспалительной терапии.
- Истинные полипы — аденомы, образованные гиперплазированным железистым эпителием, и папилломы, представленные сосочковидными разрастаниями. При маленьких опухолях рекомендовано наблюдение, большие и быстро увеличивающиеся полипы подлежат удалению вместе с желчным пузырем.
Симптомы
Заболевание длительное время может протекать без клинических проявлений. Выраженность симптоматики в основном зависит от локализации полипов желчного пузыря. Чаще всего единственным признаком болезни являются периодические тупые боли в правом подреберье, возникающие независимо от приема пищи. Реже пациенты жалуются на интенсивную болезненность в проекции органа, усиливающуюся после физических нагрузок или употребления жирных блюд. У части больных возможно возникновение сильных приступообразных болей, напоминающих желчную колику.
При желчнопузырных полипах также наблюдаются диспепсические расстройства: горечь во рту, отрыжка, тошнота. Иногда наблюдается рвота с примесью желчи. При длительном течении болезни отмечается ухудшение общего состояния: снижение аппетита, постоянная слабость, уменьшение толерантности к физическим нагрузкам. При локализации полипов в области шейки желчного пузыря симптоматика может напоминать острый холецистит – резкие боли сопровождаются повышением температуры тела, тошнотой и рвотой.
Осложнения
Обтурация желчного пузыря полипами способствует нарушению оттока желчи и активному размножению патогенной микрофлоры, инфицированию содержимого органа, развитию острого холангита и холецистита. Без лечения такое состояние может спровоцировать возникновение эмпиемы желчного пузыря, его перфорацию с выходом гноя в полость брюшины и билиарным перитонитом. Сопутствующее увеличение давления в холедохе сопровождается забрасыванием желчи в общий панкреатический проток, что повышает вероятность хронического панкреатита.
Полипозные образования могут увеличиваться в размерах и закупоривать общий желчный проток, что приводит к механической желтухе. При этом у пациентов возникает желтушное окрашивание склер и слизистых, кожный зуд, болезненность при пальпации печени. Попадание большого количества компонентов желчи в кровь (холемия) характеризуется эндотоксемическим синдромом, снижением фильтрационной способности почек и нарушением проницаемости гематоэнцефалического барьера. В 10-30% случаев истинные желчнопузырные полипы малигнизируются.
Диагностика
Постановка диагноза без данных инструментального обследования затруднена, поскольку желчнопузырный полипоз не имеет патогномоничных клинических симптомов. Заподозрить заболевание необходимо при наличии хронических жалоб со стороны билиарной системы и отсутствии характерных признаков ЖКБ. Наиболее информативными в диагностическом плане являются такие методы исследования, как:
- Ультразвуковое исследование желчного пузыря. Сонография — основной метод экспресс-диагностики заболевания. Во время УЗИ желчного пузыря выявляются округлые образования с четкими контурами, утолщение и отечность стенок органа. Метод не позволяет обнаружить полипы маленького размера (до 5 мм).
- РХПГ. Введение гибкого эндоскопа помогает оценить состояние сфинктера Одди, осмотреть крупные желчные протоки. При последующем выполнении ретроградной холангиопанкреатографии с заполнением билиарной системы контрастным веществом полипы визуализируются как округлые дефекты наполнения.
- Дуоденальное зондирование. Последовательный забор нескольких фракций желчи через зонд производится для оценки функционального состояния желчного пузыря. Небольшое количество желчи из порций В и С, получаемых при дуоденальном зондировании, используют для биохимического и бактериологического анализа.
- Исследование желчи. При осложнениях полипов повышается плотность желчи, реакция рН смещается в кислую сторону. Микроскопически определяется высокое содержание лейкоцитов, слизи и эпителиоцитов. Бакпосев подтверждает сопутствующий холецистит (прогностически значим уровень бактерий 107 КОЕ/мл).
- Гистологический анализ. Изучение тканевой структуры образований под микроскопом проводят после их хирургического или эндоскопического удаления для подтверждения доброкачественного характера заболевания. В ходе гистологического исследования уточняется морфологический тип полипа.
В общем анализе крови все показатели обычно в пределах нормы, в период обострения заболевания возможен умеренный лейкоцитоз. Характерные изменения в биохимическом анализе крови — повышение уровня трансаминаз (АСТ и АЛТ), незначительное снижение общего белка. При затруднениях в диагностике осуществляют КТ для детальной визуализации желчного пузыря.
В первую очередь полипы необходимо дифференцировать с хроническим холециститом. Основная диагностическая находка, которая свидетельствует в пользу полипоза, — выявление при ультразвуковом исследовании округлых образований в желчном пузыре. При обострении проводят дифференциальную диагностику с острой хирургической патологией. Обследованием пациента занимается врач-гастроэнтеролог, гепатолог, при неясной этиологии образований необходима консультация онколога.
Лечение полипов желчного пузыря
При выборе метода терапии учитывают тип объемного образования. Пациентам с воспалительными гранулематозными псевдополипами обычно рекомендовано медикаментозное лечение хронического холецистита с использованием антибиотиков, спазмолитиков, холеретиков и холекинетиков. При наличии наиболее распространенных холестериновых полипов эффективно назначение препаратов урсодезоксихолевой и хенодезоксихолевой кислоты, которые стимулируют образование желчи и улучшают ее качественный состав, способствуя растворению скоплений холестерина.
Консервативных методов лечения истинных желчнопузырных полипов не предложено. Больные с единичными доброкачественными опухолями размерами до 10 мм подлежат динамическому наблюдению с проведением УЗИ раз в полгода при выявлении образования на ножке и раз в квартал — при полипе с широким основанием. При обнаружении множественных новообразований без ножки, величине опухоли более 10 мм или ее увеличении более чем на 2 мм в год, показано удаление желчного пузыря. С учетом клинической ситуации выполняются:
- Малоинвазивные вмешательства. Наиболее часто проводится лапароскопическая холецистэктомия, минимизирующая травматические повреждения при удалении желчного пузыря вместе с полипами. В последние годы большой популярностью пользуется однопортовая SILS-холецистэктомия с доступом к органу через единственный мини-разрез в пупочной области.
- Классические операции. При сочетании истинных полипов с осложненной желчнокаменной болезнью или возникновении осложнений при лапароскопических вмешательствах показана открытая холецистэктомия. Пациентам с ранее перенесенными абдоминальными операциями, тяжелой сопутствующей патологией желчный пузырь может удаляться из мини-доступа.
Прогноз и профилактика
Исход болезни зависит от расположения и размеров полипов, а также от своевременности начатого лечения. У пациентов с единичными образованиями до 1 см в диаметре прогноз благоприятный. Прогностически неблагоприятным считается возраст старше 65 лет, множественные полипы шейки пузыря и желчевыводящего протока, наличие конкрементов. Меры специфической профилактики заболевания не разработаны. Для предупреждения осложнений необходимо тщательно обследовать больных с патологией билиарного тракта и проводить комплексное лечение.
1. Диагностика и лечение доброкачественных полиповидных образований желчного пузыря. Автореферат диссертации/ Выступец Б.В. – 2009.
2. Лечение полипов желчного пузыря/ Мундуков К.Ж.// Современные проблемы науки и образования. — 2013 — № 5.
3. Диагностика и лечение полипов желчного пузыря / Оморов Р.А., Мундуков К.Ж. // Вестник Алматинского государственного института усовершенствования врачей. – 2013 - №1.

Проанализировав патологии внутренних органов, можно сделать вывод, что болезни желчного пузыря занимают в этом списке достаточно существенное место. Однако существуют и такие заболевания, которые не обнаруживаются в течение продолжительного времени, даже если пациент и посещает профилактические осмотры. Среди таких можно выделить полипы в желчном пузыре – относительно часто встречающееся заболевание. По статистике, чаще всего оно диагностируется у женщин в возрасте после 30 лет. На фоне улучшения общего качества диагностики в последнее время этот диагноз врачи ставят нередко. Основная особенность этого заболевания – отсутствие выраженных клинических проявлений. В большинстве случаев больные с полипами жалуются на проявление болей разной интенсивности в правом подреберье. Если же к патологическому процессу присоединяется инфекция, то симптомы напоминают острый холецистит.
Код полипа желчного пузыря по МКБ-10 — K82 (другие болезни желчного пузыря). Что такое — полипы в желчном пузыре, опасно ли это, нужно ли удалять эти образования и какое лечение целесообразно в такой ситуации, речь пойдет в этой статье. Кроме того, в статье приведены мнения специалистов о том, чем опасен такой диагноз.
Патогенез
Желчный пузырь – это орган, который располагается рядом с печенью. Соответственно, печень синтезирует желчь, которая накапливается в желчном пузыре, а в процессе пищеварения – выделяется в тонкую кишку. Вследствие воздействия разнообразных факторов внутри желчного пузыря появляются патологические разрастания, называемые полипами. Практически в 90% случаев они являются безопасными. Однако в остальных случаях речь идет о так называемых истинных полипах, которые иногда могут быть злокачественными.
До сих пор неизвестно доподлинно, почему появляются полипы в желчном пузыре. Иногда такие образования имеют паразитарную природу. Если в протоках желчного пузыря селятся паразиты, червивая опухоль при ультразвуковом исследовании может определяться как полип. Развитие холестериновых полипов связано с накоплением холестерина.
Классификация
В зависимости от природы таких образований определяются следующие их разновидности:
По количеству разрастаний определяются:
Причины возникновения полипов в желчном пузыре
Чаще всего причины появления таких образований связаны с нарушением обменных процессов. Речь идет о липидном обмене, приводящем к увеличению показателей холестерина в крови. В итоге холестерин откладывается на стенках желчного пузыря, формируя ложные полипы.
Однако появление полипов могут определять и другие факторы:
- Наличие патологий желчного пузыря, связанных с воспалением. Часто полипы образуются у людей с хроническим холециститом, когда нарушается отток желчи в двенадцатиперстную кишку.
- Наследственный фактор.
- Аномалии генетического характера.
- Гипатобинарная патология, которая провоцирует дискинезию желчного пузыря.
- Неправильное и нерегулярное питание, злоупотребление пищей, содержащей большое количество холестерина.
Симптомы полипов желчного пузыря
Полипы в желчном пузыре проявляются неспецифичными симптомами. Очень часто у больных полностью отсутствуют какие-либо жалобы, а само образование обнаруживается случайно, при проведении профилактического обследования или УЗИ брюшной полости при диагностике других заболеваний. Такие исследования могут проводиться, если человек жалуется на ощущение тяжести, метеоризм, отрыжку и т. п.
Симптомы холестеринового полипа проявляются наряду с признаками других болезней. При этом наиболее опасно состояние, кода такие образования располагаются в шейке или протоках желчного пузыря. При такой локализации может нарушаться нормальный процесс оттока желчи, что приводит к развитию механической желтухи.
Таким образом, симптомами, которые указывают на это заболевание, могут быть следующие проявления:
- Желтуха, при которой визуально определяется пожелтение кожи. Это свидетельствует об увеличении уровня билирубинав организме.
- При механических препятствиях для нормального оттока желчи она может проникать в кровь. Как следствие, повышается давление, отмечается зуд кожи, тошнота и рвота.
- Спазмы печени – развиваются в области правого подреберья. Такой симптом характерен для полипов с длинными ножками. В таком состоянии могут проявляться очень сильные боли, поэтому требуется немедленное лечение.
В целом развитие таких образований может привести к нарушению работы печени, желчного пузыря, поджелудочной железы. Вследствие воспалительных процессов могут развиваться холецистит, панкреатит и соответствующие симптомы.
Анализы и диагностика
Основным методом диагностики болезни является ультразвуковое исследование. В желчном пузыре полип определяется как округлое или овальное образование.

Кроме того, при необходимости применяются другие исследования:
- Эндоскопическая ультрасонография (эндосонография) – дает возможность более точно узнать локализацию образования и его структуру.
- Магнитно-резонансная холангиография – исследование позволяет не только определить локализацию и особенности полипа, но и определить или исключить другие болезни желчного пузыря.
- Компьютерная томография – в процессе такого исследования можно, кроме прочего, дифференцировать объемные образования в печени.
Лечение полипов в желчном пузыре
Несмотря на особенности диагноза и жалобы пациента, что делать при полипах в желчном пузыре, определяет лечащий врач. Именно он принимает решение, целесообразно ли удалять образование или достаточно будет консервативного лечения. Тактика лечения зависит от размеров образовани1, их локализации, симптомов болезни. Но в любом случае изначально следует скорректировать диету, практикуя дробное питание и потребляя продукты, которые легко усваиваются.
Если размер полипа меньше 10 мм, и у него есть ножка, то в течение двух лет пациент должен проходить контрольную проверку один раз в полгода, после чего практикуются ежегодные исследования. Если образование увеличивается, его удаляют.
При отсутствии ножки исследования проводят один раз в три месяца, так как в данном случае риск развития злокачественного процесса выше. Через два года действовать необходимо аналогично.
Читайте также:

