Прием детей с туберкулезной интоксикацией
Обновлено: 24.04.2024
Предупреждение заражения туберкулезом детей и подростков является одной из важнейших задач здравоохранения. Приоритетом должна стать вакцинопрофилактика и своевременное раннее выявление туберкулезного процесса с использованием инновационного диагностическ
Prevention of tuberculosis infection in children and teenagers is one of the most important tasks of public health. Vaccine prophylaxis and timely early reveal of tubercular process using an innovative diagnostic method Diaskintest, must become a priority.
Заболеваемость детей туберкулезом считается важным прогностическим эпидемиологическим показателем, отражающим общую эпидемическую ситуацию по туберкулезу в регионе. Это связано с тем, что туберкулез у детей возникает чаще всего непосредственно после контакта с источником инфекции [1].
Проведенный анализ эпидемиологических показателей по туберкулезу (источники: государственные формы РФ № 8 и № 33, население — формы № 1 и № 4) в период с 1992 по 2001 гг. в целом по Российской Федерации показал рост регистрируемой заболеваемости туберкулезом детей в возрасте 0–14 лет более чем вдвое (с 9,4 до 19,1 на 100 тыс. детского населения). В последующие пять лет показатель заболеваемости практически перестал меняться, отмечались лишь небольшие колебания в пределах 16,2–16,4 на 100 тыс. в пределах 95-процентного доверительного интервала. В 2008 г. заболеваемость туберкулезом в России снизилась до 15,3 на 100 тыс. населения, а затем снова стабилизировалась на уровне 14,7–15,3 на 100 тыс. детей. За последние два года было отмечено стабильное увеличение показателя регистрируемой заболеваемости детей туберкулезом с 14,6 в 2009 г. до 16,3 на 100 тыс. детей в 2011 г. (3545 впервые выявленных детей в возрасте 0–14 лет). Доля детей младше 14 лет в структуре показателя заболеваемости всего населения (форма № 8 гос. статистики РФ) снизилась от 3,8% (1999 г.) до 2,7% в 2009 г. и до 3,2% в 2011 г. Заболеваемость детей в возрасте 15–17 лет регистрируется более достоверно, чем детей младше 14 лет, поскольку у первых преобладают выраженные формы туберкулеза, сопровождающиеся значительными рентгенологическими изменениями и бактериовыделением. Значительная часть подростков проходит профилактические осмотры в связи с обучением в организованном коллективе и необходимостью определения пригодности к военной службе. У подростков, в отличие от детей в возрасте 0–14 лет, рост заболеваемости наблюдался до 2005 г. В период 2002–2005 гг. показатель заболеваемости подростков вырос с 32,7 до 40,5 на 100 тыс. населения, незначительно меняясь в пределах 95-процентных доверительных интервалов, и в 2011 г. заболеваемость подростков туберкулезом составила 30,9 на 100 тыс. населения. При анализе заболеваемости детей туберкулезом по федеральным округам отмечено, что на востоке страны, в Сибирском и Дальневосточном федеральных округах значение данного показателя почти вдвое выше, чем на Урале, в центральных, южных и западных субъектах Российской Федерации. Эти сведения еще раз подтверждают факт существенно более тревожной эпидемиологической ситуации по туберкулезу на востоке России, чем в других ее регионах [2].
Существенные различия в значениях показателя в субъектах РФ часто не могут быть объяснены течением эпидемического процесса и не связаны с социально-экономическими и климатогеографическими особенностями регионов, а определяются организационно-методическими характеристиками системы профилактических и лечебно-диагностических мероприятий, проводимых среди детско-подросткового населения, что подтверждается изучением структуры впервые выявленного туберкулеза.
Такая же тенденция к снижению выявляемости заболевания наблюдается у детей с поражениями периферических лимфатических узлов — с 168 больных в 1997 г. до 68 чел. в 2011 г., что свидетельствует о снижении количества профилактических осмотров детей из групп риска по заболеванию данной локализации.
На этом фоне продолжает увеличиваться число детей с костно-суставным туберкулезом — 127 детей в 2011 г. против 98 чел. в 1997 г. В целом в 2011 г. среди детей младше 14 лет, больных внелегочным туберкулезом, преобладает костно-суставной туберкулез (40,2%). Данная форма туберкулеза в 80% случаев отмечена в возрасте до года, что можно объяснить БЦЖ-этиологией (БЦЖ — бацилла Кальметта–Герена (Bacillus Calmette–Guerin, BCG; Mycobacterium bovis BCG) процесса (поствакцинальные БЦЖ-оститы, не подтвержденные бактериологически и не идентифицированные БЦЖ штаммы Mycobacterium tuberculosis (МБТ)).
Отсутствие роста тяжелых генерализованных форм туберкулеза и туберкулезного менингита у малышей, признанного индикатора эффективности вакцинации, показывает высокое качество профилактических мероприятий в данной возрастной группе. Согласно статистическим показателям, после снижения случаев туберкулезного менингита в 2005–2006 гг., последние четыре года частота данной патологии сохраняется примерно на одном и том же уровне (в 1997 г. — 38 случаев, в 2005 г. — 27 случаев, в 2006–2010 гг. — 20–23 случая).
Смертность от туберкулеза у детей крайне низка: она составляет в последние годы около 0,08 на 100 тыс. детского населения (13 случаев по РФ в 2011 г.).
Таким образом, структура и локализация туберкулеза у детей существенно отличаются в разных возрастных группах, при этом структура впервые выявленного туберкулеза отражает работу органов здравоохранения в регионах по профилактике и раннему выявлению заболевания. Все вышеизложенное обосновывает необходимость поиска новых подходов в работе фтизиатров в данном направлении.
В Российской Федерации в течение многих десятилетий проводится большая планомерная работа по предупреждению туберкулеза у детей. Разработана и применяется целая система противотуберкулезных мероприятий. Оказание противотуберкулезной помощи детям и подросткам имеет главным образом профилактическое направление — предупреждение заражения туберкулезом, своевременное выявление впервые инфицированных, диспансерное наблюдение детей и подростков с повышенным риском заболевания туберкулезом и больных туберкулезом с целью предупреждения развития болезни. Изучение влияния факторов риска на общий показатель заболеваемости детей туберкулезом позволило нам выявить определенные закономерности, которые вызывают особую тревогу.
В целом в противотуберкулезных учреждениях на конец 2011 г. наблюдалось 630 496 детей и подростков из всех групп риска по заболеванию туберкулезом (IV и VI группы диспансерного учета (ГДУ)), или 24 ребенка младше 17 лет среди каждой тысячи детей данного возраста (2,4% населения данного возраста). Несмотря на большие материальные затраты государства на работу с данной группой населения, заболело туберкулезом 1315 детей и подростков, что составило 211,5 чел. на 100 тыс. среднегодовой численности контингентов рассматриваемых ГДУ. За последние годы в России сохраняется высокая заболеваемость детей из туберкулезных очагов, которая достигла 546,2 случая к 2011 г. (1/10 от всех заболевших детей). Показатель заболеваемости детей из контактов с бактериовыделителями в 2011 г. превысил заболеваемость в этих возрастных группах в целом по Российской Федерации в 30 раз, подростков — в 25 раз. Высокая заболеваемость детей и подростков из туберкулезных очагов должна настораживать фтизиатров и требовать пересмотра подходов к методике проведения профилактических мероприятий в этой группе лиц.
Первичное инфицирование детей микобактериями туберкулеза отражается в численности VIA ГДУ. Ежегодная доля выявления таких детей составляет чуть более 1% населения в возрасте 0–17 лет (1,2% в 2011 г.). Важной причиной развития туберкулеза в данной группе диспансерного учета служит неэффективная химиопрофилактика. Как правило, химиопрофилактика проводится одним противотуберкулезным препаратом амбулаторно и в короткие сроки, что оказывается недостаточным для предотвращения развития туберкулезного процесса — наступает лишь отграничение специфического воспаления с формированием мелких кальцинатов.
Особенность детского организма заключается в возможности самопроизвольного излечения от туберкулеза путем отграничения очага воспаления с последующим формированием на месте поражения петрификатов или фиброза окружающей ткани. Данный исход туберкулеза наиболее часто наблюдается при поражении лимфатических узлов, печени и селезенки. Дети с остаточными посттуберкулезными изменениями выявляются при рентгенологическом обследовании по поводу положительной чувствительности к туберкулину на 2 ТЕ (туберкулиновые единицы) или другой патологии. По этой причине о качестве диагностической работы среди детско-подросткового населения в Российской Федерации можно судить на основе сведений о доле детей в возрасте 0–17 лет, взятых на учет в IIIA ГДУ по отношению ко всем впервые выявленным детям и подросткам. В целом по стране ежегодно регистрируется около 1 тыс. детей младше 14 лет с остаточными посттуберкулезными изменениями. Только в 2011 г. выявлено 1355 детей с туберкулезом в фазе обратного развития, при этом доля взятых на учет в IIIА ГДУ по отношению к впервые выявленным детям последние два года изменяется в пределах 23–25%. Заметим, что если туберкулезный процесс выявлять своевременно, то официальные статистические показатели заболеваемости детей туберкулезом в РФ увеличатся почти на треть. Самоизлечение от туберкулеза с формированием кальцинатов и рубцовых изменений в очаге поражения часто является неполноценным. У детей сохраняются признаки туберкулезной интоксикации, что может быть одной из причин развития вторичного туберкулеза в подростковом периоде и у лиц молодого возраста. В будущем у таких пациентов возможна реактивация процесса (особенно в подростковом и молодом возрасте), требующая хирургического лечения путем удаления больших остаточных посттуберкулезных изменений.
Острой проблемой в стране является ВИЧ-инфекция. К сожалению, в современных условиях мы не можем защитить ребенка как от инфицирования ВИЧ, так и от последующего заболевания туберкулезом. Если еще 10 лет назад данная сочетанная патология встречалась в единичных случаях, то в настоящее время она диагностируется значительно чаще: только в 2011 г. выявлен 101 ребенок.
Из изложенного следует, что туберкулез у детей и особенно подростков является серьезной проблемой в РФ. Сохраняющиеся высокие показатели заболеваемости в группах риска по туберкулезу требуют пересмотра существующих принципов проведения профилактических мероприятий и серьезной коррекции всей системы противотуберкулезной помощи детям и подросткам.
Основным методом специфической профилактики туберкулеза является иммунизация вакцинами БЦЖ и БЦЖ-М.
По данным Роспотребнадзора охват иммунизацией БЦЖ новорожденных детей в Российской Федерации в 2010 г. составил 93%, всего вакцинировано 1 625 791 детей в возрасте 1 года. Наиболее низкий охват вакцинацией БЦЖ отмечался в Москве (77%), Санкт-Петербурге (80%) и Республике Ингушетия (82%). Первой ревакцинацией было охвачено только 18% детей в возрасте 7 лет, а второй ревакцинацией — 8%. Представленные данные показывают, что иммунизация детей вакциной БЦЖ в целом по Российской Федерации проводится удовлетворительно. Достаточный охват вакцинацией новорожденных позволяет защитить детей от тяжелых генерализованных форм заболевания и смертности малышей от туберкулеза. Крайне низкий охват ревакцинациями БЦЖ обоснован высоким уровнем инфицированности МБТ и необходимостью усиления работы по выявлению наиболее угрожаемой группы населения и проведения в этой группе качественных профилактических мероприятий, позволяющих защитить от развития локального туберкулезного процесса. Одна из проблем иммунизации вакциной БЦЖ — риск возникновения поствакцинных осложнений. Вакцины БЦЖ и БЦЖ-М, как любая живая вакцина, могут вызывать туберкулезный процесс как в месте введения вакцины, так и в виде генерализованных форм заболевания. Дети с осложненным течением вакцинации БЦЖ получают лечение противотуберкулезными препаратами и должны наблюдаться у фтизиатра. Дети с развившимися поствакцинными осложнениями с 2005 г. наблюдаются в V ГДУ. В 2011 г. было впервые взято на учет 607 детей с осложненным течением вакцинации БЦЖ, из них в возрасте 0–14 лет — 589, а в возрасте 15–17 лет — 15 чел. Тяжелые осложнения вакцинации БЦЖ (генерализованная и диссеминированная БЦЖ-инфекция, требующая лечения в условиях стационара) имели место у 159 детей и, как правило, связаны с нарушениями в иммунной системе организма ребенка.
Таким образом, проблема осложнений при вакцинопрофилактике туберкулеза остается актуальной до настоящего времени и требует дальнейшего изучения, но это не является поводом для пересмотра политики в области первичной вакцинации БЦЖ.
В последние десятилетия туберкулинодиагностика является основным методом массового скринингового обследования детей и подростков на туберкулез для выявления специфической сенсибилизации организма. В целом по Российской Федерации на 2011 г. методом туберкулинодиагностики было обследовано около 91,2% детей в возрасте 0–14 лет. В среднем по России эффективность туберкулинодиагностики как метода выявления туберкулеза у детей в возрасте 0–14 лет составила 0,1 выявленных больных туберкулезом на 1 тыс. обследованных детей. Несмотря на достаточно хороший охват детского населения с помощью туберкулинодиагностики выявляется чуть меньше половины (48,1%) детей младше 17 лет. Ежегодно в стране на учет в противотуберкулезные диспансеры (ПТД) по VI группе берется до полумиллиона детей, которые получают профилактическое лечение. Однако, несмотря на затраченные государственные ресурсы, показатель заболеваемости в данной когорте превышает общую заболеваемость детей в 5 раз (в 2011 г. заболеваемость детей в VI группе учета ПТД составила 240 на 100 тыс. соответствующей группы). Столь низкая эффективность метода туберкулинодиагностики требует разработки показаний для дифференцированного его использования при профилактических осмотрах либо поиска новых путей для выявления больных туберкулезом детей.
Заключение
Проведенный анализ эпидемической ситуации в стране показал, что туберкулез у детей и особенно подростков является серьезной проблемой. Туберкулез у детей в XXI веке отличается от подобных проблем в предыдущие годы и требует пересмотра общепринятых мероприятий как в общей педиатрической службе, так и у фтизиатров. Учитывая существующие приоритеты в работе с детским населением, важен дифференцированный подход в работе фтизиопедиатрической и общей лечебной служб в вопросах профилактики и раннего выявления заболевания.
Сегодня закладывается здоровье нации, связанное с туберкулезом, на несколько поколений вперед. Поэтому предупреждение заражения туберкулезом детей и подростков является одной из важнейших задач здравоохранения и государства. В этой связи необходимо разработать соответствующие проекты, направленные на предупреждение заражения туберкулезом и на улучшение диспансерного наблюдения детей и подростков.
Приоритетом должна стать вакцинопрофилактика у неинфицированных МБТ в раннем возрасте и своевременное раннее выявление туберкулезного процесса с использованием инновационного диагностического метода Диаскинтест, а также полноценное профилактическое лечение детей при подтверждении активной туберкулезной инфекции.
Для совершенствования профилактических мероприятий важной задачей специалистов по детскому туберкулезу является защита ребенка от больных заразными формами туберкулеза, поэтому необходимо изменить систему изоляции больного на период лечения и улучшение системы профилактического лечения ребенка из групп риска в условиях санаторно-оздоровительных учреждений.
Литература
- Аксенова В. А. Инфицированность и заболеваемость туберкулезом детей как показатель общей эпидемиологической ситуации по туберкулезу в России // Проблемы туб. 2002. № 1. С. 6–9.
- Туберкулез в Российской Федерации. Аналитический обзор статистических показателей по туберкулезу, используемых в Российской Федерации. 2011. С. 223.
- Arend S. A., Franken W. P., Aggerbeck H. et al. Double-blind randomized Plhase I study comparing rdESAT-6 to tuberculin as skin test reagent in the diagnosis of tuberculosis infection // Tuberculosis. 2008. V. 88. P. 249–261.
- Brosch, R., Gordon S. V., Billault A., Gamier T., Eiglmeier K., Soravito C., Barrel B. G., Cole S. T. Use of Mycobacterium tuberculosis H37 Rv bacterial artificial chromosome library for genome mapping, sequencing, and comparative genomics // Infect. Immun. 1998. V. 66. Р. 2221–2229.
- Harboe M., Oettinger T., Wiker H. G., Rosenkrands I., Andersen P. Evidence for occurrence of the ESAT-6 protein in Mycobacterium tuberculosis and virulent Mycobacterium bovis and for its absence in Myco-bacteriuin bovis BCG // Infect. Immun. 1996. V. 64. Р. 16–22.
- Dfel P., Nienhaus A., Loddenkemper R. Cost effectiveness of interferon-gamma release assay screening for latent tuberculosis infection treatment in Germane // Chest. 2007. V. 131. P. 1424–1434.
В. А. Аксенова, доктор медицинских наук, профессор
Т. А. Севастьянова, кандидат медицинских наук
НИИ фтизиопульмонологии ГОУ ВПО Первого МГМУ им. И. М. Сеченова, Москва
Туберкулез у детей – специфическое инфекционно-воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
МКБ-10
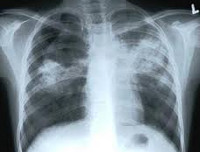
Общие сведения

Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков и т. п. Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод.
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети:
- не получившие вакцинацию БЦЖ в период новорождённости;
- ВИЧ-инфицированные;
- длительно получающие лечение гормонами, цитостатиками, антибиотиками;
- проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях;
- часто болеющие дети;
- страдающие сахарным диабетом и др.
В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах. Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Патогенез
Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II.Туберкулезное поражение органов дыхания у детей:
- первичный туберкулезный комплекс
- туберкулезный бронхоаденит (туберкулез внутригрудных лимфатических узлов)
- туберкулез легких (милиарный, диссеминированный, инфильтративный, очаговый, кавернозный, фиброзно-кавернозный, цирротический, туберкулема)
- туберкулезный плеврит
- туберкулез трахеи, туберкулез бронхов, верхних дыхательных путей и др.
III.Туберкулез других локализаций у детей:
- туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит)
- костно-суставной туберкулез
- туберкулез органов мочеполовой системы
- туберкулез кожи и подкожной клетчатки
- туберкулез кишечника, брюшины и брыжеечных лимфоузлов
- туберкулез периферических лимфоузлов
- туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит)
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. tuberculosis (БК+) и без выделения M. tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы туберкулеза у детей
Ранний период первичной туберкулезной инфекции
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб - переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Туберкулезная интоксикация детей и подростков
Представляет собой промежуточную форму между первичным инфицированием и развитием локального туберкулезного процесса, определяемого рентгенологическими и другими методами. Клиническое течение данной формы туберкулеза у детей характеризуется неспецифическими проявлениями: недомоганием, раздражительностью, ухудшением аппетита, головной болью, тахикардией, диспепсией, остановкой или снижением массы тела, склонностью к интеркуррентным заболеваниям (ОРВИ, бронхитам).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Первичный туберкулезный комплекс
Данная форма туберкулеза у детей характеризуется триадой признаков: развитием специфической реакции воспаления в очаге внедрения инфекции, лимфангитом и поражением региональных лимфоузлов. Развивается при сочетании массивности и высокой вирулентности туберкулезной инфекции со снижением иммунобиологических свойств организма. Первичный туберкулезный комплекс может локализоваться в легочной ткани (95%), кишечнике, реже – в коже, миндалинах, слизистой оболочке носа, в среднем ухе.
Заболевание может начинаться остро или подостро; маскироваться под грипп, острую пневмонию, плеврит либо протекать бессимптомно. Клинические проявления включают интоксикационный синдром, субфебрилитет, кашель, одышку. Изменения в первичном очаге проходят инфильтративную фазу, фазу рассасывания, уплотнения и кальцинации (формирования очага Гона).
Туберкулезный бронхоаденит
Бронхоаденит или туберкулез внутригрудных лимфатических узлов у детей протекает со специфическими изменениями лимфоузлов корня легкого и средостения. Частота этой клинической формы туберкулеза у детей достигает 75-80%.
Кроме субфебрилитета и симптомов интоксикации, у ребенка появляется боль между лопаток, коклюшеподобный или битональный кашель, экспираторный стридор, обусловленные сдавлением увеличенными внутригрудными лимфоузлами трахеи и бронхов. При осмотре обращает внимание расширение подкожной венозной сети в верхних отделах груди и спины.
Осложнениями туберкулезного бронхоаденита у детей могут являться эндобронхит, ателектазы или эмфизема легких. Данный клинический вариант туберкулеза у детей требует дифференциации с саркоидозом Бека, лимфогранулематозом, лимфосаркомой, неспецифическими воспалительными аденопатиями.
Диагностика
- Скрининг на туберкулез. В настоящее время для массового выявление туберкулеза среди детей в качестве основных скрининг-тестов используются проба Манту с 2 ТЕ и диаскин-тест. При желании родителей они могут быть заменены на исследования крови на туберкулез (T-spot, квантиферон-тест). В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
- Рентгенография грудной клетки. При различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости.
- Эндоскопия.Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
- Лабораторная диагностика. Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
- Специфическая диагностика. В условиях диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (повторная реакция Манту, проба Пирке, проба Коха).
Лечение туберкулеза у детей
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз и профилактика
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте (см. Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Туберкулез — инфекционное заболевание, вызываемое различными микобактериями (МБТ) — M.humanus, M.bovis, M.avium. Однако и другие виды микобактерий могут вызывать заболевание, которое принято называть микобактериозами. Микобактериоз может разв
 |
Туберкулез — инфекционное заболевание, вызываемое различными микобактериями (МБТ) — M.humanus, M.bovis, M.avium. Однако и другие виды микобактерий могут вызывать заболевание, которое принято называть микобактериозами. Микобактериоз может развиваться при заражении M.xenopi, M.kasasii, M.ulcerans и др.
Сегодня можно констатировать, что туберкулез поражает все слои общества, все возрастные группы и особенно опасен для детей первых трех лет жизни. По нашему мнению, при инфицировании ребенка на первом году жизни практически в 100% случаев развивается заболевание.
Наряду с ростом заболеваемости значительно возросло число осложненных форм туберкулеза у детей (особенно раннего возраста), что является следствием его поздней выявляемости.
Дети чаще всего заражаются микобактериями человеческого типа от взрослых членов семьи, обычно от близких родственников. В сельской местности, неблагополучной по туберкулезу крупного рогатого скота, происходит заражение младенцев от животных (употребление парного молока) микобактерией бычьего типа.
Преимущественно МБТ проникает в организм человека аэрогенным путем при ингаляции мельчайших капелек мокроты больного, выделяемых при кашле, чихании, разговоре. Гораздо реже отмечается инфицирование через высохшую мокроту. Возможно заражение алиментарным или контактным путями (через поврежденную кожу или слизистые оболочки). Крайне редко наблюдается внутриутробное заражение с развитием так называемого врожденного туберкулеза.
Наряду с перечисленными путями проникновения туберкулезной палочки в организм существует “ятрогенное” заражение в результате вакцинации и ревакцинации БЦЖ. Наши наблюдения за 420 детьми раннего возраста позволяют считать, что дальнейшее течение туберкулезной инфекции у детей раннего возраста и особенно первого года жизни обусловлено рядом факторов:
- социальным фактором;
- анатомо-физиологическими особенностями, характерными для данной возрастной группы;
- трудностями выявления и диагностики заболевания.
Анатомо-физиологические особенности, предполагающие и определяющие развитие и течение туберкулеза, заключаются в незрелости бронхолегочного аппарата, недифференцированности лимфатической системы, незрелости иммунной системы для локализации и уничтожения МБТ и в первую очередь реакции гиперчувствительности замедленного типа, превалировании экссудативно-альтеративного компонента в воспалительных реакциях. Существенную роль в этой возрастной группе играет склонность к частым острым респираторным инфекциям, развитию рахита и дефицита железа, аллергическая настроенность организма. Все это способствует возникновению тотального казеозного поражения внутригрудных лимфатических узлов, ранней лимфогематогенной диссеминации, быстрому прогрессированию процесса с развитием осложнений. Самоизлечение туберкулеза в этой возрастной группе, в отличие от других возрастных групп, наблюдается крайне редко. Известны лишь единичные случаи частичной регрессии процесса и переход его в хронически текущий первичный туберкулез с развитием обширных кальцинированных очагов в легких и лимфоузлах.
Диагностика туберкулеза в этом возрасте весьма затруднена, особенно на первом году жизни. Клинические проявления туберкулеза не имеют специфических черт, могут протекать под масками различных заболеваний — ОРВИ, бронхита, пневмонии и т. д. — или бессимптомно.
Туберкулинодиагностика на первом году жизни в массовом порядке еще не проводится. При проведении туберкулинодиагностики среди вакцинированных детей в первые 6-8 месяцев жизни возникают трудности в дифференциальной диагностике инфекционной и поствакцинальной аллергии. При инфицировании ребенка в первые дни и недели жизни идет параллельное формирование специфической аллергии. Только к концу первого года жизни и старше туберкулинодиагностика позволяет более четко констатировать инфекционный характер аллергии (формирование высокого уровня чувствительности к туберкулину или гиперэргическая реакция).
При генерализации туберкулезного процесса (милиарный туберкулез, туберкулезный менингит) в 30-50% формируется анергия к туберкулину. Незнание этого феномена нередко приводит к диагностическим ошибкам.
При проведении рентгенодиагностики можно столкнуться с рядом трудностей, которые обусловлены особенностями рентгеносимеотики неосложненного и осложненного первичного туберкулеза и с анатомо-физиологическими особенностями рентгенограммы органов грудной клетки ребенка первых лет жизни.
Особенности рентгеносимеотики определяются патофизиологическими механизмами первичного туберкулеза. Высокая реактивность тканей к микробактериям туберкулеза проявляется в виде обширных перифокальных реакций в легочной ткани, сегментарных и лобарных легочных поражений. Склонность к генерализации и лимфотропность приводит к увеличению внутригрудных лимфатических узлов.
Анатомо-физиологические особенности заключаются в том, что в малой по размерам грудной клетке ребенка относительно большое место занимает срединная тень, образуемая сердцем и сосудами, за которыми скрываются корни легких, особенно на первом году жизни. Большая вилочковая железа прикрывает зону верхнего средостения, что также затрудняет визуализацию внутригрудных лимфатических узлов. К тому же во время исследования маленький ребенок ведет себя беспокойно, и заставить его сделать глубокий вздох невозможно. Все это очень затрудняет диагностику поражения внутригрудных лимфатических узлов. В итоге рентгенологически локальный внутригрудной туберкулез подтверждается иногда лишь при динамическом наблюдении и целенаправленном рентгенотомографическом исследовании.
Бактериологические методы лечения в педиатрии, в отличие от терапии для взрослых, менее информативны, так как дети редко выделяют МБТ, да и получение мокроты представляет большие трудности.
Поэтому диагноз устанавливается на основании многих показателей: подробно собранный анамнез — сведения о вакцинации БЦЖ, контактах с больным туберкулезом, факторами риска по развитию туберкулеза; динамическое наблюдение за течением заболевания, рентгенотомографической картины; туберкулинодиагностика.
При развитии первичного туберкулеза у детей раннего возраста в 90-92% случаев диагностируется внутригрудной процесс.
Внутригрудной туберкулез проявляется в виде бронхоаденита — 89,3% и первичного туберкулезного комплекса соответственно — 10,7%. По результатам рентгенотомографического исследования бронхоаденит протекает преимущественно в виде туморозной и инфильтративной форм. Редко встречается “малая” форма (3,2%). При этом нередко поражаются все группы внутригрудных лимфатических узлов.
 |
Первичный туберкулезный комплекс характеризуется развитием воспалительных изменений в легочной ткани, поражением регионарных внутригрудных лимфатических узлов и лимфангитом. Легочный компонент у 96,6% детей локализуется в верхних долях (сегменты 2, 3, 4, 5), реже в зоне 6-го сегмента и крайне редко в сегментах 8, 9, 10, чаще справа, как правило в пределах одного или двух сегментов. В отличие от других возрастных групп у детей раннего возраста поражение лимфоузлов редко бывает регионарным, а характеризуется вовлечением нескольких, а то и всех групп внутригрудных лимфоузлов и зачастую по туморозному типу.
Туберкулезная интоксикация выявляется крайне редко, и при отсутствии локальных туберкулезных поражений требуется поиск других причин интоксикации.
Характерным проявлением туберкулезной инфекции в раннем детском возрасте является высокий удельный вес осложнений — 55,4%, а у детей первого года жизни частота осложнений доходит до 80%. В структуре осложнений наиболее часто встречаются бронхолегочные поражения — 55,6% (ателектатически-инфильтративный процесс в пределах одного или нескольких сегментов, доли или всего легкого), милиарный туберкулез — 19,3%, генерализованные формы — 13,9%, туберкулезный менингит (менингоэнцефалит) — 11,2%.
| Причинами эпидемиологического неблагополучия по туберкулезу являются ухудшение социально-экономических, экологических условий, снижение жизненного уровня населения, рост преступности (среди пребывающих в ИТУ туберкулез диагностируется в 42 раза чаще, чем в среднем по стране); рост числа людей без определенного места жительства и занятий; миграционные процессы (распространенность туберкулеза среди беженцев и вынужденных переселенцев — от 459 до 700 случаев на 100 тыс.) |
Развитие осложнений дает нередко более яркую клиническую картину, в отличие от неосложненных форм первичного туберкулеза, что в 38,4% случаев является поводом для госпитализации ребенка в общесоматический стационар и требует проведения дифференциальной диагностики. При этом необходимо отметить, что среди детей с осложненным течением первичного туберкулеза 70-72% — дети из семей мигрантов. Этот факт имеет важное значение в диагностике туберкулеза для врачей-педиатров соматических и инфекционных больниц.
Клинические проявления туберкулеза не имеют специфических черт. В 81,8% случаев туберкулез начинается постепенно [5]. Первые признаки заболевания проявляются в виде умеренно выраженных симптомов интоксикации: снижении аппетита, изменении поведения ребенка. При осмотре обращает внимание бледность кожных покровов, понижение массы тела, тургора, эластичности тканей, увеличение периферических лимфатических узлов. На ранних этапах можно выявить увеличение печени и селезенки, эпизодические подъемы температуры до субфебрильных цифр. В гемограмме отмечается гипохромная анемия, не поддающаяся лечению препаратами железа и коррекции питанием. В формуле крови при нормальном уровне лейкоцитов — нейтрофильный сдвиг с развитием лимфопении. С присоединением осложнений (милиарный туберкулез, менингит, бронхолегочные поражения) нарастает интоксикация, значительно снижается масса тела, температура становится субфебрильной-фебрильной, нарастает одышка, появляется непродуктивный кашель, а при менингите развивается менингеальная симптоматика.
Учитывая эти факторы, врач-педиатр может своевремено провести обязательный диагностический минимум для подтверждения или исключения специфического процесса.
| Классификация постпрививочных осложнений, предложенная в 1984 году Международным союзом по борьбе с туберкулезом ВОЗ; категории осложнений: |
| I — локальные кожные поражения (холодные абсцессы, язвы) II — персистирующая и диссеминированная БЦЖ-инфекция без летального исхода (волчанка, оститы и др.) III — диссеминированная БЦЖ-инфекция по типу генерализованного поражения с летальным исходом, которое отмечается при врожденном иммунодефиците IV — пост-БЦЖ синдром (проявления заболевания, возникшие вскоре после вакцинации БЦЖ, главным образом аллергического характера, узловатая эритема и т. д.) |
Более чем 37-летние результаты использования для вакцинации и ревакцинации внутрикожного введения БЦЖ, а затем и БЦЖ-М свидетельствуют о ее благоприятном влиянии на течение первичной туберкулезной инфекции у привитых. Противотуберкулезная вакцинация уменьшает развитие таких тяжелых форм заболевания, как милиарный туберкулез, туберкулезный менингит. Отмечено, что первичное инфицирование и первичные формы туберкулеза у вакцинированных при рождении детей по сравнению с невакцинированными протекают более доброкачественно, без осложнений и приводят к сравнительно быстрому благоприятному исходу [5]. Наряду с этим необходимо отметить два важных положения.
Первое — в условиях раннего инфицирования (первые дни и недели жизни ребенка) противотуберкулезная вакцинация, проведенная на четвертый—шестой день жизни, не может предупредить развитие туберкулеза и его осложнений, так как еще не сформировался поствакцинальный иммунитет. Отсюда следует вывод о необходимости обязательного обследования всех членов семьи перед выпиской ребенка из родильного дома, независимо от того, была проведена вакцинация в родильном доме или нет.
Второе — БЦЖ-инфекция. Частота поствакцинальных осложнений на отечественную вакцину БЦЖ — 0,02% после вакцинации и 0,003% — после ревакцинации [3]. После внедрения в практику вакцины БЦЖ-М частота осложнений уменьшилась до 0,004% к числу привитых новорожденных.
Проявления БЦЖ-инфекции также многообразны, как и проявления первичного туберкулеза, но в отличие от последних протекают менее агрессивно.
В большинстве случаев осложнения после вакцинации БЦЖ носят местный характер. Это подкожные холодные абсцессы; язвы величиной 10 мм и более в диаметре на месте внутрикожного введения вакцины; лимфадениты регионарных лимфатических узлов (подмышечные, шейные, над- и подключичные) при увеличении узла до 1,5 см и более в фазе инфильтрации, абсцедирования и кальцинации. Редко, но встречаются БЦЖ-оститы и диссеминированная БЦЖ-инфекция как следствие врожденного иммунодефицита (хроническая гранулематозная болезнь).
В условиях массовой вакцинации БЦЖ высокая частота поствакцинальных осложнений привела к тому, что довольно большое количество детей, в основном первого, реже второго года жизни требует длительного консервативного, а нередко и хирургического лечения.
Таким образом, в настоящее время в окружающей среде накоплен значительный резервуар туберкулезной инфекции. Туберкулез ведет себя агрессивно, поражая все возрастные и социальные группы населения. Наиболее негативно во всех своих проявлениях он действует на детей раннего возраста и особенно первого года жизни, приводя нередко к летальному исходу.
Литература
1. Аксенова В. А., Олянишин В. Н. Сборник резюме. Екатеринбург, 1997. № 186. С. 57.
2. Митинская Л. А. Противотуберкулезная вакцинация БЦЖ. М., 1975.
3. Митинская Л. А., Юхименко Н. В., Камаева В. Ф. Вакцинация БЦЖ и укороченные курсы лечения поствакцинальных осложнений с применением раствора рифампицина с димексидом. Педиатрия, 1986. № 6. С. 94-95.
4. Хоменко А. Г. Сборник резюме. Екатеринбург, 1997. С. 5-7.
5. Чугаев Ю. П. Диагностика и лечение туберкулеза у детей раннего возраста. Автореф. дис. док. мед. наук. М., 1988.
Эпидемическая ситуация, связанная с распространением туберкулеза в России, в настоящее время продолжает оставаться одной из важных социальных медицинских проблем, особенно в педиатрической практике.
Эпидемическая ситуация, связанная с распространением туберкулеза в России, в настоящее время продолжает оставаться одной из важных социальных медицинских проблем, особенно в педиатрической практике. Поэтому для детей, больных туберкулезом или входящих в группу риска, чрезвычайно важно проведение наряду с химиотерапией и химиопрофилактикой и комплексного этиопатогенетического лечения [2, 5, 7].
Среди многообразных нарушений физиологических процессов при туберкулезе — нарушение функции печени. При туберкулезе печень работает с большей перегрузкой, вследствие массового уничтожения микобактерий туберкулеза (МБТ) и нейтрализации продуктов их обмена. Под влиянием токсинов МБТ в большей или меньшей степени выявляются нарушения белкового, углеводного и ферментативного обмена.
Одним из грозных осложнений химиотерапии туберкулеза являются медикаментозные поражения печени. Известно, что основные противотуберкулезные препараты (ПТП) (изониазид, пиразинамид и рифампицин) обладают гепатотоксическим действием и приводят к развитию токсического гепатита, а при их комбинированном применении усиливается токсический эффект, который наиболее часто возникает при сочетании препаратов с рифампицином или его аналогами. Значительный рост остропрогрессирующих и распространенных форм туберкулеза у детей, а также увеличение числа случаев полирезистентных форм МБТ вынуждают использовать в химиотерапии комбинацию из 5–6 препаратов, что также ведет к развитию токсического гепатита [1, 2, 3].
Под воздействием этих препаратов часто развиваются токсические реакции, сопровождающиеся появлением желтухи, ухудшением общего самочувствия, снижением аппетита, тошнотой, рвотой, увеличением размеров печени, появлением болей в правом подреберье, нарушением пищеварения, ухудшением биохимических показателей крови.
Между тем по литературным и статистическим данным известно, что более 30% детей до начала терапии ПТП уже имеют сопутствующую патологию со стороны желудочно-кишечного тракта (ЖКТ), печени, желчевыводящих путей или имеют в анамнезе перенесенные вирусные гепатиты. В патогенезе острых и хронических вирусных гепатитов лежит синдром цитолиза, который приводит к повышению проницаемости печеночно-клеточных мембран, к потере биологически активных веществ, к потере ферментов и, как следствие, к нарушению всех видов обмена. Все это приводит к нарушению внешнесекреторной функции печени, изменению нормального процесса пищеварения, нарушению желчеобразующей и желчевыделяющей функции [2, 4, 6].
Вышеизложенные данные создают определенные трудности при назначении ПТП. В связи с этим весьма актуальным является поиск методов профилактики гепатотоксических реакций у детей, получающих ПТП. Одним из способов защиты печени от токсических реакций является включение гепатопротекторов (Эссенциале, Сирепар, Карсил, Урсосан, ЛИВ.52) и желчегонных средств.
ЛИВ.52 оказывает достаточно выраженный гепатопротективный эффект: снижает застойные явления и устраняет воспаление печени, стимулирует процесс регенерации гепатоцитов, усиливает внутриклеточный обмен, уменьшает дегенеративные, жировые и фиброзные изменения, стимулирует биосинтез белков и фосфолипидов. Оказывает защитное действие против перекисного окисления липидов, благодаря повышению уровня токоферолов (антиоксидантов) печеночной клетки. Защищает эндоплазматический ретикулюм клеток печени, активизирует активность печеночных микросомальных ферментативных систем, повышает уровень цитохрома Р-450, играющего важную роль в метаболизме лекарственных средств и детоксикации ядов [5].
Актуально использование данного препарата как в лечении сопутствующей патологии печени, такой как острый и хронический вирусный гепатит, дискинезии желчного пузыря, так и при медикаментозных поражениях печени. ЛИВ.52 — это комплексный лекарственный препарат, в состав которого входит тысячелистник обыкновенный, паслен черный, цикорий обыкновенный, дымянка лекарственная, кассия западная, терминалия арджуна, тамарикс гальский, тиноспора сердцелистная, оксид железа [1, 8].
Материалы и методы исследования
Целью данной работы была оценка эффективности препарата ЛИВ.52 в профилактике гепатотоксических реакций у детей, больных туберкулезом как с поражением, так и без патологии печени, получающих противотуберкулезную терапию.
Нами были поставлены следующие задачи:
Определить состояние печени в процессе лечения детей, получающих специфическую терапию в комплексе с ЛИВ.52.
Изучить переносимость и эффективность препарата ЛИВ.52 в профилактике гепатотоксических реакций у детей, больных туберкулезом.
Оценить эффективность применения ЛИВ.52 у детей с распространенными и осложненными туберкулезными процессами, с наличием лекарственно-устойчивых штаммов МБТ.
Под наблюдением находилось 150 детей, которые были разделены на 2 группы: 1 группа из 100 детей, получающих специфическую терапию и ЛИВ.52 (из них — 18 детей с поражением печени и 82 ребенка без патологии печени); контрольная группа из 50 детей без патологии печени, получающих специфические химиопрепараты, без назначения ЛИВ.52.
Все дети, больные туберкулезом, до назначения ЛИВ.52 подвергались тщательному клиническому обследованию, включающему в себя сбор жалоб, сбор данных анамнеза жизни, заболевания; объективному осмотру и общеклиническим и лабораторным методам исследования: общие анализы крови, мочи, биохимические исследования крови. У детей с сопутствующей патологией печени и желчевыводящих путей с особым вниманием наблюдали за аппетитом ребенка, режимом и характером питания, переносимостью тех или иных продуктов питания и аллергическими реакциями, болями в животе, частыми запорами или поносами.
Продолжительность курса лечения составила 3 месяца, все данные фиксировались в истории болезни. Для оценки эффективности препарата ЛИВ.52 в динамике лечения проводились комплексные наблюдения за объективным статусом ребенка среди детей обеих групп (оценка общего состояния, состояния кожных покровов, размеров печени), общеклинические исследования крови, мочи (стандартными методами), изучались состояния ЖКТ (тошнота, рвота, горечь во рту, тяжесть и боль в правом подреберье, анорексия). Также в динамике проводилось биохимическое исследование крови с определением содержания белка (альбумина и глобулиновых фракций) билирубина, холестерина, аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), тимоловой пробы 1 раз в месяц. При возникновении гепатотоксической реакции контроль над сроком ее исчезновения проводили 1 раз в 10 дней.
Несомненно, основным методом обследования детей для изучения состояния печени в процессе лечения в настоящее время стал ультразвуковой метод исследования (УЗИ), который по сравнению с другими методиками имеет определенные преимущества — отсутствие лучевой нагрузки, высокая информативность, неинвазивный метод обследования. УЗИ отражает в основном анатомическую структуру органа (форму, контур, размер, эхогенность, посторонние включения, новообразования и т. д.). Поэтому всем детям, больным туберкулезом с поражением и без патологии печени, получающим лечение химиопрепаратами, проводилось УЗИ органов брюшной полости и печени 1 раз в 3 месяца, при выявлении патологии — по показаниям.
В 1 группе из 100 детей под наблюдением находилось 18 детей с патологией печени в анамнезе; у всех наблюдались выраженные симптомы интоксикации, как по основному процессу, так и в связи с сопутствующей патологией печени. У 6 детей в анамнезе был перенесенный вирусный гепатит (ВГ): ВГА — у 2 детей, ВГВ — у 3 детей, ВГС — у 1 ребенка; также у этих детей наблюдалось наличие в крови НВsAg антигена. У 12 детей (ранее получивших лечение до поступления в институт) отмечались явления токсического гепатита. Из всех 18 детей с активным туберкулезом легких в сочетании с патологией печени — у 11 детей (в 61,1% случаев) отмечалось увеличение размеров печени на 2–3 см, с умеренной или выраженной болезненностью при пальпации в области правого подреберья. Жалобы были на снижение аппетита, тошноту, иногда на рвоту после приема пищи и химиопрепаратов.
Несмотря на поражение печени, всем больным детям назначалось полноценное специфическое химиотерапевтическое лечение 4 антибактериальными препаратами в сочетании с гепатопротектором ЛИВ.52. Особое внимание нами было уделено диетотерапии с содержанием достаточного количества растительной клетчатки, растительных жиров с содержанием в них полиненасыщенных жирных кислот, необходимых для обменных процессов в печени, и продуктов, стимулирующих отток желчи.
На фоне комплексного лечения отмечалось улучшение общего состояния, уменьшение симптомов как туберкулезной, так и печеночной интоксикации, повышение аппетита. Нормализация размеров печени отмечена: через 1 мес в 16% случаев, через 2 мес — 41%, через 3 мес — у 100% детей.
Патологические изменения в биохимических показателях крови до начала лечения ЛИВ.52 (повышение общего билирубина, трансаминаз, тимоловой проб, повышение уровня щелочной и кислой фосфатаз) отмечались в 72,2% случаев.
Нормализация биохимических показателей крови отмечена через 1 мес — в 23% случаев, через 2 мес — в 67% случаев, к концу 3-го мес — достигнута в 100% случаев. Дополнительным подтверждением эффективности препарата ЛИВ.52 является и более быстрая нормализация аминотрансфераз на 3–4 неделе лечения, т. е. купирование синдрома цитолиза, характерного для токсического гепатита. Это обусловлено его стимулирующим действием на регенерацию гепатоцитов, мембраностабилизирующим действием, что особенно ценно при длительной противотуберкулезной терапии. Отмечалось снижение активности щелочной и кислой фосфатаз, что свидетельствует о нормализации функциональной активности печени и функции желчеобразования.
По данным УЗИ детей с патологией печени, особенно после перенесенных вирусных гепатитов, у 4 детей (22,2% случаев) — усиление эхогенности печени за счет внутриклеточного холестаза, а также густой осадок в желчном пузыре. Ликвидация этих явлений зафиксирована у всех детей, получивших ЛИВ.52, на 5–6 неделе лечения. Также у 11 детей с увеличением печени отмечались изменения ультразвуковой картины печени в виде повышения плотности, увеличения размеров и выраженности стенок желчных протоков. При контроле за исчезновением изменений в области печени УЗИ проводилось 1 раз в 10 дней, нормализация показателей отмечалась через 3–4 недели лечения.
Таким образом, у детей с туберкулезом в сочетании с патологией печени включение в комплексную химиотерапию и гепатопротектора ЛИВ.52 приводило к более быстрой и благоприятной динамике клинико-лабораторных показателей и позволяло проводить полноценное лечение туберкулезного процесса.
В 1 группе детей с туберкулезом легких, но без патологии печени (82 ребенка), дети также получали наряду с химиопрепаратами гепатопротектор ЛИВ.52 с целью профилактики токсических реакций со стороны печени. Более половины детей переносили специфическое лечение удовлетворительно, и никаких нарушений со стороны функционального состояния печени у них не отмечено. В процессе лечения только у 2 детей наблюдались жалобы на рвоту, тошноту, расстройство стула, связанные с погрешностью в диете.
Функциональные нарушения со стороны печени в процессе лечения отмечены у 18 (21,5%) детей. Эти нарушения характеризовались невыраженными симптомами печеночной интоксикации, жалобами на подташнивание после приема препаратов и незначительным снижением аппетита. Общее состояние ребенка при этом не страдало и оставалось удовлетворительным, увеличения печени не отмечалось. В биохимических показателях крови были выявлены незначительные повышения общего билирубина или трансаминаз. Одной из причин таких нарушений со стороны печени явился длительный прием рифампицина или одновременный прием изониазида, рифампицина и пиразинамида, при такой комбинации гепатотоксические реакции развивались достоверно чаще. Другой причиной был одновременный прием 5–6 ПТП с включением как основных (изониазид, пиразинамид и рифампицин), так и резервных препаратов (протионамид, аминосалициловая кислота, капреомицин и т. д.) у детей с лекарственно-устойчивым туберкулезом, особенно с высоким уровнем полирезистентности МБТ к ПТП (к 3–4-м и более препаратам).
В контрольной группе больных (50 детей), с активным туберкулезным процессом и не получающих ЛИВ.52 на фоне приема специфических антибактериальных препаратов, у детей в 30,0% случаев наблюдались расстройства со стороны ЖКТ в виде тошноты, рвоты, расстройства стула и снижения аппетита. В 26,0% случаев к окончанию лечения специфическими препаратами была выявлена патология со стороны желчевыводящих путей (дискинезия желчевыводящх путей, острый холецистит) и у 2 детей были выявлены признаки реактивного панкреатита.
Заключение
Вышеизложенное позволяет заключить, что своевременное выявление заболеваний печени и оптимальный подбор противотуберкулезных препаратов позволяют обеспечивать непрерывность терапии туберкулеза и достигать положительного эффекта в легких, а также стойкого восстановления функции печени при ее изменениях в анамнезе в течение от 1,5 до 2 месяцев. У детей с сопутствующей патологией печени гепатотоксические реакции развиваются чаще, чем у больных без таковых, однако проведение превентивной коррекции функции печени путем введения гепатопротектора ЛИВ.52 позволяет снизить частоту гепатотоксических реакций.
Гепатопротектор ЛИВ.52 способствует ускорению нормализации биохимических показателей крови (снижение показателей билирубина, трансаминаз и тимоловых проб до нормальных величин). Снижение активности щелочной и кислой фосфатаз приводит к нормализации функциональной активности печени и функции желчеобразования.
ЛИВ.52 хорошо переносится детьми, не вызывает неприятных ощущений. Его защитное (антиоксидантное) действие при применении ПТП является благоприятным фоном для проведения адекватной химиотерапии у детей как с патологией печени, так и без патологии.
Таким образом, химиотерапия туберкулеза в комплексе с гепатопротекторами позволяет добиться желаемого эффекта при лечении туберкулеза у детей без токсических проявлений со стороны желудочно-кишечного тракта. Препарат ЛИВ.52 не проявляет токсичности, не оказывает побочных эффектов и способствует как профилактике, так и лечению гепатотоксических реакций и дает возможность проводить полноценное (без перерыва) специфическое лечение туберкулезного процесса.
Литература
Аксенова В. А., Мадасова В. Г., Муравьева Н. Н., Васюкова Н. С. Применение ЛИВ.52 в профилактике нежелательных гепатотоксических реакций при химиотерапии туберкулеза у детей и подростков.
Аюшева Л. Б., Куничан А. Д., Макарова О. В., Соколова Г. Б. Гепатозащитное действие полифитохола при химиотерапии туберкулеза. Пособие для врачей. М., 2000.
Колмогорова Т. И. Туберкулез абдоминальных лимфатических узлов у детей. Брошюра. Якутск, 1980. С. 51–52.
Николаев С. М. Растительные лекарственные препараты при повреждениях гепатобилиарной системы. Новосибирск: Наука, 1982. С. 21.
Панова Л. В. Гепатотоксические реакции на химиотерапию и их коррекция у подростков, больных туберкулезом. Автореф. дисс. канд мед. наук. М., 2001.
Учайкин В. Ф., Чередниченко Т. В., Чаплыгина Г. В., Писарев А. Г. ЛИВ.52 — новый взгляд на эффективность при острых и хронических вирусных гепатитах у детей // Детские инфекции. Ассоциация педиатров-инфекционистов. М., 2003. № 3. С. 41–44.
В. А. Аксенова, доктор медицинских наук, профессор
В. Г. Мадасова
НИИ фтизиопульмонологии, ММА им И. М. Сеченова, Москва
Читайте также:

