Приобретенные иммунодефициты вич инфекция
Обновлено: 18.04.2024
19503 04 Сентября
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ВИЧ: причины появления, симптомы, диагностика и способы лечения.
Определение
ВИЧ (вирус иммунодефицита человека) – инфекционное хроническое заболевание, передающееся контактным путем, медленно прогрессирующее и характеризующееся поражением иммунной системы с развитием синдрома приобретенного иммунодефицита (СПИДа). СПИД – это финальная стадия ВИЧ-инфекции, когда из-за ослабленной иммунной системы человек становится беззащитным перед любыми инфекциями и некоторыми видами рака. Опасность представляют так называемые оппортунистические инфекции – заболевания, вызываемые условно-патогенной или непатогенной флорой: вирусами, бактериями, грибами, которые у здоровых людей не приводят к серьезным последствиям или протекают легко и излечиваются самостоятельно. При СПИДе они наслаиваются друг на друга, имеют затяжное течение, плохо поддаются терапии и могут стать причиной летального исхода.
Причины появления ВИЧ
Источником инфекции является человек, инфицированный ВИЧ, на любых стадиях заболевания. Вирус передается через кровь, сперму, секрет влагалища, грудное молоко.
Половой путь (незащищенный секс с инфицированным партнером) – доминирующий фактор распространения ВИЧ-инфекции.
Передача ВИЧ от матери ребенку может произойти на любом сроке беременности (через плаценту), во время родов (при прохождении через родовые пути) и грудного вскармливания (при наличии язвочек, трещин на сосках матери и во рту ребенка).
Высокий риск инфицирования существует при внутривенном введении наркотических веществ нестерильными шприцами, при переливании ВИЧ-инфицированной крови и ее препаратов, использовании медицинского и немедицинского инструментария, загрязненного биологическими жидкостями человека, инфицированного ВИЧ. Кроме того, опасность могут представлять органы и ткани доноров, используемые для трансплантации.

Попадая в кровоток, вирус проникает в Т-лимфоциты хелперы, или CD-4 клетки (рановидность лейкоцитов), которые помогают организму бороться с инфекциями. Т-хелперы имеют на поверхности так называемые CD4-рецепторы. ВИЧ связывается с этими рецепторами, проникает в клетку, размножается в ней и в конечном счете уничтожает ее. Со временем вирусная нагрузка увеличивается, а количество Т-хелперов снижается.
При отсутствии лечения через несколько лет из-за значительного снижения числа Т-хелперов появляются связанные со СПИДом состояния и симптомы.
Классификация заболевания
- Стадия инкубации - от момента заражения до появления реакции организма в виде клинических проявлений острой инфекции и/или выработки антител (специфических белков, продуцируемых в ответ на проникновение антигена, в данном случае – вируса).
- Стадия первичных проявлений клинических симптомов:
В дальнейшем продолжается активное размножение вируса и разрушение Т-лимфоцитов, развивается стадия вторичных изменений, для которой характерно прогрессирующее снижение веса, общая слабость, стойкое повышение температуры, озноб, выраженная потливость. Клинические проявления оппортунистических заболеваний обусловливают клиническую картину этой стадии: пациентов беспокоят кашель и одышка, тошнота, рвота, боли в животе, тяжелая диарея, кожные высыпания, сильные головные боли, снижение памяти и внимания и др.
Диагностика ВИЧ
Лабораторные методы исследования:
Скрининг (обследование здоровых людей) на ВИЧ должен быть проведен любому человеку, который считает, что может быть заражен, а также перед любой госпитализацией и операцией, всем беременным женщинам и их половым партнерам.
Обследование целесообразно проходить людям с высоким риском заражения ВИЧ, например, при наличии заболеваний, имеющих одинаковый с ВИЧ-инфекцией механизм передачи (вирусные гепатиты В и С, заболевания, передающиеся половым путем), лицам, имеющим регулярные незащищенные половые контакты, инъекционным наркоманам, детям, рожденным от матерей с ВИЧ-инфекцией, медицинским работникам, напрямую контактирующим с кровью на работе и др.
Существуют экспресс-тесты для скрининга ВИЧ, которые можно делать в домашних условиях. Для определения специфических антител/антигенов к ВИЧ (ВИЧ-1, 2, антиген p24) используют кровь, слюну или мочу. Точность любого экспресс-теста ниже, чем теста, проводимого в лаборатории.
Для стандартного скринингового обследования определяют антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo) в крови с помощью иммуноферментного анализа (ИФА).
Внимание. При положительных и сомнительных реакциях, срок выдачи результата может быть увеличен до 10 рабочих дней. Синонимы: Анализ крови на антитела к ВИЧ1 и 2 и антиген ВИЧ1 и 2; ВИЧ-1 p24; ВИЧ-1-антиген, p24-антиген; ВИЧ 1 и 2 антитела и антиген p24/25, ВИЧ тест-системы 4-г.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Антитела к ВИЧ-1/2 и антиген ВИЧ-1/2 (HIV Ag/Ab Combo): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
ВИЧ-инфекция - инфекционная болезнь, развивающаяся в результате многолетнего персистирования (постоянного пребывания) в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее - ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее - СПИД).
ВИЧ (Вирус Иммунодефицита Человека) – вирус, относящийся к семейству ретровирусов (семейство РНК-содержащих вирусов, заражающих преимущественно позвоночных), который поражает клетки иммунной системы человека. Через несколько недель с момента заражения начинают вырабатываться антитела к ВИЧ.
Показания на проведение исследования
Показаниями для назначения анализа является подготовка к госпитализации и плановому оперативному вмешательству. В профилактических целях следует провести исследование при подозрении на заражение при половом контакте. В первую очередь это касается лиц групп риска: употребляющих наркотики, вводимые внутривенно, часто меняющих половых партнеров и не использующих средств защиты.
Вирус иммунодефицита человека размножается в организме человека достаточно медленно, и количественный результат в отношении антигенов и антител к вирусу можно получить, как правило, не ранее чем через 3-6 недель после инфицирования. При этом клинические симптомы заболевания еще отсутствуют.
Через три месяца антигены ВИЧ и антитела к вирусу определяются практически у всех заболевших. Благодаря появлению новых комбинированных тест-систем четвертого поколения получение точного результата качественного анализа на ВИЧ-инфекцию возможно уже через две недели с момента попадания вируса в организм. При этом исследовании выявляют антиген р24 ВИЧ – белок вирусного капсида (внешней оболочки вируса).
Анализ на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2 назначают на этапе планирования и при ведении беременности, когда возможна передача вируса плоду. Анализ проводят и после родов, поскольку ребенок ВИЧ-положительной матери может быть инфицирован во время прохождения через родовые пути и при кормлении грудью.

Лихорадка, потеря веса без объективных причин, повышенная утомляемость, увеличение регионарных лимфатических узлов, потливость, особенно в ночное время, длительный кашель, диарея – эти устойчивые клинические симптомы неясного происхождения, отмечаемые в течение 2-3 недель, также служат показанием к проведению исследования на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2.
Кожные проявления также могут быть симптомом ВИЧ-инфекции, поскольку развиваются на фоне ослабления иммунитета. К их числу относится рецидивирующая герпетическая сыпь, поражающая обширные участки кожи, полость рта, половые органы. Герпес поражает и глубокие слои кожи с развитием язвенно-некротической формы. Образуются язвы и эрозии с последующим образованием рубцов, которых не бывает при обычном герпесе.
Еще один характерный симптом ВИЧ-инфекции – волосатая лейкоплакия, которая связана с активацией латентной инфекции, вызванной вирусом Эпштейна-Барр (что свидетельствует об иммуносупрессии). Заболевание проявляется нитевидными образованиями белого цвета с дальнейшим ороговением пораженных участков языка и слизистой оболочки рта.
Обширные грибковые поражения (в первую очередь дрожжевыми грибками рода Candida) также служат типичным признаком, сопровождающим ВИЧ-инфекцию. Сначала кандидоз поражает слизистую оболочку рта и пищевода, затем распространяется на слизистые желудочно-кишечного и мочеполового тракта. При этом формируются обширные очаги, характеризующиеся болезненностью и склонностью к изъязвлению.
ВИЧ-инфекция может сопровождаться развитием обширного папилломатоза. У ВИЧ-инфицированных женщин папилломы цервикального канала склонны быстро вызывать рак шейки матки.
СПИД-индикаторным заболеванием служит саркома Капоши – многоочаговая сосудистая опухоль, которая поражает кожные покровы и слизистые оболочки. Ее очаги в виде красноватых или буроватых узелков и бляшек сливаются, быстро распространяясь по всему телу. Со временем они образуют опухолевые поля, которые изъязвляются и нагнаиваются.
К числу патологических состояний, которые почти у всех пациентов сопровождают ВИЧ-инфекцию, относят полиаденопатию (увеличение лимфатических узлов). Как правило, в первую очередь увеличиваются под- и надключичные, подбородочные, околоушные и шейные лимфоузлы. В дальнейшем к ним может присоединяться увеличение паховых и бедренных лимфатических узлов. Они могут быть мягкими или плотными на ощупь, безболезненными и подвижными. Иногда несколько лимфоузлов сливаются, образуя своеобразный конгломерат. Воспаление двух и более групп лимфоузлов считают признаком генерализованной лимфаденопатии. Поражение лимфатических узлов может наблюдаться в течение нескольких лет, при этом периоды обострения сменяются ремиссией.
К легочным заболеваниям, сопровождающим ВИЧ-инфекцию, относят туберкулез и пневмонию.
Анализ на антигены и антитела к ВИЧ рекомендуют сделать, если у пациента выявлены заболевания, передаваемые половым путем (сифилис, хламидиоз, гонорея, генитальный герпес, бактериальный вагиноз).
ВИЧ-инфекция
СПИД – синдром приобретенного иммунодефицита - является следствием развития ВИЧ-инфекции, одним из главных ее маркеров и проявляется полным подавлением иммунитета. Состояние наступает примерно через 5 лет после заражения. Любое заболевание, возникающее на фоне ВИЧ, способно привести к летальному исходу.
Диагностика нацелена на выявление ВИЧ-инфекции, проверку количества иммунокомпетентных клеток, антител к вирусу. Цель терапии – подавить возбудителя путем применения противовирусных препаратов. Обязательной является элиминация бактерий, грибков, вирусов, провоцирующих развитие вторичных патологий.
Причины СПИДа
Вирус иммунодефицита человека (далее ВИЧ) является разновидностью ретровирусов. Он содержится в крови, поте, влагалищном секрете, сперме, грудном молоке, слезах. Передается инфекция внутривенно, от матери к плоду, половым путем. Заразиться ВИЧ можно медицинские инструменты (шприцы и прочее) многократного применения, в процессе переливания крови, при нанесении татуировок и пирсинга.
В группу риска входят люди, имеющие ВИЧ-инфекцию более 5 лет, не получающие должного лечения, инъекционные наркоманы, беременные, проживающие в неблагоприятных условиях, люди
Как не передается СПИД?
Несмотря нам присутствие вируса в биологических жидкостях больного, СПИД не передается в следующих случаях:
- через поцелуй, рукопожатия (если на месте контакта нет открытых ран);
- при общем посещении туалета, бассейна;
- при использовании общих предметов быта;
- воздушно-капельным путем;
- в результате укуса насекомых;
- при общем контакте с животными.
Патогенез
СПИД провоцирует постепенное снижение популяции Т-лимфоцитов (распознают клетки с чужеродными антигенами, играют важную роль в приобретенном иммунном ответе), что вызвано непосредственным цитолическим действием и активацией в Т-хелперах апоптоза (процесса гибели клеток). Приводит к дезактивации и истощению иммунного пула. ВИЧ-инфекция провоцирует разрушение нервных клеток, оказывает токсичное воздействие на нейроны. На фоне снижения иммунитета активируются персистирующие (постоянно присутствующие) инфекции. Ввиду отсутствия необходимого ответа иммунокомпетентных клеток происходит активное размножение и генерализация инфекции.
Симптомы СПИД
С момента инфицирования ВИЧ до первых проявлений синдрома приобретенного иммунодефицита проходят годы, а иногда и десятилетия. Состояние больного начинает ухудшаться на фоне развития других заболеваний. Одним из проявлений является стабильно повышенная температура тела, которая сопровождается ночным ознобом, приливами пота (преимущественно по ночам), состоянием бреда. На нижних конечностях, слизистой ротовой полости, на лице появляются сине-красные узлы, характеризующиеся болезненностью (саркома Капоши).
При поражении легочной ткани присутствует сильный сухой кашель, одышка. Иногда среди первых симптомов СПИДа отмечают проявления поражений центральной нервной системы: забывчивость, деменция, сильные головные боли, снижение концентрации внимания, паралич.
Формы протекания
При синдроме приобретенного иммунодефицита пациент легко поддается заражению другими инфекционными заболеваниями. На фоне сниженного иммунитета распространяются грибки и бактерии. Возможно развитие опухолей кожи и внутренних органов. В зависимости от клинической формы отличается и проявление СПИДа.
Формы протекания
Легочная
Наиболее частая форма СПИДа, которая присутствует у 50%-80% взрослых пациентов и детей. Сопровождается разными формами пневмонии, повышенной температурой, сильным кашлем, одышкой, болью в груди. Состояние вызывает кислородное голодание. На рентгене видны рассеянные легочные инфильтраты. Иногда пневмония сопровождается дыхательной недостаточностью, интоксикацией, может присоединяться туберкулез. Лечение проводится по сложной схеме, которую выстраивают в соответствии с состоянием больного.
Желудочно-кишечная
Вторая по распространенности форма, при которой поражается кишечник. Пациент жалуется на длительную диарею либо непроходимость, болезненность глотания, боль в грудной клетке. Воздействуют на желудочно-кишечный тракт не только присоединенные инфекции, но и сам патоген ВИЧ. Изменения происходят не только в ЖКХ, но и в печени, и почках. Проявляется стоматитами, колитами, изоспорозом, сальмонеллезом. Главный риск заключается в критическом снижении веса.
Церебральная
Форма ВИЧ-инфекции встречается у 15-20% больных. НейроСПИД характеризуется вторичным поражением ЦНС. Развиваются абсцесс головного мозга, менингит, энцефалиты, лейкоэнцефалопатия многоочаговая. Поражение ЦНС вызывает изменение когнитивных способностей, поведения, памяти. Наблюдается изменение координации движений, заторможенность, присутствие тревоги, раздражение на яркий свет и громкую музыку. При тяжелой форме может развиться слабоумие, шизоидные проявления, в некоторых случаях ВИЧ способствует образованию опухоли головного мозга.
Диссеминированная
Развивается примерно в 30% случаев СПИДа. Проявляется опухолями кожи и слизистой, большая часть образований относится к саркоме Капоши. Небольшой процент ВИЧ-инфицированных сталкивается со злокачественным образованием - В-клеточной лимфомой.
Недифференцированная
Клиническая форма, этиология которой остается невыясненной. Проявляется продолжительной диареей, астенией, лимфаденопатией, гнойными очагами, повышенной температурой на протяжении месяцев. Наблюдается комплекс СПИД-ассоциированных признаков.
Осложнения СПИД
Люди с синдромом приобретенного иммунодефицита подвержены риску развития туберкулеза. Большая часть таких пациентов имеет генерализированную форму туберкулеза, которая способна привести к летальному исходу и инвалидности. До 90% больных СПИДом переносят пневмоцистную пневмонию, а 10% имеют поражения центральной нервной системы. До 23% регистрируется случаев туберкулезных менингоэнцефалитов.
Для всех ВИЧ-инфицированных существует риск развития кандидозного фарингита, независимо от стадии болезни. Десятая часть больных имеет поражение пищевода грибкового характера, состояние больного ухудшается на фоне снижения Т-хелперов.
Диагностика
Диагноз СПИД ставится после консультации с врачом-инфекционистом. При наличии сопутствующих заболеваний привлекаются другие медицинские специалисты. Консультируют пациентов с ВИЧ-инфекцией в большей степени фтизиатры. Для диагностики заболевания применяются следующие методы:
- Физикальный. Врачебный осмотр направлен на выявление признаков заболевания, в частности, рост лимфоузлов, изменение поведения, высыпания на слизистой и коже. В сердце могут прослушиваться нарушения ритма и шумы, в легких – храпы. В ротовой полости может присутствовать налет белого цвета.
- Офтальмологический. Признаками заболевания являются некрозы сетчатки, преципитаты в передней камере, атрофия нерва. Пациент жалуется на снижение резкости, образование пятен перед глазами.
- Лабораторный. Показывает основные проявления иммунодефицита: тромбоцитопению, анемию, лейкопению, лимфопению. Клинический анализ мочи показывает протеинурию, липидурию. Скрининговый метод позволяет определить иммунный блот. Для выявления антигенов применяется ПЦР-тестирование.
- Инструментальный. Включает рентгенографию грудной клетки, МСКТ, МРТ головного мозга и томографию средостения. Для всех пациентов с ВИЧ рекомендовано УЗИ почек, брюшной полости, малого таза.
- Дифференциальная диагностика. Проводится при наличии клинических симптомов. Кожные проявления схожи с признаками аллергического дерматита, сифилиса, опоясывающего лишая. Увеличение лимфатических узлов выявляют с туберкулезом, бруцеллезом.
Лечение СПИД
Целесообразность лечения в стационаре определятся состоянием пациента. Возможна госпитализация в узкопрофильные медицинские учреждения: онкологические и туберкулезные диспансеры. В некоторых случаях необходима госпитализация в реанимацию. При сопутствующих заболеваниях, таких, как гепатит, диабет больному с проявлениями СПИДа предписывают диету. Постельный режим необходим при длительной лихорадке.
Этиотропные препараты антиретровирусного действия предотвращают прогресс ВИЧ-инфекции. Действие направлено на снижение количества вируса в крови. Для лечения сопутствующих инфекций применяются противовирусные, противогрибковые и антибактериальные средства. При наличии показаний выполняется лучевая и химиотерапия, может потребоваться оперативное вмешательство. Для снятия симптомов принимаются препараты для снижения температуры, дезинтоксикации, средства вазопротекторного действия.
Прогноз и профилактика
Прогноз будет зависеть от своевременности обнаружения ВИЧ и оппортунистических патологий. С помощью антиретровирусных средств удастся предотвратить появление системных форм. При ВИЧ-инфекции, туберкулез приводит к летальному исходу в 50% случаев, токсоплазмоз и пневмистоз – в 17%, ЦМВИ (цитомегаловирусная инфекция) – в 15%. Остальные состояния в меньшей мере провоцируют летальность. При выявлении оппортунистической патологии (кроме туберкулеза) пациентам назначают двухнедельную антиретровирусную терапию.
Работа по созданию вакцины, препятствующей заражению ВИЧ, ведется, но основная сложность заключается в постоянной мутации вируса. В качестве неспецифических профилактических мероприятий рекомендуется воздерживаться от незащищенных половых контактов (половой акт без презерватива), употребления наркотиков. На государственном уровне требуется внедрение учебных программ, касающихся ВИЧ-инфекции, распространение информации посредством СМИ и социальных акций.
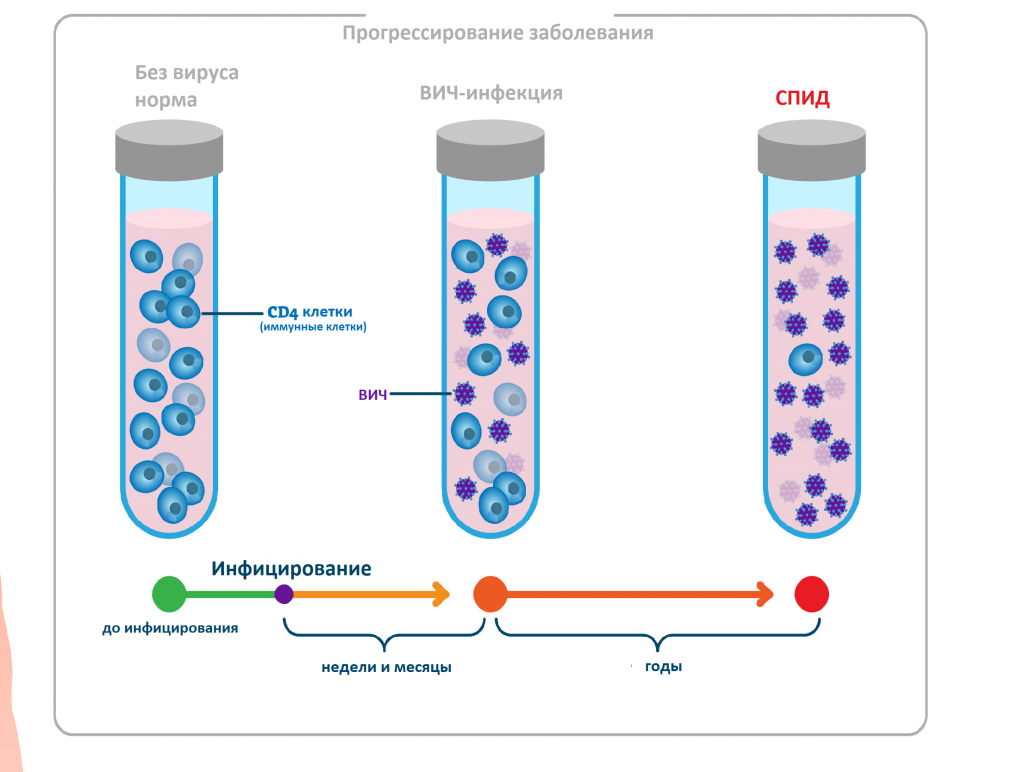
Синдром приобретённого иммунодефицита (СПИД) - последняя (терминальная) стадия ВИЧ-инфекции.
Напомним, что ВИЧ-инфекция — это инфекция, вызванная вирусом иммунодефицита человека, атакующим клетки, на поверхности которых имеется белковая молекула CD-4.

ВИЧ-инфекция начинается с момента инфицирования человека.
Вирус распространяется при незащищенных половых контактах, путем совместного использования инъекционного инструментария, нанесения татуировок нестерильными инструментами, передаётся от матери ребёнку во время беременности или грудного вскармливания.
Организм человека не может избавиться от ВИЧ, но есть терапия (антиретровирусная), направленная на снижение вирусной нагрузки, благодаря чему ВИЧ-инфицированному можно жить полноценной жизнью.
Если не лечиться, ВИЧ-инфекция может привести к развитию СПИДа.
Большинство инфицированных, принимающих антиретровирусные препараты согласно назначенным схемам, избегут развития СПИДа.
СПИД - последняя стадия ВИЧ-инфекции

Считается, что человек с ВИЧ перешел в СПИД, если:
количество клеток CD4 падает ниже 200 клеток на кубический миллиметр крови (200 клеток / мм3). (У здорового иммунной системой количество CD4 составляет от 500 до 1600 клеток / мм3.)
развивается одна или несколько оппортунистических инфекций независимо от количества CD4.
Одна из основных причин смерти людей с ВИЧ - туберкулёз.
Каждый инфицированный ВИЧ должен быть регулярно обследован на туберкулёз и при необходимости получать специфическое лечение.
Как быстро развивается СПИД
С момента инфицирования ВИЧ до развития СПИД обычно проходит от 10 до 15 лет.
После появления симптомов заболевания ВИЧ, при отсутствии лечения, СПИД разовьётся спустя 5-10 лет.
Оппортунистические инфекции
Это инфекции, возбудители которых не являются смертельно опасными для здорового человека. Человек с ВИЧ-инфекцией болеет этими инфекциями часто и тяжело. Среди оппортунистических инфекций чаще всего встречаются инфекции, вызванные вирусом простого герпеса, цитомегаловирусом, сальмонеллой, токсоплазмой. Часто больные с ВИЧ страдают туберкулёзом, кандидозами, криптококкозами. Все эти и другие инфекции с большой вероятностью могут вызвать у таких больных пневмонию, отёк головного мозга.
Приём препаратов, назначенных лечащим врачом, позволит избежать присоединения оппортунистических инфекций.
Кроме оппортунистических инфекций, заболевшие СПИДом страдают специфическими видами рака, включая саркому Капоши и лимфому.
Что позволяет ВИЧ-инфицированным жить полноценной жизнью? Как избежать СПИДа

Первая проблема, из-за которой может наступить СПИД - заболевший не знает о том, что у него ВИЧ, и поэтому он не находится на лечении, живет с ВИЧ уже долгое время.
Нужно регулярно обследоваться на ВИЧ, особенно, если был незащищённый половой контакт или иные действия, способствующие передаче ВИЧ.
Вторая проблема - ВИЧ-инфицированные знают, что у них ВИЧ, но не принимают антиретровирусные препараты или принимают, но нерегулярно.
В этом случае рекомендация одна - соблюдать назначения врача, не пропускать приём препаратов.
Кроме того, риск присоединения оппортунистических инфекций можно снизить за счёт:
Употребления безопасной воды и пищи
Прохождения вакцинации против ВПЧ, гриппа, гепатита В, менингококковой, пневмококковой инфекции, дифтерии, столбняка, коклюша. Вакцинация проводится после согласования с лечащим врачом.
Единственный верный способ узнать есть ли вирус в организме - узнать свой ВИЧ-статус. Пройдите тестирование на ВИЧ - защитите себя и близких.
Если результат на ВИЧ-инфекцию положительный, это не означает что разовьётся СПИД! При своевременном приеме антиретровирусных препаратов прогноз благоприятный.
ВИЧ – вирус иммунодефицита человека
ВИЧ-вирус иммунодефицита человека - вирус, вызывающий СПИД (синдром приобретённого иммунодефицита).
Пути передачи ВИЧ

Главным путём проникновения вируса в организм является кровь. Также вирус содержится в сперме.
ВИЧ-инфекцией можно заразиться при:
Половом контакте с ВИЧ-инфицированным. Половые контакты без презерватива – самый частый путь передачи ВИЧ. Заболевания, передаваемые половым путём, повышают риск заражения ВИЧ.
При гомосексуальных контактах.
При анальных половых контактах.
При переливании инфицированной крови (заражение возможно при искусственном оплодотворении, трансплантации кожи и органов).
При использовании игл, шприцев, которые использовал ВИЧ-инфицированный.
От матери ребёнку (во время беременности, родов, при кормлении грудью).
Вероятность передачи ВИЧ-инфекции повышается при наличии повреждённых кожных покровов (травмы, ссадины, заболевания дёсен).
При нестерильных манипуляциях (татуировки, пирсинг, маникюр, педикюр).
От больных к медперсоналу, который имеет контакт с кровью и прочими жидкостями больных ВИЧ или СПИДом, при несоблюдении ими санитарно-гигиенических правил.
ВИЧ не передаётся:

Москитами, комарами, пчёлами, осами, блохами.
Через слюну и слёзную жидкость, не содержащие кровь.
Через общие стаканы, вилки, фрукты, бутерброды.
Во время чихания и кашля.
При пользовании ванной, туалетом.
Кто находится в группе повышенного риска?

Лица, употребляющие инъекционные наркотики.
Мужчины нетрадиционной сексуальной ориентации.
Люди, у которых не один половой партнёр.
Лица, практикующие незащищённый анальный секс.
Лица, практикующие незащищённый вагинальный секс.
Лица, практикующие незащищённый оральный секс.
Лица, которым сделали переливание непроверенной донорской крови.
Больные, которым необходим гемодиализ.
Дети, матери которых инфицированы.
Больные другими венерическими заболеваниями.
Секс-работники и их клиенты.
Группы риска в профессиональной деятельности:
Существует круг профессий, представители которых имеют высокий риск заражения ВИЧ - инфекцией.
- Основная группа риска в этой категории – это медицинские работники. Заражение происходит, как правило, при несоблюдении ими санитарно-гигиенических правил.
В эту группу риска входят хирурги. Если операция срочная и счёт идёт на минуты, провести анализ на ВИЧ-инфекцию просто нет возможности. Обязательной проверке на ВИЧ-инфекцию подлежат только плановые больные.
Помимо хирургов в группе риска медицинский персонал, осуществляющий забор и проверку крови, а также стоматологи.
Ситуации, во время которых может произойти заражение:
порез или укол кожи инструментом, на котором могла остаться инфицированная кровь или другие биологические жидкости пациента;
попадание крови/другой биологической жидкости пациента, содержащих кровь (рвотные массы, слюна с видимой кровью), на открытые участки кожи, слизистые оболочки медработника.

Ещё одной группой риска инфицирования, связанного с профессиональной деятельностью, являются сотрудники салонов красоты - косметологи, мастера маникюра, татуажа. Как известно, в 50 % случаев мастер получает случайные порезы кожи или во время процедуры или при переносе инструментария в помещении в мягкой таре. Заражение происходит при попадании капель крови инфицированного человека с инструмента на раневую поверхность мастера во время травмы.
Третья группа риска – это сотрудники правоохранительных органов и уголовно-исполнительной системы. Во время задержания преступника сотрудники полиции подвергаются риску заражения, связанному с агрессивным поведением задерживаемого. Во время задержания преступник может инициировать драку, нанести ранения, укусы, в процессе которых в случае наличия у него инфекции, её распространение будет неизбежным.
Вирус иммунодефицита человека (ВИЧ) является внутриклеточным паразитом. Он отдаёт предпочтение иммунным клеткам. Разрушение этих клеток ведёт к иммунодефициту. Инфекция распространяется очень быстро и вызывает острую нехватку иммунитета, который, в свою очередь, провоцирует злокачественные новообразования, другие инфекции и вторичные заболевания. Иммунная система ослабевает до такой степени, что становится неспособной противостоять болезням и инфекциям, атакующим организм. Вследствие ухудшения состояния здоровья человека, ему ставят диагноз СПИД. СПИД является конечной стадией ВИЧ-инфекции. Продолжительность течения ВИЧ-инфекции колеблется от нескольких месяцев до 15-20 лет.

В течении болезни выделяют 3 стадии:
1. Острая инфекция
2. Латентный период
3. Терминальная стадия (СПИД)
Примерно через 3-6 недель от момента заражения наступает острая лихорадочная фаза. Эта фаза происходит не у всех. Примерно, у 50-70% инфицированных. У остальных больных после инкубационного периода наступает бессимптомная фаза.
Острая лихорадочная фаза (острая инфекция) проявляется следующими симптомами:
Лихорадка. Температура тела повышается до 37,5 о
Лимфоузлы в подмышках, в паху и на шее увеличиваются, образуя припухлость
Боли в области головы и глаз
Снижение массы тела
Снижение аппетита, сонливость
Рвота, тошнота, диарея
Острая фаза длится от нескольких недель, далее её сменяет бессимптомная фаза.
При бессимптомной фазе клинические проявления болезни могут отсутствовать. Примерно у 50% ВИЧ-инфицированных эта стадия может длиться до 10 лет.
Терминальная стадия (СПИД). Длительность данной стадии 1-2 года. Масса тела больного уменьшается больше, чем на 10% по отношении к исходной. Развиваются присоединяющиеся инфекции:
Лечение
До настоящего времени нет такого лечения, которое могло бы устранить ВИЧ из организма.
Современное лечение ВИЧ-инфекции - высокоактивная антиретровирусная терапия - замедляет и практически останавливает прогрессирование ВИЧ-инфекции и её переход в стадию СПИДа, позволяя ВИЧ-инфицированному человеку жить полноценной жизнью.
Оппортунистические инфекции лечат в соответствии с правилами терапии против вызвавших их возбудителей (антибактериальные, противогрибковые, противовирусные средства).

Меры профилактики ВИЧ-инфекции. Как избежать заражения?
Зная основные пути передачи ВИЧ-инфекции, человек должен:
- Использовать личные средства гигиены – бритву, маникюрные принадлежности и др.
- При прокалывании ушей использовать только стерильные инструменты.
- Не пробовать инъекционные наркотические вещества.
- Барьерная контрацепция. Следует всегда при себе иметь барьерные средства контрацепции (презервативы). Не вступать в незащищённые половые отношения.
В каких случаях необходимо подозревать ВИЧ-инфекцию?
Кому необходимо пройти обследование на ВИЧ?
Лихорадка по неизвестным причинам, длится уже более 7 дней.
Увеличение всех групп лимфатических узлов на протяжении нескольких недель по неизвестной причине.
Непрекращающаяся диарея на протяжении нескольких недель.
Признаки кандидоза (молочницы) в ротовой полости.
Обширные герпетические высыпания с нехарактерной локализацией.
Резкое снижение массы тела.
Если имел место незащищённый половой контакт с новым партнёром или если порвался презерватив.
Если человек подвергся сексуальному насилию.
Если постоянный половой партнёр имел половые контакты с другим человеком.
Читайте также:

