Природный резервуар вшивого сыпного тифа
Обновлено: 23.04.2024
Эпидемический сыпной тиф. Вшиный тиф
Вшиный (вшивый) тиф, европейский тиф, головной тиф, военный тиф, голодный тиф, лагерная лихорадка, тюремная лихорадка, Epidemic typhus fever-англ., Fleckfieber- нем., Typhus exanthematique- франц., Tifus exantematico, dermotypho - исп.
Сыпной тиф - острая инфекционная болезнь, вызываемая R. prowazeki, протекающая циклически с токсикозом, лихорадкой, розеолезно-петехиальной сыпью (экзантемой и энантемой), увеличением печени и селезенки, поражением центральной нервной и сердечно-сосудистой систем; возможностью сохранения возбудителя в организме переболевшего в течение многих лет и принимающая при неблагоприятных социальных условиях эпидемическое распространение.
Возбудитель - R. prowazeki имеет два антигена: поверхностно расположенный неспецифический общий антиген с R. mooseri - возбудителем крысиного эндемического сыпного тифа, от которого, как полагают, произошел возбудитель эпидемического сыпного тифа R. prowazeki, и видовоспецифический термолабильный нерастворимый белково-полисахаридный антигенный комплекс. Риккет-сии Провачека быстро гибнут во влажной среде, но сохраняются длительно в испражнениях вшей и в высушенном состоянии, а также весь период жизни зараженных вшей (около месяца). При температуре 58°С гибнут за 30 мин, при кипячении - за полминуты. Они погибают под действием обычных дезсредств (лизола, фенола) и формалина (в пароформалиновых дезкамерах при 40°С - за 30 мин).

Риккетсии проникают через поврежденную кожу после втирания содержимого кишечника платяной вши (Pediculus vestimenti). В течение всего инкубационного периода (когда наблюдается риккетсемия) риккетсии размножаются в эндотелии капилляров, главным образом головного мозга и кожи, ткани легких, надпочечников. В результате внутриклеточного распада риккетсии высвобождается эндотоксин, что приводит к специфической интоксикации. Допускается возможность (на основании данных экспериментальных исследований) проникновения риккетсии в ток лимфы и регионарные ЛУ (по отношению к месту внедрения возбудителя), а затем в ток крови. При длительной персистенции риккетсии в ЛУ организма человека, переболевшего сыпным тифом, создаются исходные предпосылки возможного рецидива болезни, т.е. развития болезни Брилля-Цинссера.
В результате распада риккетсий и высвобождения эндотоксина более всего нарушается состояние ЦНС (своеобразный сыпнотифозный менингоэнцефалит без воспалительных изменений в СМЖ). По некоторым экспериментальным данным, при внутрикожном введении риккетсий они оказываются в форменных элементах крови уже через 5-15 мин. Часть риккетсий под воздействием бактерицидных свойств крови сразу гибнет с выделением эндотоксина. Большая же часть риккетсий по причине их эндотелиотропности прилипает к эндотелию капилляров и прекапилляров, где кровоток замедлен и фагоцитируется внутрь цитоплазмы эндотелиоцитов. При внутриклеточном размножении риккетсий образуются клетки, заполненные колониями риккетсий, из которых выходят новые особи, увеличивая степень риккетсемии и интоксикации, доводя их до порога начала клинических проявлений болезни.
Главный пусковой механизм - ангиопаралитическое действие специфического токсина (А.П. Авцын). Паралитическое расширение сосудов повышает их проницаемость, что ведет к выходу в ткани воды, электролитов, белков -развитию серозной экссудации (М. Вайкулеску). Выход плазмы из кровяного русла уменьшает объем циркулирующей крови, нарушает газообмен между тканями и кровью, приводит к гипоксии и дистрофическим изменениям во внутренних органах. Позднее образуются специфические гранулемы (Д.В. Попов), муфты вокруг сосудов как проявление защитной реакции организма. По ходу сосудов наблюдаются десквамативно-пролиферативные и деструктивно-тромботические процессы с образованием внутри сосудов гиалиновых тромбов (И.В. Давыдовский). Они особенно выражены в головном мозге, симпато-адреналовой системе сердечной мышцы, мужской половой железе, коже. Наблюдаются некрозы тканей в области ветвлений концевых кровеносных сосудов. В очень тяжелых случаях отторгаются кончик языка, участки кожи на местах сдавлений (ягодицы, пятки, пальцы стоп и др.).
Указанные изменения разной степени выраженности наблюдаются во многих органах и системах: развиваются пневмония, миокардит, гломерулонефрит. В мышцах скелета часты кровоизлияния и ценкеровское перерождение. Патоморфологические изменения регрессируют медленно (до 6 мес от начала болезни).
У части переболевших иммунитет нестерильный, так как риккетсий могут сохраняться в организме десятилетиями и при ослаблении его защитных сил вызывать отдаленные рецидивы (эндогенный сыпной тиф, квалифицируемый как болезнь Брилля-Цинссера). Нельзя исключить при этом абсолютную, хотя и редкую, возможность повторных заболеваний при соответствующих эпидемических ситуациях у отдельных лиц, с утраченным иммунитетом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
К ней относятся: эпидемический сыпной тиф и эндемический (крысиный) сыпной тиф и соответственно два вида возбудителей: R. prowazekii и R. typhi. В эту же группу риккетсий включен еще один вид – R. canada, обнаруженный у клещей, паразитирующих на кроликах и зайцах. Серологическими методами были выявлены случаи заболевания людей, вызванные R. canada, клинически не отличимые от лихорадки Скалистых гор, но R. canada не имеет антигенного родства с риккетсиями группы пятнистой лихорадки. Характерной особенностью риккетсий этой группы является то, что они размножаются в цитоплазме эукариотных клеток (см. цв. вкл., рис. 109.4), но не в вакуолях (R. canada также и в ядре) и имеют антигенное родство между собой. Содержание Г + Ц в ДНК ? 30 мол %.
Сыпной тиф – острое инфекционное заболевание, характеризующееся глубокой интоксикацией, характерным поражением прекапиллярных разветвлений артерий и сыпью. Возбудитель – R. prowazekii – палочки размером от 0,3 – 0,6 до 0,8 – 2,0 мкм, иногда до 4,0 мкм, располагающиеся одиночно или короткими цепочками. Хорошо размножаются в желточном мешке куриного эмбриона, оптимальная температура для их размножения 35 °C. Эмбрион погибает через 6 – 13 дней после заражения (в зависимости от величины заражающей дозы). Хороший рост наблюдается и в культурах клеток различных линий с образованием через 8 – 10 дней бляшек диаметром ? 1 мм. К возбудителю сыпного тифа очень чувствительны морские свинки, которые обычно используются для первичного выделения риккетсий. У свинок приблизительно через неделю появляется лихорадка и у самцов иногда наблюдается скротальный феномен (периорхит – воспаление оболочек яичек). Иногда у морских свинок риккетсиозная инфекция протекает бессимптомно. Риккетсии выделяются из крови, селезенки, надпочечников, почек, но особенно много их в мозге.
Антигенное строение. Возбудитель сыпного тифа имеет термостабильный групповой антиген, общий с антигенами R. typhi и R. canada, и термолабильный видоспецифический антиген, располагающийся в поверхностных структурах возбудителя. Штаммы R. prowazekii, выделенные из разных источников, по антигенной структуре существенно не отличаются друг от друга.
Заболевания, вызываемые риккетсиями, ориенциями, коксиеллами и бартонеллами
Резистентность.
Как и другие представители этого рода, риккетсии сыпного тифа быстро погибают во внешней среде, при повышенной температуре (при 80 °C через 1 мин), под влиянием различных химических дезинфектантов, но они остаются жизнеспособными в течение 2 – 3 мес. в высохших испражнениях вшей при низкой температуре.
Факторы патогенности. Патогенность риккетсий связана с наличием у них пока не идентифицированных факторов адгезии и инвазии, с помощью которых они вначале прикрепляются к клеткам, а затем внедряются в них и размножаются. У риккетсий, как у всех грамотрицательных бактерий, имеется эндотоксин (ЛПС). Кроме того, у них обнаружен в капсулоподобном слое, покрывающем клетки, особый токсический термолабильный белок с м. м. 100 кД. Внутривенное введение взвеси риккетсий белым мышам вызывает их гибель через 4 – 24 ч от острой интоксикации. При интраназальном заражении риккетсиями белых мышей у них развивается смертельная пневмония.
Особенности эпидемиологии. Основным источником эпидемического (вшивого, европейского) сыпного тифа является человек. У него возбудитель находится в крови. Это было установлено опытом самозаражения в 1876 г. О. О. Мочутковским, а Г. Н. Минх еще в 1874 г. высказал предположение, что заражение сыпным и возвратным тифом происходит через укусы вшей и блох. Однако только в 1910 г. Ш. Николь окончательно доказал, что возбудитель сыпного тифа передается от больного человека здоровому через укусы вшей – Pediculus corporis (= Pediculus humanus), причем эту роль выполняют в основном платяные вши. Головная и лобковая вши также могут инфицироваться риккетсиями, но они реже покидают своего хозяина и их роль в эпидемиологии сыпного тифа гораздо меньше. Эта особенность передачи возбудителя делает сыпной тиф способным к широкому распространению всюду, где имеется вшивость. Вошь заражается при сосании крови больного, проявляя при этом одинаково высокую чувствительность к возбудителю во всех фазах своего метаморфоза после яйца. При этом вошь легче всего заражается при повторном сосании крови больного, особенно при тяжелых формах болезни и в первую неделю ее. Во время сосания вошь прокалывает кожу хоботком и потребляет около 1 мг крови сразу. Но для того чтобы ее всосать, она освобождает кишечник – выделяет экскременты. Кровь переваривается, а риккетсии проникают в эпителиальные клетки кишечника и размножаются в них в огромном количестве, так что клетки разрушаются, а риккетсии выделяются с экскрементами. Лишь после этого, через 4 – 5 дней, вошь способна заразить здорового человека. У вшей риккетсии вызывают смертельный риккетсиоз, они погибают через 2 – 2,5 нед. У зараженных вшей риккетсии размножаются только в кишечнике, в слюнных железах их нет. Поэтому сам по себе укус не заразен, но слюна вшей вызывает в месте укуса раздражение, и человек, почесывая, втирает риккетсии в ранку, нанесенную вошью. Являясь однохозяинным паразитом, вошь обитает на белье человека, переходя на его кожу через каждые 5 ч для питания. Оптимальная температура для ее существования – 30 °C, поэтому, когда у зараженного ею человека температура тела повышается до 39 – 41 °C, вошь возбуждается, стремится покинуть хозяина и поселяется на белье другого человека. Таким образом, эпидемиологическая цепь при сыпном тифе такова: больной человек – вошь – здоровый человек. Ликвидация вшивости – главное условие ликвидации эпидемии сыпного тифа.
Патогенез и клиника. Восприимчивость к болезни близка к 100 %. Риккетсии попадают в кровь и разносятся по всему организму, избирательно поражая эндоте-
лиальные клетки прекапиллярных разветвлений артерий различных органов, что проявляется в виде деструктивно-пролиферативного эндопериваскулита. Формирование своеобразных тромбоваскулитов приводит к резкому расстройству периферического кровообращения и глубоким нарушениям тканей; особенно тяжелые последствия наблюдаются при поражении мозговой ткани (продолговатый мозг), а также эндотелия капилляров надпочечников, сердечной мышцы и кожи. К этим нарушениям присоединяется сильная интоксикация, обусловленная эндотоксином и, особенно, токсическим белком с м. м. 100 кД. Инкубационный период составляет в среднем 10 – 12 дней. После небольшого продромального периода болезнь начинается сразу с повышения температуры до 39 – 40 °C и сильной головной боли. Больной может впадать в состояние бреда, иногда развиваются явления менингоэнцефалита и психоза. На 4 – 6-й день на боковых поверхностях груди, на спине и сгибательных поверхностях рук появляется характерная розеолезно-петехиальная сыпь. Лихорадка держится 1,5 – 2 нед., затем температура быстро снижается до нормы. Выздоровление происходит медленно вследствие глубоких нарушений со стороны сердечнососудистой и нервной систем. Летальность в прошлом составляла 20 – 40 %, сейчас, благодаря антибиотикотерапии, не превышает 1 %.
Постинфекционный иммунитет длительный, стойкий, но нестерильный: возбудитель сохраняется в организме в течение длительного времени в виде покоящихся форм. У лиц, перенесших сыпной тиф, нередко наблюдаются его повторные случаи через 10 – 15 – 20 и более лет, которые рассматриваются не как следствие повторного заражения (хотя оно и возможно), а чаще как рецидив, наступающий, очевидно, в результате ослабления иммунитета. Такой повторный сыпной тиф протекает значительно легче, без осложнений, наблюдается в отсутствие источника заражения и вшивости. Повторный сыпной тиф (рецидив сыпного тифа) получил название болезни Брилля – Цинссера.
Лечение. Наиболее эффективны для лечения сыпного тифа антибиотики – тетрациклины, макролиды, левомицетин и др.
Профилактика. В межэпидемическом периоде риккетсии сохраняются только в организме людей, переболевших сыпным тифом. Они являются главным источником и резервуаром возбудителя сыпного тифа. Существует, по-видимому, единственный природный очаг сыпного тифа в юго-восточном регионе США. Резервуаром риккетсий здесь являются белки-летяги, а переносчиком – их вши. Человек заражается от белок-летяг при переходе их вшей на него. Однако этот очаг существенного значения в эпидемиологии сыпного тифа не имеет. Поскольку заражение людей сыпным тифом происходит через вшей, основным условием успешной борьбы с сыпным тифом является ликвидация вшивости.
Для специфической профилактики, необходимость в которой может возникнуть только по эпидемическим показаниям, предложены различные вакцины: живая сыпнотифозная вакцина из ослабленного штамма риккетсии Провачека Е, живая комбинированная вакцина из штамма Е и антигенов риккетсий, химическая сыпнотифозная вакцина из антигенов клеточной стенки риккетсий.
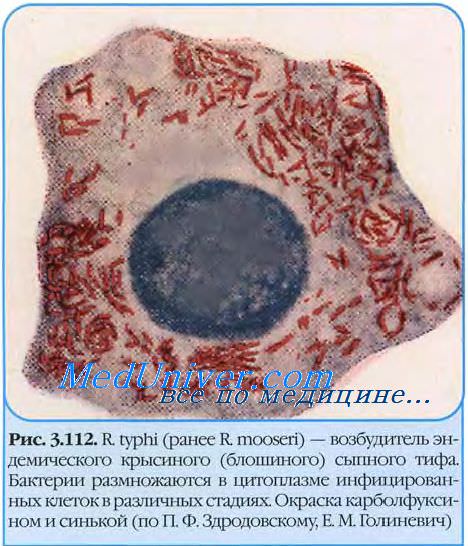
Эндемический (крысиный) сыпной тиф. Крысиный тиф – относительно легкая лихорадочная болезнь продолжительностью 9 – 15 дней, которая характеризуется головной болью и пятнистой сыпью. Впервые заболевание было описано в 1922 г. Ф. Хоуном, а возбудитель – R. typhi (R. mooseri) – был обнаружен в 1931 г. Р. Диером и независимо от него Х. Музером.
R. typhi по своим размерам и форме очень сходна с R. prowazekii, но обладает меньшим полиморфизмом. По антигенной структуре риккетсии тифа отличаются от риккетсий группы клещевой пятнистой лихорадки, но сходны с R. prowazekii благодаря наличию общего с последними термостабильного антигена. В то же время они имеют свой специфический термолабильный антиген, что позволяет легко дифференцировать их серологически. R. typhi хорошо размножаются в желточных мешках куриных эмбрионов, вызывая их гибель через 6 – 8 дней после заражения. В желточных мешках обнаруживается обильное накопление мелких палочковидных риккетсий. Для этого вида риккетсий вообще характерно чрезвычайно интенсивное размножение их в цитоплазме поражаемых клеток мезотелия грызунов в виде кокковидных или мелких палочковидных форм. Они образуют огромные скопления, почти целиком замещающие цитоплазму разрушенных клеток, такие клетки получили название музеровских.
Подобно возбудителю сыпного тифа, патогенность риккетсии крысиного тифа связана с наличием у нее эндотоксина и своеобразного токсического поверхностного белка. Морские свинки проявляют к R. typhi примерно такую же восприимчивость, как и к риккетсиям сыпного тифа. Лихорадка у свинок появляется через 3 – 7 дней, кривая ее течения часто имеет седловидный характер. Наиболее характерным признаком для экспериментальной инфекции является скротальный феномен. Он воспроизводится только при внутрибрюшинном заражении и обнаруживается уже с первого дня лихорадки. Риккетсии находятся в большом количестве в воспаленных оболочках яичек (в музеровских клетках или внеклеточно), в мозге, почках, крови.
Мыши также очень чувствительны к возбудителю крысиного тифа как при парентеральном, так и при интраназальном заражении. Заражение через нос вызывает у них смертельную пневмонию с обильным накоплением риккетсий в легочной ткани.
Эпидемиология. Заболеваемость людей крысиным тифом связана с наличием эндемических очагов, которые распространены по всему свету, в основном в портовых городах теплых морей. Резервуаром возбудителя являются крысы и другие грызуны, главными переносчиками его – крысиная блоха (Xenopsylla cheopis) и крысиная вошь (Polyplax spinulosus). Крысиная блоха высокочувствительна к R. typhi, хотя инфекция у нее протекает скрытно; она выделяет риккетсии с экскрементами в большом количестве. Заражение человека происходит через укусы крысиной блохи так же, как при сыпном тифе. Блоха и вошь человека тоже высокочувствительны к R. typhi и могут выполнять роль его переносчика от человека к человеку. Заражение человека крысиным тифом возможно также алиментарным путем при употреблении продуктов, загрязненных мочой инфицированных грызунов. Допускается возможность распространения крысиного тифа среди грызунов и людей через укусы крысиного клеща.
Клиника крысиного тифа у человека в общем сходна с таковой при эпидемическом сыпном тифе, но отличается более доброкачественным течением, хотя наблюдались случаи тяжелых форм болезни. Инкубационный период обычно равен 8 – 12 дням. Болезнь, как правило, протекает благоприятно: осложнения, рецидивы и смертность практически отсутствуют.
Постинфекционный иммунитет стойкий, длительный, обусловлен антимикробными антителами и антителами, нейтрализующими токсический белок риккетсий. За счет общего с R. prowazekii антигена возникает перекрестный иммунитет между крысиным и сыпным тифом.
Для лечения крысиного тифа используют те же антибиотики, как и при лечении сыпного тифа.
Лабораторная диагностика. В связи с большим сходством клинической картины крысиного тифа с легкими формами сыпного тифа, основную роль в диагностике этого, как и других риккетсиозов, играют серологические реакции (агглютинации, РСК, РПГА, ИФМ и др.) с применением специфических антигенов риккетсий крысиного тифа.
Профилактика. Для специфической профилактики могут быть использованы вакцины из риккетсий крысиного тифа (убитая вакцина из риккетсий Провачека для этой цели не пригодна), но они применяются лишь по эпидемическим показаниям. Общие меры профилактики этого риккетсиоза сводятся к уничтожению крыс и мышей, охране пищевых продуктов от загрязнения мочой крыс, а также к предупреждению завоза крыс в портовые города прибывающими судами.
Недавно описан риккетсиоз у людей, вызываемый R. felis и протекающий очень сходно с сыпным тифом. Заражение происходит через укусы кошачьей блохи.
Болезнь Брилла – это рецидив эпидемического сыпного тифа, сохраняющий клинические проявления первичного заболевания, но протекающий преимущественно в лёгкой форме. Характерным клиническим симптомом является обильная розеолезно-петехиальная сыпь на коже, слизистых оболочках. Системными проявлениями служат лихорадка, изменения сознания, склонность к тахикардии и гипотонии. Подтверждающие диагностические методы включают обнаружение антител к сыпнотифозной риккетсии и самого возбудителя в организме. Лечение рецивирующего сыпного тифа проводится с помощью этиотропных антибиотиков, а также симптоматических препаратов.
МКБ-10
Общие сведения
Болезнь Брилла (болезнь Брилла-Цинссера, повторный сыпной тиф) – острое инфекционное заболевание, протекающее с поражением кожных покровов, слизистых, реже сердечно-сосудистой, нервной систем. Впервые заболевание было описано в 1910 г. американским врачом Н. Бриллом и дополнено в 1934 г. эпидемиологом Х. Цинссером. Ученые связывали симптомы патологии с ранее перенесенным сыпным тифом, что в сер. XX столетия было подтверждено обнаружением риккетсий в лимфоузлах умерших от рецидива сыпного тифа, впервые перенесенного более чем за 20 лет до смерти. Заболевание не имеет четкой сезонности, носит спорадический характер, не подразумевает обязательного недавнего контакта со вшами или больными педикулёзом.

Причины
Возбудителями инфекции служат риккетсии Провачека, которые находятся в лимфатических узлах и других органах перенесшего в прошлом эпидемический сыпной тиф человека. Риккетсии – облигатные внутриклеточные микроорганизмы, погибают при кипячении, использовании стандартных растворов дезинфицирующих веществ. Источником инфекции для себя является сам больной человек, для окружающих же он не заразен только в отсутствие вшей. При наличии завшивленности пациент с болезнью Брилла может заразить окружающих эпидемическим сыпным тифом с помощью трансмиссивной передачи инфекции.
Традиционно в группу риска включались только люди старше 45 лет, но в связи с высокой распространенностью ВИЧ-инфекции в мире, пациенты с вирусом иммунодефицита могут быть подвержены болезни Брилла в большей степени, чем общая популяция. Пусковыми факторами рецидива обычно служат острые респираторные инфекции, истощение, длительные стрессовые ситуации, переохлаждения, облучение, обострения хронических болезней, травмы, смена климата, работы на вредном производстве, тяжелые иммунодефицитные состояния и т. п. Дети до 18 лет не страдают данной патологией.
Патогенез
После перенесенного эпидемического вшивого тифа риккетсии длительное время персистируют в лимфоузлах, паренхиматозных органах (чаще всего в печени, почках) и лёгких. Важную роль в патогенезе рецидивной инфекции играет количество риккетсий (обычно незначительное), которое коррелирует с тяжестью клинических и морфологических проявлений. При наличии соответствующих условий риккетсии проникают в системный кровоток, при этом главной мишенью для возбудителя является эндотелий сосудов. В эндотелиоцитах происходит размножение риккетсий, воспалительные изменения могут захватывать всю толщу сосуда, приводя к некрозу сосудистой стенки. Однако специфические сыпнотифозные гранулёмы (узелки Попова) образуются редко.
Для заболевания характерен так называемый бородавчатый эндокардит с поражением клапанов сердца. Вследствие циркулярного либо сегментарного васкулярного поражения образуются тромбы, при локализации тромбоза (либо тромбоэмболии) в сосудах головного мозга возможны ишемические повреждения нервной ткани. Поражения сосудов обуславливают и кожные проявления болезни. Важной особенностью патологии является нестерильный иммунитет, поэтому при полной элиминации возбудителя возможно новое заражение. Однако повторных случаев этой патологии в мире практически не зафиксировано. Вероятно, это связано с морфологическими особенностями риккетсий, их внутриклеточным паразитированием, позволяющим длительное время быть недосягаемыми для клеток иммунной системы организма.
Симптомы болезни Брилла
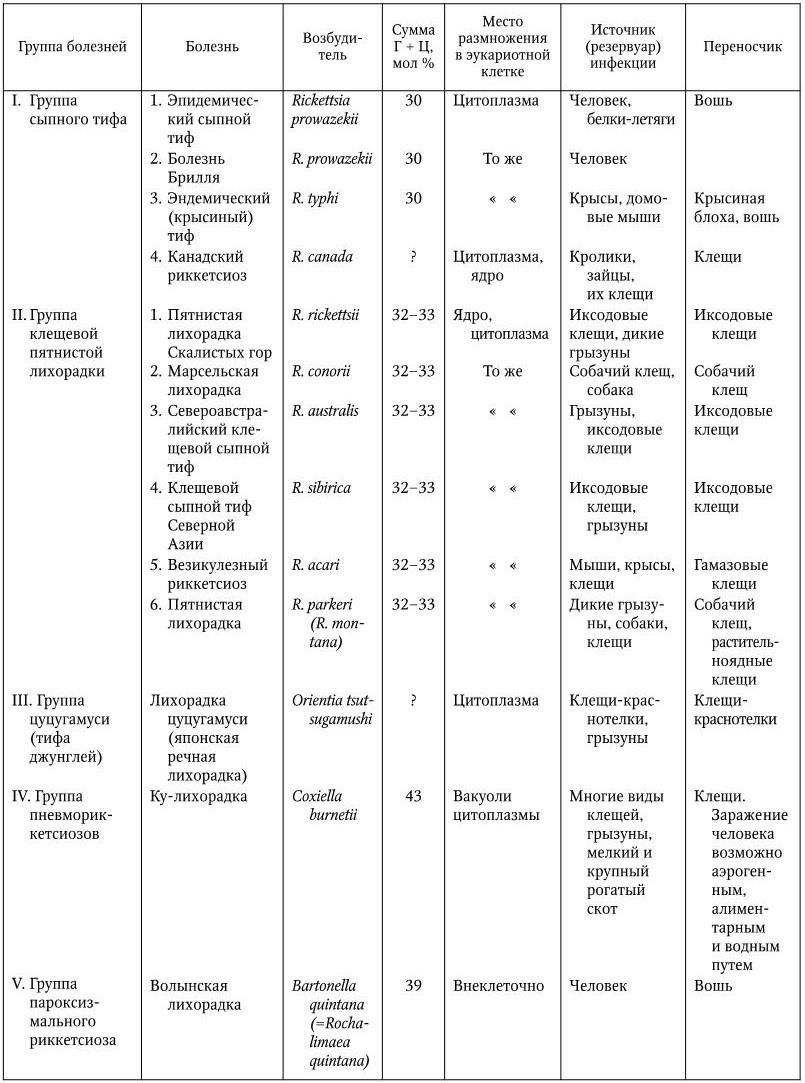
Инкубационный период заболевания длится в некоторых случаях от 3 до 50 лет. Первые клинические проявления могут начинаться через 5-7 суток после воздействия провоцирующего фактора. Начало рецидива острое, с резким подъемом температуры тела до высоких цифр (выше 39 ° С), ознобом, выраженной слабостью, утомляемостью, сильной головной болью, снижением аппетита. Пациенты возбуждены, могут возникать нарушения сна, эйфория, деперсонализация, гиперестезия глазного, слухового, обонятельного и других анализаторов. Отмечается снижение артериального давления (ниже 120/80 мм рт. ст.). Наблюдается невыраженная гиперемия лица, инъекция сосудов склер, с первых суток определяются пятна Киари-Авцына (единичные красно-оранжевые элементы с нечетким контуром на конъюнктиве, хряще верхнего века) и энантема Розенберга (небольшие петехии на оболочке мягкого неба, дужках миндалин).
С 3-4 дня начала рецидива на коже отмечается появление розеолезно-петехиальной сыпи, преимущественно сконцентрированной на теле, боковых поверхностях туловища, верхних конечностях; гораздо реже элементы обнаруживаются на лице, ладонях и подошвах. Сыпь не вызывает зуда, шелушения, проходит бесследно (розеолы) или оставляет участки депигментации (петехии). Неблагоприятным прогностическим признаком считается преобладание петехиальных высыпаний, однако при данной нозологии это наблюдается крайне редко, как и течение без появления экзантемы. Нечастым, но грозным симптомом является воспаление вещества головного мозга, проявляющееся нарушением сознания, параличами, парезами.
Осложнения
Раннее обращение за медицинской помощью, правильная диагностика, своевременное лечение позволяют перенести заболевание без осложнений. Пациенты с хроническими системными заболеваниями чаще всего подвержены развитию среднетяжелых и осложнённых форм болезни Брилла. Самыми грозными последствиями рецидива риккетсиоза являются тромбоэмболический синдром, тромбофлебиты, инфекционно-токсический шок, вторичные бактериальные инфекции (гипостатическая пневмония, пиелонефрит, сепсис). Возможны гнойные осложнения из-за инвазивных медицинских лечебно-диагностических манипуляций (внутривенные инфузии, катетеризация сосудов, внутримышечные инъекции и другие).
Диагностика
Для подтверждения либо исключения диагноза рецидивирующего тифа требуется консультация инфекциониста, кардиолога, дерматовенеролога. При появлении признаков поражения ЦНС обязателен осмотр невролога. Диагностика нозологии проводится путём тщательного сбора эпидемиологического анамнеза, правильной интерпретации данных осмотра, результатов лабораторных и инструментальных исследований:
- Физикальное обследование. При объективном исследовании пациента обращает на себя внимание умеренное психомоторное возбуждение, иногда – тремор пальцев кистей и толчкообразное выталкивание языка вперед (симптом Говорова-Годелье). Наблюдаются розеолезные и петехиальные высыпания на кожных покровах, конъюнктиве глаз, мягком нёбе. При пальпации живота можно обнаружить увеличение печени, селезёнки (гепатоспленомегалия). Характерны положительные симптомы жгута и щипка (искусственное вызывание сыпи при сдавлении кожи).
- Исследования крови и мочи. В общеклиническом анализе отмечается наличие нейтрофильного лейкоцитоза с палочкоядерным сдвигом влево, лимфоцитопении, эозинофилопении, ускорения СОЭ. Биохимические исследования демонстрируют увеличение показателей креатинина, гиперглобулинемию, гипоальбуминемию. В общем анализе мочи – увеличение плотности, альбуминурия, цилиндрурия, реже микрогематурия.
- Выявление инфекционных агентов. Обязательным для диагностики является серологическое исследование крови (ИФА, РСК, РНИФ) с обнаружением иммуноглобулинов класса G (IgG) к риккетсии Провачека. Наличие возбудителя в организме возможно доказать с помощью ПЦР. Бактериологическое исследование крови является трудоёмким и дорогостоящим процессом, при необходимости проводится только в лабораториях особо опасных инфекций.
- Кардиодиагностика. На электрокардиографии выявляется тахикардия, признаки гипоксии миокарда, реже – недостаточности пораженных клапанов. При ЭХО-КГ обнаруживаются вегетации с растушеванным контуром, неоднородным эхографическим сигналом, утолщение створок клапанов, иногда – формирование клапанной недостаточности, усугубление регургитации.
Дифференциальную диагностику проводят с эндемическим сыпным тифом, краснухой, корью, сифилисом, сепсисом, пятнистой лихорадкой скалистых гор, гриппом, брюшным тифом, паратифами А и В, геморрагической лихорадкой с почечным синдромом, менингококковой инфекцией (менингококцемией и менингококковым менингитом), лептоспирозом. Учитывая поражения сердца, обусловленные как самим рецидивом тифа, так и часто сопутствующей кардиальной патологией, необходимо дифференцировать болезнь с инфекционным эндокардитом, ревматическими пороками сердца, кардиомиопатиями. Психомоторное возбуждение либо заторможенность, а также возможные эпизоды галлюцинаций, бреда могут иметь причиной алкогольную, наркотическую интоксикацию либо являться дебютом психических расстройств или сенильной деменции.
Лечение болезни Брилла
Пациенты с подозрением на данную патологию подлежат стационарному лечению. Режим постельный, следует сохранять преимущественно горизонтальное положение до 5-6 дня нормальной температуры. Затем разрешаются недлительные перемещения под присмотром медицинских работников, потом – самостоятельно в пределах отделения. Необходимо регулярное мониторирование артериального давления. Некоторую эффективность может иметь применение компрессионного трикотажа для профилактики тромбоза глубоких вен нижних конечностей и ТЭЛА. Рекомендуется увеличить употребление жидкости, придерживаться диеты с исключением алкоголя, жаренных и жирных блюд.
Этиотропные препараты для лечения болезни Брилла – антибиотики тетрациклинового, рифамицинового ряда, а также макролиды (например, доксициклин, тетрациклин, рифампицин или азитромицин). Патогенетически обосновано применение витаминов С и Р, обладающих вазопротекторными свойствами. Симптоматическая терапия включает в себя жаропонижающие, дезинтоксикационные препараты (хлосоль, ацесоль, раствор Хартмана, Рингера, глюкозо-солевые и сукцинат-содержащие инфузионные растворы), седативные средства (барбитураты, диазепам и другие). Всем пациентам, особенно пожилого возраста, рекомендуется применение антикоагулянтов (гепарин).
Прогноз и профилактика
Прогноз состояния чаще всего благоприятный, летальность составляет 1-2%. На течение инфекции могут оказать влияние коморбидные состояния и возраст пациента, чаще всего лихорадочная стадия болезни длится около 7-8 дней, полное восстановление занимает до 2-3 недель. Около 70 % случаев заболевания протекают в лёгкой либо среднетяжелой форме.
Специфическая профилактика заболевания заключается в применении вакцин по эпидемиологическим показаниям. Наиболее распространена практика вакцинации живой сыпнотифозной вакциной и её аналогом – сухим химическим препаратом, содержащим убитых риккетсий. Применение средств специфической профилактики показано лицам, временно или постоянно находящимся в контакте с больными педикулезом и сыпным тифом, а также совместно проживающим с больным болезнью Брилла в неблагоприятных санитарно-эпидемиологических условиях.
Главным способом неспецифической профилактики патологии является борьба со вшами (профилактические осмотры в образовательных учреждениях и рабочих коллективах), санитарно-просветительская работа с населением, прививание гигиенических навыков детям. Необходима полноценная дезинсекция мест проживания, одежды, личных вещей больных педикулезом. Важно раннее выявление, изоляция, рациональная антибиотикотерапия больных эпидемическим тифом.
1. Сыпной тиф: эпидемиологическая характеристика и профилактика: учебно-методическое пособие/ А.М. Близнюк и др. – 2010.
4. Инфекционные болезни и эпидемиология/ Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. - 2007.
Болезнь Брилля-Цинссера. Спорадический сыпной тиф. Эндемический сыпной тиф. Возбудитель эндемического ( крысиного ) сыпного тифа.
Спорадический сыпной тиф — рецидив эпидемического сыпного тифа, обусловленный реактивацией риккетсий Провацека в сыпнотифозных гранулёмах.
Спорадическому сыпному тифу характерен эпизодический характер (обычно при отсутствии педикулёза), стёртая клиническая картина, трудность выделения возбудителя из крови и наличие выраженных положительных серологических реакций с Аг риккетсий Провацека.
Диагностика и лечение болезни Бриля-Цинсера аналогичны таковым при сыпном тифе.
Эндемический сыпной тиф. Возбудитель эндемического ( крысиного ) сыпного тифа
Эндемический сыпной тиф — острое инфекционное заболевание, проявляющееся лихорадкой, артралгиями и пятнисто-папулезной сыпью.
Возбудитель эндемического ( крысиного ) сыпного тифа, R. typhi, морфологически сходен с R. prowazekii и имеет общие с ней Аг.
Эндемический сыпной тиф регистрируют повсеместно в эндемичных очагах, обычно портовых городах стран с тёплым климатом.
Резервуар возбудителя эндемического ( крысиного ) сыпного тифа — крысы и мыши, переносчики — блохи, крысиные вши и клещ. В организм человека возбудители крысиного сыпного тифа попадают через укусы переносчиков.
Возможно попадание риккетсий с испражнениями на слизистые оболочки глаз, верхних дыхательных путей, а также алиментарным путём — через продукты, загрязненные мочой больных грызунов.
Продолжительность инкубационного периода эндемического сыпного тифа 5-15 сут; заболевание начинается остро с головной боли, озноба, болей в суставах, за которыми следует подъем температуры тела. У 50% больных отмечают увеличение печени и селезёнки. Поражения ЦНС и сердечно-сосудистой системы выражены слабо.
После выздоровления развивается стойкая невосприимчивость к повторным заражениям эндемическим сыпным тифом, а наличие общих Аг с R. prowazekii обусловливает развитие перекрёстной невосприимчивости к возбудителям обоих заболеваний.
При проведении микробиологической диагностики крысиного сыпного тифа применяют общие подходы выделения и идентификации риккетсии. R. typhi размножаются только в цитоплазме заражённых клеток.
Основу диагностических мероприятий эндемического сыпного тифа составляют серологические методы. Реакция Вейля-Феликса — ОХ19+; ОХк-. Специфические AT выявляют в РСК, РПГА, ИФА с использованием Аг R. typhi.
Принципы проводимого лечения эндемического ( крысиного ) сыпного тифа аналогичны таковым при сыпном тифе. Основа профилактических мероприятий — борьба с грызунами, предупреждение их завоза прибывающими судами, защита пищевых продуктов от загрязнения мочой крыс. По эпидемическим показаниям проводят иммунопрофилактику убитой вакциной.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

