Проблема педикулеза в россии
Обновлено: 24.04.2024
Ключевые слова: педикулез: головной, платяной, педикулицидные средства.
Attention! Pediculosis: the choice of pediculocidic agents
YU.V. LOPATINA
M.V. Lomonosov Moscow State University
Key words: pediculosis capitis & pubis, pediculocidic agents.
Одним из наиболее распространенных паразитарных дерматозов, вызванных членистоногими, является педикулез. Интенсивный показатель заболеваемости педикулезом в России в последние годы составляет 177,6—224,2 случая на 100 000 населения (около 300 000 больных ежегодно). Учитывая, что нередко наблюдается самолечение, можно предположить, что реальная заболеваемость педикулезом значительно выше. Для сравнения можно привести данные по заболеваемости в США, где ежегодно регистрируют 6—12 млн случаев головного педикулеза [1]. Особую остроту проблема педикулеза приобретает в крупных городах. Так, в Москве в 2001—2002 гг. показатель пораженности в 4 раза превышал средний по России, достигая 641 и 791 на 100 тыс. населения среди всех возрастных групп. При этом дети младше 14 лет составляли около 15% от общего числа больных педикулезом, а рост заболеваемости происходил в основном за счет взрослого населения. В 2003 г. показатель пораженности педикулезом в Москве в 5,7 раза превышал таковой в России (1050,9 против 186,0 на 100 тыс. населения), в 2007 г. — в 8,4 раза (1583,83 против 189,3 на 100 тыс. населения).
Наиболее распространен головной педикулез, платяной встречается значительно реже. Некоторыми исследователями отмечено увеличение доли платяного педикулеза среди всех выявленных случаев. Так, в Липецкой области в 1987—1991 гг. доля платяного и смешанного педикулеза составляла 0,02 и 0,05%, а в 1991—1998 гг. увеличилась до 0,28 и 0,32% соответственно, т.е. удельный вес этих форм вырос в 8,6 раза [2]. В Томске в 1998 г. платяной педикулез выявили в 34,8% случаев педикулеза в целом, причем бездомные составили 56—86% от числа пораженных [3].
Смешанный педикулез (головной и платяной) наблюдается у больных достаточно редко, но в отдельных социальных группах, в частности у бездомных людей, может достигать очень высокого уровня.
Известно, что бездомные, ВИЧ-инфицированные, больные хроническим алкоголизмом, доля которых в обществе постоянно растет, составляют группу риска развития волынской лихорадки [9, 10]. Так, в США (Сиэтл) при обследовании бездомных доля серопозитивных проб составила 20%, в то время как среди всех доноров крови — 2%. Во Франции (Марсель) эти значения составили 16% у госпитализированных бездомных и 0 — у доноров крови [11]. На территории России волынская лихорадка долгое время не отмечалась [12]. В Москве в 1997 г. инфицированность возбудителем волынской лихорадки вшей, собранных с лиц БОМЖ, составила 12,3% [7]. В Санкт-Петербурге при изучении вшей с 18 бездомных из 33% образцов были выделены бактерии рода Bartonella — В. quintana и B. henselae [13]. Установленные факты могут свидетельствовать о постоянном функционировании на территории крупных городов очагов волынской лихорадки.
Для борьбы со вшами используют 3 метода: механический, физический и химический. Чаще всего, особенно при сильном заражении, используют химический метод, основанный на применении педикулицидов — инсектицидных средств, предназначенных для борьбы со вшами.
За рубежом для уничтожения вшей используют препараты на основе таких действующих веществ, как пиретрины, пиретроиды (перметрин, d-фенотрин и др.), фосфорорганические соединения (малатион, фентион), хлорорганические соединения (линдан), карбаматы (карбарил) [14]. В Российской Федерации, в странах Европейского Сообщества и Австралии линдан (γ-изомер гексахлорциклогексан) для лечения педикулеза запрещен.
В России в соответствии с действующим законодательством разрешено использовать педикулициды, имеющие свидетельство о государственной регистрации и Сертификат соответствия по системе сертификации ГОСТ Р. Кратность обработок определяется овицидным (вызывающим гибель гнид) действием средства. При 100% гибели гнид проводят однократную обработку, при недостаточном овицидном действии обработку педикулицидом проводят 2 раза с интервалом 7—10 дней.
Таблица 1.
Примечание. КЭ — концентрат эмульсии; А/У — средство в аэрозольной упаковке; БАУ — средство в беспропеллентной аэрозольной упаковке; ППБ — синергист пиперонилбутоксид.
На фоне, казалось бы, обилия предлагаемых производителями педикулицидных средств, с точки зрения специалистов существует дефицит их выбора. Это связано с тем, что действующим веществом в большинстве педикулицидов является перметрин или (значительно реже) другие пиретроиды (табл. 2). Так, препараты на основе только пиретроидов составляют более 80% средств, используемых для лечения педикулеза, а доля средств на основе перметрина — более 70%.
Таблица 2.
Педикулицидные средства, разрешенные к применению в Российской Федерации на 01.06.09 (по данным Роспотребнадзора и Фармкомитета РФ)
| Действующее вещество | Число препаратов | Доля в общем ассортименте, % |
| Перметрин | 15 | 71,4 |
| D-фенотрин | 2 | 9,5 |
| Cмесь пиретроидов и ФОС | 2 | 9,5 |
| Эфирные масла | 1 | 4,8 |
| Диметикон | 1 | 4,8 |
| Всего | 21 | 100 |
Известно, что резистентные к пиретроидам популяции вшей могут оставаться чувствительными к инсектицидам из других групп химических соединений. Так, по данным литературы, головные вши, резистентные к перметрину (показатель резистентности от 2 до 557), были чувствительны к фосфорорганическим соединениям (ФОС): малатиону и пиримифосметилу [20]. Наши данные показывают, что устойчивые к перметрину вши чувствительны к малатиону и фентиону.
Таким образом, в условиях формирования резистентности вшей к перметрину в качестве альтернативых химических средств выступают лишь 2 педикулицида, содержащие активнодействующие вещества из другой группы химических веществ — ФОС (фентион, малатион). Одно из этих средств — концентрат эмульсии Форсайт-антивошь (Алина Нова Проф, Россия) на основе перметрина (3%) и фентиона (7%). Перед применением его необходимо развести до нужной концентрации. Это средство разрешено применять только у лиц старше 18 лет. Другой педикулицид — средство в аэрозольной упаковке Пара-плюс (Лаборатории Омега Фарма, Франция). В его состав входят 2 действующих вещества — малатион из группы ФОС и пиретроид перметрин. В качестве синергиста в препарат введен пиперонилбутоксид — вещество, подавляющее у насекомых активность окислительных ферментов — микросомальных монооксигеназ (МО) [21, 22].
Известно, что детоксикация инсектицидов в теле насекомых осуществляется ферментными системами: эстеразами [23], оксидазами МО и глутатион-S-трансферазами [24]. Микросомальные МО являются одной из наиболее важных ферментных систем, определяющих как токсичность, так и развитие резистентности насекомых к инсектицидам [25, 26]. Для пиретроидов, в частности перметрина, основным путем метаболизма является окисление трансметильной группы в кислотной части молекулы, проходящее при участии МО [27]. Введение в педикулицидное средство специфического ингибитора МО — пиперонилбутоксида позволяет повысить эффективность средства и преодолеть резистентность вшей к инсектицидам.
Пара-плюс является высокоэффективным в отношении вшей средством, поскольку обеспечивает не только гибель всех активных стадий (личинок и взрослых вшей), но и обладает 100% овицидным действием, т.е. вызывает гибель всех гнид при однократной обработке. Аэрозольная упаковка, позволяющая равномерно наносить и дозировать средство, удобна в применении. Пара-плюс входит в число немногих препаратов, которые разрешено использовать детям: обрабатывать от головного педикулеза можно начиная с 2,5 года.
Следует отметить, что в арсенал педикулицидов вошли в 2009 г. два средства, альтернативные традиционным инсектицидам: Нюда (Г. Поль-Боскамп ГмбХ & Ко.КГ, Германия) на основе силиконового полимера диметикона (92%), Паранит (Teva Pharmaceutical Industries Ltd., Израиль), в состав которого входит анисовое масло (15%), и Фулл Маркс (SSL International Plc., Великобритания) на изопропилмиристате (50%). Несмотря на хорошие показатели инсектицидной активности в отношении взрослых насекомых, ни одно из этих средств не обладает 100% овицидным действием в отношении зрелых яиц вшей со сформированной личинкой, что определяет необходимость двукратной обработки больного педикулезом.
Подводя итог, можно отметить, что в широком спектре педикулицидных средств, реализуемых через аптечную сеть, преобладают препараты, содержащие в качестве действующего вещества пиретроиды, главным образом перметрин. Формирование у вшей резистентности к пиретроидам обусловливает необходимость применения препаратов на основе инсектицидов с другим механизмом действия. Как пример, можно привести наиболее доступный по стоимости для широких слоев населения препарат Пара-плюс, который демонстрирует высокую инсектицидную активность и овицидное действие. На фоне сложившейся ситуации необходимы постоянное мониторирование чувствительности вшей к разным группам инсектицидов и разработка новых отечественных педикулицидных средств.
Педикулез у детей - паразитарное заболевание, вызываемое вшами (головными, платяными и лобковыми). Педикулез у детей проявляется зудом кожи в местах укусов вшей, сыпью, расчесами кожи, часто – вторичной инфекцией кожных покровов. Диагностика педикулеза у детей проводится педиатром или детским дерматологом и основана на обнаружении вшей и гнид при визуальном осмотре (в том числе под лампой Вуда) на волосистой части головы, одежде, лобковой области. Для лечения педикулеза у детей применяются специальные инсектицидные препараты (Педилин, Ниттифор, Медифокс и др.) в соответствии с инструкцией.
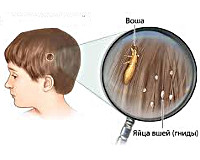
Общие сведения
Педикулез у детей (вшивость) – эктопаразитарная инфекция, переносимая кровососущими насекомыми (вшами), обитающими на теле ребенка. Для человека опасность представляют три вида вшей: Pediculus humanus capitis (головная вошь), Pediculus humanus сorporis (платяная вошь) и Pediculus pubis (лобковая вошь). Каждый вид вшей имеет свое место паразитирования и вызывает соответствующие проявления педикулеза. Головной педикулез чаще обнаруживается у детей; лобковый педикулез – преимущественно у молодежи; платяной педикулез – как правило, у пожилых людей, живущих в неблагоприятных санитарных условиях.
Эпидемиологическое распространение педикулеза среди детей и взрослых представляет социально значимую проблему, решением медицинских аспектов которой занимается педиатрия, дерматология и венерология. Согласно официальной статистике, наиболее инфицированной педикулезом возрастной группой является молодежь от 15 до 24 лет (35%), за ней следуют дети и подростки до 14 лет (27%), и, наконец, взрослые в возрасте от 35 до 50 лет (16%). Среди организованных детей головной педикулез чаще всего встречается у воспитанников домов ребенка, школ-интернатов и детских садов.

Причины педикулеза у детей
Мнение о том, что педикулезом заболевают исключительно социально неблагополучные дети, является глубоко ошибочным. В детском возрасте вши обнаруживаются примерно у каждого пятого ребенка, независимо от его чистоплотности и условий проживания. Источником вшей может являться только человек, поэтому для заражения достаточно находиться в тесном контакте с заболевшим педикулезом ребенком в детском саду, школе, летнем лагере или другом детском коллективе. Перенос вшей от больного к здоровому ребенку может происходить при использовании общих средств гигиены (полотенца, расчески, заколки, шапки), во время активных подвижных игр и т. д. Наиболее подвержены заболеваемости педикулезом девочки, имеющие длинные волосы, которые требуют тщательного ухода. Часто заболеваемость педикулезом среди детей носит характер вспышек в организованных коллективах; пик заболеваемости приходится на лето-осень.
Грудные дети могут заразиться педикулезом через постель взрослых либо во время тесного контакта с родителями, имеющими вшей (при кормлении, ношении на руках и т. д.). Заражение детей педикулезом возможно во время стрижки в парикмахерской, где не соблюдаются санитарные нормы, в общественной бане, в транспорте, при массовых купаниях в искусственных и естественных водоемах. Подростки могут получить лобковых вшей вместе с инфекциями, передающимися половым путем (ИППП: гонореей, сифилисом, хламидиозом, трихомониазом, уреаплазмозом и др.) при сексуальном контакте.
Предрасполагающими к заражению детей педикулезом факторами служат ослабление иммунитета, посещение детских коллективов или общественных мест, неблагоприятные санитарно-гигиенические условия, ранний возраст начала половой жизни.
Переползая на волосы или одежду нового хозяина, самки вшей откладывают яйца (гниды), которые плотно прикрепляются к стержню волоса с помощью клейкого секрета. Через 6-8 дней из яиц выходят личинки, которые после нескольких линек (через 10 дней) превращаются в половозрелую вошь, способную откладывать яйца. Жизненный цикл головных вшей составляет около 38 дней, платяных - 46 дней, лобковых (площиц) - 17 дней. За это время взрослые особи способны отложить до 350-400 яиц. Оптимальная температура для развития вшей - 25–27°С.
Симптомы педикулеза у детей
Головной педикулез у детей характеризуется сильным зудом кожи головы, наиболее выраженным в области затылка, висков, за ушами. Вследствие постоянно испытываемого зуда дети становятся беспокойными, плохо спят, постоянно раздражены.
Расчесывание зудящих мест вызывает образование ранок, корочек на коже волосистой части головы, а при присоединении вторичной инфекции – возникновение пиодермии, импетигинозной экземы, увеличение близлежащих лимфатических узлов. При тяжелых формах педикулеза у детей волосы могут запутываться и склеиваться подсохшим серозно-гнойным экссудатом, издающим гнилостных запах, в колтун (трихому).
Под действием слюны, фекалий и других продуктов жизнедеятельности вшей при педикулезе у детей может появляться зудящая сыпь на лице, шее и других участках тела в виде мелких уртикарных папул, эритематозных пятен, везикул, которая в дальнейшем может принимать течение хронического дерматита с участками экскориации и лихенификации.
При лобковом педикулезе у детей зуд и жжение в области половых органов усиливается по ночам; при платяном педикулезе отмечается очень сильный, нестерпимый зуд. Укусы лобковых вшей сопровождаются появлением округлых синевато-серых узелком диаметром от 3 до 10 мм, локализующихся на коже внутренней части бедер и живота. Происхождение этих пятен связно с попаданием продуктов распада гемоглобина при укусах под кожу.
Платяной педикулез у детей встречается редко. Основными его проявлениями служат зудящие папулы и сосудистые пятна на теле, расчесы; при длительном течении заболевания - участки огрубения кожи, шелушение, гиперпигментация.
Диагностика педикулеза у детей
Педикулез у ребенка может быть обнаружен родителями, медицинской сестрой или педиатром, периодически осматривающими детей в организованном коллективе или поликлинике, иногда – парикмахерами. Лобковый педикулез чаще диагностируется детским дерматологом или детским гинекологом.
Типичным диагностическим признаком педикулеза у детей является визуальное обнаружение в волосах взрослых паразитов или живых гнид. В отличие от перхоти, гниды не отделяются от волос, при раздавливании издают щелчок. Для обнаружения педикулеза у детей используется осмотр под лампой Вуда - живые гниды издают флюоресцирующее голубоватое свечение. При выявлении больного ребенка обязателен осмотр на педикулез всех контактных лиц.
Дифференциальный диагноз педикулеза у детей проводят с себорейным дерматитом, крапивницей, атопическим дерматитом, строфулюсом (детской почесухой), трихомикозами, первичными пиодермиями, микробной экземой, импетиго, дебютом псориаза.
Лечение педикулеза у детей
Для лечения различных форм педикулеза у детей используются специальные препараты с педикулицидной и овицидной активностью на основе карбофоса, перметрина, комбинированные препараты и др. Эти средства выпускаются в виде шампуней, эмульсий, лосьонов, аэрозолей и для полной эрадикации паразитов требуют 1–2 кратного применения; они также могут использоваться для обработки нательного белья и постельных принадлежностей, дезинсекции помещений.
С целью лучшего отделения гнид рекомендуется обработать волосы слабым раствором уксусной кислоты, разведенной в воде, после чего через 10-15 минут вычесать гниды частым гребнем или удалить их вручную.
При пиодермии проводится обработка пораженных участков кожи противомикробными мазями.
Прогноз и профилактика педикулеза у детей
Правильное лечение педикулеза у детей с помощью современных препаратов приводит к быстрому и полному уничтожению вшей. Повторное появление педикулеза у детей возможно в том случае, если не выявлен и не пролечен источник заражения, а контакт с ним не прекращен. Своевременное лечение педикулеза у детей является залогом профилактики бактериальных инфекций кожи, сепсиса, сыпного тифа, особенно у ослабленных детей.
Профилактика педикулеза среди детей предполагает повышение санитарной культуры, привитие детям правил личной гигиены, регулярную смену постельных принадлежностей и одежды, стирку белья при высокой температуре, регулярное мытье головы и тела, половое просвещение. Чрезвычайно важно внимательно осматривать всех детей, посещающих детские сады и школы на предмет педикулеза. Заболевшие дети должны изолироваться от коллектива на время лечения от педикулеза. Дома и в детском учреждении должны быть проведены санитарно-гигиенические мероприятия.
Вши – кровососущие мелкие бескрылые насекомые, постоянные эктопаразиты млекопитающих. В мировой фауне насчитывается 532 вида вшей, из них около 40 видов встречаются на территории России. Медицинское значение имеют только специфические паразиты человека, представленные тремя видами - головная вошь, платяная вошь, лобковая вошь, или площица.
Для вшей как постоянных паразитов характерны частые приемы крови, отсутствие зависимости развития яиц от переваривания крови, умеренная плодовитость и неспособность к длительному голоданию. Вши относятся к насекомым с неполным превращением. В своем развитии проходят стадии яйца, личинки, имаго. В течение жизни самка спаривается с самцом многократно. После копуляции самка откладывает жизнеспособные яйца ( гниды). Гниды прочно приклеиваются нижним концом к волосу или ворсинкам ткани при помощи секрета, выделяемого самкой.
Заражение человека вшами приводит к развитию распространенного паразитарного заболевания – педикулеза.
Мы ознакомились с данными санэпидемстанций города Саратов по педикулезу за последние годы. По результатам плановых осмотров в организованных детских коллективах первое место по заболеваемости головным педикулезом занимают дома ребенка (16%), второе - школы-интернаты (12%), третье - дошкольные учреждения (7%).
Однако, вши не только являются широко распространенными паразитами человека, но и служат переносчиками возбудителей ряда опасных заболеваний: эпидемического сыпного тифа, возвратного вшивого тифа, волынской лихорадки.
В последние годы в России регистрируют значительный уровень заболеваемости педикулезом. Традиционно рост заболеваемости педикулезом связывают с ухудшением социально-бытовых условий людей, скученностью, антисанитарными условиями жизни, сопровождающими войны, стихийные бедствия, социальные потрясения. Сосредоточение в крупных городах большого количества бездомных усугубляет эпидемиологическую ситуацию, связанную с педикулезом и сопряженными с ним заболеваниями.
Педикулез остается по-прежнему актуальной проблемой здравоохранения, особенно в современных социально-экономических условиях.
Педикулез, или вшивость, — специфическое паразитирование на человеке вшей, питающихся кровью. Вши принадлежат к разряду бескрылых насекомых отряда Anoplura, паразитирующих исключительно на млекопитающих, кровью которых они питаются.
В природе имеется до 200 видов вшей, которые разделены на три семейства. Различные виды вшей приспособлены к питанию на строго определенных хозяевах и не переходят на других. Поэтому для человека эпидемическое значение имеют три вида вшей семейства Pediculidaeu h..: головная вошь (Pediculus h. capitis), платяная вошь (P. h. corporis), лобковая вошь (P. pubis, P. invaginalis).
Педикулез относится к числу социально значимых инфекций и представляет серьезную проблему не только в развивающихся, но и в экономически развитых странах мира. Так, ежегодные затраты на фармакотерапию головного педикулеза в США достигают $240 миллионов, а общие затраты приближаются к $1 миллиарду.
Как самостоятельная нозологическая форма педикулез в России подлежит обязательной регистрации с 1987 г. по Приказу МЗ СССР № 320. Эпидемиологическое распространение педикулеза в России до сих пор остается актуальной проблемой. Это связывают с новыми эпидемиологическими факторами — свободой сексуального поведения, туризмом, коммерческими поездками, усилившейся миграцией людей. Наиболее инфицирована возрастная группа 15–24 лет (35%), второе место по инфицированности занимают дети до 14 лет (27%), третье — лица зрелого возраста — 35–50 лет (16%). В соответствии с социальным статусом объединения детей в коллективы первое место по заболеваемости головным педикулезом занимают дома ребенка (16%), второе — школы-интернаты (12%), третье — дошкольные учреждения (7%). Головной педикулез чаще находят у школьников и молодежи [3]. Платяной педикулез встречается реже: у лиц, живущих в стесненных условиях,у бродяг, не соблюдающих гигиену лиц старческого возраста. Лобковый педикулез регистрируют преимущественно у молодежи, одновременно с инфекциями, передающимися половым путем. Младенцы заражаются от родителей через постель или при кормлении грудью и наличии у матери вшей вблизи соска. Считается, что на распространение вшивости влияют всплески солнечной активности, усиливающие рост и размножение паразитов, а также снижение иммунитета населения. Максимальные сроки жизни головной вши — 38 дней, платяной вши — 46 дней, плошицы — 17 дней.
Основными клиническими симптомами педикулеза являются:
- меланодермия — пигментация кожи за счет тканевых кровоизлияний и воспалительного процесса, вызываемого воздействием слюны насекомых;
- колтун — образуется за счет расчесов головы. Волосы запутываются и склеиваются серозно-гнойными выделениями, засыхающими в корки, под которыми находится мокнущая поверхность. В настоящее время встречается редко;
- зуд, сопровождающийся расчесами, у отдельных людей — аллергией;
- огрубение кожи от массовых укусов вшей и воздействия слюны насекомых на дерму.
При головном педикулезе вши обитают на волосистой части кожи головы, чаще всего у детей. Поражаются преимущественно затылочная и височные области. Р. h. capitis часто обнаруживают парикмахеры и косметологи, которым легче заметить гнид на мокрых волосах. При сосании крови все виды вшей впрыскивают в толщу кожи слюну, выделяемую так называемыми бобовидными железами. В результате раздражающего действия секрета бобовидных желез на месте укуса появляются зудящие очажки плотного воспалительного инфильтрата [1, 3]. Вследствие укусов вшей, расчесов и возникающих экскориаций часто развивается импетигинозная экзема или появляются пиодермические высыпания на коже волосистой части головы. Иногда возможно увидеть отдельные гнойничковые элементы на коже лица, заушной области, конъюнктивит и увеличение регионарных лимфатических узлов. В запущенных случаях, при обильном серозногнойном отделяемом, образуется колтун (трихома) [1, 2]. Несмотря на кажущуюся простоту диагностики педикулеза, довольно часто практикующие врачи допускают ошибки при постановке диагноза. Объяснить это можно несколькими причинами. Во-первых, это самолечение и частое мытье головы, которые скрывают признаки заболевания и уменьшают частоту размножения паразитов. Во-вторых, отсутствие эпидемиологического фактора (не установлен источник заражения, отсутствие педикулеза у членов семьи) и благополучный социальный статус больного также часто вводят в заблуждение врача, не позволяя заподозрить педикулез.
Расплывчатость границ, наличие точечных корочек и зуда постоянного характера волосистой части головы при себорейной экземе придают ей сходство с головным педикулезом. В данной ситуации необходимо учитывать наличие мокнутия, обильных крупнопластинчатых чешуек желтоватого цвета, тенденцию к хроническому течению с частыми обострениями у больного себорейной экземой. Типичная экзема вшивости обычно развивается на задней поверхности шеи, а задние затылочные лимфатические узлы увеличиваются и становятся болезненными [1]. При педикулезе зуд имеет постоянный характер и усиливается со временем.
Возможные ошибки возникают при дебюте псориаза. Первичные проявления псориаза могут быть малозаметными, и превалирующими симптомами в данный момент являются зуд и шелушение на коже волосистой части головы. Именно локальное обильное шелушение иногда является единственным диагностическим признаком псориаза. Тем не менее, псориаз по интенсивности зуда редко может соперничать с педикулезом.
В запущенных случаях педикулеза волосы запутываются, склеиваются за счет серозно-гнойных выделений, присоединившейся инфекции, образуется колтун. Обилие гнойных выделений и корочек, мокнущей поверхности, склеенные волосы создают иллюзию стафилококкового или стрептококкового импетиго. В отличие от импетиго при педикулезе зуд возникает задолго до появления гнойных высыпаний. С медицинской точки зрения вторичные инфекции волосистой части головы и шеи, при наличии хронического зуда, необходимо внимательно осматривать волосяные стержни с помощью ручной лупы или лампы Вуда на наличие гнид, тогда при внимательном обследовании обнаруживаются флуоресцирующие голубоватым цветом миниатюрные гниды, прикрепленные рядами к волосяным стержням. В начале заболевания их обнаруживают в непосредственной близости от кожи головы, но по мере роста волос они перемещаются к его кончику и, достигая его, оказываются уже пустыми. В отличие от перхоти гниды невозможно вычесать [1].
Лечение. Традиционная терапия головного педикулеза заключается в многократной обработке кожи волосистой части головы препаратами, обладающими овицидной и педикулоцидной активностью (таблица). Жизненный цикл паразита при использовании подобных средств приобретает наиболее благоприятный для его выживания режим: пребывание в виде яйца в течение максимально возможного периода времени (12 дней) с последующим быстрым взрослением нимфы до половозрелой особи (8,5 дней). Поэтому педикулоцидные препараты, не обладающие доказанной овицидной активностью (пиретроиды и Линдан), требуют 2–3-кратного нанесения до полной эрадикации паразита. Для препаратов с овицидной активностью (малатион) достаточно 1–2-кратной обработки. Перметрин — препарат, рекомендованный Американской академией педиатрии в качестве препарата выбора терапии головного педикулеза. Эффект перметрина и пиретринов основан на задержке закрытия потенциалзависимых натриевых каналов, что приводит к параличу нервной системы паразитов. Препарат считается, в целом, безопасным, однако уровень резистентности к нему достаточно высок. Так, по данным последних исследований, эффективность 2-кратной обработки перметрином с интервалом в одну неделю не превышала 45–55% [4].
- пиретрин + пиперонила бутоксид
- перметрин + малатион + пиперонила бутоксид
- тетраметрин+ пиперонила бутоксид
Механизм действия малатиона основан на необратимом ингибировании ацетилхолинэстеразы. На сегодняшний день резистентность к препарату ограничивается эпизодическими случаями. Малатион обладает не только педикулоцидной, но и овицидной активностью. Малатион абсорбируется кератином, этот процесс занимает примерно 6 часов, причем остаточный эффект, защищающий от реинфекции, сохраняется в течение 6 недель. Необходимо помнить, что малатион разлагается в тепле, поэтому на протяжении лечения нельзя пользоваться феном [1, 4]. По мнению авторов обзорного исследования, посвященного вопросу терапии головного педикулеза, малатион является в настоящее время оптимальным средством лечения головного педикулеза с учетом жизненного цикла и уровня резистентности к нему паразита, а также наличия у препарата овицидной активности. Еще одним преимуществом малатиона является возможность раннего возвращения ребенка в детские коллективы (на следующий день после обработки).
Нефармакологические методы лечения головного педикулеза, включая обработку уксусом, вазелином, оливковым и сливочным маслом, изопропиловым спиртом и длительные погружения в воду, как правило, не эффективны. Эффективность терапии путем вычесывания гнид не превышает 38% [1, 4].
При лечении педикулеза необходимо также учитывать наличие у головных вшей приобретенной устойчивости практически ко всем средствам терапии. Несомненным преимуществом обладают комбинированные препараты с овицидной и педикулоцидной активностью. Например, сочетание перметрина и малатиона в аэрозоле Пара плюс гарантирует высокий процент поражения паразитов при минимальных затратах времени на лечение. Аэрозоль Пара плюс — противопедикулезное средство с двойным механизмом действия, за 10 минут губительно действует на вшей и гнид. Удобная упаковка с подвижной насадкой с распылителем позволяет обрабатывать очаги поражения в труднодоступных местах. Аэрозоль можно использовать для обработки вещей. Одного флакона достаточно для обработки 2–3 человек. Для удаления яиц вшей, при сильном заражении, можно использовать косметический бальзам Пара лент, который облегчает отклеивание гнид и способствует быстрому восстановлению волос после лечения.
Все перечисленные выше методы являются эффективными, если соблюдены правила дезинфекции и при сильном заражении проведен повторный курс лечения. Комплексное лечение и уход за волосами для всей семьи современными средствами с дополнительными профилактическими и косметическими действиями помогает решить проблему педикулеза более качественно.
Литература
1. Европейское руководство по лечению дерматологических заболеваний / Под ред. А. Д. Кацамбаса, Т. М. Лотти. М.: МЕДпрессинформ, 2008. 736 с.
2. Клинические рекомендации. Дерматовенерология / Под ред. А. А. Кубановой. М.: ДЭКС-Пресс, 2007. С. 122–124.
3. Суворова К. Н. Педикулез // Лечащий Врач. С 2007, № 10. С. 62–64.
4. Lebwohl M., Clark ., Levitt J. Therapy for head L lice based on life cycle, resistance, and safety considerations // Pediatrics. 2007; 119 (5): 965–974.
Читайте также:

