Процесс заживления при сифилисе заканчивается
Обновлено: 15.04.2024
Сифилис. Признаки и диагностика сифилиса.
Сифилис — это хроническое инфекционное заболевание, возбудителем которого является бледная трепонема. Заражение происходит через кожу и слизистые оболочки путем прямого контакта или через различные предметы.
В течении сифилиса различают четыре периода: инкубационный, первичный, вторичный и третичный.
Инкубационный период сифилиса длится 21—24 дня.
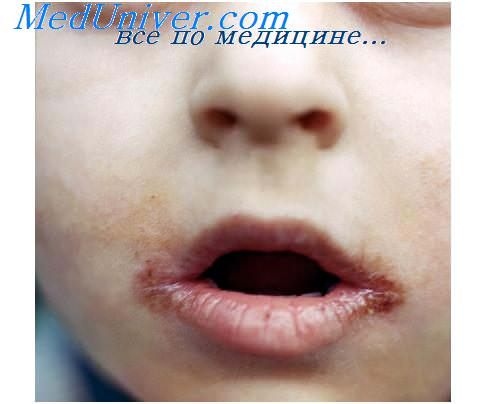
Для первичного сифилиса характерна безболезненная, плотная язва на месте внедрения спирохеты. Этот период продолжается 6—8 недель. Развитие первичной сифиломы (твердый шанкр) в полости рта начинается с появления на слизистой небольшой ограниченной красноты, которая вскоре становится более интенсивной и переходит в уплотнение в результате образования воспалительного инфильтрата. Ограниченное уплотнение увеличивается в размере и достигает обычно 2—3 см в диаметре. В центральной части инфильтрата происходит мацерация и образуется эрозия мясо-красного цвета. Достигнув полного развития, твердый шанкр представляет безболезненное, возвышающееся над уровнем слизистой образование хрящевидной плотности с блюдцеобразной эрозией в центре. При травмировании и присоединении вторичной инфекции эрозия углубляется с образованием язвы. Язва имеет округлую или овальную форму с приподнятыми ровными краями, с хрящеподобным специфическим инфильтратом. Дно язвы ярко-красного цвета, блестящее или покрытое серовато-темным "сальным" налетом; безболезненное.
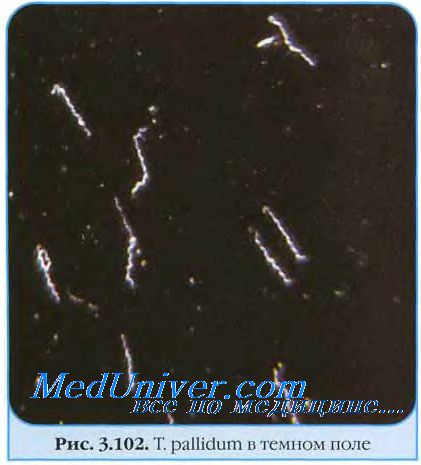
Твердый шанкр может располагаться на красной кайме губ, рейсе — на слизистой оболочке щек, твердого и мягкого неба. Его форма бывает различной: на языке и губах, как правило, круглая или овальная; на десне с преимущественной локализацией в области резцов удлиненная, шанкр располагается в виде полумесяца или параллельно линии смыкания зубов, захватывая несколько межзубных сосочков; на слизистой оболочке в углу рта — в виде кровоточащей трещины с инфильтрированными краями. На миндалинах твердый шанкр в отличие от стрептококковой ангины почти всегда располагается односторонне. Важным признаком при диагностике твердого шанкра является появление к концу первичного периода безболезненного регионарного лимфаденита. Диагноз должен быть подтверзкден лабораторным путем: обнаружением под микроскопом в темном поле зрения типичных, с характерными движениями бледных спирохет (мазки получают или с поверхности первичной сифиломы или из пунктата регионарных лимфоузлов). Начиная с 4-й недели первичного периода сифилиса, реакция Вассерма-на становится стойко положительной. Язвы заживают через 3—12 недель с небольшим рубцом или без него.
У нелеченных больных через 2—10 недель начинается вторичный период сифилиса, который проявляется на слизистой полости рта в виде розеол и папул и является наиболее заразным. Подавляющее число заражений происходит во вторичном периоде сифилиса, из них на сифилиды в полости рта падает значительная часть случаев. Сифилитические розеолы в полости рта появляются обычно на небных дужках, мягком небе или миндалинах в виде резко отграниченных от здоровой слизистой оболочки пятен ярко-красного цвета, нередко сливающихся в эритему (сифилитическая эритематозная ангина). Отличие сифилитической ангины от банальной состоит в отсутствии субъективных ощущений. Длительность розеолы без лечения составляет не менее месяца, в течение которого ее цвет и форма мало меняются.
Папулезный сифилис — самое частое проявление вторичного сифилиса во рту, особенно при рецидиве. Высыпания чаще локализуются на слизистой миндалин, небных дужек, мягкого неба, резке — на слизистой щек, губ, языка, десен. В углах рта и на языке могут образовываться папулы на фоне плотного специфического инфильтрата. Папулы плотные, округлые, различной величины, покрыты серовато-белым налетом, окружены узким гиперемированным резко очерченным венчиком. На языке в местах появления папул (чаще на его кончике или боковых поверхностях) нитевидные и грибовидные сосочки исчезают, вследствие чего получается гладкая, блестящая бляшка ярко-красного цвета, резко отграниченная от здоровой слизистой языка (очаги десквамации). Сливаясь, папулы могут образовывать крупные бляшки. При поскабливании шпателем налет, покрывающий папулы, снимается и под ним возникает мясо-красная эрозия. Папулы и отделяемое эрозий содержат большое количество трепонем. Болевые ощущения возникают при эрозировании папул или при локализации их в углах рта (сифилитическая заеда).
Третичный период сифилиса в полости рта проявляется образованием гумм и бугорковых высыпаний. Гуммы могут локализоваться в любом месте слизистой полости рта, но чаще на мягком или твердом небе, языке. Начало появления безболезненного глубокого узла в толще слизистой может быть для больного незаметным. Затем узел постепенно увеличивается, становится синюшно-красным. Центральная часть гуммы распадается с образованием язвы. Она окружена мощным инфильтратом в виде плотного, поднимающегося над уровнем слизистой валика синюшно-красного цвета. Ее края гладкие, не подрытые, мясо-красного цвета, покрыты сочными мелкими грануляциями, легко кровоточат и кратерообразно опускаются до дна язвы. Даже при разрушении значительной части языка и губ не отмечается сильной болезненности в отличие, например, от туберкулезных язв в полости рта, для которых характерна резкая боль. Не наблюдается и острых воспалительных явлений. Заживление язвы приводит к образованию втянутого звездчатого рубца. Этот процесс длится 3—4 мес. и обычно не сопровождается субъективными ощущениями.
Бугорковый сифилис чаще локализуется на губах. Синюшно-красного цвета, плотные, безболезненные, не имеющие острого воспалительного характера бугорки располагаются (как это свойственно третичному сифилису) в виде групп, гирлянд, дуг. Такие бугорки быстро распадаются, образуя маленькие глубокие язвы с крутыми, не подрытыми краями. Без лечения бугорковый сифилис может существовать длительное время, иногда долгие месяцы и даже годы.
После заживления язв на всю жизнь остаются как бы штампованные, мозаичные рубцы. Они являются признаком перенесенного сифилиса.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
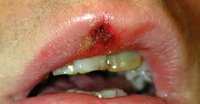
Первичный сифилис — первая стадия сифилиса, возникающая после заражения бледной трепонемой и начинающаяся с кожных проявлений в месте ее внедрения. Характеризуется появлением твердого шанкра (первичной сифиломы) на коже или слизистой с последующим развитием регионарного лимфангита и лимфаденита. При локализации элементов первичного сифилиса на коже полового члена возможно развитие баланопостита, фимоза, гангренизации и других осложнений. Диагноз первичного сифилиса устанавливается на основании анамнеза, обнаружения твердого шанкра и выявлении в его отделяемом бледных трепонем, положительных результатов серологических исследований, ПЦР-диагностики. Лечение осуществляется препаратами пенициллина.
Общие сведения
Современная венерология отмечает некоторые отличия в клинической картине первичного сифилиса по сравнению с теми его проявлениями, которые наблюдались ранее. Если раньше у 90% заболевших первичным сифилисом твердый шанкр носил одиночный характер, то сейчас возросло число случаев появления сразу 2-х и более шанкров. Отмечается существенное увеличение язвенных форм твердого шанкра и форм первичного сифилиса, осложненных пиодермией. Вырос удельный вес твердых шанкров, расположенных на слизистой рта и в области ануса.

Классификация первичного сифилиса
- Первичный серопозитивный сифилис — сопровождается положительными серологическими реакциями на сифилис.
- Первичный серонегативный сифилис — у пациента серологические исследования дают отрицательный результат.
- Скрытый первичный сифилис — протекает с отсутствием клинических проявлений заболевания, может быть серопозитивным и серонегативным. Эта форма сифилиса чаще наблюдается у пациентов, которые начали лечение на ранних стадиях, но не закончили его.
Симптомы первичного сифилиса
Клинические проявления первичного сифилиса возникают спустя 10-90 дней от момента заражения пациента. Место появления первичной сифиломы, называемой твердым шанкром, соответствует месту внедрения бледной трепонемы через кожные покровы или слизистую оболочку. Как правило, это половые органы: у мужчин чаще всего головка полового члена и крайняя плоть, у женщин — половые губы, слизистая влагалища и шейки матки. Последнее время при первичном сифилисе все чаще встречается экстрагенитальное (внеполовое) расположение шанкра: на коже и слизистой ануса, животе, бедрах, лобке, пальцах рук, слизистой губ, языка и ротовой полости.
Твердый шанкр первичного сифилиса представляет собой округлую мясисто-красную эрозию диаметром до 1 см. Приподнятые края эрозии придают ей блюдцеобразный вид, а скудное серозное отделяемое делает ее поверхность как бы лакированной. Свое название твердый шанкр получил благодаря плотному инфильтрату, лежащему в основании эрозии. Однако современные венерологи отмечают в своей практике случаи шанкров без выраженного уплотнения в основании. Обычно первичный сифилис протекает без субъективных ощущений, большинство пациентов отмечает лишь незначительную болезненность в области шанкра. Разрешение эрозивного шанкра происходит, не оставляя на коже или слизистой никаких следов. В тоже время при первичном сифилисе встречаются язвенные формы твердого шанкра с более выраженными краями и уплотнением основания. Их заживление происходит с образование рубца.
Первичный сифилис может протекать с появлением атипичных форм твердого шанкра, что встречается относительно редко. К атипичным формам относят: индуративный отек, шанкр-амигдалит и шанкр-панариций. Индуративный отек встречается в области мошонки, крайней плоти и больших половых губ. Его плотность настолько велика, что надавливание пальцем в месте отека не оставляет после себя углубления. Первичный сифилис в виде шанкра-амигдалита проявляется односторонним безболезненным увеличением и уплотнением миндалины, сопровождающимся ее окрашиванием в красно-медный цвет. Отсутствие выраженных воспалительных изменений, болезненности и температурной реакции позволяет отличить эту форму первичного сифилиса от ангины или обострения хронического тонзиллита.
Шанкр-панариций имеет место чаще всего при развитии первичного сифилиса у медицинских работников (гинекологи, урологи, стоматологи, лаборанты и пр.). Он характеризуется резкой болезненностью, уплотнением и вздутием концевой фаланги одного из пальцев руки. Предположить первичный сифилис в таких случаях помогает отсутствие выраженного покраснения и наличие плотной инфильтрации пораженной области. Заподозрить первичный сифилис при всех атипичных формах твердого шанкра можно по типичному для сифилиса выраженному увеличению регионарных лимфоузлов: паховых при индуративном отеке, шейных и поднижнечелюстных при шанкре-амигдалите, локтевых при шанкре-панариции.
Осложнения первичного сифилиса
Наиболее часто первичный сифилис осложняется вторичной бактериальной или трихомонадной инфекцией с развитием баланита или баланопостита. Последний может приводить к сужению крайней плоти с возникновением фимоза. Если при этом твердый шанкр локализуется в венечной борозде, то его обследование становится невозможным, что затрудняет диагностику первичного сифилиса. Попытки пациента самостоятельно открыть головку могут привести к ее ущемлению и возникновению парафимоза.
Более редким осложнения первичного сифилиса является гангренизация, обусловленная фузоспириллезной инфекцией. При этом твердый шанкр покрывается черным струпом. Распространение процесса за пределы шанкра говорит о развитии фагеденизма.
Диагностика первичного сифилиса
С проявлениями первичного сифилиса в своей практике сталкивается не только врач-венеролог, но и андролог, уролог, гинеколог, дерматолог, отоларинголог, проктолог, стоматолог. Выявление твердого шанкра и наличия в анамнезе пациента сведений о половом контакте, который мог быть причиной заражения, является основным моментом на начальном этапе диагностики первичного сифилиса. Затем проводится исследование отделяемого шанкра для обнаружения бледной трепонемы. Вспомогательным методом является исследование на бледные трепонемы пунктата, взятого в ходе биопсии лимфатического узла. Серологические реакции (РИФ, РИБТ, RPR-тест) становятся положительными лишь спустя 3-4 недели от начала проявлений первичного сифилиса. Поэтому в ранний период первичного сифилиса применяется ПЦР-диагностика.
Дифференциальная диагностика первичного сифилиса проводится с генитальным герпесом, трихомониазом, гонореей, чесоткой, псориазом, баланопоститом, болезнью Кейра, эрозией шейки матки, раком вульвы и другими заболеваниями. При расположении твердого шанкра на губах первичный сифилис необходимо дифференцировать от хейлита и простого герпеса, при его локализации на слизистой рта — от стоматита, пузырчатки, язвенной формы милиарного туберкулеза, раковой язвы, поражений слизистой при красном плоском лишае, системной красной волчанке, лейкоплакии.
Лечение первичного сифилиса
Терапия первичного сифилиса проводится препаратами пенициллинового ряда. Осуществляют внутримышечное введение водорастворимого пенициллина каждые 3 часа, новокаиновой соли бензилпенициллина дважды в сутки или комбинированных препаратов бензилпенициллина по схеме. Дозы и длительность лечения зависят от формы первичного сифилиса. Важное значение имеет обследование и лечение половых партнеров больного.
У пациентов с аллергией на пенициллин лечение первичного сифилиса может проводиться доксициклином или тетрациклином. Некоторые исследования указывают на эффективность цефтриаксона в лечении первичного и вторичного сифилиса. Однако малое число таких наблюдений дает недостаточное количество информации для установления его оптимальных доз и наиболее целесообразной продолжительности лечения.
После проведенного лечения пациенты с серонегативным первичным сифилисом в течение года находятся на обязательном диспансерном наблюдении, а пациенты с серопозитивным первичным сифилисом — три года. Контроль излеченности осуществляется на протяжении всего периода диспансерного наблюдения путем проведения RPR-теста. Сохранение резко положительных результатов теста в течение года является показанием к дополнительному лечению.
Третичный сифилис. Дифференциальный диагноз сифилиса
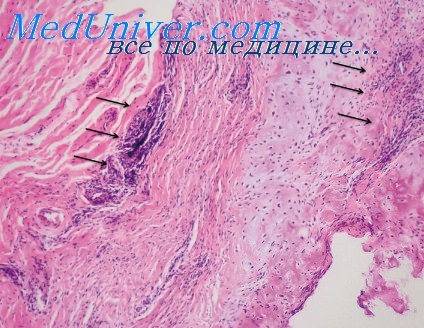
При третичном сифилисе обнаруживается грануляционная ткань, состоящая из лимфоцитов, плазматических клеток, гистиоцитов, фибробластов и различного количества эпителиоидных и гигантских клеток. Отмечается пролиферация сосудистых стенок, приводящая к сужению просветов, а также пропитывание стенок воспалительным инфильтратом. Часто наблюдается казеозный некроз. Возможно, что последний не связан с изменениями сосудов, так как тяжелые сосудистые изменения часто обнаруживаются в очагах как без казеозного распада, так и с распадом.
Наиболее вероятно, что казеозный распад представляет собой аллергический феномен, вызванный усилением реактивности ткани [Бойд (Boyd)]. В стадии заживления очаги третичного сифилиса богаты фибробластами. Процесс заканчивается фиброзом. Третичный сифилис кожи проявляется в двух формах — бугорковой к гуммозной.
При бугорковом третичном сифилисе грануломатозный процесс наблюдается только в дерме. Количество эпителиоидных клеток, как правило, незначительное, иногда, впрочем, в центре очага эти клетки многочисленны. Они беспорядочно располагаются в истинных бугорках. Гигантские клетки инородных тел обаруживаются чаще, чем гигантские клетки Лангханса.
Казеозный некроз обычно не очень выражен и даже может отсутствовать. При распространенном казеозном некрозе образуется изъязвление.
При гуммозном третичном сифилисе грануломатозный процесс поражает не только дерму, как при бугорковой форме, но и подкожную жировую ткань. Эпителиоидные и гигантские клетки многочисленны; в центре очага виден массивный казеозный некроз. Эпителиоидные и гигантские клетки расположены преимущественно по окружности очагов последнего.
Вследствие распространения процесса в глубину поражаются не только сосуды дермы, как при бугорковом третичном сифилисе, но и большие сосуды подкожного жирового слоя, причем весьма значительно.
Дифференциальный диагноз между третичным сифилисов и туберкулезом может быть труден. Бугорковый сифилис при отсутствии казеозного некроза иногда напоминает туберкулезную волчанку, гуммозный сифилис — скрофулодерму или уплотненную эритему. Последнее заболевание исключить особенно трудно, так как при нем наблюдаются в сосудах облитеративные изменения, аналогичные таковым при третичном сифилисе.
Именно сосудистые изменения служат опорным пунктом для дифференциального диагноза между сифилисом и туберкулезом (кроме уплотненной эритемы). В пользу диагноза сифилиса говорит также преобладание в инфильтрате плазматических клеток и, наконец, то обстоятельство, что гигантские клетки инородных тел встречаются при сифилисе чаще, чем гигантские клетки Лангханса.
Гистологическая картина околосуставных узловатостей зависит от возраста последних. Свежие узловатости имеют отчетливое клеточное строение. Видны густая фиброзная ткань и грануломатоные очаги, состоящие из эпителиоидных клеток, лимфоцитов и плазматических клеток с отдельными гигантскими клетками типа Лангханса. Стенки кровеносных сосудов утолщены, сосуды окружены густыми скоплениями плазматических клеток. Хорошо выраженные узловатости отчетливо делятся на три зоны [Кальц и Ньютон (Newton)]:
1) наружную гранулематозную зону, гистологическое строение которой аналогично описанному выше строению свежих узлов;
2) промежуточную зону густого фиброза с единичными клеточными элементами и
3) внутреннюю зону, содержащую гиалинизированные фиброзные тяжи, которые, разветвляясь, образует кистоные пространства.
Эти кистозные пространства содержат аморфнный материал и иногда мелкие скопления холестерина. В поздней стадии очаги полностью состоят из гиалинизированной фиброзной ткани; клеточный инфильтрат отсутствует (Фримэн). Иногда в свежих узлах удавалось обнаружить бледные спирохеты (Аллеи). Есснер, а также Ху, Лиу и Фразир (Jessner, Ни, Liu, Frazier) получили положительные результаты три прививках кроликам материала околосуставных узловатостей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вторичный сифилис — следующий за первичным период сифилиса, который характеризуется диссеминированной сыпью с большим полиморфизмом элементов (розеолы, папулы, везикулы, пустулы), поражением соматических органов, опорно-двигательного аппарата, нервной системы и генерализованным лимфаденитом. Диагностика вторичного сифилиса проводится путем выявления бледной трепонемы в отделяемом кожных элементов, пунктате лимфоузлов и спиномозговой жидкости; постановкой серологических реакций. Лечение включает пенициллинотерапию и симптоматическую терапию поражений внутренних органов.
Общие сведения
Период вторичного сифилиса начинается через 2-3 месяца после проникновения в организм бледных трепонем и связан с их попаданием в кровь и лимфу. По кровеносным и лимфатическим сосудам возбудители сифилиса разносятся во внутренние органы, лимфоузлы и нервную систему, вызывая их поражение. Под воздействием иммунного ответа организма бледная трепонема может образовывать споры и цисты, в которых она сохраняется в невирулентном виде, обуславливая развитие скрытого периода вторичного сифилиса. При снижении активности иммунных механизмов возбудитель способен снова трансформироваться в патогенную подвижную форму, вызывающую рецидив вторичного сифилиса.

Классификация вторичного сифилиса
Свежий вторичный сифилис — развивается после первичного сифилиса и проявляется обильной диссеминированной мелкой полиморфной сыпью, наличием твердого шанкра в стадии разрешения и полиаденитом. Продолжительность 2-4 месяца.
Скрытый вторичный сифилис — характеризуется исчезновением клинических симптомов и выявляется только положительными результатами серологических исследований. Длится до 3-х месяцев и более.
Рецидивный вторичный сифилис — происходит чередование рецидивов сифилиса со скрытыми периодами. Во время рецидивов опять появляется сыпь. Однако, в отличие от свежего вторичного сифилиса, она менее обильная, более крупная и располагается группами, образуя дуги, кольца, гирлянды и полукольца.
Симптомы вторичного сифилиса
Развитие вторичного сифилиса часто начинается с общих симптомом, сходных с проявлениями ОРВИ или гриппа. Это недомогание, повышение температуры, озноб, головная боль. Отличительной особенностью вторичного сифилиса является артралгии и миалгии, усиливающиеся в ночное время. Только через неделю после появления этих продромальных симптомов возникают кожные проявления вторичного сифилиса.
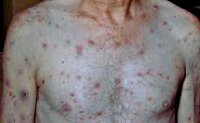
Высыпания вторичного сифилиса — вторичные сифилиды — отличаются значительным полиморфизмом. При этом они имеют целый ряд сходных характеристик: доброкачественное течение без периферического роста и разрушения окружающих тканей, округлая форма и четкое отграничение от окружающей их кожи, отсутствие субъективной симптоматики (изредка отмечается небольшой зуд) и островоспалительных признаков, заживление без образования рубцов. Вторичные сифилиды содержат большую концентрацию бледных трепонем и обуславливают высокую инфекционную опасность больного вторичным сифилисом.
Наиболее распространенной формой сыпи при вторичном сифилисе является сифилитическая розеола или пятнистый сифилид, проявляющийся округлыми бледно-розовыми пятнами диаметром до 10 мм. Обычно они локализуются на коже конечностей и туловища, но могут быть на лице, стопах и кистях. Розеолы при вторичном сифилисе появляются постепенно по 10-12 штук в день в течение недели. Типично исчезновение розеолы при надавливании на нее. К более редким формам розеолезной сыпи при вторичном сифилисе относятся шелушащаяся и приподнимающаяся розеолы. Первая имеет небольшое западение в центре и покрыта пластинчатыми чешуйками, вторая — возвышается над общим уровнем кожи, что делает ее похожей на волдырь.
Редкой формой высыпаний вторичного сифилиса является пустулезный сифилид. Его появление обычно наблюдается у ослабленных пациентов (больных туберкулезом, наркоманов, алкоголиков) и свидетельствует о более тяжелом течении вторичного сифилиса. Пустулезный сифилид характеризуется наличием гнойного экссудата, который высыхает с образованием желтоватой корочки. Клиническая картина напоминает проявления пиодермии. Пустулезный сифилид вторичного сифилиса может иметь следующие формы: импетигинозную, угревидную, эктиматозную, оспенновидную, рупоидную.
Кожные проявления вторичного сифилиса сопровождаются генерализованным увеличением лимфатических узлов (лимфаденитом). Увеличенные шейные, подмышечные, бедренные, паховые лимфоузлы остаются безболезненными и не спаяны с окружающими их тканями. Нарушение питания корней волос при вторичном сифилисе приводит к выпадению волос с развитием диффузной или очаговой алопеции. Часто отмечаются поражения слизистых оболочек ротовой полости (сифилис полости рта) и гортани. Последние обуславливают характерную осиплость голоса у больных вторичным сифилисом.
Со стороны соматических органов наблюдаются в основном функциональные изменения, которые быстро проходят при проведении лечения и отсутствуют в периоды скрытого вторичного сифилиса. Поражение печени проявляется ее болезненностью и увеличением, нарушением печеночных проб. Часто наблюдается гастрит и дискинезия ЖКТ. Со стороны почек возможна протеинурия и возникновение липоидного нефроза. Поражение нервной системы проявляется раздражительностью и нарушением сна. У некоторых пациентов с вторичным сифилисом наблюдается сифилитический менингит, легко поддающийся терапии. Возможно поражение костной системы с развитием остеопериоститов и периоститов, проявляющихся ночными болями преимущественно в костях конечностей и протекающих без костных деформаций. В отдельных случаях вторичного сифилиса могут наблюдаться отит, сухой плеврит, ретинит, нейросифилис.
Диагностика вторичного сифилиса
Разнообразная клиническая картина вторичного сифилиса диктует необходимость проводить исследования на сифилис у каждого пациента с диффузной сыпью, сочетающейся с полиаденопатией. В первую очередь это исследование отделяемого кожных элементов на наличие бледной трепонемы и постановка RPR-теста. Выявить бледную трепонему можно и в материале, взятом при пункционной биопсии лимфатического узла. Исследование цереброспинальной жидкости, полученной путем люмбальной пункции в период свежего вторичного сифилиса или рецидива, также часто выявляет наличие возбудителя.
При вторичном сифилисе у большинства пациентов отмечаются положительные серологические реакции (РИБТ, РИФ, РПГА). Исключение составляют лишь 1-2% случаев ложноотрицательных реакций, обусловленных слишком высоким титром антител, который можно понизить путем разведения сыворотки.
Клинические проявления со стороны внутренних органов могут потребовать дополнительной консультации гастроэнтеролога, уролога, окулиста, невролога, отоларинголога; проведения УЗИ органов брюшной полости, гастроскопии, фарингоскопии, УЗИ почек, рентгенографии легких и пр.
Дифференциальная диагностика вторичного сифилиса
Выраженный полиморфизм высыпных элементов при вторичном сифилисе обуславливает большой перечень заболеваний, с которыми необходимо проводить его дифференциальную диагностику. Это инфекционные заболевания, сопровождающиеся сыпью (краснуха, корь, сыпной тиф, брюшной тиф, ветряная оспа и др.), дерматологические заболевания (токсикодермия, псориаз, красный плоский лишай, туберкулез кожи, угри), грибковые заболевания (отрубевидный лишай, розовый лишай Жибера, кандидоз), инфекционных поражений кожи (вульгарная эктима, стрептококковое импетиго). Широкие кондиломы вторичного сифилиса необходимо дифференцировать от остроконечных кондилом, обусловленных ВПЧ. Поражения слизистой дифференцируют с афтозным стоматитом, лейкоплакией, глосситом, СКВ, ангиной, ларингитом, молочницей.
Лечение вторичного сифилиса
В терапии вторичного сифилиса применяются те же препараты, что и в лечении первичного сифилиса. При поражении соматических органов дополнительно используют симптоматические средства. Наиболее эффективным считается лечение вторичного сифилиса водорастворимыми пенициллинами, в ходе которого постоянно поддерживается необходимая концентрация пенициллина в крови. Но подобную терапию можно проводить только в стационарных условиях, поскольку требуется внутримышечное введение препарата каждые 3 часа.
Не соблюдение адекватной схемы лечения или достаточной продолжительности терапии приводит к дальнейшему развитию заболевания и его переходу в следующую стадию — третичный сифилис.
Сифилис протекает в несколько стадий, однако строгую их последовательность наблюдают не всегда. Длительность инкубационного периода сифилиса варьирует от 10-11 до 90 сут (в среднем 21-24 дня).
В месте внедрения возбудителя сифилиса формируется первичный аффект (твёрдый шанкр) — безболезненная язва с уплотнёнными краями.
С появления шанкра начинается I стадия сифилиса. Через 7-10 сут развивается полиаденит, соответствующий фазе генерализованной спирохетемии.
В первые 3 нед серологические реакции на сифилис отрицательны (первичный серонегативный сифилис), с 4-й недели они становятся положительными (первичный сероположительный сифилис).

Характерный симптом сифилиса — розовато-красные папулёзно-розеолёзные и пустулёзные высыпания (сифилиды) на коже. Сифилиды величиной могут быть от размеров чечевичного зерна (розеолы) до монеты (папулы). Под действием иммунной системы большинство спирохет погибает, что обусловливает периодическое исчезновение высыпаний (латентный период).
Часть трепонем сохраняется в лимфатических узлах и внутренних органах. При снижении активности защитных реакций высыпания сифилиса появляются вновь — развивается вторичный рецидивирующий сифилис.
При отсутствии лечения сифилиса (обычно через 3-4 года) развивается III стадия сифилиса. В кожных покровах, костях, нервной системе формируются гранулёмы (гуммы).
Гранулёмы сифилиса склонны к распаду и рубцеванию, что может вызывать серьёзные нарушения функций внутренних органов (висцеральный сифилис). Гуммы содержат незначительное количество трепонем, но исключать контагиозность больных третичным сифилисом нельзя, особенно при локализации гранулём в полости рта или на половых органах.
При инфицировании плода от больной матери развивается врождённый сифилис, часто приводящий к выкидышам во второй половине беременности или мертворождениям.
В случае рождения жизнеспособного ребёнка клинические проявления сифилиса можно наблюдать сразу после рождения (ранний врождённый сифилис) либо в возрасте от 5 до 15 лет (поздний врождённый сифилис).
Для ранней формы врожденного сифилиса характерны папулёзно-розеолёзные высыпания, сифилитическая пузырчатка, остеохондриты, поражения внутренних органов (печень, селезёнка) и нервной системы (менингиты, менингоэнцефалиты).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

