Прогноз холеры в мире
Обновлено: 24.04.2024
Холера – это острое особо опасное инфекционное антропонозное диарейное заболевание, причиной которого является холерный вибрион.
Холера входит в перечень карантинных конвенционных болезней.
Этиология
В последние десятилетия до 80 % всех эпизодов были спровоцированы вибрионом Эль-Тор.
Эпидемиология
Эпидемические вспышки и эпидемии холеры наиболее часто возникают в летне-осенний период. В последние десятилетия регистрируется увеличение числа регионов, где возникают эпизодические случаи и вспышки заболевания холерой. В некоторых странах СНГ также регистрируются случаи заболевания холерой.
К неблагополучным регионам по холере относятся:
• На территории Европы и Азии: Индия, Лаос, Индонезия, Ирак, Иран, Турция, Афганистан.
• На территориях Южной и Северной Америки: Боливия, Бразилия, Гватемала, Гондурас, Мексика, Никарагуа, Перу, Сальвадор.
• На территории Африки: Ангола, Бурунди, Гана, Гвинея, Нигерия, Сомали, Чад, Уганда, Танзания, Сьерре-Леоне.
Распространение холерного вибриона реализуется через окружающую среду. Водный механизм является преобладающим, в меньшей мере распространение инфекции происходит посредством продуктов питания и контактно-бытовым путем. Неудовлетворительный санитарный уровень является обязательным условием распространения холеры, особенно при войнах, стихийных бедствиях и катастрофах, когда социально-гигиенические условия значительно ухудшаются в местах размещения объектов водоснабжения, питания и производственной деятельности людей. Охват эпидемической вспышкой зависит от интенсивности использования инфицированных водоисточников, возможностью их загрязнения канализационными стоками.
Восприимчивость людей к возбудителю холеры высокая. Чаще всего при холере Эль-Тор инфекционный процесс протекает в субклинической форме, и только у 1 из 100 инфицированных лиц возникает клинически выраженная симптоматика заболевания.
Патогенез
Попав в организм человека с водой или пищей, при пониженной кислотности желудка вибрион преодолевает кислотный барьер. В слабощелочной среде тонкой кишки происходит интенсивное размножение возбудителя. В кишечнике вибрион выделяет большое количество экзотоксина (холерогена), который представлен компонентами A и B. Компонент B обеспечивает проникновение вибриона в энтероциты, а компонент A стимулирует выделение энтероцитами большого количества жидкости в просвет кишки и возникновение секреторной изотонической диареи. Потеря жидкости сопровождается внеклеточным обезвоживанием, крайним проявлением которого является развитие гиповолемического дегидратационного шока и возможность летального исхода. Потеря калия при изотонической диареи становится причиной нарушения функции миокарда и пареза кишечника.
Клиническая картина
Период инкубации продолжается от нескольких часов до 5-ти дней, чаще 1–3 дня. Выраженность клинической симптоматики может варьировать от субклинического течения инфекционного заболевания до крайне тяжелых проявлений и летальным исходом через 1–2 дня из-за выраженного обезвоживания.
В зависимости от выраженности клинической симптоматики различают стертую, легкую, средней тяжести, тяжелую и крайне тяжелую формы, которые определяются по степени обезвоживания.
• обезвоживание 1-й степени (потери до 3 % массы тела);
• обезвоживание 2-й степени (потери 4–6 % массы тела);
• обезвоживание 3-й степени (потери 7–9 % массы тела);
• обезвоживание 4-й степени, или декомпенсированное обезвоживание (потери превышают 10 % массы тела).
Средняя продолжительность продромального периода составляет 1–1,5 суток и характеризуется общим недомоганием, головной болью, быстрой утомляемостью, головной болью, головокружением, легким познабливанием. Возможно нарастание температуры тела до субфебрильных показателей. В некоторых случаях диагностируется преобладание вегетососудистых нарушений с повышенным потоотделением, тахикардией, похолоданием конечностей, иногда с кратковременными обморочными состояниями.
Дегидратация 1-й степени возникает приблизительно в 50–60 % случаев заболевания холерой и наиболее часто регистрируется в середине или при завершении эпидемической вспышки.
Одним из наиболее ранних симптомов является возникновение разжиженного стула, который приблизительно у 70 % больных приобретает водянистый характер. У 60–65 % больных частота стула не превышает 3-х раз в сутки. Рвота развивается приблизительно у 40–45 % пациентов и относительно редко превышает 3 раза за сутки. Кожные покровы нормальной окраски и влажности. Относительно редко возникает цианоз губ и слизистых покровов полости рта. В 60 % случаев больного тревожит жажда, при осмотре выявляется сухой язык, обложенный сероватым налетом.
При своевременной компенсации водно-электролитных нарушений дальнейшая дегидратация не развивается.
Дегидратация 2-й степени развивается у 18–20 % больных холерой. Дегидратация достигает 4–6 % массы тела. В 80–85 % случаев заболевание характеризуется острым началом с появления жидкого стула, который относительно быстро приобретает водянистую консистенцию и в 50 % имеет внешнее сходство с рисовым отваром. Обезвоживание организма обусловлено не столько частотой дефекаций, сколько их обильностью и рано развивающейся многократной рвотой. Рвота возникает произвольно, рвотные массы имеют водянистый характер и нередко имеют сходство с рисовым отваром. Приблизительно у 50 % пациентов рвота носит изнурительный характер, у 10–12 % рвота возникает более 10-ти раз в сутки. В отдельных случаях определить первоначальные признаки обезвоживания относительно сложно из-за его стремительного развития.
Дегидратация 3-й степени развивается приблизительно у 8 % больных при потере массы тела 7–9 %. От начальных степеней обезвоживания 3-я степень отличается наличием всех клинических симптомов и состоянием неустойчивой компенсации (субкомпенсации). Заболевание прогрессирует очень быстро и у 60 % больных достигает 3-й степени обезвоживания спустя 10–12 ч от начала заболевания.
Высокая частота дефекаций с водянистым стулом развиваются практически с самого начала заболевания, что отличает от более легких форм течения холеры.
Прогрессирующая общая слабость быстро сменяется адинамией. Пациента тревожит неутолимая жажда, которая сопровождается возбуждением и раздражительностью, в икроножных мышцах появляются тянущие боли, возможны судорожные их сокращения. Судорожные сокращения при 3-й стадии обезвоживания, как правило, на другие мышечные группы не распространяются.
Циркуляторные нарушения характеризуются учащенным сердцебиением, снижением артериального давления и ослаблением наполнения пульса, возможно возникновение обморочного состояния.
Дегидратация 4-й степени (декомпенсированная), или холерный алгид, возникает при потере организмом жидкости, превышающей 10 % массы тела.
Ведущими проявлениями обезвоживания становятся значительное снижения тургора кожи, судороги, выраженная сухость слизистых оболочек, снижение температуры тела. Периферический пульс и артериальное давление не определяются, возникают учащенное дыхание, анурия, афония.
Кожные покровы покрываются холодным липким потом, определяется выраженный цианоз ногтевых ложе, кончиков ушей, губ и носа. Маргинальные края век приобретают практически черную окраску. Цианотичную окраску (чаще с серым оттенком) приобретает кожа предплечий, голеней, стоп и туловища. Черты лица еще больше заостряются, глаза западают, взор обращен кверху, щеки впавшие, скулы максимально выступают. Общие черты лица выражают страдание и мольбу о помощи – facies cholerica.
Диагностика и дифференциальный диагноз
В периоды эпидемических вспышек холеры при выявлении характерной симптоматики верификация диагноза не представляет особых сложностей. Диагноз случая холеры в местности, где она ранее не диагностировалась, должен быть подтвержден бактериологическим исследованием. Биоматериалом для бактериологического исследования при подозрении на холеру являются испражнения и рвотные массы больного. Для активного получения биоматериала применяются прямокишечные тампоны или трубки. Для выявления источника инфекции исследуются секционный материал, вода, продукты питания и другие объекты окружающей среды.
При обследовании реконвалесцентов и здоровых лиц, имевших контакт с источниками инфекции, предварительно назначается солевое слабительное.
Для ускоренного предварительного исследования для диагностики холеры применяются методики иммунофлюоресценции, иммобилизации, микроагглютинации в фоновом контрасте, реакция непрямой гемагглютинации.
Холеру необходимо дифференцировать от пищевых токсикоинфекций, сальмонеллеза, гастроэнтеритического варианта дизентерии, эшерихиоза, отравления бледной поганкой и других состояний, сопровождающихся диарейным синдромом (отравления, всевозможные поражения желудочно-кишечного тракта).
Лечение
Всех больных холерой, пациентов с подозрением на холеру в обязательном порядке необходимо госпитализировать в специализированное лечебно-профилактическое учреждение или специально организованные стационарные отделения.
Патогенетической терапией при холере является проведение адекватной регидратации.
На 1-м этапе регидратации проводится восполнение дефицита воды и электролитов на основании клинической симптоматики обезвоживания. На 2-м этапе, поддерживающем, осуществляется восполнение продолжающейся потери жидкости и электролитов, обусловленной диареей и рвотой.
Общий объем регидратации при холере может составлять 25 л.
Антибиотикотерапия при холере считается второстепенным методом лечения. Однако антибиотики оказывают угнетающее действие на выделение вибриона с фекалиями и сокращают длительность периода диареи.
Пациента разрешается выписывать из лечебно-профилактического учреждения после полного клинического выздоровления и после получения трех отрицательных результатов бактериологического обследования. Пациентам, которые включены в декретированную группу населения, проводится четырехкратное бактериологическое исследование с дополнительным проведением исследования дуоденального содержимого.
Прогноз и профилактика
При своевременной адекватной регидратационной терапии прогноз благоприятный. Сложности в лечении могут возникнуть при наличии у больного хронических заболеваний, а также при неправильно проводимой регидратационной терапии.
Противоэпидемические мероприятиями при профилактике холеры являются ведущими и должны быть направлены на выявление источников и устранение очагов инфекции:
• проведение карантинных мероприятий;
• выявление и изоляция (не менее чем на 5 сут.) лиц, которые имели непосредственный контакт с инфицированными лицами и/или объектами окружающей среды;
• адекватное лечение больных и выявленных вибриононосителей;
• проведение профилактического лечения;
• осуществление текущей и заключительной дезинфекции.
Специфическая профилактика проводится применением холерной вакцины и холероген-анатоксина, с последующей выдачей международного свидетельства, подтверждающего проведение вакцинации или ревакцинации.

Сами виноваты
Холера — молниеносное заболевание, способное убить человека за сутки. Его возбудитель — бактерия Vibrio cholerae — один из рекордсменов по числу устроенных пандемий. Хотя сейчас холера считается болезнью бедных стран с плохо развитой инфраструктурой (вспышки происходят в Гаити, Ираке, Йемене и африканских странах), в прошлом она свирепствовала в развитой Европе, истребляя вообще всех. В XIX веке произошло сразу шесть пандемий, которые унесли жизни десятков миллионов людей.
Принято считать, что холера возникла из-за колонизации британцами Южной Азии, а также индустриальной революции, которая проложила микробу дорогу в Европу и Северную Америку. В какой-то степени именно холера стала причиной появления водопровода и канализации, ведь самым эффективным средством против болезни оказалась чистая вода. Появилась новая парадигма: инфекции возникают там, где царит антисанитария и отсутствует гигиена. Правда, в современном мире чистота уже не всегда залог здоровья, и новые патогены, вроде золотистого стафилококка, могут распространяться даже в стерильных больничных боксах.

Холерный вибрион изначально был безобидным микробом и обитал в мангровом лесу Сундарбана (Индия и Бангладеш), где участвовал в симбиотических взаимоотношениях с веслоногими рачками. Долгое время нога человека почти не ступала на эти территории, однако во второй половине XVIII века сюда вторглись английские колонисты. Через сто лет люди расселились почти по всему Сундарбану и жили по колено в солоноватой воде, кишащей зараженными веслоногими. Продолжительные и тесные контакты позволили вибрионам постепенно адаптироваться к организму человека, но они не сразу стали убийцами.
Шустрая зараза
Ключевым приобретением Vibrio cholerae стал токсин, который заставляет кишечник действовать наоборот: высасывать воду с электролитами из тканей самого организма и вызывать диарею и обезвоживание.
Болезнь проявлялась внезапно: у здорового с виду человека начиналась сильная и неукротимая диарея, которая могла застигнуть его дома, на улице или в общественном здании. Из-за потери воды больной буквально высыхал, превращался в живую мумию
В Европе XIX века холеру считали унизительным заболеванием, лишающим человека достоинства и уравнивающим его с нищими и жителями трущоб. Возбудитель холеры загрязнял улицы, питьевую воду, оставался на руках больных и здоровых и — распространялся. Вспышка заболевания шла волной, поражая новые города и буквально стремясь к Европе.
Холера разносилась через транспортные пути и свирепствовала везде, где царила антисанитария, где люди жили бок о бок с фекальными отходами. Роковую роль сыграла и перенаселенность, в частности — разрастание трущоб, где вибрионы без труда проникали в грунтовые воды. Лишь жилищные реформы позволили снизить смертность от холеры и других инфекций в западных странах, однако в бедных регионах планеты до сих пор в ужасных условиях живут сотни миллионов человек.
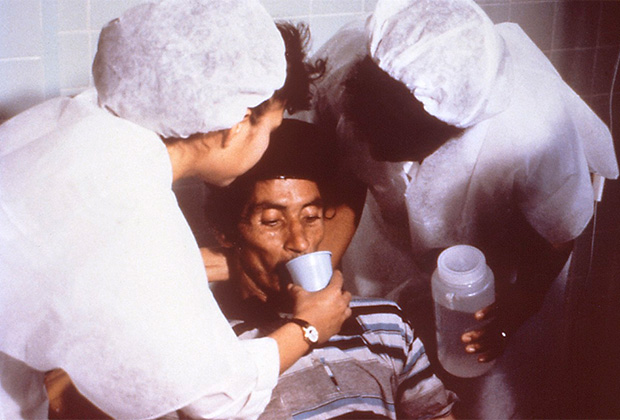
Оральная регидратация у больного холерой
По иронии судьбы, лекарство от холеры является элементарным. Чтобы организм не погиб от обезвоживания, следует просто восполнять теряемую жидкость. Чистая вода с щепоткой соли снизила бы смертность с 50 до чуть более одного процента
Холерная истерия
В Испании жители Мадрида решили, что эпидемию холеры вызвали монахи, отравившие колодцы по политическим причинам, и начали громить церкви и молельные дома. Похожая ситуация возникла в Сан-Франциско, где толпа учинила расправу над представителями ордена францисканцев. Жертвами погромов и кровопролития стали иммигранты, хотя вина во многом лежала на домовладельцах, которые превратили иммигрантские кварталы в плотно заселенные трущобы. Поначалу во всем винили ирландцев, которые, как считалось, принесли холеру в США. Затем общество переключилось на мусульман-паломников, совершающих хадж. В конце XIX века объектом ненависти стали иммигранты из Восточной Европы, в том числе венгры и российские евреи.

Слив нечистот в озеро в Гаити
В 2010 году в Гаити произошла крупнейшая в XXI веке вспышка холеры, которая унесла жизни 4,5 тысячи человек. Санитарная обстановка на Гаити оставляла желать лучшего, источником распространения инфекции стала заполненная нечистотами река. В то же время гаитянцы уверены, что холера попала на остров из-за вооруженных сил ООН, которые намеренно занесли ее из Непала. Результаты исследования генома возбудителя показали, что холера действительно была занесена из Непала, однако с большой долей вероятности переносчик был латентным носителем, который не подозревал, что в нем притаилась холерная бомба. Но этого было достаточно, чтобы на Гаити начались столкновения и массовые беспорядки.
Хотя источник появления холеры на острове в целом определили верно, вспышка достигла масштабов эпидемии из-за других факторов, включая вырубку лесов и гражданскую войну, а также антисанитарию и проблемы местной инфраструктуры в Гаити.
В 2006 году эпидемиологи предсказали, что в течение жизни двух следующих поколений возникнет холероподобная пандемия, способная вызвать спад экономики и убить до 200 миллионов людей. Однако тогда ни один из патогенов (ни ВИЧ, ни возбудители гриппа) не дотягивал до уровня холеры. Одним из ключевых показателей способности патогена вызвать эпидемию или пандемию является базовый показатель репродукции (БПР или R0), который равен среднему числу лиц, заражаемых носителем инфекции. Для SARS-CoV-2 БПР оценивается от 2 до 6,47 — почти те же значения, что и для холеры. К счастью, пока COVID-19 не может сравниться со смертоносным кишечным расстройством ни по масштабам, ни по числу смертей.

Можно ли сказать, что пандемии — это неизменный и неизбежный спутник глобализации?

Посткарантинный мир Коронавирус унес в прошлое комфорт и блага глобализации. Какой будет жизнь после пандемии?
Если и не неизбежный, то весьма типичный. Что же касается неизменности, то пандемии, напротив, чрезвычайно разнообразны, природный мир не перестает удивлять. Пандемии же все разные: и по возбудителю, и по скорости, и механизму передачи, и по клинической картине, да и по летальности. Чума, проказа, тиф, сифилис, оспа, холера, разные формы гриппа — и человечество никогда заранее не знает, что это будет и как с этим сосуществовать.
Все волны пандемий — это были нашествия одного и того же штамма (или его подвида) или же каждый раз человечество сталкивалось с вирусом-мутантом?
Конечно же, нет. Но если вы имеете в виду именно чуму, то и здесь вопрос остается открытым. Разные волны чумы весьма отличаются друг от друга, так что некоторые историки медицины сомневаются, например, в картине Черной смерти. Мы привыкли считать переносчиками чумы крыс. В источниках XVII века описаны полчища крыс, которые бегают по городам, а в XIV веке ни Боккаччо, ни другие классические авторы про крыс ничего не говорят. Хотя, возможно, крысы были деталью пейзажа по умолчанию и не заслуживали отдельного упоминания. Но по поводу мутаций вируса — вопрос не ко мне, а к вирусологам.
Какая из инфекционных болезней Средневековья и Нового времени считалась самой коварной и опасной?
Что касается Средневековья, вы не поверите, но я назову проказу. В том числе и потому, что прокаженные для средневекового общества были серьезным фактором страха. Они подвергались стигматизации: прокаженный опасен не только как возможный источник заражения, он сам по себе страшен, ибо проказа пробуждает в человеке самое худшее, что в нем есть.
Если Всевышний покарал его проказой, значит, было за что, и прокаженные несут в себе зло.
Они жаждут отомстить миру, они агрессивны, они отравляют питьевую воду (один из мифов), они терзаемы неутолимой похотью и опасны для женщин — ну и так далее.
Что же касается Нового времени, думаю, что это холера. Она развивалась молниеносно, а причины ее распространения до открытий Пастера и Коха были непонятны. Если посмотреть, например, художественную литературу с описанием холерных эпидемий, то картина рисуется страшная.
Фото: Naval History and Heritage Command
Какие стереотипы массового сознания воспроизводились при больших эпидемиях?
Стереотип первый: бежать от болезни! Как писал итальянский гуманист Марсилио Фичино, cito, longe, tarde — бежать быстро, далеко, возвращаться поздно. Как вы понимаете, это и разносило болезнь.

Стереотип второй: поиск виноватых. В экстремальные периоды всегда обостряется конспирология. Появляются самые фантастические представления: прокаженные нарочно всех заражают, евреи травят колодцы — и от этого появляется чума, врачи нарочно морят народ в карантинах, священники не так молятся, по нашей деревне прошла незнакомая старушка в черном платке.
Стереотип третий: эпидемию можно прекратить мгновенно. Существует некто, владеющий тайным знанием, достаточно его найти и попросить, и он всех немедленно излечит. Всплеск недоверия к официальной медицине и рост популярности всякого рода шарлатанов — это все про эпидемии.
Чем пандемия чумы в Европе отличалась от ситуации на Руси в XIV веке? И сильно ли отличалась?
Ощущение такое, что Русь была затронута пандемией в меньшей степени, возможно, из-за меньшей плотности населения и более холодного климата. Она была не так опустошительна, как в Европе, хотя, конечно, Руси досталось тоже.
Это правда, что печально известной Марсельской чумы 1720 года можно было бы избежать, если бы власти сразу приняли бы адекватные меры, а не стали бы ее замалчивать для предотвращения паники?
Это далеко не единственный в истории случай, когда карантинные меры запаздывают. В Марселе врачи чуму сначала не опознали, поскольку не видели ее вживую, а только учили по книгам. Поэтому они решили, что матросы на корабле умерли от дурного питания, а потом власти испугались экономического ущерба от закрытия крупного порта.
Когда оказалось, что ущерб от чумы страшнее, время уже было упущено.
Расскажите про пандемию холеры, возникшую в Индии, косвенным результатом которой стала пушкинская Болдинская осень. Как она появилась и распространилась в Россию и в Европу?


Это правда, что тогдашней мутации холерного вибриона в Индостане способствовала резкая смена засухи и муссонных дождей после извержения вулкана Тамбора в 1815 году?
Про извержение вулкана не знаю, но все может быть. Существует версия, что все пандемии начинаются с резких климатических изменений.
Как пандемии меняли жизнь человечества и его повседневные привычки? Какой след они оставляли? Я читал, что эпидемия холеры в XIX веке немало поспособствовала борьбе с антисанитарией в городах и устройством там водопроводов и канализации.
Да, первая волна холеры была связана с попытками построить в больших городах сливную канализацию вместо выгребных ям. А до этого сточные воды без очистки спускались прямо в реки. Здесь интересен британский опыт: врач Джон Сноу доказал, что причиной холеры может быть вода, Эдвин Чедвик инициировал санитарные реформы в Лондоне.
Можно ли сказать, что натуральная оспа, сыпной тиф и чума сейчас окончательно побеждены?
Считается, что натуральной оспы сейчас не существует, а против тифа и чумы существует лечение. Давайте надеяться, что это так и есть.
Зачем это нужно? Вирус распространяется в общественных местах — старайтесь их избегать. Домашний режим особенно важно соблюдать людям старше 65 лет и тем, кто страдает хроническими заболеваниями. Молодым стоит воздержаться от личного общения с родителями, бабушками и дедушками и пожилыми людьми вообще. Старайтесь поддерживать контакты по телефону или через интернет — это поможет уберечь пожилых людей от опасности заражения.
Зачем это нужно? Кашляя или чихая, человек с респираторной инфекцией, такой как COVID-19, распространяет вокруг себя мельчайшие капли, содержащие вирус. Если вы находитесь слишком близко, то можете заразиться вирусом при вдыхании воздуха. Держитесь от людей на расстоянии как минимум один метр, особенно если у кого-то из них кашель, насморк или повышенная температура.
Зачем это нужно? Если на поверхности рук есть вирус, то обработка спиртосодержащим средством или мытье рук с мылом убьет его.
Зачем это нужно? Руки касаются многих поверхностей, на которых может присутствовать вирус. Прикасаясь к глазам, носу или рту, можно перенести вирус с кожи рук в организм.
При кашле и чихании прикрывайте рот и нос салфеткой или сгибом локтя; сразу выбрасывайте салфетку в контейнер для мусора с крышкой, обрабатывайте руки спиртосодержащим антисептиком или мойте их водой с мылом.
Зачем это нужно? Это позволит предотвратить распространение вирусов и других болезнетворных микроорганизмов. Если при кашле или чихании прикрывать нос и рот рукой, микробы могут попасть на ваши руки, а затем на предметы или людей, к которым вы прикасаетесь.
При повышении температуры, появлении кашля и затруднении дыхания как можно скорее обращайтесь за медицинской помощью
Зачем это нужно? Повышение температуры, кашель и затруднение дыхания могут быть вызваны респираторной инфекцией или другим серьезным заболеванием. Симптомы поражения органов дыхания в сочетании с повышением температуры могут иметь самые разные причины, среди которых, в зависимости от поездок и контактов пациента, может быть и коронавирус.
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
МКБ-10
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй - 3-6%;
- на третьей - 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) - питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Читайте также:

