Пути передачи при кори эпидемическом паротите
Обновлено: 23.04.2024
Эпидемиология инфекционного паротита. Патогенез эпидемического паротита
Источником инфекции является больной человек с манифестной, стертой и бессимптомной формами заболевания. Заразный период наступает с последних дней инкубации и длится около 10 дней. Наиболее заразителен человек в первые 3-5 дней от начала заболевания.
Механизм передачи инфекции — аэрозольный, путь — воздушно-капельный. Для заражения необходимо тесное общение здорового человека с больным. Возбудитель выделяется со слюной при разговоре, кашле и чихании. Вирус неустойчив во внешней среде, однако допускается возможность заражения через предметы обихода, игрушки. Описано внутриутробное заражение эпидемическим паротитом.
Восприимчивость к паротитной инфекции всеобщая. Чаще болеют дети, особенно в детских коллективах. Дети в возрасте до 1 года болеют очень редко. Люди, переболевшие эпидемиским паротитом в любой форме, включая субклиническую, приобретают стойкий длительный иммунитет. Заболевание встречается в виде спорадических случаев и эпидемических вспышек. Отмечается выраженная сезонность заболевания. В Европейском регионе наибольшее число случаев регистрируется в зимние и весенние месяцы. В странах Азии, на Африканском континенте, в том числе в тропической зоне, максимум заболеваемости приходится на весеннее, сухое время года.
Паротидная инфекция — одна из самых распространенных вирусных болезней. В допрививочный период высокий уровень заболеваемости регистрировался в Европе, Азии, Африке, Америке. В настоящее время в отсутствие прививок сохраняется высокая заболеваемость в странах Юго-Восточной Азии и Африки.

При эпидемическом паротите в организме вырабатываются специфические антитела (нейтрализующие, комплементсвязывающие и др) и развивается длительно сохраняющаяся сенсибилизация.
Продолжительность инкубационного периода колеблется от 11 до 23 дней (чаще 15-19 дней). Заболевание протекает в инаппарантной (субклинической) и манифестной форме, последняя может иметь легкое, средней тяжести и тяжелое течение. Важно с практической точки зрения разделение неосложненного и осложненного эпидемического паротита, а также выделение резидуальных (остаточных) явлений.
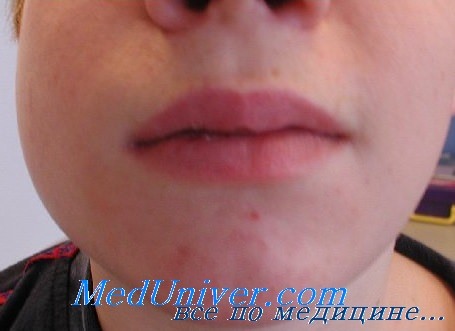
В большинстве случаев заболевание начинается остро с выраженного синдрома интоксикации и признаков поражения околоушных слюнных желез. Возможен короткий продромальный период (1-2 дня), сопровождающийся недомоганием, разбитостью, снижением аппетита. В типичных случаях с небольшим ознобом температура тела быстро повышается до 39-40 °С и сохраняется 7-10 дней. Возможны головная боль, боли в мышцах и суставах. Одновременно возникают и нарастают тупые тянущие боли, ощущение напряжения в околоушной области. Они усиливаются при давлении, жевании, разговоре. Определяется припухлость перед ушной раковиной с одной, а затем и с другой стороны. При выраженном поражении околоушных желез припухлость появляется внизу и позади уха, при этом ямка между сосцевидным отростком и восходящей ветвью нижней челюсти сглаживается. Ушная раковина оттопыривается. Отек может распространяться и шею. Лицо больного приобретает характерную расширенную книзу грушевидную форму. Кожа над увеличенной железой растянута, блестит, но сохраняет нормальную окраску.
Больной обычно старается наклонить голову в сторону пораженной железы, а при двустороннем воспалении держит ее прямо, ограничивая малейшие движения. При сдавлении опухолью слухового прохода возникают боли, шум в ушах и снижение остроты слуха. Одновременно снижается слюноотделение, что приводит к сухости во рту. Пораженная железа при пальпации болезненная, имеет тестоватую или слегка плотную консистенцию, при надавливании на нее ямка не образуется. К периферии опухоли уменьшается ее плотность и болезненность.
Слизистая оболочка ротовой полости сухая и слегка гиперемирована. Отмечается отек выводного протока слюнной железы с образованием ярко-красного венчика вокруг него (признак Mourson). Возможно поражение подчелюстной и подъязычной слюнных желез. Максимальный отек развивается к 3-5-му дню болезни, сохраняется 2-3дня и затем постепенно, в течение 7-10 дней уменьшается. Тяжесть течения заболевания определяется выраженностью синдрома интоксикации и наличием осложнений.
При эпидемическом паротите специфические осложнения преимущественно обусловлены поражением железистых органов и центральной нервной системы.
Как проявляется инфекция?
Корь - острое вирусное заболевание, передающееся воздушно-капельным путем (при разговоре, кашле и чихании). Характеризуется высокой температурой тела (39,0 градусов С и выше), общим тяжелым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивитом) и сыпью. Вирус кори легко распространяется на большие расстояния – в соседние комнаты, через коридоры, систему вентиляции. Заражается 95-96% людей, находившихся в контакте с больными. Корь опасна своими осложнениями: такими как отит (воспаление уха), воспаление легких, поражение крови (тромбоцитопения), судороги, развивающиеся на фоне высокой температуры тела, а также - воспаление головного мозга (энцефалит). Кроме того, после кори у переболевшего временно формируется состояние иммунодефицита (снижение защиты от других инфекций), что способствует наслоению тяжелых бактериальных инфекций.
Краснуха - острая вирусная инфекция, передающаяся воздушно-капельным путем. У детей, как правило, протекает легко или в виде заболевания средней тяжести. Наиболее опасна краснуха для беременных, т.к. этот вирус способен поражать все ткани плода. Возможно появление на свет малыша с синдромом врожденной краснухи (СВК), включающим в себя триаду пороков развития: - врожденный порок сердца, слепоту (катаракту) и глухоту. Кроме того, для СВК характерно поражение мозга, вплоть до умственной отсталости, а также поражение печени, селезенки, тромбоцитов и другие врожденные нарушения. Женщина может переболеть краснухой незаметно: при нормальном самочувствии на 1-2 дня появляется незначительная сыпь, на которую иногда не обращают внимания. А вирус, циркулируя в крови беременной, попадает через плаценту к плоду. Поэтому при подозрении на инфицирование краснухой беременной женщины необходимо провести специальное исследование.
Эпидемический паротит - острая вирусная инфекция, передающаяся воздушно-капельным путем и поражающая околоушные и подчелюстные слюнные железы. Заболевание начинается с невысокой температуры, недомогания, а через 1-3 дня увеличиваются одна или обе слюнные околоушные железы, больно жевать и глотать. Эпидемический паротит опасен осложнениями, которые могут привести к бесплодию.
Средства защиты.
Все три инфекции (корь, краснуха, эпидемический паротит) вызываются вирусами и не имеют специфической противовирусной терапии. То есть, нет препаратов, которые бы предупреждали тяжелое течение болезни и осложнения. Поэтому основным средством предупреждения этих инфекций является иммунизация.
Прививки против краснухи, кори и паротита проводят согласно календарю прививок, когда ребенку исполняется 1 год и 6 лет. Если ребенок не был привит против краснухи вовремя, вакцинацию ему проводят в подростковом возрасте.
Девушкам от 18 до 25 лет проводится однократная иммунизация против краснухи, если они не болели и не были вакцинированы против этой инфекции.
Взрослым в возрасте до 35 лет, не привитым ранее, не имеющим сведений о прививках против кори и не болевшим корью ранее, проводится двукратная иммунизация с интервалом не менее 3-х месяцев между прививками.
В настоящее время для профилактики кори и паротита используют живые отечественные вакцины, для профилактики краснухи – вакцину индийского производства. Современное производство медицинских иммунобиологических препаратов основано на последних достижениях биотехнологии, на принципах гарантии качества продукции, соблюдении международных стандартов и системе государственного контроля препарата.
Перечень противопоказаний к применению вакцин против кори, краснухи и эпидемического паротита весьма ограничен: иммунодефицитные состояния, аллергические реакции на ранее введенную вакцину, беременность.
Прививки детям и взрослому населению проводятся в поликлиниках по месту жительства.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эпидемический паротит: причины появления, симптомы, диагностика и способы лечения
Определение
Причины появления заболевания
Возбудитель болезни – РНК-содержащий вирус рода Paramyxovirus, семействa Paramyxoviridae. Вирус нестоек во внешней среде – быстро погибает под воздействием высокой температуры, ультрафиолетовых лучей, дезинфицирующих растворов, хотя при низких температурах может сохранять жизнеспособность до 1 года.
Источником инфекции является больной человек. Заболевший становится заразным за 1-2 дня до появления клинических симптомов и выделяет вирус первые 5-7 дней болезни.
Вирус передается воздушно-капельным (при разговоре, кашле, поцелуях) и контактно-бытовым (при использовании общей посуды, игрушек и других инфицированных предметов) путем.
Классификация заболевания
По типу:
1. Типичная форма:
- неосложненная (поражаются только слюнные железы),
- осложненная (поражаются другие органы и системы),
- изолированная:
- железистая форма (имеется только паротит),
- нервная форма (с поражением центральной нервной системы);
- стертая (слабо выраженная клиническая картина болезни),
- иннапарантная (бессимптомная).
- гладкое,
- негладкое:
- с осложнениями,
- с добавлением вторичной инфекции,
- с обострением хронических заболеваний.
Инкубационный период варьирует от нескольких дней до месяца, но чаще продолжается 15-19 дней. У детей продромальные явления наблюдаются редко, появляются за 1-2 дня до развития типичной картины заболевания в виде недомогания, миалгии (боли в мышцах), головной боли, озноба, нарушения сна и аппетита.
Паротит начинается остро с повышения температуры, интоксикации, болезненности в области околоушной слюнной железы.
Эпидемический паротит легкой степени тяжести протекает с субфебрильной температурой тела (в пределах 37-38°С), отсутствием или слабо выраженными признаками интоксикации, без осложнений.
Тяжелый эпидемический паротит характеризуются высокой и длительной температурой (40°С и выше на протяжении недели и более), резко выраженными симптомами интоксикации (астенизация, резкая слабость, тахикардия, снижение артериального давления, нарушение сна). Заболевание почти всегда двустороннее, а осложнения, как правило, множественные. Интоксикация и лихорадка имеют волнообразный характер, каждая новая волна связана с появлением очередного осложнения.
Первые симптомы паротита – болевые ощущения в области околоушной слюнной железы, особенно во время жевания или разговора. К концу 1-2-х суток околоушная слюнная железа увеличивается и приобретает тестоватую консистенцию. При значительном увеличении слюнной железы появляется отечность окружающей клетчатки, распространяющаяся на щеку, височную область и область сосцевидного отростка. В течение последующих 2-3 дней последовательно или одновременно в процесс могут вовлекаться другие слюнные железы (околоушные с другой стороны, сублингвальные (подъязычные), субмандибулярные (подчелюстные)) с добавлением болезненности под языком и в подбородочной области. Для заболевания характерны положительный симптом Филатова (отечность и болезненность при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки), симптом Мурсона (отечность и гиперемия вокруг наружного отверстия выводного протока околоушной слюнной железы).
В патологический процесс нередко вовлекаются и другие органы.
Паротит необходимо отличать от гнойных воспалительных заболеваний околоушных желез, инфекционного мононуклеоза, дифтерии, паратонзиллярного абсцесса.
Лабораторная диагностика эпидемического паротита включает:
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Эпидемический паротит: клиника, диагностика
Вирус эпидемического паротита, принадлежащий к роду Paramyxovirus, — плеоморфный минус-однонитевой оболочечный РНК-вирус. Существует один серотип возбудителя.
Эпидемиология эпидемического паротита. Инфекцию чаще всего наблюдают у детей, но многие люди остаются восприимчивыми и в зрелом возрасте, так как по сравнению с другими детскими инфекциями эпидемический паротит менее контагиозен. Инкубационный период 14—24 дня. Нередко у детей отмечают бессимптомное течение заболевания.
Путь передачи — воздушно-капельный. При проникновении в организм вирус поражает слюнные железы, яички, яичники, центральную нервную систему и поджелудочную железу. После выздоровления формируется пожизненный стойкий иммунитет. При отсутствии вакцинации возникает опасность эпидемии.
![эпидемический паротит]()
Клинические признаки эпидемического паротита. При эпидемическом паротите отмечают лихорадку, общее недомогание, миалгию и воспаление околоушных желёз. В 15% случаев на фоне паротита возникает менингит (ранее вирус паротита был наиболее распространённой причиной его развития), который обычно полностью излечивается. Редко регистрируют смертельные случаи и развитие постменингитной глухоты.
Другие осложнения — орхит (20%), оофорит (5%) или панкреатит (5%) — чаше возникают у взрослых пациентов в периоде реконвалесценции.
Диагностика эпидемического паротита. Для диагностики паротита лабораторные методы применяют редко. Используют серологические методы для определения специфических IgM в сыворотке крови или слюне. Вирус может быть выделен из слюны или обнаружен при молекулярно-генетическом методе.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Читайте также: