Пятна в глазах из за интоксикации
Обновлено: 23.04.2024
Лопаются сосуды в глазах - причины кровоизлияний и способы лечения
Кровоизлияние под конъюнктиву глаза чаще всего встречается у людей старше 40 лет, страдающих гипертонией, сахарным диабетом и заболеваниями сосудов. Но лопаются сосуды в глазах и у молодых и здоровых людей. Чаще всего причиной возникновения кровоизлияний у них являются недосыпание, сильная усталость глаз из-за работы за компьютером, занятия силовыми видами спорта, поднятие тяжести, резкие прыжки, стрессы, посещение бани или сауны, длительное ношение контактных линз, резкий кашель, чихание и микротравмы глаза.
К второстепенным причинам разрыва капилляров в глазах относятся злоупотребление алкоголем, курение, прием лекарств, разжижающих кровь, изменения атмосферного давления, недостаток витаминов группы А и С, а также рутина, дефицит которых ведет к истончению стенок сосудов.
Обычно красное пятно в глазу, который является признаком кровоизлияния из лопнувшего сосуда, обнаруживают у себя при взгляде в зеркало. Ведь, как правило, эта патология не вызывает никаких болезненных ощущений, кроме легкого дискомфорта. При этом человека в первую очередь беспокоит внешний вид - как теперь можно сделать так, чтобы красное пятно в глазу не привлекало внимание окружающих?
Конечно, бежать сразу к врачу, если лопнул сосуд в глазу, не стоит. Глазные капилляры, в отличие от мелких кровеносных сосудов других частей тела, более тонкие и хрупкие, поэтому они больше всего чувствительны к перепадам давления. У пациентов с "красным глазом" врачи в первую очередь измеряют давление, так как лопнувший сосуд в глазу в основном - это признак резкого перепада артериального давления.
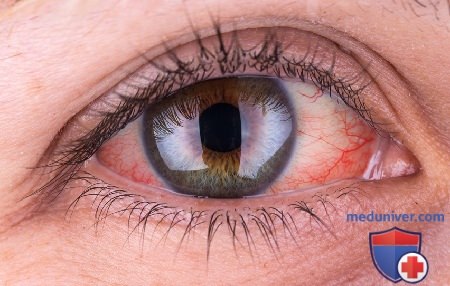
Если в глазу лопнул только один сосуд, то чаще всего это не представляет никакой опасности для здоровья и не влияет на остроту зрения. Надо только подождать несколько дней и гематома в глазу рассосется сама по себе. Однако в некоторых случаях, например, когда произошел разрыв сосудов сетчатки, обязательно надо обратиться к офтальмологу для установления диагноза и лечения.
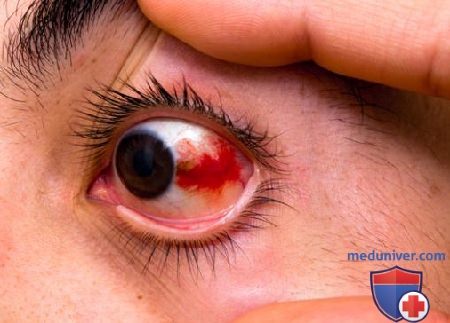
Обширные кровоизлияния при разрыве сетчатки глаза могут привести к снижению либо потери зрения. Внешне эта патология может никак не проявляться, но человек жалуется на мелькание перед глазами "мушек", расплывчатость изображения и возникновение слепых пятен. Причиной кровоизлияний в глазу также могут быть конъюнктивит, внутриглазное давление и недавно перенесенные инфекционные болезни.
Обычно красное пятно в глазу, являющееся последствием лопнувшего сосуда, исчезает через 5-10 дней. Если гематома в глазу за этот срок не рассосался, то это повод показаться врачу. Самостоятельное лечение кровоизлияний в глазу, которые не проходят длительное время, недопустимо, надо обратиться к окулисту, чтобы определить истинную причину возникновения патологии и начать правильно ее лечить.
Если результаты анализа крови на сахар и артериальное давление в норме, а в глазу не обнаружили никаких отклонений, то чтобы ускорить рассасывание кровоизлияния, обычно назначают капли для глаз Визин, Тауфон, Софрадекс, Эмоксипин и другие их аналоги.
Специально для тех, кто вынужден долго работать за компьютером или целый день носить контактные линзы, офтальмолог может назначить капли Офтагель, Искусственная слеза, Дефислез, Оптив и другие препараты, предназначенные для сохранения естественного уровня увлажненности глаз для людей, по роду своей деятельности длительное время находящихся в неблагоприятных внешних условиях.
Помимо глазных капель, назначенных врачом, можно использовать отвары лекарственных трав, которые снимают воспаления в глазах и ускоряют рассасывание гематомы. Курс их применения - до улучшения состояния.
- Налить в кастрюлю 1 литр воды и добавить туда 6 ст. ложек измельченных сухих корней цикория. Воду вскипятить и настоять 15 минут. Процеженный отвар пить по полстакана 3 раза в день. Чтобы ускорить заживление можно также делать аппликации на глаз салфетками, смоченными в отваре цикория. Держать их нужно 10 минут.
- Положить в термос 6 чайных ложек измельченных сухих цветков арники, залить их 3 стаканами кипятка и оставить настояться на 30 минут. Затем настой процедить и пить по 1 ст.ложки 3 раза в день.
- Положить в термос 3 ст. ложек измельченных сухих листьев крапивы, залить их 3 стаканами кипятка и настоять 1 час. Процеженный настой принимать по 1 ст. ложки 3 раза в день за 30 минут до еды.
В течение 7-10 дней после кровоизлияния в глазу противопоказано заниматься тяжелой физической работой, связанной с переносом тяжестей и наклонами. Обязательно надо исключать зрительную нагрузку, особенно работу за компьютером, чтение книг, просмотр телевизора и фильмов на экране телефонов. В этот период следует особенно тщательно контролировать свое артериальное давление и обязательно проверить уровень глюкозы в крови, а при необходимости сделать допплерографию сосудов и шеи.
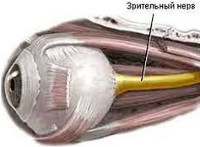
Общие сведения
Токсическое поражение зрительного нерва – это острая или хроническая патология в офтальмологии, которая развивается при действии токсинов, обладающих тропностью к оптическим нервным волокнам. Данное заболевание наиболее часто встречается в молодой и средней возрастных группах. Лица мужского и женского пола болеют с одинаковой частотой. Согласно статистическим данным, распространенность патологии выше в индустриально развитых регионах. Разработка новых ядохимикатов, используемых в различных отраслях промышленного и сельскохозяйственного производства, химии и фармакологии влечет за собой прирост случаев развития заболевания. Данное поражение в 19% случаев приводит к атрофии оптических нервных волокон с последующей полной утратой зрения и инвалидизацией пациентов.

Причины
Наиболее распространенной причиной токсического поражения зрительного нерва является воздействие таких экзогенных токсинов, как спирты (этиловый, метиловый), никотин, производственные яды и ядохимикаты. Из химических соединений, используемых в фармацевтической и химической сфере, отрицательное влияние на оптические нервные волокна оказывают препараты йода, трихлорметан, дисульфид углерода, свинец. Также данная патология встречается в сельскохозяйственной сфере при работе с пестицидами и мышьяком. Воздействие токсинов этих групп оказывает отрицательное влияние на папилломакулярные волокна, что приводит к выпадению небольших участков поля зрения.
Развитие патологии также может потенцировать передозировка медикаментов или активная аспирация паров пероксида водорода. Склонностью к токсическому поражению зрительного нерва обладают лекарственные средства, используемые в анестезиологии (морфин, опиаты, барбитураты). Бесконтрольный прием сульфаниламидов, салицилатов, антигельминтных препаратов, антибактериальных средств для лечения туберкулеза приводит к поражению дистальных отделов оптического нерва по типу периневрита. Реже заболевание возникает в результате влияния эндогенных токсических веществ, которые синтезируются при патологическом течении беременности или гельминтозе. В группу риска развития данной патологии входят курящие, злоупотребляющие спиртными напитками, а также работники фармацевтической, сельскохозяйственной и других промышленных сфер деятельности.
Симптомы
Токсическое поражение зрительного нерва проявляется клинической картиной острого или хронического бинокулярного ретробульбарного неврита. В зависимости от длительности и интенсивности воздействия токсинов развивается нейропатия или атрофия зрительного нерва. При остром течении заболевания пациенты предъявляют жалобы на внезапное снижение остроты зрения, которое возникает спустя некоторое время после появления общих симптомов патологии. Легкий вариант течения сопровождается самопроизвольным восстановлением зрительных функций спустя 25-30 дней. Тяжелое течение может привести к слепоте, при которой отмечается отсутствие движений зрачков, нарушение фиксации взгляда. Симптомом данной патологии является появление центральных скотом. Также возникают головная боль, диспепсические расстройства, нарушение мочеиспускания, одышка. Возможно развитие судорожного или шокового состояния.
Диагностика
Диагноз токсическое поражение зрительного нерва устанавливается на основе анамнестических данных, изучения реакции зрачков на свет, офтальмоскопии, визометрии, периметрии, компьютерной томографии (КТ). У большинства пациентов удается подтвердить взаимосвязь между развитием симптоматики и контактом с токсинами. Методом офтальмоскопии можно определить стадию заболевания. На I стадии визуализируется незначительная гиперемия диска зрительного нерва (ДЗН) и инъекция сосудов. На II стадии присоединяется отек оптических волокон. III стадия характеризуется выраженной ишемией. IV стадия рассматривается, как терминальная, проявляется дегенеративными и атрофическими изменениями нервных волокон.
При остром течении заболевания реакция на зрачков на свет вялая. Проведение визиометрии указывает на снижение остроты зрения. Метод офтальмоскопии позволяет визуализировать отечность ДЗН. При полной утрате зрения определяются белый цвет ДЗН, спазм сосудов. Методом периметрии удается установить концентрически суженные поля зрения и вывить центральные скотомы. При хронической форме заболевания наблюдается умеренное снижение остроты зрения (0,2-0,3). Офтальмоскопически подтверждается восковидный оттенок ДЗН, выраженный спазм артериол. Проведение периметрии указывает на концентрическое сужение зрительного поля. На КТ визуализируются мелкоочаговые атрофические изменения диска зрительного нерва.
Лечение
Тактика лечения токсического поражения зрительного нерва зависит от стадии и особенностей течения заболевания. На I стадии пациентам показано проведение дезинтоксикационной терапии. Интенсивная дегидратация и назначение противовоспалительных средств рекомендовано на II стадии. На III стадии целесообразно введение спазмолитиков. При развитии IV стадии, помимо сосудорасширяющих средств, в комплекс лечебных мероприятий следует включить иммуномодуляторы, поливитаминные комплексы и физиотерапевтические методы лечения (магнитотерапия, физиоэлектротерапия в комбинации с электролазерной терапией).
При остром течении показано локальное введение циклоплегических или циклотонических мидриатиков в виде ретробульбарных инъекций. Также необходимо провести промывание желудка, очищение кишечника. Если пациент находится в тяжелом состоянии, осуществляется интенсивная оральная регидратация и инфузионная терапия сбалансированными солевыми растворами. При хронической форме заболевания необходима элиминационная терапия, заключающаяся в полном исключении контакта пациента с этиологическим фактором. Медикаментозное лечение при отсутствии атрофических изменений сводится к назначению ноотропов, ангиопротекторов и витаминов группы В.
Признаки атрофии являются показанием к назначению физиотерапевтических методов лечения и ангиопротекторов. При появлении частичных атрофических изменений требуется электростимуляция. В ходе хирургического вмешательства специальный электрод подводят к оптическим нервным волокнам. При этом в поверхностную височную артерию вводят катетер для проведения инфузионной терапии антикоагулянтами, глюкокортикостероидами и ангиопротекторами.
Прогноз и профилактика
Специфической профилактики токсического поражения зрительного нерва не разработано. Неспецифические превентивные меры включают в себя соблюдение техники безопасности при работе с токсинами, ношение специальных средств для защиты глаз, коррекцию дозы принимаемых лекарственных средств. Все пациенты подлежат диспансерному наблюдению у офтальмолога с обязательным проведением 2 раза в год офтальмоскопии и визометрии. Также рекомендовано с профилактической целью принимать витамины группы В и поливитаминные комплексы.
Прогноз для жизни и работоспособности зависит от степени тяжести заболевания. При отсутствии атрофии течение патологии прогностически благоприятно. Средний срок нетрудоспособности составляет 1-1,5 месяца. Выраженные атрофические изменения приводят к слепоте, что является основанием для присвоения группы инвалидности.
Ожоги глаз световым излучением: признаки, лечение
Первые признаки ее появляются через 4—6 часов после облучения (скрытый период). Глаза начинают сильно болеть, слезиться, наблюдаются светобоязнь и блефароспазм. Конъюнктива при этом резко гиперемирована. В роговице появляются мелкие поверхностные помутнения и пузырьки.
Чтобы предупредить снеговую офталмию, необходимо снабдить военнослужащих в соответствующих условиях темными очками-консервами, лучше всего желто-зелено-дымчатыми, пропускающими около 20% общего светового потока (Б. И. Тихвинский).
При развившихся симптомах снеговой офталмии рекомендуется в случае сильных болей закапать в глаза 1 % раствор кокаина или 0,1% раствор дикаина (1—2 капли), а также применять холодные примочки на веки (вода или 2% раствор борной кислоты). Если имеются дефекты эпителия роговицы, целесообразно впустить за веки 1—2 капли рыбьего жира или вазелинового масла. Повязку накладывать не следует. Ввиду значительной светобоязни больного нужно поместить в затемненную комнату или снабдить темными очками-консервами.
Все явления ожога ультрафиолетовыми лучами проходят обычно через 1—2 дня. Лечение должно проводиться при части.

Следует напомнить, что огненный шар, возникающий в момент взрыва бомбы (через стотысячные доли секунды), имеет около 15 м в диаметре, температуру на поверхности 1000 000° и яркость примерно в 100 раз большую, чем яркость солнца. Этот огненный шар очень быстро увеличивается и поднимается кверху, причем температура его мгновенно снижается и уже через 1 секунду составляет на поверхности шара всего несколько тысяч градусов. Высказывалось предположение, что сверхъяркая световая вспышка в момент взрыва вызывает моментальный защитный рефлекс смыкания век и что это предохраняет сетчатку от более тяжелого макулярного ожога, характерного для лиц, длительно наблюдавших солнечное затмение незащищенными глазами.
Однако предположение о такой роли мигательного рефлекса встретило в последние годы серьезные возражения. Бюттнер и Роуз отметили, что 35% световой энергии вспышки атомного взрыва достигают глаза в течение первой 0,001 секунды, т. е. значительно раньше, чем успевает осуществиться мигательный рефлекс у человека (0,1 секунды). Что касается зрачкового рефлекса, то он имеет еще большую продолжительность и поэтому также не может защитить сетчатку от ожога в момент вспышки атомного взрыва.
Бюттнер и Роуз теоретически рассчитали, что расстояния, на которых могут возникать хориоретинальные ожоги, должны быть гораздо больше тех расстояний, на которых происходят все другие повреждения, вызываемые взрывом атомной бомбы. Ожоги сетчатки вызываются энергией инфракрасного и видимого излучения такой же силы, какая вызывает ожоги кожи. Однако в отношении ожогов сетчатки особое значение приобретает оптический фактор. Вследствие фокусирующего действия преломляющей системы глаза на сетчатке получается яркое изображение огненного шара атомного взрыва. Степень яркости этого изображения зависит в основном от ширины зрачка и почти не зависит от расстояния.
Роуз и другие авторы рассчитали, что если взрыв атомной бомбы происходит ночью, когда зрачки максимально расширены, количество энергии, поглощаемой на единице площади глазного дна в течение 0,001 секунды, должно быть достаточным, чтобы вызвать ожог сетчатки на расстоянии 40 миль (64 км) от места взрыва при исключительно прозрачном воздухе. Опасность хориоретинального ожога должна значительно снижаться в дневное время, когда площадь зрачка резко уменьшается (у кролика в 50 раз), а также при меньшей прозрачности воздуха.
Бирнс, Броун, Роуз и Сибис полагают, что одной из причин отсутствия таких хориоретинальных ожогов у пострадавших при взрыве в Хиросиме являлось то, что зрачки у них были резко сужены, так как взрыв атомной бомбы имел место при ярком солнечном свете.
С целью проверки своих теоретических расчетов эти авторы поставили опыты на 700 пигментированных кроликах во время 6 экспериментальных взрывов номинальных атомных бомб (тротиловый эквивалент каждой бомбы был равен 20 000 тонн). Взрывы производились в Неваде (США) в ночное время. При этом типичные очаги хориоретинальных ожогов были обнаружены у кроликов на дистанции от 5 до 42,5 мили (8—68 км).
Эти опыты представляют известный интерес, но вопрос об их практическом значении остается неясным. Расчеты упомянутых авторов показывают, что если в момент взрыва атомной бомбы имеется хотя бы легкий туман в атмосфере, ожог сетчатки у людей возможен только на сравнительно небольших дистанциях от места взрыва (до 4,6 км днем и до 5,9 км ночью). К тому же следует предположить, что ввиду весьма малых размеров очагов поражения на глазном дне при таких ожогах они в подавляющем большинстве случаев не должны заметно влиять на зрительные функции. Редкое исключение могут составить лишь те лица, взор которых в момент взрыва (0,001 секунды) будет случайно направлен таким образом, что изображение огненного шара взрыва попадет точно на область желтого пятна или на сосок зрительного нерва.
В конце 1955 г. Лэндесберг описал второй такой же случай хориоретинального ожога у человека. Ожог был получен в 1953 г. во время ночного экспериментального взрыва атомной бомбы.
В последнее время появилось описание еще 6 таких же случаев хориоретинального ожога различной тяжести в области желтого пятна. Эти ожоги были обнаружены у летчиков, смотревших на вспышки атомных взрывов с расстояния 2—10 миль (Роуз, Броун и др.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Глаза – очень чувствительный орган, поэтому неудивительно, что употребление алкоголя не проходит для них бесследно. Механизм действия этилового спирта всем известен: сначала он на короткое время расширяет сосуды, затем – сужает, что приводит к кислородному голоданию. При этом совершенно не важно, сколько и какой напиток пил человек. Реакция на алкоголь всегда одинаковая, только проявляется с разной силой.

Краткосрочное влияние алкоголя на глаза
Алкоголь и продукты его распада оказывают отравляющее действие на нервные окончания, снижая их чувствительность. Они расслабляют глазные мышцы, в результате чего снижается качество зрительного восприятия: появляется эффект раздвоения изображения (диплопия), ухудшается острота зрения, цветовосприятие, способность различать свет и темноту, следить за движущимися объёктами, видеть всю картинку целиком.
При сильной интоксикации возникает так называемое туннельное зрение: центральное зрение работает, а периферическое полностью отключается. Ощущается это так, будто человек смотрит в подзорную трубу. Как правило, все перечисленные нарушения проходят без лечения примерно через сутки.
Влияние на цветовосприятие
Исследования показали зависимость цветовосприятия от уровня алкоголя в крови. Так, при концентрации 1,2 ‰ ошибаются при определении цветов около 50 % испытуемых, при уровне 1,2-2,0 ‰ – 98 %, а при показателях выше 2 промилле правильно назвать цвета не могут 100 % людей. Такой эффект возникает из-за набухания зрительного нерва.
Влияние на адаптацию к освещению
В результате алкогольного опьянения замедляется восстановление после воздействия яркого света. У трезвых людей при резком изменении освещения зрение быстро адаптируется к новым условиям, поэтому они продолжают хорошо видеть. У выпившего человека этот процесс занимает значительно больше времени. Вот почему так много пьяных водителей попадают в аварии после ослепления фарами на ночной дороге.

Покраснение глаз
Гиперемия или покраснение склеры – одно из частых последствий употребления алкоголя. Из-за внутричерепного давления сосуды лопаются, и глазное яблоко приобретает красноватый оттенок. Если кровоизлияния происходят часто, то в углах глаз появляются скопления крови. Такое состояние обычно протекает безболезненно.
Долгосрочные последствия
Токсическое действие, которое испытывают те, кто злоупотребляет алкоголем, со временем усиливается. Риск тромбоза повышается, так как этанол в крови провоцирует слипание эритроцитов и закупорку капилляров. Вот почему через несколько часов после распития спиртных напитков у человека краснеют глаза. Если сначала кровоизлияния заметны только на склерах, то затем они переходят на веки и область вокруг глаз.
Степень нарушений во многом зависит от индивидуальных особенностей организма. У некоторых людей даже после нескольких доз алкоголя запускается процесс нарушения питания зрительного нерва, у других он занимает несколько лет: сначала развивается тромбоз сетчатки, затем разрывы или отслойка и кровоизлияние. При наличии патологий сетчатки, например, при близорукости, алкогольная интоксикация может вызвать немедленную реакцию.
Выделим несколько самых опасных состояний, которые вызывает употребление алкоголя.
Дегенерация желтого пятна
Заболевание, которое у непьющих людей развивается ближе к старости. У любителей спиртных напитков разрушение сетчатки происходит значительно быстрее. Патология характеризуется потерей центрального зрения и контрастной чувствительности, поэтому человек не может различать мелкие детали и лица, ему сложно читать, водить автомобиль.
О дегенерации жёлтого пятна говорят следующие симптомы:
- слепые зоны в поле зрения;
- туман в глазах;
- оптические аберрации (искажения);
- повышенная светочувствительность.
При позднем обращении к специалисту восстановить зрительную функцию чрезвычайно сложно.
Катаракта
Заболевание, при котором хрусталик мутнеет и перестаёт выполнять свои функции. Известно, что катаракта чаще диагностируется у пьющих людей, а у женщин, употребляющих алкоголь, выше риск рождения ребёнка с врождённым помутнением хрусталика. Спирт окисляет белки, из которых состоит хрусталик, из-за чего он теряет прозрачность.
Алкоголь не только провоцирует развитие катаракты, но и сводит на нет положительные результаты операции по её удалению. Он замедляет восстановление тканей глаза, вызывает кровоизлияния, снижает эффективность лекарственных препаратов.
Алкоголь как причина развития синдрома сухого глаза
Исследования по поводу влияния алкоголя на развитие сухости глаз проводят учёные разных стран. Их результаты позволяют сделать вывод, что спиртные напитки негативно воздействуют на механизм слезопродукции, изменяют состав слёзной жидкости, уменьшают время разрыва слёзной плёнки.

Спирт нарушает кровообращение, поэтому уже через некоторое время после приёма алкогольного напитка глаза испытывают недостаток кислорода. Роговица начинает поглощать его из слёзной жидкости, из-за чего слёзная плёнка быстрее высыхает. Когда поверхность глаза вовремя не смачивается, на ней появляются микротрещины, которые становятся мишенью для различных инфекций.
У пьющих людей развитие синдрома сухого глаза протекает быстрее, поскольку на фоне интоксикации защитные функции организма снижены. Испытывая дискомфорт в глазах, человек чаще прикасается к ним руками, тем самым способствуя их инфицированию.
Поскольку алкоголь пагубно влияет на весь организм, лечение синдрома сухого глаза усложняется. Важно как можно раньше обратиться к специалисту. Основным медикаментозным средством, которое позволяет облегчить состояние пациента, являются препараты искусственной слезы.
Читайте также:

