Раневая инфекция особенности ухода за больными с гнойными ранениями
Обновлено: 18.04.2024
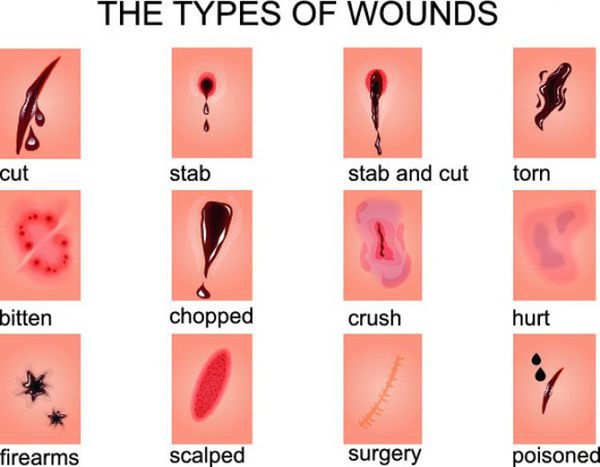
Рана - механическое повреждение тканей с нарушением их целостности.
- По характеру повреждения тканей:
- огнестрельная,
- колотая,
- резаная,
- рубленая,
- ушибленная,
- размозженная,
- рваная,
- укушенная,
- скальпированная.
- По глубине:
- поверхностные, проникающие (без повреждения и с повреждением внутренних органов).
- По причине:
- операционные,
- стерильные,
- случайные.
В настоящее время считается, что всякая случайная рана является бактериально загрязненной, или инфицированной.
Однако,наличие инфекции в ране ещё не означает развитие гнойного процесса. Для его развития необходимы 3 фактора:
- Характер и степень повреждения тканей.
- Наличие в ране крови,инородных тел,нежизнеспособных тканей.
- Наличие патогенного микроба в достаточной концентрации.
Доказано, что для развития инфекции в ране необходима концентрация микроорганизмов 10 5 (100000) микробных тел на 1 грамм ткани. Это так называемый "критический" уровень бактериальной обсемененности. Только при превышении этого кол-ва микробов возможно развитие инфекции в неповрежденных нормальных тканях. Но "критический" уровень может быть и низким.Так, при наличии в ране крови, инородных тел,лигатур, для развития инфекции достаточно 10 4 (10000) микробных тел. А при завязывании лигатур и вызванном этим нарушение питания (лигатурная ишимия) - достаточно 10 3 (1000) микробных тел на 1 грамм ткани.
При нанесении любой раны (операционной,случайной) развивается так называемый раневой процесс. Раневой процесс- это сложный комплекс местных и общих реакций организма, развивающихся в ответ на повреждение тканей и внедрение инфекции. По современным данным, течение раневого процесса условно подразделяют на 3 основные фазы:
- 1 фаза - фаза воспаления;
- 2 фаза - фаза регенерации;
- 3 фаза - фаза организации рубца и эпителизации.
1 фаза - фаза воспаления - делится на 2 периода:
- А - период сосудистых изменений;
- Б - период очищения раны;
В 1 фазе раневого процесса наблюдаются:
- Изменение проницаемости сосудов с последующей экссудацией;
- Миграция лейкоцитов и др. клеточных элементов;
- Набухание коллагена и синтез основного вещества;
- Ацидоз за счет кислородного голодания.
В 1 фазе наряду с экссудацией идет и всасывание (резорбция) токсинов, бактерий и продуктов распада тканей. Всасывание из раны идет до закрытия раны грануляциями. При обширных гнойных ранах резорбция токсинов приводит к интоксикации организма, возникает резорбтивная лихорадка.
2 фаза - фаза регенерации - это формирование грануляций, т.е. нежной соединительной ткани с новообразованными капиллярами.
3 фаза - фаза организации рубца и эпителизации, при которой нежная соединительная ткань трансформируется в плотную рубцовую, а эпителизация начинается с краев раны. Выделяют:
- Первичное заживление ран ( первичным натяжением) - при соприкосновении краев раны и отсутствии инфекции, за 6-8 суток. Операционные раны - первичным натяжением.
- Вторичное заживление (вторичным натяжением) - при нагноении ран или большом диастазе краев раны. При этом заполняется грануляциями, процесс длительный, в течении нескольких недель.
- Заживление раны под струпом. так заживают обычно поверхностные раны, когда они покрываются кровью, клеточными элементами, образуется корка. Эпителизация идет под этой корочкой.
Лечение ран
Выделяют хирургическую обработку ран и медикаментозное лечение ран. Различают несколько видов хирургической обработки:
- Первичная хирургическая обработка раны (ПХОР) - при любой случайной ране с целью профилактики развития инфекции.
- Вторичная хирургическая обработка раны - по вторичным показаниям, уже на фоне развившейся инфекции. В зависимости от сроков выполнения хирургической обработки ран выделяют:
- раннюю ХОР - выполняют в течении первых 24 часов, цель - предупреждение инфекции;
- отсроченная ХОР - выполняется в течение 48 часов при условии предварительного применения антибиотиков;
В клинике чаще всего встречаются резанные и колотые раны. Хирургическая обработка колотой раны состоит из 3 этапов:
- рассечение тканей: колотую рану перевести в резанную;
- иссечение краев и дна раны;
- ревизия раневого канала с целью исключения проникающего ранения в полости (плевральную,брюшную).
- ХОР завершается наложением швов. Различают:
- первичный шов - сразу после ХОР;
- отсроченный шов - после ХОР накладывают швы, но не завязывают, и только через 24-48 часов швы завязывают, если в ране не развилась инфекция.
- вторичный шов - после очищения гранулирующей раны спустя 10-12 суток.
Лечение гнойных ран
Лечение гнойных ран должно соответствовать фазам течения раневого процесса.
В первой фазе - воспаления - рана характеризуется наличием гноя в ране, некроза тканей, развитием микробов, отеком тканей, всасыванием токсинов. Задачи лечения:
- Удаления гноя и некротических тканей;
- Уменьшение отека и экссудации;
- Борьба с микроорганизмами;
Методы лечения
Лечение ран в первой фазе регенерации раневого процесса
Дренирование ран: пассивное, активное.
Гипертонические растворы: Наиболее часто применяется хирургами 10 % раствор хлорида натрия (так называемый гипертонический раствор). Кроме него, есть и другие гипертонические растворы: 3-5% раствор борной кислоты, 20% р-р сахара, 30% р-р мочевины и др. Гипертонические растворы призваны обеспечить отток раневого отделяемого. Однако установлено, что их осмотическая активность длиться не более 4-8 ч.после чего они разбавляются раневым секретом, и отток прекращается. Поэтому в последнее время хирурги отказываются от гипертонического.
Мази: В хирургии применяются различные мази на жировой и вазелинланолинвой основе; мазь Вишневского, синтомициновая эмульсия, мази с а/б - тетрациклиновая, неомициновая и др. Но такие мази гидрофобны, то есть не впитывают влагу. Вследствии этого тампоны с этими мазями не обеспечивают оттока раневого секрета, становятся только пробкой. В то же время антибиотики, имеющиеся в составе мазей, не освобождаются из композиций мазей и не оказывают достаточного антимикробного действия.
Патогенетически обоснованно применение новых гидрофильных водорастворимых мазей - Левосин, левомиколь, мафенид-ацетат. Такие мази содержат в своем составе антибиотики, легко переходящие из состава мазей в рану. Осмотическая активность этих мазей превышает действие гипертонического раствора в 10-15 раз, и длится в течении 20-24 часов, поэтому достаточно одной перевязки в сутки для эффективного действия на рану.
Энзимотерапия: Для скорейшего удаления омертвевших тканей используют некролитические препараты. Широко используются протеолитические ферменты - трипсин, химопсин, химотрипсин, террилитин. Эти препараты вызывают лизис некротизированных тканей и ускоряют заживление ран. Однако, эти ферменты имеют и недостатки: в ране ферменты сохраняют свою активность не более 4-6 часов. Поэтому для эффективного лечения гнойных ран повязки надо менять 4-5 раз в сутки, что практически невозможно. Устранить такой недостаток ферментов возможно включением их в мази. Так, мазь "Ируксол" (Югославия) содержит фермент пентидазу и антисептик хлорамфеникол. Длительность действия ферментов можно увеличить путем их иммобилизации в перевязочные материалы. Так, трипсин, иммобилизованный на салфетках действует в течение 24-48 часов. Поэтому одна перевязка в сутки полностью обеспечивает лечебный эффект.
Использование растворов антисептиков. Широко применяются р-ры фурациллина, перекиси водорода, борной кислоты и др. Установлено, что эти антисептики не обладают досточной антибактериальной активностью в отношении наиболее частых возбудителей хирургической инфекции.
Из новых антисептиков следует выделить: йодопирон-препарат, содержащий йод, используют для обработки рук хирургов (0,1%) и обработки ран (0,5-1%); диоксидин 0,1-1%, р-р гипохлорид натрия.
Физические методы лечения. В первой фазе раневого процесса применяют кварцевание ран, ультразвуковую кавитацию гнойных полостей, УВЧ, гипербарическая оксигенация.
Применение лазера. В фазе воспаления раневого процесса применяются высокоэнергетические, или хирургический лазер. Умеренно расфокусированным лучом хирургического лазера выполняют выпаривание гноя и некротизированных тканей, таким образом можно добиться полной стерильности ран, что позволяет в ряде случаев накладывать первичный шов на рану.
Лечение ран во второй фазе регенерации раневого процесса
- Противовоспалительное лечение
- Защита грануляций от повреждения
- Стимуляция регенерации
Этим задачам отвечают:
- мази: метилурациловая, троксевазиновая - для стимуляции регенерации; мази на жировой основе - для защиты грануляций от повреждения; водорасворимые мази - противовоспалительное действие и защита ран от вторичного инфицирования.
- препараты растительного происхождения - сок алоэ, облепиховое и шиповниковое масло, каланхоэ.
- применение лазера - в этой фазе раневого процесса используют низкоэнергетические (терапевтические) лазеры, обладающие стимулирующим действием.
Лечение ран в третьей фазе регенерации раневого процесса (фазе эпителизации и рубцевания)
Задача: ускорить процесс эпителизации и рубцевания ран. С этой целью используют облепиховое и шиповниковое масло, аэрозоли, троксевазин - желе, низкоэнергетическое лазерное облучение.
При обширных дефектах кожных покровов, длительно незаживающих ранах и язвах во 2 и 3 фазах раневого процесса, т.е. после очищения ран от гноя и появления грануляций, можно проводить дермопластику:
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10
![Раневая инфекция]()
Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.
![Раневая инфекция]()
Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Гнойно-резорбтивная лихорадка – это патологический процесс, происходящий при вторичном заживлении ран. Главными симптомами являются местные осложнения (гнойные затеки, абсцессы, флегмоны), лихорадка и общие интоксикационные проявления. При длительном течении развивается травматическое истощение, наступает летальный исход. Диагностика заболевания строится на данных анамнеза, клинических симптомах, выявлении гноеродной флоры. Лечение направлено на прекращение поступления раневых токсинов в кровь, что обычно достигается хирургическим иссечением, патогенетическим и симптоматическим лечением, назначением антибиотиков.
МКБ-10
![Гнойно-резорбтивная лихорадка]()
Общие сведения
Гнойно-резорбтивная лихорадка представляет собой местные осложнения, сопровождающиеся общей реакцией организма, адекватной изменениям в зоне повреждения. О раневой инфекции известно с древних времен, однако полное описание симптомов, патогенеза и принципов лечения было сделано советским патоморфологом И.В. Давыдовским только в 1944 году. По сути, данный процесс служит предпосылкой для развития сепсиса. Важность патологии для клинической инфектологии и медицины заключается в уменьшении летальности. До 5% случаев лихорадки приходится на ранения брюшной полости и нагноения различной локализации на фоне постраневой дисфункции центральной нервной и эндокринной систем.
![Гнойно-резорбтивная лихорадка]()
Причины
Специфические возбудители отсутствуют. К причинам гнойно-резорбтивной лихорадки относят сорбционное действие микроорганизмов, выделяемых ими продуктов жизнедеятельности, токсинов, всасывания экссудата из тканевого детрита, провоспалительных и защитных факторов организма. Раневая инфекция чаще всего привнесена из окружающей среды (почва, одежда, осколки снарядов, пуль), кожи, однако бактерии могут попадать в рану и эндогенным (гемато- или лимфогенным) путем из хронических воспалительных очагов – полости рта, пищеварительной, мочевыделительной, репродуктивной и других систем.
Основными факторами риска являются обширные, множественные и глубокие раны, ожоговая болезнь, синдром длительного сдавления (краш-синдром). Прогностически неблагоприятными признаками считаются вялотекущее заживление, выраженный отек, обильный экссудат и одновременное отсутствие или недостаточное дренирование раны, большая площадь некротизированных тканей, наличие системного иммунного дефицита любой этиологии, сахарного диабета, патологий ЖКТ.
Патогенез
По современным представлениям, гнойно-резорбтивная лихорадка может быть приравнена к синдрому системного воспалительного ответа (ССВО, SIRS), в основе патогенеза которого лежит активация всех компонентов цитокиновой сети. Параллельно происходит подавление каскадного протеолиза плазмы крови и ингибирование синтеза противовоспалительных интерлейкинов-10, 13. Продукты тканевого распада накапливаются и всасываются в кровеносное русло, распространяясь гематогенным и лимфогенным путями.
Основное отличие данной инфекционной патологии от сепсиса – это морфологическое ограничение местных некротических процессов путем образования демаркационного вала. Ввиду локального отека ухудшается трофика поврежденных тканей, гистологически выявляются дистрофические и некротические изменения. Особенно опасна гипоксия для фосфолипидных мембран и внутриклеточных структур: митохондрий, лизосом, цитоскелета из-за их набухания, распада, выделения ферментов и активации апоптоза.
Симптомы
Для течения нозологии типично соответствие местных симптомов и общеинтоксикационных жалоб. Патологию следует заподозрить при длительной лихорадке более 37,5°C, пульсирующих болях, отеке, покраснении в области раны. Возможно появление сероватого налета, корки, кровоточивости при перевязке или активном движении. Характерна выраженная слабость, сонливость, снижение работоспособности, ухудшение аппетита и сна. Пациентов с гнойно-резорбтивной лихорадкой беспокоят ознобы, головные боли, тошнота, срывы стула, похудание.
Важным для идентификации и прогнозирования состояния является триада клинических симптомов: уровень температуры тела, частота дыхательных движений и сердечных сокращений. Необходимо срочно обратиться за медицинской помощью, если у больного с раной наблюдается выраженная одышка, тахикардия более 90 ударов в минуту, температура свыше 38° C либо ниже 36° C при наличии локальных раневых воспалительных симптомов, а также нарушении сознания, снижении количества выделяемой мочи, появлении точечных кровоизлияний на коже и слизистых.
Осложнения
Самым частым осложнением гнойно-резорбтивной лихорадки при отсутствии лечения является сепсис с вероятным развитием такого жизнеугрожающего состояния как септический шок. К отдаленным последствиям относят травматическое истощение с формированием кахексии, хронических дистрофических процессов во внутренних органах: инфарктов, абсцессов легкого, нефрита, язвенно-некротического колита, гепатита, амилоидоза селезенки. Вероятно развитие надпочечниковой и панкреатической недостаточности, гипотиреоза.
Диагностика
Выявление гнойно-резорбтивной лихорадки осуществляется с участием врача-инфекциониста и хирурга. Специалисты иных медицинских профилей привлекаются к осмотру по показаниям. Необходим тщательный сбор информации о причине, давности и характере травмы, объеме оказанного оперативного пособия. Опорными лабораторно-инструментальными диагностическими признаками патологического процесса являются:
- Физикальные данные. Края раны отечны, грануляции легко кровоточат, сероватые, без краевой эпителизации, присутствует плотный фибринозный налет. При пальпации раневая поверхность резко болезненна, часто с флюктуацией, иногда выявляется крепитация. Экссудат различного цвета, нередко зловонный. Внутренние органы обычно без патологии; при затяжном течении формируется кахексия, атрофия скелетной мускулатуры, гепато- и спленомегалия.
- Лабораторные исследования. Общеклинический анализ крови характеризуется лейкоцитозом с выраженным сдвигом формулы влево, умеренной анемией, ускорением СОЭ. При биохимическом и иммунологическом исследовании регистрируется гипопротеинемия, гипоальбуминемия, существенный ацидоз, повышение уровня интерлейкина-6, ТНФ-альфа. В общем анализе мочи – протеинурия, увеличение плотности осадка, лейкоцитурия.
- Выявление инфекционных агентов. Обязательна микроскопия раневого или свищевого отделяемого, посев на питательные среды. При подозрении на актиномикоз проводят биопсию краев раны, соскоб грануляций, аллергическую пробу с актинолизатом, серологическое исследование – реакцию Борде-Жангу. Для исключения септического процесса выполняют трехкратный посев крови на гемокультуру и стерильность, исследование уровня прокальцитонина, пресепсина, проадреномедуллина, тропонина.
- Инструментальные методики. Рентгенография ОГК рекомендуется с целью исключения туберкулезного поражения; исследование костей и суставов лучевыми методами производится в зависимости от локализации повреждения и глубины воспалительно-некротических изменений. Назначается УЗИ опорно-двигательного аппарата, мягких тканей, при наличии – области послеоперационного шва.
Дифференциальная диагностика проводится с актиномикозом (подтверждается лабораторно), резорбтивно-токсической лихорадкой, которая возникает при закрытых повреждениях, не вызывает долговременного повышения температуры тела и выраженных местных воспалительных изменений. Для сепсиса любого генеза нехарактерно улучшение состояния больного при санации очага инфекции, первичный очаг часто не определяется либо не вызывает существенных субъективных жалоб.
Лечение гнойно-резорбтивной лихорадки
Пациенты экстренно госпитализируются в хирургический стационар. До 5-7 дня нормальной температуры тела назначается строгий постельный режим, проводится профилактика пролежней, гипостатической пневмонии. Рекомендуется высокобелковая витаминизированная диета, увеличение водной нагрузки (при отсутствии противопоказаний), желательно с применением средств для коррекции дисбаланса электролитов и ацидоза (оралит и пр.). При необходимости больные переводятся в отделение интенсивной терапии.
Консервативная терапия
Ведение пациентов с симптомами гнойно-резорбтивной лихорадки имеет много общего с лечением септических больных. Главными целями консервативной терапии после санации первичного очага являются борьба с возбудителем локального воспалительного процесса, соразмерная оксигенация, снижение системного инфламаторного эффекта организма и предотвращение развития септического ответа. Наиболее часто применяется следующая тактика терапевтической поддержки:
Нутритивная поддержка важна с целью предотвращения истощения на фоне гиперкатаболизма и гиперметаболизма, характерных симптомов системного воспаления. Для купирования нарушений системной коагуляции при тяжелом течении лихорадки рекомендовано введение активированного протеина С. Возможно внутривенное применение комбинированных препаратов иммуноглобулинов, имеющих доказанный эффект усиления действия бета-лактамных антибиотиков, ограничения эффекта провоспалительных цитокинов. Пациенты с симптомами раневой лихорадки должны получить противостолбнячную профилактику.
Хирургическое лечение
Является основным методом лечения. Объем оперативного вмешательства зависит от обширности поражения, возможно ограниченное иссечение раневых краев, некрэктомия, артротомия, резекция сустава, ампутация конечности. Обязательна ревизия раневого канала на предмет затеков и гнойных карманов, установка дренажей с активной аспирацией, промывание антисептическими растворами, регулярные перевязки с антибактериальными мазями на водной основе. После заживления при распространенном поражении выполняются различные виды дермопластики.
При обширных и глубоких некротических изменениях в ране рекомендуется последовательное иссечение при очередных перевязках, использование сорбционных повязок, протеолитических ферментов, промывание пульсирующей струей насыщенного кислородом антисептика. Вместо дренажных трубок допускается применение рыхлой тампонады инфицированной полости. Вторичные швы накладывают только после полного очищения инфицированной поверхности, при хорошем развитии грануляций.
Прогноз и профилактика
Прогноз при своевременном выявлении и лечении благоприятный, летальность ниже, чем при сепсисе. Профилактика гнойно-резорбтивной лихорадки заключается в правильной тактике первичной хирургической обработки ран, обнаружении, вскрытии и дренировании гнойных раневых осложнений, рациональной антибиотикотерапии, ранней пересадке коже при ожоговой болезни. Немаловажным считается качественное санирование очагов хронической инфекции в организме, медикаментозная компенсация метаболических заболеваний, иммунного дефицита.
3. Академик Ипполит Васильевич Давыдовский (к 50-летию со дня смерти)/ Моргошия Т.Ш., Апчел В.Я.// Вестник Российской военно-медицинской академии – 2019 - №1.
4. Bacterial Sepsis/ Benjamin Bullock, Michael D. Benham// Treasure Island (FL): StatPearls Publishing – 2019.
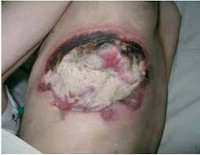
Гнойные раны – это повреждения кожных покровов и подлежащих тканей с формированием гнойного очага. Патология проявляется значительным отеком, гиперемией окружающих тканей и интенсивным болевым синдромом. Боли могут быть дергающими, распирающими, лишающими сна. В ране видны омертвевшие ткани и скопления гноя. Наблюдается общая интоксикация, сопровождающаяся повышением температуры, ознобами, головной болью, слабостью и тошнотой. Лечение комплексное, включает в себя промывание и дренирование ран (при необходимости производится вскрытие гнойных затеков), лечебные повязки, антибиотикотерапию, дезинтоксикационную терапию, иммунокорригирующую терапию и стимуляцию восстановительных процессов.
МКБ-10
![Гнойные раны]()
Общие сведения
Гнойная рана – дефект тканей, в просвете которого содержится гнойный экссудат, а по краям определяются признаки воспаления. Гнойные раны являются самым распространенным осложнением чистых ран, как случайных, так и хирургических. По различным данным, несмотря на строгое соблюдение стерильности в ходе операций, количество нагноений в послеоперационном периоде колеблется от 2-3 до 30%. Возбудителями гнойного процесса в случайных и хирургических ранах чаще всего становятся так называемые гноеродные микробы (стафилококки, стрептококки и т. д.). Лечением ранее необработанных гнойных ран занимаются хирурги, лечение случайных ран, нагноившихся после ПХО, осуществляют травматологи-ортопеды. Лечение нагноившихся хирургических ран находится в ведении специалистов, проводивших операцию: хирургов, травматологов, сосудистых хирургов, торакальных хирургов, нейрохирургов и т. д.
![Гнойные раны]()
Причины
В настоящее время как в травматологии и ортопедии, так и в хирургии принято считать, что любая случайная рана является инфицированной, то есть, содержит определенное количество бактерий. Однако бактериальное загрязнение не обязательно влечет за собой нагноение. Для развития инфекции необходимо сочетание следующих факторов: достаточное повреждение тканей; наличие в полости раны нежизнеспособных тканей, инородных тел и излившейся крови; достаточная концентрация патогенных микроорганизмов. Чаще всего в гнойных ранах обнаруживаются гноеродные бактерии (стрептококки, стафилококки, клебсиеллы, протей, кишечная палочка, псевдомонады и т. д.). Вместе с тем, в ряде случаев гнойный процесс может быть вызван пневмококками, шигеллами, сальмонеллами, микобактериями и т. д.
В числе других факторов, увеличивающих вероятность развития гнойного процесса, - локализация и вид раны, общее состояние организма, наличие соматических заболеваний, сахарного диабета и сосудистых нарушений, возраст, конституция и даже время года. Гнойные раны - частое осложнение случайных колотых, рвано-ушибленных ран и ран, сопровождающихся размозжением мягких тканей. Причиной нагноения колотых ран является затруднение оттока вследствие небольшого отверстия на коже, тонкого и длинного раневого канала. Высокая вероятность нагноения рвано-ушибленных ран и ран с размозжением мягких тканей обусловлена наличием обильных загрязнений и/или большого количества нежизнеспособных тканей. Реже всего, благодаря неглубокому раневому каналу и незначительному повреждению краев, нагнаиваются резаные раны.
Лучше всего заживают раны в области головы и шеи. Несколько чаще нагноение возникает при ранах ягодичной области, спины, груди и живота, еще чаще – при повреждении верхних и нижних конечностей. Хуже всего заживают раны стоп. Хороший иммунитет снижает вероятность развития гнойных ран при незначительном бактериальном осеменении. При значительном осеменении и удовлетворительном состоянии иммунной системы нагноение протекает более бурно, но процесс обычно носит локализованный характер и быстрее завершается выздоровлением. Иммунные нарушения становятся причиной более вялого и длительного заживления гнойных ран. Увеличивается вероятность распространения инфекции и развития осложнений.
Тяжелые соматические заболевания влияют на общее состояние организма и, как следствие – на вероятность нагноения и скорость заживления ран. Однако особенно сильное негативное влияние в силу сосудистых и обменных нарушений оказывает сахарный диабет. У пациентов, страдающих этим заболеванием, гнойные раны могут возникать даже при небольших травмах и незначительном бактериальном осеменении. У таких больных наблюдается плохое заживление и выраженная тенденция к распространению процесса. У здоровых молодых людей раны, в среднем, нагнаиваются реже, чем у пожилых, у худых – реже, чем у полных. Вероятность нагноения раны увеличивается летом, особенно в жаркую и влажную погоду, поэтому плановые операции рекомендуют проводить в холодное время года.
Симптомы гнойных ран
Выделяют местные и общие симптомы патологии. К местным симптомам относится дефект тканей с наличием гнойного экссудата, а также классические признаки воспаления: боль, местное повышение температуры, местная гиперемия, отек окружающих тканей и нарушение функции. Боль при гнойной ране может быть давящей или распирающей. При затруднении оттока (вследствие образования корки, формирования затеков, распространении гнойного процесса), скоплении гноя и повышении давления в воспаленной области боль становится очень интенсивной, дергающей и нередко лишает пациентов сна. Кожа вокруг раны горячая. На начальных стадиях, в период образования гноя, наблюдается покраснение кожных покровов. При длительном существовании раны краснота может сменяться багровой или багрово-синюшной окраской кожи.
В месте поражения можно выделить два типа отека. В краях раны – теплый воспалительный. Совпадает с зоной гиперемии, обусловлен нарушением кровотока. Дистальнее раны – холодный реактивный. Гиперемия в этой зоне отсутствует, а отечность мягких тканей вызвана нарушением оттока лимфы из-за сдавления лимфатических узлов в области воспаления. Нарушение функции пораженного отдела связано с отеком и болью, выраженность нарушения зависит от размеров и локализации гнойной раны, а также от объема и фазы воспаления.
Основным признаком гнойной раны является гной – жидкость, содержащая бактерии, тканевый детрит, глобулины, альбумины, ферменты лейкоцитарного и микробного происхождения, жиры, холестерин, примесь ДНК и погибшие лейкоциты. Цвет и консистенция гноя зависят от вида возбудителя. Для стафилококка характерен густой желтый или белый гной, для стрептококка – жидкий зеленоватый или желтоватый, для кишечной палочки – жидкий буро-желтый, для анаэробных микробов – бурый зловонный, для синегнойной инфекции – желтоватый, отливающий сине-зеленым на повязке (этот оттенок гной приобретает при контакте с кислородом во внешней среде). Количество гноя может существенно различаться. Под гноем могут обнаруживаться участки некротической ткани и грануляции.
Из раны в организм пациента поступают токсины, что обуславливает появление симптомов общей интоксикации. Характерно повышение температуры, потеря аппетита, потливость, слабость, ознобы, головная боль. В анализах крови выявляется ускорение СОЭ и лейкоцитоз со сдвигом влево. В анализе мочи обнаруживается белок. В тяжелых случаях возможно повышение уровня мочевины, креатинина и билирубина в крови, анемия, лейкопения, диспротеинемия и гипопротеинемия. Клинически при тяжелой интоксикации может наблюдаться резкая слабость и нарушения сознания вплоть до комы.
В зависимости от преобладающего процесса выделяют следующие стадии гнойного процесса: формирование гнойного очага, очищение и регенерация, заживление. Все гнойные раны заживают вторичным натяжением.
Осложнения
При гнойных ранах возможен целый ряд осложнений. Лимфангит (воспаление лимфатических сосудов, расположенных проксимальнее раны) проявляется красными полосами, направленными от раны к регионарным лимфатическим узлам. При лимфадените (воспалении лимфатических узлов) регионарные лимфоузлы увеличиваются и становятся болезненными. Тромбофлебит (воспаление вен) сопровождается появлением болезненных красных тяжей по ходу подкожных вен. При контактном распространении гноя возможно развитие гнойных затеков, периостита, остеомиелита, гнойного артрита, абсцесса и флегмоны. Самым тяжелым осложнением гнойных ран является сепсис.
Если заживления не происходит, гнойная рана может перейти в хроническую форму. Зарубежные специалисты рассматривают раны без тенденции к заживлению в течение 4 и более недель, как хронические. К числу таких ран относят пролежни, трофические язвы, случайные или операционные длительно незаживающие раны.
Диагностика
Из-за наличия явных местных признаков диагностика гнойных ран не представляет затруднений. Для исключения вовлеченности подлежащих анатомических структур может выполняться рентгенография, МРТ или КТ пораженного сегмента. В общем анализе крови определяются признаки воспаления. Для определения вида и чувствительности возбудителя производится посев отделяемого на питательные среды.
Лечение гнойных ран
Тактика лечения зависит от фазы раневого процесса. На стадии формирования гнойного очага основной задачей хирургов является очищение раны, ограничение воспаления, борьба с патогенными микроорганизмами и детоксикация (при наличии показаний). На второй стадии проводятся мероприятия по стимуляции регенерации, возможно наложение ранних вторичных швов или проведение кожной пластики. На стадии закрытия раны осуществляется стимуляция образования эпителия.
При наличии гноя проводится хирургическая обработка, включающая в себя рассечение краев раны или кожи над очагом, удаление гноя, исследование раны для выявления затеков и, при необходимости – вскрытие этих затеков, удаление некротических тканей (некрэктомию), остановку кровотечения, промывание и дренирование раны. Швы на гнойные раны не накладывают, наложение редких швов допускается только при организации проточно-промывного дренирования. Наряду с традиционными методами лечения гнойных ран применяются современные методики: вакуум-терапия, местная озонотерапия, гипербарическая оксигенация, обработка с использованием лазера, ультразвуковая обработка, криовоздействие, обработка пульсирующей струей антисептика, введение в рану сорбентов и т. д.
По показаниям осуществляется детоксикация: форсированный диурез, инфузионная терапия, экстракорпоральная гемокоррекция и т. п. Все перечисленные мероприятия, как традиционные, так и современные, проводятся на фоне рациональной антибиотикотерапии и иммунокоррекции. В зависимости от тяжести процесса антибиотики могут назначаться перорально, внутримышечно или внутривенно. В первые дни используются препараты широкого спектра действия. После определения возбудителя антибиотик заменяют с учетом чувствительности микроорганизмов.
После очищения гнойной раны предпринимаются меры для восстановления анатомических взаимоотношений и закрытия раны (ранние и поздние вторичные швы, кожная пластика). Наложение вторичных швов показано при отсутствии гноя, некротических тканей и выраженного воспаления окружающих тканей. При этом необходимо, чтобы края раны можно было сопоставить без натяжения. При наличии дефекта тканей и невозможности сопоставить края раны выполняется кожная пластика с использованием островкового и марочного способов, пластика встречными лоскутами, пластика свободным кожным лоскутом или пластика кожным лоскутом на сосудистой ножке.
Что такое открытая рана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 12 лет.
Над статьей доктора Николенко Виталия Александровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Николенко Виталий Александрович, травматолог, ортопед - Ставрополь]()
Определение болезни. Причины заболевания
Раной называют повреждение кожных покровов или слизистых оболочек, вызванное внешним воздействием механических сил.
Исходя из приведённого определения, причиной раны, как нозологической формы, может являться исключительно травмирующий агент.
![Открытая рана на колене]()
Природа раны всегда экзогенная (возникает под воздействием внешних факторов). Даже если речь идёт о травматизации мягких тканей изнутри костями или разрыве кожи от перенапряжения — всё же изначальной причиной поврежения является приложенная извне сила, которая превысила предел прочности тканей и привела к ране косвенным путём. [1]
В большинстве случаев рана — результат прямого нарушения целостности покровной ткани тем или иным ранящим объектом. Характер раны, тактика лечения, вероятные осложнения и её клинический исход напрямую зависят от изначального воздействия и свойств ранящего объекта (преимущественно его геометрии и силе соударения). [2]
Как отдельные варианты ранения рассматриваются размозжение тканей и травматические отслойки тканей в результате тупой травмы тела. Последний вариант отличается обширной зоной деструкции и дополнительными факторами, отягощающими раневой процесс в отсроченном периоде. [3]
Огнестрельные раны также рассматриваются обособленно в силу особого подхода в лечении. Ранящий источник в этом случае, обладая значительной кинетической энергией, образует вокруг раны область контузии тканей. [4]
Тяжесть раневого процесса определяется способом воздействия. В настоящее время достаточно изучен профиль осложнений, характерный для каждого вида раны. Наглядным примером комплексного раневого процесса, приводящего к общему заболеванию, служит глубокая колотая рана, осложнившаяся клостридиальной инфекцией. [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы открытой раны
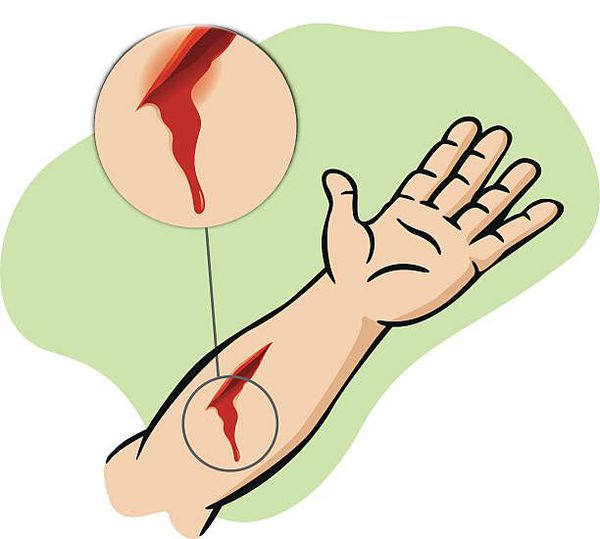
Первым и патогномоничным симптомом, характерным для раны, является нарушение целостности кожных покровов или слизистой оболочки. Другими неотъемлемыми клиническими признаками являются:
- диастаз краёв повреждённых тканей;
- кровотечение из зоны повреждения;
- боль и функциональные расстройства.
Перечисленная тетрада, четко и академично характеризует рану. [6]
Под диастазом понимают расхождение краёв раны, неизменно возникающее при любом ранении в той или иной степени выраженности. Даже резаная рана с гладкими краями имеет диастаз, в том числе при макроскопически адаптированных краях раны.
Кровотечение из раны присутствует всегда, за исключением редких случаев коагулопатии (нарушений свёртываемости крови). [7] Собственно кровотечение может нести раннюю и непосредственную угрозу жизни. Оно явным образом даёт понять, что человек имеет дело именно с раной. Капиллярное, венозное, артериальное или смешанное кровотечение — компонент, присущий любой ране.
![Кровотечение из раны]()
Боль — специфичный вариабельный признак раны. Его вариабельность обусловлена не только характером и локализацией раны, но и общим состоянием организма, индивидуальной лабильностью и уровнем болевого порога.
Диагноз можно установить при одновременном сочетании всех перечисленных выше симптомов, однако это не ограничивает спектр всех проявлений раны. Диагностирование раны не представляет особой сложности ввиду внешних очевидных признаков травмы. Кроме того, при осмотре обращает на себя внимание выраженное нарушение функции, которое следует рассматривать как симптомокомплекс. [8]
Нарушение функции проявляет себя неспецифически, то есть может быть присуще не только последствиям ранения, но и сочетанных повреждений.
Функциональные расстройства, связанные с раной, стоит разделить на локальные и системные — это упрощает диагностику и поясняет природу симптоматики раны.
- К локальным нарушениям функции относят последствия острой воспалительной и посттравматической реакций, которые характерны для отёка. [9]
- К системным функциональным расстройствам относят общие реакции организма (например, лихорадку).
Под нарушением функции в симптоматике раны, как правило, понимают не дисфункцию на тканевом уровне с патогенетическими сдвигами, а глобальные проявления анатомического характера: нарушение подвижности в сегменте, вплоть до утери опороспособности и объёма движений. [10]
Патогенез открытой раны
Патогенез ранений детально изучен. На его основе строится лечение ран. Неизменность патогенетических звеньев при ранении позволяет говорить о раневом процессе и его течении как об общем комплексе типичных проявлений, характерных для любой раны, независимо от её морфологии.
Существуют различные класификации терминологий и длительности фаз, однако классификация Росса заслужила признание повсеместно. Согласно ей, выделяют три фазы раневого процесса:
- воспалительная фаза;
- пролиферативная фаза;
- реорганизационная фаза. [11]
Воспалительная фаза
В первой фазе происходит острая сосудистая реакция, характеризующаяся:
- вазоспазмом (сужением артерий и капилляров) с целью локального гемостаза (остановки кровотечения);
- выбросом гуморальных факторов свёртывания, катализаторов местных иммунных реакций.
Задача воспалительной фазы — мобилизовать силы организма с целью локализации процесса и подготовки к успешной репарации (восстановлению) в дальнейшем. [12]
Второй этап этой фазы состоит в элиминации (устранении) организмом поврежденных структур. Длительность перечисленных процессов — от трёх до пяти суток. После чего наступает следующая стадия раневого процесса.
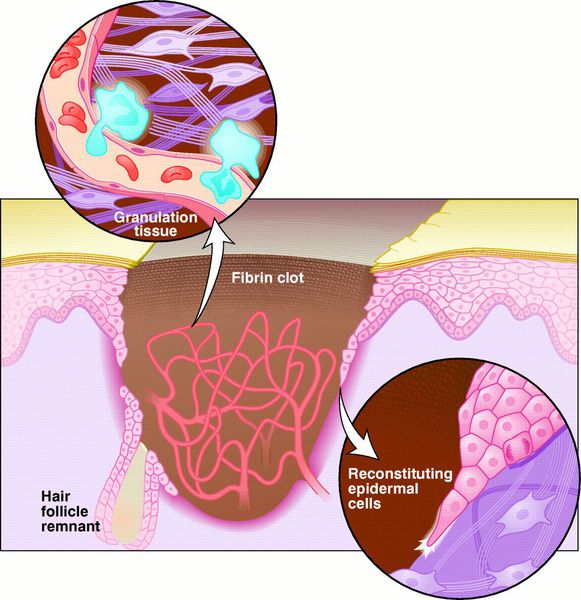
Пролиферативная фаза
Как видно из названия, в этот период начинается восстановление повреждённых и замещение утраченных тканей.
Как правило, эта фаза протекает от нескольких суток до нескольких недель. Существует прямая зависимость от количества утраченной ткани при ранении. В основе пролиферативной фазы лежит преобладание процессов синтеза за счёт клеток-предшественников. [14]
Реорганизационная фаза
![Образование фиброзной ткани]()
Заживление ран проходит по одному из трёх путей: первичным или вторичным натяжением, или под струпом. [19]
Первичное натяжение — самый благоприятный способ заживления. Для него, однако, требуются изначальные благоприятные условия: рана с минимальной микробной контаминацией, плотно соприкасающиеся края раны, отсутствие некротических тканей.
Вторичное натяжение — вариант заживления раны, противоположный описанного выше натяжения. Этот тип заживления характерен для инфицированных ран. [20]
Заживление под струпом — заживление, характерное для ран с большой площадью, но малой глубиной. При этом, протекает процесс, аналогичный заживлению первичным натяжением, но ориентированный в продольной плоскости. Кроме того, раневая поверхность покрывается струпом — слоем высохшей крови, тканевой жидкости и детрита. [21] Струп выполняет функцию биологической повязки до заживления и эпителизации раны.
Классификация и стадии развития открытой раны
Классификация ран обширна, в основном, за счёт обилия классифицируемых признаков.
В основную класификацию ран, радикально влияющую на способ их ведения, включают инфицированные и неинфицированные повреждения или, как их называют врачи, гнойные и чистые раны.
По способу и обстановке нанесения раны делятся на хирургические, случайные, умышленные и раны военного времени.
По характеру раневых ворот, что зависит от механизма нанесения раны:
- огнестрельные;
- размозженные;
- укушенные;
- резаные;
- ушибленные;
- колотые;
- рубленные;
- рваные;
- скальпированные;
- раздавленные. [16]
В классификациях по данному признаку встречаются раны смешанного характера (например, укушено-рваные или размозжено-рваные).
![Типы ран]()
По обширности выделяют рану с малой зоной повреждения и обширную рану.
По количеству ран: одиночная и множественные раны. Эта классификация включает дополнительный критерий: множественные раны разделяются на сочетанные и комбинированные. [17]
По характеру раневого канала раны разделяются на слепые, сквозные, касательные, проникающие и непроникающие.
По наличию осложнений раны могут быть осложненными и неосложненными. Осложниться раны могут общими и местными процессами.
Независимо от характера раны, ей присуща клиническая стадийность, которая отражает аналогичную последовательность патогенеза.
Непосредственно после нанесения раны, возникает первичный рефлекторный спазм сосудов микроциркуляторного русла, как нейровегетативный ответ на травму. [18] Это короткий период, с характерным отсутствием кровотечения, несмотря на масштаб повреждения. После чего, развивается кровотечение.
Независимо от характера и интенсивности кровотечения, организм стремится к гемостазу сосудистым и гуморальным звеном. Если гемостаз наступил, и состояние после кровопотери стабилизировано — начинается репаративная фаза.
Осложнения открытой раны
Осложнения ран делятся на местные и общие. И те, и другие могут быть ранними и поздними, в зависимости от сроков развития.
Местные осложнения ран могут носить инфекционный и неинфекционный характер. Инфекционные местные осложнения — присоединение активного микробного заражения раны с клиническим проявлением воспалительной реакции. [22]
Инфицирование раны — бесспорное осложнение, замедляющее заживление раны, снижающее вероятность первичного заживления, приносящее риск генерализованных осложнений и ухудшающее отдалённый прогноз. [23]
Некроз — гибель тканей в зоне раны. Это вторичный процесс, развивающийся уже в отделённом времени после получения раны.
Как отдельный вид местных осложнений, рассматривают вторичное кровотечение, возникшее после изначально выполненного гемостаза раны. В случае выполненного хирургического лечения возможны осложнения раны другого характера — несостоятельность швов.
К неинфекционным местным осложнениям относят повреждение крупных нервов, магистральных сосудов, сухожилий. Это приводит к необходимости расширения объёмов оперативного пособия (и даёт абсолютные показания к нему), резко уменьшая шансы на восстановление функции сегмента. [25]
Общие или генерализованные осложнения раны опасны нарушениями жизненных функций организма. Общие осложнения ран могут стать фатальными для пациента.
Выделяют следующие неинфекционные осложнения общего характера:
- Геморрагический шок — декомпенсация витальных показателей организма, на фоне массивной кровопотери. Это раннее общее осложнение, которое встречается наиболее часто.
- Травматический шок — преобладание болевой импульсации, как ключевого компонента в нарушении гемостаза. Травматический шок включает в себя понятие массивной кровопотери, но связан с отягощением раны другой травмой либо множественными ранами. [26]
Общие осложнения инфекционной причины: сепсис, клостридиальная инфекция.
Осложнения местные и общие тесно связаны. Генерализация осложнений напрямую указывает на вероятную ошибку в подходах к лечению. Любой раневой процесс может генерализоваться даже при правильных тактических решениях врача. [16]
Диагностика открытой раны
Диагностика раны в своем большинстве — визуальна. Результатов осмотра достаточно, чтобы установить предварительный и, в большинстве случаев, полный диагноз. Нарушение целостности тканей, зияние краёв раны, кровотечение — критерии диагноза. [3]
Не стоит пренебрегать сбором жалоб пациента, уточнением деталей об обстоятельствах получения раны с целью моделирования механизма нанесения раны. Общеклинический план опроса пациента позволит дополнить диагноз сопутствующей патологией, важной для лечения раны.
В ряде случаев, определить повреждение подлежащих анатомических структур позволят клинические тесты. Оценка объёмов движений сегмента при ранении в проекции сухожилий, нагрузочные тесты выявляют полные или частичные повреждения, которые могут быть не визуализированы во время ревизии. [10]
Инструментальные методы диагностики раны направлены на исключение сопутствующего повреждения сосудов, нервов, внутренних органов. Рентген-визуализация выявляет рентгеноконтрастные инородные тела, что станет ценной информацией для хирурга перед операцией.
Лабораторный минимум — общий анализ крови, коагулограмма. Они позволят в кратчайшие сроки оценить объём кровопотери и проблемы с гемостазом.
Одним из немногих специфичных для раны лабораторных тестов является посев раневого содержимого на рост бактериальной флоры с определением чувствительности к антибиотикам.
Лечение открытой раны
Лечение ран бывает общим и местным, консервативным и оперативным.
Монотерапия (только общее или местное) раны не применятся, за редким исключением.
Показания к консервативному лечению — поверхностные и осаднённые раны, раны с адаптированными краями, отказ пациента от оперативного лечения, терминальное состояние пациента либо абсолютные противопоказания к выполнению наркоза или анестезии. [28] Условным показанием к консервативному лечению, является первичное инфицирование раны. В этом случае применимы отсроченные швы либо консервативное ведение.
Технически, лечение раны консервативным способом заключается в регулярных перевязках раны до заживления с целью минимизации риска инфекционных осложнений. Вопрос о хирургическом лечении в таком случае, может быть поставлен в ходе динамического наблюдения. [12]
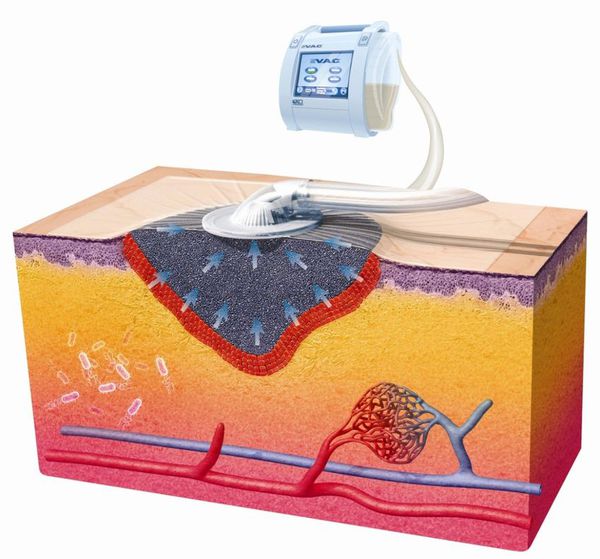
Вакуум-терапия
![Вакуум-терапия]()
Эффективный и современный способ консервативного лечения ран — вакуум терапия, проводимая с использованием окклюзионных повязок. Отрицательное давление, импульсный и переменный режимы приводят к положительным эффектам: адекватному дренированию раны, щадящей стимуляции репаративных процессов, устранению затёков и отслойки кожи. [29]
Этот способ лечения подходит как для чистых, так и для инфицированных ран, не ограничивая способность пациента к передвижению.
Физиолечение
Как вспомогательный метод местной терапии, применяется физиолечение — ультрафиолетовое облучение раны, гипербарическая оксигенация, воздействие холодным плазменным потоком. [27]
Хирургические способы лечения
Раневой процесс может протекать таким образом, что показания к хирургической активности появляются в отдаленном периоде. [8]
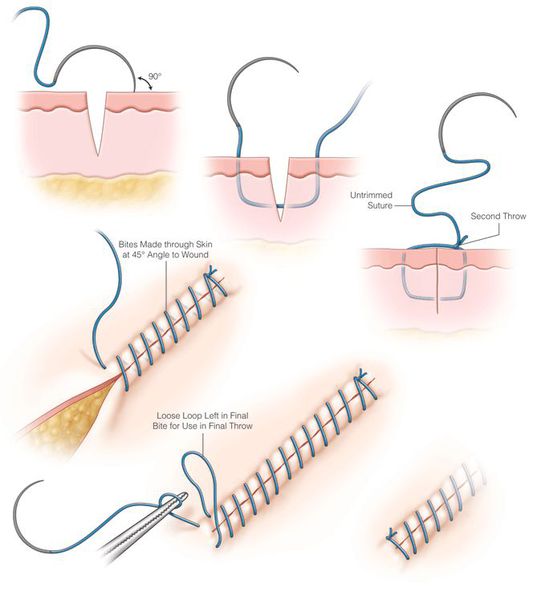
Лечение раны оперативным путём заключается в хирургической обработке: ревизии, гемостазе, иссечении нежизнеспособных тканей, анатомическом (послойном) восстановлении целостности тканей путём ушивания либо сопоставления и удержания скобами.
При ранах с дефектами тканей применима первичная пластика раны с целью реконструкции сегмента и профилактики неминуемых некротических и инфекционных осложнений.
![Восстановление целостности тканей путём ушивания]()
Общая терапия
Общее лечение раны выполняется с соблюдением комплексных принципов: антибиотикотерапия, анальгетики, инфузионно-трансфузионная терапия (при показаниях), введение противостолбнячной, противогангренозной сыворотки, применение анаболических препаратов, поливитаминных комплексов, лечение сопутствующей патологии организма с целью повышения его компенсаторных возможностей. [27]
Отсутствие хирургического, местного лечения раны или его несостоятельность не компенсируется общим лечением и, в том числе, мощной антибиотикотерапией. Санация (лечение) локального очага — приоритетная. Заживление раны без адекватной хирургической обработки затягивается на недели и месяцы.
Прогноз. Профилактика
Прогноз раны определяется её характером — очевидно, что рваная рана заживает длительнее и хуже, чем резаная. [11] Обширность повреждения, сопутствующая и сочетанная патология значительно повлияют на сроки заживления.
Во многом, течение раневого процесса подвластно осложнениям. Осложнения, возникшие в отдалённом периоде, могут замедлить хорошо протекавшее ранее заживление.
Опыт врача хирурга, радикальность обработки раны, способ хирургического пособия и ошибки в его выполнении, техническая и материальная база лечебного учреждения — всё это переменные факторы, объясняющие условность прогноза. [19]
Неблагоприятный прогноз несут раны с дефектами мягких тканей, с нарушением целостности сосудов, нервов, мышц и сухожилий, а также раны, сопровождающиеся переломами.
Отдельного внимания заслуживает прогноз ран инфицированных неспецифичной и специфичной флорой. [11] Первая группа характеризуется вариабельным течением раневого процесса со сроками, превышающими время заживления неинфицированных ран. Вторая группа ран может нести инвалидизирующее влияние: анаэробная агрессивная флора вынуждает хирургов выполнять ампутации и экзартикуляции с целью спасения жизни. [16]
Получение случайных ран не подвержено контролю. Это объясняет трудность их профилактики. Производственный травматизм — единственное звено, подвластное влиянию профилактики. Соблюдение техники безопасности на рабочих местах значительно снижает риск ранений. В остальном, профилактика направлена на раннее и корректное лечение раны с целью минимизации раневых осложнений. [4]
Читайте также: